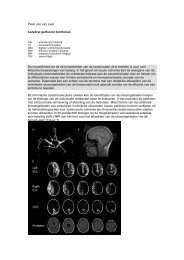
Primair centraal zenuwstelsel non-Hodgkin lymfoom
Primair centraal zenuwstelsel non-Hodgkin lymfoom
Primair centraal zenuwstelsel non-Hodgkin lymfoom
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
1 <strong>Primair</strong> <strong>centraal</strong> <strong>zenuwstelsel</strong> <strong>non</strong>-<strong>Hodgkin</strong> <strong>lymfoom</strong><br />
5<br />
10<br />
15<br />
20<br />
25<br />
30<br />
1.1 Incidentie en risicofactoren<br />
Het primaire <strong>centraal</strong> <strong>zenuwstelsel</strong> (hersenweefsel, ogen, liquor, zenuwwortels) <strong>non</strong>-<strong>Hodgkin</strong><br />
<strong>lymfoom</strong> (PCZSL) is vrij zeldzaam. Het moet worden onderscheiden van een systemisch <strong>non</strong><br />
<strong>Hodgkin</strong> <strong>lymfoom</strong> met <strong>centraal</strong> <strong>zenuwstelsel</strong> (CZS) disseminatie (in dit geval meestal<br />
meningeaal gelocaliseerd). Een initiële epidurale NHL localisatie behoort er niet toe, maar is<br />
een uiting van een systemisch NHL. PCZSL komt vooral voor bij patiënten tussen de 45 en<br />
70 jaar oud met een mediane leeftijd van ongeveer 60 jaar. Het komt iets meer voor bij<br />
mannen dan bij vrouwen (ratio 1,4-2:1). Ongeveer 1% van alle tumoren van het centrale<br />
<strong>zenuwstelsel</strong> en 1 à 2% van alle <strong>non</strong>-<strong>Hodgkin</strong> lymfomen zijn een PCZSL. De laatste<br />
decennia is het voorkomen van PCZSL sterk gestegen, waarbij dit niet volledig verklaard kan<br />
worden door de toegenomen incidentie van AIDS, of verbetering van diagnostiek. In de<br />
Verenigde Staten is de incidentie ondertussen gestegen tot ruim 5% van alle primaire<br />
<strong>centraal</strong> <strong>zenuwstelsel</strong>tumoren met een risico van 30 per miljoen personen per jaar 1, 2 .<br />
Een hogere incidentie wordt gezien bij patiënten die een aangeboren of verworven<br />
immuundeficiëntie hebben, zoals bij HIV-infecties en patiënten die met immunosuppresiva<br />
worden behandeld (transplantaties, autoimmuunziekten). AIDS-patiënten hebben een risico<br />
van 2-6%. Dit risico neemt echter toe met de duur van de ziekte, terwijl uit obductiemateriaal<br />
(12% PCZSL) blijkt dat de diagnose tijdens het leven lang niet altijd wordt vermoed. Onder<br />
invloed van highly active antiretroviral therapy (HAART) lijkt de incidentie weer af te nemen.<br />
Het risico voor transplantatiepatiënten is het grootst na hart-, long- en levertransplantatie (2-<br />
7%) en het laagst bij niertransplantatie en allogene stamceltransplantatie (1-2%). Bij<br />
congenitale immunodeficiëntie is het risico 4% 3 .<br />
Tenzij uitdrukkelijk anders wordt vermeld, wordt hier verder alleen het PCZSL bij<br />
immunocompetente personen besproken. Gezien de korte prognose van het PCZSL bij AIDS<br />
patiënten en de veelal complexe situatie door andere tegelijkertijd voorkomende<br />
aandoeningen en het gebruik van diverse medicamenten, verdient het aanbeveling het<br />
beleid te individualiseren. Hierbij zullen een AIDS-expert, een hematoloog en een neurooncoloog<br />
betrokken moeten zijn.<br />
35<br />
40<br />
45<br />
50<br />
55<br />
1.2 Klinische presentatie<br />
De symptomatologie van het PCZSL is erg wisselend en afhankelijk van de locatie en de<br />
uitgebreidheid. De klinische presentatie bestaat meestal uit een combinatie van<br />
karakterveranderingen, focale uitval, epilepsie, visusstoornissen en tekenen van intracraniële<br />
drukverhoging. Zowel oculaire (5-25%) als leptomeningeale localisaties (25-40%) komen<br />
frequent voor 4, 5 . Deze kunnen zowel bij presentatie als ten tijde van een recidief optreden.<br />
Het primaire leptomeningeale PCZSL zonder parenchymateuze localisaties blijkt niet<br />
zeldzaam, geschat vormt dit 7% van de PCZSL 6 .<br />
Eventuele visusklachten berusten vaak op een bilaterale maligne lymphomateuze vitreïtis of<br />
uveïtis (IOL, intraoculair <strong>lymfoom</strong>) 7 . Ongeveer 25% van de patiënten met PCZSL heeft ten<br />
tijde van het stellen van de diagnose een (asymptomatische) oculaire manifestatie.<br />
Daarenboven ontwikkelt nog eens meer dan een kwart van de patiënten met PCZSL een IOL<br />
tijdens het ziektebeloop 2, 4 . Omgekeerd ontwikkelt meer dan 80%-90% van de patiënten met<br />
primair IOL later een cerebrale manifestatie. Ook zonder evidente CZS-localisaties moet een<br />
oculair <strong>lymfoom</strong> daarom worden opgevat als een uiting van PCZSL.<br />
Het klinische beloop van een PCZSL kan opmerkelijk zijn. Bekend zijn de snelle, vaak<br />
complete en soms langdurig remissies op corticosteroïden 8 . Door het snelle oncolytisch<br />
effect van steroïden is het starten daarvan voordat histologische verificatie is verkregen<br />
berucht om de interferentie met de diagnostiek van een PCZSL. Bij verdenking op een<br />
PCZSL moet derhalve slechts in het uiterste geval tot het geven van steroïden worden<br />
CZS LYMFOMEN 2