Therapiegrenzen bei Hyperbilirubinämie Neugeborene ... - Anpisa.de
Therapiegrenzen bei Hyperbilirubinämie Neugeborene ... - Anpisa.de
Therapiegrenzen bei Hyperbilirubinämie Neugeborene ... - Anpisa.de
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Bilirubin [µmol/l] : 17.1 = mg/dl<br />
550<br />
500<br />
450<br />
400<br />
350<br />
300<br />
250<br />
200<br />
150<br />
100<br />
50<br />
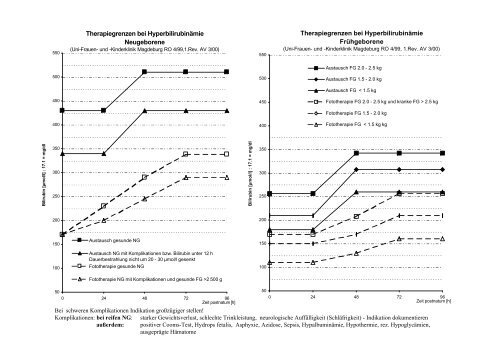
<strong>Therapiegrenzen</strong> <strong>bei</strong> <strong>Hyperbilirubinämie</strong><br />
<strong>Neugeborene</strong><br />
(Uni-Frauen- und -Kin<strong>de</strong>rklinik Mag<strong>de</strong>burg RO 4/99,1.Rev. AV 3/00)<br />
Austausch gesun<strong>de</strong> NG<br />
Austausch NG mit Komplikationen bzw. Bilirubin unter 12 h<br />
Dauerbestrahlung nicht um 20 - 30 µmol/l gesenkt<br />
Fototherapie gesun<strong>de</strong> NG<br />
Fototherapie NG mit Komplikationen und gesun<strong>de</strong> FG >2 500 g<br />
0 24 48 72 96<br />
Zeit postnatum [h]<br />
Bilirubin [µmol/l] : 17.1 = mg/dl<br />
550<br />
500<br />
450<br />
400<br />
350<br />
300<br />
250<br />
200<br />
150<br />
100<br />
50<br />
<strong>Therapiegrenzen</strong> <strong>bei</strong> <strong>Hyperbilirubinämie</strong><br />
Frühgeborene<br />
(Uni-Frauen- und -Kin<strong>de</strong>rklinik Mag<strong>de</strong>burg RO 4/99, 1.Rev. AV 3/00)<br />
Austausch FG 2.0 - 2.5 kg<br />
Austausch FG 1.5 - 2.0 kg<br />
Austausch FG < 1.5 kg<br />
Fototherapie FG 2.0 - 2.5 kg und kranke FG > 2.5 kg<br />
Fototherapie FG 1.5 - 2.0 kg<br />
Fototherapie FG < 1.5 kg kg<br />
0 24 48 72 96<br />
Zeit postnatum [h]<br />
Bei schweren Komplikationen Indikation großzügiger stellen!<br />
Komplikationen: <strong>bei</strong> reifen NG: starker Gewichtsverlust, schlechte Trinkleistung, neurologische Auffälligkeit (Schläfrigkeit) - Indikation dokumentieren<br />
außer<strong>de</strong>m: positiver Cooms-Test, Hydrops fetalis, Asphyxie, Azidose, Sepsis, Hypalbuminämie, Hypothermie, rez. Hypoglycämien,<br />
ausgeprägte Hämatome
Faustregel: obere Therapie-Grenze <strong>de</strong>r Gewichtsklasse (Bili) gilt ab > 48-72 Lebensstun<strong>de</strong><br />
Therapiegrenze 1. Lebenstag: Bilirubin ges. obere Grenze – 30%, 2. Lebenstag: Bilirubin ges. obere Grenze – 20%<br />
• Bilirubin im Nabelschnurblut > 40 µmol/l, Überschreitung von 240 µmol/l p.n. <strong>bei</strong> 50% <strong>de</strong>r NG<br />
• Bilirubin ges. < 260 µmol/l <strong>bei</strong> reifen NG normal!! Bilirubin ges > 510 µmol/l immer sofort AT vorbereiten,parallel Dauerbestrahlung<br />
• <strong>bei</strong> Ikterus praecox o<strong>de</strong>r prolongatus abklären:<br />
- Blutgruppeninkompatibilität (bes. anti-A, anti-D, anti-c, anti-Kell), angeborene hämolytische Anämie (Kugelzellen, Thalassämie,<br />
Enzym<strong>de</strong>fekte), Lebererkrankung/Cholostase (Gallengangsatresie, Stoffwechsel<strong>de</strong>fekte, Hepatitis)<br />
- Infektion (bakteriell, viral), Hypothyreose, Galaktosämie, gastrointestinale Obstruktion<br />
- direktes Bilirubin > 35 µmol/l ist abklärungspflichtig, <strong>bei</strong> erhöhtem direkten Bilirubin ist indirektes Bilirubin für die Therapie entschei<strong>de</strong>nd<br />
• <strong>bei</strong> hämolytischem Ikterus durch Blutgruppen-Ak (Retikulozytose!):<br />
- Bili innerhalb <strong>de</strong>r ersten 24 h über <strong>de</strong>m Fototherapiebereich - immer Dauerbestrahlung, kurzfristige Kontrolle innerhalb von 6 – 12 h<br />
- Bili an AT-Grenze: immer AT vorbereiten, Dauerbestrahlung mit mind. 2 Lampen, vor AT Kontrolle Bilirubin, dann Entscheid AT ja/nein<br />
Rh-Erythroblastose :<br />
vermutete Rh-Konstellation<br />
(Mutter Rh negativ)<br />
immer Blutgruppe + direkter Coombstest<br />
aus Nabelarterienblut<br />
(Ergebnis bis 12. Lebensstun<strong>de</strong>)<br />
optional : Bilirubin – Nabelarterienblut<br />
bekannter Rh-Konflikt<br />
immer: Blutgruppe + direkter Coombstest<br />
aus Nabelarterienblut<br />
(Notfall, sofort)<br />
immer: Bilirubin, Hb/Hk – Nabelarterienblut<br />
klinischer Ikterus<br />
o<strong>de</strong>r<br />
Bili tc > 16<br />
- innerhalb 6.-8. Lebensstun<strong>de</strong><br />
Serumbilirubin<br />
- ggf komplettieren:<br />
+ Blutgruppe + direkter Coombstest<br />
Kontrollen: - Bilirubin in <strong>de</strong>n ersten 48 Lebensstun<strong>de</strong>n 6 – 12 stdl.<br />
- unbedingt raschen Bilirubinanstieg + Frühgeburtlichkeit berücksichtigen!<br />
direkter Coombstest positiv<br />
- Fototherapie nach Grenze<br />
(ggf. prophylaktische )<br />
- Intensivierte Dauerbestrahlung<br />
(2 Lampen, 2-stdl. Kind drehen)<br />
positiver Coombstest<br />
+ Rh-Konstellation +<br />
begonnene Fototherapie<br />
500mg/kg Polyglobin N<br />
( KI über 2 Std)<br />
Merke: - positiver Coombstest + Rh-Konstellation + Fototherapie am 1. Lebenstag hohe AT-Gefahr Dauerbestrahlung + Ig<br />
- positiver Coombstest + Rh-Konstellation + Nabelarterien-Bilirubin > 100 µmol/l Dauerbestrahlung + Ig + AT vorbereiten<br />
• Flüssigkeitssubstitution: <strong>bei</strong> Dauerbestrahlung mind. + 20%, <strong>bei</strong> intermittieren<strong>de</strong>r Fototherapie mind. + 10%<br />
• <strong>bei</strong> VLBW-Infant Risiko <strong>de</strong>r AT gegen Nutzen abwägen<br />
• unsere Fototherapie- und Austauschgrenzen lehnen sich an folgen<strong>de</strong>n Ar<strong>bei</strong>ten an:<br />
Lit: • Cloherty and Stark; Manual of Neonatale care, 4. Edit. 1998, Seite 194<br />
• Gui<strong>de</strong>lines for perinatal care <strong>de</strong>r American Aca<strong>de</strong>mie of Pediatrics and American Aca<strong>de</strong>my of Obstetricians and Gynecologists 1994<br />
• Leitlinien <strong>de</strong>r Gesellschaft für Neonatologie und Pädiatrische Intensivmedizin 11.11.1996<br />
• Rübo J, V.Wahn: High-dose intravenous immune globulin therapy for hyperbilirubinemia caused by Rh hemolytic disease. J. Pediatr<br />
121(1992):93-7<br />
gez. Prof. Jorch gez. OA Avenarius gez. Dr. Ott