Dermatomykosen - Pilzinfektionen - Ãrzteinfo - IMD Berlin
Dermatomykosen - Pilzinfektionen - Ãrzteinfo - IMD Berlin
Dermatomykosen - Pilzinfektionen - Ãrzteinfo - IMD Berlin
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
Anforderung, Versand und Hinweise zur Präanalytik<br />
Anforderung und Versand: Bitte verwenden Sie für<br />
Ihren Untersuchungsantrag den Anforderungsschein<br />
mit der Bezeichnung „Dermatomykose-Erregernachweis<br />
(PCR)“, der über die Homepage des Labors<br />
(www.imd-berlin.de) heruntergeladen werden kann.<br />
Für den Versand von Untersuchungsmaterial können<br />
spezielle Probengefäße kostenlos angefordert werden.<br />
Allgemeine Hinweise zur Präanalytik: Probenmaterial<br />
sollte vor Therapiebeginn oder während einer Therapiepause<br />
gewonnen werden. Zur Reduktion der<br />
kontaminierenden Begleitflora ist eine Säuberung der<br />
betroffenen Stelle und eine Desinfektion mit 70% Ethanol<br />
erforderlich. Da Pilze nesterweise auftreten, sollte<br />
ausreichend Probenmaterial eingesendet werden.<br />
Hinweise für Nagelmaterial: Leicht ablösbare Bestandteile<br />
sollten entfernt und verworfen werden.<br />
Entnehmen Sie Nagelspäne aus dem befallenen Areal<br />
der Nagelplatte. Falls notwendig, kürzen Sie zuvor<br />
den Nagel mit einer Schere. Im Falle einer weißen superfiziellen<br />
Onychomykose muss Material durch das<br />
Abkratzen oder Fräsen von weißen Mykoseherden<br />
gewonnen werden.<br />
Hinweise für Hautmaterial: Entnehmen Sie mit Hilfe eines<br />
Skalpells, einer Kürette oder eines scharfen Löffels<br />
ausreichend Schuppenmaterial (ca. 20-30 Schuppen,<br />
idealerweise 2 mg Material) aus der Grenzfläche zwischen<br />
mykotischer Hautveränderung und gesundem<br />
Areal (Pilzwachstumszone). Bitte verwenden Sie für<br />
die Probenaufnahme keine Wattetupfer!<br />
Hinweise für Haarmaterial: Kürzen Sie die Haare auf<br />
ca. 3-5 mm Länge. Die abgeschnittenen Haare sind<br />
für die Analyse ungeeignet und können verworfen<br />
werden. Entnehmen Sie ungefähr 10-20 Haarstümpfe<br />
mit einer Epilationspinzette und überführen Sie diese<br />
in das Probengefäß. Haarwurzeln müssen vorhanden<br />
sein.<br />
Weitere Informationen zur Probenhandhabung entnehmen<br />
Sie bitte unseren Laborhinweisen.<br />
überreicht durch:<br />
Untersuchungskosten<br />
Gesetzlich Versicherte: Die Kosten für einen molekular-biologischen<br />
Nachweis werden von den Krankenkassen<br />
nicht übernommen und müssen vom Patienten<br />
selbst getragen werden.<br />
Privat Versicherte: Es erfolgt eine Kostenübernahme<br />
durch die private Krankenversicherung nach gültiger<br />
GOÄ, wenn kein vorheriger Leistungs ausschluss bestand.<br />
Ansprechpartner<br />
Uta Küsters:<br />
Ulrike Haselbach:<br />
Dr. Thomas Ziegler:<br />
Praxisstempel<br />
u.kuesters@imd-berlin.de<br />
u.haselbach@imd-berlin.de<br />
t.ziegler@imd-berlin.de<br />
Informationen zum Test unter: www.mycoderm.de<br />
Institut für Medizinische Diagnostik<br />
<strong>Berlin</strong> - Potsdam MVZ GbR<br />
Nicolaistraße 22, 12247 <strong>Berlin</strong> (Steglitz)<br />
Tel (030) 77 001 322, Fax (030) 77 001 332<br />
info@imd-berlin.de, www.imd-berlin.de<br />
Friedrich-Ebert-Straße 33, 14469 Potsdam<br />
Tel (0331) 28095 0, Fax (0331) 28095 99<br />
info@imd-potsdam.de, www.medlab-pdm.de<br />
Weitere Blutabnahmestellen finden Sie auf unserer Homepage.<br />
Ärzteinformation<br />
<strong>Dermatomykosen</strong><br />
Molekularbiologischer<br />
Erregernachweis mittels<br />
Multiplex-PCR<br />
Gültig ab Mai 2013. Änderungen vorbehalten .<br />
Laboratoriumsmedizin • Mikrobiologie • Humangenetik<br />
Transfusionsmedizin • Hygiene
Was sind <strong>Dermatomykosen</strong>?<br />
<strong>Dermatomykosen</strong> zählen zu den häufigsten Erkrankungen<br />
der Haut. In Deutschland leiden schätzungsweise<br />
30 Millionen Betroffene unter einer behandlungsbedürftigen<br />
Mykose. Ursache sind pathogene Dermatophyten,<br />
Hefen und Schimmelpilze. In 90 Prozent aller Fälle<br />
werden <strong>Dermatomykosen</strong> durch obligat-pathogene<br />
Dermatophyten verursacht. Diese Hautinfektionen werden<br />
als Dermatophytosen oder Tinea bezeichnet. Darüber<br />
hinaus können Hautanhangsgebilde, z.B. Nägel<br />
und Haare, betroffen sein. Hefe- und Schimmelpilze<br />
sind fakultativ pathogen. Sie treten in feucht-warmen<br />
Gebieten auf und spielen insbesondere bei abwehrgeschwächten<br />
Menschen eine Rolle.<br />
Häufige Dermatomykose-Formen und ihre Übertragung<br />
Die meisten humanpathogenen Hautpilze verbreiten<br />
sich über asexuelle Vermehrungsstadien (Konidien).<br />
Eine Übertragung der Sporen erfolgt im direkten oder<br />
indirekten Kontakt entweder anthropophil von Mensch<br />
zu Mensch oder zoophil durch Erregerreservoire (Haus-,<br />
Nutz- und Wildtiere). Die Erreger siedeln sich in Körperregionen<br />
mit erhöhter Feuchtigkeit an und wachsen<br />
unter Ausbildung von Hyphen in tiefere Schichten ein.<br />
Während anthropohile Erreger in der Regel eher milde<br />
Entzündungsreaktionen verursachen, können zoophile<br />
Erreger schnelle und hochentzündliche Verläufe initiieren.<br />
Nicht selten werden Entzündungsherde zum Ausgangspunkt<br />
für bakterielle Sekundärinfektionen.<br />
Zu den klinisch wichtigsten zoophilen Vertretern zählen<br />
Microsporum canis, Trichophyton mentagrophytes<br />
(Arthroderma benhamiae) und T. verrucosum. Sie verursachen<br />
hochinfektiöse Mykosen der Kopfhaut (Tinea<br />
capitis) in Form von Mikrosporien und Trichophytien. Trichophytien<br />
können auch durch anthropophile Erreger<br />
wie T. violaceum und T. tonsurans verursacht werden.<br />
Kopfhautmykosen sind häufig assoziiert mit Haarbefall<br />
und irreversibler Alopezie. Betroffen sind Kinder und Jugendliche,<br />
abwehrgeschwächte Menschen, Diabetiker<br />
und Tierhalter. Bei Verdacht auf eine durch Haustiere<br />
erworbene Pilzerkrankung sollten Tiere ebenfalls untersucht<br />
und bei Bedarf mitbehandelt werden.<br />
Eine häufige Dermatomykose ist der nicht selten bagatellisierte<br />
Fußpilz (Tinea pedis). Er tritt in Form der Tinea<br />
pedis plantaris oder Tinea pedis interdigitalis auf und<br />
wird in den meisten Fällen durch Trichophyton rubrum<br />
hervorgerufen. Fußpilz kommt sehr oft, aber nicht ausschließlich<br />
bei Sportlern vor („Sportlerfuß“). Er entwickelt<br />
sich am besten bei Temperaturen von 25–28°C. Feuchte,<br />
kühle Füße bieten daher optimale Wachstumsbedingungen.<br />
Unbehandelt kann sich Fußpilz ausbreiten und<br />
unangenehme Beschwerden verursachen. Nagelpilz<br />
(Onychomykose) entsteht fast immer durch eine nicht<br />
rechtzeitig behandelte Fußpilzinfektion. Ohne Therapie<br />
durchwächst der Erreger das Integument, wodurch es<br />
zum Ausfall des Nagels kommen kann. Ist bereits mehr<br />
als 60% der Nagelfläche befallen, besteht die Notwendigkeit<br />
einer ausreichend langen systemischen Therapie.<br />
Risikofaktoren<br />
Gesundheitliche Faktoren: Beeinträchtigungen der<br />
Hautfunktion bzw. -abwehr durch Verletzungen, Dermatosen<br />
oder Allergien können <strong>Pilzinfektionen</strong> begünstigen.<br />
Weitere Risikofaktoren sind Stoffwechselerkrankungen<br />
(z.B. Diabetes), Nagelbettverletzungen oder<br />
Durchblutungsstörungen.<br />
Weitere Faktoren: Zu den Hauptrisikofaktoren gehören<br />
Aufenthalte in Schwimmbädern ohne Badeschuhe,<br />
die gemeinschaftliche Nutzung von Duschen oder<br />
Umkleidekabinen sowie enges, nicht atmungsaktives<br />
Schuhwerk oder synthetische Strümpfe.<br />
Weshalb ist eine Diagnosestellung wichtig?<br />
Die Bestimmung des Dermatomykose-Erregers<br />
• ermöglicht eine zuverlässige differenzialdiagnostische<br />
Abgrenzung gegenüber anderen Dermatosen.<br />
• sichert die Diagnosestellung bezüglich anthropophilen<br />
und zoophilen Erregern.<br />
• erhöht den Behandlungserfolg durch die richtige<br />
Wahl des Wirkstoffs sowie seiner Darreichungsform<br />
und mindert das Risiko von Antimykotikaresistenzen.<br />
Vorteile der molekularbiologischen Diagnostik<br />
Zeitersparnis: Der molekularbiologische Erregernachweis<br />
liefert bereits 2-3 Tage nach Probeneingang ein<br />
sicheres und zuverlässiges Ergebnis.<br />
Zuverlässigkeit: Der Test zeichnet sich durch eine<br />
hohe Sensitivität und Spezifität aus. Auch geringste<br />
Spuren von Erreger-Erbgut (DNA) können im Probenmaterial<br />
nachgewiesen werden.<br />
Multiplex-Technologie: Das Multiplex-Verfahren ermöglicht<br />
eine zeitgleiche Detektion verschiedener<br />
Mykose-Erreger in derselben Probe (siehe Erregerspektrum).<br />
Therapeutischer Mehrwert: Durch die molekulare<br />
Diagnosestellung erfolgt eine rasche Abklärung der<br />
Krankheitsursache. Eine zeitnahe und gezielte Therapieentscheidung<br />
erhöht den Behandlungserfolg.<br />
Erregerspektrum des molekularbiologischen Tests<br />
Der Molekularbiologische Nachweis mittels Multiplex-PCR<br />
erfasst folgende Dermatomykose-Erreger:<br />
Dermatophyten: Trichophyton rubrum, T. interdigitale,<br />
T. tonsurans, T. violaceum, T. verrucosum, Arthroderma<br />
benhamiae, Microsporum canis, M. gypseum,<br />
Epidermophyton floccosum<br />
Hefen: Candida albicans, C. tropicalis, C. glabrata,<br />
C. krusei, C. guilliermondii, C. parapsilosis, Trichosporon<br />
cutaneum<br />
Schimmelpilze: Aspergillus fumigatus, A. flavus, A. niger,<br />
A. versicolor, Scopulariopsis brevicaulis<br />
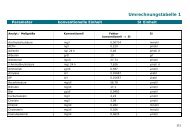
Probenmaterial<br />
Der Erreger-Nachweis kann aus Finger- und Fußnägeln,<br />
Hautschuppen oder Haaren durchgeführt werden.<br />
Bitte beachten Sie für die Probengewinnung unsere<br />
Hinweise zur Präanalytik und zum Probenversand.