Download - Hartmann
Download - Hartmann
Download - Hartmann
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
KASUISTIK<br />
Der distal gestielte<br />
Suralislappen beim<br />
tiefen, therapiefraktären<br />
venösen Ulcus<br />
C. Czermak, H. Menke, G. Germann<br />
Berufsgenossenschaftliche Unfallklinik, Ludwigshafen<br />
durch Einbringen gesunden, nicht varikösen<br />
Gewebes insgesamt verbessert<br />
werden kann.<br />
Kommt zur venösen Abflussstörung<br />
noch eine arterielle Komponente hinzu,<br />
so ist das Risiko für mikrovaskuläre<br />
Lappenplastiken signifikant erhöht. Bei<br />
kleineren Defekten hat sich hier im Bereich<br />
der Knöchelregion der distal gestielte<br />
Suralislappen bewährt. Am folgenden<br />
Fallbeispiel sollen die Indikationen<br />
zu dieser Lappenplastik und die<br />
erzielbaren Resultate dargestellt und<br />
diskutiert werden.<br />
Venöse Ulcerationen werden durch<br />
eine lokale Abfluss-Stauung bei Insuffizienz<br />
des Perforans-Venensystems<br />
verursacht. Mangelnde Patientencompliance<br />
bezüglich der notwendigen,<br />
unterstützenden physikalischen Maßnahmen<br />
kommt vielfach hinzu und stellt<br />
einen Faktor für auftretende Rezidive<br />
dar. Die venösen Ulcera sind in der Regel<br />
auf das dermale Niveau begrenzt,<br />
nur selten liegen funktionelle Strukturen<br />
wie Faszien oder Bandstrukturen frei.<br />
Neben der von Hach propagierten Fasziektomie<br />
mit Perforansligatur, eines<br />
sorgfältigen Wunddébridements und<br />
Züchtung eines granulierenden Wundbettes<br />
genügt zum Wundverschluss<br />
dann vielfach ein Spalthauttransplantat.<br />
Die zunehmend eingesetzten autologen<br />
Keratinozyten finden sich hier<br />
noch in der Phase der klinischen Erprobung,<br />
haben aber schon während des<br />
Einsatzes bei Schwerverbrannten gezeigt,<br />
dass ihre mechanische Stabilität<br />
eher als zu gering einzustufen ist.<br />
Nur selten bedarf es aufwendigerer<br />
plastisch-chirurgischer Maßnahmen<br />
wie lokaler oder mikrovaskulärer Lappenplastiken.<br />
Sie kommen immer dann<br />
zur Anwendung, wenn tiefer liegende<br />
Strukturen exponiert sind. Die zugrunde<br />
liegende Theorie dieser komplexen<br />
Lappenplastiken beinhaltet auch die<br />
Vorstellung, dass der venöse Rückfluss<br />
KASUISTIK<br />
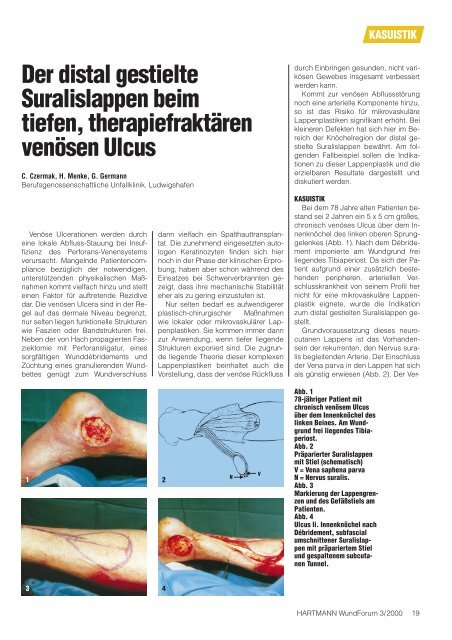
Bei dem 78 Jahre alten Patienten bestand<br />
sei 2 Jahren ein 5 x 5 cm großes,<br />
chronisch venöses Ulcus über dem Innenknöchel<br />
des linken oberen Sprunggelenkes<br />
(Abb. 1). Nach dem Débridement<br />
imponierte am Wundgrund frei<br />
liegendes Tibiaperiost. Da sich der Patient<br />
aufgrund einer zusätzlich bestehenden<br />
peripheren, arteriellen Verschlusskrankheit<br />
von seinem Profil her<br />
nicht für eine mikrovaskuläre Lappenplastik<br />
eignete, wurde die Indikation<br />
zum distal gestielten Suralislappen gestellt.<br />
Grundvoraussetzung dieses neurocutanen<br />
Lappens ist das Vorhandensein<br />
der rekurrenten, den Nervus suralis<br />
begleitenden Arterie. Der Einschluss<br />
der Vena parva in den Lappen hat sich<br />
als günstig erwiesen (Abb. 2). Der Ver-<br />
1 2<br />
N<br />
<br />
<br />
V<br />
Abb. 1<br />
78-jähriger Patient mit<br />
chronisch venösem Ulcus<br />
über dem Innenknöchel des<br />
linken Beines. Am Wundgrund<br />
frei liegendes Tibiaperiost.<br />
Abb. 2<br />
Präparierter Suralislappen<br />
mit Stiel (schematisch)<br />
V = Vena saphena parva<br />
N = Nervus suralis.<br />
Abb. 3<br />
Markierung der Lappengrenzen<br />
und des Gefäßstiels am<br />
Patienten.<br />
Abb. 4<br />
Ulcus li. Innenknöchel nach<br />
Débridement, subfascial<br />
umschnittener Suralislappen<br />
mit präpariertem Stiel<br />
und gespaltenem subcutanen<br />
Tunnel.<br />
3 4<br />
HARTMANN WundForum 3/2000<br />
19