Informationen & Kontext - Medizinische Psychologie Uni Freiburg
Informationen & Kontext - Medizinische Psychologie Uni Freiburg
Informationen & Kontext - Medizinische Psychologie Uni Freiburg
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
Dr. Götz Fabry<br />
Vorlesung <strong>Medizinische</strong> <strong>Psychologie</strong><br />
07.11.2012 Das ärztliche Gespräch I: Anamnese<br />
Auf die besondere Bedeutung, welche die Kommunikation in der Arzt-Patienten-Beziehung hat, wurde<br />
bereits in der letzten Stunde verwiesen. In dieser und der kommenden Vorlesung sollen zwei besonders<br />
wichtige Beispiele des kommunikativen Handelns in der Medizin herausgestellt werden, die ärztliche<br />
Anamnese und das Informationsgespräch.<br />
Trotz (oder wegen?) der großen Bedeutung der Kommunikation für das ärztliche Handeln gibt es genau<br />
hier auch viele Probleme. So zeigen sich nicht nur im Alltag, sondern auch in wissenschaftlichen Studien<br />
immer wieder Defizite in der Kommunikation zwischen Ärzten und Patienten. Aufschlussreich sind z.B.<br />
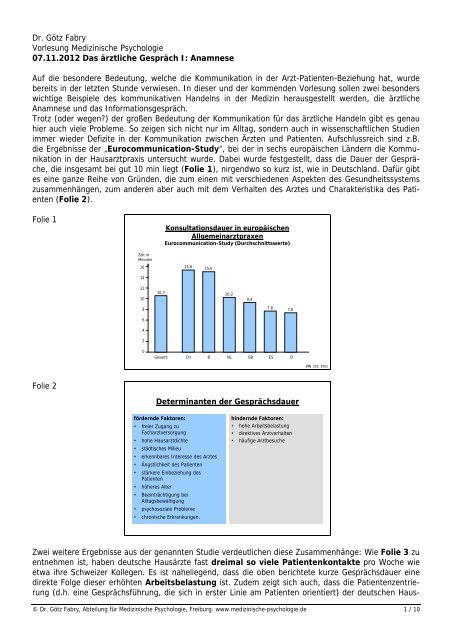
die Ergebnisse der „Eurocommunication-Study“, bei der in sechs europäischen Ländern die Kommunikation<br />
in der Hausarztpraxis untersucht wurde. Dabei wurde festgestellt, dass die Dauer der Gespräche,<br />
die insgesamt bei gut 10 min liegt (Folie 1), nirgendwo so kurz ist, wie in Deutschland. Dafür gibt<br />
es eine ganze Reihe von Gründen, die zum einen mit verschiedenen Aspekten des Gesundheitssystems<br />
zusammenhängen, zum anderen aber auch mit dem Verhalten des Arztes und Charakteristika des Patienten<br />
(Folie 2).<br />
Folie 1<br />
Folie 2<br />
Zeit in<br />
Minuten<br />
16<br />
14<br />
12<br />
10<br />
8<br />
6<br />
4<br />
2<br />
0<br />
10,7<br />
Konsultationsdauer in europäischen<br />
Allgemeinarztpraxen<br />
Eurocommunication-Study (Durchschnittswerte)<br />
15,6<br />
15,0<br />
10,2<br />
Gesamt CH B NL GB ES D<br />
BMJ 325, 2002<br />
© Dr. Götz Fabry, Abteilung für <strong>Medizinische</strong> <strong>Psychologie</strong>, <strong>Freiburg</strong>. www.medizinische-psychologie.de 1 / 10<br />
9,4<br />
7,8 7,6<br />
Determinanten der Gesprächsdauer<br />
fördernde Faktoren:<br />
• freier Zugang zu<br />
Facharztversorgung<br />
• hohe Hausarztdichte<br />
• städtisches Milieu<br />
• erkennbares Interesse des Arztes<br />
• Ängstlichkeit des Patienten<br />
• stärkere Einbeziehung des<br />
Patienten<br />
• höheres Alter<br />
• Beeinträchtigung bei<br />
Alltagsbewältigung<br />
• psychosoziale Probleme<br />
• chronische Erkrankungen.<br />
hindernde Faktoren:<br />
• hohe Arbeitsbelastung<br />
• direktives Arztverhalten<br />
• häufige Arztbesuche<br />
Zwei weitere Ergebnisse aus der genannten Studie verdeutlichen diese Zusammenhänge: Wie Folie 3 zu<br />
entnehmen ist, haben deutsche Hausärzte fast dreimal so viele Patientenkontakte pro Woche wie<br />
etwa ihre Schweizer Kollegen. Es ist naheliegend, dass die oben berichtete kurze Gesprächsdauer eine<br />
direkte Folge dieser erhöhten Arbeitsbelastung ist. Zudem zeigt sich auch, dass die Patientenzentrierung<br />
(d.h. eine Gesprächsführung, die sich in erster Linie am Patienten orientiert) der deutschen Haus-
ärzte weniger stark ausgeprägt ist, als die ihrer Kollegen in den anderen Ländern der Studie (Folie 4).<br />
Auch hierfür könnte in erster Linie der große Zeitdruck eine Rolle spielen, etwa weil viele Ärzte der Meinung<br />
sind, dass ein Gespräch, an dem der Patient stärker beteiligt wird, zuviel Zeit in Anspruch nehmen<br />
würde, die aufgrund der Rahmenbedingungen nicht zur Verfügung steht.<br />
Folie 3<br />
Folie 4<br />
Arbeitsbelastung* von Hausärzten<br />
© Dr. Götz Fabry, Abteilung für <strong>Medizinische</strong> <strong>Psychologie</strong>, <strong>Freiburg</strong>. www.medizinische-psychologie.de 2 / 10<br />
?<br />
* Anzahl Sprechstundengespräche/Woche<br />
+ 2xHausbesuche + 0,5xTelefonberatung<br />
Patientenzentrierung im<br />
ärztlichen Gespräch<br />
?<br />
Bahrs, GGW 1/2003<br />
Bahrs, GGW 1/2003<br />
Allerdings zeigen empirische Studien, dass die Vorstellung, ein gutes Gespräch erfordere unbedingt auch<br />
mehr Zeit oder umgekehrt, dass ein länger dauerndes Gespräch automatisch besser bewertet werde,<br />
nicht zutreffend ist. Wie die in Folie 5 dargestellten Ergebnisse einiger empirischer Studien zeigen, ist es<br />
vor allem die Intensität des Gesprächs, welche die Bewertung beeinflusst. Haben die Patienten mehr<br />
Gelegenheit, ihr Anliegen aktiv einzubringen, wird ihnen im Gespräch (relativ) mehr Raum gegeben,<br />
dann sind aber auch ihre Ärzte zufriedener mit dem Gespräch. Erstaunlicherweise sind solche Gespräche<br />
häufig sogar kürzer als negativ bewertete. Außerdem zeigt sich, dass es nicht unbedingt auf die Menge<br />
der Information ankommt. Wurden die Patienten vor den Gesprächen mittels eines Fragebogen (der<br />
dann als Grundlage des Gesprächs diente) nach ihrem Anliegen befragt, dann wurde zwar mehr besprochen,<br />
was auch die Dauer des Gesprächs verlängerte, die Zufriedenheit der Patienten nahm aber trotzdem<br />
ab.
Folie 5<br />
Ein gutes Gespräch braucht seine<br />
Zeit, aber...<br />
• positiv bewertete Gespräche (A & P):<br />
– kürzer als negativ bewertete<br />
– mehr Zeit für Vorstellungen und Anliegen des Patienten<br />
• Schulung: Patienten fragen mehr, bringen Anliegen aktiv ein:<br />
– Intensität erhöht (mehr Interaktion)<br />
– Gesprächsdauer unverändert<br />
• Fragebogen zu Anliegen d. Pat. vor Gespräch:<br />
– mehr besprochen<br />
– Dauer des Gesprächs nahm zu<br />
– Zufriedenheit der Patienten nahm tendenziell ab<br />
(Fam Prac 9(1):61-66, 1992)<br />
(J Gen Intern Med 3:448-57, 1988)<br />
(J Gen Intern Med 12:597-606, 1992)<br />
Die Anamnese (griech.: anamnesis = Wiedererinnerung) ist eines der zentralen Elemente ärztlichen<br />
Handelns. Sie versorgt den Arzt nicht nur mit den für die Auswahl von diagnostischen und therapeutischen<br />
Maßnahmen notwendigen <strong>Informationen</strong> (Informationsaspekt), sondern sie begründet überhaupt<br />
erst die Arbeitsbeziehung zwischen Arzt und Patient (Kooperationsaspekt). Schließlich hat sie<br />
mehr oder weniger deutlich auch eine entlastende, therapeutische Funktion, indem nämlich durch das<br />
Gespräch mit dem Arzt der Patient in einen Diskurs über ein ihm rätselhaftes, ihn beunruhigendes körperliches<br />
und/oder seelisches Geschehen eintritt, für das der Arzt Erklärungen anbieten kann (therapeutischer<br />
Aspekt). Diese drei Aspekte sind eng miteinander verflochten. Inwieweit die Anamnese<br />
zugleich eine tragfähige Arbeitsbeziehung begründen und therapeutische Wirkung entfalten kann, wird<br />
zu großen Teilen davon abhängen, welche Fragen der Arzt dem Patienten stellt und wie er dies tut. Dazu<br />
gehört z.B. ob der Arzt den Patienten lediglich als den Träger einer noch näher zu bestimmenden Krankheit<br />
sieht oder als einen kranken Menschen, der in einer Notsituation Hilfe sucht. Vieles hängt dabei von<br />
einer guten Gesprächsführung ab, einer ärztlichen Fertigkeit also, die man genauso erlernen kann<br />
(und muss!), wie Knochenbrüche zu gipsen oder ein Ultraschallgerät zu bedienen. Leider bestehen in<br />
dieser praktischen Hinsicht derzeit noch erhebliche Defizite im Medizinstudium, so dass es weitgehend<br />
der Verantwortung und Initiative der einzelnen Studierenden aufgegeben bleibt, sich zu einem kompetenten<br />
Gesprächspartner für die Patienten auszubilden.<br />
Im Hinblick auf die Informationsfunktion ist es wichtig sich zu verdeutlichen, dass die Anamnese nicht<br />
nur <strong>Informationen</strong> im Sinne von Beschwerden und Symptomen des Patienten liefert, sondern darüber<br />
hinaus auch noch wichtige Hinweise, in welchem <strong>Kontext</strong>, vor welchem Hintergrund diese Beschwerden<br />
aufgetreten sind. Diese Unterscheidung ist deshalb besonders wichtig, weil Symptome praktisch immer<br />
vieldeutig sind, wie das Fallbeispiel in Folie 6 verdeutlicht.<br />
Folie 6<br />
Fallbeispiel<br />
Frau R, eine 24jährige <strong>Psychologie</strong>studentin, war<br />
zuletzt vor 5 Jahren wegen einer Erkältung in der<br />
Praxis.<br />
Die sonst sehr lebendige und unternehmungslustige<br />
Frau klagt jetzt über seit etwa einem halben Jahr<br />
bestehende Motivations- und Lustlosigkeit, Müdigkeit<br />
und Appetitlosigkeit, dennoch habe sie in den letzten<br />
3 Monaten etwa 5 kg an Gewicht zugenommen.<br />
Ihr Freund, mit dem sie über zwei Jahre zusammen<br />
war, hat sie vor einem Vierteljahr verlassen.<br />
Liebeskummer?<br />
schwanger?<br />
Depression?<br />
Schilddrüse?<br />
© Dr. Götz Fabry, Abteilung für <strong>Medizinische</strong> <strong>Psychologie</strong>, <strong>Freiburg</strong>. www.medizinische-psychologie.de 3 / 10
Wie diese Symptome letztendlich interpretiert werden, hängt von der Hypothese ab, die der Arzt im<br />
Gespräch mit der Patientin entwickelt. Diesen Zusammenhang verdeutlichen die Folien 7 und 8 anhand<br />
eines Beispiels. Die in Folie 7 gezeigte Figur kann ganz unterschiedlich interpretiert werden. Man könnte<br />
sie als eine etwas ungewöhnliche Form des Buchstabens „A“ interpretieren, näher läge vielleicht der<br />
Buchstabe „H“, möglich wäre aber auch an eine Leiter zu denken oder an ein paar Mauern, die von oben<br />
betrachtet werden. Während die Figur allein also viele Bedeutungen annehmen kann, wird ihre Bedeutung<br />
deutlicher festgelegt, wenn ein bestimmter <strong>Kontext</strong> dazukommt, was in Folie 8 zu sehen ist. Jetzt<br />
würden wir die Figur einmal als ein „A“ und einmal als ein „H“ interpretieren.<br />
Folie 7<br />
Folie 8<br />
Was ist das?<br />
<strong>Informationen</strong> & <strong>Kontext</strong><br />
D S<br />
O R n.<br />
Anderson 3 2001<br />
Der <strong>Kontext</strong> ist also letztendlich entscheidend dafür, welche Bedeutung wir dem Zeichen (dem „Symptom“)<br />
jeweils zuweisen. Das gilt auch für die Symptome der Patienten. In einer Studie aus den Niederlanden<br />
hat man diesen Zusammenhang näher untersucht. (Folie 9) Eine Gruppe von ärztlichen Berufsanfängern<br />
wurde dazu mit einer Gruppe erfahrener Hausärzte (Experten also) verglichen. Die Frage war,<br />
wie gut es den Versuchsteilnehmern gelingt, aus den <strong>Informationen</strong> verschiedener (insgesamt 18) Patienten<br />
die richtige Verdachtsdiagnose zu stellen. Dazu wurden ihnen einmal ausführlichere <strong>Informationen</strong><br />
zur Verfügung gestellt (ein Bild der Patientin, ihre Akte mit <strong>Informationen</strong> zu Vorerkrankungen etc. sowie<br />
ihre aktuelle Anamnese), in der Vergleichsbedingung dagegen nur die Anamnese also die aktuelle Beschwerdeschilderung.<br />
Interessant war nun, dass die Hausärzte von den <strong>Kontext</strong>informationen (Bild und<br />
Akte) der Patientin sehr viel besseren Gebrauch machen konnten als die Berufsanfänger. Die Hausärzte<br />
stellten nämlich, wenn ihnen diese zusätzlichen <strong>Informationen</strong> gegeben wurden, sehr viel häufiger die<br />
richtige Verdachtsdiagnose als nur aufgrund der Beschwerdeschilderung. Die Berufsanfänger konnten<br />
dagegen keinen Nutzen aus diesen <strong>Informationen</strong> ziehen. Diese Ergebnisse lassen zwei Schlüsse zu:<br />
zum einen ist es offensichtlich so, dass sich mit zunehmender Berufserfahrung, die Art und Weise verän-<br />
© Dr. Götz Fabry, Abteilung für <strong>Medizinische</strong> <strong>Psychologie</strong>, <strong>Freiburg</strong>. www.medizinische-psychologie.de 4 / 10
dert, wie Ärzte von <strong>Informationen</strong> Gebrauch machen. Zum anderen wird aber deutlich, dass es nicht nur<br />
die sich direkt auf das Symptom beziehenden <strong>Informationen</strong> sind, die für den diagnostischen Prozess<br />
wichtig sind, sondern dass auch die Hintergrundinformationen, die den <strong>Kontext</strong> ausleuchten, die<br />
Qualität des ärztlichen Denkens und Handelns beeinflussen. Der umfassenden Anamnese kommt in diesem<br />
Prozess eine zentrale Bedeutung zu, weil sie gerade diese Hintergrundinformationen liefern kann.<br />
Folie 9<br />
Anzahl richtiger<br />
Verdachtsdiagnosen<br />
(n/18)<br />
18<br />
15<br />
12<br />
9<br />
6<br />
3<br />
0<br />
Der <strong>Kontext</strong> macht den Unterschied<br />
(Hobus et al. 1988)<br />
4,6<br />
9,9<br />
Fälle mit<br />
<strong>Kontext</strong>information<br />
© Dr. Götz Fabry, Abteilung für <strong>Medizinische</strong> <strong>Psychologie</strong>, <strong>Freiburg</strong>. www.medizinische-psychologie.de 5 / 10<br />
p=.012<br />
p=.13<br />
Berufsanfänger<br />
Hausärzte<br />
(Ø 15 J Berufserfahrung)<br />
3,6<br />
5,6<br />
Fälle ohne<br />
<strong>Kontext</strong>information<br />
Nach diesen eher theoretischen Überlegungen zum Stellenwert der Anamnese geht es in den folgenden<br />
Abschnitten vor allem um die Gesprächspraxis.<br />
Obwohl es unmittelbar einleuchtend ist, dass ein so wichtiges Gespräch wie die Anamnese einen störungsfreien<br />
und diskreten Rahmen braucht, kann man sich leicht davon überzeugen, dass die Praxis<br />
vielerorts alles andere als optimal ist. Noch viel zu häufig existiert z.B. auf Stationen im Krankenhaus<br />
kein eigenes Untersuchungszimmer und die Gespräche mit den Patienten müssen im Mehrbettzimmer<br />
oder auf dem Flur geführt werden. Auch die namentliche Begrüßung des Patienten, bei der sich der<br />
Arzt seinerseits mit Namen und Funktion vorstellt, scheint alles andere als selbstverständlich zu sein.<br />
Gerade in Kliniken kann es leicht passieren, dass Patienten innerhalb von wenigen Tagen von mehreren<br />
Ärzten befragt, untersucht und behandelt werden, ohne dass sie im Einzelfall wissen, mit wem sie es<br />
eigentlich zu tun haben! Zu den Rahmenbedingungen gehört auch, dem Patienten vorab eine klare Vorstellung<br />
davon zu geben, wie lange das Gespräch dauern wird und welchem Zweck es dient (z.B.: „Guten<br />
Tag Herr Maier, mein Name ist Fabry, ich bin als Arzt für Sie auf der Station hier zuständig. Ich<br />
möchte mit ihnen jetzt zuerst mal darüber sprechen, warum sie überhaupt zu uns gekommen sind. Wir<br />
haben dafür ungefähr eine halbe Stunde Zeit, anschließend werde ich sie noch körperlich untersuchen.“)<br />
Folie 10<br />
Anamnese: Gesprächseröffnung<br />
• Entscheidungsfrage: „Sie kommen wegen ihrer<br />
Kreuzschmerzen?“<br />
• inhaltliche Aufforderung: „Schildern sie bitte ihre<br />
Beschwerden!“<br />
• inhaltliche Frage: „Was fehlt ihnen denn?“<br />
• rituell-offene Frage: „Wie geht es ihnen?“<br />
• offene Frage: „Was führt sie zu mir?“<br />
• offene Aufforderung: „Nun erzählen sie mal!“<br />
• zur-Verfügung-Stellen: mimische oder gestische Aktion.<br />
Spranz-Fogasy 1990
Sind die Rahmenbedingungen hergestellt, kann das Gespräch beginnen. Bewährt hat sich eine Gesprächseröffnung,<br />
die dem Patienten möglichst viel Raum lässt, seine eigene Sicht der Dinge darzustellen,<br />
etwa durch die in Folie 10 mit einem Pfeil gekennzeichneten Verhaltensweisen.<br />
Für den weiteren Verlauf des Gesprächs ist neben situativen, krankheitsspezifischen und persönlichkeitsbezogenen<br />
Faktoren des Patienten die Fragetechnik des Arztes von entscheidender Bedeutung. Folie<br />
11 zeigt, was eine gute Frage ausmacht.<br />
Folie 11<br />
Was ist eine gute Frage?<br />
• Gute Fragen sind unmißverständlich formuliert.<br />
„War der Stuhlgang mal schwarz?“ statt „Hatten Sie Teerstuhl?“<br />
„Hatten Sie Sehstörungen?“ statt „Irgendwelche Sehstörungen<br />
haben Sie nicht gehabt?“<br />
• Gute Fragen fördern die Bereitschaft des Patienten zu antworten.<br />
„Wie kamen Sie mit der Diät zurecht?“ statt „Haben Sie die<br />
vereinbarte Diät denn nun eingehalten?“<br />
• Gute Fragen erbringen neue <strong>Informationen</strong>.<br />
„Was haben Sie...“, „Wie haben Sie...“ statt „Sie haben doch<br />
sicher...“<br />
Formal können offene und geschlossene Fragen unterschieden werden (Folie 12). Wie schon anhand<br />
dieser Übersicht deutlich wird, ist eine einfache Bewertung (etwa: „offene Fragen sind besser als geschlossene<br />
Fragen“) nicht sinnvoll, vielmehr kommt es darauf an, sich die Vorteile beider Fragetypen an<br />
entsprechenden Stellen im Gespräch zunutze zu machen. Das kann z.B. mittels des in Folie 13 bildhaft<br />
dargestellten sogenannten „Trichterprinzips“ geschehen: zu Beginn des Gespräch kommen vor allem<br />
offene Fragen, sowie patientengeleitetes Nachfragen zum Einsatz, gegen Ende wird man ohne geschlossene<br />
Fragen und wissensgeleitete Exploration vermutlich nicht auskommen.<br />
Folie 12<br />
offene Fragen:<br />
Def.: Antwort frei<br />
Bsp.: „Was führt Sie zu mir?“<br />
Vorteile:<br />
• Pat. kann selbständig schildern<br />
• aktivieren den Pat.<br />
• Pat. kann persönliches Erleben<br />
schildern<br />
• können in kurzer Zeit viele Daten<br />
liefern<br />
• bekunden dem Pat. die persönliche<br />
Zuwendung des Arztes<br />
• erleichtern es dem Arzt, den Pat. zu<br />
verstehen<br />
Nachteile:<br />
• Pat. kommt evtl. vom Hundertsten<br />
ins Tausendste.<br />
geschlossene Fragen:<br />
Def.: Antwort Ja/Nein, ein Wort<br />
Bsp.: „Haben Sie Kopfschmerzen?“,<br />
„Soll ich Ihnen Tabletten<br />
verschreiben oder Tropfen?“<br />
Vorteile:<br />
• liefern rasch Information<br />
• hindern den Pat. auszuschweifen<br />
• führen Pat. zum Thema zurück<br />
Nachteile:<br />
• schränken Antwortmöglichkeiten<br />
stark ein<br />
• Pat. kann passiv werden<br />
• können erwünschte oder<br />
pseudopräzise Antworten liefern<br />
• Pat. kann sich ausgefragt fühlen<br />
• Arzt muß immer neue Fragen<br />
stellen.<br />
© Dr. Götz Fabry, Abteilung für <strong>Medizinische</strong> <strong>Psychologie</strong>, <strong>Freiburg</strong>. www.medizinische-psychologie.de 6 / 10
Folie 13<br />
Das Trichterprinzip<br />
(Verdachts-)<br />
Diagnose<br />
patientengeleitet<br />
offene Fragen<br />
wissensgeleitet<br />
geschlossene Fragen<br />
nach Huppmann & Silbernagel 1991<br />
Beim Formulieren von Fragen gilt es einige grundlegende Regeln zu beachten, die in Folie 14 zusammengefasst<br />
sind.<br />
Folie 14<br />
Merksätze: Fragetechnik<br />
1. Vermeiden Sie möglichst unvermittelte Fragen.<br />
2. Begründen Sie - wenn möglich - Ihre Fragen.<br />
3. Verzichten Sie stets auf Mehrfachfragen.<br />
Unvermittelte Fragen, deren Hintergrund für den Patienten unklar bleibt, sind aus mehreren Gründen<br />
ungünstig. Zum einen geht die Initiative für den weiteren Gesprächsverlauf durch solchen Frage auf den<br />
Arzt über, da nur er weiß, warum er diese Frage gestellt hat und welche Frage als nächstes folgen muss.<br />
Da der Patient zudem nicht weiß, auf was es dem Arzt ankommt, fällt seine Antwort vielleicht weniger<br />
präzise und umfassend aus, als wenn er nachvollziehen kann, welche <strong>Informationen</strong> für den Arzt<br />
wichtig sind. Die Beispiele in Folie 15 und 16 illustrieren diese beiden Möglichkeiten: Auf die Erzählung<br />
der Patientin reagiert der Arzt einmal „wissensgeleitet“ (Folie 15) (das heißt vor dem Hintergrund seines<br />
medizinischen Wissens, das ihn vermuten lässt, die Patientin könnte z.B. einen Infekt haben, zu dem<br />
auch Erbrechen und Durchfall gehören oder dass die Beschwerden durch drohende Arbeitslosigkeit bedingt<br />
sind). Auf Folie 16 sind dagegen Beispiele für „patientengeleitete“ Fragen zu sehen (das heißt,<br />
der Arzt greift auf, was die Patientin gerade erzählt hat und regt sie damit an, das eben Gesagte zu<br />
präzisieren). Im ersten Fall werden nach der Antwort der Patientin („ja“ oder „nein“) weitere<br />
symptomorientierte Fragen folgen müssen, die den Verdacht auf einen Magen-Darm-Infekt erhärten<br />
können oder auch nicht. Dagegen bietet der Arzt mit dem zweiten Vorgehen der Patientin die Möglichkeit,<br />
diese Ereignisse weiter zu erläutern. Die Chance, dass dabei auch zusätzliche <strong>Informationen</strong> über<br />
das aktuelle Krankheitsgeschehen geäußert werden ist groß, vor allem aber hat die Patientin die Möglichkeit,<br />
ihre Sichtweise näher zu erläutern. Der Arzt kann damit besser abschätzen, welche Rolle z.B.<br />
psychosoziale Faktoren für das Krankheitsgeschehen und seinen Verlauf spielen. Folie 15 fasst die<br />
Unterschiede zwischen wissens- und patientengeleiteten Fragen zusammen.<br />
© Dr. Götz Fabry, Abteilung für <strong>Medizinische</strong> <strong>Psychologie</strong>, <strong>Freiburg</strong>. www.medizinische-psychologie.de 7 / 10
Folie 15<br />
Folie 16<br />
Folie 17<br />
Anamnese<br />
wissensgeleitetes Nachfragen<br />
P.: „mir ist unheimlich schlecht.“<br />
A.: „haben sie auch erbrochen?“<br />
P.: „nee.“<br />
A.: „Stuhlgang ist normal?“<br />
P.: „die letzte Zeit werd‘ ich urplötzlich todmüde ... Und dann<br />
könnt‘ ich einschlafen und leichte Übelkeit hab ich auch<br />
oft...“<br />
A.: „sie sind bei der Firma Düncker, ne?“<br />
A.: „für ihren Arbeitsplatz müssen sie nicht fürchten?“<br />
P.: „...im Moment habe ich die Aussetzer und Magen-Darm Störungen...“<br />
A.: „...wenn sie sagen Aussetzer, was verstehen sie darunter?“<br />
P.: „...dann krieg ich immer die Schmerzen...“<br />
A.: „...wie sind denn diese Schmerzen?“<br />
P.: „...also mir macht das am meisten Schwierigkeiten, dass ich mich so<br />
konzentrieren muss, um - um....“<br />
A.: „...um zu funktionieren?“<br />
P.: „ja“<br />
Anamnese:<br />
patientengeleitetes Nachfragen<br />
Anamnese: Fragetechnik<br />
wissensgeleitet<br />
(Komplettierungsfragen):<br />
+ erlauben differentialdiagnostische<br />
Überlegungen<br />
+ demonstrieren die<br />
Kompetenz des Arztes (?)<br />
– Arzt dominiert das Gespräch<br />
– Patient weiß oft nicht,<br />
worauf der Arzt hinaus will<br />
patientengeleitet<br />
(Präzisierungsfragen):<br />
+ direkter Bezug zur<br />
Patientenäußerung<br />
+ nähere oder genauere<br />
Beschreibung dessen, was<br />
der Patient gesagt hat<br />
+ Gesprächsinitiative bleibt<br />
beim Patienten.<br />
S pranz-Fog asy 19 90<br />
© Dr. Götz Fabry, Abteilung für <strong>Medizinische</strong> <strong>Psychologie</strong>, <strong>Freiburg</strong>. www.medizinische-psychologie.de 8 / 10
Neben Fragen gibt es natürlich andere Aspekte, die ein gutes Gespräch ausmachen. Folie 18 führt einige<br />
sogenannte „Gesprächsförderer“ auf, d.h. Verhaltensweisen, welche den Patienten ermutigen, sich<br />
aktiv am Gespräch zu beteiligen.<br />
Folie 18<br />
Folie 19<br />
Gesprächsförderer<br />
Ermuntern „mhm“, „ja“, „erzählen Sie bitte weiter“<br />
Mimik, Gestik<br />
offenes<br />
Nachfragen<br />
P: „Mir war ganz schwindelig.“<br />
A: „Wie war das denn für Sie?“<br />
Wiederholen P: „Ich hab‘ solche Angst vor den Tabletten.“<br />
A: „Sie haben Angst...“<br />
Umschreiben P: „Da muss ich mich wirklich überwinden.“<br />
A: „Sie müssen da gegen innere Widerstände ankämpfen...“<br />
Zusammenfassen A: „Wir sind uns also einig, daß sie das neue Medikament<br />
zunächst eine Woche lang einnehmen und während dieser<br />
Zeit ihren Blutdruck selbst messen.“<br />
emotionale<br />
Inhalte<br />
ansprechen<br />
P: „Ich hatte so große Hoffnung in die Tabletten gesetzt und<br />
jetzt sind die Schmerzen immer noch da.“<br />
A: „Sie sind von der Behandlung enttäuscht.“<br />
Gesprächsstörer<br />
Patient: „Alle Blutdrucktabletten haben ja Nebenwirkungen, gell?“<br />
• Bagatellisieren: „Sie brauchen sich da keine Gedanken zu<br />
machen. Ich verschreibe Ihnen schon nichts, was Ihnen<br />
schaden könnte!“<br />
• Diagnostizieren: „Sie sind wohl ein eher ängstlicher Mensch.“<br />
• Interpretieren: „ Ihre Befürchtungen werden nur durch die<br />
Medien erzeugt, die heutzutage soviel über Nebenwirkungen<br />
berichten.“<br />
• vorschnelle Ratschläge / Lösungen: „Nehmen Sie die<br />
Tabletten einfach mal eine Zeitlang, dann werden Sie sehen,<br />
dass sie Ihnen nicht schaden.“<br />
Genauso wie es gesprächsförderliche Verhaltensweisen gibt, gibt es auch gesprächsstörendes Verhalten,<br />
wie die Beispiele in Folie 19 verdeutlichen. Bei jeder dieser Reaktionen wird das eigentliche Anliegen<br />
des Patienten, nämlich über seine Angst vor den Nebenwirkungen zu sprechen, verfehlt. Die Gefahr ist<br />
groß, dass ein Patient, der so behandelt wird, die Therapie nicht so umsetzt, wie es vom Arzt gedacht<br />
ist. Diese sogenannte „Non-Compliance“ ist ein außerordentlich häufig auftretendes Problem, dem wie<br />
man an diesen Beispielen sieht, häufig Kommunikationsprobleme zugrunde liegen.<br />
Zusammenfassung:<br />
Das Anamnesegespräch umfasst Informations-, Kooperations- und therapeutische Aspekte. Um Patienten<br />
möglichst aktiv am Gespräch zu beteiligen und Vertrauen zu schaffen, hat sich ein patientengeleitetes<br />
Vorgehen bewährt, d.h. die Gesprächsinitiative möglichst lange dem Patienten zu überlassen und<br />
Nachfragen so weit wie möglich an seinen Äußerungen zu orientieren.<br />
© Dr. Götz Fabry, Abteilung für <strong>Medizinische</strong> <strong>Psychologie</strong>, <strong>Freiburg</strong>. www.medizinische-psychologie.de 9 / 10
Literatur:<br />
- Beckman HB, Frankel RM (1984): The effect of physician behavior on the collection of data. Annals of Internal<br />
Medicine 101:692-696.<br />
- Bickley LS, Hoeckelman, RA: Bates Guide to Physical Examination and History Taking. Philadelphia (Lippincott,<br />
Williams & Wilkens) 10 2008. (Das Buch gibt es auch auf Deutsch im Thieme Verlag, scheint aber gerade vergriffen<br />
zu sein...)<br />
- Geisler L: Arzt und Patient, Begegnung im Gespräch. Frankfurt (PMI) 5 2008.<br />
- Huppman G, Silbernagel W: Patienten führen, Compliance fördern. Würzburg (Königshausen und Neumann)<br />
1991.<br />
- Marvel MK, Epstein RM, Flowers K, Beckman HB (1999): Soliciting the patient’s agenda. Have we improved?<br />
JAMA 281(3): 283-287.<br />
© Dr. Götz Fabry, Abteilung für <strong>Medizinische</strong> <strong>Psychologie</strong>, <strong>Freiburg</strong>. www.medizinische-psychologie.de 10 / 10