Interprétation de l'ECG SAMU 02
Interprétation de l'ECG SAMU 02
Interprétation de l'ECG SAMU 02
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
<strong>SAMU</strong> <strong>02</strong><br />
Bien loin <strong>de</strong>s idées reçues, l’interprétation d’un tracé E.C.G. est tout à fait simple, il suffit<br />
d’une petite gymnastique intellectuelle et <strong>de</strong> rigueur.<br />
DEFINITION<br />
L’électrocardiogramme est l’enregistrement <strong>de</strong>s courants produits par le myocar<strong>de</strong>, <strong>de</strong>s<br />
oreillettes aux ventricules. Grâce aux différentes dérivations (frontales et précordiales), il est<br />
possible <strong>de</strong> localiser d’éventuelles anomalies.<br />
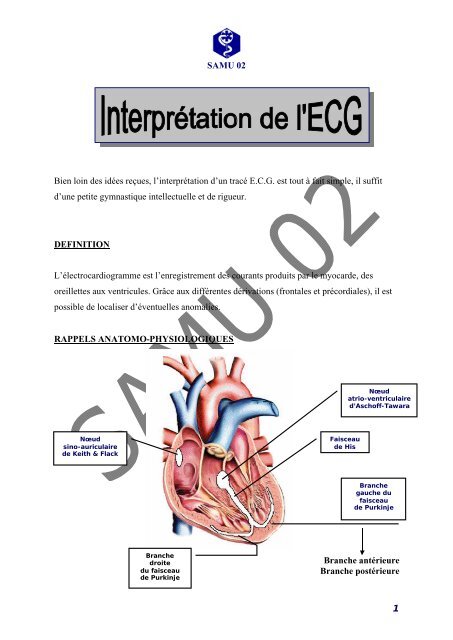
RAPPELS ANATOMO-PHYSIOLOGIQUES<br />
Nœud<br />
atrio-ventriculaire<br />
d’Aschoff-Tawara<br />
Nœud<br />
sino-auriculaire<br />
<strong>de</strong> Keith & Flack<br />
Faisceau<br />
<strong>de</strong> His<br />
Branche<br />
gauche du<br />
faisceau<br />
<strong>de</strong> Purkinje<br />
Branche<br />
droite<br />
du faisceau<br />
<strong>de</strong> Purkinje<br />
Branche antérieure<br />
Branche postérieure<br />
1
<strong>SAMU</strong> <strong>02</strong><br />
Correspondance <strong>de</strong>s différentes on<strong>de</strong>s :<br />
Systole<br />
auriculaire<br />
On<strong>de</strong> P<br />
NSA<br />
Conduction<br />
atrio-venticulaire<br />
Jonction<br />
PR<br />
Systole<br />
Ventriculaire<br />
(masque la diastole<br />
auriculaire)<br />
NAV<br />
Le QRS<br />
1 ère on<strong>de</strong> négative : Q<br />
1 ère on<strong>de</strong> positive :R<br />
2 ème on<strong>de</strong> négative : S<br />
2 ème on<strong>de</strong> positive : R’<br />
His D<br />
QRS<br />
His G<br />
ST<br />
T<br />
Diastole<br />
ventriculaire<br />
Caractéristiques d’un ECG normal<br />
P<br />
PR<br />
QRS<br />
ST<br />
T<br />
Positive<br />
Arrondie<br />
Toujours négative en aVR<br />
Du début P au début <strong>de</strong> QRS<br />
Fins<br />
Isoélectrique<br />
Positive<br />
Asymétrique<br />
2
<strong>SAMU</strong> <strong>02</strong><br />
Valeurs normales<br />
FC<br />
50 à 100/mn<br />
On<strong>de</strong> P £ 110 ms<br />
PR<br />
120 à 200 ms<br />
QRS £ 100 ms<br />
Axe <strong>de</strong> QRS -30° à +90°<br />
Le support<br />
Papier millimétré : 1 carré <strong>de</strong> 1 mm = 40 ms<br />
Vitesse <strong>de</strong> déroulement : 25 mm/s (importance <strong>de</strong> vérifier l’étalonnage +++)<br />
LES DERIVATIONS<br />
1/ Standard <strong>de</strong>s membres<br />
Enregistrent l’activité cardiaque dans le plan frontal.<br />
DI, DII, DIII, aVR, aVL, aVF.<br />
3
<strong>SAMU</strong> <strong>02</strong><br />
2 / Précordiales<br />
V1 4 ème espace intercostal droit au bord du sternum<br />
V2 4 ème espace intercostal gauche au bord du sternum<br />
V3 Entre V2 et V4<br />
V4 5 ème espace intercostal gauche sur la ligne médio-claviculaire<br />
V5 Même ligne horizontale que V4 sur la ligne axillaire antérieure<br />
V6 Même ligne horizontale que V4 sur la ligne axillaire moyenne<br />
V7 Même ligne horizontale que V4 sur la ligne axillaire postérieure<br />
V8 Même ligne horizontale que V4 sur la ligne axillaire scapulaire<br />
V9 Même ligne horizontale que V4 sur la ligne scapulo-vertébrale<br />
V3R Symétrique <strong>de</strong> V3 à droite<br />
V4R Symétrique <strong>de</strong> V4 à droite<br />
CALCUL DE LA FREQUENCE<br />
Même sans règle, il est possible <strong>de</strong> calculer une fréquence cardiaque : il suffit <strong>de</strong><br />
compter combien <strong>de</strong> grands carreaux (5mm) séparent 2 complexes QRS.<br />
1 carreau 2 carreaux 3 carreaux 4 carreaux 5 carreaux 6 carreaux<br />
FC=300/mn FC=150 /mn FC=100/mn FC=75/mn FC=60/mn FC=50/mn<br />
En ce qui concerne les fréquences lentes, il suffit <strong>de</strong> repérer sur le papier millimétré les<br />
repères éloignés <strong>de</strong> 10 grands carreaux : il s’agit d’une ban<strong>de</strong> <strong>de</strong> 2 secon<strong>de</strong>s.<br />
La fréquence se calcule simplement en multipliant par 10 le nombre <strong>de</strong> QRS présents<br />
dans 3 ban<strong>de</strong>s (= 6 secon<strong>de</strong>s).<br />
4
<strong>SAMU</strong> <strong>02</strong><br />
L’AXE ELECTRIQUE<br />
Différentes métho<strong>de</strong>s restent valables (résultante <strong>de</strong>s vecteurs…), mais la plus simple<br />
reste la suivante.<br />
Le patient est assimilé à une sphère (vue <strong>de</strong> face).<br />
Deux dérivations vont nous interresser : DI et aVF.<br />
- +<br />
- +<br />
- -<br />
+ +<br />
DI<br />
Négatif à droite<br />
Positif à gauche<br />
aVF<br />
Négatif en haut<br />
Positif en bas<br />
Puis on regar<strong>de</strong> si les QRS sont majoritairement positifs ou négatifs, pour déterminer<br />
un quadrant :<br />
DI aVF Quadrant<br />
Positif<br />
Négatif<br />
Négatif<br />
Positif<br />
Positif<br />
Positif<br />
Négatif<br />
Négatif<br />
Inférieur gauche<br />
0° à +90°<br />
Secteur normal<br />
Inférieur droit<br />
+ 90° à ±180°<br />
Déviation axiale droite<br />
Supérieur droit<br />
-90° à ± 180°<br />
Déviation droite extrême<br />
Supérieur gauche<br />
0° à -90°<br />
Déviation axiale gauche<br />
5
<strong>SAMU</strong> <strong>02</strong><br />
Enfin, on recherche dans les dérivations standards (DI, DII, DIII, aVR, aVL, aVF) le<br />
QRS le plus iso-diphasique (aussi positif que négatif). L’axe cardiaque sera perpendiculaire à<br />
cette dérivation, et ceci dans le quadrant déterminé ci-<strong>de</strong>ssus.<br />
DERIVATIONS<br />
ISO-DIPHASIQUES<br />
AXES CARDIAQUES<br />
POSSIBLES<br />
DI (0°) -90° ou +90°<br />
DII (+60°) -30° ou +150°<br />
DIII (+90°) +30° ou – 150°<br />
aVR (-150°) +120° ou –60°<br />
aVL (-30°) -120° ou +60°<br />
aVF (+90°) 0° ou ±180°<br />
LE RYTHME<br />
Il est interressant <strong>de</strong> savoir si le rythme cardiaque est :<br />
• Régulier ou non.<br />
• Sinusal (chaque QRS est précédé d’une activité sino-auriculaire, donc<br />
d’une on<strong>de</strong> P) ou non<br />
PATHOLOGIE<br />
LES TROUBLES DU RYTHME<br />
1/ Bradycardie<br />
• FC < 50/mn<br />
• Sinusale : Il y a autant d’on<strong>de</strong> P que <strong>de</strong> QRS.<br />
• Non sinusale : Il s’agit d’un BAV (bloc auriculo-ventriculaire).<br />
6
<strong>SAMU</strong> <strong>02</strong><br />
2/ Arythmie sinusale<br />
• La succession <strong>de</strong>s on<strong>de</strong>s P, QRS, T est normale, mais leur survenue se<br />
fait <strong>de</strong> façon irrégulière dans le temps.<br />
• Ce rythme résulte d’une maladie du nœud sino-auriculaire bénigne (il<br />
est fréquement retrouvé chez les sujets <strong>de</strong> sexe féminin, <strong>de</strong> jeune âge).<br />
3 / Fibrillation auriculaire<br />
Elle est secondaire à <strong>de</strong> nombreux foyers ou pace-maker ectopiques<br />
auriculaires qui déchargent en même temps. Il en resulte :<br />
• Une absence d’on<strong>de</strong> P.<br />
• Une trémulation <strong>de</strong> la ligne <strong>de</strong> base, qui signe les foyers ectopiques<br />
auriculaires qui déchargent simultanément.<br />
• Une ca<strong>de</strong>nce ventriculaire irrégulière (QRS fins et monomorphes, la<br />
conduction infra-auriculaire se faisant correctement).<br />
La fréquence ventriculaire dépend du pace-maker auriculaire ectopique qui voit<br />
son influx se transmettre au NAV, elle est donc proportionnelle à la distance<br />
les séparant. Il s’agit d’une arythmie complète par fibrillation auriculaire<br />
(ACFA)<br />
Quand la fréquence venticulaire est rapi<strong>de</strong>, on parle <strong>de</strong> tachy-arythmie par<br />
fibrillation auriculaire (TACFA)<br />
7
<strong>SAMU</strong> <strong>02</strong><br />
4/ Flutter auriculaire<br />
Ce rythme provient d’un foyer ectopique auriculaire.<br />
Il n’y a pas, à proprement parler, d’on<strong>de</strong> P : il s’agit d’on<strong>de</strong>s F en « <strong>de</strong>nts <strong>de</strong><br />
scie » ou en « toit d’usine ».<br />
Toute les on<strong>de</strong>s F ne génèrent pas forcément <strong>de</strong> QRS ; on peut donc observer 2,<br />
3 ou 4 on<strong>de</strong>s F pour un complexe ventriculaire : il s’agit respectivement d’un flutter<br />
2/1 , 3/1 ou 4/1.<br />
Les QRS sont fins et réguliers.<br />
Flutter auriculaire 4/1<br />
Fréquence auriculaire : 260/mn<br />
Fréquence ventriculaire : 63 /mn<br />
5/ Rythme jonctionnel ou nodal<br />
Il s’agit d’un rythme issu du nœud atrio-ventriculaire lorsque le nœud sinoauriculaire<br />
ne décharge pas.<br />
Les QRS sont fins (supra-ventriculaire), réguliers et ne sont généralement pas<br />
précédés d’une on<strong>de</strong> P.<br />
La fréquence est variable :<br />
• FC normale ou élevée ( 180 /mn) : Maladie <strong>de</strong> BOUVERET.<br />
Bouveret<br />
FC=200/mn<br />
8
<strong>SAMU</strong> <strong>02</strong><br />
Parfois, la conduction se fait <strong>de</strong> façon rétrogra<strong>de</strong> vers les oreillettes, ce qui<br />
donne <strong>de</strong>s on<strong>de</strong>s P anormales : elles sont masquées dans les QRS ou bien situées entre<br />
2 QRS (on<strong>de</strong>s P rétrogra<strong>de</strong>s).<br />
Les flèches indiquent <strong>de</strong>s on<strong>de</strong>s P rétrogra<strong>de</strong>s.<br />
6/ Syndrôme <strong>de</strong> Wolff-Parkinson-White<br />
Une voie accessoire « shunte » la conduction atrio-ventriculaire normale,<br />
créant ainsi une pré-excitation ventriculaire.<br />
En crise :<br />
• Aspect d’un « Bouveret ».<br />
Hors crise :<br />
• PR court<br />
• QRS élargi : on<strong>de</strong> • (<strong>de</strong>lta) [ aspect en « moustache à la S. Dali »]<br />
Syndrôme <strong>de</strong> Wolff-Parkinson-White<br />
(Hors crise : la flèche montre une on<strong>de</strong> <strong>de</strong>lta)<br />
9
<strong>SAMU</strong> <strong>02</strong><br />
7/ Tachycardie ventriculaire<br />
Ce rythme nait au niveau d’un foyer ectopique ventriculaire.<br />
Ses caractéristiques principales sont :<br />
• QRS larges, réguliers<br />
• FC • 150/mn<br />
Il peut être plus ou moins bien toléré (Arrêt cardio-circulatoire !!!). Le risque<br />
majeur est le passage possible en fibrillation ventriculaire (cf. infra).<br />
Tachycardie ventriculaire<br />
FC= 240/mn<br />
8/ Fibrillation ventriculaire<br />
Ce rythme est secondaire à la décharge simultanée d’une multitu<strong>de</strong> <strong>de</strong> foyers<br />
ectopiques ventriculaires : il en résulte une activité électrique anarchique totalement<br />
désordonnée n’entraînant pas <strong>de</strong> contraction ventriculaire efficace.<br />
Le patient est en arrêt cardio-circulatoire.<br />
Fibrillation ventriculaire<br />
9/ Torsa<strong>de</strong> <strong>de</strong> pointe<br />
Il s’agit d’une succession rapi<strong>de</strong> d’au-moins 5 à 10 complexes <strong>de</strong> type TV,<br />
avec rotation progressive : enroulement autour <strong>de</strong> la ligne iso-électrique. Elle est<br />
responsable d’un malaise à type d’Adams-Stockes.<br />
10
<strong>SAMU</strong> <strong>02</strong><br />
FC = 180 à 200/mn<br />
Signes prémonitoires :<br />
• Aspect <strong>de</strong> bigéminisme ventriculaire avec espace QT long (cf. p13).<br />
Contexte :<br />
• Hypokaliémie (non corrrélé à son intensité).<br />
• Hypocalcémie.<br />
• Hypomagnésémie.<br />
• BAV dégénératif.<br />
• Intoxication ou surdosage à la chloroquine ou à la quinidine.<br />
Torsa<strong>de</strong> <strong>de</strong> pointe<br />
10/ Flutter ventriculaire<br />
Ce rythme provient d’un foyer ectopique ventriculaire.<br />
L’ECG montre un tracé sinusoïdal régulier, rapi<strong>de</strong> aux alentours <strong>de</strong> 150 à<br />
200/mn.<br />
Flutter ventriculaire<br />
11
<strong>SAMU</strong> <strong>02</strong><br />
11/ Les extrasystoles<br />
Ce sont <strong>de</strong>s contractions prématurées issues d’un foyer ectopique auriculaire, nodal ou<br />
ventriculaire.<br />
Elles peuvent être :<br />
11-1/ Supraventriculaires (ESSV)<br />
QRS fins.<br />
11-1-1/ Extrasystoles auriculaires (ESA)<br />
• On<strong>de</strong> P’ : normale ou inversée (Elle est fonction <strong>de</strong> la localisation<br />
du foyer ectopique par rapport au NSA : plus il va être proche du<br />
NSA, plus l’on<strong>de</strong> P’ ressemblera à l’on<strong>de</strong> P normale).<br />
• Espace PR court<br />
• Repos compensateur : suit les QRS-T.<br />
ESA bigéminées<br />
11-1-2/ Extrasystoles jonctionnelles ou nodales (ESJ)<br />
• Absence d’on<strong>de</strong> P ou on<strong>de</strong> P rétrogra<strong>de</strong>.<br />
• QRS fins<br />
• Repos compensateur<br />
11-2/ Ventriculaires (ESV)<br />
Elles sont issues d’un foyer ventriculaire ectopique, et provoquent une systole<br />
ventriculaire anarchique.<br />
Les QRS sont larges (>110 ms), amples, mono ou polymorphes et sont suivis<br />
d’un repos compensateur.<br />
12
<strong>SAMU</strong> <strong>02</strong><br />
Un accès <strong>de</strong> plus <strong>de</strong> 5 ESV (sans qu’il y ait <strong>de</strong> QRS normal entre 2 ESV) est<br />
considéré comme une salve d’ESV ou un lambeau <strong>de</strong> TV.<br />
Les ESV peuvent être couplées à 1, 2 ou 3 complexes normaux, il s’agit<br />
respectivement d’un bi, tri, ou quadrigéminisme.<br />
Signes <strong>de</strong> gravité <strong>de</strong>s ESV<br />
ESV polymorphes<br />
Salve d’ESV ou plus <strong>de</strong> 6 ESV par minute<br />
Phénomène <strong>de</strong> R sur T<br />
[Vu lorsqu’une ESV survient avant la fin<br />
d’une on<strong>de</strong> T (R/T) : il y a risque <strong>de</strong> passage en FV]<br />
ESV trigéminées<br />
DEMARCHE DIAGNOSTIQUE FACE A UNE TACHYCARDIE<br />
QRS<br />
FINS<br />
LARGES<br />
REGULIERS<br />
• Tachycardie sinusale<br />
• Flutter auriculaire<br />
• Tachycardie jonctionnelle<br />
• Wolff-Parkinson-White<br />
PAS D’ONDE P VISIBLE<br />
• Flutter ventriculaire<br />
• Tachycardie ventriculaire<br />
• Fibrillation ventriculaire<br />
• Torsa<strong>de</strong> <strong>de</strong> pointe<br />
IRREGULIERS<br />
• TAC/FA<br />
• Tachyarythmie sinusale<br />
ONDES P SOUVENT VISIBLES<br />
• TSSV avec bloc <strong>de</strong> branche<br />
13
<strong>SAMU</strong> <strong>02</strong><br />
LES TROUBLES DE CONDUCTION<br />
Ils sont caractérisés par un ralentissement ou un arrêt complet <strong>de</strong> la conduction<br />
<strong>de</strong> l’influx auriculo-ventriculaire.<br />
1/ Les blocs auriculo-ventriculaires (BAV)<br />
BAV du 1 er <strong>de</strong>gré<br />
Augmentation <strong>de</strong> l’espace PR : >200ms<br />
BAV 1°<br />
PR=280 ms<br />
BAV du 2 ème <strong>de</strong>gré<br />
2/1 (Mobitz II), 3/1 , 4/1 …<br />
• Il faut 2, 3 ou 4 complexes auriculaires pour entrainer une activité<br />
ventriculaire.<br />
• Les espaces entre les on<strong>de</strong>s P bloquées sont réguliers.<br />
• Les QRS sont fins et réguliers<br />
Pério<strong>de</strong>s <strong>de</strong> Luciani Wenckebach (Mobitz I)<br />
• Allongement progressif <strong>de</strong> l’espace PR jusqu'à ce que l’on<strong>de</strong> P soit bloquée,<br />
puis il y a reprise du cycle.<br />
BAV 2° 2/1<br />
14
<strong>SAMU</strong> <strong>02</strong><br />
Pério<strong>de</strong> <strong>de</strong> Luciani-Wenckebach<br />
(Augmentation <strong>de</strong> l’incrément <strong>de</strong> PR, puis P bloquée)<br />
BAV du 3 ème <strong>de</strong>gré<br />
Dissociation auriculo-ventriculaire :<br />
• Les on<strong>de</strong>s P sont normales et régulières avec une fréquence <strong>de</strong> 60 à 80/mn.<br />
• Les QRS sont normaux ou déformés, selon l’emplacement du « pacemaker<br />
ventriculaire <strong>de</strong> suppléance ».<br />
• Les on<strong>de</strong>s P ne conduisent aucun QRS.<br />
• La fréquence ventriculaire est très lente (30 à 40/mn)<br />
• Diagnostic différentiel :<br />
• Dissociation iso-rythmique : C’est un BAV 3° dans lequel les<br />
fréquences auriculaires et ventriculaires sont les mêmes (il y a autant<br />
d’on<strong>de</strong> P que <strong>de</strong> QRS) [cf. classeur ECG]<br />
BAV 3°<br />
Fréquence auriculaire :75/mn<br />
Fréquence ventriculaire : 40 à 45/mn<br />
2/ Les blocs <strong>de</strong> branche<br />
Ces troubles <strong>de</strong> conduction concernent les branches du faisceau <strong>de</strong> His.<br />
Un bloc <strong>de</strong> la branche droite entraînera un retard <strong>de</strong> contraction du ventricule droit par<br />
rapport au gauche.<br />
La branche gauche <strong>de</strong> His se divise en une branche antérieure et une branche<br />
postérieure, responsables <strong>de</strong>s hémiblocs (cf. p 19).<br />
Les blocs <strong>de</strong> branche peuvent être : Complets (QRS>120 ms)<br />
Incomplets (100 < QRS • 120ms)<br />
15
<strong>SAMU</strong> <strong>02</strong><br />
Bloc <strong>de</strong> branche droite / BBD<br />
• QRS : Aspect en rSr’ dans les dérivations droites (DII, DIII, aVF, V1, V2).<br />
• On<strong>de</strong>s T négatives dans les dérivations droites.<br />
• Déviation axiale droite si BBD complet.<br />
Ventricule gauche<br />
Ventricule droit<br />
Si l’on superpose ces 2 tracés :<br />
r r’<br />
S<br />
BBD<br />
16
<strong>SAMU</strong> <strong>02</strong><br />
BBD complet<br />
Bloc <strong>de</strong> branche gauche / BBG<br />
• QRS : Aspect en RR’ dans les dérivations gauches (DI, aVL, V5, V6).<br />
• On<strong>de</strong>s T négatives dans les dérivations gauches.<br />
• Déviation axiale gauche si BBG complet.<br />
Ventricule droit<br />
Ventricule gauche<br />
17
<strong>SAMU</strong> <strong>02</strong><br />
Si l’on superpose les 2 tracés :<br />
R R’<br />
BBG<br />
BBG complet<br />
LA PRESENCE D’UN BBG EMPECHE LE DIAGNOSTIC ECG D’INFARTUS DU MYOCARDE.<br />
• En effet, les infarctus touchent souvent le cœur gauche; or, les signes ECG gauche<br />
seront masqués par les signes droits en cas <strong>de</strong> BBG.<br />
• Il faudra dans ce cas rechercher « le signe <strong>de</strong> Cabrera » : crochetage <strong>de</strong> la branche<br />
ascendante <strong>de</strong> l’on<strong>de</strong> S en précordial droit.<br />
18
<strong>SAMU</strong> <strong>02</strong><br />
Signe <strong>de</strong> CABRERA<br />
3/ Les hémiblocs<br />
La branche gauche se divise en <strong>de</strong>ux branches : une branche antérieure gracile,<br />
et une postérieure plus épaisse (donc plus resistante et moins souvent atteinte).<br />
Hémibloc antérieur gauche : HBAG<br />
Aspect qR en DI, aVL<br />
Aspect rS en DII, DIII, aVF<br />
Axe gauche<br />
Hémibloc postérieur gauche : HBPG<br />
Aspect qR en DII, DIII, aVF<br />
Aspect rS en DI, aVL<br />
Axe droit<br />
19
<strong>SAMU</strong> <strong>02</strong><br />
HBAG<br />
4/ Les blocs bifasciculaires et intermittents<br />
Ce sont <strong>de</strong>s complications <strong>de</strong>s blocs sus-cités, et évoluent à plus ou moins long<br />
terme vers un BAV complet.<br />
BBD + HBAG<br />
BBD + HBPG<br />
BAV1° + BBD ou BBG<br />
Alternance BBD / BBG<br />
Alternance HBAG / HBPG<br />
BBD + BBG intermittent<br />
BBG + BBD intermittent<br />
20
<strong>SAMU</strong> <strong>02</strong><br />
5/ Le bloc sino-auriculaire (BSA)<br />
Il s’agit d’une interruption <strong>de</strong> l’activité du NSA pendant 1 ou plusieurs cycles<br />
cardiaques. Le rythme reprend ensuite avec un échappement auriculaire ou nodal.<br />
Bradycardie à 50/mn sans on<strong>de</strong> P visible avec échappement jonctionnel,<br />
dans le cadre d’un BSA complet.<br />
LES HYPERTROPHIES<br />
1/ Hypertrophie auriculaire droite (HAD) et gauche (HAG)<br />
HAD<br />
• On<strong>de</strong> P pointue dans les dérivations droites (DII, DII, aVF, V1, V2)<br />
• Amplitu<strong>de</strong> <strong>de</strong>s on<strong>de</strong>s P en DII • 2,5 mm<br />
• Durée inchangée.<br />
On<strong>de</strong> P typique d’une HAD<br />
(DII)<br />
21
<strong>SAMU</strong> <strong>02</strong><br />
HAG<br />
• On<strong>de</strong> P bifi<strong>de</strong> dans le territoire gauche (DI , aVL, V4, V5)<br />
• Amplitu<strong>de</strong> inchangée<br />
• Durée <strong>de</strong> l’on<strong>de</strong> P > 120 ms<br />
On<strong>de</strong> P bifi<strong>de</strong> dans les dérivations gauches<br />
(V5)<br />
2/ Hypertrophie ventriculaire droite (HVD) et gauche (HVG)<br />
HVD<br />
• Axe QRS droit<br />
• Gran<strong>de</strong> on<strong>de</strong> R dans les dérivations droites (DII, DIII, aVF, V1, V2)<br />
• On<strong>de</strong> T plate ou négative à droite<br />
HVG<br />
• Axe QRS gauche<br />
• Gran<strong>de</strong> on<strong>de</strong> R dans les dérivations gauches (DI, aVL, V5, V6)<br />
• Indice <strong>de</strong> Sokolow (SV1+RV5) >35mm<br />
• On<strong>de</strong> T négative à gauche<br />
22
<strong>SAMU</strong> <strong>02</strong><br />
Gran<strong>de</strong> on<strong>de</strong> S en V1 (SV1)<br />
Gran<strong>de</strong> on<strong>de</strong> S en V5 (SV5)<br />
PATHOLOGIES DIVERSES<br />
1/ Infarctus du myocar<strong>de</strong><br />
Les lésions rencontrées<br />
Concerne l’on<strong>de</strong> T<br />
ISCHEMIE<br />
Négative Sous épicardique<br />
Positive Sous endocardique<br />
Concerne le segment ST<br />
COURANT DE LESION<br />
Sus décalage Sous épicardique<br />
Sous décalage Sous endocardique<br />
NECROSE<br />
Concerne l’on<strong>de</strong> Q<br />
(Séquelle d’infarctus : cicatrice)<br />
L’ischémie-lésion sous endocardique est la lésion plus fréquemment observée<br />
23
<strong>SAMU</strong> <strong>02</strong><br />
Les territoires<br />
Dérivations Localisations Artères en cause<br />
DI, aVL Latéral Coronaire gauche<br />
DII, DIII, aVF Inférieur ou diaphragmatique Coronaire droite<br />
V1, V2 Antéro-septal Coronaire droite<br />
V3, V4 Apical Coronaire gauche<br />
V5, V6 Latéral Coronaire gauche<br />
V7, V8, V9 Postérieur Coronaire gauche<br />
V3R, V4R Cœur droit Coronaire droite<br />
• nb : L’artère coronaire gauche se divise en <strong>de</strong>ux branches, l’interventriculaire antérieure<br />
(IVA :Lésions antérieures) et la circonflexe (Cx : Lésions latérales).<br />
Les autres territoires ne sont que <strong>de</strong>s combinaisons :<br />
DI, aVL + V1, V2<br />
DII, DIII, aVF + V1, V2<br />
DII, DIII, aVF + DI, aVL<br />
DI, aVL + DII, DIII, aVF + V1 à V6<br />
DI, aVL + V1 à V6<br />
Antéro-septal (antérieur + antéroseptal)<br />
Septal profond (inférieur + antéroseptal)<br />
Inféro-latéral (inférieur + latéral)<br />
Circonférentiel<br />
Antérieur étendu<br />
L’infarctus du myocar<strong>de</strong> évolue électriquement en plusieurs sta<strong>de</strong>s successifs :<br />
o Ischémie sous endocardique.<br />
o Courant <strong>de</strong> lésion sous épicardique englobant l’on<strong>de</strong> T : ONDE DE PARDEE.<br />
o Formation progressive <strong>de</strong> l’on<strong>de</strong> Q.<br />
o Puis retour du ST sur la ligne iso-électrique, on<strong>de</strong> T franchement positive, on<strong>de</strong> Q<br />
profon<strong>de</strong> séquellaire.<br />
24
<strong>SAMU</strong> <strong>02</strong><br />
On<strong>de</strong> <strong>de</strong> Par<strong>de</strong>e (V2, V3, V4)<br />
Ischémie sous endocardique<br />
2/ Embolie pulmonaire<br />
• Axe droit.<br />
• Gran<strong>de</strong>s on<strong>de</strong>s S en DI, gran<strong>de</strong>s on<strong>de</strong>s Q en DIII : le fameux « SI/QIII ».<br />
• Bloc <strong>de</strong> branche droit.<br />
• Sous décalage du segment ST dans les dérivations droite.<br />
3/ Péricardites<br />
• Le premier signe électrique est le sous décalage <strong>de</strong> l’espace PQ<br />
• Sus décalage du ST en DI +++ et aVL.<br />
• On<strong>de</strong> T positive puis négative.<br />
25
4/ Les dyskaliémies<br />
<strong>SAMU</strong> <strong>02</strong><br />
L’on<strong>de</strong> T est « le toit » <strong>de</strong> la kaliémie.<br />
HYPOKALIEMIE<br />
• On<strong>de</strong> T plate ou négative<br />
• QT long (risque <strong>de</strong> torsa<strong>de</strong> pointe)<br />
• Sous décalage du ST<br />
HYPERKALIEMIE<br />
• On<strong>de</strong> T ample, pointue, positive.<br />
• QRS large<br />
• Sus décalage du ST<br />
THERAPEUTIQUE<br />
PATHOLOGIES 1 ère INTENTION 2 ème INTENTION<br />
Tachycardie sinusale • Anxiolytiques per os • ATARAX<br />
50 – 100 mg IVL<br />
Flutter auriculaire<br />
• CEDILANIDE<br />
• CEE<br />
1 amp IVD<br />
1,5 J/kg<br />
Wolff-Parkinson-White<br />
• CORDARONE<br />
1 amp IVL sur 5 à 10 mn<br />
Bouveret<br />
• Manoeuvres vagales :<br />
Massage du sinus carotidien.<br />
ROC ±<br />
• STRIADYNE<br />
1 amp (6mg) en IV flash<br />
ADRENALINE PREPAREE !!!<br />
Tachycardie ventriculaire<br />
Fibrillation ventriculaire<br />
Torsa<strong>de</strong> <strong>de</strong> pointe<br />
• CORDARONE<br />
1 amp IVL en 5 à 10 mn<br />
• CEE (Si mal tolérée)<br />
1,5 J/kg (± sédation)<br />
• CEE<br />
2 à 3 J/kg<br />
pour un adulte :200-300-360 J<br />
• + CORDARONE<br />
300 mg IVD<br />
• Sulfate <strong>de</strong> magnésium à<br />
10%<br />
1 à 2 g soit 1 à 2 amp en IVL<br />
A répéter si échec<br />
• TILDIEM IVL<br />
Si PAS>100mmHg<br />
• XYLOCAINE<br />
1,5mg/kg IVD<br />
si échec :0,75 mg/kg IVD<br />
si succès :1,5 à 3 mg/kg/h PSE<br />
• CEE (Si mal tolérée)<br />
1,5 J/kg (± sédation)<br />
• XYLOCAINE<br />
1,5mg/kg IVD<br />
• ISUPREL<br />
5 amp dans 250 ml <strong>de</strong> G5%<br />
ou 0,01 à 0,1 mg/kg/mn PSE<br />
• Si échec : EES (externe<br />
+++)<br />
26
<strong>SAMU</strong> <strong>02</strong><br />
Fibrillation Auriculaire<br />
Bradycardie sinusale<br />
Extrasystoles ventriculaires<br />
• CEDILANIDE<br />
0,4 mg (1 amp) IVD à répéter<br />
éventuellement30 mn après.<br />
• CEE si mauvaise<br />
tolérance.<br />
• ATROPINE<br />
0,5 à 1 mg IVD<br />
(si mauvaise tolérance)<br />
CI si Wolff-Parkinson-White<br />
Si intox aux ß-bloquants,<br />
l’atropine est inefficace (test<br />
diagnostic négatif), on peut<br />
tenter l’ISUPREL ou le<br />
GLUCAGON.<br />
• XYLOCAINE<br />
1,5 mg/kg IVD<br />
puis 1,5 à 3 mg/kg/h PSE<br />
• CORDARONE<br />
1 amp IVL en 5 à 10 mn<br />
• Sulfate <strong>de</strong> Magnésium<br />
à 10%<br />
1 à 2 g soit 1 à 2 amp en IVL<br />
A répéter si échec<br />
CONCLUSION<br />
L’ECG est un examen <strong>de</strong> routine qui doit être pratiqué « larga manu », au moindre<br />
doute diagnostic.<br />
Pour rester simple, son interprétation doit être méthodique.<br />
Alors, pas d’hésitation…<br />
27
<strong>SAMU</strong> <strong>02</strong><br />
NOTES PERSONNELLES<br />
28