G R A V I D E Z DRS Fragmentação do sono Hipóxia/ Hipercapnia intermitentes } } Stress oxidativo Atividade simpática Inflamação 36 Pneumologia Paulista Vol. 26, N o. 1/2012 HHA Adipocinas Complicações Hipertensivas e de Desenvolvimento fetal Fig. 1. Mecanismos relacionados aos distúrbios respiratórios do sono sobre os desfechos maternos e fetais. Adaptado do Bilgay Izci-Balserak and Grace W. Pien. Sleep-disordered breathing and pregnancy: potential mechanisms and evidence for maternal and fetal morbidity Curr Opin Pulm Med 16:574–582. DRS: Distúrbios respiratórios do sono. HHA: hipotálamo-hipófise-adrenal. estão associadas com risco aumentado para complicações materno-fetais, como pré-eclâmpsia e retardo de crescimento fetal. Com prevalência em torno de 1-8% nas grávidas, os estudos sugerem associação com os distúrbios respiratórios do sono. É provável que a inflamação e o aumento da atividade simpática sejam os mecanismos envolvidos na intolerância a glicose e resistência à insulina a semelhança da hipertensão 2, 4, 7, 17 arterial. Diagnóstico Não existem consensos específicos para a triagem de DRS na gestação. Devido ao risco de complicações materno-fetais, o diagnóstico deve sempre ser feito o mais precoce possível. Alguns autores sugerem que grávidas com sonolência excessiva diurna, ronco intenso e testemunho de paradas na respiração durante o sono devem ser avaliadas para DRS. 5 A avaliação da queixa de sonolência na gestante requer atenção dos especialistas. Este sintoma, muitas vezes é considerado “normal” na gestação, associado ao fato de que nem sempre é evidenciada mesmo quando objetivamente avaliada (p. ex: Escala de Sonolência de Epworth). Os sintomas mais frequentemente descritos são “cansaço” e “fadiga”. O uso de questionários para rastreamento de doenças respiratórias no sono também apresentam um valor preditivo baixo na gestante. Um estudo encontrou sensibilidade de 35% e especificidade de 63% quando aplicou o questionário de Berlim neste grupo de pacientes. Mulheres com hipertensão arterial sistêmica prévia à gravidez ou mesmo relacionada à gestação, pré-eclampsia, diabetes gestacional ou história de restrição de crescimento intrauterino de forma não explicada, devem ser avaliadas com atenção para distúrbios respiratórios do sono, especialmente se há fatores predisponentes como obesidade. 19 O diagnóstico deve ser realizado por meio do exame de polissonografia de noite inteira. O estudo polissonográfico geralmente é realizado sem dificuldades e está validado na gestante, devendo ser realizado na sua forma usual. 20 Dentro do espectro dos eventos respiratórios anormais na polissonografia além das apneias e hipopneias, podem ocorrer episódios isolados de limitação ao fluxo aéreo, 2, 18 caracterizada pelo achatamento da curva de fluxo, que decorrem do aumento da resistência das vias aéreas superiores. Nestes casos há limitação ao fluxo aéreo frente ao aumento do esforço respiratório que termina com despertar 6, 21 do sono. (Figura 2) Tratamento Gestantes com síndrome da apnéia do sono (SAOS) devem seguir medidas conservadoras como: ganho ponderal adequado, assumir a posição lateral para dormir, elevar a cabeceira da cama e evitar o uso de medicações com efeito sedativo ou mesmo álcool. 3-5 O tratamento específico para a SAOS é similar ao aplicado em pacientes não gestantes. Destaca-se a importância de se corrigir a hipoxemia noturna (implicação na saúde materno- fetal). 1,3,14, 20 O CPAP nasal é o tratamento padrão para as gestantes com SAOS severa (IAH > 30 eventos/hora). Quadros leves ou moderados quando acompanhados de sintomas ou dessaturações recorrentes (SpO2 < 90%), também devem ser tratados com CPAP. Estudos confirmam a segurança, eficácia e tolerabilidade do uso do CPAP durante a gestação e nenhum efeito adverso foi diretamente atribuído a este tratamento. 5, 14, 20 (Figura 3) Na presença de eventos de limitação de fluxo aéreo e sem a presença de apneia e hipopneias, o CPAP com pressão fixa ou auto- ajustável torna-se uma alternativa atrativa. 5,14, 22 Desfechos favoráveis do uso do CPAP em grávidas como a redução da pressão arterial e melhora na vitalidade fetal foram demonstrados em vários estudos. No entanto, ainda que o CPAP possa ser útil em reduzir as complicações na gravidez, a presença da obesidade e préeclampsia em gestações anteriores foram associadas a complicações como pré-eclampsia, aborto e prematuridade e, portanto o tratamento individualizado deve sempre ser considerado. 14, 20, 22 O uso de aparelhos intraorais é geralmente impraticável durante a gestação. Para a perfeita adaptação do dispositivo são necessárias múltiplas sessões com intervalos de algumas semanas, tornando-os inviáveis nesta condição. No entanto, pode ser uma alternativa às gestantes que não
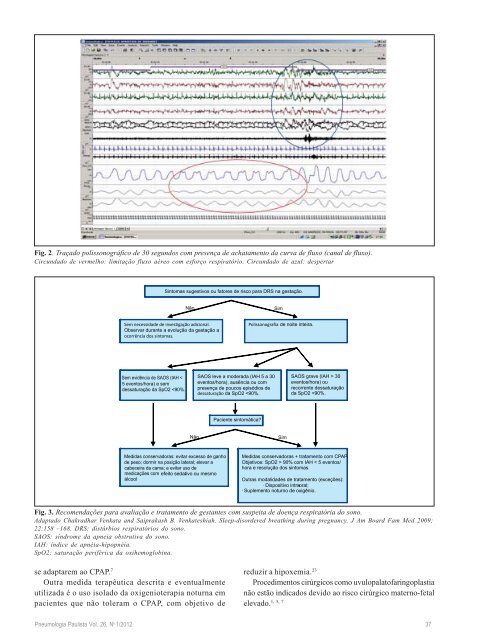
Fig. 2. Traçado polissonográfico de 30 segundos com presença de achatamento da curva de fluxo (canal de fluxo). Circundado de vermelho: limitação fluxo aéreo com esforço respiratório. Circundado de azul: despertar Sintomas sugestivos ou fatores de risco para DRS na gestação. Não Sem necessidade de investigação adicional. Observar durante a evolução da gestação a ocorrência dos sintomas. Sem evidência de SAOS (IAH < 5 eventos/hora) e sem dessaturação da SpO2