Fetale Entwicklung der Schilddrüse, 11.400 Kb
Fetale Entwicklung der Schilddrüse, 11.400 Kb
Fetale Entwicklung der Schilddrüse, 11.400 Kb
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
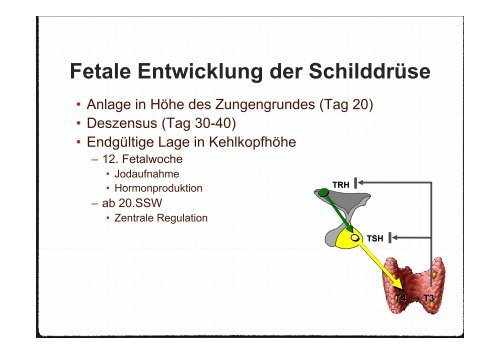
<strong>Fetale</strong> <strong>Entwicklung</strong> <strong>der</strong> <strong>Schilddrüse</strong><br />
• Anlage in Höhe des Zungengrundes (Tag 20)<br />
• Deszensus (Tag 30-40)<br />
• Endgültige Lage in Kehlkopfhöhe<br />
– 12. Fetalwoche<br />
• Jodaufnahme<br />
• Hormonproduktion<br />
– ab 20.SSW<br />
• Zentrale Regulation<br />
TRH<br />
TSH<br />
T4 → T3
Wirkung <strong>der</strong> <strong>Schilddrüse</strong>nhormone<br />
– Myelinisierung des ZNS<br />
• Psychomotorische <strong>Entwicklung</strong><br />
– Stimulierung wichtiger Stoffwechselwege<br />
• Glukose-, Lipid-, Proteinmetabolismus<br />
– Knochenstoffwechsel<br />
• Osteoklasten, Osteoblasten<br />
– Thermogenese<br />
– Wachstum
10<br />
Wirkung von T4 auf Fetus und<br />
Neugeborenes<br />
20<br />
Fetalwochen<br />
30<br />
Geburt<br />
40<br />
Nach: Fisher DA, Polk DH, Wu SY:<br />
Fetal thyroid metabolism: a pluralistic system. Thyroid 4:367,1994.<br />
TSH Antwort<br />
Hirnentwicklung<br />
Knochenentwicklung<br />
Wachstum<br />
Thermogenese<br />
Myocardiale Kontraktilität<br />
Reifung <strong>der</strong> Leber<br />
Reifung <strong>der</strong> Haut<br />
1 2 3<br />
Monate nach Geburt
Hirnentwicklungsstadien vor und<br />
nach Geburt<br />
Phase I<br />
Phase II<br />
(0 - 12 Wochen) (12 Wochen - Geburt)<br />
nach Porterfield and Hendrich<br />
Phase III<br />
(Geburt - 1 Jahr)<br />
0 12 Wochen Geburt 1 Jahr<br />
Zerebrale Neurogenese und<br />
Migration (5 - 24 Wochen)<br />
Neuronale Differenzierung, neuronales Wachstum,<br />
dendritische Ausprossung und Synaptogenese<br />
(Phase II und III), zerebelläre Neurogenese,<br />
Gliagenese (spätfetal bis 6. Monat).<br />
Myelogenese (2. Trimester bis 2 Jahre, Phase II und III)
Angeborene Hypothyreosen<br />
Häufigkeit:<br />
1: 3600<br />
Mädchenwendigkeit<br />
Ursachen:<br />
<strong>Schilddrüse</strong>ndysgenesie<br />
Aplasie<br />
Hypoplasie<br />
Ektopie<br />
<strong>Schilddrüse</strong>ndyshormogenese<br />
Transiente Formen:<br />
Jod, Medikamente, mütterliche Antikörper<br />
Zentrale Formen <strong>der</strong> Hypothyreose (ca. 10 – 12%)<br />
80% im Rahmen eines MPHD
Formen <strong>der</strong> <strong>Schilddrüse</strong>ndyshormogenie
Genetische Ursachen <strong>der</strong><br />
angeborenen Hypothyreose<br />
Störung Gen Gen Lokus Vererbung Ass. Fehlbildung<br />
Transkriptionsfaktor<br />
Transkriptionsfaktor<br />
Gestörte <strong>Schilddrüse</strong>nentwicklung/wan<strong>der</strong>ung<br />
TTF1/NKX2.1 14q13 AD Choreoathetose, ARDS<br />
Lungeninfekte, Retardierung<br />
TTF2/FOXE1 9q22 AR Gaumenspalte, Choanalatresie<br />
abstehendes Haar<br />
Transkriptionsfaktor PAX8 2q11.2 AD (Nierenhypoplasie)<br />
Gestörte <strong>Schilddrüse</strong>nhormonsynthese<br />
Natrium-Jodid Symporter NIS 19p12-13.2 AR Struma<br />
Thyreoperoxidase TPO 2p25 AR<br />
Dualoxidase DUOX2 15q15.3 AR<br />
Thyreoglobulin TG 8q24 AR,AD Struma<br />
Iodotyrosin Deiodinase DEHAL1 6q24-25 AR Massive Struma<br />
Pendrin SLC26A4/PDS 7q31 AR
Thyreoglobulin-<br />
Defekt<br />
Dyshormogenetiche<br />
Hypothyreose<br />
Positiver<br />
Perchlorat-Discharge<br />
Pendred-<br />
Syndrom<br />
TPO-<br />
Defekt<br />
Angeborene Hypothyreose<br />
Anamnese, Untersuchung<br />
•SD-Parameter, TG<br />
•(Szintigraphie)<br />
•Ultraschall<br />
•(Perchlorat Discharge Test)<br />
geringe Tracer-<br />
Aufnahme<br />
in Szinti<br />
Natrium-Jodid<br />
Symporter-Defekt<br />
Nicht-Dyshormogenetische<br />
Hypothyreose<br />
Anomalien außerhalb <strong>der</strong><br />
SD<br />
• Gaumenspalte/störriges Haar FOXE1<br />
• Nierenanomalie PAX-8<br />
• ARDS/Chorea/Ataxie NKX2.1
TSH (mU/ml)<br />
10<br />
4<br />
2<br />
0<br />
Reifung <strong>der</strong> <strong>Fetale</strong>n <strong>Schilddrüse</strong><br />
Serum TBG (nmol/l)<br />
Embryogenese<br />
500<br />
400<br />
300<br />
200<br />
100<br />
0<br />
TBG<br />
Gesamt T4<br />
TSH TSH<br />
Reverses T3<br />
fT4<br />
Gesamt T3<br />
fT3<br />
10 20 30 40<br />
Gestationsalter (Wochen) Geburt<br />
1<br />
4<br />
3<br />
2<br />
0<br />
Serum T3/rT3 (nmol/l)<br />
150<br />
100<br />
50<br />
0<br />
Gesamt T4 (nmol/l)
<strong>Schilddrüse</strong>nhormone: Ontogenese<br />
30<br />
25<br />
20<br />
15<br />
10<br />
5<br />
0<br />
4<br />
3<br />
2<br />
1<br />
0<br />
.<br />
.<br />
Fetus Amn.<br />
Flüss. Nabel-<br />
Schn.<br />
Fetus Amn.<br />
Flüss. Nabel-<br />
Schn.<br />
TSH (µU/ml) ( U/ml)<br />
24h 48h 3-5<br />
Tage<br />
T3 (ng/ml)<br />
24h 48h 3-5<br />
Tage<br />
2<br />
Wochen-<br />
Monate<br />
2<br />
Wochen-<br />
Monate<br />
Jahre<br />
Jahre<br />
25<br />
20<br />
15<br />
10<br />
5<br />
0<br />
4<br />
3<br />
2<br />
1<br />
0<br />
.<br />
.<br />
Fetus Amn.<br />
Flüss. Nabel-<br />
Schn.<br />
Fetus Amn.<br />
Flüss. Nabel-<br />
Schn.<br />
24h 48h 3-5<br />
Tage<br />
T4 (µg/dl) ( g/dl)<br />
rT3 (ng/ml)<br />
24h 48h 3-5<br />
Tage<br />
2<br />
Wochen-<br />
Monate<br />
2<br />
Wochen-<br />
Monate<br />
Jahre<br />
Jahre
<strong>Schilddrüse</strong>nnormalwerte bei<br />
Frühgeborenen<br />
Thorpe-Beeston JG, Nicolaides KH,<br />
Felton CV, Butler J, et al: Maturation of<br />
the secretion of thyroid hormone and<br />
thyroid-stimulating hormone in the fetus. N<br />
Eng J Med 324:532,1991
T4 Werte bei Frühgeborenen postnatal<br />
Mercado M, Yu VYH, Szymonowiczw et al: Thyroid function in very<br />
preterm infants. Early Human Dev 16:131,1988.
Altersabhängigkeit des TSH beim<br />
Neugeborenen-Screening<br />
Hypothyreose-Screening (TSH)<br />
Normalbereiche<br />
Alter TSH µU/ml<br />
Nabelschnurblut < 40<br />
3-7 Tage < 20<br />
>7 Tage < 10
TSH-<br />
Screening<br />
Weitere<br />
Maßnahmen<br />
Vorgehen beim TSH-Screening<br />
Geburtshilfe Neonatologie Hebamme<br />
< 15 U/l<br />
normal<br />
Keine weiteren<br />
Kontrollen<br />
Screeninglabor<br />
15 – 50 U/l<br />
Recall<br />
> 50 U/l<br />
Recall per Telefon<br />
Wie<strong>der</strong>holung des Filterpapiertests<br />
Serum-TSH und fT4<br />
<strong>Schilddrüse</strong>nsonographie<br />
Thyreoglobulin<br />
Ergebnisse abwarten<br />
evtl. dann weitere<br />
Untersuchungen und<br />
Therapie<br />
fT3, TPO-Ak<br />
(Jod im Urin)<br />
Therapie einleiten !
Weitere<br />
Dianostik<br />
Ergebnisse<br />
Bei uns nach<br />
ca.3 – 6<br />
Stunden<br />
Differentialdiagnosen:<br />
Weiteres<br />
Vorgehen<br />
Abgestufte Abklärung bei erhöhtem TSH<br />
Serum TSH, fT4, fT3<br />
<strong>Schilddrüse</strong>nsonographie<br />
TSH erhöht<br />
fT4 normal<br />
Jod-Kontamination<br />
Krankheit<br />
Ektopie/Hypoplasie<br />
Mütterliche Ak<br />
Dyshormogenese<br />
Antikörper<br />
Serum TG<br />
Jod im Urin<br />
TSH erhöht<br />
fT4 niedrig (< 100 nmol/l)<br />
Permanente Hypothyreose<br />
Passagere Hypothyreose<br />
Serum fT4<br />
Serum TG<br />
Kontrolle Therapie
Behandlung <strong>der</strong> kindlichen Hypothyreose<br />
Alter L-Thyroxin µg/kg (µg/Tag)<br />
0 - 3 Monate 10 - 15 (50)<br />
3 - 24 Monate 8 - 10 (50 -75)<br />
2 - 10 Jahre 4 - 6 (75 -125)<br />
10 - 16 Jahre 3 - 4 (100 - 200)<br />
< 16 Jahre 2 - 3 (100 – 250)<br />
Behandlungsziel:<br />
Serum-TSH: 0,5 – 3 mU/l
Weiteres Vorgehen bei bestätigter<br />
Hypothyreose<br />
Zeit nach Beginn <strong>der</strong> Therapie<br />
1. Jahr:<br />
1 Woche<br />
2 Wochen<br />
4 Wochen<br />
3, 6, 9, 12 Monate<br />
am Ende des 2. Lebensjahrs<br />
Vom 2. – 8. Lebensjahr<br />
2x pro Jahr<br />
Vom 8. – 12. Lebensjahr<br />
1x pro Jahr<br />
Vom 13. – 18. Lebensjahr<br />
1x pro Jahr<br />
Untersuchungen<br />
TSH, fT4<br />
Ultraschall<br />
1 x Audiometrie<br />
Auslassversuch (4 Wochen kein T4!)<br />
TSH, fT4, fT3, TG<br />
TSH,<br />
T3, T4,<br />
Evt. Knochenalter,<br />
Ultraschall<br />
TSH,<br />
fT4,<br />
TSH,<br />
fT4,
Richlinien zum erweiterten<br />
Neugeborenenscreening<br />
• Abnahme: Befund Übermittlung < 72h.<br />
• Bei U2 Kontrolle durch Kin<strong>der</strong>arzt ob Screening erfolgt.<br />
• Entnahme optimal 48. - 72. Lebensstunde (maximal 36 - 72. LS).<br />
• Bei vorzeitiger ET vor 36. Lebensstunde erste Probe abnehmen.<br />
• Erste BE vor Gabe von Blut, Dopamin, Kortison.<br />
• Fgb. < 32 SSW: nach Erstscreening zweites Screening nach 32.<br />
SSW.<br />
• Entnahmedatum = Versanddatum<br />
• Untersucher muss Einsen<strong>der</strong> unterrichten und auf weitere<br />
Untersuchungsmöglichkeiten hinweisen
Störungen <strong>der</strong> <strong>Schilddrüse</strong>nfunktion des<br />
Neugeborenen 2<br />
Wichtige Konsequenzen für die Beurteilung Neugeborener:<br />
FGB < 30 SSW haben niedrige T4-Werte<br />
(< 8 µg/dl).<br />
Sehr unreife FGB haben T3 und T4-Spiegel im<br />
hypothyreoten Bereich (bei normalem TSH).<br />
Hyporeagibles Hypothalamus-Hypophysensystem<br />
Jedoch: Keine positiven Konsequenzen von<br />
Thyroxinsubstitution auf die Morbidität und Mortalität von<br />
Frühgeborenen >28 SSW!
Störungen <strong>der</strong><br />
<strong>Schilddrüse</strong>nfunktion des<br />
Neugeborenen<br />
0Wichtige Konsequenzen für die Beurteilung<br />
Neugeborener:<br />
– FGB < 30 SSW haben niedrige T4-Werte<br />
(< 8 µg/dl).<br />
– Sehr unreife FGB haben T3 und T4-Spiegel im<br />
hypothyreoten Bereich (bei normalem TSH).<br />
– Hyporeagibles Hypothalamus-Hypophysensystem<br />
0Jedoch: Keine positiven Konsequenzen von<br />
Thyroxinsubstitution auf die Morbidität und<br />
Mortalität von Frühgeborenen >28 SSW!
Testprinzip:<br />
TSH-Screening Testmethoden<br />
Zweiseitiger fluorometrischer Festphasentest<br />
(Sandwichprinzip)<br />
Standards und Kontrollen aus Blut mit einem Hk von<br />
50 - 55% gegen WHO-Standard kalibriert<br />
Stanzling mit 3,2 mm Durchmesser<br />
Cutoff für alle Kin<strong>der</strong> ab 3. LT 15 - 20 µU/ml
Neurologisches Outcome von<br />
Frühgeborenen mit transitorischer<br />
Hypothyroxinämie<br />
Autor Journal Jahr n Parameter Ergebnis<br />
Lucas et al. Arch Dis Child 1988 236 IQ im Alter von 18<br />
Monaten<br />
Meijer et al. Arch Dis Child 1992 <strong>Entwicklung</strong>srückstand<br />
mit 18 Monaten,<br />
Schulschwierigkeiten mit<br />
9 Jahren<br />
Den Ouden et al. Pediatr Res 1996 563 Neurologische Defizite mit<br />
9 Jahren<br />
Reuss et al. N Engl J Med 1996 463 Erhöhtes Risiko für<br />
spastische Diplegie, IQ<br />
Reduktion um 7 Punkte<br />
Van Wassenaer<br />
et al.<br />
Pediatrics 2002 75 Neurologische Defizite mit<br />
2 und 5 Jahren<br />
verringert<br />
signifikant<br />
signifikant<br />
signifikant<br />
signifikant