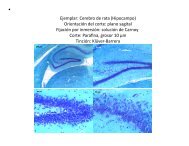
Hormonas Tiroideas y Cerebro. Notas Sobre La Relación Bocio y ...
Hormonas Tiroideas y Cerebro. Notas Sobre La Relación Bocio y ...
Hormonas Tiroideas y Cerebro. Notas Sobre La Relación Bocio y ...
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
de TRH en la eminencia media a las 8.5 semanas de gestación y en el hipotálamo a las 9 semanas,<br />
los diversos componentes del sistema porta hipofisario se desarrollan hasta la mitad de la gestación,<br />
entre las 18-22 semanas, coincidiendo con una maduración generalizada de todas las células<br />
secretoras de la adenohipófisis. <strong>La</strong> continuidad vascular entre el hipotálamo y la eminencia media<br />
está completamente desarrollada hasta el final del segundo trimestre. El hipotálamo es aún muy<br />
pequeño en el feto a término, y es probable que gran parte de su diferenciación y maduración<br />
funcional sean postnatales (5). No hay realmente pruebas directas de que sea necesaria la<br />
circulación porta hipofisaria para la secreción de TSH ya que la TRH llega también por el líquido<br />
cefalorraquídeo. Tampoco se conoce la posible función reguladora de la TRH de origen<br />
extrahipotalámico, especialmente pancreática, tan abundante en el feto.<br />
<strong>La</strong>s concentraciones de TSH son indetectables hasta la mitad de la gestación, cuando ocurre<br />
un brusco aumento entre las 18-22 semanas. Esta elevación se acompaña de un incremento de la T4<br />
circulante, cuyas concentraciones eran muy bajas hasta las 24 semanas. A partir de entonces la T4 y<br />
la TSH continúan aumentando en forma paralela hasta el nacimiento, al contrario de lo observado en<br />
adultos donde la relación es inversa. Los neonatos con hipofunción total o parcial de la glándula<br />
tiroides por disgenesia, dishormonogénesis hereditaria, o por carencia ó exceso de yodo, nacen con<br />
concentraciones más elevadas de TSH que los neonatos con función tiroidea normal, lo cuál permite<br />
su identificación mediante programas de tamizaje de TSH en el período postnatal. Esto indica que al<br />
nacer ya operan los mecanismos que permiten un servocontrol negativo de la secreción de TSH por<br />
las hormonas tiroideas fetales. Por otra parte, los programas de tamizaje neonatal de hipotiroidismo<br />
congénito basados en la medición de TSH, deben considerar que en los niños prematuros es<br />
frecuente un retraso en la respuesta de TSH a pesar de los niveles bajos de T4, lo que sugiere que<br />
en estos niños la retroalimentación negativa aún no ha madurado plenamente (6).<br />
Maduración del metabolismo de las hormonas tiroideas.<br />
<strong>La</strong> fuente principal de T3 bioactiva es su producción extratiroidea a partir de la T4 y no su<br />
secreción por la glándula tiroides. <strong>La</strong> T4 es una pro-hormona cuya desyodación órgano-específica en<br />
uno u otro anillo de la molécula da lugar a la formación de yodotironinas activas como la T3, o<br />
inactivas como la T3 reversa (rT3). Esta biotransformación ocurre a nivel de las células efectoras y es<br />
catalizada por una familia ubicua de selenoenzimas denominadas genéricamente desyodasas (D). Se<br />
conocen tres isotipos: la D1, la D2 y la D3. <strong>La</strong> conversión de T4 a T3 esta catalizada por D1 o por D2;<br />
mientras que la D3 inactiva a la T4 o a la T3 generando rT3 o T2, respectivamente. <strong>La</strong> actividad de la<br />
D1 hepática que contribuye significativamente a las concentraciones circulantes de T3, permanece<br />
relativamente baja hasta mediados del tercer trimestre de la gestación. En contraste, la expresión y<br />
actividad de la D3 es muy elevada en diferentes tejidos fetales como el cerebro; o bien, en la<br />
placenta. Como resultado, las concentraciones circulantes de T3 en el feto son bajas durante toda la<br />
gestación, e incluso al nacimiento son del orden de 50-60 ng/dl. <strong>La</strong> razón fisiológica para mantener<br />
concentraciones reducidas de T3 se desconoce, pero se ha sugerido que pudiera ser para evitar<br />
termogénesis tisular y potenciar el estado anabólico que caracteriza al rápido crecimiento fetal (7). A<br />
diferencia de la D1, la D2 se expresa intensamente en el cerebro y la hipófisis y es detectable al final<br />
del primer trimestre. Como consecuencia, entre las 20-26 semanas de gestación y a pesar de sus<br />
bajos niveles circulantes, las concentraciones de T3 en el cerebro fetal son 60-80% de los del adulto.<br />
Se sabe que la actividad de la D2 aumenta en situaciones de bajo aporte de T4 o en hipotiroidismo<br />
fetal, mientras que la de la D3 disminuye. Estos ajustes coordinados son de importancia crítica y<br />
permiten preservar los niveles cerebrales de T3 cercanos a lo normal (8).<br />
32