Le TNF-α dans la physiopathologie du psoriasis - Inserm
Le TNF-α dans la physiopathologie du psoriasis - Inserm
Le TNF-α dans la physiopathologie du psoriasis - Inserm
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
<strong>Le</strong> <strong>TNF</strong>- <strong>dans</strong> <strong>la</strong> <strong>physiopathologie</strong> <strong>du</strong> <strong>psoriasis</strong><br />
sion et le <strong>TNF</strong><strong>α</strong> a un rôle <strong>dans</strong> l’in<strong>du</strong>ction et <strong>la</strong> persistance <strong>du</strong><br />
<strong>psoriasis</strong>. Comme presque toutes les cellules cutanées, dont<br />
les kératinocytes et les LT, sont capables de pro<strong>du</strong>ire <strong>du</strong> <strong>TNF</strong><strong>α</strong>,<br />
le type cellu<strong>la</strong>ire responsable de <strong>la</strong> pro<strong>du</strong>ction initiale de<br />
<strong>TNF</strong><strong>α</strong> n’est pas encore connu avec certitude. De même le lien<br />
entre <strong>TNF</strong><strong>α</strong> et prolifération des kératinocytes est toujours<br />
l’objet d’intenses recherches centrées sur une anomalie de réponse<br />
des kératinocytes psoriasiques à <strong>la</strong> voie de signalisation<br />
impliquant les récepteurs au <strong>TNF</strong><strong>α</strong> et à l’IFNγ [18].<br />
Physiopathologie <strong>du</strong> <strong>psoriasis</strong><br />
<strong>Le</strong>s mécanismes impliqués <strong>dans</strong> le développement de <strong>la</strong> ma<strong>la</strong>die<br />
psoriasique puis <strong>dans</strong> <strong>la</strong> formation des lésions de <strong>psoriasis</strong><br />
peuvent se résumer schématiquement selon les étapes<br />
suivantes.<br />
SURVENUE DE LA MALADIE PSORIASIQUE<br />
La survenue de <strong>la</strong> ma<strong>la</strong>die chez un indivi<strong>du</strong> jusque là indemne<br />
de <strong>psoriasis</strong> suppose une étape de « sensibilisation » pendant<br />
<strong>la</strong>quelle les patients (indivi<strong>du</strong>s génétiquement<br />
prédisposés) vont développer des LT spécifiques d’un antigène<br />
cutané. La localisation épidermique de <strong>la</strong> pathologie suggère<br />
que l’antigène est un auto-antigène des cellules<br />
épidermiques ou des cellules de Langerhans (heat shock protein,<br />
défensines [19] ou correspond à des antigènes exogènes<br />
(superantigènes bactériens de <strong>la</strong> flore cutanée) présentés par<br />
Ann Dermatol Venereol<br />
2006;133:174-80<br />
les cellules épidermiques [20]. La phase de sensibilisation est<br />
mal caractérisée car asymptomatique. Elle doit se dérouler au<br />
niveau des organes lymphoïdes secondaires, en particulier les<br />
ganglions lymphatiques drainant <strong>la</strong> peau, par présentation<br />
d’antigènes cutanés aux LT CD4+ et CD8+ par les cellules<br />
dendritiques ayant migré de <strong>la</strong> peau au ganglion. Cette phase<br />
aboutit à <strong>la</strong> génération de lymphocytes T spécifique effecteurs<br />
et mémoires qui vont recirculer au niveau cutané grâce à l’expression<br />
de <strong>la</strong> molécule de domiciliation CLA [21].<br />
MÉCANISMES DE FORMATION DES LÉSIONS<br />
<strong>Le</strong> développement des lésions chez un indivi<strong>du</strong><br />
« sensibilisé » fait suite à l’interaction des LT spécifiques avec<br />
les CPA cutanées. Plusieurs étapes sont nécessaires à <strong>la</strong> formation<br />
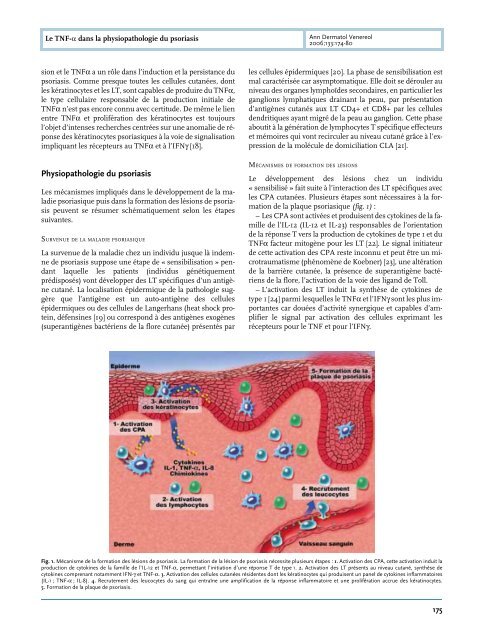
de <strong>la</strong> p<strong>la</strong>que psoriasique (fig. 1) :<br />
– <strong>Le</strong>s CPA sont activées et pro<strong>du</strong>isent des cytokines de <strong>la</strong> famille<br />
de l’IL-12 (IL-12 et IL-23) responsables de l’orientation<br />
de <strong>la</strong> réponse T vers <strong>la</strong> pro<strong>du</strong>ction de cytokines de type 1 et <strong>du</strong><br />
<strong>TNF</strong><strong>α</strong> facteur mitogène pour les LT [22]. <strong>Le</strong> signal initiateur<br />
de cette activation des CPA reste inconnu et peut être un microtraumatisme<br />
(phénomène de Koebner) [23], une altération<br />
de <strong>la</strong> barrière cutanée, <strong>la</strong> présence de superantigène bactériens<br />
de <strong>la</strong> flore, l’activation de <strong>la</strong> voie des ligand de Toll.<br />
– L’activation des LT in<strong>du</strong>it <strong>la</strong> synthèse de cytokines de<br />
type 1 [24] parmi lesquelles le <strong>TNF</strong><strong>α</strong> et l’IFNγ sont les plus importantes<br />
car douées d’activité synergique et capables d’amplifier<br />
le signal par activation des cellules exprimant les<br />
récepteurs pour le <strong>TNF</strong> et pour l’IFNγ.<br />
Fig. 1. Mécanisme de <strong>la</strong> formation des lésions de <strong>psoriasis</strong>. La formation de <strong>la</strong> lésion de <strong>psoriasis</strong> nécessite plusieurs étapes : 1. Activation des CPA, cette activation in<strong>du</strong>it <strong>la</strong><br />
pro<strong>du</strong>ction de cytokines de <strong>la</strong> famille de l’IL-12 et <strong>TNF</strong>-<strong>α</strong>, permettant l’initiation d’une réponse T de type 1. 2. Activation des LT présents au niveau cutané, synthèse de<br />
cytokines comprenant notamment IFN-γ et <strong>TNF</strong>-<strong>α</strong>. 3. Activation des cellules cutanées résidentes dont les kératinocytes qui pro<strong>du</strong>isent un panel de cytokines inf<strong>la</strong>mmatoires<br />
(IL-1 ; <strong>TNF</strong>-<strong>α</strong> ; IL-8). 4. Recrutement des leucocytes <strong>du</strong> sang qui entraîne une amplification de <strong>la</strong> réponse inf<strong>la</strong>mmatoire et une prolifération accrue des kératinocytes.<br />
5. Formation de <strong>la</strong> p<strong>la</strong>que de <strong>psoriasis</strong>.<br />
175