Skript - sTs-net.de
Skript - sTs-net.de
Skript - sTs-net.de
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
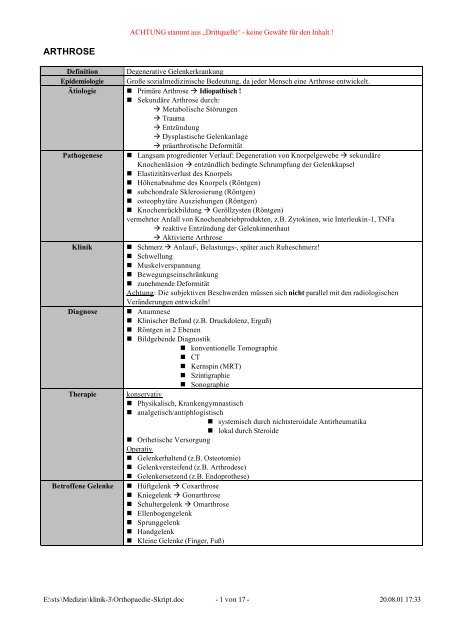
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
ARTHROSE<br />
Definition Degenerative Gelenkerkrankung<br />
Epi<strong>de</strong>miologie Große sozialmedizinische Be<strong>de</strong>utung, da je<strong>de</strong>r Mensch eine Arthrose entwickelt.<br />
Ätiologie • Primäre Arthrose à Idiopathisch !<br />
• Sekundäre Arthrose durch:<br />
à Metabolische Störungen<br />
à Trauma<br />
à Entzündung<br />
à Dysplastische Gelenkanlage<br />
à präarthrotische Deformität<br />
Pathogenese • Langsam progredienter Verlauf: Degeneration von Knorpelgewebe à sekundäre<br />
Knochenläsion à entzündlich bedingte Schrumpfung <strong>de</strong>r Gelenkkapsel<br />
• Elastizitätsverlust <strong>de</strong>s Knorpels<br />
• Höhenabnahme <strong>de</strong>s Knorpels (Röntgen)<br />
• subchondrale Sklerosierung (Röntgen)<br />
• osteophytäre Ausziehungen (Röntgen)<br />
• Knochenrückbildung à Geröllzysten (Röntgen)<br />
vermehrter Anfall von Knochenabriebprodukten, z.B. Zytokinen, wie Interleukin-1, TNFa<br />
à reaktive Entzündung <strong>de</strong>r Gelenkinnenhaut<br />
à Aktivierte Arthrose<br />
Klinik • Schmerz à Anlauf-, Belastungs-, später auch Ruheschmerz!<br />
• Schwellung<br />
• Muskelverspannung<br />
• Bewegungseinschränkung<br />
• zunehmen<strong>de</strong> Deformität<br />
Achtung: Die subjektiven Beschwer<strong>de</strong>n müssen sich nicht parallel mit <strong>de</strong>n radiologischen<br />
Verän<strong>de</strong>rungen entwickeln!<br />
Diagnose • Anamnese<br />
• Klinischer Befund (z.B. Druckdolenz, Erguß)<br />
• Röntgen in 2 Ebenen<br />
• Bildgeben<strong>de</strong> Diagnostik<br />
• konventionelle Tomographie<br />
• CT<br />
• Kernspin (MRT)<br />
• Szintigraphie<br />
• Sonographie<br />
Therapie konservativ<br />
• Physikalisch, Krankengymnastisch<br />
• analgetisch/antiphlogistisch<br />
• systemisch durch nichtsteroidale Antirheumatika<br />
• lokal durch Steroi<strong>de</strong><br />
• Orthetische Versorgung<br />
Operativ<br />
• Gelenkerhaltend (z.B. Osteotomie)<br />
• Gelenkversteifend (z.B. Arthro<strong>de</strong>se)<br />
• Gelenkersetzend (z.B. Endoprothese)<br />
Betroffene Gelenke • Hüftgelenk à Coxarthrose<br />
• Kniegelenk à Gonarthrose<br />
• Schultergelenk à Omarthrose<br />
• Ellenbogengelenk<br />
• Sprunggelenk<br />
• Handgelenk<br />
• Kleine Gelenke (Finger, Fuß)<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 1 von 17 - 20.08.01 17:33
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Gelenkersetzen<strong>de</strong> Therapie<br />
Hüfte<br />
Patiententyp:<br />
< 60 Jahre à metaphysäre Prothese, zementfrei à Press-Fit, Schraubpfanne<br />
60 - 70 Jahre à zementlose Pfanne und Schaft, Hybrid<br />
> 70 Jahre à zementiert à Müllerpfanne<br />
Kniegelenk < 60 Jahre à unikondyläre Schlitten, zementloser Oberflächenersatz<br />
60 - 70 Jahre à s. o., Hybrid<br />
> 70 Jahre à zementiert<br />
Schultergelenk Soap-Cup, Hemiprothese, Totalprothese à Bei juüngeren immer zementfrei<br />
Tumoren in <strong>de</strong>r Orthopädie<br />
Epi<strong>de</strong>miologie<br />
• Tumoren <strong>de</strong>r Stütz- und Bewegungsorgane sind selten. Primäre Knochentumore machen nur ca. 1 % aller Tumoren aus.<br />
Daraus ergibt sich ein diagnostisches und therapeutisches Problem.<br />
• Zwei Drittel <strong>de</strong>r primär aus Knochengewebe hervorgehen<strong>de</strong>n Tumoren treten während <strong>de</strong>r präpubertären<br />
Wachstumsperio<strong>de</strong>n auf.<br />
• Im Erwachsenenalter stehen die sekundären Knochentumoren (Metastasen) im Vor<strong>de</strong>rgrund.<br />
Klassifikation<br />
Knochentumoren<br />
• Benigne ßà Maligne<br />
• Primär (aus im Knochen ortsständigen Geweben) ßà Sekundär (Metastasen)<br />
• Semimaligne Knochentumoren à lokal alle Kriterien <strong>de</strong>s Tumorwachstums aber keine Metastasierung!<br />
Weichteiltumoren<br />
• Benigne ßà Maligne<br />
Generell:<br />
• Grading à Art und Dignität<br />
• Staging à Lokale und systemische Ausbreitung (betrifft nur maligne Tumoren)<br />
Analyse <strong>de</strong>s Röntgenbil<strong>de</strong>s<br />
Maligner Aspekt<br />
„Zwiebelschale“ = periostale Abhebung<br />
Spiculae à blumenkohlartige Ausziehungen<br />
Codman-Dreieck = Periostsporn<br />
ausge<strong>de</strong>hnte Osteolyse<br />
„Mottenfraß“<br />
Tumorpermeation<br />
Benigner Aspekt<br />
langsam wachsend<br />
scharf begrenzter Rand<br />
Periostschale (gelappt o<strong>de</strong>r gefurcht)<br />
Randsklerose<br />
Tumoren können sowohl in Epiphyse, Metaphyse als auch in <strong>de</strong>r Diaphyse lokalisiert sein.<br />
Weitere Diagnostik:<br />
• konventionelle Tomographie<br />
• CT<br />
• MRT<br />
• Szintigraphie<br />
• Angiographie<br />
• Biopsie<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 2 von 17 - 20.08.01 17:33
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Chondrogene Tumoren<br />
Benigne<br />
Osteochondrom<br />
• Metaphysennah<br />
• Pilzförmiger Knochentumor mit aufliegen<strong>de</strong>r<br />
Knorpelkappe, meist symptomlos.<br />
• relativ häufig, meist 2. Lebensjahrzehnt<br />
• Maligne Entartung extrem selten, bei Exostosenkrankheit<br />
ca. 10 %<br />
• Diagnose durch Palpation und Röntgen, ggfs.<br />
Szintigraphie.<br />
• Nur bei Funktionsbehin<strong>de</strong>rung Resektion/OP<br />
Enchondrom<br />
• Tumor aus in <strong>de</strong>r Markhöhle gelegenem hyalinen Knorpel<br />
• Alle Lebensalter betroffen, meist Röhrenknochen <strong>de</strong>r<br />
Hand. Tritt er in langen Röhrenknochen auf, so ist er als<br />
semimaligne zu betrachten. Bei beckennahem auftreten<br />
wird häufig eine Entartung beobachtet (Chondrosarkom)<br />
• Röntgen mit blasiger Auftreibung in <strong>de</strong>n Phalangen.<br />
• Spontanfrakturen möglich.<br />
• Schmerzhaft, daher OP<br />
Chondroblastom<br />
• Meist epiphysär gelegen<br />
• vorwiegend Kin<strong>de</strong>r und junge Erwachsene<br />
• Knie und proximaler Humerus zu ca. 50 % befallen<br />
• Meist anhalten<strong>de</strong> Schmerzen<br />
• Röntgen mit „Knochenzyste“ und Randsklerose<br />
• Spontanfrakturen möglich daher OP (Spongiosaplastik)<br />
Maligne<br />
Chondrosarkom<br />
• Erkrankungsgipfel 5. - 7. Lebensjahrzehnt<br />
• Proximaler Femur/Humerus zu ca. 75 % befallen.<br />
• Lange Zeit blan<strong>de</strong> Symptomatik, erst spät Metastasen<br />
• Röntgen mit typischen Zeichen malignen Wachstums<br />
• Radiatio und Chemotherapie unwirksam<br />
• Therapie: radikale chirurgische Entfernung<br />
Osteogene Tumoren<br />
Benigne<br />
Osteoidosteom<br />
• Röntgen mit zentraler Aufhellung à Nidus<br />
• vorwiegend Kortikalis befallen, Femur und Tibia zu ca. 50<br />
%, Wirbelbögen<br />
• meist Jugendliche<br />
• heftiger, meist nächtlicher Schmerz<br />
• typisch: Durch ASS zu unterdrücken!<br />
• Therapie: Resektion<br />
Osteoblastom<br />
• Röntgen mit zentraler Aufhellung à Nidus<br />
• Vorwiegend Spongiosa, Wirbelsäule zu 40 %<br />
• Meist Jugendliche<br />
• Heftiger, meist nächtlicher Schmerz durch ASS zu<br />
dämpfen<br />
• Therapie: Kürettage und Spongiosaplastik/Resektion<br />
Maligne<br />
Osteosarkom<br />
• Meist männliche Jugendliche/junge Erwachsene<br />
• Metaphysen: Kniegelenksnah zu 60 %<br />
• initial geringe Symptomatik, später Schmerz und<br />
Schwellung<br />
• Röntgen mit reaktiven Verän<strong>de</strong>rungen, Szinti reichert an<br />
• Therapie: Chemo à Resektion à Chemo<br />
• Gute Prognose: 5-JÜR: 60 - 80 %<br />
Tumoren aus <strong>de</strong>m kollagenen Bin<strong>de</strong>gewebe<br />
Benigne<br />
Nichtossifizieren<strong>de</strong>s Knochenfibrom<br />
• Fast ausschließlich im 2. Lebensjahrzehnt<br />
• 75 % in Diaphyse distaler Femur und Tibia<br />
• Belastungsschmerz möglich, evtl. Spontanfrakturen<br />
• meistens Zufallsbefund<br />
• Therapie: evtl. Kürettage und Spongiosaplastik<br />
Maligne<br />
Ossifizieren<strong>de</strong>s Knochenfibrom<br />
• Ausdifferenzierung von Knochenbälkchen im Tumor<br />
• Bei Erwachsenen im Unterkiefer, bei Kin<strong>de</strong>rn meist Tibia<br />
à osteofibröse Dysplasie (Campanacci)<br />
• Spontanfraktur Tibia mit Unterschenkelpseudarthrose<br />
• Therapie: radikale chirurgische Entfernung<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 3 von 17 - 20.08.01 17:33
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Knochenmarktumoren<br />
Semimaligne<br />
Riesenzelltumor<br />
• Mit Riesenzellen durchsetzter Knochentumor<br />
• wechseln<strong>de</strong> Dignität: benigne, semimaligne, maligne<br />
• ab 3ter Lebens<strong>de</strong>ka<strong>de</strong><br />
• Mit Chondroblastom einziger Tumor <strong>de</strong>r Epiphyse<br />
• Chemo und Radiatio kaum wirksam<br />
• operative Entfernung bei hoher Rezidivquote<br />
Maligne<br />
Ewingsarkom<br />
• Kin<strong>de</strong>r/Jugendliche bis 15 Jahre<br />
• undifferenzierte Mesenchymzellen <strong>de</strong>s Knochenmarks<br />
• hauptsächlich metadiaphysär Femur, Tibia, auch Becken<br />
• Klinik und Röntgen initial unspezifisch à DD<br />
Osteomyelitis<br />
• Therapie: Chemo à Resektion à Radiatio à Chemo<br />
Multiples Myelom (Astrozytom)<br />
• maligne Entartung von Plasmazellen <strong>de</strong>s Knochenmarks<br />
• vorwiegend 6.-7. Lebensjahrzehnt<br />
• hauptsächlich Wirbelkörper und Becken<br />
• Diagnostik: Labor, Röntgen, Szintigraphie häufig negativ<br />
• Chemo und Radiatio, evtl. OP lokal<br />
Angiogene Tumoren<br />
benigne<br />
Aneurismatische Knochenzyste<br />
• Blasige Auftreibung von Knochen, mit Blut gefüllt<br />
• tumorähnliche Erkrankung, vorwiegend 2. Lebens<strong>de</strong>ka<strong>de</strong><br />
• Metaphysen langer Röhrenknochen, Wirbelsäule<br />
• Schmerzen, evtl. Spontanfraktur<br />
• Röntgen mit blasiger Auftreibung<br />
• Therapie: Kürettage und Spongiosaplastik<br />
Knochenzysten<br />
Solitäre Knochenzyste<br />
• einkammerig, serös gefüllt, expansiv wachsen<strong>de</strong> Zyste<br />
• Meist 8.-15. Lebensjahr, meist prox. Humerus und Femur<br />
• symptomlose Entwicklung, klinisch auffällig bei Fraktur<br />
à bricht häufig<br />
• Röntgen mit kolbiger Auftreibung <strong>de</strong>r Metaphyse<br />
• wegen Frakturgefahr Kürettage und Spongiosaplastik<br />
• evtl. intrazystale Steroidinjektion<br />
maligne<br />
Intraossäres Ganglion<br />
• zystenartig, unterhalb Gelenkfläche liegen<strong>de</strong>r Hohlraum<br />
• häufig Kommunikation mit Gelenk<br />
• Erwachsene betroffen, meist größere Gelenke<br />
• Belastungsschmerz<br />
• Röntgen mit Zyste, DD Arthrose<br />
• Therapie: evtl. Kürettage und Spongiosaplastik<br />
Metastasen<br />
à maligene sekundäre Knochentumoren<br />
Gelangen fast immer durch hämatogene Streuung in <strong>de</strong>n Knochen. Es treten osteoblastische, osteoklastische o<strong>de</strong>r auch<br />
Mischformen auf. Klinisch relevante Skelettmetastasen machen ca. 16 % aller Tumoren aus. 60 % <strong>de</strong>r Skelettmetastasen sind<br />
in <strong>de</strong>r Wirbelsäule lokalisiert.<br />
Die häufigsten metastasieren<strong>de</strong>n Organtumoren sind:<br />
• Bronchien<br />
• Schilddrüsen<br />
• Magen<br />
• Nieren<br />
• Mamma<br />
• Haut<br />
• Prostata<br />
• Uterus<br />
Diagnose:<br />
Labor und Röntgen, wenn Röntgenbild verdächtig, Szintigraphie <strong>de</strong>r fraglichen Region.<br />
Therapie:<br />
• abhängig von Primarius, grading und staging<br />
• abhängig von Lokalisation und Aus<strong>de</strong>hnung<br />
à evtl. Chemo, Radiatio, OP<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 4 von 17 - 20.08.01 17:33
Kin<strong>de</strong>rorthopädie<br />
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Untere Extremität<br />
Beinachsen haben große physiologiesche Breite. Bis zum Alter von 2 Jahren ist ein Genu varum physiologisch. Ab 2 Jahren<br />
stellen sich die Beinachsen eher zu einem Genu valgum um. Beim Erwachsenen ist ein Genu valgum mit ca. 5° physiologisch!<br />
Achsabweichungen und Beinlängendifferenzen:<br />
• 65 % <strong>de</strong>s Wachstums im Bereich <strong>de</strong>s Kniegelenks<br />
• prox. Femur 17 %<br />
• OSG 18%<br />
Beinlängendifferenzen<br />
reelle Beinlängendiffernez<br />
funktionelle Beinlängendifferenz<br />
à anatomisch verschie<strong>de</strong>ne Beinlängen<br />
à Kontrakturbedingte unterschiedliche Beinlänge<br />
Ätiologie funktionelle Verlängerung funktionelle Verkürzung<br />
Trauma <strong>de</strong>r Wachstumszonen, Lähmungen, Infektion von<br />
Gelenken, Tumoren, Min<strong>de</strong>rwuchs.<br />
• Spitzfuss = Achillessehne<br />
verkürzt<br />
• Abd-Kontraktur<br />
• Beugekontraktur <strong>de</strong>s<br />
Knies<br />
• Add-Kontraktur <strong>de</strong>r Hüfte<br />
Klinik • Bis zu 1cm à idiopathisch, ca. 30 % <strong>de</strong>r Bevölkerung<br />
• Bis zu 2 cm à häufig unbemerkt<br />
• Ab 2 cm à Verkürzungshinken, Beckenschiefstand, Skoliose.<br />
Therapie • Bis 5 cm à Schuhausgleich, Einlagen, Absatzerhöhung, Orthopädisches Schuhwerk<br />
• Über 3 cm à Orthopädisches Schuhwerk<br />
• Über 5 cm à ggf. OP-Indikation (Blount´sche Klammern, Verödung, Verlängerungsosteotomie à Ilisarow,<br />
unilateraler Fixateur)<br />
Wachstumsschmerzen:<br />
• DD Erkrankung von Gelenken und Knochen<br />
• langanhaltend (Monate bis Jahre) und bilateral<br />
• Kein Hinken, keine Aktivitäts-/Bewegungseinschränkung, kein Druckschmerz à Keine Krankheit!!<br />
Hüfte<br />
Hüftdysplasie à erbliche Entwicklungsstörung <strong>de</strong>r Hüftpfanne.<br />
• ca. 200 von 10000 Kin<strong>de</strong>rn, Mädchen öfter!<br />
• wichtig: frühzeitiges Screening à klinisch, sonographisch, radiologisch<br />
• Ätiologie: Ge<strong>net</strong>ische Disposition, intrauterine Faktoren, hormonelle Faktoren, postpartale Faktoren<br />
Klinik: Dysplasie ohne Luxation, Subluxation, Luxation<br />
Therapie à Je früher <strong>de</strong>tso besser.<br />
• Spreizhose<br />
• Pawlik-Bandage<br />
• Beugebandage<br />
• Spreizschiene<br />
à Prinzip: Reposition à Retention à nachholen<strong>de</strong> Entwicklung!<br />
Coxitis fugax (Hüftschnupfen)<br />
• 5.-8. Lebensjahr<br />
• oft nach allgemeinen Infekt, respiratorischem Infekt à partiell allergische Reaktion <strong>de</strong>r Synovialmembran!<br />
• Schmerzen, Bewegungseinschränkung, Schonhinken<br />
Diagnose:<br />
• Sono, klinische Untersuchung, ggf. Röntgen, keine Punktion erfor<strong>de</strong>rlich, „observation hip“, BSG erhöht.<br />
Therapie:<br />
• Aspirin/Paracetamol, Bettruhe àAusheilung folgenlos.<br />
DD:<br />
• Morbus Perthes à Ausschluß durch Becken-Rö!<br />
• bakterielle Coxitis<br />
• Dysplasie<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 5 von 17 - 20.08.01 17:33
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Morbus Perthes<br />
• Aseptische Knochennekrose, spontan, unklare Ätiologie<br />
• 5.-7. Lebensjahr, oft Jungen<br />
• 15 % beidseitig<br />
• Stadieneinteilung: Initialstadium à Kon<strong>de</strong>nsationsstadium à Frgamentationsstadium à Reparationsstadium mit<br />
Reossifikation<br />
• Röntgeneinteilung nach Catteral à Axial-Aufnahmen, Schweregrad 1 - 4.<br />
• Schmerzuprojektion ins Knie!!<br />
• Risikofaktoren<br />
Ausheilung à Abhängig von Ausmaß <strong>de</strong>r Deformität<br />
• Physiologische Kongruenz<br />
• Pathologische Kongruenz<br />
• Inkongruenz<br />
Therapie:<br />
• Containment<br />
• konservativ / Aspirin<br />
• operativ: Umstellungsosteotomie, Adduktoren-Tenotomie<br />
• Veraltet und wenig effektiv: Thomassplint, Atlanta-Orthese<br />
Epiphysiolysis capitis femoris (ECF)<br />
• Häufigkeit 1 : 10000, Jungen 3x häufiger, Alter 12 - 14 Jahre<br />
• Ätiologie: unbekannt, möglicherweise Dystrophia adiposogenitalis à Hormonstörung STH > Androgene<br />
• Klinik: Schmerzen und Hinken beidseitig, Beinverkürzung in ARO, DREHMANN-Zeichen!<br />
• Diagnose: Röntgen, MRI<br />
• Therapie: Stadienabhängig, aber immer operativ à Kirschner-Drähte, Bettruhe<br />
Knie<br />
Rezidivieren<strong>de</strong> Patellaluxation<br />
• Diagnostik: Anamnese, Palpation, radiologische Untersuchung (Defilee-Aufnahme)<br />
• Therapie: konservativer Therapieversuch, sonst operativ (arthroskopisches Release + Raffung, medial; Tuberositas-<br />
Versetzung; Zügelung <strong>de</strong>s Vastus medialis (Ali Krogius))<br />
Chondropathia patellae à Subpatellare Knorpelerweichung<br />
• retropatellares Schmerzsyndrom: nach langem Sitzen, bei Belastung, u.a.<br />
• Klinik: Andruckschmerz, Verschiebeschmerz, Zohlen-Zeichen positiv, radiologisch meist negativ!<br />
• Therapie: möglichst konservativ à KG, NSAR, Schonung, ggf. aber auch operativ zur Druckumleitung.<br />
Morbus Osgood-Schlatter à spontane Osteonekrose <strong>de</strong>r Tibiaapophyse, oft beidseitig, unklare Ätiologie<br />
• Jungen, 8 -15 Jahre<br />
• Klinik: belastungsabhängige Schmerzen, Schwellung<br />
• Diagnose: Klinisch, radiologisch, funktionell<br />
• Therapie: konservativ, Reduktion von Spitzenbelastungswerten beim Sport à gute Prognose<br />
Osteochondrossis dissecans<br />
à spontane Ostenekrose, bevorzugt medialer Femurkondylus, Sequesterabspaltung à „Gelenkmaus“<br />
unklare Ätiologie!<br />
• Klinik: Schmerzen, Einklemmung, Blockierung, Erguß<br />
• Diagnose: radiologisch à Frick´sche Aufnahme positiv (Knie in Beugestellung), Kernspintomographie<br />
• Therapie: Im Anfangsstadium ggf. konservativ, später multiple operative Verfahren.<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 6 von 17 - 20.08.01 17:33
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Fuss<br />
Klumpfuss<br />
• 1 : 1000 Geburten, Frauen 2x häufiger<br />
• Diagnose: Klinisch à Pes varus, Pes adductus, Pes supinatus, Spitzfuss<br />
• Therapie: Redressionsbehandlung, diverse operative Verfahren<br />
Plattfuss<br />
• Klinik:<br />
• Diagnose:<br />
• Therapie:<br />
abgesunkenes Längsgewölbe, Innenrotation <strong>de</strong>r Knöchelgabel, valgischer Rückfuss<br />
Klinisch und radiologisch<br />
meist konservativ, gelegentlich operativ<br />
Wirbelsäule<br />
Torticollis muscularis (Schiefhals)<br />
• DD: Schwerhörigkeit, Augenmuskelparese, Blockwirbel<br />
• Therapie: konservativer Versuch bis En<strong>de</strong> 1. Lebensjahr, ggf. Botulinus-Toxin<br />
Kyphose<br />
Definition Dorsalkonvexe Form <strong>de</strong>r WS, Bis 40° im BWS-Bereich physiologisch.<br />
Ätiologie Aktive Leistung <strong>de</strong>r Muskulatur! Entstehung durch:<br />
• Geschädigtes WS-Wachstum à M. Scheuermann<br />
• Systemische Erkrankungen à M. Bechterew<br />
• Pathologische WS-Verän<strong>de</strong>rungen à Tumoren<br />
M. Scheuermann<br />
Definition Adoleszentenkyphose à Wachstumsstörung <strong>de</strong>r Deck- und Grundplatten, beson<strong>de</strong>rs Th6 - Th10 à<br />
Keilwirbelbildung à Kyphose<br />
Rävalenz 1 %, Alter 8 - 13 Jahre<br />
Ätiologie • Endogene Faktoren<br />
• Konstitutionelle Haltung<br />
• Kollagene Stoffwechselstörung<br />
• Mechanische Beanspruchung<br />
Klinik Schlechte Haltung:<br />
• thorakal à Hohlrundrücken<br />
• Lumbal à Flachrücken<br />
Spätfolge lumbo-sakrale Beschwer<strong>de</strong>n, Schmerzen<br />
Radiologie • Keilwirbel à verän<strong>de</strong>rte Wirbelformen<br />
• Schmorl´sche Knötchen à Bandscheibenteile im WK<br />
• Zwischenwirbelräume verschmälert<br />
• verstärkte Brustkyphose, Len<strong>de</strong>nlordose<br />
Therapie Konservativ à Sport, Haltungsturnen, Korsett<br />
Operation selten.<br />
Skoliose<br />
Definition<br />
Ätiologie<br />
Klinik<br />
fixierte Seitausbiegung <strong>de</strong>r Wirbelsäule mit Rotation und Torsion <strong>de</strong>r Wirbelkörper. Zusätzliche Lordosierung<br />
<strong>de</strong>r betroffenen Region.<br />
85 % idiopathisch bei ca. 4 % <strong>de</strong>r Kin<strong>de</strong>r, Alter 10 - 12 Jahre, 4x häufiger bei Mädchen, stärkste Progression<br />
während <strong>de</strong>r Wachstumsphasen à vor allem thorakolumbal.<br />
Einteilung:<br />
• bis 5 Jahre à infantile Skoliose<br />
• 6 - 10 Jahre à juvenile Skoliose<br />
• ab 11 Jahre à adoleszente Skoliose<br />
Meist asymptomatisch, Fehlstellung führt zu schmerzhaften Lumbalgien mit zunehmen<strong>de</strong>m Alter,<br />
Hohlkreuzbildung, Nervenwurzelirritationen. Progression führt zu Irritation innerer Organe.<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 7 von 17 - 20.08.01 17:33
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Diagnose Klinische Untersuchung:<br />
Seitabweichung, Rippenbuckel, Len<strong>de</strong>nwulst, verschobenes Taillendreieck, Abweichung vom Lot, häufigste<br />
Krümmung thorakal rechtskonvex<br />
Radiologie • Wirbelsäulenganzaufnahme in a.p. à Scheitelwirbel im Zentrum <strong>de</strong>r Krümmung, Neutralwirbel bestimmt <strong>de</strong>n<br />
Richtungswechsel.<br />
• Winkelbestimmung nach COBB<br />
• RISSER-Zeichen zur Beurteilung <strong>de</strong>r Skelettreife<br />
• Traktions- und Bendingtechnik zur Beurteilung <strong>de</strong>r Korrigierbarkeit<br />
Therapie Konservativ:<br />
• bis 20° KG<br />
• 20° bis 50° zusätzlich Korsettbehandlung (CHENEAU, BOSTON), Elektrostimulation hat sich nicht bewährt!<br />
Operativ:<br />
• Aufrichtungsosteotomiedurch Spondylo<strong>de</strong>se nach HARRINGTON à Je nach Progression und Krümmung<br />
• präoperative Auflockerung nötig<br />
Spondylolisthese<br />
Definition Ventralverschiebung <strong>de</strong>s kranialen Wirbels durch eine Spondylolyse = Unterbrechung <strong>de</strong>r Interartikularportion<br />
Ätiologie • Spondylolyse im Bogenbereich, meist L5, nie bei Geburt à Beginn meis t 12 - 17 LJ.<br />
• prädisponierend wirkt die gehäufte Reklination (Kontorsionisten)<br />
Klinik • Verlauf meist asymptomatisch, Zufallsbefund<br />
• Sprungschanzenphänomen<br />
• Hohlkreuzbildung<br />
• Radikulärsyndrom L5 beidseitig<br />
• Hüftlen<strong>de</strong>nstrecksteife<br />
• Chronische Lumbalgien im Erwachsenenalter<br />
Radiologie • Rö-a.p., seitlich, schräg 45°<br />
• Einteilung <strong>de</strong>s Schweregra<strong>de</strong>s nach MEYERDING 1 - 4<br />
• LWK 5 vor <strong>de</strong>m Sakrum = vollständiges Abrutschen à Spondyloptose<br />
• „Hun<strong>de</strong>halsband“-Bild<br />
Therapie • Ruhigstellung bis zur Ausheilung à Gips<br />
• Progression läßt sich durch konservative Therapie kaum aufhalten.<br />
• OP mittels dorsaler und/o<strong>de</strong>r ventraler Fusion<br />
Trichterbrust / Kielbrust<br />
• Klinik: meist asymptomatisch, kosmetische Probleme in <strong>de</strong>r Pubertät<br />
• Diagnose: radiologisch, klinisch<br />
• Therapie: meist konservativ, bei großem Lei<strong>de</strong>nsdruck aber auch operativ (Hegemann, Sauerbruch)<br />
Inafantile Zerebralparese<br />
• Klinik: Hemi- o<strong>de</strong>r Tetraspastik, Spitzfuss, Adduktions- Flexionskontrakturen <strong>de</strong>r oberen und unteren<br />
Extremitäten (ggf. Pflegeprobleme), oft Hüftdysplasie/-luxation<br />
• Diagnose: klinisch, Komplikationen radiologisch<br />
• Therapie: zuerts konservativ, später meist operativ<br />
Schultergelenk<br />
Erkrankungen <strong>de</strong>s Schultergelenks<br />
• Bursitis acromialis<br />
• Rotatorenmanschettenruptur<br />
• Bicepssehnenerkrankung<br />
• primäre Frozen Shoul<strong>de</strong>r ßà sekundäre Schultersteife<br />
• Schulterluxation<br />
• Einengung <strong>de</strong>s N. suprascapularis<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 8 von 17 - 20.08.01 17:33
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Impingement-Syndrom<br />
à subacromiales Engpaßsyndrom, Anstoß/Kontakt von subakromialer Bursa und Rotatorenmanschette mit<br />
korakoakromialem Bogen!<br />
Ätiologie • Osteophyten (Acromion, Acromioclavi-culargelenk)<br />
• Rotatorenmanschettenruptur<br />
• Tendinosis calcarea<br />
• posttraumatisch à Fraktur, Luxation<br />
Stadien Stadium 1 à < 25 Jahre<br />
à Ö<strong>de</strong>m <strong>de</strong>r Sehnen und <strong>de</strong>r Bursa<br />
Stadium 2 à 25 - 40 Jahre<br />
à Fibrosierung und Verdickung<br />
Stadium 3 à > 40 Jahre<br />
à chronische Entzündung<br />
à inkomplette o<strong>de</strong>r komplette<br />
Sehnenruptur<br />
à Osteophyten<br />
Klinik • Belastungsschmerz und Ruheschmerz<br />
• Painful Arc à Bewegungsschmerz zwischen 60° und 130° Abduktion<br />
Tendinosis calcarea<br />
à Kalkschulter durch Einlagerung von Kalk in <strong>de</strong>n Rotatorenmanschettenansatz à gestörter Stoffwechsel<br />
Therapie<br />
konservativ<br />
chirurgisch<br />
• Physikalische Therapie<br />
• Medikamente<br />
• Lokale Injektion von Steroi<strong>de</strong>n, Cortikoi<strong>de</strong>n<br />
Rotatorenmanschettenruptur<br />
Rotatorenmanschette:<br />
à Muskeln: teres minor, infraspinatus, supraspinatus<br />
à Entwe<strong>de</strong>r traumatisch o<strong>de</strong>r <strong>de</strong>generativ<br />
Klinik • Schwäche in Abduktion à Drop-Arm<br />
• Bewegungsschmerz möglich<br />
• Druckschmerz selten<br />
• <strong>de</strong>generative Atrophie<br />
• Krepitation<br />
Therapie • Primärnaht <strong>de</strong>r Sehne<br />
• Reinsertation<br />
• Plastik<br />
• Arthroskopische Debri<strong>de</strong>ment bei Massenruptur<br />
• Arthroskopische Acromioplastik in Stadium 1 + 2<br />
• Offene Acromioplastik in Stadium 3<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 9 von 17 - 20.08.01 17:33
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Schultersteife<br />
1. Primäre Schultersteife à Idiopathisch = Frozen Shoul<strong>de</strong>r<br />
2. Sekundäre Schultersteife à Posttraumatisch, Entzündlich, etc.<br />
Frozen Shoul<strong>de</strong>r<br />
Ätiologie • Unklar<br />
• adhäsive Capsulitis<br />
• 40 - 60 Jahre<br />
Verlauf Stadium 1 à • Starke Schmerzen<br />
• Geringe Steife<br />
• Dauer ca 4 Monate<br />
Stadium 2 à • abklingen<strong>de</strong>r Schmerz<br />
• zunehmen<strong>de</strong> Steife<br />
• Dauer ca. 4 Monate<br />
Stadium 3 à • Schmerz verschwin<strong>de</strong>t<br />
• Steife verschwin<strong>de</strong>t<br />
• Dauer ca. 4 Monate, dann ausgeheilt.<br />
Klinik • Rö: Hochstand <strong>de</strong>s Humeruskopfes<br />
• Abduktion und Rotation eingeschränkt<br />
Therapie • Krankengymnastik und Mobilisation<br />
• Physikalische Therapie<br />
• Mobilisation in Narkose<br />
• Arthroskopische Lavage und Shaving<br />
Schulterluxation<br />
Ätiopathogenese<br />
• Fast immer nach vorne, hinten nur 1 %! à Vor<strong>de</strong>re Luxation führt zur BANKART-Läsion = Abriß <strong>de</strong>s<br />
• Meist durch Trauma<br />
Labrum glenoidale am vor<strong>de</strong>ren, unteren Pfannenrand<br />
• HILL-SACHS-Läsion = Impressions-fraktur im dorsolateralen Humeruskopf nach Bankart-Läsion!<br />
• Bei mangeln<strong>de</strong>r Anheilung <strong>de</strong>s Labrums à posttraumatische-rezidivieren<strong>de</strong> Schulterluxation = OP-<br />
Indikation<br />
• Habituelle Luxation bei < 20 J.<br />
Klinik • Kopf vorne-unterhalb <strong>de</strong>r Pfanne<br />
• Pfanne ist leer<br />
• Schmerzhaft Ruhe und Belastung<br />
• Adduktionsschonhaltung, Schwäche<br />
• Apprehension-Zeichen<br />
Therapie Erstluxation<br />
• reponieren und kurzfristig ruhigstellen à Axillaris und Rotatorenmanschette prüfen!!<br />
Habituelle Luxation<br />
• Weichteil-OP<br />
à vor<strong>de</strong>re Kapselraffung nach PUTTI-<br />
PLARR<br />
à Subscapularisraffung nach NEER<br />
• Spanplastik<br />
à Becherspanplastik nach EDEN-<br />
LANGE<br />
à Korakoidtransfer nach LATRAJET<br />
• Rotationsosteotomie nach WEBER<br />
• Arthroskopische Fixation <strong>de</strong>s Labrums<br />
Omarthritis<br />
Definition Entzündung <strong>de</strong>s Schultergelenks<br />
Pathologie • Bakteriell à spezifisch o<strong>de</strong>r unspezifisch<br />
• Rheumatisch<br />
Therapie Bakteriell: operative Synovektomie und Spülung (Gefahr <strong>de</strong>r Einsteifung)<br />
Rheumatisch: konservativ<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 10 von 17 - 20.08.01 17:33
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Omarthrosis<br />
Definition Arthrosis <strong>de</strong>formans = arthrotische Degeneration <strong>de</strong>s Gelenks, selten<br />
Therapie konservativ:<br />
• Injektionen<br />
• physikalische Therapie<br />
• Krankengymnastik<br />
Bei Progredienz:<br />
• Alloarthroplastiken<br />
• Arthro<strong>de</strong>se, wenn nichts mehr geht!<br />
Kniegelenk<br />
Verletzungen<br />
• Meniskusläsionen à Kontinuitätstrennung<br />
• Bandläsionen<br />
Meniskusläsion<br />
Formen • Querriß<br />
• Längsriß à Korbhenkel, Basisriß<br />
• Lappenriß<br />
Klinik • Überstreckungs-, Überbeugungsschmerz<br />
• Bewegungseinschränkung<br />
• Leichter Erguß<br />
STEINMANN-Zeichen I + II<br />
MERKE-Zeichen<br />
Diagnose • (Rö), CT, MRT<br />
• (Arthrographie)<br />
• Arthroskopie à Bei pos. Befund direkt Therapie!<br />
Therapie Arthroskopische Meniskotomie (partiell), ggf. Meniskusnaht.<br />
Bandverletzungen<br />
Definition Riß <strong>de</strong>r Seiten- o<strong>de</strong>r Kreuzbän<strong>de</strong>r durch ein (indirektes) Rotationstrauma.<br />
• 70 % kombiniert<br />
• 30 % isoliert<br />
Formen • Unhappy Triad = Innenbandriß, vor<strong>de</strong>rer Kreuzbandriß und Innenmeniskusläsion.<br />
• vor<strong>de</strong>re Kreuzbandruptur<br />
• hintere Kreuzbandruptur (selten)<br />
• Seitenbandruptur<br />
Klinik • Hämarthros<br />
• Instabilität<br />
• Schmerz<br />
vor<strong>de</strong>res Kreuzband<br />
• vor<strong>de</strong>re Schubla<strong>de</strong><br />
• LACHMANN-Test<br />
• PIVOT-Shift<br />
hinteres Kreuzband<br />
• hintere Schubla<strong>de</strong><br />
Seitenbän<strong>de</strong>r<br />
• Valgus/Varus-Insatbilität<br />
Therapie • Zunächst konservativ<br />
• Kreuzbandplastik<br />
• Seitenbandnaht<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 11 von 17 - 20.08.01 17:33
Patellaluxation<br />
Ätiologie Meist posttraumatisch<br />
Klinik Schmerz, fixierte Beugung, Hämarthros<br />
Therapie Reposition, Brake<br />
OP à Arthroskopische Kapselnaht<br />
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Formabweichung<br />
Definition • Genu varum à vergrößerte Femurkondylen<br />
• Genu Valgum à vergößerter Innenknöchelabstand<br />
Ätiologie • Physiologisch bei Kin<strong>de</strong>rn<br />
• Degenerativ<br />
• Posttraumatisch<br />
Diagnose • Röntgen<br />
Therapie • operative Achskorrektur durch Umstellungsosteotomie<br />
Gonarthrose<br />
Definition • Valgus-GA<br />
• Varus-GA<br />
• Retropatelläre-GA<br />
Klinik • Schmerz, Erguß<br />
• Anlaufschmerz<br />
Diagnose • Röntgen à typische Arthrosezeichen!<br />
Therapie konservativ gelenkerhaltend<br />
• Belastung reduzieren, Elektrotherapie, Injektionen<br />
operativ gelenkersetzend<br />
• Korrektur von Achsabweichungen<br />
• < 60 Jahre à unikondyläre Schlitten = zementloser Oberflächenersatz<br />
• 60 - 70 Jahre à s.o., Hybrid<br />
• > 70 Jahre à zementierte TEP<br />
Erkrankungen <strong>de</strong>r Wirbelsäule<br />
Grundlagen<br />
Radikulärsyndrom<br />
Pseudoradikulärsyndrom<br />
Lumbalgie<br />
Ischialgie<br />
LASEGUÈ-Zeichen<br />
Pseudolasegué<br />
Bewegungssegment<br />
Muskuläre Führung<br />
Etagendiagnostik<br />
Dermatombezogene Schmerzen und/o<strong>de</strong>r neurologische Defizite einer o<strong>de</strong>r mehrerer spinaler<br />
Nervenwurzel.<br />
Dermatomunabhängige Schmerzen und/o<strong>de</strong>r neurologische Defizite.<br />
Lokalisiertes lumbales Schmerzsyndrom<br />
Lumbal bedingter Beinschmerz<br />
Nerven<strong>de</strong>hnungsschmerz <strong>de</strong>s N. ischiadicus bei gestreckter Hebung <strong>de</strong>s Beines<br />
Beinschmerz ohne Irritation <strong>de</strong>r lumbalen Nervenwurzeln.<br />
2 Wirbelkörper mit dazwischenliegen<strong>de</strong>r Bandscheibe = 1 Bewegungssegment<br />
Rückenstrecker (autochtone Muskulatur) und Bauchmuskulatur<br />
Dermatomzuordnung zu <strong>de</strong>n Spinalwurzeln<br />
Radiologische Diagnostik<br />
• Röntgen nativ<br />
• Funktionsaufnahmen (Inklination - Reklination)<br />
• Myelographien<br />
• CT/MRT<br />
• Szintigraphie<br />
Fehlbildungen<br />
Os odontoi<strong>de</strong>um<br />
Spina bifida occulta<br />
Isolierter Knochenkern proximal <strong>de</strong>s Axis, ohne klinische und therapeutische Relevanz<br />
à Ausbleiben<strong>de</strong>r Bogenschluß, meist lumbosakral lokalisiert<br />
Diagnose: Klinischer und radiologischer Befund, aber keine klinische und therapeutische<br />
Relevanz.<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 12 von 17 - 20.08.01 17:33
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Skoliose<br />
à siehe oben<br />
Kyphose<br />
à Grundlagen siehe oben<br />
M. Bechterew<br />
Definition Spondylitis ankylosans, entzündlich rheumatische Erkrankung mit bevorzugter Manifestation in <strong>de</strong>r<br />
Wirbelsäule à kleine Wirbelgelenke, Iliosakralgelenk.<br />
Ätiologie • Oft nach Infektion (z.B. Klebsiellen) pathologische Autoimmunreaktion<br />
• Männer, 2. - 3. Lebens<strong>de</strong>ka<strong>de</strong><br />
• Mitbeteiligung <strong>de</strong>r Fascien, Gelenkkapseln, Sehnenansätze<br />
Klinik • Mobilitätsverlust <strong>de</strong>r WS<br />
• Kyphotische Fehlstellung<br />
Radiologie • Spangenbildung<br />
• Bambusstabförmige WS<br />
Degenerative Wirbelsäulenerkrankungen<br />
Definition Alle Bestandteile <strong>de</strong>r WS unterliegen während <strong>de</strong>s Lebens einem Verschleißprozeß<br />
Ätiologie • Wasserentzug aus <strong>de</strong>r Bandscheibe à Höhenmin<strong>de</strong>rung und Rißbildung = Chondrose<br />
• Instabilität im Bewegungssegment<br />
• Ggfs. Entsteht ein Bandscheibenprolaps à weitere Höhenmin<strong>de</strong>rung<br />
• Sklerosierung <strong>de</strong>r Abschlußplatten = Osteochondrose<br />
Degenerative Spinalkanalstenose<br />
Definition Einengung <strong>de</strong>s Rückenmarkkanals durch Osteophyten<br />
Ätiologie • Arthrose <strong>de</strong>r kleinen Wirbelgelenke = Spondylarthrose<br />
• knöcherne Randzacken<br />
• Hypertrophie <strong>de</strong>r Bän<strong>de</strong>r<br />
Klinik • Kreuzs chmerz einschießend in bei<strong>de</strong> Beine à Patienten neigen Rumpf nach vorne (Schlafen im Sitzen)<br />
• Beim Gehen kommt es zu Schmerzen à Claudicatio spinalis<br />
Diagnose • Klinik, Rö, Myelographie (Etagendiagnostik)<br />
Therapie Akut à kyphosieren<strong>de</strong> Maßnahmen, Antiphlogistika<br />
Chronisch à KG, Dekompression, Hemi-/Laminektomie, ggf. mit dorsaler Fusion.<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 13 von 17 - 20.08.01 17:33
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Bandscheibenprolaps<br />
Definition • Verlagerung von Bandscheibengewebe nach dorsal<br />
• Vorwölbung <strong>de</strong>s Längsban<strong>de</strong>s = Protrusion<br />
Ätiologie • Meist L 4/5 und L5/S1, häufig mit neurologischer Symptomatik<br />
• mediales-laterales-Radikulärsyndrom<br />
• medianes Kaudasyndrom (Notfall!)<br />
Klink • Lumbalgie, Ischialgie<br />
• Störung <strong>de</strong>r Sensibilität<br />
• Lähmungen (Paresen)<br />
• Reflexabschwächung o<strong>de</strong>r Verlust<br />
• Schmerzskoliose<br />
Cauda-Syndrom: Reithosenanästhesie, Paresen, Störung von Miktion und Stuhlgang = OP sofort.<br />
Diagnose • LASEGUÈ positiv<br />
• Sensibilitätsprüfung<br />
• Reflexstatus<br />
• Rö, MRT<br />
• Myelographie, Discographie<br />
• Neurokonsil<br />
Therapie Konservativ:<br />
• Stufenbett<br />
• Cortison<br />
• KG<br />
Operativ:<br />
• Chemonukleolyse mit Chymopapain<br />
• Laser<br />
• Nukleotomie/Sequesterektomie unter Mikroskop<br />
Entzündungen <strong>de</strong>r WS à Spondylitis<br />
Definition Spezifische o<strong>de</strong>r unspezifische Entzündung <strong>de</strong>r Wirbelkörper und/o<strong>de</strong>r <strong>de</strong>r Bandscheiben (Spondylodiszitis)<br />
Ätiologie meist hämatogene Keimbesiedlung, häufig Tbc, häufig mit Abszeß in <strong>de</strong>r Psoasloge<br />
Klinik Allgemeinsymptomatik, Schmerzen, Fieber, Nachtschweiß, Gibbus, Abszeß, Lähmung<br />
Diagnose • Rö, Szinti, MRT<br />
• Labor: CRP, BSG, Blutkultur, Tuberkulintest<br />
• PE<br />
Therapie • Immobilisation für 6 - 12 Wochen<br />
• Operation mit Abszeßausräumung, ggfs. WK-Ersatz<br />
• Antibiose, ggf. Tuberkulostatika<br />
Tumoren <strong>de</strong>r WS<br />
Definition Primäre o<strong>de</strong>r metastatische Osteolysen an <strong>de</strong>r WS<br />
Diagnose DD und Histologie durch PE<br />
Klinik Typischerweise: Gibbus, Neurologie bis Querschnitt<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 14 von 17 - 20.08.01 17:33
Systemische Knochenerkrankungen<br />
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Osteoporose<br />
Definition Pathologischer Knochenschwund von organischem und mineralisiertem Knochen. Betroffen sind 25 % <strong>de</strong>r<br />
Frauen und ca. 10 % <strong>de</strong>r Männer über 65 LJ.<br />
Physiologie Knochen enthält 30 % organische Anteile und 70 % mineralische Anteile.<br />
Klinik Frakturen à hohe Morbidität und Mortalität<br />
• distaler Radius<br />
• Schenkelhals<br />
• Wirbelsäule<br />
Radiologie • Röntgen à sichtbar ab 30 % Knochenmasseverlust<br />
à Keilwirbel, Fischwirbel<br />
à Rahmenstruktur <strong>de</strong>r Wirbelkörper<br />
à Frakturen<br />
• Duale-Röntgen-Absorptriometrie (DXA)<br />
• quantitative Computertomographie<br />
• quantitative Sonographie<br />
• Hautdickenmessung<br />
• quantitative Kernspintomographie<br />
• Knochenbiopsie<br />
• Szinitgraphie à DD, Frakturdiagnostik<br />
Labor • Calcium im Serum erhöht<br />
• Phosphat im Serum erhöht<br />
• Alkalische Phosphatase im Serum erhöht<br />
• Desoxy -Pyridinoline (cross-links)<br />
• VDR-Rezeptor-Status<br />
DD • primärer o<strong>de</strong>r sekundärer Hyperparathyreoidismus à subperiostale Usuren, Zysten, „braune“ Tumoren<br />
• M. Paget à grobmacshige Knochenstruktur, herdförmiger Befall<br />
• Infektion à lokalisiert, osteolytisch, ggf. sklerosierend<br />
• Metastasen à lokalisiert, osteoklastisch, ggf. osteoplastisch<br />
Therapie Medikamentös<br />
• Östrogensubstitution<br />
• Vitamin-D Substitution<br />
• Calzium-Substitution<br />
• Fluorpräparate<br />
• Bis-Phosphonate<br />
Konservativ<br />
• Korsettversorgung<br />
• Schmerzversorgung<br />
Operativ<br />
• Wirbelsäulenaufrichtung<br />
Physiologisches Remo<strong>de</strong>ling/Mo<strong>de</strong>ling (4 % pro Jahr)<br />
à coupling von Osteoklasten- und Osteoblastentätigkeit<br />
Osteoklastenphase: 6 Wochen<br />
Osteoblastenphase: 12 Wochen<br />
Osteomalazie<br />
Definition „Rachitis <strong>de</strong>s Erwachsenen“, Vitamin-D-Mangel, Ausschließlich reduzierter Mineralanteil<br />
Ätiologie • fehlen<strong>de</strong> Sonneexposition<br />
• Mangelernährung<br />
• gastrointestinale Vitamin-D-Resorptionsstörung<br />
• Leber-/Niereninsuffizienz<br />
Radiologie • LOOSER-Umbauzonen<br />
• Coxa vara<br />
• Keilwirbel/Fischwirbel<br />
• Kartenherzbecken<br />
Therapie • Beseitung <strong>de</strong>r Stoffwechselstörung<br />
• Gabe von Vitamin-D-Metaboliten<br />
• ggf. Umstellungsosteotomie<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 15 von 17 - 20.08.01 17:33
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Osteodystrophia <strong>de</strong>formans Paget<br />
Definition Osteopathie mit unklarer Ätiologie, ungeregelter Knochenumbau, nur > 40 LJ., Unterscheidung in<br />
monostotische und polyostotische Form, nie generalisiert!<br />
Klinik Lokaler Knochenumsatz auf das 20-fache erhöht.<br />
Diagnose Radiologisch, szintigraphisch<br />
Lokalisation • lumbo-sakral 76 %<br />
• Schä<strong>de</strong>l 65 %<br />
• Becken, Femur, Tibia (Säbels chei<strong>de</strong>ntibia)<br />
Therapie • Analgetika, Antiphlogistika<br />
• Kalzitonin<br />
• ggf. Umstellungsosteotomien<br />
• ggf. Gelenkersatz<br />
Aseptische Knochennekrosen<br />
Die Ätiologie ist ungeklärt, aber es gibt verschie<strong>de</strong>ne Theorien:<br />
• Durchblutungsmo<strong>de</strong>ll („Mikrosphären“)<br />
• Trauma-Mo<strong>de</strong>ll à repetitive Mikrotraumen<br />
• Metabolismus-Mo<strong>de</strong>ll à Alkoholismus, Kortison<br />
• Strahlen-Mo<strong>de</strong>ll<br />
Erkrankung Klinik Diagnose Therapie<br />
Schmerz, sekundäre Arthrose klinisch, radiologisch,<br />
funktionell<br />
Aseptische<br />
Hüftkopfnekrose<br />
Morbus Perthes<br />
Siehe oben<br />
Osteochondrosis Siehe oben<br />
dissecans<br />
M. Ahlbeck Schmerzen, Erguß, Hinken,<br />
Bewegungseinschränkung<br />
M. Osgood-Schlatter siehe oben<br />
M. Scheuermann siehe oben<br />
M. Panner Capitulum humeri à<br />
Sequester-Abspaltung<br />
Schmerzen, Erguß,<br />
Bewegungseinschränkung,<br />
Einklemmung<br />
M. Kienboeck Lunatummalazie mit<br />
Schmerzen, Bewegungseinschränkung<br />
M. Koehler I à Os naviculare<br />
Schmerzen, Hinken<br />
M. Koehler II à Mittelfußköpfchen II + III<br />
Schmerzen, Hinken,<br />
Bewegungseinschränkung<br />
radiologisch, ggf. Kernspintomographie,<br />
Kontrastmittelaufnahmen<br />
radiologisch, ggf. Kernspin,<br />
CT<br />
radiologisch, ggf. Kernspin,<br />
CT<br />
radiologisch,<br />
radiologisch, ggf. Kernspin<br />
Umstellungsosteotomie,<br />
Pridie-Bohrung,<br />
Umkehrplastik, Endoprothese<br />
prinzipiell konservativ, ggf.<br />
Umstellungsosteotomien<br />
Arthroskopie, Aufrichtungsosteotomie,<br />
Radius-Kopf-<br />
Resektion<br />
Arthroskopie, Pridie-Bohrung,<br />
Radiusverkürzungsosteotomie,<br />
carpale Teilversteifung,<br />
Endoprothesen (Silikon,<br />
Titan)<br />
konservativ, ggf. Entlastung,<br />
im Alter Teilversteifung<br />
zuerst konservativ, später<br />
gelenkplastische Eingriffe<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 16 von 17 - 20.08.01 17:33
ACHTUNG stammt aus „Drittquelle“ - keine Gewähr für <strong>de</strong>n Inhalt !<br />
Spezielle Untersuchungstests<br />
Name Diagnose Technik<br />
THOMAS-Handgriff Beugekontraktur <strong>de</strong>r Hüfte Rückenlage, Beugung <strong>de</strong>s gesun<strong>de</strong>n Beines führt zur<br />
Hüftbeugung <strong>de</strong>s betroffenen Beines um <strong>de</strong>n Kontrakturwinkel.<br />
DREHMANN-Zeichen Epiphysenlösung Bei Hüftbeugung kommt es zur Außenrotation<br />
SCHOBER-Zeichen Rumpfbeweglichkeit Meßstrecke an <strong>de</strong>r LWS wird bei Vorbeugung länger.<br />
OTT-Zeichen<br />
Meßstrecke an <strong>de</strong>r BWS wird bei Vorbeugung länger.<br />
STEINMANN-Zeichen Meniskusriß Kniebeugung 90°, passive Innen-/Außenrotation à Spontanschmerz<br />
medialer Gelenkspalt vorn<br />
SCHUBLADEN-Test Kreuzbandriß Verschieben <strong>de</strong>r Tibia gegen <strong>de</strong>n Femur bei 90° Kniebeugung<br />
LACHMANN-Test<br />
Ventralverschieblichkeit <strong>de</strong>r Tibia bei 20°-Kniebeugung<br />
PIVOT-SHIFT-Test<br />
Provokation einer Subluxation <strong>de</strong>s lat. Tibiaplateaus nach ventral<br />
durch Valgusstreß, IRO, Beugung 30°<br />
WADENKNEIF-Test Achillessehnenruptur Kneifen in die Wa<strong>de</strong>nmuskulatur à keine Plantarflexion<br />
MENNELL-Zeichen Spondylitis, Sakroiliitis Forcierte Überstreckung <strong>de</strong>r Hüfte verursacht Schmerzen in <strong>de</strong>r<br />
Kreuzdarmbeinfuge.<br />
LASEGUÈ-Zeichen Bandscheibenprolaps passives Anheben <strong>de</strong>s gestreckten Beines à Nervenschmerz im<br />
Verlauf <strong>de</strong>s N. ischiadicus.<br />
PSEUDOLASEGUÈ<br />
Schmerz im Rücken bei Anheben <strong>de</strong>s gestreckten Beines.<br />
E:\sts\Medizin\klinik-3\Orthopaedie-<strong>Skript</strong>.doc - 17 von 17 - 20.08.01 17:33