1. Einführung in die Pathologie - Wikimedia
1. Einführung in die Pathologie - Wikimedia
1. Einführung in die Pathologie - Wikimedia
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
PATHOLOGIE<br />
Kompendium der pathologischen Anatomie und Histopathologie des Menschen<br />
Aus<br />
Wikibooks – Lehrbücher<br />
Die freie Bibliothek<br />
PDF Version <strong>1.</strong>0 (Testversion)<br />
Datum: 3<strong>1.</strong>03.2007<br />
Onl<strong>in</strong>eversion des Buches unter:<br />
http://de.wikibooks.org/wiki/<strong>Pathologie</strong><br />
Autoren: Patho (Benutzerkonto bei de.WB)<br />
Abbildungen: KGH (Benutzerkonto bei Commons),<br />
Ed Uthman, MD,<br />
u.a.<br />
1
Copyright (c). Permission is granted to copy, distribute and/or modify this document<br />
under the terms of the GNU Free Documentation License, Version <strong>1.</strong>2 or any later<br />
version published by the Free Software Foundation; with no Invariant Sections, with no<br />
Front-Cover Texts, and with no Back-Cover Texts. A copy of the license is <strong>in</strong>cluded <strong>in</strong><br />
the section entitled "GNU Free Documentation License".<br />
Kopieren, Verbreiten und/oder Verändern ist unter den Bed<strong>in</strong>gungen der GNU Free Documentation License,<br />
Version <strong>1.</strong>2 oder e<strong>in</strong>er späteren Version, veröffentlicht von der Free Software Foundation, erlaubt. Es gibt ke<strong>in</strong>e<br />
unveränderlichen Abschnitte, ke<strong>in</strong>en vorderen Umschlagtext und ke<strong>in</strong>en h<strong>in</strong>teren Umschlagtext. E<strong>in</strong>e Kopie des<br />
Lizenztextes ist hier zu entnehmen: http://de.wikipedia.org/wiki/Wikipedia:GNU_Free_Documentation_License<br />
E<strong>in</strong>e <strong>in</strong>offizielle deutsche Übersetzung der GNU Free Documentation License f<strong>in</strong>det sich hier: http://www.gieseonl<strong>in</strong>e.de/gnufdl-de.html<br />
Siehe auch http://de.wikipedia.org/wiki/Wikipedia:Lizenzbestimmungen<br />
Bitte beachten Sie, dass das Bildmaterial unter separaten Lizenzen steht. Diese s<strong>in</strong>d bei den<br />
entsprechenden Bildern auf den <strong>Wikimedia</strong> <strong>Wikimedia</strong> Commons (<br />
http://commons.wikimedia.org/wiki/Hauptseite ) h<strong>in</strong>terlegt und am Ende des Buches<br />
aufgeführt.<br />
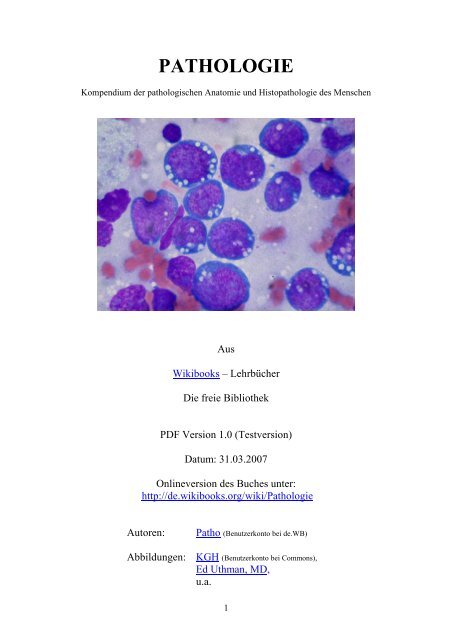
Titelbild: Burkitt lymphoma, touch prep, Wright sta<strong>in</strong>.<br />
Autor: Ed Uthman, MD.<br />
Quelle: http://commons.wikimedia.org/wiki/Image:Burkitt_lymphoma%2C_touch_prep%2C_Wright_sta<strong>in</strong>.jpg<br />
2
Inhaltsverzeichnis<br />
Inhaltsverzeichnis....................................................................................................................... 3<br />
<strong>1.</strong> <strong>E<strong>in</strong>führung</strong> <strong>in</strong> <strong>die</strong> <strong>Pathologie</strong> ............................................................................................ 22<br />
Geschichte ............................................................................................................................ 22<br />
Aufgaben des Pathologen..................................................................................................... 22<br />
Ausbildung zum Pathologen ................................................................................................ 22<br />
Die Sektion........................................................................................................................... 22<br />
Grundbegriffe ....................................................................................................................... 23<br />
Krankheitsverlauf ................................................................................................................. 23<br />
Krankheitsausgang ............................................................................................................... 23<br />
Der Tod ................................................................................................................................ 23<br />
Todesart............................................................................................................................ 24<br />
Todesursache.................................................................................................................... 24<br />
Sterbetypen....................................................................................................................... 24<br />
Krankheitsstatistik................................................................................................................ 25<br />
Klassifikation von Krankheiten............................................................................................ 25<br />
2. Anpassungsreaktionen....................................................................................................... 25<br />
3. Zell- und Gewebsschäden .................................................................................................. 26<br />
Schäden der Zellorganellen.................................................................................................. 26<br />
Zellkern ............................................................................................................................ 26<br />
Nukleolus ......................................................................................................................... 28<br />
Glattes Endoplasmatisches Retikulum............................................................................. 28<br />
Rauhes Endoplasmatisches Retikulum............................................................................. 28<br />
Golgi-Apparat................................................................................................................... 28<br />
Mitochondrien .................................................................................................................. 28<br />
Lysomen ........................................................................................................................... 29<br />
Zellmembran .................................................................................................................... 29<br />
Zytoplasma ....................................................................................................................... 29<br />
Degeneration ........................................................................................................................ 29<br />
Fettablagerung...................................................................................................................... 29<br />
Eiweißablagerungen ............................................................................................................. 30<br />
Pigmentablagerungen ........................................................................................................... 32<br />
Verkalkung ........................................................................................................................... 33<br />
B<strong>in</strong>degewebsveränderungen................................................................................................. 34<br />
Kollagen ........................................................................................................................... 34<br />
Proteoglykane................................................................................................................... 35<br />
Zelltod .................................................................................................................................. 35<br />
Entzündungspathologie ........................................................................................................ 37<br />
Systemische Entzündungsreaktion................................................................................... 38<br />
Schock .................................................................................................................................. 40<br />
Entwicklungsstörungen ........................................................................................................ 40<br />
Allgeme<strong>in</strong>e Entwicklungsstörungen ................................................................................ 40<br />
M<strong>in</strong>derwuchs.................................................................................................................... 41<br />
Riesenwuchs..................................................................................................................... 42<br />
Regeneration......................................................................................................................... 42<br />
Tumorpathologie .................................................................................................................. 44<br />
4. Exogene Noxen.................................................................................................................... 49<br />
Physikalische Noxen ............................................................................................................ 49<br />
Chemische Noxen ................................................................................................................ 49<br />
3
Biologische Noxen ............................................................................................................... 51<br />
Biologische Gifte.............................................................................................................. 51<br />
Prionen ............................................................................................................................. 51<br />
Viren................................................................................................................................. 51<br />
Bakterien .......................................................................................................................... 53<br />
Protozoen.......................................................................................................................... 55<br />
Pilze.................................................................................................................................. 55<br />
Helm<strong>in</strong>then ....................................................................................................................... 56<br />
Arthropoden ..................................................................................................................... 56<br />
5. Kardiovaskuläres System .................................................................................................. 57<br />
5.1 Herz ................................................................................................................................... 57<br />
Angeborene Fehlbildungen des Herzens.............................................................................. 57<br />
Azyanotische Vitien ......................................................................................................... 57<br />
Zyanotische Vitien ........................................................................................................... 59<br />
Sonstige Vitien ................................................................................................................. 59<br />
Erworbene Herzfehler .......................................................................................................... 61<br />
Erworbene Aortenstenose................................................................................................. 61<br />
Mitralstenose .................................................................................................................... 61<br />
Herz<strong>in</strong>farkt ........................................................................................................................... 61<br />
Endokarditis ......................................................................................................................... 62<br />
Infektiöse Endokarditis .................................................................................................... 62<br />
Nicht-<strong>in</strong>fektiöse Endokarditis .......................................................................................... 64<br />
Myokarditis .......................................................................................................................... 65<br />
Infektiöse Myokarditis ..................................................................................................... 65<br />
Immunpathologische Myokarditis.................................................................................... 65<br />
Perikarditis ........................................................................................................................... 66<br />
Perikardtamponade............................................................................................................... 67<br />
Myokard-Hypertrophie......................................................................................................... 67<br />
Konzentrische Myokardhypertrophie............................................................................... 67<br />
Exzentrische Myokardhypertrophie ................................................................................. 67<br />
Cor pulmonale, chronisch ................................................................................................ 68<br />
Kardiomyopathien................................................................................................................ 68<br />
Tumoren des Herzens........................................................................................................... 68<br />
Rhabdomyom ................................................................................................................... 68<br />
Atriales Myxom................................................................................................................ 69<br />
Metastasen........................................................................................................................ 69<br />
5.2 Gefäße................................................................................................................................ 69<br />
Degenerative Gefäßerkrankungen........................................................................................ 69<br />
Atherosklerose.................................................................................................................. 69<br />
Arteriosklerose Typ MÖNCKEBERG............................................................................. 70<br />
Idiopathische Medianekrose ERDHEIM-GSELL............................................................ 70<br />
Varikosis........................................................................................................................... 70<br />
Primäre Vaskulitis ................................................................................................................ 71<br />
Panarteriitis nodosa .......................................................................................................... 71<br />
Riesenzellarteriitiden........................................................................................................ 71<br />
Thrombangiitis obliterans ................................................................................................ 72<br />
Nekrotisierende Vaskulitis ............................................................................................... 72<br />
Sekundäre Vaskulitis............................................................................................................ 72<br />
Vasculitis allergica ........................................................................................................... 72<br />
Aneurysma ........................................................................................................................... 73<br />
Aneurysma verum ............................................................................................................ 73<br />
4
Aneurysma spurium ......................................................................................................... 73<br />
Akute Aortendissektion........................................................................................................ 73<br />
Thrombose............................................................................................................................ 74<br />
Thrombophlebitis ............................................................................................................. 75<br />
Abscheidungsthrombus .................................................................................................... 75<br />
Ger<strong>in</strong>nungsthrombus ........................................................................................................ 75<br />
Embolie ................................................................................................................................ 75<br />
Arterielle Thrombembolie................................................................................................ 75<br />
Venöse Thrombembolie ................................................................................................... 76<br />
Fettembolie....................................................................................................................... 76<br />
Fruchtwasserembolie........................................................................................................ 76<br />
Luftembolie ...................................................................................................................... 76<br />
Gasembolie....................................................................................................................... 76<br />
Knochenmarksembolie..................................................................................................... 76<br />
Tumorembolie .................................................................................................................. 76<br />
Fremdkörperembolien ...................................................................................................... 77<br />
Bakterielle Embolie.......................................................................................................... 77<br />
Chronisch venöse Insuffizienz (CVI)................................................................................... 77<br />
Ulcus cruris .......................................................................................................................... 77<br />
Hämangiom .......................................................................................................................... 77<br />
5.3 Mediast<strong>in</strong>um ..................................................................................................................... 78<br />
Mediast<strong>in</strong>itis......................................................................................................................... 78<br />
Tumoren ............................................................................................................................... 78<br />
6. Respiratorisches System .................................................................................................... 78<br />
6.1 Obere Atemwege .............................................................................................................. 78<br />
Nase und NNH ..................................................................................................................... 78<br />
Rh<strong>in</strong>itis ............................................................................................................................. 78<br />
S<strong>in</strong>usitis ............................................................................................................................ 78<br />
Inflammatorischer Polyp .................................................................................................. 78<br />
Juveniles Nasenrachenfibrom .......................................................................................... 79<br />
Metaplasie ........................................................................................................................ 79<br />
Nasopharynxkarz<strong>in</strong>om ..................................................................................................... 79<br />
Adenokarz<strong>in</strong>om der Nase oder NNH ............................................................................... 80<br />
Waldeyer Rachenr<strong>in</strong>g........................................................................................................... 80<br />
Adenoide .......................................................................................................................... 80<br />
Tonsillitis.......................................................................................................................... 80<br />
Lymphome der Tonsillen ................................................................................................. 81<br />
Plattenepithelkarz<strong>in</strong>om der Tonsille................................................................................. 82<br />
Mandibuläre Aplasie ............................................................................................................ 83<br />
Larynx .................................................................................................................................. 83<br />
Sängerknötchen ................................................................................................................ 83<br />
Papillom ........................................................................................................................... 83<br />
Larynxkarz<strong>in</strong>om ............................................................................................................... 83<br />
WEGENER Granulomatose................................................................................................. 84<br />
6.2 Untere Atemwege und Lungen........................................................................................ 84<br />
Asthma bronchiale................................................................................................................ 84<br />
Akute Bronchitis .................................................................................................................. 85<br />
Chronische Bronchitis .......................................................................................................... 85<br />
Chronisch obstruktive Lungenerkrankung (COPD, COLD)................................................ 85<br />
Bronchieektasie .................................................................................................................... 85<br />
Bronchiolitis obliterans ........................................................................................................ 86<br />
5
Organisierende alveoläre Pneumonie................................................................................... 86<br />
Bronchiolitis obliterans and organiz<strong>in</strong>g pneumonia (BOOP) .......................................... 86<br />
Mukoviszidose ..................................................................................................................... 87<br />
Zirkulatorische Störungen .................................................................................................... 88<br />
Akutes Lungenödem ........................................................................................................ 88<br />
Chronische Lungenstauung .............................................................................................. 88<br />
Hämorrhagischer Lungen<strong>in</strong>farkt ...................................................................................... 88<br />
Sekundär <strong>in</strong>fizierter hämorrhagischer Lungen<strong>in</strong>farkt ...................................................... 88<br />
Akute Respiratory Distress Syndrome (ARDS)................................................................... 88<br />
Lungentzündung................................................................................................................... 89<br />
BOOP ............................................................................................................................... 89<br />
Bronchopneumonie .......................................................................................................... 89<br />
Lobärpneumonie............................................................................................................... 89<br />
Aspirationspneumonie...................................................................................................... 90<br />
Interstitielle Pneumonie.................................................................................................... 90<br />
Pneumomykosen .............................................................................................................. 91<br />
Tuberkulose...................................................................................................................... 93<br />
Sarkoidose ............................................................................................................................ 93<br />
Pneumokoniosen .................................................................................................................. 94<br />
Anthrakose ....................................................................................................................... 95<br />
Silikose............................................................................................................................. 95<br />
Astbestose......................................................................................................................... 95<br />
Lungenemphysem ................................................................................................................ 96<br />
Wabenlunge.......................................................................................................................... 96<br />
Tumoren der Lunge.............................................................................................................. 96<br />
Kle<strong>in</strong>zelliges Bronchialkarz<strong>in</strong>om (SCLC) ........................................................................... 98<br />
Nicht-kle<strong>in</strong>zellige Bronchialkarz<strong>in</strong>ome (NSCLC)............................................................... 98<br />
Plattenepithelkarz<strong>in</strong>om..................................................................................................... 98<br />
Großzelliges Bronchialkarz<strong>in</strong>om...................................................................................... 99<br />
Adenokarz<strong>in</strong>om ................................................................................................................ 99<br />
Bronchioloalveoläres Lungenkarz<strong>in</strong>om ........................................................................... 99<br />
Karz<strong>in</strong>oide .......................................................................................................................... 100<br />
6.3 Pleura............................................................................................................................... 100<br />
Pneumothorax..................................................................................................................... 100<br />
Hämatothorax ..................................................................................................................... 100<br />
Chylothorax........................................................................................................................ 100<br />
Pleuraerguss ....................................................................................................................... 101<br />
Pleuritis............................................................................................................................... 101<br />
Pleuraempyem.................................................................................................................... 101<br />
Pleuraschwarten ................................................................................................................. 101<br />
Pleuraverkalkungen............................................................................................................ 101<br />
Hyal<strong>in</strong>e Pleuraplaques........................................................................................................ 101<br />
Tumoren ............................................................................................................................. 101<br />
Pleuramesotheliom ......................................................................................................... 101<br />
7. Gastro<strong>in</strong>test<strong>in</strong>altrakt........................................................................................................ 102<br />
7.1 Mundhöhle und Speicheldrüsen ................................................................................... 102<br />
Mundhöhle ......................................................................................................................... 102<br />
Ranula............................................................................................................................. 102<br />
Epulis.............................................................................................................................. 102<br />
Prothesenreizfibrom ....................................................................................................... 103<br />
Haarzunge....................................................................................................................... 103<br />
6
Zungenhämangiom......................................................................................................... 103<br />
Zungenpapillom ............................................................................................................. 103<br />
Leukoplakie.................................................................................................................... 103<br />
Soor ................................................................................................................................ 103<br />
Mundhöhlenkarz<strong>in</strong>om .................................................................................................... 104<br />
Speicheldrüsen ................................................................................................................... 104<br />
Fehlbildungen................................................................................................................. 104<br />
Mukozele........................................................................................................................ 104<br />
Entzündungen................................................................................................................. 104<br />
Akute postoperative Parotitis ......................................................................................... 105<br />
Chronische unspezifische Sialoadenitis ......................................................................... 105<br />
Parotitis epidemica ......................................................................................................... 105<br />
SJÖGREN-Syndrom ...................................................................................................... 105<br />
HEERFORDT-Syndrom ................................................................................................ 106<br />
Sialadenosen................................................................................................................... 106<br />
Sialolithiasis ................................................................................................................... 106<br />
Tumoren ......................................................................................................................... 106<br />
Pleomorphes Adenom .................................................................................................... 106<br />
WARTHIN-Tumor......................................................................................................... 107<br />
Az<strong>in</strong>uszellkarz<strong>in</strong>om........................................................................................................ 108<br />
Mucoepidermoidkarz<strong>in</strong>om ............................................................................................. 108<br />
Adenoid-zystisches Karz<strong>in</strong>om........................................................................................ 108<br />
Basalzelladenokarz<strong>in</strong>om................................................................................................. 109<br />
Speicheldrüsengangkarz<strong>in</strong>om......................................................................................... 109<br />
7.2 Ösophagus....................................................................................................................... 109<br />
Angeborene und erworbene Fehlbildungen ....................................................................... 109<br />
Ösophagusatresie............................................................................................................ 109<br />
Achalasie ........................................................................................................................ 109<br />
Ösophagusvarizen .......................................................................................................... 110<br />
Divertikel........................................................................................................................ 110<br />
MALLORY-WEISS-Läsion............................................................................................... 110<br />
BOERHAAVE-Syndrom ............................................................................................... 110<br />
Ösophagitis......................................................................................................................... 110<br />
Infektiöse Ösophagitis.................................................................................................... 110<br />
Eos<strong>in</strong>ophile Ösophagitis................................................................................................. 111<br />
Gastroösopageale Refluxkrankheit (GERD).................................................................. 111<br />
Ösophaguskarz<strong>in</strong>om ........................................................................................................... 113<br />
7.3 Magen .............................................................................................................................. 113<br />
Hiatushernie ....................................................................................................................... 113<br />
Gastroschisis....................................................................................................................... 113<br />
Upside-Down-Stomach ...................................................................................................... 114<br />
Gastritis .............................................................................................................................. 114<br />
Akute Gastritis................................................................................................................ 114<br />
Chronische Gastritis ....................................................................................................... 114<br />
Magenulkus ........................................................................................................................ 115<br />
Intest<strong>in</strong>ale Metaplasie der Kardia (CIM) ........................................................................... 116<br />
Magenpolypen.................................................................................................................... 116<br />
Magenkarz<strong>in</strong>om.................................................................................................................. 117<br />
Magenfrühkarz<strong>in</strong>om ....................................................................................................... 117<br />
Magenkarz<strong>in</strong>om.............................................................................................................. 118<br />
Gastro<strong>in</strong>test<strong>in</strong>aler Stromatumor (GIST)............................................................................. 119<br />
7
7.4 Darm................................................................................................................................ 120<br />
Angeborene Fehlbildungen ................................................................................................ 120<br />
Hämodynamische Störungen.............................................................................................. 120<br />
Nekrotisierende Enterokolitis......................................................................................... 120<br />
Mesenterial<strong>in</strong>farkt .......................................................................................................... 121<br />
Non-occlusive disease .................................................................................................... 121<br />
Ileus .................................................................................................................................... 122<br />
Divertikulose ...................................................................................................................... 122<br />
Entzündliche Prozesse........................................................................................................ 122<br />
Glutensensitive Enteropathie.......................................................................................... 122<br />
Morbus WHIPPLE ......................................................................................................... 123<br />
Divertikulitis................................................................................................................... 123<br />
Appendizitis ................................................................................................................... 123<br />
Colitis ulzerosa............................................................................................................... 123<br />
Morbus CROHN ............................................................................................................ 124<br />
Kolorektale Polypen........................................................................................................... 124<br />
Hyperplastische Polypen ................................................................................................ 125<br />
Neoplastische Polypen ................................................................................................... 125<br />
Karz<strong>in</strong>oide .......................................................................................................................... 128<br />
Analregion.......................................................................................................................... 128<br />
Analatresie...................................................................................................................... 128<br />
Marisken......................................................................................................................... 128<br />
Kondyloma accum<strong>in</strong>atum .............................................................................................. 128<br />
Analekzem...................................................................................................................... 129<br />
Analvenenthrombose...................................................................................................... 129<br />
Analfissur ....................................................................................................................... 130<br />
Hämorrhoiden................................................................................................................. 130<br />
Analkarz<strong>in</strong>om ................................................................................................................. 130<br />
7.5 Leber................................................................................................................................ 130<br />
Fehlbildungen der Leber .................................................................................................... 131<br />
Fehlbildungen der Gallenwege........................................................................................... 131<br />
Zirkulationsstörungen......................................................................................................... 131<br />
Prähepatische E<strong>in</strong>flußstörungen..................................................................................... 131<br />
Intrahepatische Zirkulationsstörungen ........................................................................... 131<br />
Posthepatische Abflußstörungen .................................................................................... 131<br />
Akute Virus-Hepatitis ........................................................................................................ 132<br />
Hepatitis A...................................................................................................................... 133<br />
Hepatitis B...................................................................................................................... 134<br />
Hepatitis C...................................................................................................................... 134<br />
Hepatitis D...................................................................................................................... 134<br />
Hepatitis E ...................................................................................................................... 135<br />
Chronische Hepatitis .......................................................................................................... 135<br />
Autoimmunhepatitis........................................................................................................... 135<br />
Bakterielle Hepatitis........................................................................................................... 135<br />
Parasitäre Lebererkrankungen............................................................................................ 135<br />
Toxische Leberschäden ...................................................................................................... 136<br />
Fettleber.......................................................................................................................... 136<br />
Alkoholtoxischer Leberschaden..................................................................................... 136<br />
Leberzirrhose...................................................................................................................... 137<br />
Primär biliäre Zirrhose/Cholangitis (PBC) .................................................................... 138<br />
Primär sklerosierende Cholangitis (PSC)....................................................................... 138<br />
8
Sekundär sklerosierende Cholangitis ............................................................................. 138<br />
Hämochromatose (HFE) ................................................................................................ 138<br />
Morbus WILSON........................................................................................................... 139<br />
Tumoren der Leber............................................................................................................. 139<br />
Fokale noduläre Hyperplasie (FNH) .............................................................................. 140<br />
Hepatozelluläres Karz<strong>in</strong>om (HCC) ................................................................................ 140<br />
Gallengangs-Zystadenom............................................................................................... 141<br />
Zystadenokarz<strong>in</strong>om ........................................................................................................ 141<br />
Cholangiozelluläres Karz<strong>in</strong>om....................................................................................... 141<br />
Angiomyolipom ............................................................................................................. 142<br />
Hämangiom .................................................................................................................... 142<br />
Hämangiosarkom der Leber ........................................................................................... 142<br />
Hepatoblastom................................................................................................................ 142<br />
Lebermetastasen ............................................................................................................. 142<br />
7.6 Gallenwege ...................................................................................................................... 143<br />
Floride, chronische Cholezystitis ....................................................................................... 143<br />
Cholezystholithiasis ........................................................................................................... 143<br />
Gallenblasenkarz<strong>in</strong>om........................................................................................................ 143<br />
Gallengangskarz<strong>in</strong>om......................................................................................................... 144<br />
7.7 Pankreas.......................................................................................................................... 144<br />
Fehlbildungen..................................................................................................................... 144<br />
Akute Pankreatitis .............................................................................................................. 144<br />
Chronische Pankreatitis...................................................................................................... 145<br />
Lipomatöse Atrophie.......................................................................................................... 145<br />
Mukoviszidose ................................................................................................................... 145<br />
Pankreastumoren ................................................................................................................ 146<br />
Duktales Adenokarz<strong>in</strong>om............................................................................................... 147<br />
Endokr<strong>in</strong>e Tumoren........................................................................................................ 148<br />
8. Urogenitaltrakt ................................................................................................................. 148<br />
8.1 Niere................................................................................................................................. 149<br />
Angeborene Fehlbildungen ................................................................................................ 149<br />
Nierenzysten....................................................................................................................... 149<br />
Zystennieren ....................................................................................................................... 150<br />
Infantile bilateral-polyzystische Schwammnieren (POTTER I) .................................... 150<br />
Degenerative Zystennieren (POTTER II) ...................................................................... 150<br />
Adulte bilateral-polzystische Schwammniere (POTTER III) ........................................ 150<br />
Nieren<strong>in</strong>farkt ...................................................................................................................... 151<br />
Frischer Nieren<strong>in</strong>farkt .................................................................................................... 151<br />
Alter Nieren<strong>in</strong>farkt ......................................................................................................... 151<br />
Interstitielle Nephritiden (Pyelonephritis).......................................................................... 151<br />
Akute herdförmige destruierende Nephritis................................................................... 151<br />
Chronische herdförmige destruierende Nephritis .......................................................... 152<br />
Akute diffuse nicht-destruierende Nephritis .................................................................. 152<br />
Chronische nicht-destruierende Nephritis...................................................................... 152<br />
Nierentuberkulose .......................................................................................................... 152<br />
Kl<strong>in</strong>ische Syndrome glomerulärer Läsionen...................................................................... 152<br />
Nephrotisches Syndrom ................................................................................................. 152<br />
Nephritisches Syndrom .................................................................................................. 153<br />
Rapid-progressiver Verlauf ............................................................................................ 153<br />
Glomerulonephritiden (GN)............................................................................................... 153<br />
Immunkomplexnephritiden ............................................................................................ 154<br />
9
M<strong>in</strong>imal-Change-Nephritis (MCGN)............................................................................. 155<br />
Rapid-progressive Glomerulonephritis .......................................................................... 155<br />
Glomerulopathien............................................................................................................... 156<br />
Diabetische Nephropathie .............................................................................................. 156<br />
Plasmozytomniere .......................................................................................................... 156<br />
Amyloidose der Niere .................................................................................................... 157<br />
Schockniere .................................................................................................................... 157<br />
Laborchemische Differenzierung der Prote<strong>in</strong>urie .......................................................... 157<br />
Nephrolithiasis ................................................................................................................... 158<br />
Hydronephrose ................................................................................................................... 158<br />
Nierentumoren.................................................................................................................... 159<br />
Epitheliale Nierentumoren ............................................................................................. 159<br />
Mesenchymale Tumoren ................................................................................................ 160<br />
Mischtumoren................................................................................................................. 161<br />
8.2 Ableitende Harnwege..................................................................................................... 162<br />
Harnwegs<strong>in</strong>fektionen ......................................................................................................... 162<br />
Zystitis................................................................................................................................ 162<br />
Akute unspezifische Zystitis .......................................................................................... 162<br />
Chronische unspezifische Zystitis.................................................................................. 162<br />
Spezifische Zystitis ........................................................................................................ 162<br />
Sonderformen der Zystitis.............................................................................................. 163<br />
Balkenblase ........................................................................................................................ 164<br />
Metaplasie der Harnblasenschleimhaut.............................................................................. 164<br />
Drüsenepithelmetaplasie ................................................................................................ 164<br />
Nephrogene Metaplasie.................................................................................................. 165<br />
Tumoren der ableitenden Harnwege .................................................................................. 165<br />
Übergangszellpapillom (Transitionalzellepithel)........................................................... 165<br />
Übergangszellkarz<strong>in</strong>om (Urothelkarz<strong>in</strong>om)................................................................... 165<br />
Plattenepithelkarz<strong>in</strong>om................................................................................................... 166<br />
Adenokarz<strong>in</strong>om .............................................................................................................. 166<br />
Nichtepitheliale Tumoren............................................................................................... 166<br />
8.3 Mamma ........................................................................................................................... 167<br />
Die Brust ............................................................................................................................ 167<br />
Mastopathie ........................................................................................................................ 167<br />
Mastopathia fibrosa cystica............................................................................................ 167<br />
Präneoplastische Läsionen ................................................................................................. 168<br />
Duktale Hyperplasie....................................................................................................... 168<br />
Radiäre Narbe................................................................................................................. 168<br />
Adenose (Skleradenose)................................................................................................. 168<br />
Mammakarz<strong>in</strong>om ............................................................................................................... 168<br />
Duktales Carc<strong>in</strong>oma <strong>in</strong> situ (DCIS) ............................................................................... 169<br />
Invasives duktales Mammakarz<strong>in</strong>om ............................................................................. 170<br />
Lobuläres carc<strong>in</strong>oma <strong>in</strong> situ (LCIS) ............................................................................... 170<br />
Invasives lobuläres Mammakarz<strong>in</strong>om............................................................................ 171<br />
Fibroadenom....................................................................................................................... 171<br />
Phylloides-Tumor............................................................................................................... 171<br />
Papillome............................................................................................................................ 172<br />
Zentrales Papillom.......................................................................................................... 173<br />
Angiosarkom ...................................................................................................................... 173<br />
Gynäkomastie..................................................................................................................... 173<br />
8.4 Ovar ................................................................................................................................. 173<br />
10
Das Ovar............................................................................................................................. 173<br />
Funktionelle Läsionen ........................................................................................................ 174<br />
Entzündungen im Bereich des Ovars ................................................................................. 174<br />
Oophoritis....................................................................................................................... 174<br />
Akute Salp<strong>in</strong>gitis ............................................................................................................ 174<br />
Ovarialzysten...................................................................................................................... 175<br />
Präovulatorische Follikelzyste ....................................................................................... 175<br />
Postovulatorische Gelbkörperzyste ................................................................................ 175<br />
Polyzystische Ovarien (PCO-Syndrom)......................................................................... 175<br />
Inklusionszysten ............................................................................................................. 176<br />
Neoplasien des Ovars ......................................................................................................... 176<br />
Epitheliale Tumoren....................................................................................................... 177<br />
Keimstrang-Stroma-Tumoren ........................................................................................ 181<br />
Keimzell-Tumoren ......................................................................................................... 183<br />
8.5 Uterus .............................................................................................................................. 184<br />
Der Uterus .......................................................................................................................... 184<br />
Störungen der Zyklusphasen .............................................................................................. 184<br />
Varianten ............................................................................................................................ 185<br />
Uterus bicornuatus.......................................................................................................... 185<br />
Endometrium...................................................................................................................... 185<br />
Endometriose.................................................................................................................. 185<br />
Adenomyosis uteri.......................................................................................................... 185<br />
Endometriosis externa .................................................................................................... 186<br />
Endometritis ................................................................................................................... 186<br />
Hyperplasie..................................................................................................................... 187<br />
Neubildungen des Endometriums .................................................................................. 187<br />
Myometrium....................................................................................................................... 190<br />
Leiomyom ...................................................................................................................... 190<br />
Leiomyosarkom.............................................................................................................. 191<br />
Zervix ................................................................................................................................. 192<br />
Kondyloma accum<strong>in</strong>atum .............................................................................................. 192<br />
Zervikale <strong>in</strong>traepitheliale Neoplasie (CIN) .................................................................... 192<br />
Zervixkarz<strong>in</strong>om .............................................................................................................. 193<br />
8.6 Vag<strong>in</strong>a und Vulva........................................................................................................... 194<br />
Vag<strong>in</strong>itis ............................................................................................................................. 194<br />
Vulvakarz<strong>in</strong>om ................................................................................................................... 195<br />
8.7 Schwangerschaft............................................................................................................. 195<br />
Plazenta .............................................................................................................................. 195<br />
Blasenmole ..................................................................................................................... 195<br />
Extrauter<strong>in</strong>e Gravidität (EUG) ........................................................................................... 196<br />
Schwangerschaftsassoziierte Erkrankungen (Gestosen) .................................................... 196<br />
EPH-Gestose (Präeklampsie) ......................................................................................... 196<br />
Eklampsie ....................................................................................................................... 197<br />
HELLP-Syndrom ........................................................................................................... 197<br />
Posterior reversible encephalopathy syndrome (PRES)................................................. 197<br />
8.8 Testes ............................................................................................................................... 197<br />
Fehlbildungen..................................................................................................................... 197<br />
Varikozele .......................................................................................................................... 197<br />
Entzündungen..................................................................................................................... 198<br />
Orchitis ........................................................................................................................... 198<br />
Hodentumoren.................................................................................................................... 198<br />
11
Sem<strong>in</strong>om......................................................................................................................... 198<br />
Embryonales Karz<strong>in</strong>om.................................................................................................. 199<br />
Dottersacktumor ............................................................................................................. 200<br />
Reifes Teratom ............................................................................................................... 200<br />
Unreifes Teratom............................................................................................................ 200<br />
Chorion-Karz<strong>in</strong>om ......................................................................................................... 200<br />
LEYDIG-Zell-Tumor ..................................................................................................... 200<br />
Granulosazelltumor ........................................................................................................ 201<br />
8.9 Prostata ........................................................................................................................... 201<br />
Die Prostata ........................................................................................................................ 201<br />
Entzündungen..................................................................................................................... 201<br />
Akute eitrige Prostatitis.................................................................................................. 201<br />
Chronische Prostatitis..................................................................................................... 202<br />
Granulomatöse Prostatitis .............................................................................................. 202<br />
Benigne Prostatahyperplasie (BPH)................................................................................... 202<br />
Atrophie.............................................................................................................................. 202<br />
Metaplasien (Plattenepithelmetaplasie).............................................................................. 202<br />
Präneoplasien ..................................................................................................................... 203<br />
Atypische adenomatöse Hyperplasie ............................................................................. 203<br />
Prostatische <strong>in</strong>traepitheliale Neoplasie (PIN)................................................................. 203<br />
Prostatakarz<strong>in</strong>om................................................................................................................ 203<br />
9. Hormonsystem.................................................................................................................. 204<br />
9.1 Hypophyse....................................................................................................................... 204<br />
Hypophysenadenom ........................................................................................................... 204<br />
Hyperprolakt<strong>in</strong>ämie........................................................................................................ 205<br />
Akromegalie ................................................................................................................... 205<br />
Hypophysen<strong>in</strong>suffizienz..................................................................................................... 206<br />
9.2 Schilddrüse (Glandula thyreoidea)............................................................................... 206<br />
Thyreoitiden ....................................................................................................................... 206<br />
Subakute granulomatöse Thyreoiditis DE QUERVAIN................................................ 206<br />
HASHIMOTO-Thyreoiditis........................................................................................... 206<br />
Fibrosierende Thyreoiditis RIEDEL .............................................................................. 206<br />
Morbus BASEDOW....................................................................................................... 206<br />
Hyperthyreose .................................................................................................................... 207<br />
Struma kolloides nodosa (Knotenstruma) .......................................................................... 207<br />
Schilddrüsenkarz<strong>in</strong>ome ...................................................................................................... 207<br />
Follikuläres Schilddrüsenkarz<strong>in</strong>om................................................................................ 207<br />
Papilläres Schilddrüsenkarz<strong>in</strong>om ................................................................................... 208<br />
Anaplastisches Schilddrüsenkarz<strong>in</strong>om........................................................................... 208<br />
Medulläres Schilddrüsenkarz<strong>in</strong>om................................................................................. 208<br />
9.3 Nebenschilddrüsen (Glandulae parathyreoideae)....................................................... 208<br />
Hyperparathyreoidismus .................................................................................................... 208<br />
Nebenschilddrüsenadenom................................................................................................. 209<br />
Nebenschilddrüsenhyperplasie........................................................................................... 209<br />
Hypoparathyreoidismus ..................................................................................................... 209<br />
9.4 Nebennieren (Glandulae adrenales) ............................................................................. 209<br />
Adrenokortikales Adenom ................................................................................................. 209<br />
CUSHING-Syndrom .......................................................................................................... 210<br />
Nebennieren<strong>in</strong>suffizienz..................................................................................................... 210<br />
Phäochromozytom.............................................................................................................. 211<br />
9.5 Langhans<strong>in</strong>selzellen des Pankreas................................................................................ 211<br />
12
Endokr<strong>in</strong>e Pankreas<strong>in</strong>suffizienz......................................................................................... 211<br />
Diabetes mellitus ............................................................................................................ 211<br />
Inselzelltumoren ................................................................................................................. 213<br />
9.6 APUD-Zellsystem (Diffuses neuroendokr<strong>in</strong>es System)............................................... 213<br />
APUDom............................................................................................................................ 214<br />
Multiple endokr<strong>in</strong>e Neoplasie (MEN).................................................................................... 214<br />
10. Neuropathologie ............................................................................................................. 215<br />
10.1 Zentrales Nervensystem............................................................................................... 215<br />
Genetische Stoffwechselerkrankungen .............................................................................. 215<br />
Lysosomale Speicherkrankheiten................................................................................... 215<br />
Peroxismale Erkrankungen............................................................................................. 216<br />
Mitochondriale Erkrankungen........................................................................................ 216<br />
Phakomatosen..................................................................................................................... 216<br />
Neurofibromatose Typ 1 ................................................................................................ 216<br />
Neurofibromatose Typ 2 ................................................................................................ 217<br />
Tuberöse Hirnsklerose.................................................................................................... 217<br />
VON HIPPEL-LINDAU-Syndrom (VHL) .................................................................... 217<br />
STURGE-WEBER-Weber-Syndrom ............................................................................. 218<br />
KLIPPEL-TRENAUNAY-Syndrom.............................................................................. 218<br />
Fehlbildungen..................................................................................................................... 218<br />
Neuralrohrdefekte........................................................................................................... 218<br />
Holoprosencephalie........................................................................................................ 219<br />
Lissencephalie ................................................................................................................ 219<br />
Prä- und Per<strong>in</strong>atalschäden des ZNS ................................................................................... 219<br />
Intrakranielle Drucksteigerung........................................................................................... 219<br />
Hydrozephalus.................................................................................................................... 220<br />
Hirnblutung ........................................................................................................................ 221<br />
Epidurales Hämatom ...................................................................................................... 221<br />
Akutes subdurales Hämatom.......................................................................................... 221<br />
Chronisches subdurales Hämatom ................................................................................. 221<br />
Subarachnoidalblutung (SAB) ....................................................................................... 221<br />
Intrazerebrale Blutung (ICB) ......................................................................................... 222<br />
Ischämie und apoplektischer Insult .................................................................................... 222<br />
Anämischer organisierter Hirn<strong>in</strong>farkt ............................................................................ 224<br />
Hämorrhagischer Infarkt ................................................................................................ 224<br />
Schädel-Hirn-Trauma (SHT).............................................................................................. 224<br />
Schädelbasisfraktur ........................................................................................................ 225<br />
Entzündliche Prozesse........................................................................................................ 225<br />
Men<strong>in</strong>gitis....................................................................................................................... 225<br />
Enzephalitis .................................................................................................................... 226<br />
Posterior reversible encephalopathy syndrome (PRES)................................................. 229<br />
Degenerative Erkrankungen............................................................................................... 230<br />
Demenz........................................................................................................................... 230<br />
Systematrophien ............................................................................................................. 232<br />
Prionenerkrankungen ......................................................................................................... 235<br />
CREUTZFELDT-JAKOB-Krankheit (CJD).................................................................. 235<br />
Neue Variante der CREUTZFELDT-JAKOB-Krankheit (vCJD) ................................. 235<br />
10.2 Tumoren des Nervensystems....................................................................................... 235<br />
Allgeme<strong>in</strong>es............................................................................................................................ 235<br />
Neuroepitheliale Tumoren...................................................................................................... 236<br />
Astrozytome ....................................................................................................................... 236<br />
13
Pilozytisches Astrozytom (Astrozytom WHO °I).......................................................... 237<br />
Diffuses Astrozytom (Astrozytom WHO °II) ................................................................ 237<br />
Anaplastisches Astrozytom (Astrozytom WHO °III) .................................................... 238<br />
Glioblastom (Astrozytom °IV)....................................................................................... 238<br />
Pleomorphes Xanthoastrozytom .................................................................................... 239<br />
Subependymales Riesenzellastrozytom ......................................................................... 239<br />
Oligodendrogliome............................................................................................................. 239<br />
Gemischte Gliome.............................................................................................................. 240<br />
Ependymale Tumoren ........................................................................................................ 240<br />
Ependymom ................................................................................................................... 240<br />
Anaplastisches Ependymom .......................................................................................... 240<br />
Myxopapilläres Ependymom ......................................................................................... 240<br />
Subependymom.............................................................................................................. 240<br />
Tumoren des Plexus choroideus......................................................................................... 240<br />
Plexuspapillom............................................................................................................... 240<br />
Plexuskarz<strong>in</strong>om .............................................................................................................. 241<br />
Gliale Tumoren unbekannter Herkunft .............................................................................. 241<br />
Astroblastom .................................................................................................................. 241<br />
Gliomatosis cerebri ........................................................................................................ 241<br />
Chordoidgliom des 3. Ventrikels ................................................................................... 241<br />
Neuronale und gemischt neuronal-gliale Tumoren............................................................ 241<br />
Gangliozytom ................................................................................................................. 241<br />
Dysplastisches Gangliozytom des Kle<strong>in</strong>hirns ................................................................ 241<br />
Desmoplastisches <strong>in</strong>fantiles Astrozytom/Gangliogliom ................................................ 241<br />
Dysembryoplastischer neuroepithelialer Tumor ............................................................ 241<br />
Gangliogliom.................................................................................................................. 241<br />
Anaplastisches Gangliogliom......................................................................................... 241<br />
Zentrales Neurozytom .................................................................................................... 241<br />
Zerebelläres Liponeurozytom ........................................................................................ 241<br />
Paragangliom des Filum term<strong>in</strong>ale................................................................................. 241<br />
Neuroblastische Tumoren .................................................................................................. 241<br />
Olfaktorius-Neuroblastom.............................................................................................. 241<br />
Olfaktorius-Neuroepitheliom ......................................................................................... 241<br />
Sympathisches Neuroblastom ........................................................................................ 241<br />
Tumoren des P<strong>in</strong>ealis (Parenchym).................................................................................... 242<br />
P<strong>in</strong>eozytom..................................................................................................................... 242<br />
P<strong>in</strong>eoblastom .................................................................................................................. 242<br />
Intermediär differenzierter P<strong>in</strong>ealistumor ...................................................................... 242<br />
Embryonale Tumoren......................................................................................................... 242<br />
Medulloepitheliom ......................................................................................................... 242<br />
Ependymoblastom.......................................................................................................... 242<br />
Medulloblastom.............................................................................................................. 242<br />
Supratentorielle primitive neuroektodermale Tumoren (PNET).................................... 243<br />
Atypischer teratoider/rhabdoider Tumor........................................................................ 244<br />
Tumoren der peripheren Nerven ............................................................................................ 244<br />
Schwannzelltumoren .......................................................................................................... 244<br />
Neurofibrom ....................................................................................................................... 245<br />
Per<strong>in</strong>euriome ...................................................................................................................... 245<br />
Maligne periphere Nervenscheiden-Tumoren (MPNST)................................................... 245<br />
Tumoren der Men<strong>in</strong>gen.......................................................................................................... 245<br />
Men<strong>in</strong>gotheliale Tumoren (Men<strong>in</strong>geome) ......................................................................... 245<br />
14
Mesenchymale, nicht-men<strong>in</strong>gotheliale Tumoren............................................................... 247<br />
Primäre melanozytäre Läsionen ......................................................................................... 247<br />
Tumoren unklarer Histogenese .......................................................................................... 247<br />
Kapilläres Hämangioblastom ......................................................................................... 247<br />
Lymphome und hämatopoetische Neoplasien.................................................................... 247<br />
Keimzelltumoren.................................................................................................................... 248<br />
Germ<strong>in</strong>om........................................................................................................................... 248<br />
Embryonales Karz<strong>in</strong>om...................................................................................................... 248<br />
Dottersacktumor ................................................................................................................. 248<br />
Chorionkarz<strong>in</strong>om................................................................................................................ 248<br />
Teratom .............................................................................................................................. 248<br />
Gemischte Keimzelltumoren.............................................................................................. 248<br />
Tumoren der Sellaregion........................................................................................................ 248<br />
Kraniopharyngeom............................................................................................................. 249<br />
Granularzelltumor .............................................................................................................. 249<br />
Metastatische Tumoren .......................................................................................................... 249<br />
Noch e<strong>in</strong>zuordnen: ................................................................................................................. 249<br />
Ret<strong>in</strong>oblastom..................................................................................................................... 249<br />
Optikusgliom...................................................................................................................... 249<br />
Literatur.............................................................................................................................. 250<br />
10.3 Wirbelsäule und Myelon.............................................................................................. 250<br />
Bandscheibenvorfall........................................................................................................... 250<br />
Spondylolisthesis................................................................................................................ 250<br />
Morbus BECHTEREW (Spondylitis ankylosans) ............................................................. 250<br />
10.4 Peripheres Nervensystem ............................................................................................ 251<br />
Traumatische Nervenläsionen ............................................................................................ 251<br />
Nervenkompressionssyndrome .......................................................................................... 251<br />
Karpaltunnel-Syndrom (CTS) ........................................................................................ 251<br />
Neuropathien ...................................................................................................................... 251<br />
Polyneuropathie bei Diabetes mellitus........................................................................... 252<br />
GUILLAIN-BARRÉ-Syndrom ...................................................................................... 253<br />
Borreliose ....................................................................................................................... 253<br />
Tumoren des peripheren Nervensystems ........................................................................... 253<br />
10.5 Muskel ........................................................................................................................... 253<br />
Grundlagen ......................................................................................................................... 253<br />
Neurogene Muskelatrophie ................................................................................................ 254<br />
Myasthene Syndrome......................................................................................................... 254<br />
Myasthenia gravis .......................................................................................................... 254<br />
Kongenitale Myasthenie................................................................................................. 255<br />
LAMBERT-EATON-Syndrom (LEMS)........................................................................ 255<br />
Myopathie........................................................................................................................... 255<br />
Myotone Muskeldystrophie (Morbus CURSCHMANN-STEINERT) .......................... 255<br />
Muskeldystrophie DUCHENNE (DMD) ....................................................................... 256<br />
Muskeldystrophie BECKER-KIENER (BMD) ............................................................. 256<br />
Gliedergürteldystrophie.................................................................................................. 256<br />
Fazioskapulohumerale Dystrophie................................................................................. 259<br />
Hereditäre metabolische Myopathie............................................................................... 259<br />
Myositis.............................................................................................................................. 260<br />
1<strong>1.</strong> Bewegungsapparat ......................................................................................................... 260<br />
1<strong>1.</strong>1 Gelenke.......................................................................................................................... 260<br />
Arthrose.............................................................................................................................. 260<br />
15
Arthrosis deformans ....................................................................................................... 261<br />
Arthritis .............................................................................................................................. 262<br />
Rheumatische Erkrankungen.............................................................................................. 262<br />
Akutes rheumatisches Fieber ......................................................................................... 262<br />
Chronische Polyarthritis (CP) ........................................................................................ 262<br />
Morbus BECHTEREW .................................................................................................. 264<br />
Kristallarthropathien........................................................................................................... 264<br />
Gicht ............................................................................................................................... 264<br />
Chondrokalz<strong>in</strong>ose........................................................................................................... 264<br />
Pigmentierte villonoduläre Synovialitis............................................................................. 265<br />
Blutergelenk ....................................................................................................................... 265<br />
1<strong>1.</strong>2 Knochen......................................................................................................................... 265<br />
Der Knochen ...................................................................................................................... 265<br />
Osteogenesis imperfecta..................................................................................................... 266<br />
Marmorknochenkrankheit .................................................................................................. 267<br />
Osteoporose........................................................................................................................ 267<br />
Osteodystrophia fibrosa cystica generalisata ..................................................................... 268<br />
Rachitis............................................................................................................................... 268<br />
Osteomalazie ...................................................................................................................... 269<br />
Fibröse Dysplasie ............................................................................................................... 269<br />
Morbus PAGET.................................................................................................................. 269<br />
Morbus SCHEUERMANN ................................................................................................ 270<br />
Aseptische Knochennekrosen ............................................................................................ 270<br />
Juvenile aseptische Knochennekrosen ........................................................................... 270<br />
Adulte aseptische Knochennekrosen.............................................................................. 271<br />
Fibrodysplasia ossificans progressiva (FOP) ..................................................................... 271<br />
1<strong>1.</strong>3 Knorpel-Knochen-Tumoren........................................................................................ 272<br />
Osteom ............................................................................................................................... 272<br />
Osteoidosteom.................................................................................................................... 272<br />
Osteoblastom...................................................................................................................... 272<br />
Osteosarkom....................................................................................................................... 272<br />
Eos<strong>in</strong>ophiles Knochengranulom ........................................................................................ 273<br />
Knochenmetastasen............................................................................................................ 274<br />
Chondrom........................................................................................................................... 274<br />
Chondromyxoidfibrom....................................................................................................... 274<br />
Chondroblastom ................................................................................................................. 274<br />
Chondrosarkom .................................................................................................................. 274<br />
Riesenzelltumor.................................................................................................................. 275<br />
EWING-Sarkom................................................................................................................. 276<br />
1<strong>1.</strong>4 Sehnenscheiden, Faszien und B<strong>in</strong>degewebe............................................................... 276<br />
Riesenzelltumor der Sehnenscheide................................................................................... 276<br />
Fibromatosen...................................................................................................................... 276<br />
DUPUYTREN-Kontraktur............................................................................................. 276<br />
Morbus LEDDERHOSE ................................................................................................ 277<br />
Noduläre Fasziitis........................................................................................................... 277<br />
Morbus ORMOND......................................................................................................... 277<br />
Induratio penis plastica................................................................................................... 278<br />
Nephrogenic Systemic Fibrosis or Nephrogenic Fibros<strong>in</strong>g Dermopathy (NSF/NFD) ...... 278<br />
Liposarkom......................................................................................................................... 278<br />
12. Dermatopathologie ......................................................................................................... 279<br />
12.1 Haut – Allgeme<strong>in</strong>es, Ekzeme ....................................................................................... 279<br />
16
Effloreszenzenlehre............................................................................................................ 279<br />
Primäre Effloreszenzen .................................................................................................. 279<br />
Sekundäre Effloreszenzen .............................................................................................. 281<br />
Psoriasis.............................................................................................................................. 283<br />
Psoriasis vulgaris (Gewöhnliche Schuppenflechte) ....................................................... 283<br />
Psoriasis pustulosa.......................................................................................................... 284<br />
Psoriasis arthropathica.................................................................................................... 284<br />
Psoriasis-Erythrodermie ................................................................................................. 284<br />
Allergische Reaktionen ...................................................................................................... 284<br />
Urtikaria ............................................................................................................................. 285<br />
Ekzem / Dermatitis............................................................................................................. 286<br />
Allergisches Kontaktekzem............................................................................................ 286<br />
Irritativ-toxisches Kontaktekzem ................................................................................... 287<br />
Atopisches Ekzem .......................................................................................................... 287<br />
Seborrhoisches Ekzem ................................................................................................... 288<br />
Mikrobielles Ekzem ....................................................................................................... 288<br />
Hyperkeratotisch-rhagadiformes Ekzem (sui generis)................................................... 288<br />
Dyshidrotisches Ekzem .................................................................................................. 288<br />
Stauungsekzem............................................................................................................... 289<br />
Exsikkationsekzem (Eczéma craquelé).......................................................................... 289<br />
Arzneimittelexanthem ........................................................................................................ 289<br />
Erythema exsudativum multiforme (Typ M<strong>in</strong>or)........................................................... 290<br />
STEVENS-JOHNSON-Syndrom................................................................................... 290<br />
Lichen ruber planus............................................................................................................ 290<br />
Lichen sclerosus et atrophicus............................................................................................ 291<br />
Erythema nodosum............................................................................................................. 291<br />
Granuloma anulare ............................................................................................................. 292<br />
Ulcus................................................................................................................................... 292<br />
Ulcus cruris .................................................................................................................... 292<br />
Kalziphylaxie ................................................................................................................. 293<br />
Wundheilungsstörungen..................................................................................................... 293<br />
12.2 Adnexen......................................................................................................................... 293<br />
Akne vulgaris ..................................................................................................................... 293<br />
Rosazea............................................................................................................................... 294<br />
Haarausfall ......................................................................................................................... 294<br />
12.3 Erbliche Hauterkrankungen ....................................................................................... 294<br />
Ichthyosen .......................................................................................................................... 294<br />
Isolierte vulgäre Ichthyosen ........................................................................................... 295<br />
Komplexe vulgäre Ichthyosen........................................................................................ 296<br />
Isolierte kongenitale Ichthyosen..................................................................................... 296<br />
Komplexe kongenitale Ichthyosen ................................................................................. 297<br />
Epidermolysis bullosa hereditaria ...................................................................................... 298<br />
Tuberöse Sklerose .............................................................................................................. 298<br />
Neurofibromatose (Morbus VON RECKLINGHAUSEN)................................................ 299<br />
Typ 1 (Periphere Neurofibromatose) ............................................................................. 299<br />
Dyskeratosis follicularis (Morbus DARIER)..................................................................... 299<br />
Basalzellnaevus-Syndrom (BCNS) .................................................................................... 300<br />
Xeroderma pigmentosum (XP) .......................................................................................... 300<br />
Morbus FABRY ................................................................................................................. 301<br />
12.4 Blasenbildende Autoimmundermatosen .................................................................... 301<br />
Pemphigus-Gruppe............................................................................................................. 301<br />
17
Pemphigus vulgaris ........................................................................................................ 302<br />
Pemphigus foliaceus....................................................................................................... 302<br />
Pemphigus erythematosus .............................................................................................. 302<br />
Paraneoplastischer Pemphigus ....................................................................................... 303<br />
Pemphigoid-Gruppe ........................................................................................................... 303<br />
Bullöses Pemphigoid...................................................................................................... 303<br />
Vernarbendes Schleimhautpemphigoid.......................................................................... 303<br />
Pemphigoid gestationis (Herpes gestationis) ................................................................. 304<br />
L<strong>in</strong>eare IgA-Dermatose.................................................................................................. 304<br />
Dermatitis herpetiformis DUHRING ............................................................................. 304<br />
Pemphigus chronicus benignus familiaris...................................................................... 304<br />
Epidermolysis bullosa acquisita ......................................................................................... 304<br />
12.5 Kollagenosen ................................................................................................................. 305<br />
Kollagenosen...................................................................................................................... 305<br />
Lupus erythematodes (LE) ................................................................................................. 305<br />
Chronisch-diskoider Lupus erythematodes (CDLE)...................................................... 305<br />
Subakut-kutaner Lupus erythematodes .......................................................................... 306<br />
Systemischer Lupus erythematodes (SLE) .................................................................... 306<br />
Dermatomyositis ................................................................................................................ 307<br />
Sklerodermie ...................................................................................................................... 307<br />
Zirkumskripte Sklerodermie (Morphäa) ........................................................................ 307<br />
Systemische Sklerodermie ............................................................................................. 308<br />
CREST-Syndrom ........................................................................................................... 308<br />
SJÖGREN-Syndrom .......................................................................................................... 308<br />
12.6 Mikrobielle Hauterkrankungen.................................................................................. 309<br />
Virale Hauterkrankungen ................................................................................................... 309<br />
Melkerknoten ................................................................................................................. 310<br />
Molluscum contagiosum ................................................................................................ 310<br />
Herpes simplex............................................................................................................... 311<br />
Varizellen und Herpes zoster ......................................................................................... 311<br />
Verruca vulgaris ............................................................................................................. 312<br />
Condyloma accum<strong>in</strong>atum............................................................................................... 313<br />
Bakterielle Hauterkrankungen............................................................................................ 313<br />
Überwucherung der residenten Hautflora ...................................................................... 313<br />
Primäre Pyodermien....................................................................................................... 313<br />
Sekundäre Pyodermien................................................................................................... 316<br />
Tiefe <strong>in</strong>vasive Infektionen.............................................................................................. 316<br />
Spezifische Infektionen .................................................................................................. 316<br />
Hautersche<strong>in</strong>ungen bei systemischen Infektionen ......................................................... 320<br />
Parasitäre Hauterkrankungen ............................................................................................. 321<br />
Leishmaniose.................................................................................................................. 321<br />
Scabies (Krätze) ............................................................................................................. 321<br />
Zerkariendermatitis (Badedermatitis) ............................................................................ 321<br />
Larva migrans cutanea ................................................................................................... 321<br />
Furunkuloide Myiasis (Hautmaden)............................................................................... 322<br />
Pilzerkrankungen der Haut................................................................................................. 322<br />
T<strong>in</strong>ea............................................................................................................................... 322<br />
Mikrosporie .................................................................................................................... 322<br />
Candidamykose .............................................................................................................. 322<br />
12.7 Tumoren der Haut ....................................................................................................... 322<br />
Benigne Tumoren............................................................................................................... 322<br />
18
Verruca seborroica ......................................................................................................... 322<br />
Naevie............................................................................................................................. 323<br />
Granularzelltumor .......................................................................................................... 324<br />
Pilomatrixom.................................................................................................................. 325<br />
Pseudolymphome ........................................................................................................... 326<br />
Pseudokanzerosen der Haut ............................................................................................... 326<br />
Keratoakanthom (Molluscum pseudocarc<strong>in</strong>omatosum)................................................. 326<br />
Papillomatosis cutis carc<strong>in</strong>oides GOTTRON ................................................................ 326<br />
Condylomata acum<strong>in</strong>ata gigantea Buschke-Loewenste<strong>in</strong>.............................................. 327<br />
Papillomatosis mucosae oris carc<strong>in</strong>oides (floride orale Papillomatose) ........................ 327<br />
Baso-squamöse Epitheliome (Verrucae seborrhoicae)................................................... 327<br />
Hyperplasie pseudo-épithéliomateuse du dos des ma<strong>in</strong>s ............................................... 327<br />
Pseudokarz<strong>in</strong>omatöse (pseudoepitheliomatöse) Hyperplasie unterschiedlicher Genese327<br />
Präkanzerosen..................................................................................................................... 327<br />
Akt<strong>in</strong>ische Keratose ....................................................................................................... 328<br />
Morbus BOWEN............................................................................................................ 328<br />
Erythroplasie QUEYAT................................................................................................. 329<br />
Morbus PAGET der Mamille......................................................................................... 329<br />
Extramammärer Morbus PAGET................................................................................... 329<br />
Leukoplakie.................................................................................................................... 330<br />
Lentigo maligna.............................................................................................................. 330<br />
Maligne Tumoren............................................................................................................... 330<br />
Basaliom (Basalzellkarz<strong>in</strong>om) ....................................................................................... 330<br />
Sp<strong>in</strong>aliom ....................................................................................................................... 331<br />
Malignes Melanom (MM).............................................................................................. 332<br />
Primäre Lymphome der Haut......................................................................................... 334<br />
MERKEL-Zell-Karz<strong>in</strong>om (Kutanes neuroendokr<strong>in</strong>es Karz<strong>in</strong>om)................................. 335<br />
Kutanes Angioleiomyom................................................................................................ 336<br />
Kutanes Angiosarkom .................................................................................................... 336<br />
Dermatofibrosarcom protuberans (DFSP) ..................................................................... 337<br />
Webl<strong>in</strong>ks.........................................................................Fehler! Textmarke nicht def<strong>in</strong>iert.<br />
12.8 Hautersche<strong>in</strong>ungen bei <strong>in</strong>ternistischen Erkrankungen............................................ 338<br />
Herz-Kreislauf-System und Atmung.................................................................................. 338<br />
Endokarditis ................................................................................................................... 338<br />
Chronische Hypoxie....................................................................................................... 338<br />
Gastroenterologie ............................................................................................................... 338<br />
Ikterus............................................................................................................................. 338<br />
Chronischer Leberschaden ............................................................................................. 338<br />
Endokr<strong>in</strong>ologie und Stoffwechsel ...................................................................................... 338<br />
Akromegalie ................................................................................................................... 338<br />
Morbus ADDISON ........................................................................................................ 338<br />
CUSHING-Syndrom ...................................................................................................... 339<br />
Myxödem ....................................................................................................................... 339<br />
Porphyrie ........................................................................................................................ 339<br />
Hämochromatose............................................................................................................ 339<br />
Onkologie ........................................................................................................................... 339<br />
Amyloidose bei Plasmozytom........................................................................................ 339<br />
Acanthosis nigricans maligna......................................................................................... 339<br />
13. Blutbildendes und immunologisches System ............................................................... 340<br />
13.1 Hämatopoetisches System............................................................................................ 340<br />
Risikofaktoren .................................................................................................................... 340<br />
19
Leukämien.......................................................................................................................... 340<br />
Akute myeloische Leukämie (AML) ............................................................................. 340<br />
Chronisch myeloische Leukämie (CML)....................................................................... 341<br />
Akute lymphatische Leukämie (ALL) ........................................................................... 342<br />
Chronische lymphatische Leukämie (CLL) ................................................................... 342<br />
Übersicht Leukämien ..................................................................................................... 342<br />
Myeloproliferative Erkrankungen (MPS) .......................................................................... 342<br />
Polyzythämia vera (Pv) .................................................................................................. 342<br />
Essentielle Thombozytämie ........................................................................................... 343<br />
Chronische idiopathische Osteomyelofibrose................................................................ 343<br />
Chronische myeloische Leukämie ................................................................................. 343<br />
Myelodysplastisches Syndrom (MDS)............................................................................... 343<br />
13.2 Lymphatisches System................................................................................................. 344<br />
Reaktive Lymphknotenveränderungen .............................................................................. 344<br />
1) Lymphofollikuläre Hyperplasie ................................................................................. 344<br />
2) Interfollikuläre Hyperplasie ....................................................................................... 344<br />
3) S<strong>in</strong>ussoidale Hyperplasie (S<strong>in</strong>ushistiozytose) ........................................................... 344<br />
4) Mischtyp .................................................................................................................... 345<br />
5) Nekrotisierende Lymphadenitis ................................................................................. 345<br />
6) Granulomatöse Lympadenitis .................................................................................... 345<br />
Maligne Lymphome ........................................................................................................... 345<br />
B-Zell-Lymphome.......................................................................................................... 346<br />
T-Zell-Lymphome (WHO-Klassifikation)..................................................................... 350<br />
MALT-Lymphome......................................................................................................... 351<br />
Morbus HODGKIN........................................................................................................ 351<br />
Thymom ............................................................................................................................. 352<br />
Milz .................................................................................................................................... 353<br />
Asplenie.......................................................................................................................... 353<br />
Splenomegalie ................................................................................................................ 353<br />
Milzruptur....................................................................................................................... 353<br />
„Bauerwurstmilz“........................................................................................................... 353<br />
Hamartome ..................................................................................................................... 353<br />
Histiozytose X .................................................................................................................... 353<br />
Morbus ABT-LETTER-SIWE ....................................................................................... 353<br />
Morbus HAND-SCHÜLLER-CHRISTIAN .................................................................. 354<br />
Eos<strong>in</strong>ophiles Knochengranulom .................................................................................... 354<br />
Lymphknotenmetastase...................................................................................................... 354<br />
13.3 Hämatologie .................................................................................................................. 355<br />
Physiologie ......................................................................................................................... 355<br />
Morphologische Veränderungen der Erythrozyten ............................................................ 355<br />
Anämien ............................................................................................................................. 356<br />
Eisenmangelanämie........................................................................................................ 357<br />
Anämie bei chron. Erkrankung ...................................................................................... 358<br />
Renale Anämie ............................................................................................................... 358<br />
Aplastische Anämie........................................................................................................ 358<br />
Megaloblastäre Anämie.................................................................................................. 358<br />
Sideroblastische Anämie ................................................................................................ 358<br />
Hämolytische Anämien .................................................................................................. 358<br />
Extrakorpuskuläre hämolytische Anämien .................................................................... 360<br />
Polyglobulie ....................................................................................................................... 360<br />
Blutungen (Hämorrhagien) ................................................................................................ 361<br />
20
Hämorrhagische Diathesen................................................................................................. 361<br />
Thombophilie ..................................................................................................................... 362<br />
Infektiöse Mononukleose ................................................................................................... 362<br />
14. Stoffwechsel..................................................................................................................... 363<br />
Gicht ................................................................................................................................... 363<br />
Diabetes mellitus ................................................................................................................ 364<br />
Metabolisches Syndrom ..................................................................................................... 364<br />
Phenylketonurie (PKU) ...................................................................................................... 364<br />
Galaktosämie...................................................................................................................... 365<br />
Glykogenosen..................................................................................................................... 365<br />
Lysosomale Speicherkrankheiten....................................................................................... 365<br />
Peroxisomale Speicherkrankheiten .................................................................................... 365<br />
Mitochondriale Erkrankungen............................................................................................ 366<br />
15. Histologische Technik .................................................................................................... 366<br />
Untersuchungsmaterial und Materialgew<strong>in</strong>nung ............................................................... 366<br />
Materialtransport ................................................................................................................ 366<br />
Nativmaterial (NM)........................................................................................................ 366<br />
Formal<strong>in</strong>-fixiertes Material (FFM)................................................................................. 366<br />
Zytologie ........................................................................................................................ 366<br />
Begleitformular .............................................................................................................. 367<br />
Materialaufbereitung .......................................................................................................... 367<br />
Zuschnitt......................................................................................................................... 367<br />
E<strong>in</strong>bettung ...................................................................................................................... 367<br />
Schnittanfertigung .......................................................................................................... 367<br />
Färbungen........................................................................................................................... 369<br />
Immunhistochemie (IHC) .................................................................................................. 369<br />
Immunfluoreszenz-Techniken (IF) .................................................................................... 369<br />
Direkte Immunfluoreszenz (DIF)................................................................................... 370<br />
Molekularbiologische Methoden........................................................................................ 370<br />
Tabelle: Zytochemische und immunhistochemische Marker............................................. 370<br />
Geordnet nach Gewebe: ................................................................................................. 370<br />
Geordnet nach Marker:................................................................................................... 372<br />
16. Glossar............................................................................................................................. 373<br />
17. Literatur.......................................................................................................................... 377<br />
18. Webl<strong>in</strong>ks.......................................................................................................................... 377<br />
19. Abbildungsverzeichnis................................................................................................... 377<br />
20. Haftungsausschluss ........................................................................................................ 394<br />
2<strong>1.</strong> Lizenz............................................................................................................................... 394<br />
22. Fußnoten ......................................................................................................................... 395<br />
21
<strong>1.</strong> <strong>E<strong>in</strong>führung</strong> <strong>in</strong> <strong>die</strong> <strong>Pathologie</strong><br />
Die <strong>Pathologie</strong> ist <strong>die</strong> „Lehre von den Leiden“ (griech. Pathos = Leiden) und erforscht <strong>die</strong><br />
Ursachen, Entstehungsmechanismen, sichtbaren Veränderungen und Verläufe von<br />
Krankheiten mit morphologisch fassbaren Methoden.<br />
Nach der Dimension des Untersuchungsobjektes unterscheidet man <strong>die</strong> pathologische<br />
Anatomie, <strong>die</strong> Histopathologie, <strong>die</strong> Zytopathologie, <strong>die</strong> ultrastrukturelle <strong>Pathologie</strong> und <strong>die</strong><br />
Molekularpathologie.<br />
Geschichte<br />
• Hippokrates von Kós ca. 5 Jhd. v. Chr.: Humoralpathologie (Säftelehre),<br />
Krankheiten entstehen durch e<strong>in</strong>e Imbalance (Dyskrasie) der Säfte Sanguis (Blut),<br />
Phlegma (Schleim), Cholos (gelbe Galle) und Melancholos (schwarze Galle).<br />
• Giovanni Battista Morgagni (1681-1771): „De sedibus et causis morborum“ (1761)<br />
• Rudolf Virchow (1821-1902): Zellularpathologie (1858)<br />
Aufgaben des Pathologen<br />
• Durchführung von Sektionen.<br />
• Beurteilung von Biopsaten, Schnellschnitten und der bei Operationen entnommenen<br />
Gewebe als Grundlage der weiteren Therapie.<br />
Webl<strong>in</strong>ks:<br />
• Nickolaus, Barbara. “<strong>Pathologie</strong>: Von der Diagnostik zum Lotsen <strong>in</strong> der Therapie”.<br />
Deutsches Ärzteblatt, 103(20):Seite A-1351 / B-1149 / C-1105, 19. Mai 2006.<br />
Ausbildung zum Pathologen<br />
• Reguläres Mediz<strong>in</strong>studium über m<strong>in</strong>d. 6 Jahre und 3 Monate.<br />
• Weiterbildung zum Facharzt für <strong>Pathologie</strong> oder Neuropathologie, Dauer 6 Jahre.<br />
Die Sektion<br />
Folgende Begriffe haben <strong>die</strong> gleiche Bedeutung:<br />
• Sektion: Zergliederung<br />
• Autopsie: <strong>in</strong> Augensche<strong>in</strong> nehmen<br />
• Obduktion: h<strong>in</strong>führen (zur Diagnose)<br />
Ziele/Aufgaben e<strong>in</strong>er Sektion:<br />
• Feststellung von Krankheiten und Todesursache<br />
• Mediz<strong>in</strong>ische Fort- und Weiterbildung<br />
• Erforschung von Krankheiten<br />
22
• Qualitätssicherung ärztlichen Handelns, Kontrolle durchgeführter diagnostischer und<br />
therapeutischer Maßnahmen<br />
• Epidemiologische, sozialmediz<strong>in</strong>ische, Versicherungs- und Versorgungsrechtliche,<br />
sowie seuchenpolizeiliche Aspekte<br />
• Krim<strong>in</strong>ologische und rechtliche Aspekte (Rechtsmediz<strong>in</strong>)<br />
• Erkennung familiär-genetischer Erkrankungen<br />
Webl<strong>in</strong>ks:<br />
• Bühr<strong>in</strong>g, Petra. “Kl<strong>in</strong>ische Obduktionen: Fehlendes Bewusstse<strong>in</strong> für Erkenntniswert”.<br />
Deutsches Ärzteblatt, 102(45):Seite A-3057 / B-2585 / C-2429, 1<strong>1.</strong> Nov. 2005.<br />
• "Der Prosector <strong>in</strong> der Westentasche" - Historische Sektionsanleitung von 1894<br />
Grundbegriffe<br />
• Ätiologie: Ursachen<br />
• Pathogenese: Krankheitsentstehung<br />
o Kausale Pathogenese: Summe aller ätiologischen Faktoren<br />
o Formale Pathogenese: Summe aller morphologischen und funktionellen<br />
Veränderungen<br />
Krankheitsverlauf<br />
• akut<br />
o akut<br />
o perakut<br />
o hyperakut<br />
• chronisch<br />
o primäre chronisch<br />
o chronisch persistierend<br />
o chronisch progre<strong>die</strong>nt<br />
o chronisch rezidivierend<br />
o chronisch aggressiv<br />
Krankheitsausgang<br />
• Völlige Ausheilung (restitutio ad <strong>in</strong>tegrum)<br />
• Defektheilung<br />
• Exitus letalis<br />
Der Tod<br />
• Kl<strong>in</strong>ischer Tod, gekennzeichnet durch <strong>die</strong> unsicheren Todeszeichen<br />
o Kreislaufstillstand<br />
o Atemstillstand<br />
o Irreversible Areflexie<br />
o Abfall der Körperkerntemperatur<br />
23
• Vita reducta oder m<strong>in</strong>ima - Sche<strong>in</strong>tod: Zustand, der mit e<strong>in</strong>em kl<strong>in</strong>ischer Tod<br />
verwechselt werden kann. Vorkommen bei Intoxikation, Unterkühlung, verschiedenen<br />
Erkrankungen u.a.m. Auch Bezeichnung für den Übergang <strong>in</strong> den biologischen Tod.<br />
• Biologischer Tod, gekennzeichnet durch sichere Todeszeichen wie<br />
o Totenflecken (Livores) - Nach 1/4 bis 3 h. Blau-livide Flecken durch Abs<strong>in</strong>ken<br />
des Blutes <strong>in</strong> den Kapillaren <strong>in</strong> den abhängigen Körperpartien unter<br />
Aussparung der Aufflageflächen. (Kirschrot bei CO-Vergiftung oder<br />
Unterkühlung, Schwach bei Anämie/Blutverlust.)<br />
o Leichenstarre (Rigor mortis) - Nach 1 bis 2 (0,5 bis 7) h meist an Augen- und<br />
Kaumuskeln beg<strong>in</strong>nend, vollständig nach 2 bis 20 h, temperaturabhängig.<br />
Entstehung durch ATP-Defizit und Fixierung der Akt<strong>in</strong>-Myos<strong>in</strong>-B<strong>in</strong>dung.<br />
Lösung nach e<strong>in</strong>em bis mehreren Tagen durch Zersetzung.<br />
o Fäulnis, Verwesung, Mumifikation - Autolyse, chemisch, bakteriell.<br />
o Mit dem Leben nicht vere<strong>in</strong>bare Verletzungen<br />
o Nachweis des Hirntodes<br />
Die Feststellung des Todes erfolgt anhand der sicheren Todeszeichen.<br />
Weitere Begriffe:<br />
• Hirntod (Individualtod)<br />
o Irreversibler Ausfall der Hirnfunktion<br />
o Null-L<strong>in</strong>ien-EEG<br />
o Sistierender Hirnkreislauf (angiographisch darstellbar)<br />
• Intermediäres Leben: Phase vom Individualtod bis zum Absterben der letzten<br />
Körperzelle. Supravitale, d.h. langlebige Gewebe s<strong>in</strong>d besonders Knorpel und<br />
Hornhaut (72 h). Supravitale Reaktionen zeigen aber auch Spermien und Muskeln.<br />
Todesart<br />
Juristischer Begriff:<br />
• Natürlicher Tod: Tod durch <strong>in</strong>nere Ursachen bzw. Erkrankung. -> Domäne der<br />
<strong>Pathologie</strong>.<br />
• Nicht-natürlicher Tod: Tod durch äußere E<strong>in</strong>wirkung, selbst beigebracht (z.B. Suizid,<br />
Tod durch Alkoholvergiftung, Unfall) oder durch Fremde<strong>in</strong>wirkung oder Tod <strong>in</strong>folge<br />
des vorgenannten Gründe. -> Domäne der Rechtsmediz<strong>in</strong>.<br />
Todesursache<br />
Mediz<strong>in</strong>ischer Begriff: Erkrankungen und Veränderungen des Körpers, <strong>die</strong> zum Tode geführt<br />
haben.<br />
Sterbetypen<br />
• l<strong>in</strong>ear<br />
• divergierend<br />
• konvergierend<br />
24
• komplex<br />
Krankheitsstatistik<br />
• Morbidität: Anzahl Erkrankter pro Zeit und Bevölkerung<br />
• Mortalität: Anzahl an e<strong>in</strong>er bestimmten Krankheit Verstorbenen pro Zeit und<br />
Bevölkerung<br />
• Letalität: Prozentsatz derer, <strong>die</strong> an e<strong>in</strong>er bestimmten Krankheit verstirbt bezogen auf<br />
<strong>die</strong> Zahl der Erkrankten<br />
• Inzidenz: Neuerkrankungen pro Jahr<br />
• Prävalenz: Morbidität an e<strong>in</strong>em Stichtag<br />
Klassifikation von Krankheiten<br />
Man kann Erkrankungen verschiedentlich klassifizieren, z.B. nach ihrer bevorzugten<br />
Organmanifestation und nach ihrer Ätiologie. Für den Alltagsgebrauch und<br />
differentialdiagnostische Überlegungen bietet sich <strong>die</strong> 5-F<strong>in</strong>ger-Regel an:<br />
• Daumen: Kongenital/Fehlbildung<br />
• Zeigef<strong>in</strong>ger: Exogen (Trauma, toxisch)<br />
• Mittelf<strong>in</strong>ger: -itis - Entzündung (<strong>1.</strong> <strong>in</strong>fektiös, 2. immunopathisch)<br />
• R<strong>in</strong>gf<strong>in</strong>ger: -ose chronisch-degenerativ<br />
• Kle<strong>in</strong>er F<strong>in</strong>ger: -om Tumor<br />
E<strong>in</strong>e offizielle Klassifikation für Erkrankungen ist <strong>die</strong> International Classification of<br />
Diseases and Related Health Problems der WHO, aktuell der ICD-10.<br />
2. Anpassungsreaktionen<br />
Die Gewebe des Körpers reagieren dynamisch auf Veränderungen der Umwelt, auf<br />
metabolische und mechanische Belastungen und auf Veränderungen des <strong>in</strong>neren Mileus. Man<br />
unterscheidet unter morphologischen und ätiologischen Gesichtspunkten verschiedene<br />
Formen der Anpassung.<br />
• Hypertrophie: Zunahme der Organgröße/Gewebemasse durch Zunahme der<br />
Zellgröße.<br />
o kompensatorische Hypertrophie - z.B. Herzmuskelhypertrophie bei<br />
chronischer arterieller Hypertonie.<br />
o Aktivitätshypertrophie - z.B. <strong>die</strong> Skelett- und Herzmuskelhypertrophie bei<br />
Sportlern.<br />
o hormonell <strong>in</strong>duzierte Hypertrophie - z.B. <strong>die</strong> Skelettmuskelhypertrophie bei<br />
E<strong>in</strong>nahme anaboler Steroide.<br />
• Hyperplasie: Gewebsvermehrung durch Zunahme der Zellzahl.<br />
o regeneratorisch - z.B. <strong>die</strong> Verdickung der Epidermis an mechanisch belasteten<br />
Hautstellen.<br />
o endokr<strong>in</strong> - z.B. <strong>die</strong> Hyperplasie der Nebennierenr<strong>in</strong>de bei CRH/ACTHproduzierendem<br />
Tumor.<br />
25
• Atrophie: Gewebereduktion durch Verm<strong>in</strong>derung von Zellgröße und/oder Zellzahl.<br />
o Involution - altersgebundene Gewebsrückbildung, z.B. des Thymus im Jugend-<br />
und Erwachsenenalter und des Uterus nach E<strong>in</strong>tritt der Menopause, hormonell-<br />
und altersbed<strong>in</strong>gt.<br />
o Inaktivitätsatrophie - z.B. Atrophie der Skelettmuskulatur bei Lähmungen.<br />
o Altersatrophie - Mischform aus Involution und Inaktivitätsatrophie, Bsp.:<br />
Osteoporose.<br />
o Hungeratrophie - Gewebsrückbildung aufgrund nutritiver Unterversorgung<br />
(besonders Prote<strong>in</strong>mangel).<br />
o Vaskuläre Atrophie - Atrophie von Gewebe durch ischämischen<br />
Substratmangel, z.B. Hautatrophie bei bei diabetischem Fuß oder pAVK.<br />
o Druckatrophie - z.B. Abbau von Knochen neben e<strong>in</strong>em pulsierenden<br />
Aneurysma.<br />
• Metaplasie: Umschlag der Gewebsdifferenzierung <strong>in</strong> e<strong>in</strong> ähnlich differenziertes und<br />
der spezifischen Belastung besser gewachsenes Gewebe. Bsp.: <strong>die</strong><br />
Zyl<strong>in</strong>derepithelmetaplasie beim Barret-Ösophagus bei chronischem Magensaftreflux<br />
(Austausch des unverhornten Plattenepithels gegen Zyl<strong>in</strong>derepithel) und <strong>die</strong><br />
bronchiale Plattenepithelmetaplasie bei Rauchern (Austausch des<br />
Zyl<strong>in</strong>derflimmerepithels gegen Plattenepithel).<br />
Hypertrophie der Skelettmuskulatur,<br />
Bodybuilder Markus Rühl <strong>in</strong> Biberach an der<br />
Riß.<br />
3. Zell- und Gewebsschäden<br />
Schäden der Zellorganellen<br />
26<br />
Hyperplasie des Schilddrüsenfollikelepithels<br />
bei Hyperthyreose, H&E.<br />
Viele pathologische Prozesse führen zu mehr oder weniger spezifischen Veränderungen<br />
e<strong>in</strong>zelner Zellorganellen <strong>in</strong> bestimmten Zellpopulationen. Diese s<strong>in</strong>d neben der Histologie und<br />
anatomischen <strong>Pathologie</strong> vielfach wegweisend bei der Diagnose und Beurteilung von<br />
Erkrankungen.<br />
Zellkern<br />
• Unspezifische Reaktionen des Zellkerns auf Noxen<br />
o Kernschwellung<br />
o Kernpyknose - Kernschrumpfung durch Kondensation des Chromat<strong>in</strong>s
o Karyorrhexis - Kernfragmentierung<br />
o Karyolyse - Kernzerfall<br />
o Apoptose - Suizidprogramm der Zelle, ausgelöst durch Aktivierung des Fas-<br />
Ligand-Rezeptor-Weges oder Freisetzung von Cytochrom C aus den<br />
Mitochondrien -> morphologisch: Apoptosekörperchen<br />
• Kerne<strong>in</strong>schlüsse<br />
o Glykogen („Lochkerne“) - Z.B. bei Diabetes mellitus<br />
o Zytoplasma („Milchglaskerne“) - Z.B. beim papillären Schilddrüsenkarz<strong>in</strong>om<br />
o Viren („Eulenaugen“) - E<strong>in</strong>schluss von Virusmaterial, z.B. bei CMV-Infektion<br />
• Mehrkernige Riesenzellen - Sie entstehen durch Verschmelzung mehrerer Zellen<br />
oder bei <strong>in</strong>hibierter Zellteilung und kommen sowohl physiologisch als auch im<br />
Rahmen pathologischer Prozesse vor.<br />
o Physiologisch: Skelettmuskelzellen, Megakaryozyten, Osteoklasten,<br />
Trophoblast<br />
o Pathologisch:<br />
� Histiozytäre Zellen:<br />
� Fremdkörper-Riesenzellen - Typisch <strong>in</strong><br />
Fremdkörpergranulomen, <strong>die</strong> Zellkerne s<strong>in</strong>d <strong>in</strong> e<strong>in</strong>em Haufen<br />
zusammengelagert<br />
� LANGHANS-Riesenzellen - In Tuberkulosegranulomen, <strong>die</strong><br />
Kerne s<strong>in</strong>d hufeisenförmig angeordnet<br />
� ANITSCHKOW-Riesenzellen - Bei rheumatischer Myokarditis<br />
� TOUTON-Riesenzelle - Schaumzellen, bei denen um e<strong>in</strong>e kle<strong>in</strong>e<br />
schaumfreie Insel mehrere Kerne r<strong>in</strong>gförmig angeordnet s<strong>in</strong>d,<br />
Vorkommen z.B. bei juveniler Xanthogranulomatose, siehe<br />
Abb.<br />
� Riesenzelle bei Epulis<br />
� Tumor-Riesenzellen:<br />
� REED-STERNBERG-Riesen-Zellen (Morbus HODGKIN)<br />
� Karz<strong>in</strong>om/Sarkom-Riesenzellen<br />
• Polymorphie - Zeichen der Malignität<br />
Typische große <strong>in</strong>tranukleäre<br />
E<strong>in</strong>schlußkörperchen mit<br />
klarem Halo bei CMV-<br />
Infektion der Niere.<br />
LANGHANS-Riesenzellen <strong>in</strong><br />
e<strong>in</strong>em Tbc-Granulom,<br />
transbronchiale Biopsie<br />
27<br />
Fremdkörper-Riesenzellen bei<br />
Aspirationspneumonie,<br />
Autopsiepräparat, H&E.
Riesenzelle und diffuser<br />
Alveolarschaden bei SARS-Infektion.<br />
Nukleolus<br />
• Vergrößerung<br />
Riesenzelle mit <strong>in</strong>trazytoplasmischen <strong>in</strong>clusion<br />
bo<strong>die</strong>s bei Masernpneumonie, Histopathologie.<br />
Zeichen e<strong>in</strong>es erhöhten RNA-Umsatzes und damit Indikator für Aktivität, Proliferation oder<br />
Malignität der Zelle.<br />
• Veränderungen<br />
Schalen-, R<strong>in</strong>g-, Schwammnukleolen<br />
• AgNOR - Versilberbare Nucleolus-Organisator-Regionen<br />
Anzahl, Größe und Fläche geben Auskunft über Aktivität und Malignität<br />
Glattes Endoplasmatisches Retikulum<br />
Pathologische Veränderungen:<br />
• Fe<strong>in</strong>vakuoläre Degeneration<br />
• Hyperplasie bei chronischer Detoxifikation, z.B. <strong>in</strong> der Leberzelle bei langjähriger<br />
Medikamentene<strong>in</strong>nahme<br />
• Milchglaszellen bei Hepatitis B durch Ablagerung von HBs-Ag<br />
• Dilatation und Zisternenbildung bei zellulären Sekretionsstörungen<br />
Rauhes Endoplasmatisches Retikulum<br />
Vergrößerung bei gesteigerter und/oder gestörter Funktion (vakuoläre Degeneration), z.B. bei<br />
Fibroblastom (Fibroblastentumor) oder Osteogenesis imperfecta (Osteoblasten).<br />
Golgi-Apparat<br />
• Sekretionsstörungen führen zu Dilatation und E<strong>in</strong>schlüssen<br />
• Verstärkte Sekretionsleistung führt zur Hyperplasie<br />
Mitochondrien<br />
• Verkalkung (Mitochondrien s<strong>in</strong>d Kalziumfänger)<br />
• Megamitochondrien bei chronisch-toxischen E<strong>in</strong>flüssen<br />
28
• Schwellung: Crista-Typ (reversibel) oder Matrixtyp (irreversibel)<br />
• Fe<strong>in</strong>granuläre Degeneration, trübe Schwellung<br />
• E<strong>in</strong>schlüsse<br />
• In Onkozyten (geschwollene, eos<strong>in</strong>ophile Zellen mit vergrößerten Mitochondrien)<br />
Lysomen<br />
• Lysosomale Restkörperchen - Bestehen aus Ablagerungen von Lipofusz<strong>in</strong><br />
(Alterspigment)<br />
• Lysosomale Defekte - CHEDIAK-HIGASHI, Morbus WHIPPLE<br />
• Lysosomale Speicherkrankheiten - Morbus POMPE, Morbus GAUCHER, Morbus<br />
NIEMANN-PICK<br />
Zellmembran<br />
Z.B. Verlust der Mikrovilli des Darmepithels bei Zöliakie.<br />
Zytoplasma<br />
Verschiedene Viren führen zu <strong>in</strong>trazytoplasmatischen E<strong>in</strong>schlusskörperchen, so z.B.<br />
Tollwutviren (Negri bo<strong>die</strong>s).<br />
Purk<strong>in</strong>je-Zelle des Kle<strong>in</strong>hirns mit zytoplasmatischen NEGRI bo<strong>die</strong>s bei Tollwut, post mortem.<br />
Degeneration<br />
• Fettige Degeneration<br />
• Mukoide Verquellung<br />
• Chondroide Metaplasie<br />
• Dystrophische Verkalkung<br />
• Metaplastische Ossifikation<br />
• Entzündungsreaktion<br />
Fettablagerung<br />
Intrazelluläre Verfettung<br />
• Fettkörnchenzellen, Schaumzellen (lipidbeladene Phagozyten)<br />
• Fettleber (nutritiv, metabolisch, toxisch, hypoxisch)<br />
• Degenerative Herzmuskelverfettung (Makro: Tigerfellzeichnung)<br />
• Nierenverfettung<br />
• Skelettmuskelverfettung (Muskeldystrophie)<br />
29
• Xanthome<br />
• Xanthelasmen am Auge<br />
Extrazelluläre Verfettung<br />
• Lipomatosis cordis (alter Infarkt, nutritiv)<br />
Adipositas<br />
• Größenzunahme der Adipozyten bei Überernährung<br />
Tumore des Fettgewebes<br />
• Lipom (benigne)<br />
• Liposarkom (maligne)<br />
Eiweißablagerungen<br />
Amyloid<br />
Amyloid bedeutet stärkeähnlich. Wie Stärke färbt es sich schwarz, wenn es mit Jodlösung<br />
(Lugol'sche Lösung) behandelt wird.<br />
Eigenschaften: Extrazellulär, homogen, spezifisch anfärbbar mit Kongorot, Doppelbrechung<br />
im Polarisationsmikroskop: Apfelgrün-gelb, irreversibel wasserunlöslich, immer pathologisch<br />
(von den Corpora amylacea der Prostata abgesehen).<br />
Diagnose: Bioptisch mit Kongorot und Polarisation.<br />
Formen:<br />
• Generalisiert<br />
o Amyloid A - e<strong>in</strong> alpha-Globul<strong>in</strong>. Vorkommen bei chronischen Entzündungen<br />
und Tumoren sowie beim autosomal-rezessiv erblichen Mittelmeerfieber.<br />
o Amyloid L - Leichtkettenamyloid (Lambda > Kappa), entspricht dem Bence-<br />
Jones-Prote<strong>in</strong> im Harn. Vorkommen bei Ig-Ketten produzierenden<br />
Lymphomen wie dem Plasmozytom oder beim Morbus Waldenström.<br />
• Lokalisiert<br />
o Hämodialyse-Amyloid - e<strong>in</strong> beta-Globul<strong>in</strong>.<br />
o ZNS-Amyloid - Amyloid-β-Peptid. Vorkommen beim Morbus ALZHEIMER.<br />
L<strong>in</strong>ks: Schwarzfärbung e<strong>in</strong>es<br />
Amyloidreichen Lymphknotens<br />
durch Lugolsche Lösung, rechts<br />
30<br />
Ausgeprägte
Amyloidose e<strong>in</strong>es<br />
Lymphknotens, harte<br />
Konsistenz, beim Schneiden<br />
wachsartig.<br />
Amyloidablagerungen <strong>in</strong> den<br />
Gefäßwänden, H&E.<br />
ebenfalls behandeltes<br />
Amyloidfreies Myometrium<br />
zum Vergleich.<br />
Lymphknotenamyloidose,<br />
Anfärbung des Amyloids mit<br />
Kongorot.<br />
31<br />
Amyloidablagerungen<br />
(homogen rosa) <strong>in</strong> e<strong>in</strong>em<br />
Lymphknoten, H&E.<br />
Typische apfelgrün-gelbe<br />
Doppelbrechung im<br />
Polarisationsmikroskop.<br />
Wattebauschähnliche extrazelluläre Amyloid-Plaques bei Morbus ALZHEIMER, Silber-<br />
Färbung.<br />
Fibr<strong>in</strong>oid<br />
Eigenschaften: Extrazellulär, homogen, vorkommen bei Autoimmunerkrankungen (z.B.<br />
fibr<strong>in</strong>oide Nekrose <strong>in</strong> subkutanen Rheumaknötchen).<br />
Hyal<strong>in</strong><br />
Eigenschaften: Milchglasartig, homogen, eos<strong>in</strong>ophil, Prote<strong>in</strong> und MPS.<br />
Formen:<br />
• Intrazellulär<br />
o MALLORY-bo<strong>die</strong>s („Alkoholisches Hyal<strong>in</strong>“ <strong>in</strong> Hepatozyten bei alkoholischer<br />
Hepatitis, bestehend aus mehr oider weniger abgebauten Kerat<strong>in</strong>filamenten)<br />
o Russelkörperchen (Plasmazellen bei chronischer Entzündung)<br />
• Extrazellulär<br />
o B<strong>in</strong>degewebiges H. : Zuckergußmilz, Leberkapsel, hyal<strong>in</strong>e Pleuraplaques<br />
o Vaskuläres Hyal<strong>in</strong> : Diabetes mellitus, Hypertension<br />
o Councilman-bo<strong>die</strong>s : Apoptotische Hepatozyten bei Virushepatitis<br />
o Pulmonale hyal<strong>in</strong>e Membranen : ARDS, Beatmung, Frühgeborene<br />
o Hyal<strong>in</strong>e Zyl<strong>in</strong>der : Eiweißzyl<strong>in</strong>der im Ur<strong>in</strong> (TAM-HORSFALL-Prote<strong>in</strong>)<br />
o Hyal<strong>in</strong>e Thromben : Endotox<strong>in</strong>schock
Pigmentablagerungen<br />
Exogene Pigmente<br />
• Tätowierungepigment (Kohle, Tusche)<br />
• Anthrakose der Lunge (Kohlenstaub, Ruß), unschädlich<br />
• Anthrakosilikose der Lunge (Quarzstaub/Siliziumoxid SiO2), toxisch<br />
• Saturnismus (chronische Bleivergiftung)<br />
• Argyrismus (chronische Silbervergiftung)<br />
Endogene Pigmente<br />
• Häm- und Hämoglob<strong>in</strong>derivate<br />
o Hämosider<strong>in</strong> - Vitale Reaktion, <strong>in</strong>trazytoplasmatisch, eisenhaltig, pyrrolfrei,<br />
gelbbraun, Vorkommen z.B.: <strong>in</strong> Herzfehlerzellen, bei Transfusions-<br />
Hämosiderose, Hämochromatose<br />
o Hämat<strong>in</strong> - Entstehung: Hb + HCl, schwarz-braun, Bsp.: Kaffeesatzerbrechen,<br />
Teerstuhl bei oberer GI-Blutung<br />
o Hämatoid<strong>in</strong> = Indirektes Bilirub<strong>in</strong> - Entsteht ohne vitale Reaktion,<br />
extrazellulär, eisenfrei, pyrrolhaltig, gelb-orange, Bsp.: Bluterguss, Ikterus,<br />
Kernikterus<br />
o Hämatozoid<strong>in</strong> - Malariapigment <strong>in</strong> Kupfer-Stern-Zellen, schwarz-braun-grau<br />
o Porphyr<strong>in</strong> (Häm-Vorstufen) - E<strong>in</strong>lagerung <strong>in</strong> Haut und <strong>in</strong>nere Organe, Bsp.:<br />
Porphyrie<br />
o Hämoglob<strong>in</strong>zyl<strong>in</strong>der im Ur<strong>in</strong> - Bsp.: Transfusionszwischenfall<br />
o Myoglob<strong>in</strong>zyl<strong>in</strong>der im Ur<strong>in</strong> - Bsp.: Crash-Niere<br />
• Phenylalan<strong>in</strong>stoffwechsel<br />
Überblick über <strong>die</strong> Biochemie des Phenylalan<strong>in</strong>- bzw. Tyros<strong>in</strong>stoffwechsels:<br />
.-> Homogentisat -3-> -> Acetoacetat +<br />
| Fumarat<br />
|<br />
Phenyl- Tyros<strong>in</strong> -2-> L-Dopa -> Dopam<strong>in</strong> -> NA -> Adr.<br />
pyruvat u.a. | |<br />
toxische V V<br />
Metabolite T3/T4 Melan<strong>in</strong><br />
<strong>1.</strong>: Phenylalan<strong>in</strong>hydroxylase (PAH)<br />
2.: Tyros<strong>in</strong>ase<br />
3.: Homogentisatdioxidase<br />
Melanozyten versorgen, stimuliert durch MSH, <strong>die</strong> Kerat<strong>in</strong>ozyten über ihre Fortsätze mit<br />
Melan<strong>in</strong>. UV-Licht oxi<strong>die</strong>rt das Melan<strong>in</strong> und aktiviert <strong>die</strong> Tyros<strong>in</strong>ase.<br />
• Hypopigmentierung:<br />
o Phenylketonurie : Phenylalan<strong>in</strong>hydroxylase-Mangel<br />
o Alb<strong>in</strong>ismus : Tyros<strong>in</strong>ase-Defekt<br />
o Vitiligo : Fehlen von Melanozyten<br />
• Hyperpigmentierung:<br />
o Morbus ADDISON : Hyperpigmentierung (NNR↓ -> CRH↑ -> POMC↑ -><br />
ACTH↑, α-MSH↑, β-Endorph<strong>in</strong>↑)<br />
32
o Chloasma uter<strong>in</strong>um : hormonell<br />
o Sommersprossen (Ephelides) : Melan<strong>in</strong>reiche Flecken<br />
• Sonstiges:<br />
o Alkaptonurie : Homogentisatdioxidase-Mangel (schwarz-brauner Ur<strong>in</strong>,<br />
E<strong>in</strong>lagerung von schwarzem Homogentisat <strong>in</strong> Knorpel und B<strong>in</strong>degewebe)<br />
• Tumoren:<br />
o Naevuszellnaevus<br />
o Malignes Melanom<br />
Melanom-Metastase im Lymphknoten.<br />
Verkalkung<br />
Physiologische Verkalkung<br />
An der Knorpel-Knochen-Grenze<br />
Dystrophische Verkalkung<br />
Normaler Ca-P-Stoffwechsel, Zellschäden, Calcium reichert sich <strong>in</strong> saurem Gewebe an und<br />
fällt bei <strong>in</strong>termittierend besserer Durchblutung und pH-Anstieg aus. Z.T. ohne E<strong>in</strong>schaltung<br />
der Mitochondrien (degeneriertes Gewebe), z.T. mit (nekrotisches Gewebe mit<br />
Restdurchblutung).<br />
Bsp.: Verkalkte Tuberkulome, Psammomkörperchen, Atherosklerose, Kalzium-Nierenste<strong>in</strong>e.<br />
Dystrophische Verkalkung (violett) bei Lymphknotenamyloidose, H&E.<br />
Metastatische Verkalkung<br />
33
Hyperkalzämie, ke<strong>in</strong>e Zellschäden (bzw. erst sekundär), Ablagerung <strong>in</strong> Säure-abgebenden<br />
Organen (Lunge H2CO3, Niere Harnsäure, Magen HCl).<br />
Bsp.: Tuffste<strong>in</strong>lunge, Nierenkalz<strong>in</strong>ose<br />
Idiopathische Verkalkung<br />
• Kalzium-Hydroxylapatit - Degenerativ, lokalisiert am geschädigten B<strong>in</strong>degewebe,<br />
nicht doppelbrechend, Bsp.: Tend<strong>in</strong>osus calcanea des M. suprasp<strong>in</strong>atus.<br />
• Kalzium-Pyrophosphat (Kalkgicht, Chondrokalz<strong>in</strong>ose) - Bei Stoffwechselstörungen<br />
(Diabetes, Gicht), lokalisiert <strong>in</strong> bradytrophen Geweben (Menisken), doppelbrechend.<br />
Kalkspritzer<br />
Bei schwerer Pankreatitis: Freigesetzte Lipasen spalten Fette im Bauchraum <strong>in</strong> Glyzer<strong>in</strong> und<br />
Fettsäuren. Fettsäuren fangen Kalziumionen e<strong>in</strong>.<br />
B<strong>in</strong>degewebsveränderungen<br />
Kollagen<br />
Kollagentypen:<br />
• I - Knochen, Sehnen, Muskel, Gefäße<br />
• II - Knorpel<br />
• III - Retikul<strong>in</strong><br />
• IV - Basalmembran<br />
I, II und III <strong>in</strong>terstitielle Typen<br />
Störung der Kollagensynthese<br />
• Skorbut<br />
• Osteogenesis imperfecta (Kollagen I)<br />
• EHLERS-DANLOS-Syndrom (EDS)<br />
Störung der Kollagenvernetzung<br />
• EHLERS-DANLOS Typ V (Kollagen III)<br />
• Morbus WILSON (Kupferspeicherkrankheit)<br />
• Dornenkollagen : Vermehrter Proteoglycananteil<br />
• Asbestfasern : Verm<strong>in</strong>derter Proteoglycananteil, z.B. bei arthrotischem Gelenkknorpel<br />
(Demaskierung der Kollagenfasern)<br />
Störung der Kollagenzusammensetzung<br />
• Kollagen I vermehrt : Atherosklerose, Sklerose, Fibrose<br />
34
Störung des Kollagenabbaus<br />
• Hypertrophe Narben<br />
Kollagenosen<br />
Kollagenosen haben primär nichts mit Kollagenstoffwechsel zu tun, <strong>die</strong> Kollagenschäden<br />
entstehen erst sekundär.<br />
Ursachen: Chronisch-rezidivierende Autoimmunerkrankungen (SLE, Dermatomyositis,<br />
Morbus WEGENER, CP).<br />
Folgen: Generalisierte B<strong>in</strong>degewebsveränderungen, fibr<strong>in</strong>oide Nekrose<br />
Proteoglykane<br />
Aufg.:<br />
• Organisation der Interzellularsubstanz des B<strong>in</strong>degewebes<br />
• Gefäßpermeabilität<br />
• Mechanischer Schutz der Zelle vor Zerquetschung<br />
Komplexierungsstörung<br />
Mukoide Degeneration -> Wasserb<strong>in</strong>dung -> Gewebsschwellung<br />
Ursachen: MARFAN-Syndrom, idiopathische Medianekrose ERDHEIM-GSELL<br />
Synthesestörung<br />
Erkrankungen: Multiple epiphysäre Dyplasie, Chondrodystrophie<br />
Folge : Zwergwuchs<br />
Sekretionsstörung<br />
Erkrankung: Mukoviszidose (Chlorid-Kanal CFTR defekt)<br />
Zelltod<br />
Apoptose<br />
„Programmierte Zelltod“<br />
Ursachen:<br />
• Freisetzung von Cytochrom C aus Mitochondrien oder B<strong>in</strong>dung von Fas-Ligand an<br />
den Fas-Ligand-Rezeptor<br />
• Genetisch <strong>in</strong>duzierter Zelltod<br />
• Aktiver, energieverbrauchender Prozess der Zelle („Suizidprogramm“).<br />
35
Mikro: ke<strong>in</strong>e Entzündungsreaktion, Beg<strong>in</strong>n mit Kernpyknose, später Apoptose-Körperchen<br />
Bsp.: Abtötung autoreaktiver T-Lymphozyten im Thymus, i. R. d. Embryonalentwicklung<br />
Nekrose<br />
Nekrose ist das <strong>in</strong>travitale Absterben von Zellen<br />
Mikro: (nach Ablauf der Manifestationszeit!)<br />
• Homogenisierung des Zytoplasmas<br />
• Azidophilie, Eos<strong>in</strong>ophilie<br />
• Kernpyknose, -lyse, -rhexis<br />
• Verlust zellspezifischer Parameter (z.B. Querstreifung beim Herz<strong>in</strong>farkt)<br />
• Entzündungsreaktion<br />
Formen:<br />
• Gruppenzellnekrosen - Bsp.: Tubulusnekrosen bei der Schockniere<br />
• Koagulationsnekrose - Eiweißdenaturierung, Verfestigung, Narbenbildung, Bsp.:<br />
Anämische Infarkte <strong>in</strong> eiweißreichen Organen (Herz, Niere, Milz), Säureverätzungen<br />
• Kolliquationsnekrose - Verflüssigung, Pseudocysten statt Narben, Bsp.: Infarkt <strong>in</strong><br />
eiweißarmen, fettreichen Organen (Gehirn), Laugenverätzungen<br />
• Enzymatische Fettgewebsnekrose - Bsp.: Pankreatitis: Die freigesetzten Lipasen<br />
setzten aus dem Fettgewebe z.B. des Mesenteriums Fettsäuren frei, <strong>die</strong> mit Calzium<br />
Kalkseifen bilden.<br />
• Traumatische Fettgewebsnekrose<br />
• Käsige Nekrose - Bsp.: Tbc (Epitheloidzelliges Granulom mit Langhans-Riesenzellen<br />
und zentraler käsiger Nekrose)<br />
• Fibr<strong>in</strong>oide Nekrose - Ke<strong>in</strong>e echte Nekrose, Entstehung im B<strong>in</strong>degewebe oder <strong>in</strong> der<br />
glatten Muskulatur,<br />
Makrophagenreaktion (Histiozyten), Bsp.: Autoimmunerkrankungen (CP, M. Wegener).<br />
• Gangränöse Nekrose<br />
o Trockene Gangrän - Oft oberflächlich<br />
o Feuchte Gangrän - Fäulniserreger (Anaerobier)<br />
• Hämorrhagische Nekrose - Nekrose mit E<strong>in</strong>blutung, Bsp.: Hämorrhagische<br />
Pankreatitis<br />
36
Myokard<strong>in</strong>farkt 7.Tag,<br />
Sektionspräparat, H&E-Färbung.<br />
Entzündungspathologie<br />
Traumatische Nekrose.<br />
37<br />
Gangrän bei pAVK.<br />
E<strong>in</strong>e Entzündung ist e<strong>in</strong>e Gewebsabwehrreaktion gegen lokale Schädigungen.<br />
E<strong>in</strong>teilung:<br />
• Spezifische Entzündung - Entzündungsmanifestationen, <strong>die</strong> für e<strong>in</strong>e Erkrankung<br />
typisch s<strong>in</strong>d z.B. Tbc, Sarkoidose<br />
• Unspezifische Entzündung<br />
Ursachen:<br />
• Mikroorganismen<br />
o Bakteriell -> Eher eitrige, d.h. granulozytäre Entzündung<br />
o Viral -> Eher seröse, lymphoplasmazelluläre Entzündung<br />
• Mechanisch<br />
• Thermisch<br />
• Chemisch<br />
• Ionisierende Strahlen<br />
Ablauf:<br />
• Schädigung<br />
• Gefäßreaktion, erhöhte Gefäßpermeabilität (Schwellung), Thrombosierung<br />
(Auskopplung vom Blutkreislauf)<br />
• Granulo-monozytäre Reaktion<br />
• Lympho-plasmazelluläre Reaktion und Granulationsgewebe<br />
• Kollagenfaserbildung, Vernarbung<br />
Formen:
• Serös - Bsp.: Rh<strong>in</strong>itis, virale Infektionen<br />
• Fibr<strong>in</strong>ös - Bsp.: Fibr<strong>in</strong>öse Perikarditis<br />
• Eitrig (purulent, granulozytär)<br />
o Infektiös - Meist bakteriell<br />
� Abszess - Abgekapselter Eiterherd <strong>in</strong> e<strong>in</strong>em nicht präformierten<br />
Hohlraum<br />
� Empyem - Eiterherd <strong>in</strong> e<strong>in</strong>er präformierten Körperhöhle<br />
� Phlegmone - Sich diffus ausbreitende eitrige Entzündung<br />
o Steril - z.B. Pyoderma gangraenosum, Psoriasis pustulosa<br />
• Hämorrhagisch - Bsp.: Hämorrhagische Enterokolitis<br />
• Nekrotisierend - Bsp.: Verätzung<br />
• Putride gangräneszierend - Bsp.: Gasbrand<br />
Klassische Entzündungszeichen:<br />
• Dolor - Schmerz<br />
• Calor - Überwärmung<br />
• Rubor - Rötung<br />
• Tumor - Schwellung<br />
• Functio laesa - Funktionse<strong>in</strong>schränkung<br />
Entzündungsmediatoren:<br />
• Chemotaxis - C5a, Leukotrien B4, Bakterienprodukte<br />
• Fieber - IL-1, TNF, PG<br />
• Gewebsschädigung - O2-Radikale, lysosomale Enzyme, Proteasen<br />
• Permeabilitätserhöhung - Histam<strong>in</strong>, C3a, C5a, Bradyk<strong>in</strong><strong>in</strong>, Leukotriene, PAF<br />
• Schmerz - PG, Bradyk<strong>in</strong><strong>in</strong><br />
• Vasodilatation - PG<br />
Abszess am Oberschenkel.<br />
Systemische Entzündungsreaktion<br />
• Akute-Phase-Reaktion bzw. SIRS (systemic <strong>in</strong>flammatory response syndrome)<br />
• Sepsis = SIRS mit Nachweis e<strong>in</strong>er Infektion<br />
SIRS ist e<strong>in</strong>e sterotype unspezifischen Immunreaktion des Organismus auf<br />
Gewebsschädigungen (Verletzungen, operative E<strong>in</strong>griffe, Infektionen, Verbrennungen). Bei<br />
Dekompensation wird <strong>die</strong> <strong>in</strong>flammatorische Kaskade zum Selbstäufer und kann nicht mehr<br />
gestoppt werden (circulus vitiosus).<br />
38
Enzündungsmediatoren<br />
Endothelzellen, Fibroblasten und Gewebsmakrophagen im geschädigten Gewebe setzen<br />
Entzündungsmediatoren frei, z.B. IL 1, IL 6, TNF-α, Transform<strong>in</strong>g Growth Factor-β (TGF-β),<br />
IF-γ, Epidermal Growth Factor (EGF), Leukozyten <strong>in</strong>duzierender Faktor (LIF) u.a., <strong>die</strong><br />
e<strong>in</strong>erseits für lokalen Effekte verantwortlich s<strong>in</strong>d und andererseits <strong>in</strong> Anwesenheit von<br />
Cortisol <strong>die</strong> Leber zur vermehrten Synthese der etwa 30 verschiedenen Akute-Phase-Prote<strong>in</strong>e<br />
stimulieren, deren Konzentration <strong>in</strong>nerhalb von 6-48 Stunden nach dem schädigenden<br />
Ereignis auf das zwei- bis e<strong>in</strong>tausendfache zunimmt.<br />
Akute-Phase-Prote<strong>in</strong>e<br />
Aufgabe:<br />
• Lokalisierung der Entzündung<br />
• Verh<strong>in</strong>derung der Ausbreitung<br />
• Unterstützung des Immunsystems bei der Sanierung des Entzündungsherdes<br />
Beispiele für Akute-Phase-Prote<strong>in</strong>e:<br />
• Fibr<strong>in</strong>ogen -> lokale Thrombusbildung im Entzündungsgebiet -> Erreger werden nicht<br />
weiter <strong>in</strong> <strong>die</strong> Blutbahn ausgeschwemmt.<br />
• α1-Antitryps<strong>in</strong> und α-Antichymotryps<strong>in</strong> -> reduzieren als Anti-Proteasen <strong>die</strong><br />
Gewebsschädigung.<br />
• C-Reaktives-Prote<strong>in</strong> -> Opsonierung<br />
• Saures Alpha1-Glykoprote<strong>in</strong><br />
• Haptoglob<strong>in</strong><br />
• Coeruloplasm<strong>in</strong><br />
• Komplement-C3<br />
• Plasm<strong>in</strong>ogen<br />
• Transferr<strong>in</strong><br />
Stresshormone<br />
Weiterh<strong>in</strong> werden <strong>die</strong> klassischen Stresshormone Adrenal<strong>in</strong>, Noradrenal<strong>in</strong> und Cortisol, sowie<br />
weitere Hormone (ADH, Aldosteron) freigesetzt. Diese Hormone <strong>die</strong>nen u.a. der<br />
Kreislaufstabilisierung durch Vasokonstriktion, Natrium- und Wasserretention (ggf.<br />
Zentralisation) und der Energiebereitstellung (Lipolyse, Glykogenolyse, Glukoneogenese).<br />
Bakterielle Zellwandprodukte (bei Sepsis, bes. LPS gramneg. Keime)<br />
bakterielle Zellwandprodukte -><br />
• -> Komplementaktivierung und<br />
• -> primäre Mediatoren (TNF,IL1,IFN..) -> Leukozytenaktivierung -> sekundäre<br />
Mediatoren (PAF, Eicosanoide, IL)<br />
o => Aktivierung von PMN -> Kapillar- und Endothelschäden -><br />
Volumenverlust <strong>in</strong>s Interstitium<br />
• -> ACTH/Endorph<strong>in</strong>e -> Ger<strong>in</strong>nungsaktivierung -> Aktivierung d. Kallikre<strong>in</strong>-K<strong>in</strong><strong>in</strong>-<br />
Systems -> Vasdodilatation, Endothelschäden -> absoluter und relativer<br />
Volumenverlust<br />
39
o ==>> Schock, MOV, DIC<br />
� ===>>> Tod<br />
Kl<strong>in</strong>ische Symptome:<br />
• Fieber > 38 °C oder < 36 °C<br />
• Herzfrequenz > 90/m<strong>in</strong><br />
• Tachypnoe > 20/m<strong>in</strong> oder Hyperventilation mit pCO2 < 4,3 kPa (33 mmHg)<br />
• Leukozytose (> 12.000/µl) oder Leukopenie (< 4.000/µl) oder L<strong>in</strong>ksverschiebung (d.<br />
h. > 10 % unreife Leukozytenformen)<br />
bei Säugl<strong>in</strong>gen oft unspezifisch!<br />
Schock<br />
Der Schock ist Ausdruck e<strong>in</strong>er Systemerkrankung und def<strong>in</strong>iert als e<strong>in</strong> Missverhältnis<br />
zwischen 02-Bedarf und 02-Angebot an <strong>die</strong> peripheren Gewebe.<br />
Schockformen:<br />
• Kardiogener Schock - Ursachen: Herz<strong>in</strong>farkt, Herz<strong>in</strong>suffizienz,<br />
Herzrhythmusstörungen, hypertensive Krise<br />
• Hypovolämischer Schock (absoluter Blutvolumenmangel)<br />
o Flüssigkeitsverluste - Ursachen: Hitzekollaps, Verbrennungen, Diarrhoe und<br />
Erbreche.<br />
o Blutverluste<br />
• Distributiver Schock (relativer Blutvolumenmangel durch Vasodilatation)<br />
o Septischer Schock (Sepsis)<br />
o Anaphylaktischer Schock<br />
o Neurogener Schock - Ursachen: psychisch, Verletzungen, neurologische<br />
Erkrankungen, Vergiftungen<br />
� Sp<strong>in</strong>aler Schock - SF des neurogenen Schocks bei<br />
Querschnittslähmung<br />
• Obstruktiver Schock - Störung der Blutzirkulation durch Verschluss von Innen oder<br />
Kompression von Außen. Ursachen: Perikardtamponade, Perikarderguss,<br />
Lungenembolie, Spannungspneumothorax, Vena-cava-Kompressionssyndrom,<br />
Thrombose<br />
Entwicklungsstörungen<br />
Allgeme<strong>in</strong>e Entwicklungsstörungen<br />
Gametopathien (siehe im Buch Kl<strong>in</strong>ische Humangenetik)<br />
• Autosomale Trisomien<br />
o Trisomie 13 - Pätau-Syndrom<br />
o Trisomie 18 - Edwards-Syndrom<br />
o Trisomie 21 - Down-Syndrom<br />
• Gonosomale Trisomien<br />
40
o XXY - Kl<strong>in</strong>efelter-Syndrom<br />
• Monosomien<br />
o X0 - Ullrich-Turner-Syndrom<br />
• Triploi<strong>die</strong>n<br />
Blastopathien<br />
• Doppelmißbildungen<br />
o Symmetrisch: Siamesische Zwill<strong>in</strong>ge<br />
o Assymetrisch: Autosit und Parasit (z.B. Steißbe<strong>in</strong>parasit)<br />
Illustration aus den Nürnberger Chroniken von Hartmann Schedel (1440-1514)<br />
Embryopathien<br />
Entscheidend ist der Zeitpunkt und das Ausmaß des Schädigung, <strong>die</strong> Art der Noxe ist weniger<br />
bedeutsam.<br />
• Fetales Alkoholsyndrom (FAS, Alkoholembryopathie) - Webl<strong>in</strong>k: Fasworld.de<br />
• Rötelnembryopathie<br />
• Strahlenembryopathie<br />
• Thalidomidembryopathie<br />
Fetopathien<br />
• Alkohol<br />
• Röteln, Listerien, CMV, Lues, Toxoplasmose<br />
• Diabetes der Mutter<br />
• Morbus haemolyticus neonatorum (Kernikterus, Hydrops congenitus)<br />
M<strong>in</strong>derwuchs<br />
• Genetische Variante<br />
o Proportioniert<br />
o Z.B. Pygmäen<br />
• Kongenitale Skelettdysplasien (meist dysproportioniert)<br />
41
o Osteogenesis imperfecta (Kollagen I)<br />
o Achondroplasie (aut.-dom., Neumut., enchondrale Ossifikation)<br />
o Thanatophore Dysplasie (enchondrale Ossifikation, letal)<br />
o Achondrogenesis I und II (aut.-rez., letal)<br />
• Erworben<br />
o Rachitis (Vitam<strong>in</strong> D-Mangel)<br />
Riesenwuchs<br />
• Hypophysärer Riesenwuchs (STH-produzierendes Adenom bei noch offenen<br />
Epiphysenfugen)<br />
• Akromegalie (nach Epiphysenschluss)<br />
Regeneration<br />
Die Regenerationsfähigkeit verhält sich reziprok zur Gewebedifferenzierung.<br />
• Physiologische Regeneration<br />
o E<strong>in</strong>malig: Milchgebiss<br />
o Zyklisch: Endometrium<br />
o Dauernd: „Mausergewebe“, z.B. Endothel, Epidermis, hämatopoetisches<br />
System, Spermatogenese<br />
• Pathologische bzw. reparative Regeneration<br />
o Vollständig: Restitutio ad <strong>in</strong>tegrum.<br />
o Unvollständig: Defektheilung mit Bildung von Ersatzgewebe (Narbe).<br />
Wundheilung<br />
Phasen:<br />
• Exsudationsphase (seröses Exsudat, Antikörper, Fibr<strong>in</strong>, Plasmafaktoren)<br />
• Resorptionsphase (Immunzellen)<br />
• Proliferationsphase (Fibroblasten, Myofibroblasten, Kapillare<strong>in</strong>sprossung<br />
(Granulationsgewebe), Epithelialisierung)<br />
• Reparationsphase (Bildung extrazellulärer Matrix, Kollagen) -> Narbe (nach 3<br />
Monaten volle Belastbarkeit)<br />
Formen der Wundheilung:<br />
• Primäre Wundheilung (per primam, p.p.) - Frische, saubere Wunde, adaptierte<br />
Wundränder - rasche Heilung, ger<strong>in</strong>ge Narbenbildung<br />
• Sekundäre Wundheilung (per secundam, p.s.) - Ältere, offene, <strong>in</strong>fizierte Wunden -<br />
Heilung aus der Tiefe, längere Heilungsdauer, Narbenbildung<br />
Störungen:<br />
• „Wildes“ Fleisch : Überschießendes Granulationsgewebe<br />
• Narben-Keloid : Hypertrophische Narbe bei überschießender B<strong>in</strong>degewebsbildung<br />
42
Defektheilung mit überschießender<br />
Narbenbildung nach schwerer Verbrennung.<br />
Knochenheilung nach Frakturen<br />
Arten der Knochenheilung:<br />
43<br />
Primäre Wundheilung, Pyloromyotomie-<br />
Narbe 30 Std. nach OP.<br />
• Primäre/direkte Knochenheilung (nur bei anatomischer Reposition und Ruhigstellung,<br />
Osteosynthese) : direkte knöcherne Überbrückung des Frakturspalts (Osteoklasten<br />
bohren sich <strong>in</strong> den gegenüberliegenden Knochen, Osteblasten füllen <strong>die</strong> verb<strong>in</strong>denden<br />
Kanälchen wieder auf).<br />
• Sekundäre/<strong>in</strong>direkte Knochenheilung (bei konservativer Frakturbehandlung) :<br />
Frakturhämatom -> Kallusbildung (b<strong>in</strong>degewebige Organisation) -> Faserknochen -><br />
Lamellenknochen<br />
Störungen:<br />
• Pseudarthrose - B<strong>in</strong>degewebige Überbrückung des Frakturspalts. Hypertrophe<br />
Pseudarthrose durch mangelnde Ruhigstellung, atrophe Pseudarthrose durch<br />
mangelnde Versorgung.<br />
• Frakturkrankheit, SUDECK-Dystrophie - Lokale Atrophie und Schrumpfung von<br />
Muskeln, Knorpel, Knochen, Gelenkkapsel und Bandapparat <strong>in</strong> der Nähe der Fraktur<br />
durch chronische Störungen der Trophik (Mikrozirkulation, Innervation).<br />
• VOLKMANN-Kontraktur - Ischämische und/oder neurogene Kontraktur der<br />
Armmuskulatur nach <strong>in</strong>adäquat versorgter Humerusfraktur mit Kompression der A.<br />
brachialis, des N. ulnaris, des N. medianus oder anderer Strukturen. Nekrose und<br />
Atrophie der Unterarmmuskulatur, besonders der Flexoren, <strong>die</strong> Hand bef<strong>in</strong>det sich<br />
häufig <strong>in</strong> Krallenhandstellung.<br />
• Osteomyelitis - Bakterielle Entzündung des Knochenmarks, <strong>in</strong>sbesondere bei offenen<br />
Frakturen zu erwarten.<br />
Nervenheilung<br />
Periphere Nerven können heilen, da sich jede Schwannsche Gliazelle <strong>in</strong> zahlreichen<br />
W<strong>in</strong>dungen um jeweils nur e<strong>in</strong> Axon wickelt und nach Absterben des Axons <strong>die</strong> Axonhülle<br />
stehen bleibt. Im ZNS isolieren Oligodendrozyten gleichzeitig zahlreiche Axone, hier ist<br />
ke<strong>in</strong>e Heilung möglich.
Verletzung mit Durchtrennung des Axons -> WALLER'sche Degeneration des peripheren<br />
Axonteils -> proximales Axon wächst wieder <strong>in</strong> <strong>die</strong> stehengebliebende periphere Axonhülle<br />
(ca. 1mm/Tag). Voraussetzung: Genaue Adaptation, z.B. durch Nervennaht.<br />
Störungen:<br />
• Neurom - Bei Amputationsverletzungen oder nicht adaptierten durchtrennten Nerven<br />
wachsen <strong>die</strong> Axone unkontrolliert aus und bilden schmerzempf<strong>in</strong>dliche<br />
Nervenfaserknoten.<br />
Tumorpathologie<br />
Gutartige und bösartige (Krebs) Tumoren s<strong>in</strong>d quasi der Preis für <strong>die</strong> Regenerationsfähigkeit<br />
der Gewebe. Es handelt sich dabei um Ansammlungen von Zellen mit überschießendem und<br />
unkontrollierten Wachstum.<br />
Tumorklassifikation<br />
• Typ<strong>in</strong>g : Histologischer Typ (welches Ursprungsgewebe ahmt der Tumor nach)<br />
• Grad<strong>in</strong>g : 3 Malignitätsgrade (gegenläufig zum Differenzierungsgrad)<br />
• Stag<strong>in</strong>g : Ausbreitung (TNM-Schema)<br />
E<strong>in</strong>teilung der Tumoren nach Dignität<br />
• Benigne - Verdrängend wachsend, langsam wachsend, oft abgekapselt, Organgrenzen<br />
respektierend, Ausdifferenzierung der Zellen, ke<strong>in</strong>e Metastasenbildung.<br />
• Maligne - Infiltrativ-<strong>in</strong>vasiv wachsend, rasch wachsend -> Nekrosen, unreife,<br />
atypische Zellen, Metastasen.<br />
• Semimaligne - Lokal destruierend, selten Metastasen bildend.<br />
Kriterien der Malignität<br />
• Makroskopisch: Infiltrierend/diffus wachsend<br />
• Histologisch: Nekrosen, Kapillarisierung (Neoangiogenese), Aufhebung der normalen<br />
Histologie.<br />
• Zytologisch: Polymorphie, basophiles Cytoplasma, erhöhte Kern/Plasmarelation<br />
• Nukleär: Polymorphie, Polychromasie, Hyperchromasie, Aneuploi<strong>die</strong>, (vergrößerte)<br />
Nukleolen, vermehrt Mitosen, atypische Mitosen, erhöhter Proliferations<strong>in</strong>dex (Ki-67<br />
= MIB-1).<br />
Adenokarz<strong>in</strong>om des Pankreas.<br />
44<br />
E<strong>in</strong> muz<strong>in</strong>öses<br />
Adenokarz<strong>in</strong>om des Colon<br />
ascendens (l<strong>in</strong>ks), das aus
L<strong>in</strong>ks unorganisiert angeordnete<br />
Tumorzellen mit überlappenden<br />
Kernen und auffälliger Form-<br />
und Größenvariation. Rechts<br />
gesundes flaches Gangepithel aus<br />
uniformen Zellen<br />
(„Honigwabenmuster“). FNA.<br />
Kanzerogenese<br />
Mutagene:<br />
Mitose e<strong>in</strong>er<br />
Lymphomzelle.<br />
45<br />
e<strong>in</strong>em villösen Adenom<br />
(rechts) hervorg<strong>in</strong>g.<br />
• Chemikalien<br />
o Aromatische polyzyklische Kohlenwasserstoffe: Benzpyren, Anthrazen,<br />
Tabakrauch, Abgase<br />
o Aromatische Am<strong>in</strong>e: Anil<strong>in</strong>, Aflatox<strong>in</strong> (Aspergillus flavus), Benzid<strong>in</strong>, Benzol,<br />
Epoxide, Nitrosam<strong>in</strong>e<br />
• Pharmaka (Zytostatika)<br />
• Viren: Virale Onkogene v-onc (Physiologische Protoonkogene (c-onc), zB. c-erb oder<br />
Bcl2, <strong>die</strong> durch Virus-DNA-Insertion verändert werden), Bsp.: HPV 16, 18<br />
Zervixkarz<strong>in</strong>om<br />
• Ionisierende Strahlung<br />
• Chronische Entzündungen (Colitis ulcerosa)<br />
• Präkanzeröse Konditionen (XP, FAP, HNPCC u.a.)<br />
Synkanzerogenese: Mutagene können sich bezüglich e<strong>in</strong>er bestimmten Tumorentität additiv,<br />
überadditiv oder multiplikativ zue<strong>in</strong>ander verhalten. Bsp.: Das Risiko für e<strong>in</strong><br />
Bronchialkarz<strong>in</strong>om wird durch Asbestexposition 5x erhöht, durch Rauchen 10x. Asbest und<br />
Rauchen verhalten sich beim BC multiplikativ, das Risiko für e<strong>in</strong>en Asbestexponierten<br />
Raucher e<strong>in</strong> BC zu entwickeln liegt also 50fach höher als beim nicht-rauchenden<br />
Bevölkerungsdurchschnitt!<br />
Durch genetische Mutationen (e<strong>in</strong> Allel betroffen) kann <strong>die</strong> <strong>in</strong>dividuelle Anfälligkeit erhöht<br />
se<strong>in</strong>!<br />
Wichtige Mutagene und Risikofaktoren nach Organsystemen:<br />
• Atemwege:<br />
o Nasen und NNH: Eichen- und Buchenholzstäube, Nickelverb<strong>in</strong>dungen,<br />
Z<strong>in</strong>kchromat<br />
o Rachen: HPV, Rauchen, Alkohol<br />
o Larynx: HPV, Asbest, polyzyklische aromatische Kohlenwasserstoffe (PAH)<br />
o Lunge: Rauchen, Passivrauchen, Radon, aromatische Am<strong>in</strong>e, Arsen, Asbest,<br />
Beryllium, Bischlordimethylether, Cadmiumverb<strong>in</strong>dungen, chromhaltiger<br />
Staub, Hartmetalle (Wolframkarbid, Cobalt), Faserstäube, ionisierende<br />
Strahlen, Monochlordimethylether, Nickelverb<strong>in</strong>dungen, Nitrosam<strong>in</strong>e, PAH,<br />
Teer, Z<strong>in</strong>kchromat, Quarzstaub, Senfgas, Thorium, Uran<br />
o Pleura: Asbest<br />
• Seröse Häute (Pleura, Peritoneum, Tuncica vag<strong>in</strong>alis, Perikard): Asbest<br />
• MDT:<br />
o Magen: Helicobacter pylori, Nitrosam<strong>in</strong>e
o Darm: Faserarme Ernährung, Nitrosam<strong>in</strong>e, Adipositas<br />
o Leber: Arsen, V<strong>in</strong>ylchlorid, chronische Hepatitis B und C<br />
o Gallengänge: Leberegel (Clonorchis, Opisthorchis)<br />
• Harnwege: 4-Am<strong>in</strong>odiphenyl, Benzid<strong>in</strong>, 4-Chlor-o-Toluid<strong>in</strong>, 2-Naphthylam<strong>in</strong>,<br />
Azofarbstoffe, Bilharziose, Arsen, Nitrosam<strong>in</strong>e<br />
• Haematopoetisches System: Benzol, ionisierende Strahlen, Trisomie 21<br />
• Haut: UV-Licht, Arsen, Teer, ionisierende Strahlen<br />
Genotox<strong>in</strong>e erhöhen <strong>die</strong> Inzidenz maligner Tumoren, sie vorverlagern den<br />
Erkrankungszeitpunkt (= Verkürzung der Latenzzeit) und sie erweitern das Tumorspektrum <strong>in</strong><br />
e<strong>in</strong>em Gewebe.<br />
Mechanismen:<br />
• Punktmutationen: Basenaustausch, Addition, Deletion<br />
• Translokation (zB. t9/22 -> Philadelphia-Chromosom Bcr-Abl)<br />
• Amplifikation<br />
Folgen:<br />
• Aktivierung von Protoonkogenen c-onc, <strong>die</strong> physiologisch vorkommen und für an der<br />
Proliferation beteiligte Gene ko<strong>die</strong>ren, zB. Wachstumsfaktoren,<br />
Wachstumsfaktorrezeptoren, Tyros<strong>in</strong>k<strong>in</strong>asen u.a.<br />
• Abschaltung von Tumorsupressorgenen, zB. DNA-Reparaturgene, Cycl<strong>in</strong>e<br />
Formale Pathogenese:<br />
• Initiation - Initialer DNA-Schaden, Mutation<br />
• Latenz - Bis zu Jahrzehnten!<br />
• Promotion - Weitere Mutationen, Hormonwirkung<br />
• Progression - Entartung<br />
Letztlich entsteht e<strong>in</strong> Tumor nicht von heute auf morgen, sondern <strong>die</strong> Zellen entarten über<br />
zahlreiche Zwischenschritte, bei denen diverse Gene an- und abgeschaltet werden. Bsp.:<br />
Adenom-Karz<strong>in</strong>om-Sequenz bei Darmkrebs unter Beteilung des Oncogens c-Ki-ras und der<br />
Tumorsupressorgene p53, APC, DCC u.a.m. Betroffen s<strong>in</strong>d besonders Gewebe mit hoher<br />
regeneratorischer Aktivität (Epithel -> Karz<strong>in</strong>om, Knochenmark/Immunsystem -> Leukämie,<br />
Lymphome). Die Zunahme der Zellteilungen durch <strong>die</strong> Entartung beschleunigt dabei <strong>die</strong><br />
Anhäufung von Mutationen im S<strong>in</strong>ne e<strong>in</strong>es Circulus vitiosus und <strong>die</strong> Entstehung verschieden<br />
gut angepasster Zellklone, was den Tumorzellen e<strong>in</strong>en Selektions- und Wachstumsvorteil<br />
gegenüber den körpereigenen Abwehrmechanismen und Geweben beschert.<br />
Invasion<br />
Abfolge:<br />
• Orientierung (Lam<strong>in</strong><strong>in</strong>rezeptoren)<br />
• Lokale Proteolyse (Catheps<strong>in</strong> D, Kollagenasen)<br />
• Dissoziation - Die Krebszelle zieht <strong>die</strong> Adhäsionsmoleküle e<strong>in</strong>, kann den Zellverband<br />
verlassen, Verlust der Kontakt<strong>in</strong>hibition)<br />
• Lokomotion (Migration)<br />
46
Metastasierung<br />
Abfolge:<br />
• Infiltration - E<strong>in</strong>wachsen <strong>in</strong> umliegende Gewebe<br />
• Invasion - E<strong>in</strong>dr<strong>in</strong>gen <strong>in</strong> Blut- und Lymphwege<br />
• Dissem<strong>in</strong>ierung (lymphogen, hämatogen) - Verteilung im Organismus<br />
• Arrest im Zielorgan - Adhäsion an Rezeptoren oder Oberflächenmoleküle oder<br />
Steckenbleiben von Tumorzellemboli im Kapillarbett.<br />
o Re<strong>in</strong>vasion - E<strong>in</strong>wachsen <strong>in</strong>s Zielorgan<br />
o Angiogenese - Der Tumor bildet angiogenetische Wachstumsfaktoren, <strong>die</strong> das<br />
Wachstum neuer Gefäße stimulieren.<br />
o Anschluß an Arteriolen<br />
o Arterialisierung des Tumors (ke<strong>in</strong>e Venenbildung!)<br />
Metastasierungswege:<br />
• Lymphogen - Über <strong>die</strong> Lymphwege<br />
• Hämatogen - Über den Blutweg (direkt oder erst lymphogen und dann über den<br />
Angulus venosus E<strong>in</strong>tritt <strong>in</strong> <strong>die</strong> Zirkulation)<br />
• Kanalikulär - Entlang seröser Häute<br />
• Per cont<strong>in</strong>uitatem - Direkt durchwachsend<br />
Metastasierungstypen:<br />
• Cava-Typ : Organ -> Lunge<br />
• Arterieller Typ : Lunge -> Körper<br />
• Pfortadertyp : GIT -> Leber<br />
• Paravertebraler Venenplexus-Typ : Organ -> Wirbelsäule (Mamma-, Prostata-,<br />
Ovarial-Ca)<br />
• Cavitär : Organ -> Pleura, Peritoneum, Pericard<br />
• Lymphogen-hämatogen : Lymphgefäß -> Ductus thoracicus -> Venew<strong>in</strong>kel -><br />
Blutbahn<br />
Folgen der Tumorerkrankung<br />
• Kompression umliegender Strukturen<br />
• Stenosierung<br />
• Ulzeration<br />
• Gefäßarrosion<br />
• Fistelung<br />
• Nekrose<br />
• Abflussstörungen<br />
• Anämie (Ursachen: Chronische Blutung, Hämatopoesehemmung durch<br />
Tumorfaktoren, Knochenmarksverdrängung durch Metastasen, AIHA)<br />
• Gewichtsverlust<br />
• Paraneoplastische Syndrome (U: Entstehen <strong>in</strong>direkt durch vom Tumor freigesetzte<br />
Zerfallsprodukte und hormonähnliche Substanzen an primär nicht betroffenen<br />
Organen und Autoimmunphänomene (Kreuzantigenität)) Bsp.:<br />
o Hautveränderungen (Akanthose, Acanthosis nigricans maligna, Hyperkeratose,<br />
Dermatomyositis, Bullöses Pemphigoid)<br />
47
o Hämatologische Veränderungen (Anämie, leukämoide Reaktionen,<br />
Polyzythämie, Thrombosen, Nichtbakterielle thrombotische Endokarditis<br />
NBTE)<br />
o Endokr<strong>in</strong>opathien (M. Cush<strong>in</strong>g (ACTH), Schwartz-Bartter-Syndrom (SIADH),<br />
Hyperkalzämie (PTH), Hypoglykämien (Insul<strong>in</strong>), Karz<strong>in</strong>oidsyndrom (5-HT,<br />
Histam<strong>in</strong>, Bradyk<strong>in</strong><strong>in</strong>), Polyzythämie (EPO))<br />
o Myasthenia gravis (bei Thymomen)<br />
o Paraneoplastische Kle<strong>in</strong>hirnatrophie, Polyneuritis<br />
o Glomerulonephritis<br />
Spontane Tumorregression<br />
Zerstörung von Tumorgewebe durch Makrophagen, NK, CD8-Zellen, AK (durch<br />
Kreuzantigenität auch Autoaggressionserkrankungen)<br />
Spontanremission<br />
Vollständige oder teilweise, vorübergehende oder dauerhafte Rückbildung sämtlicher oder<br />
e<strong>in</strong>iger Aktivitätsmerkmale e<strong>in</strong>er bösartigen Erkrankung, ohne Behandlung oder unter e<strong>in</strong>er<br />
Behandlung, wo <strong>die</strong>s nicht zu erwarten gewesen wäre. Nicht unbed<strong>in</strong>gt gleichbedeutend mit<br />
Heilung (Spontanheilung)!<br />
Häufigkeit: 1:60.000 bis 1:100.000, Dunkelziffer!<br />
In mehr als der Hälfte der Fälle betrifft <strong>die</strong> Spontanremission folgende Tumore: Malignes<br />
Melanom, malignen Lymphom, k<strong>in</strong>dliche Neuroblastome, Nierenzellkarz<strong>in</strong>om<br />
Tumormarker<br />
Dienen hauptsächlich der Verlaufskontrolle und Rezidivfrüherkennung., e<strong>in</strong>ige auch zum<br />
Screen<strong>in</strong>g (PSA) und zur histopathologischen Diagnose (Immunhistochemie).<br />
• Onkofetal<br />
o AFP<br />
o CEA<br />
• Hormone<br />
o HCG (Trophoblasttumor)<br />
o Kalziton<strong>in</strong> (C-Zell-Karz<strong>in</strong>om)<br />
o Katecholam<strong>in</strong>e (Phäochromozytom)<br />
• Isoenzyme<br />
o Saure Prostataphosphatase<br />
o Neuronen spezifische Enolase (NSE)<br />
• Glykoprote<strong>in</strong>e<br />
o CA 125<br />
o CA 19-9<br />
o CA 15-3<br />
• Intermediärfilamente<br />
o Kerat<strong>in</strong> (Epithel)<br />
o Viment<strong>in</strong> (B<strong>in</strong>degewebe)<br />
o Neurofilamente (Nervenzelle)<br />
o Desm<strong>in</strong> (Muskel)<br />
48
o Akt<strong>in</strong><br />
o Leukozytenantigen<br />
• Spezifische (Glyko)Prote<strong>in</strong>e<br />
o Ig (Plasmazelltumoren)<br />
o PSA (Prostatakarz<strong>in</strong>om)<br />
o Thyreoglobul<strong>in</strong> (Schildrüsenkarz<strong>in</strong>om)<br />
4. Exogene Noxen<br />
Das Kapitel Exogene Noxen überschneidet sich mit den mediz<strong>in</strong>ischen Fächern der<br />
Traumatologie, der Biophysik und Radiologie, der Mediz<strong>in</strong>ischen Mikrobiologie, der<br />
Pharmakologie und Toxikologie sowie der Rechtsmediz<strong>in</strong>.<br />
Ziel <strong>die</strong>ses Kapitels kann es also nur se<strong>in</strong>, e<strong>in</strong>en (unvollständigen) Überblick zu geben über<br />
<strong>die</strong> wichtigsten pathologisch relevanten Noxen. Für detaillierte Informationen sei auf <strong>die</strong><br />
genannten Fachrichtungen h<strong>in</strong>gewiesen.<br />
Physikalische Noxen<br />
• Mechanisch -> Dekubitus (Druckgeschwür), Trauma (Verletzung, operativer E<strong>in</strong>griff)<br />
• Hitze -> Verbrennung, Verbrühung, Hitzeschaden<br />
• Kälte -> Erfrierung, Hypothermie<br />
• Elektrizität -> Verbrennung, Herzrhythmusstörungen<br />
• Strahlung<br />
o Ionisierende Strahlung -> Strahlenkrankheit, Tumor<strong>in</strong>duktion<br />
o UV-Strahlung -> Sonnenbrand, Tumor<strong>in</strong>duktion<br />
o Infrarot-Strahlung -> Glasbläserkatarakt<br />
Chemische Noxen<br />
• Säuren -> Koagulationsnekrosen<br />
• Laugen -> Kolliquationsnekrosen<br />
• Anorganische Verb<strong>in</strong>dungen<br />
o Metalle<br />
� Blei -> Saturnismus (chronische Bleivergiftung): Neurologische<br />
Schäden, Störung der Häm-Synthese, Infertilität<br />
� Cadmium -> Itai-Itai-Krankheit: Schmerzen, Knochenerweichung,<br />
Nierenversagen<br />
� Quecksilber<br />
� -> Akute Vergiftung: Übelkeit, Neurologie, Metallgeschmack,<br />
Mukositis, Koliken, blutige Diarrhoe, Erbrechen,<br />
Nierenversagen, Kreislaufzusammenbruch, Tod.<br />
� -> Chronische Vergiftung: Müdigkeit, Kopf- und<br />
Gliederschmerzen, Stomatog<strong>in</strong>givitis mit dunklen Säumen am<br />
Zahnfleisch, Zittern, Neurologie, Tod.<br />
� Amalgam<br />
o Stäube<br />
49
� Quarzstaub -> Sillikose: Lungenfibrose<br />
� Asbest]] -> Asbestose (Lungenfibrose durch Asbest), Lungenkrebs,<br />
Pleuraerguss, Pleuraplaques, diffuse Pleuraverdickung,<br />
Pleuramesotheliom<br />
� Kohlenstaub]] -> Anthrakose: <strong>in</strong>ert, ke<strong>in</strong> Krankheitswert<br />
o Gase<br />
� Kohlenmonoxid (CO) -> B<strong>in</strong>dung an Hb -> Hypoxidose<br />
� Chlorgas (Cl2) -> reizt Atemwege, Augen, Haut, ab 0,5 Vol% <strong>in</strong> der<br />
Atemluft tödlich<br />
� Stickoxid (NO-Verb<strong>in</strong>dungen) -> Lungenödem<br />
� Schwefeldioxid (SO2) -> Kopfschmerzen, Übelkeit, Bronchial- und<br />
Lungenschäden<br />
� Ozon (O3) -> Atemwegsirritation<br />
o Pentachlorphenol (PCB) -> Allgeme<strong>in</strong>symptome<br />
o Cyanide]]/Blausäure (CN-) -> "Bittermandelgeruch", B<strong>in</strong>dung an das Eisen-III<br />
der Cytochromoxidase -> Innere Erstickung<br />
o Anorganische Kanzerogene<br />
� Cadmium<br />
� Arsen<br />
� Akute Vergiftung: -> Krämpfe, Übelkeit, Erbrechen, <strong>in</strong>nere<br />
Blutungen, Durchfall und Koliken, bis h<strong>in</strong> zu Nieren- und<br />
Kreislaufversagen, Koma, Tod durch Nieren- und Herz-<br />
Kreislaufversagen<br />
� Chronische Vergiftung: -> Hauterkrankungen,<br />
Blutgefäßschäden mit ischämischer Nekrose (Black Foot<br />
Disease), Krebs.<br />
• Organische Verb<strong>in</strong>dungen<br />
o Alkohol -> zelltoxisch<br />
o Xylol -> schädigt Haut, Atemwege, Nervengewebe<br />
o Benzol -> DNA-Schäden, Krebs, Knochenmarkschädigung, neurologische<br />
Symptome<br />
o Phosgen (Kampfgas) -> Lungenverätzung, -ödem<br />
o Organische Pestizide<br />
� Pentachlorphenol (PCB)(Fungizid) -> Allgeme<strong>in</strong>symptome<br />
� Paraquat (Herbizid) -> Ätzwunden, kanzerogen<br />
� E605/Parathion (Insektizid, Kontaktgift!) -> blauer Schaum/Speichel,<br />
AChE-Hemmer -> Chol<strong>in</strong>erges Syndrom, Krämpfe, Atemlähmung,<br />
Tod<br />
o Organische Kanzerogene<br />
� Aromatische Am<strong>in</strong>e - Anil<strong>in</strong>, beta-Naphtylam<strong>in</strong> (Farb<strong>in</strong>dustrie)<br />
� N-Nitrosoverb<strong>in</strong>dungen - Nitrosam<strong>in</strong>e (Pökelsalz)<br />
� Aromatische Kohlenwasserstoffe - Benzpyren (Zigarettenrauch,<br />
Teerdämpfe, Abgase)<br />
� Chlorkohlenwasserstoffe<br />
50
Lungenasbestose, H&E.<br />
Biologische Noxen<br />
Biologische Gifte<br />
• Bakterielle Gifte<br />
o Tetanospasm<strong>in</strong> und Tetanolys<strong>in</strong> - Clostridium tetani -> Risus sardonicus,<br />
Trismus, Opisthotonus, Atemversagen.<br />
o Diphterietox<strong>in</strong> - Corynebacterium diphteriae -> Epiglottitis, Myokarditis<br />
o Botul<strong>in</strong>umtox<strong>in</strong> - Clostridium botul<strong>in</strong>um -> Paralyse (stärkstes bekanntes Gift,<br />
LD50 1ng/kgKG!)<br />
• Pilzgifte<br />
o α-Amanit<strong>in</strong> - Knollenblätterpilz -> hepatotoxisch<br />
o Secale-Alkaloide - Mutterkorn -> Darmkrämpfe, akrale Ischämie mit<br />
Nekrosen, Halluz<strong>in</strong>ationen<br />
o Aflatox<strong>in</strong> - Aspergillus flavus -> kanzerogen (Leberkrebs), allergisierend<br />
• Pflanzengifte<br />
o Digitalis - F<strong>in</strong>gerhut -> neurotoxisch, kardiotoxisch (Herzrhythmusstörungen)<br />
o Atrop<strong>in</strong> - Tollkirsche -> M-Blocker, antichol<strong>in</strong>erges Syndrom<br />
o Colchiz<strong>in</strong> - Herbstzeitlose -> Mitosesp<strong>in</strong>delgift<br />
o Ameisensäure - Brennnessel, Ameisen -> hautzeizend<br />
• Tierische Gifte<br />
o Schlangengifte - Giftnattern (neurotoxisch), Vipern und Ottern<br />
(gewebetoxisch, thrombotisch)<br />
o Nesselgift - Quallen<br />
Prionen<br />
-> Transmissible spongiforme Enzephalopathie (TSE): BSE, neue Variante der Creutzfeldt-<br />
Jakob-Krankheit (nvCJD), Kuru<br />
Viren<br />
• DNA-Viren<br />
o Parvoviridae - Erythroviren - Parvovirus B19 -> R<strong>in</strong>gelröteln<br />
o Poxviridae<br />
o Adenoviridae - Adenoviren -> respiratorische und gastro<strong>in</strong>test<strong>in</strong>ale Infekte,<br />
Keratokonjunktivitis epidemica<br />
51
o Papovaviridae - Papovaviren - Humane-Papilloma-Viren (HPV) -> Warzen,<br />
Condyloma accum<strong>in</strong>atum, Zervixkarz<strong>in</strong>om<br />
o Hepadnaviridae - Orthohepadnaviren - Hepatitis-B-Virus (HBV) -> Hepatitis<br />
B<br />
o Herpesviridae<br />
� Alphaherpesvir<strong>in</strong>ae<br />
� Simplexviren<br />
� Herpes-simplex-Virus 1 (HSV-1, HHV-1) -> Herpes<br />
simplex, Stomatitis aphtosa, Herpes neonatorum<br />
(Enzephalitis)<br />
� Herpes-simplex-Virus 2 (HSV-2, HHV-2) -> Herpes<br />
simplex, Herpes genitalis, Herpes neonatorum<br />
(Enzephalitis)<br />
� Varicelloviren<br />
� Varizella-Zoster-Virus (VZV, HHV-3) -> W<strong>in</strong>dpocken,<br />
Herpes zoster (Gürtelrose)<br />
� Betaherpesvir<strong>in</strong>ae<br />
� Cytomegalievirus (CMV, HHV-5) -> Zytomegalie,<br />
opportunistische Infektionen z.B. bei AIDS<br />
� Roseoloviren<br />
� Humanes-Herpesvirus 6 und 7 (HHV-6 und HHV-7) -><br />
Drei-Tage-Fieber (Exanthema subitum)<br />
� Gammaherpesvir<strong>in</strong>ae<br />
� Lymphocryptoviren<br />
� Epste<strong>in</strong>-Barr-Virus (EBV, HHV-4) -> Pfeiffersches<br />
Drüsenfieber, Burkitt-Lymphom, Nasopharynxkarz<strong>in</strong>om<br />
(<strong>in</strong> Asien)<br />
� Rhad<strong>in</strong>oviren<br />
� Humanes Herpesvirus 8 (HHV-8) -> Kaposi-Sarkom<br />
o Poxviridae<br />
� Orthopox-Variola-Virus -> Pocken<br />
� Molluscipoxvirus -> Molluscum contagiosum (Dellwarze)<br />
• RNA-Viren<br />
o Reoviridae - Rotaviren –> 70% der GIT-Infekte bei K<strong>in</strong>dern: wässrige<br />
Diarrhoe, Erbrechen, Fieber<br />
o Picornaviridae<br />
� Rh<strong>in</strong>oviren -> Erkältung, Schnupfen<br />
� Hepatoviren -Hepatitis-A-Virus (HAV) -> Hepatitis A<br />
� Enteroviren<br />
� Poliovirus -> Poliomyelitis (K<strong>in</strong>derlähmung)<br />
� Coxsackieviren A und B -> Myokarditis, Men<strong>in</strong>gitis,<br />
"Sommergrippe", Herpang<strong>in</strong>a (Coxsackie A)<br />
� ECHO-Viren -> Men<strong>in</strong>gitis, grippale Infekte, Exanthem<br />
� Enteroviren -> Paralysen, Konjunktivitis, Pneumonie,<br />
aseptische Men<strong>in</strong>gitis<br />
o Astroviridae - Astroviren -> (bes. Kle<strong>in</strong>k<strong>in</strong>der) wässrige Diarrhoe mit Fieber<br />
und Erbrechen<br />
o Caliciviridae<br />
52
Bakterien<br />
� Caliciviren<br />
� Hepatitis-E-Virus (HEV) -> Hepatitis E<br />
� Norovirus -> Krämpfe, Brechdurchfälle, Fieber<br />
o Flaviviridae<br />
� Hepaciviren<br />
� Hepatitis-C-Virus (HCV) -> Hepatitis C<br />
� Hepatitis-G-Virus (HGV) -> Hepatitis G<br />
� Flaviviren<br />
� FSME-Virus -> Frühsommer-Men<strong>in</strong>goenzephalitis<br />
� Dengue-Virus -> Dengue<br />
� West-Nil-Virus -> West-Nil-Fieber<br />
� Gelbfieber-Virus -> Gelbfieber<br />
� Japan-B-Enzephalitis-Virus -> Japanische B-Enzephalitis<br />
o Togaviridae - Rubiviren - Rubellavirus -> Röteln<br />
o Coronaviridae<br />
� SARS-Virus -> SARS (severe acute respiratory syndrome)<br />
� Coronaviren -> (bei K<strong>in</strong>dern) Atemwegs<strong>in</strong>fekte, nekrotisierende<br />
Enterokolitis<br />
o Orthomyxoviridae<br />
� Influenza-A-Viren (H1N1, H3N2, H5N1) -> Influenza (Grippe)<br />
� Influenza-B- und C-Viren -> Influenza (weniger relevant)<br />
o Paramyxoviridae<br />
� Paramyxoviren - Para<strong>in</strong>fluenza-Virus -> Para<strong>in</strong>fluenza<br />
� Morbilliviren - Masernvirus -> Masern<br />
� Rubulaviren - Mumpsvirus -> Mumps<br />
� Pneumoviren - Respiratory-Syncytical-Virus (RSV) -> respiratorische<br />
Infekte<br />
o Bunyaviridae<br />
� Krim-Kongo-Fieber-Virus -> Krim-Kongo-Fieber<br />
� Hantaviren -> hämorrhagisches Fieber<br />
o Rhabdoviridae - Lyssaviren - Rabies-Virus -> Tollwut<br />
o Filoviridae<br />
� Marburg-Virus -> hämorrhagisches Fieber<br />
� Ebola-Viren -> hämorrhagisches Fieber<br />
o Arenaviridae - Arenaviren - Lassa-Virus -> Lassa-Fieber<br />
o Retroviridae<br />
� Lentiviren - HI-Virus -> AIDS<br />
� HTLV -> T-Zell-Leukämie<br />
• Gram-Positive<br />
o Staphylococcus aureus -> Eitrige Infektion, Tox<strong>in</strong>bed<strong>in</strong>gte Fernwirkung<br />
(Toxic Shock Syndrome, Scaled Sk<strong>in</strong> Syndrome), Intoxikation<br />
(Lebensmittelvergiftung)<br />
o Staphylococcus epidermidis -> opportunistische und neonatale Infektionen,<br />
Fremdkörper<strong>in</strong>fektion, Biofilmbildung<br />
o Streptococcus pyogenes (β-häm.A) -> Tonsillitis, Scharlach (nur best.<br />
Stämme), Erysipel, Phlegmone, Impetigo, Fasciitis necrotisans (Fourniersche<br />
Gangrän), Rheumatisches Fieber, Glomerulonephritis<br />
o Streptococcus agalactiae (β-häm.B) -> Neonatalsepsis und -men<strong>in</strong>gitis<br />
53
o α-hämolysierende Streptokokken<br />
� Viridans-Gruppe -> Karies, Endokarditis lenta<br />
� Streptococcus pneumoniae -> Pneumonie, Men<strong>in</strong>gitis, Otitis media<br />
o Enterokokken -> nosokomiale Infektionen<br />
o Corynebacterium diphtheriae -> Tox<strong>in</strong> -> Diphterie (Rachen-, Haut-)<br />
o Listeria monocytogenes -> opportunistisch: Sepsis, Men<strong>in</strong>gitis, granulomatöse<br />
Hepatitis, Schwangerschaft: Abort, granulomatöse Neonatalerkrankung<br />
o Bacillus anthracis -> Milzbrand (Lungen-, Haut-, Darm-)<br />
o Akt<strong>in</strong>omyzeten - meist aerob-anaerobe Misch<strong>in</strong>fektionen -> Fisteln, Abszesse<br />
o Nocar<strong>die</strong>n -> subakute Bronchopneumonie, Endokarditis, Hirnabszesse<br />
o Mykobakterien - Mycobacterium tuberculosis -> Tuberkulose<br />
o Clostridium tetani -> Tetanospasm<strong>in</strong> -> Tetanus (Trismus, Risus sardonicus,<br />
Opisthotonus)<br />
o Clostridium botul<strong>in</strong>um -> Botul<strong>in</strong>umtox<strong>in</strong> -> schlaffe Lähmung,<br />
antichol<strong>in</strong>erges Syndrom<br />
o Clostridium perfr<strong>in</strong>gens, C. septicum, C. histolyticum -> Gasbrand<br />
o Clostridium difficile -> Antibiotika-assoziierte pseudomembranöse Colitis<br />
o Andere Anaerobier - oft Misch<strong>in</strong>fektionen (Bauch, gynäkologisch,<br />
oropharyngeal)<br />
• Gram-Negative<br />
o Neisseria gonorrhoeae -> Gonorrhoe<br />
o Neisseria men<strong>in</strong>gitidis (Men<strong>in</strong>gokokken) -> Men<strong>in</strong>gitis<br />
o Bordetella pertussis -> Pertussis-Tox<strong>in</strong> -> Keuchhusten, Pneumonie<br />
o Brucella sp. -> Zoonose, zyklische Allgeme<strong>in</strong><strong>in</strong>fektion, multipler Organbefall<br />
o Campylobacter -> Brechdurchfall, Guilla<strong>in</strong>-Barré-Syndrom<br />
o Helicobacter pylori -> B-Gastritis, MALT-Lymphom, Magenkarz<strong>in</strong>om<br />
o Legionella pneumophila u.a. -> atypische Pneumonie, Mitbeteiligung anderer<br />
Organe<br />
o Haemophilus <strong>in</strong>fluenzae B -> Men<strong>in</strong>gitis, Sepsis, respiratorische und HNO-<br />
Infekte, akute Epiglottitis<br />
o Anaerobier - oft Misch<strong>in</strong>fektionen<br />
o Pseudomonas aerug<strong>in</strong>osa (ubiquitär, Feuchtkeim) -> opportunistische<br />
Infektionen, Sepsis, Otitis externa, chronische Pyelonephritis,<br />
Wund<strong>in</strong>fektionen<br />
o Vibrio cholerae -> Tox<strong>in</strong> -> Cholera<br />
o Enterobacteriaceae<br />
� Escherichia coli -> Fäkal<strong>in</strong>dikator, nosokomiale Infektionen,<br />
Harnwegs<strong>in</strong>fekte<br />
� Obligat enteropathogene Stämme: EPEC, ETEC<br />
(Reisediarrhoe), EHEC (HUS) u.a.<br />
� Typhöse Salmonellen - Typhus/Paratyphus<br />
� Enteritische Salmonellen - Enteritis<br />
� Shigellen -> Shigellen-Ruhr, HUS<br />
� Yers<strong>in</strong>ia enterocolitica -> Gastroenteritis, <strong>in</strong>test<strong>in</strong>ale Lymphadenitis<br />
� Yers<strong>in</strong>ia pestis -> Pest (Lungen-, Beulen-)<br />
o Chlamydia psittaci (Vögel) -> atypische Pneumonie<br />
o Chlamydia trachomatis -> Trachom (-> Erbl<strong>in</strong>dung)<br />
o Chlamydia pneumoniae -> atypische Pneumonie<br />
54
Protozoen<br />
o Mykoplasmen -> atypische Pneumonie, Urethritis<br />
o Rickettsien (Läuse, Flöhe, Zecken) -> Fleckfieber<br />
o Bartonella qu<strong>in</strong>tana -> Fünftagefieber, Wolhynisches Fieber<br />
o Bartonella henselae -> Katzenkratzkrankheit<br />
o Coxiella burnetii -> Q-Fieber<br />
o Ehrlichia -> Ehrlichiose<br />
o Tropheryma Whippelii -> Morbus Whipple (Malabsorption, Diarrhoe,<br />
Polyarthritis, Uveiitis)<br />
o Spirochäten<br />
� Treponema pallidum -> Lues (Syphillis)<br />
� Borrelia burgdorferii -> Lyme-Borreliose<br />
� Leptospiren -> Morbus Weil (Zoonose): generalisierte Vasculitis,<br />
fulm<strong>in</strong>anter Beg<strong>in</strong>n<br />
• Plasmo<strong>die</strong>n -> Malaria tertiana (vivax/ovale), quartana (malariae), tropica<br />
(falciparum)<br />
• Trypanosoma sp.<br />
o Trypanosoma brucei gambiense und rhodesiense -> Schlafkrankheit,<br />
Überträger: Tsetse-Fliege<br />
o Trypanosoma cruzi -> Chagas-Krankheit, Überträger: Raubwanzen<br />
• Leishmania sp., Überträger: Sandmücken<br />
o Leishmania tropica -> Orientbeule<br />
o Leishmania donovani -> Kala Azar (viszerale Leishmaniose)<br />
• Giardia lamblia -> Durchfall, Fieber<br />
• Entamoeba histolytica -> Amöbenruhr<br />
• Toxoplasma gondii -> Toxoplasmose (ZNS-Befall embryonal, bei AIDS)<br />
Plasmodium vivax, Trophozoit. Toxoplasma gondii.<br />
Pilze<br />
• Candida albicans -> Soor, Candidasepsis (bei Immundefizienz)<br />
• Cryptococcus neoformans -> Pneumonie, Men<strong>in</strong>gitis (bei Immundefizienz)<br />
• Aspergillus fumigatus -> allergische Bronchopneumopathie mit Asthma, Farmers<br />
Lung, Aspergillom (nicht <strong>in</strong>vasiver Pilzball <strong>in</strong> Lunge (Tbc-Kavernen),<br />
Nasennebenhöhlen), <strong>in</strong>vasive Aspergillose (bei Immundefizienz)<br />
• Pneumocystis car<strong>in</strong>ii -> Pneumocystis car<strong>in</strong>ii-Pneumonie (PCP) bei AIDS<br />
• Pityrosporum sp. -> Pityriasis versicolor (Kleienpilzflechte)<br />
55
Candidiasis im Ösophagus,<br />
PAS.<br />
Helm<strong>in</strong>then (Würmer)<br />
Invasive Lungenaspergillose bei Patient mit <strong>in</strong>terstitieller<br />
Pneumonie, Autopsiematerial, Grocott-Methenam<strong>in</strong>-Silber-<br />
Färbung.<br />
• Trematoda (Saugwürmer)<br />
o Schistosoma sp. (Pärchenegel) -> Billharziose<br />
o Fasciola sp. (Leberegel)<br />
• Cestoda (Bandwürmer)<br />
o Taenia sag<strong>in</strong>ata (R<strong>in</strong>derbandwurm)<br />
o Taenia solium (Schwe<strong>in</strong>ebandwurm)<br />
o Ech<strong>in</strong>ococcus multilocularis (Fuchsbandwurm) -> diffuse Ech<strong>in</strong>ococcuszyste<br />
o Ech<strong>in</strong>ococcus granulosus (Hundebandwurm) -> rundliche Ech<strong>in</strong>ococcuszyste<br />
• Nematoden (Fadenwürmer)<br />
o Enterobius vermicularis (Madenwurm) -> bei K<strong>in</strong>dern, harmlos<br />
o Trichuris trichiura (Peitschenwurm)<br />
o Ascaris lumbricoides (Spulwurm)<br />
o Trich<strong>in</strong>ella -> Trich<strong>in</strong>ellose (<strong>in</strong>test<strong>in</strong>ale und muskuläre Symptome)<br />
o Filarien -> Filariose, Elephantiasis<br />
Calzifizierte Eier von Schistosoma japonicum <strong>in</strong> der<br />
Colonsubmucosa, autoptischer Zufallsbefund, H&E.<br />
Arthropoden<br />
• Insekten<br />
o Pediculidae (Läuse)<br />
56<br />
idem.
o Flöhe<br />
o Dasselfliegen<br />
• Sp<strong>in</strong>nentiere<br />
o Sarcoptes scabei (Krätzmilbe) -> Scabies (Krätze)<br />
o Ixodida (Zecken) -> Überträger von FSME, Borreliose<br />
5. Kardiovaskuläres System<br />
5.1 Herz<br />
Angeborene Fehlbildungen des Herzens<br />
Ep.: 1:100 Neugeborene<br />
Azyanotische Vitien<br />
Herzfehler mit L<strong>in</strong>ks-rechts-Shunt ohne Zyanose und hyperk<strong>in</strong>etisch bed<strong>in</strong>gter pulmonaler<br />
Hypertonie und Überdurchblutung der Lunge.<br />
Persistierender Ductus arteriosus BOTALLI (PDA)<br />
patent ductus arteriosus<br />
Der physiologische Verschluss nach der Geburt unterbleibt.<br />
Folge: Kont<strong>in</strong>uierlicher (W<strong>in</strong>dkessel!) L<strong>in</strong>ks-rechts-Shunt<br />
Echokardiogramm e<strong>in</strong>es ASD II, d.h. Ostium-secundum-Typ.<br />
Vorhofseptumdefekt (ASD)<br />
atrial septal defect<br />
ASD I:<br />
57
Es gibt zwei verschiedene ASDs, <strong>die</strong> sich aus der Embryologie erklären. Am Anfang s<strong>in</strong>d<br />
beide Vorhöfe über das Foramen primum offen verbunden. Das Septum primum wächst von<br />
oben Richtung Herzskelett (Klappenebene) herunter und fusioniert dort mit e<strong>in</strong>em<br />
Endokardkissen. E<strong>in</strong>e Störung <strong>die</strong>ser Fusion führt direkt über den Klappen zum offen<br />
Foramen primum, das <strong>in</strong> se<strong>in</strong>er vollen Ausprägung dem Atrioventrikulären Septumdefekt<br />
(AVSD) entspricht. E<strong>in</strong>en partieller AVSD (PAVSD) nennt man auch ASD I. Diese<br />
Fehlbildung ist häufig bei Trisomie 21 anzutreffen. Die Fehlbildung ist mit weiteren<br />
Störungen assoziiert, z.B. Reizleitungsstörungen durch Fehlentwicklung des<br />
Reizleitungssystems und e<strong>in</strong>em fehlenden Sprung zwischen Mitral- und Trikuspidalebene.<br />
ASD II:<br />
Das heruntergewachsene Septum primum reisst normalerweise <strong>in</strong> der Mitte e<strong>in</strong> und bildet das<br />
Foramen secundum bzw. Foramen ovale. Dieses wird durch das l<strong>in</strong>ks vom Septum primum<br />
ebenfalls von oben herunterwachsende Septum secundum gard<strong>in</strong>enartig bedeckt (Ventil) und<br />
kurz nach der Geburt durch Umkehr der Druckverhältnisse funktionell (z.T. strukturell durch<br />
Verklebung) verschlossen. Ist der Verschluss so ungenügend, dass es zum L<strong>in</strong>ks-rechts-Shunt<br />
kommt, spricht man vom offenen Foramen ovale bzw. ASD II. Der ASD II ist im Ggs. zum<br />
ASD I weiter oben lokalisiert. Er macht oft wenig Symptome und wird oft erst im<br />
Erwachsenenalter erkannt. Der L<strong>in</strong>ks-Rechts-Shunt kann im EKG zu Zeichen der<br />
Rechtsherzbelastung führen (Rechtslagetyp, P pulmonale, <strong>in</strong>kompletter Rechtsschenkelblock<br />
ohne Hypertrophie-Zeichen (rsr's') als Zeichen der rechtsventrikulären Volumenbelastung)<br />
und bei starker Ausprägung zu kl<strong>in</strong>ischen Symptomen führen.<br />
Ventrikelseptumdefekt (VSD)<br />
ventricular septal defect<br />
Makro: Loch im Kammerseptum, meist im membranösen Teil.<br />
Folge: L<strong>in</strong>ks-rechts-Shunt<br />
Echokardiogramm e<strong>in</strong>es VSD.<br />
Truncus arteriosus communis<br />
truncus arteriosus<br />
Ep.: Selten<br />
Makro: Fehlende Trennung von Aorta und A. pulmonalis, oft 4-segelige Taschenklappe.<br />
Atrioventrikulärer Kanal (AVSD)<br />
58
Makro: Partielles Fehlen von Vorhof- und Ventrikelwand (siehe ASD I).<br />
Zyanotische Vitien<br />
Herzfehler mit Rechts-l<strong>in</strong>ks-Shunt und dadurch Ausbildung e<strong>in</strong>er Zyanose<br />
FALLOT-Tetralogie<br />
tetralogy of Fallot<br />
Die Fallotsche Tetralogie ist e<strong>in</strong> komplexer Herzfehler mit e<strong>in</strong>er<br />
• Pulmonalstenose, genauer gesagt mit e<strong>in</strong>er Hypoplasie des rechtsventrikulären<br />
Ausflusstraktes (<strong>die</strong> auch entscheidend für <strong>die</strong> kl<strong>in</strong>ischen Symptome ist), e<strong>in</strong>er<br />
• Rechtsherzhypertrophie als Folge der Stenose, e<strong>in</strong>em<br />
• Subaortalen (nicht perimembranösen) Ventrikelseptumdefekt und der<br />
• „Reitenden Aorta“. Letzteres me<strong>in</strong>t, dass der Anfangsteil der Aorta nicht wie üblich<br />
l<strong>in</strong>ks neben dem Septums liegt, sondern nach rechts-vorne direkt über das Septum<br />
bzw. hier über den VSD verschoben ist.<br />
Kl<strong>in</strong>ik: Die Zyanose tritt erst e<strong>in</strong>ige Wochen nach der Geburt auf, da <strong>die</strong> Lunge pränatal kaum<br />
durchblutet ist und der rechte Ventrikel erst nach der Geburt belastet wird und hypertrophiert.<br />
Die Hypertrophie verstärkt im circulus vitiosus zunehmend <strong>die</strong> muskuläre Obstruktion des<br />
rechtsventrikulären Ausflusstraktes. Die Kl<strong>in</strong>ik der Obstruktion tritt dabei anfallsartig <strong>in</strong> Form<br />
„hypoxämischer Anfälle“ auf. Wenn unbehandelt, nimmt das K<strong>in</strong>d später im Anfall<br />
automatisch e<strong>in</strong>e typische Hockstellung e<strong>in</strong>, um den venösen Rückfluss zu hemmen und das<br />
Herz zu entlasten. Auskultatorisch fällt das pulmonale Stenosegeräusch auf. Der VSD erzeugt<br />
wegen dem Druckausgleich zwischen l<strong>in</strong>ker und rechter Kammer kaum Turbulenzen und ist<br />
daher kaum zu hören.<br />
Transposition der großen Gefäße (TGA)<br />
transposition of great vessels<br />
Makro: Die Aorta ist - <strong>in</strong>klusive der Koronarien - mit dem rechtem, <strong>die</strong> Pulmonalis mit dem<br />
l<strong>in</strong>kem Ventrikel verbunden. Die Kreisläufe s<strong>in</strong>d nicht seriell sondern parallel geschaltet. Die<br />
periphere Sauerstoffversorgung kann sich nach der Geburt sehr rasch und lebensbedrohlich<br />
verschlechtern durch Verschluss der embryonalen Kurzschlüsse (Foramen ovale, Ductus<br />
arteriosus BOTALLI).<br />
Kl<strong>in</strong>ik: Hyperaktives Präkordium, Zyanose<br />
Sonstige Vitien<br />
Pulmonalstenose / Pulmonalatresie<br />
Makro: Verengung des pulmonalen Ausflusstraktes. Bei relevanter Druckbelastung entwickelt<br />
sich e<strong>in</strong>e Rechtsherzhypertrophie.<br />
Aortenstenose<br />
59
Makro: Sub-, supra- oder valvuläre Stenose der Aorta aszendens. Folge ist e<strong>in</strong>e<br />
L<strong>in</strong>ksherzhypertrophie durch Druckbelastung.<br />
Aortenisthmustenose<br />
coarctation of aorta<br />
Makro: Es handelt sich um e<strong>in</strong>e h<strong>in</strong>ter dem Abgang der l<strong>in</strong>ken A. subclavia gelegene<br />
Verengung der Aorta.<br />
Es gibt zwei Formen:<br />
• Die proximale, präduktale (supraduktale) oder <strong>in</strong>fantile Form, <strong>die</strong> vor dem Ductus<br />
arteriosus gelegen ist (95 % der Fälle). Das Blut fließt von der A. pulmonalis über den<br />
offenen Ductus <strong>in</strong> <strong>die</strong> Aorta deszendens und führt zur Zyanose der unteren<br />
Körperhälfte (Differentialzyanose).<br />
• Die distale, postduktale (<strong>in</strong>fraduktale) oder adulte Form, <strong>die</strong> h<strong>in</strong>ter dem Ductus<br />
arteriosus liegt (5 % der Fälle) geht mit e<strong>in</strong>em geschlossenen Ductus arteriosus e<strong>in</strong>her.<br />
Folgen s<strong>in</strong>d Bluthochdruck <strong>in</strong> der oberen Körperhälfte mit L<strong>in</strong>ksherzhypertrophie und<br />
Aortendilatation, sowie <strong>die</strong> Ausbildung e<strong>in</strong>es Umgehungskreislaufs (Aa. thoracicae<br />
<strong>in</strong>ternae, Aa. <strong>in</strong>tercostales, Ae. epigastricae)<br />
Kl<strong>in</strong>ik der <strong>in</strong>fantilen Form: Die K<strong>in</strong>der s<strong>in</strong>d bei Geburt typischerweise "gesund" (und<br />
passieren oft auch unbemerkt <strong>die</strong> U2), da <strong>die</strong> Stenose durch den offenen Ductus arteriosus<br />
umgangen wird und auskultatorisch kaum etwas zu hören ist. Die Femoralispulse s<strong>in</strong>d<br />
allerd<strong>in</strong>gs häufig schon abgeschwächt und ihre Palpation ist <strong>die</strong> wichtigste diagnostische<br />
Maßnahme! Nach etwa 10 bis 14 Tagen entwickeln <strong>die</strong> K<strong>in</strong>der durch den Verschluß des<br />
Ductus arteriosus unspezifische Symptome der L<strong>in</strong>ksherz<strong>in</strong>suffizienz wie Tachypnoe,<br />
Gewichtszunahme (kaum sicht- oder hörbare Ödeme) und Symptome der peripheren<br />
M<strong>in</strong>derperfusion wie Oligurie/Anurie, Tr<strong>in</strong>kschwäche, Verlängerung der<br />
Rekapillarisierungszeit, kühle untere Extremitäten. Die K<strong>in</strong>der können dann sehr rasch am -<br />
im Grunde vermeidbaren - Herzversagen sterben. In <strong>die</strong>sem Stadium erkannte K<strong>in</strong>der müssen<br />
sofort notfallmässig behandelt werden, um sie zu retten.<br />
Hypoplastisches L<strong>in</strong>ksherzsyndrom<br />
hypoplastic left heart syndrome<br />
Makro: Hypotrophie des l<strong>in</strong>ken Herzens, defekte Mitral- und Aortenklappe<br />
Totale Lungenfehlmündung (TAPVR)<br />
total anomalous pulmonary venous return (TAPVR)<br />
Makro: Die Pulmonalvenen erreichen nicht das l<strong>in</strong>ke Atrium, sondern <strong>die</strong> Portalvene<br />
(Pulmonalvene -> Portalvene -> Leber -> V. cava <strong>in</strong>ferior -> rechter Vorhof -> Foramen<br />
ovale und Ductus Botalli -> Körperkreislauf -> Lunge) oder den S<strong>in</strong>us coronarius.<br />
EBSTEIN-Anomalie<br />
Makro: Atrialisierter Ventrikel (tiefsitzende Trikuspidalklappen), Trikuspidaldefekt.<br />
60
Erworbene Herzfehler<br />
Erworbene Aortenstenose<br />
Ät.: Degenerativ, rheumatisch<br />
Makro: Die Taschenklappen s<strong>in</strong>d plump verdickt, verkalkt und fusioniert. Die<br />
Querschnittsfläche ist verkle<strong>in</strong>ert (< 2,5 cm²).<br />
Kl<strong>in</strong>ik: Leistungsm<strong>in</strong>derung, Belastungsdyspnoe, Synkopen, Schw<strong>in</strong>del.<br />
Kompl.: Bakterielle Endokarditis, KHK (konzentrische Druckhypertrophie des Myokards mit<br />
relativer Koronar<strong>in</strong>suffizienz), L<strong>in</strong>ksherz<strong>in</strong>suffizienz (-> Lungenstauung, Lungenödem),.<br />
Rheumatisch bed<strong>in</strong>gte Aortenstenose mit verdickten und verschmolzenen Klappen.<br />
Mitralstenose<br />
Kl<strong>in</strong>ik: Leistungsm<strong>in</strong>derung durch <strong>die</strong> diastolische Füllungsstörung mit Reduktion des<br />
Herzzeitvolumens (HZV), Belastungsdyspnoe, spät: Facies mitralis („rote Bäckchen“),<br />
periphere Zyanose, Zeichen der Rechtsherz<strong>in</strong>suffizienz, Tachyarrhythmia absoluta bei<br />
Vorhofflimmern.<br />
Kompl.: Vorhofdilatation mit Vorhofflimmern und evtl. Vorhofthrombose und Embolie,<br />
Rückstau <strong>in</strong> <strong>die</strong> Lunge (Lungenstauung, Lungenödem) und ggf. bis <strong>in</strong> den großen Kreislauf<br />
(pulmonale Hypertonie, Rechtsherzbelastung/Cor pulmonale, Rechtsherz<strong>in</strong>suffizienz),<br />
bakterielle Endokarditis.<br />
Mitralstenose mit verdickten Klappen, Autopsiepräparat.<br />
Herz<strong>in</strong>farkt<br />
myocardial <strong>in</strong>farction<br />
61
Ät.: Aufbrechen und/oder Thrombosierung e<strong>in</strong>er arteriosklerotischen Plaque <strong>in</strong> e<strong>in</strong>er<br />
Coronararterie, selten thrombembolischer Verschluß.<br />
Frischer Myokard<strong>in</strong>farkt<br />
Der Myokard<strong>in</strong>farkt muss m<strong>in</strong>d. 6 - 12 Stunden überlebt werden, bevor er morphologisch<br />
sichtbar wird!<br />
Mikro: Koagulationsnekrose, E<strong>in</strong>blutungen. Die Myozyten zeigen e<strong>in</strong>e verstärkte<br />
Eos<strong>in</strong>ophilie und Kontraktionsbanden quer durch <strong>die</strong> Herzmuskelfasern. Typische<br />
Zellparameter wie Querstreifung, Zellkerne und Zellgrenzen gehen verloren. Das Infarktareal<br />
wird von e<strong>in</strong>er Hyperämischen/hämorrhagischen Randzone begrenzt. Im Verlauf zunehmende<br />
leukozytäre Demarkation und Phagozytose des nekrotischen Gewebes, sowie E<strong>in</strong>wanderung<br />
von Fibroblasten mit Ausbildung e<strong>in</strong>es narbigen Ersatzgewebes.<br />
Makro: Lehmfarbene Abblassung mit hyperämischem/hämorrhagischem Randsaum.<br />
Kompl.: Herzwandruptur mit Perikardtamponade (i.d.R. zwischen dem 3. und 10. Tag),<br />
Herzwandaneurysma, Papillarmuskelnekrose mit Sehnenfadenabriß, Herzrhythmusstörungen,<br />
Re-Infarkt, Herz<strong>in</strong>suffizienz.<br />
Labor: Positives Tropon<strong>in</strong> T (Schnelltest!), EKG: Anstieg der T-Welle, dann der ST-Strecke.<br />
Akuter Myokard<strong>in</strong>farkt,<br />
H&E.<br />
Alter Myokard<strong>in</strong>farkt<br />
Myokard<strong>in</strong>farkt 7. Tag<br />
(Abräumphase),<br />
Sektionspräparat, H&E.<br />
62<br />
Akuter Myokard<strong>in</strong>farkt,<br />
Kontraktionsbanden- nekrosen,<br />
PTAH.<br />
Mikro: B<strong>in</strong>degewebige Narben, Fibrozyten mit z.T. großen ovalen Zellkernen.<br />
Kompensatorische Hypertrophie der umgebenden Myozyten. Gute Darstellung <strong>in</strong> der EVG-<br />
Färbung: Herzmuskel grau, Narbe violett.<br />
Makro: Fibrosiertes Areal mit Lipomatosis cordis.<br />
EKG: Negative Q-Zacke<br />
Endokarditis<br />
Entzündung der Herz<strong>in</strong>nenwand und Herzklappen.<br />
Infektiöse Endokarditis
<strong>in</strong>fective Endocarditis<br />
Ät.: Endothelschaden + Thrombozytenaggregate + Bakteriämie<br />
RF.: Kardial: Implantate, Herzfehler (-> Jet-Läsionen), Z.n. rheumatischer Endokarditis,<br />
Klappenfehler u.a.m., systemisch: Diabetes mellitus, Alkoholabusus, Leberzirrhose,<br />
Immundefizite, Hypertonus.<br />
Lok.: Meist s<strong>in</strong>d <strong>die</strong> mechanisch stärker belasteten Klappen des l<strong>in</strong>ken Herzens betroffen<br />
Endocarditis ulcero-polyposa<br />
Ät.: E<strong>in</strong>dr<strong>in</strong>gen von Bakterien (Pilzen) <strong>in</strong> <strong>die</strong> Blutbahn<br />
Erreger: Staphylococcus aureus, Streptokokken, Gonokokken, Enterokokken, Pilze<br />
Mikro: Fibr<strong>in</strong>, Plättchen, Bakterienkolonien, Immunzellen<br />
Makro: Große, rötliche, unregelmäßige, brüchige, ulzerierende, polypöse Vegetationen an den<br />
Klappen, Ausbreitungstendenz und Klappendestruktion, Splitterhämorrhagien an den Nägeln<br />
(septische Mikroembolien).<br />
Kompl.: Sehnenfadenabriß, Klappen<strong>in</strong>suffizienz, septische Embolie, z.B. <strong>in</strong> Herz, Niere und<br />
Gehirn (Metastatische Herdenzephalitis), mykotisches Aneurysma (metastatische<br />
Absiedelung -> Zerstörung der Gefäßwand -> Aussackung), Immunkomplexvaskultis (Niere:<br />
LÖHLEIN-Herdnephritis, Haut: OSLER-Knötchen).<br />
Kl<strong>in</strong>ik: Fieber, kutane und konjunktivale petechiale Blutungen, Janeway-Läsionen<br />
(palmare/plantare <strong>in</strong>dolente makulöse Hautläsionen), schmerzhafte OSLER-Knötchen<br />
palmar/plantar oder an den F<strong>in</strong>gerkuppen. Mikroembolien an den Akren oder auch subungual<br />
(Splitterhämorrhagien). Pathologisches Herzgeräusch (nicht selten das erste Symptom!). Im<br />
Verlauf Symptome durch Klappen<strong>in</strong>suffizienz, Sehnenfadenabriß, septische Komplikationen.<br />
Prg.: Abh. von der Größe der Vegetationen und dem Erreger (Streptokokken günstiger,<br />
Enterokokken ungünstiger, Staphylokokken noch ungünstiger).<br />
Endocarditis lenta<br />
Erreger: Streptococcus viridans-Gruppe (Zahnschäden, Parodontitis!), Enterokokken,<br />
Cardiobacterium hom<strong>in</strong>is<br />
RF: Ansiedelung auf vorgeschädigten Herzklappen<br />
Verlauf: oft subkl<strong>in</strong>isch, da Erreger weniger virulent<br />
Morph.: ähnlich der akuten Form<br />
63
Subakute Endokarditis durch Haemophilus para<strong>in</strong>fluenzae.<br />
Isolierte Rechtsherzendokarditis<br />
Ät.: Häufig bei i.v.-Drogenabusus<br />
Nicht-<strong>in</strong>fektiöse Endokarditis<br />
non-<strong>in</strong>fective Endocarditis<br />
Endocarditis verrucosa simplex<br />
non-bacterial thrombotic endocarditis<br />
Syn.: Nicht-bakterielle thrombotische Endocarditis (NBTE), Endocarditis marantica<br />
Ät.: Chronische, aufzehrende Erkrankungen, Hyperkoagulabilität, DIC, Schock,<br />
paraneoplastisch.<br />
Makro: kle<strong>in</strong>e (meist < 5 mm), rosa, wärzchenförmige Vegetationen an den<br />
Schließungsrändern der Aorten- und Mitralklappe.<br />
Endocarditis verrucosa rheumatica<br />
Ät.: Rheumatisches Fieber nach Infekt mit ß-hämolysierenden Streptokokken (Ang<strong>in</strong>a<br />
tonsillaris, Impetigo)<br />
Makro: 1 - 3 mm kle<strong>in</strong>e, entlang des Klappenschließungsrandes fest haftende Wärzchen,<br />
ASCHOFF-Knötchen, immer Pankarditis.<br />
Kompl.: Klappenvitium, z.B. Mitralklappen<strong>in</strong>suffizienz<br />
Rheumatische Herzerkrankung mit Verdickung der Mitralklappe, der Chordae tend<strong>in</strong>eae und<br />
Myokardhypertrophie, Autopsiepräparat.<br />
64
Endokarditis LIBMANN-SACKS<br />
Libman-Sacks endocarditis<br />
Ät.: Systemischer Lupus erythematodes (SLE)<br />
Makro: Flache, blasse, spreitende Vegetationen auf Klappen, Endokard und Chordae<br />
tend<strong>in</strong>eae.<br />
Myokarditis<br />
Infektiöse Myokarditis<br />
Bakterielle Myokarditis<br />
Mikro: Zentral Bakterienkolonien <strong>in</strong> der Kapillare umsäumt von Immunozyten.<br />
Makro: Kle<strong>in</strong>e, gelbe, punktförmige Mikroabszesse.<br />
Virale Myokarditis<br />
Ät.: Coxsackie-, ECHO-, Adenoviren, Influenzaviren<br />
Pathogenese: Herzmuskelnekrose durch Virus und T-Zell-vermittelte Immunreaktion.<br />
Mikro: Interstitielles lymphozytäres Infiltrat (kle<strong>in</strong>e blaue Zellen), kaum Nekrosen.<br />
Virale Myokarditis bei Patient mit plötzlichem kongestiven<br />
Herzversagen, Autopsiepräparat, H&E.<br />
Parasitäre Myokarditis<br />
Ät.: Trypanosoma cruzi (Protozoon, CHAGAS-Krankheit)<br />
Begleitmyokarditis<br />
65<br />
idem.<br />
2-3 Wochen nach Infektion (Tonsillitis, Tbc, Diphterie), der betreffende Erreger ist nicht<br />
nachweisbar.<br />
Immunpathologische Myokarditis
Ät.: Rheumatisches Fieber, <strong>in</strong>fektallergisch, i.R. systemischer Viruserkrankungen.<br />
Mikro: Granulomatöse Entzündung, ASCHOFF Knötchen perivasal (ASCHOFF Riesenzellen:<br />
Große, e<strong>in</strong>- oder mehrkernige Zellen mit prom<strong>in</strong>enten Nukleolen), ANITSCHKOW Myozyten:<br />
Lange dünne Zelle mit elongiertem Kern.<br />
DRESSLER-Myokarditis<br />
Syn.: Postmyokard<strong>in</strong>farkt-Syndrom<br />
Ät.: Wahrsche<strong>in</strong>lich Autoimmunreaktion durch Freisetzung von Antigen.<br />
Kl<strong>in</strong>ik: Tage bis Wochen nach Infarkt Fieber, Brustschmerzen, abakterielle Myokarditis,<br />
Perikarditis und Pleuritis.<br />
SF: Post-Kardiotomie-Syndrom<br />
Perikarditis<br />
pericarditis<br />
Seröse Perikarditis<br />
serous pericarditis<br />
Mikro: Kaum Entzündung, ke<strong>in</strong> Fibr<strong>in</strong>, wenige Immunzellen<br />
Makro: Seröses Exsudat<br />
Fibr<strong>in</strong>öse Perikarditis<br />
fibr<strong>in</strong>ous pericarditis<br />
Ät.: Urämie, Myokard<strong>in</strong>farkt, akute rheumatische Carditis<br />
Mikro: Fibr<strong>in</strong>, Entzündung<br />
Makro: Fibr<strong>in</strong>stränge von Epi- zu Perikard, Epikard rauh und trüb, bread-and-butter-<br />
Phänomen<br />
Hämorrhagische Perikarditis<br />
hemorrhagic pericarditis<br />
Wie fibr<strong>in</strong>öse Perikarditis mit E<strong>in</strong>blutung.<br />
Purulente Perikarditis<br />
purulent pericarditis<br />
66
Mikro: Massenhaft Granulozyten, ggf. Bakterien<br />
Makro: Eitrige, gelbliche Flüssigkeit im Perikard<br />
Perikardtamponade<br />
hemopericardium<br />
Syn.: Hämopericardium<br />
Ät.: Transmuraler Herz<strong>in</strong>farkt, perforiertes Herzwandaneurysma, Aortendissektion.<br />
Makro: Das Perikard ist mit Blut gefüllt.<br />
Kl<strong>in</strong>ik: Abruptes Herzversagen im obstruktiven Schock.<br />
Myokard-Hypertrophie<br />
Zunahme der Herzmuskelmasse durch Zunahme der Zellgröße und der kontraktilen Elemente.<br />
Das kritische Herzgewicht beträgt abhängig von der Koronarreserve etwa 500 g.<br />
Konzentrische Myokardhypertrophie<br />
Hypertrophie mit konstant bleibendem Herz<strong>in</strong>nenvolumen.<br />
Ät.: Druckbelastung<br />
Makro: Das Myokard ist verdickt (normal 8-11mm 1cm unterhalb der Klappenebene), das<br />
Volumen verm<strong>in</strong>dert, im Querschnitt ähnelt das Herz e<strong>in</strong>em gotischen Bogen.<br />
Kompl.: Erreichen des kritischen Herzgewichts -> Ischämie des Herzmuskels<br />
Exzentrische Myokardhypertrophie<br />
Muskelhypertrophie mit Zunahme des Herz<strong>in</strong>nenvolumens.<br />
Ät.: Volumenbelastung<br />
Makro: Das Myokard ist verdickt, alle 4 Kammern s<strong>in</strong>d dilatiert, das Herz ist globoid<br />
abgerundet und ähnelt e<strong>in</strong>em römischen Bogen. Die Konsistenz ist weich und gummiartig.<br />
Kompl.: Gefügedilatation -> Herz<strong>in</strong>suffizienz<br />
67
Kardiomyopathie mit globoider Dilatation des l<strong>in</strong>ken Ventrikels, Wandverdickung und<br />
Endokardfibrose, Autopsiepräparat.<br />
Cor pulmonale, chronisch<br />
Hypertrophie des rechten Herzens<br />
Ät.:<br />
• Hyperk<strong>in</strong>etisch: kardialer L<strong>in</strong>ks-Rechts-Shunt -> Volumenbelastung des rechten<br />
Herzens<br />
• Präkapillär-vasooklusiv: bei morphologischer oder funktioneller Verkle<strong>in</strong>erung der<br />
Lungenstrombahn: Lungenfibrose, COPD (Euler-Liljestrand-Reflex), primäre<br />
pulmonale Hypertonie, rezidivierende Lungenembolien u.a.m. -> Druckbelastung des<br />
rechten Herzens.<br />
• Passiv postkapillär: Mitralstenose, chronische L<strong>in</strong>ksherz<strong>in</strong>suffizienz -><br />
Druckbelastung des rechten Herzens und Lungenstauung.<br />
Makro: Die Wand des rechten Ventrikels ist verdickt (normal s<strong>in</strong>d 2-4 mm Wandicke 1 cm<br />
unterhalb der Klappenebene).<br />
Kardiomyopathien<br />
Herzmuskelerkrankungen, <strong>die</strong> nicht durch mechanische Überlastung oder KHK verursacht<br />
s<strong>in</strong>d. Ausgeschlossen werden müssen: KHK, mechanische Herzbelastung (z.B.<br />
Aorteklappenstenose, Mitralklappen<strong>in</strong>suffizienz), arterielle Hypertonie und Myokarditis.<br />
Formen der Kardiomyopathie:<br />
• Dilatative (congestive) Kardiomyopathie DCM dilated cardiomyopathy<br />
• Hypertrophische Kardiomyopathie hypertrophic cardiomyopathy<br />
o Obstruktive Form (HOCM) - z.T. familiär (autosomal-dom<strong>in</strong>ant) mit Risiko<br />
des plötzlichen Herztodes. Das hypertrophierte Kammerseptum formt e<strong>in</strong>en<br />
Muskelwulst, der <strong>in</strong> der Systole den aortalen Ausflußtrakt verengt.<br />
o Nicht-obstruktive Form (HNCM)<br />
• Restriktive Kardiomyopathie (RCM) restrictive cardiomyopathy<br />
• Arrythmogene rechtsventrikuläre Kardiomyopathie (ARVCM)<br />
Tumoren des Herzens<br />
Rhabdomyom<br />
rhabdomyoma<br />
Primärer Herztumor, selten<br />
Makro: Große, solide, weiße Tumormasse.<br />
68
Atriales Myxom<br />
atrial myxoma<br />
Häufigster primärer Herztumor, benigne.<br />
Makro: Runder, ballförmiger, an der Herz<strong>in</strong>nenwand des Atrium, seltener des Ventrikels oder<br />
an e<strong>in</strong>er Klappe haftender Tumor. Dieser kann embolisieren oder den Blutfluß beh<strong>in</strong>dern.<br />
Mikro: Leeres, sehr zellarmes, myxoides Stroma mit sp<strong>in</strong>deligen Zellen.<br />
Metastasen<br />
metastases<br />
Makro: Blasse, weißliche Knoten<br />
5.2 Gefäße<br />
Degenerative Gefäßerkrankungen<br />
Atherosklerose<br />
atherosclerosis<br />
Ät.: Alterungsprozess, Sauerstoffradikale, Arterielle Hypertonie, Dyslipoprote<strong>in</strong>ämie,<br />
Rauchen, Diabetes mellitus, Hyperfibr<strong>in</strong>ogenämie, (Hyperhomocyste<strong>in</strong>ämie) u.a.m.<br />
Mikro: Quellungsnekrosen <strong>in</strong> der Media mit Verkalkungen, Detritus, Schaumzellen<br />
(lipidbeladene Phagozyten) und sp<strong>in</strong>delförmigen Cholester<strong>in</strong>kristalle, Intimafibrose. Zunahme<br />
der Wanddicke mit Verkle<strong>in</strong>erung des Innenlumens (Stenose).<br />
Makro: Fatty streaks, Verkalkungen, Ulzeration, Thrombosierung.<br />
Häufige Organmanifestationen:<br />
• Koronare Herzkrankheit (KHK) - Kl<strong>in</strong>ik: Ang<strong>in</strong>a pectoris, Myokard<strong>in</strong>farkt.<br />
• Periphere arterielle Verschlusskrankheit (pAVK) - Kl<strong>in</strong>ik: Claudicatio <strong>in</strong>termittens<br />
(„Schaufensterkrankheit“), Ulcus cruris arteriosum. Kl<strong>in</strong>ische Sta<strong>die</strong>ne<strong>in</strong>teilung nach<br />
Fonta<strong>in</strong>e-Ratschow: 1) Ke<strong>in</strong>e Symptome, 2) Ischämiesschmerz bei Gehstrecke a) ><br />
200m, b) < 200m, 3) Ruheschmerz, 4) Nekrosen.<br />
• Zerebrale Mikroangiopathie oder Stenosen der h<strong>in</strong>versorgenden Arterien - Kl<strong>in</strong>ik:<br />
TIA, RIND, PRIND, apoplektischer Insult, SAE, vaskuläre Demenz.<br />
• Carotisstenose - Kl<strong>in</strong>ik: Asymptomatisch oder Symptome e<strong>in</strong>er zerebralen<br />
M<strong>in</strong>derperfusion, Emboliequelle.<br />
• Nierenarterienstenose - Kl<strong>in</strong>ik: Sekundärer arterieller Hypertonus.<br />
69
• Proximale Subclaviastenose - Kl<strong>in</strong>ik: Subclavian-Steal-Phänomen (Versorgung des<br />
gleichseitigen Armes retrograd über <strong>die</strong> gleichseitige A. vertebralis durch Flußumkehr<br />
aus dem Hirnkreislauf, letzlich also Versorgung über <strong>die</strong> kontralaterale<br />
Vertebralarterie). Symptome: Schw<strong>in</strong>del und Armparästhesien (DD: AMI) bei<br />
Armbelastung und Überkopfarbeiten.<br />
Atherosklose.<br />
Atherosklerose der Aorta.<br />
Arteriosklerose Typ MÖNCKEBERG<br />
Monckeberg's medial calcific sclerosis<br />
70<br />
Atherosklerotischer Plaque <strong>in</strong> der<br />
A. carotis,<br />
Endarteriektomiepräparat.<br />
Mikro: isolierte Verkalkung der Media v.a. muskulärer Arterien, Kalkspangen<br />
("Gänsegurgelarterien"), das Endothel bleibt <strong>in</strong>takt!<br />
Idiopathische Medianekrose ERDHEIM-GSELL<br />
Ät.: Z.B. MARFAN-Syndrom<br />
Mikro: Degeneration der Media elastischer Arterien mit Bildung von Pseudozysten.<br />
Kompl.: Aortendissektion<br />
Varikosis<br />
Primäre Varikosis
Syn.: Krampfadern<br />
Ät./RF: B<strong>in</strong>degewebsschwäche, Klappendefekte, Langes Stehen, Adipositas,<br />
Schwangerschaft.<br />
Path.: Degeneration und Aussackung der epifaszialen oberflächlichen Venen.<br />
Makro: Die Venen s<strong>in</strong>d dilatiert und geschlängelt.<br />
Formen:<br />
• Stammvarikose - V. saphena magna, V. saphena parva<br />
• Seitenastvarikose - Z.B. V. accessoria lateralis<br />
• Perforantenvarikose - DODD, BOYD, COCKETT,...<br />
• Retikulär- und Besenreiservarikose<br />
Kl<strong>in</strong>ik: Schweregefühl, Ödeme bes. abends, dumpfe Schmerzen, Wadenkrämpfe, Zeichen der<br />
chronisch venösen Insuffizienz.<br />
Kompl.: Thrombose, Ulcera crurum venosum bei chronisch venöser Insuffizienz.<br />
Sekundäre Varicosis<br />
Degeneration epifaszialer Venen im Rahmen e<strong>in</strong>es posthrombotischen Syndroms.<br />
Primäre Vaskulitis<br />
Panarteriitis nodosa<br />
Mikro: Proliferation der Intima und fibr<strong>in</strong>oide Nekrose<br />
Makro: Hauptsächlich <strong>die</strong> kle<strong>in</strong>en bis mittelgroßen Arterien s<strong>in</strong>d betroffen. Es kommt zur<br />
Ausbildung perlschnurartig angeordneter kle<strong>in</strong>er Knötchen<br />
D.: Muskelbiopsie<br />
Webl<strong>in</strong>k: DermIS - Panarteriitis nodosa<br />
Riesenzellarteriitiden<br />
Arteriitis temporalis (HORTON)<br />
Erstmanifestation mit etwa 60 Jahren.<br />
Mikro: Endothelproliferation, Zerstörung der Elastica <strong>in</strong>terna, Auftreten mehrkerniger<br />
Riesenzellen.<br />
Makro: Schwellung der A. temporalis.<br />
71
Kl<strong>in</strong>ik: Schmerzhafte Schwellung der Temporalarterie, Schläfenkopfschmerz, Kauschmerzen,<br />
Sehstörungen bis h<strong>in</strong> zur Erbl<strong>in</strong>dung, BSG-Beschleunigung.<br />
Webl<strong>in</strong>k: DermIS - Arteriitis temporalis<br />
TAKAYASU-Arteriitis<br />
pulseless disease<br />
Betrifft eher junge Frauen<br />
Mikro: Unspezifische Entzündung der Media, Riesenzellen<br />
Makro: Aorta oder Pulmonalarterie s<strong>in</strong>d betroffen<br />
Thrombangiitis obliterans<br />
Syn.: Morbus WINIWARTER-BUERGER<br />
Ät.: Disposition + Rauchen<br />
Makro: Befall der mittleren und kle<strong>in</strong>en Extremitätengefäße, perivasale Entzündung<br />
Kl<strong>in</strong>ik: pAVK-Beschwerden, Ulzera, Amputation<br />
Nekrotisierende Vaskulitis<br />
Vorkommen z.B. bei:<br />
• Morbus WEGENER<br />
• Panarteriitis nodosa<br />
• CHURG-STRAUSS-Syndrom<br />
Kl<strong>in</strong>ik: Multiorganerkrankung, Purpura, Nekrosen.<br />
Sekundäre Vaskulitis<br />
Vasculitis allergica<br />
Immunkomplexvaskulitis<br />
Ät./Pg.: Typ III-Reaktion: Lösliche bakterielle, virale, Autoantigene oder Medikamente -><br />
Bildung von zirkulierenden Immunkomplexen -> Ablagerung <strong>in</strong> Gefäßen -><br />
Entzündungsreaktion.<br />
Kl<strong>in</strong>ik: Palpable Purpura, hämorrhagische Blasen, dissem<strong>in</strong>ierte konfluierende Nekrosen,<br />
Ulcera.<br />
Webl<strong>in</strong>ks: DermIS - Vasculitis allergica<br />
72
Aneurysma<br />
Aneurysmen s<strong>in</strong>d Aussackungen arterieller Gefäße (<strong>die</strong> Gefäßerweiterungen bei venösen<br />
Gefäßen heißen Ektasien).<br />
Aneurysma verum<br />
Morph.: Es s<strong>in</strong>d alle Wandschichten betroffen, <strong>die</strong> Aussackung kann fusiforme<br />
(sp<strong>in</strong>delförmig) oder sacciforme (sackförmig) se<strong>in</strong>.<br />
Beispiele:<br />
• Aortenaneurysma - Kompl.: Ruptur, Embolie, Harnleiterstauung, aorto-duodenale<br />
Fistel.<br />
• Hirnbasisaneurysma - Kompl.: Subarachnoidalblutung<br />
Aneurysma spurium<br />
Syn.: Falsches Aneurysma<br />
Durch Verletzung e<strong>in</strong>er Arterie bildet sich paravasal e<strong>in</strong> Hämatom, das organisiert wird und<br />
e<strong>in</strong>en Hohlraum formt, der schließlich mit Endothel ausgekleidet wird.<br />
Akute Aortendissektion<br />
Syn.: Aneurysma dissecans (nicht ganz treffend)<br />
Ät.: Atherosklerose, MARFAN-Syndrom, EHLERS-DANLOS-Syndrom, Zystische<br />
Medianekrose ERDHEIM-GSELL oder Mesaortitis syphilitica bei der Lues<br />
Lok: Meist als (thorakale) Aortendissektion<br />
Morph.: Endothelriss (entry) mit Ausbildung e<strong>in</strong>es zweiten Lumens zwischen Endothel und<br />
Media oder Media und Adventitia. Evtl. f<strong>in</strong>det das falsche Lumen durch e<strong>in</strong>en zweiten Riß<br />
(re-entry) wieder e<strong>in</strong>en Anschluß an das Gefäßlumen.<br />
E<strong>in</strong>teilung nach Stanford:<br />
• Typ A: Lokalisation des entry an der Aorta aszendens<br />
• Typ B: Lokalisation des entry am Aortenbogen oder Aorta deszendens<br />
Kl<strong>in</strong>ik: Schlagartig beg<strong>in</strong>nendes thorakales Schmerzereignis, "messerstichartig"<br />
Kompl: Koronarkompression, Perikardtamponade, Hämatothorax, Verblutung.<br />
Prg.: Hohe Letalität (30 - 40 % <strong>in</strong> den ersten 24 Stunden, mehr als 1 % pro Stunde, weitere 30<br />
- 40 % versterben <strong>in</strong> den folgenden Tagen und Wochen, Überleben: 10 - 20 %)! Wegen der<br />
Seltenheit im Vergleich zu anderen häufigen Differentialdiagnosen (<strong>in</strong>stabile Ang<strong>in</strong>a pectoris,<br />
BWS-Syndrom) häufig Therapieverzögerung. E<strong>in</strong>fache Diagnose: CT.<br />
73
Thorakale Aortendissktion ohne H<strong>in</strong>weis auf e<strong>in</strong><br />
Marfan-Syndrom, OP-Präparat,<br />
Viktoriablau/H&E.<br />
Thrombose<br />
Intravitale Blutger<strong>in</strong>nung <strong>in</strong> e<strong>in</strong>em Gefäß oder e<strong>in</strong>er Herzhöhle.<br />
74<br />
Idem, fokale myxoide Degeneration wie<br />
bei zystischer Medianekrose, H&E.<br />
Ep.: Inzidenz der TVT: 2-3/<strong>1.</strong>000/a, dritthäufigste, akute kardiovaskuläre Erkrankung nach<br />
Herz<strong>in</strong>farkt und Schlaganfall.<br />
Ät.: VIRCHOW-Trias:<br />
• Gestörte Hämodynamik (z.B. bei Varikosis, Immobilisation, Vorhofflimmern)<br />
• Endothelalteration<br />
• Ger<strong>in</strong>nungsstörungen (z.B. Hyperkoagulabilität)<br />
RF.: Hüft-, Becken-, Be<strong>in</strong>frakturen, Hüft-, Knieersatz, größere chirurgische E<strong>in</strong>griffe,<br />
größerere Traumata, Rückenmarksverletzungen, Arthroskopie, Malignome, pulmonale oder<br />
kardiale E<strong>in</strong>flussstauung, Hormonersatztherapie (HRT), orale Kontrazeptiva, Paresen nach<br />
Schlaganfall, Postpartalperiode, Z.n. nach Thombembolie, Thrombophilie (Bsp.: Faktor-V-<br />
Leiden-Mutation, AT III-Mangel, Prote<strong>in</strong> C- oder S-Mangel, APC-Resistenz,<br />
Hyperhomocyste<strong>in</strong>ämie, Antiphospholipid-Antikörper, persistierende Faktor-V-Erhöhung),<br />
Immobilisierung, Alter, Laparoskopie, Adipositas, prä partum, Varikosis, Rauchen.<br />
Formen:<br />
SF:<br />
• Herz: Vorhofthrombus meist im l<strong>in</strong>ken Vorhof (Herzohr) bei Vorhofflimmern<br />
• Gefäße:<br />
o Thrombophlebitis - Entzündung und Thrombose oberflächlicher Venen.<br />
o Phlebothrombose - Tiefe-Venen-Thrombose (TVT), meist <strong>in</strong> den Be<strong>in</strong>- oder<br />
Beckenvenen.<br />
o Phlegmasia caerulea dolens - Plötzlicher Verschluss aller Venen e<strong>in</strong>er<br />
Extremität.<br />
• S<strong>in</strong>usvenenthrombose (SVT) - Ät.: Eitrige HNO-Infekte, Hyperkoagulabilität,<br />
Schwangerschaft. Kl<strong>in</strong>ik: Kopfschmerzen, neurologisch-psychiatrische Störungen,<br />
faziale Stauungszeichen, Hirndruckzeichen.
• Paget-von-Schroetter-Syndrom - Vena axillaris- oder subclavia-Thrombose. Ät.:<br />
Armbelastung (Überkopfarbeiten, ruckartige Bewegungen) -> Endothelläsion -><br />
lokale Thrombosierung.<br />
• LEMIERRE-Syndrom - Thrombose der V. jugularis, assoziiert mit Fusobacterium<br />
necrophorum (HNO-Infekte, bes. Peritonsillarabszesse).<br />
Pg. der Gefäßthrombose: Beg<strong>in</strong>n meist an den Taschenklappen und appositionelles<br />
Thrombuswachstum nach unten (descen<strong>die</strong>rend) oder oben (aszen<strong>die</strong>rend).<br />
Kl<strong>in</strong>ik bei symptomatischer TVT: Ziehende Schmerzen im ganzen Be<strong>in</strong>, oft nachlassend <strong>in</strong><br />
Horizontallage, ziehender muskelkaterartiger Schmerz <strong>in</strong> der Wade, Schweregefühl des<br />
Be<strong>in</strong>s. Die Extremität ist ödematös geschwollen, warm, rot-livide verfärbt (Zyanose) und<br />
glänzend, oft Thrombophlebitis auf dem Fußrücken (PRATT-Warnvenen). Kl<strong>in</strong>ische Zeichen:<br />
Plantarschmerzen beim Auftreten (PAYR), Wadenschmerz bei Druck (LOWENBERG),<br />
Wadenschmerz bei Dorsalextension des Fußes (HOMAN), Schmerz entlang der tiefen Venen<br />
(MEYER), sichtbare dilatierte Kollateralvenen (PRATT).<br />
Kompl.: Thrombusabriss und Embolisation <strong>in</strong> <strong>die</strong> Lunge (TVT) oder das Gehirn u.a. Organe<br />
(Vorhofthrombembolie oder bei gekreuzter TVT-Embolie), sekundär: B<strong>in</strong>degewebiger<br />
Umbau mit Rekanalisation und Zerstörung der Venenklappen und folgendem<br />
postthrombotischen Syndrom (PTS, chronisch venöse Insuffizienz) mit Stauungsdermatitis<br />
und Ulcus cruris venosum.<br />
Thrombophlebitis<br />
Entzündung/Thrombosierung epifaszialer Venenabschnitte.<br />
Ät.: Stase, Trauma, Thrombophilie, Paraneoplasie, idiopathisch, Vaskulitis, Kollagenose<br />
(Phlebitis saltans!), i.v. Injektionen, Venenkatheter, <strong>in</strong>fektiös.<br />
Kl<strong>in</strong>ik: Klassische Entzündungszeichen.<br />
Abscheidungsthrombus<br />
E<strong>in</strong> Abscheidungsthrombus entsteht nur bei Restzirkulation.<br />
Morph.: Geriffelt-geschichteter grauer Thrombus (grau-rot)<br />
Ger<strong>in</strong>nungsthrombus<br />
Entstehung bei Gefäßverschluß (geronnene Blutsäule).<br />
Morph.: Roter Thrombus (dunkelrot)<br />
Embolie<br />
Hämatogene Verschleppung von Material <strong>in</strong> e<strong>in</strong> anderes Organ<br />
Arterielle Thrombembolie<br />
75
Ursprung ist <strong>in</strong> 80 % der Fälle das l<strong>in</strong>ke Herz, <strong>in</strong> 20 % s<strong>in</strong>d es Arterien<br />
Venöse Thrombembolie<br />
Ursprung tiefe Be<strong>in</strong>-, Becken-, Halsvenen<br />
Formen der Embolie:<br />
• Zentrale fulm<strong>in</strong>ante Lungenembolie durch Verlegung der Lungenstrombahn<br />
• Periphere Lungenembolie<br />
• Paradoxe/gekreuzte Lungenembolie (der Thrombembolus gelangt über das Foramen<br />
ovale <strong>in</strong> den Körperkreislauf)<br />
Fettembolie<br />
Ät.: Knochenbrüche, Polytrauma, schwere Weichteilverletzungen.<br />
Die Fettembolie endet tödlich, wenn mehr als 30 % der Lungenkapillaren verschlossen s<strong>in</strong>d<br />
(zentrale Fettembolie). Z.T. passieren <strong>die</strong> Fetttröpfchen auch <strong>die</strong> Lunge und landen <strong>in</strong> Gehirn<br />
(Purpura cerebri), Herz, Niere u.a. Organen, wo sie Gefäße verstopfen und pertechiale<br />
Blutungen hervorrufen.<br />
Fruchtwasserembolie<br />
E<strong>in</strong>dr<strong>in</strong>gen von Fruchtwasser <strong>in</strong> eröffnete maternale venöse Gefäße bei starken Presswehen<br />
unter der Geburt.<br />
Luftembolie<br />
Venöse Luftembolie:<br />
Ät.: Lufte<strong>in</strong>tritt (> 30 ml) <strong>in</strong> <strong>die</strong> venöse Strombahn, z.B. über e<strong>in</strong>en zentralen Venenkatheter,<br />
bei Operationen an den Lebervenen oder bei Beatmung Frühgeborener.<br />
Pg.: Bildung von Blutschaum im Herzen mit Rechtsherzversagen.<br />
Arterielle Luftembolie: Hier können schon wenige Milliliter tödlich se<strong>in</strong> (Gehirn).<br />
Gasembolie<br />
Syn.: Caisson Krankheit, Taucherkrankheit<br />
Ät.: schnelles Auftauchen führt zum äußeren Druckabfall und Aufschäumen des im Blut<br />
gelösten Stickstoffs (analog wie beim Öffnen e<strong>in</strong>er Sprudelflasche) -> Gasembolie.<br />
Knochenmarksembolie<br />
Ät.: Reanimation, Trauma, Frakturen/Ostosynthese.<br />
Tumorembolie<br />
76
Hämatogene Streuung von Tumorzellen und Arrest <strong>in</strong> kle<strong>in</strong>en Gefäßen/Kapillaren.<br />
Fremdkörperembolien<br />
Ät.: i.v.-Drogenkonsum, Dialyse, Herzklappen<br />
Bakterielle Embolie<br />
Septikopyämie, Ausschwemmung bakterieller Mikrothromben<br />
Chronisch venöse Insuffizienz (CVI)<br />
Ke<strong>in</strong>e Krankheitsentität, sondern Syndrom bei verschiedenen venösen Grunderkrankungen.<br />
Manifestationen abhängig vom Schweregrad:<br />
• Corona phlebectatica paraplantaris, Phlebödem<br />
• Siderose (Purpura jaune d'ocre), Stauungsdermatitis, Dermatolipo(fascio)sklerose,<br />
Atrophie blanche<br />
• Ulcus cruris venosum, arthrogenes Stauungssyndrom<br />
Ulcus cruris<br />
Siehe im Kapitel Haut.<br />
Hämangiom<br />
Syn.: Blutschwamm<br />
Benigne Gefäßfehlbildung<br />
Formen:<br />
• Kapilläres Hämangiom<br />
• Kavernöses Hämangiom<br />
• Trauben- bzw. beerenförmiges Hämangiom<br />
• Sklerosierendes Hämangiom<br />
• Haemangioma planotuberosum<br />
Kapilläres Hämangiom der<br />
Haut, Hautbiopsie, H&E.<br />
idem, stärkere<br />
Vergrößerung<br />
77<br />
Kavernöses Hämangiom der<br />
Leber, Resektat, H&E.
Haut, Hautbiopsie, H&E. Vergrößerung<br />
Webl<strong>in</strong>ks: DermIS - Hämangiom<br />
5.3 Mediast<strong>in</strong>um<br />
Mediast<strong>in</strong>itis<br />
Entzündung des Mittelfellraums.<br />
Tumoren<br />
• Morbus Hodgk<strong>in</strong> - Tumor des lymphatischen Gewebes<br />
• NHL - Tumor des lymphatischen Gewebes<br />
• Thymom - Assoziiert mit Myasthenia gravis<br />
• Thymuskarz<strong>in</strong>om<br />
• Teratom - Keimzelltumor<br />
• Sem<strong>in</strong>om - Keimzelltumor<br />
6. Respiratorisches System<br />
6.1 Obere Atemwege<br />
Nase und NNH<br />
Rh<strong>in</strong>itis<br />
• Allergisch (Eos<strong>in</strong>ophile)<br />
o Saisonal<br />
o Nicht-saisonal<br />
• Nicht-allergisch (ke<strong>in</strong>e Eos<strong>in</strong>ophile)<br />
S<strong>in</strong>usitis<br />
• Akut < 1 Monat<br />
• Subakut 1 bis 4 Monate<br />
• Chronisch > 4 Monate<br />
Inflammatorischer Polyp<br />
Nasenausstrich: Eos<strong>in</strong>ophile, Lymphozyten, Plasmazellen, lockeres wasserreiches Gewebe.<br />
78
Juveniles Nasenrachenfibrom<br />
Benigner Tumor des Nasenrachenraums<br />
Ep.: Schulk<strong>in</strong>der, Jugendliche, junge Erwachsene<br />
Mikro.: Blutgefäßreich, fibromatös<br />
Metaplasie<br />
Histologie:<br />
• Nasenraum, Nasopharynx, obere 3/4 der Tonsilla pharyngea, Larynx -<br />
Zyl<strong>in</strong>derflimmerepithel<br />
• Mundhöhle, unterer Pol der Tonsilla pharyngea, Oro-, Hypopharynx, Stimmlippen -<br />
mehrschichtiges Plattenepithel<br />
Plattenepithelmetaplasie:<br />
Differenzierungsumschlag von Zyl<strong>in</strong>derflimmerepithel zu mehrschichtigem Plattenepithel im<br />
Nasenraum als Reaktion auf versch. Noxen (zB. Zigarettenrauch), Entzündungszellen,<br />
Präkanzerose (Plattenepithelkarz<strong>in</strong>om).<br />
Zwischenstufe Transitionalzellepithel = nicht malignes, proliferierendes Epithel (gibt es<br />
auch <strong>in</strong> der Harnblase)<br />
Typen:<br />
• Exophytisches Transitionalzell-Papillom<br />
• Invertiertes Transitionalzell-Papillom (Abheben der Schleimhaut, Neutrophile<br />
zwischen den Transitionalzellen; 4 % der nasalen Neoplasien, Ät. HPV 11 ?, 40 - 60<br />
Lj., Männer 3 - 5 x häufiger betroffen, unilateral, zelluläre Atypien, 30 - 40 %<br />
rezidivieren nach Exzision)<br />
o Lokalisation: Laterale Nasenwand: In 10 - 15 % maligne Transformation zum<br />
Plattenepithelkarz<strong>in</strong>om<br />
o Lokalisation: Septum (fungiformes Papillom): Ke<strong>in</strong>e Entartung<br />
o Weitere Kompl.: Obstruktion, Blutung, rezidivierende S<strong>in</strong>usitis<br />
Invertiertes Papillom aus der Nase, Biopsat.<br />
Nasopharynxkarz<strong>in</strong>om<br />
79
Syn.: Lymphoepitheliom SCHMINCKE<br />
Ep.: Gehäuft <strong>in</strong> Asien, assoziiert mit HHV-4 (EBV) (kausal od. sekundär?)<br />
WHO-E<strong>in</strong>teilung:<br />
Typ EBV-Status<br />
1) Plattenepithel-Ca -<br />
2) Nichtverhornendendes Plattenepithel-Ca +<br />
3) Undifferenziertes Ca +<br />
Adenokarz<strong>in</strong>om der Nase oder NNH<br />
RF.: In > 2/3 d. F. Exposition mit Holzstaub von Harthölzern (Buche, Eiche): „Signaltumor“!<br />
Weiterh<strong>in</strong> Nickel, Z<strong>in</strong>kchromat. Expositionszeit 30 Jahre, Latenzzeit 40 Jahre.<br />
Lok.: Meist im Bereich der mittleren Nasenmuschel (stärkste Staubablagerung!)<br />
Verhalten: Lokal <strong>in</strong>filtrierend, langsam wachsend, selten Filiae, häufig Rezidive.<br />
Kl<strong>in</strong>ik: Warnsymptom blutige Rh<strong>in</strong>orrhoe!<br />
Waldeyer Rachenr<strong>in</strong>g<br />
Adenoide<br />
Syn.: „Polypen“, Hyperplasie der Tonsilla pharyngea<br />
Ep.: Kle<strong>in</strong>k<strong>in</strong>dalter<br />
Kl<strong>in</strong>ik: Rez. Mittelohrentzündungen, beh<strong>in</strong>derte Nasenatmung (Naselaufen, Mundatmung),<br />
Schlafstörungen mit tagsüber Hyperaktivität und Schulversagen.<br />
Tonsillitis<br />
Entzündung der Tonsilla(e) palat<strong>in</strong>a(e)<br />
Ät.: Streptokokken, Viren (Adeno-, Para<strong>in</strong>fluenza-, Enteroviren, HSV, EBV).<br />
Makro: Die Tonsillen s<strong>in</strong>d vergrößert, gerötet, bei bakt. Tonsillitis f<strong>in</strong>den sich Eiter-<br />
Stippchen.<br />
80
Kl<strong>in</strong>ik: Halsschmerzen, Schluckbeschwerden, Kopfschmerzen, Stimmveränderungen, Fieber<br />
> 38,3 °C.<br />
Kompl.: Poststreptokokken-Glomerulonephritis, Rheumatisches Fieber, Peritonsillarabszess,<br />
Pharyngitis, Dehydratation, Atemwegsobstruktion (kiss<strong>in</strong>g tonsills).<br />
Formen:<br />
• Reaktive follikuläre Hyperplasie - M<strong>in</strong>imalvariante der Tonsillitis (starke<br />
Vergrößerung -> „kiss<strong>in</strong>g tonsills“)<br />
• Kryptentonsillitis - Detritus, Neutrophile <strong>in</strong> den Krypten<br />
• Peritonsillitis/Peritonsillarabszess (QUINSY)<br />
o Auf umliegendes Gewebe übergreifende Tonsillitis<br />
o Asymmetrisch (e<strong>in</strong>e Seite stärker betroffen)<br />
o Symptome: Schmerzen mit Ausstrahlung <strong>in</strong>s Ohr, Fieber, Speichelfluß,<br />
Sprechsstörungen, Rötung und Schwellung des peritonsillären Gewebes,<br />
Tonsille nach unten medial disloziert, Uvula zeigt vom Herd weg,<br />
Sprachstörungen („heiße Kartoffel im Mund“), Kryptendebris.<br />
o DD: Malignom! I.d.R. ke<strong>in</strong> Fieber, ke<strong>in</strong>e Rötung<br />
Lymphome der Tonsillen<br />
Ep.: 9 - 15 % der tonsillären Malignome, Alters- und Geschlechterverteilung abh. v. Subtyp.<br />
Kl<strong>in</strong>ik: e<strong>in</strong>seitige schmerzlose Lymphknotenvergrößerung/Lymphadenopathie<br />
Ordnungsschema, <strong>in</strong> das sich alle Lymphome (z.T. schon am HE-Schnitt) mehr oder weniger<br />
e<strong>in</strong>ordnen lassen:<br />
• Morbus HODGKIN (Ursprung: B-Zelle)<br />
o Lymphozytenreich (wenige REED-STERNBERG-Zellen)<br />
o Lymphozytenarm (viele REED-STERNBERG-Zellen)<br />
o Nodulär sklerosierend<br />
o Mischtyp<br />
• NHL a) E<strong>in</strong>teilung nach Histologie <strong>in</strong><br />
o Follikuläres Lymphom - Zentroblastisch/zentrozytisch, Features:<br />
Pseudofollikel, ke<strong>in</strong>e Sternhimmelzellen, DD: Reaktive follikuläre Hyperplasie<br />
(echte Follikel, Sternhimmelzellen)<br />
o Diffuses Lymphom - Viele Typen, Differenzierung erfordert<br />
immunhistochemische Färbemethoden<br />
• NHL b) E<strong>in</strong>teilung nach T-/B-/0-Marker:<br />
Dignität Niedrigmaligne Intermediär Hochmaligne<br />
B-Zelle Kle<strong>in</strong>e, blaue Zellen Beide Große, helle Zellen<br />
81
T-Zelle Kle<strong>in</strong>e, blaue Zellen Beide Große, helle Zellen<br />
0-Zelle Kle<strong>in</strong>e, blaue Zellen Beide Große, helle Zellen<br />
Merkhilfe: Follikel bestehen aus e<strong>in</strong>em zentralen proliferationsfreudigen Keimzentrum<br />
(große, helle Zellen), das von kle<strong>in</strong>en, blauen, ausgereiften Zellen umsäumt wird.<br />
Kl<strong>in</strong>ischer H<strong>in</strong>weis: Bei e<strong>in</strong>em <strong>in</strong>termediären NHL kann e<strong>in</strong>e Chemotherapie e<strong>in</strong>en Zelltyp<br />
vollständig eradizieren, so dass vor und nach der Behandlung u. U. unterschiedliche<br />
pathologische Diagnosen gestellt werden.<br />
Diffuses großzelliges B-Zell-<br />
Lymphom der Tonsille, H&E.<br />
Idem, stärkere Vergrößerung,<br />
große helle Tumorzellen z.T.<br />
mit angedeuteten Radspeichen.<br />
Siehe auch den Abschnitt Maligne Lymphome.<br />
Plattenepithelkarz<strong>in</strong>om der Tonsille<br />
Merkhilfe: Tonsilläre 7!<br />
82<br />
Idem, Immunfärbung auf<br />
CD20 (B-Zellmarker).<br />
Ep.: 50-70 Lj., m:w = 4:1 bis 3:1, 70-90 % der Tonsillenmalignome s<strong>in</strong>d Plattenepithel-Ca.<br />
Ät.: Rauchen, Alkohol, HPV<br />
Kompl.: Halslymphknotenmetastasen <strong>in</strong> 60-70 % (15 % bds.), Fernmetastasen 7 %<br />
Hochdifferenziertes Plattenepithelkarz<strong>in</strong>om der Mundhöhle, Biopsie, H&E.
Mandibuläre Aplasie<br />
Ät.: Entwicklungsstörung im Bereich des <strong>1.</strong> Kiemenbogens mit komplexen Fehlbildungen.<br />
Ep.: 1:70.000<br />
Prg.: Nicht mit dem Leben vere<strong>in</strong>bar.<br />
Larynx<br />
Histologie des Larynx: Stimmbänder: Plattenepithel, Rest: Zyl<strong>in</strong>derflimmerepithel<br />
Sängerknötchen<br />
Makro: Bds. symmetrische kle<strong>in</strong>e Knötchen typischerweise am Übergang vom mittleren zum<br />
h<strong>in</strong>teren Drittel der Stimmbänder, „Sanduhrglottis“.<br />
Mikro: Plattenepithel, darunter fibr<strong>in</strong>oide Masse<br />
Stimmbandknötchen, H&E.<br />
Papillom<br />
Ät.: HPV<br />
idem.<br />
Mikro: Echte Papillen, d.h. von Epithel umkleidete, gefäßtragende B<strong>in</strong>degewebsstiele.<br />
Larynxkarz<strong>in</strong>om<br />
Ep.: 4-8/100.000 Neuerkrankungen pro Jahr, m:w = 5:1<br />
Ät.: Tabak, Alkohol, Asbest (Tabakrauch wirkt multiplikativ!), polyzyklische aromatische<br />
Kohlenwasserstoffe (PAH) wie Benzo(a)Pyren, GERD, HPV, Malnutrition, Immundefizienz<br />
Lok.: 20 % supraglottisch, 70 % glottisch, 10 % subglottisch<br />
Histologie: Fast immer Plattenepithelkarz<strong>in</strong>om<br />
Kl<strong>in</strong>ik: Heiserkeit, Räusperzwang, Husten, Halsschmerzen, Ohrenschmerzen,<br />
Fremdkörpergefühl im Hals, Regurgitation, Schluckbeschwerden, Atemstörungen, lautes<br />
Atemgeräusch, Mundgeruch, Gewichtsverlust.<br />
83
Plattenepithelkarz<strong>in</strong>om des Larnyx, H&E.<br />
WEGENER Granulomatose<br />
Ep.: 1:30.000<br />
Ät.: Unbekannt, systemischer autoimmunologischer Prozess<br />
Pathogenese: Granulombildung und nekrotisierende Vaskulitis, Trias:<br />
• Nekrotisierende, granulomatöse Entzündung des Respirationstraktes<br />
• Immunkomplexglomerulonephritis<br />
• Generalisierte nekrotisierende Vaskulitis<br />
Lok.: Respirationstrakt (Nase, S<strong>in</strong>us, Trachea, Lungen), Niere, Milz, Ohr, Auge, Herz, Haut<br />
u.a., dementsprechend vielfältig s<strong>in</strong>d <strong>die</strong> Symptome.<br />
Mikro Lunge: Geografische Nekrosen, <strong>die</strong> von Histiozyten pallisadenartig umsäumt werden.<br />
Große Knoten mit granulomatöser Entzündung, reaktive Fibrose, Riesenzellen, Vaskulitis -><br />
E<strong>in</strong>blutungen.<br />
Kl<strong>in</strong>ik sehr variabel: Nasenbluten, -ausfluß, Ohrschmerzen, Kurzatmigkeit, Husten,<br />
Stimmveränderungen, Muskelschwäche, Augenentzündungen, Nierenentzündungen,<br />
Appetitmangel, Gewichtsverlust, Müdigkeit...<br />
Kl<strong>in</strong>. D.: Biopsie Nasenseptum<br />
Prg.: Früher tödlich, heute 5-JÜR von 95 % (Kortikosteroide, Immunsuppressiva)<br />
6.2 Untere Atemwege und Lungen<br />
Asthma bronchiale<br />
Ät.: Hyperreagibilität der Atemwege (allergisch - nichtallergisch)<br />
Mikro: Eos<strong>in</strong>ophile, Lymphozyten, Mastzellen, subepitheliale Kollagendeposition,<br />
Hyperplasie der glatten Muskulatur, Sputum: CURSCHMANN-Spiralen, CHARCOT-LEYDEN-<br />
Kristalle.<br />
84
Makro: Zäher Schleim, u.U. Ausgüsse der Atemwege<br />
Symptome: Anfallsweise auftretende Atemnot durch reversible Atemwegsobstruktion.<br />
Klassische Trias: Dyskr<strong>in</strong>ie, Bronchokonstriktion und Schleimhautödem.<br />
Akute Bronchitis<br />
Ät.: 90 % viral (Adeno-, Influenza-, Para<strong>in</strong>fluenza-, Rh<strong>in</strong>o-, Coxsackie-, RS-, HS-Viren),<br />
unter 10 % bakteriell (Streptokokkus pneumoniae, Moraxella catarrhalis, Haemophilus<br />
<strong>in</strong>fluenzae, Chlamydia pneumoniae), andere Gründe wie Luftverschmutzung (Rauchen),<br />
Allergien, GERD, Pilze.<br />
Chronische Bronchitis<br />
Def.: Produktiver Husten an den meisten Tagen dreier aufe<strong>in</strong>anderfolgender Monate und das<br />
<strong>in</strong> zwei aufe<strong>in</strong>anderfolgenden Jahren.<br />
Ät.: Rauchen (-> erhöhte Mucusbildung, verm<strong>in</strong>derte ziliäre Clearance, verm<strong>in</strong>derte<br />
Leukozytenaktivität, Epithelschäden) Infektionen.<br />
Manifestationsformen:<br />
• Drüsenkörperhyperplasie (Reid-Index = Durchmesser Drüsenkörper/Strecke BM bis<br />
Knorpel > 0,4) -> Schleimbildung<br />
• Becherzellmetaplasie (> 20 % BZ im Epithel) -> Dyskr<strong>in</strong>ie<br />
• Plattenepithelmetaplasie (Präkanzerose)<br />
• Muskuläre Hypertrophie<br />
Bronchoalveoläre Lavage: Schleim, Entzündungszellen, Epithelzellen, Detritus (lipidhaltige<br />
Makrophagen bei K<strong>in</strong>dern -> u.U. H<strong>in</strong>weis auf chronische Aspiration).<br />
Rö: Unspezifisch, vermehrte Lungenzeichnung, tubuläre Opazitäten, verdickte<br />
Bronchialwände.<br />
Chronisch obstruktive Lungenerkrankung (COPD,<br />
COLD)<br />
chronic obstructive pulmonal/lung disease<br />
Komb<strong>in</strong>ation aus Emphysem, chronischer Bronchitis u./o. Asthma bronchiale.<br />
Bronchieektasie<br />
Destruktive und permanente Erweiterung der Bronchien<br />
Ät.: Angeboren (selten), erworben: Mukoviszidose (50 %), rezidivierende Infekte,<br />
Atemwegsobstruktion (Fremdkörper, Tumor), Immunstörungen.<br />
85
Morph.: Dilatierte und stenosierte Atemwege, <strong>die</strong> makroskopisch bis zum äußeren Drittel der<br />
Lunge (u.U. bis zur Pleura viszeralis) heranreichen, gefüllt mit Schleim, Entzündungszellen,<br />
Debris, Eiter. Chronische peribronchiale Entzündung.<br />
Kl<strong>in</strong>ik: Morgendliche maulvolle Expectoratio, chronischer Husten, Hemoptysis, Foetor ex<br />
ore, Kurzatmigkeit, Müdigkeit, Leistungsschwäche, Zyanose, Trommelschlegelf<strong>in</strong>ger.<br />
Bronchiolitis obliterans<br />
Mikro: Intralum<strong>in</strong>aler Gewebesblock aus Granulationsgewebe (Entzündungszellen,<br />
Fibroblasten, Kapillare<strong>in</strong>sprossung) <strong>in</strong> den Bronchioli. Akute oder chronische Inflammation<br />
der Bronchiolarwand.<br />
a) Fibrotischer Typ der Bronchiolitis obliterans<br />
Mikro: Endarteriitis obliterans-Komponente, kollagenreich, vernarbend, Verschluß, Stenose,<br />
Schrumpfung, irreversibel. Dilatation umgebender Atemwege mit Mucusretention durch<br />
Narbenzug -> circulus vitiosus.<br />
b) Proliferativer Typ der Bronchiolitis obliterans<br />
Mikro: Mehr Blutgefäße, dynamischer, Ausbreitungstendenz, partiell reversibel (besseres<br />
Ansprechen auf Cortison, Antibiose usw.).<br />
Organisierende alveoläre Pneumonie<br />
Mikro: Breite Granulationsgewebsblöcke aus Entzündungszellen, Blutgefäßen, B<strong>in</strong>degewebe<br />
<strong>in</strong> den Alveolen.<br />
Bronchiolitis obliterans and organiz<strong>in</strong>g pneumonia (BOOP)<br />
Komb<strong>in</strong>ation <strong>die</strong>ser Erkrankungen, <strong>die</strong> Bronchiolitis obliterans ist meist vom proliferativen<br />
Typ.<br />
Mikro: Ausbreitung der Bronchiolitis <strong>in</strong> <strong>die</strong> Duktuli und Alveoli , Atemwege mit elongierten<br />
bandartigen Fibroblasten <strong>in</strong> e<strong>in</strong>er myxoiden Matrix.<br />
DD: BOOP-artige Läsionen (andere Ätiologie, z.B. Tumoren).<br />
Übersicht:<br />
Bronchiolitis obliterans<br />
(fibrotisch)<br />
86<br />
BOOP<br />
Störung: Bronchien Interstitium, Alveolen
Auskultation: Frühes Knistern Spätes Knistern<br />
Röntgen: Normal Fleckige Infiltrate<br />
Lufu: FEV1 erniedrigt<br />
87<br />
TLC, Diffusionskapazität<br />
erniedrigt<br />
Bronchoalveoläre Lavage: Neutrophile Lymphozyten<br />
Therapeutisches<br />
Ansprechen:<br />
Schlecht Gut<br />
Prognose: schlechter Gut<br />
Mukoviszidose<br />
Syn.: Zystische Fibrose (CF)<br />
Ep.: Europa 1:2500, Heterozygotenfrequenz = 4 - 5 %<br />
Ät.: Defekt des CFTR-Gens (Cystic Fibrosis Transmembrane Conductance Regulator) auf<br />
Chromosom 7 (7q3<strong>1.</strong>2), das für e<strong>in</strong>en Chloridkanal ko<strong>die</strong>rt.<br />
Genetik: Autosomal rezessiv, über 1000 Mutationen bekannt, <strong>in</strong> 70 % Deletion von deltaF508<br />
(<strong>die</strong> mittelalterlichen Seuchen sollen <strong>die</strong>ses Gen selektioniert haben, da es beim<br />
Heterozygoten wahrsche<strong>in</strong>lich <strong>die</strong> Resistenz gegenüber Cholera erhöht). Enge Genotyp-<br />
Phänotyp-Korrelation<br />
Pathogenese:<br />
• Verm<strong>in</strong>derte Chloridrückresorption <strong>in</strong> den Schweißdrüsen -> erhöhter NaCl-Gehalt im<br />
Schweiß -> Diagnostik! [NaCl] > 60 - 70 mmol, normal < 30 mmol<br />
• Verm<strong>in</strong>derte Chloridsekretion <strong>in</strong> den Körperdrüsen -> E<strong>in</strong>dickung und Retention des<br />
Schleims <strong>in</strong><br />
o Gastro<strong>in</strong>test<strong>in</strong>altrakt: 10 % der CF-Neugeborenen mit Mekoniumileus, auch<br />
später Ileusneigung<br />
o Lunge: rezidivierende Infekte, Entzündung, Vernarbung, Bronchieketasien,<br />
Emphysem, Fibrose, Zerstörung der Lunge<br />
o Pankreas: Pankreatitiden, exokr<strong>in</strong>e Pankreas<strong>in</strong>suffizienz (85 %) -><br />
Maldigestion (LANGERHANS-Inseln bleiben erhalten)<br />
o Ductus deferens: Infertilität (auch isoliert als Abortivform der CF -><br />
Kongenitale bilaterale Aplasie des Vas deferens (CBAVD))<br />
o Störungen des hepatobiliären Systems
Zirkulatorische Störungen<br />
Akutes Lungenödem<br />
Ät.: Kardial (hypertensive Krise, HRST, MI, Klappenfehler, CMP), nicht-kardial<br />
(Rauchgasvergiftung, nach Ertr<strong>in</strong>ken, Überwässerung/Nieren<strong>in</strong>suffizienz, Anaphylaxie, SHT<br />
(neurogen))<br />
Mikro: Gestaute Kapillaren, <strong>in</strong>terstitielles Ödem (Anfangsstadium), später <strong>in</strong>traalveoläres<br />
Ödem: eos<strong>in</strong>ophile, eiweißreiche Flüssigkeit <strong>in</strong> den Alveolen mit kle<strong>in</strong>en Luftbläschen<br />
(Auskultation: Rasselgeräusch), ausgetretene Erythrozyten, Herzfehlerzellen<br />
(Hämosider<strong>in</strong>haltige Makrophagen), Berl<strong>in</strong>er Blau-Färbung: Anfärbung des Eisens <strong>in</strong> den<br />
Herzfehlerzellen.<br />
Makro: Die Lunge ist sehr dunkel (Blutstauung), Schaum.<br />
Chronische Lungenstauung<br />
Ät.: Herz<strong>in</strong>suffizienz<br />
Mikro: Verbreiterte Septen, viel B<strong>in</strong>degewebe, Fibrose, gestaute Kapillaren, eos<strong>in</strong>ophile,<br />
eiweißreiche Flüssigkeit <strong>in</strong> den Alveolen, Herzfehlerzellen (Berl<strong>in</strong>er Blau-Färbung).<br />
Makro: Die Lunge ist sehr dunkel (Blutstauung) und von harter Konsistenz durch <strong>die</strong><br />
Fibrosierung („stehende Lunge“).<br />
Hämorrhagischer Lungen<strong>in</strong>farkt<br />
Lungen<strong>in</strong>farkte treten nur bei gleichzeitiger Lungenstauung auf, wegen der doppelten<br />
Versorgung über Vasa privata (Bronchialarterien) und Vasa publica (Lungenarterien).<br />
Mikro: Nekrotische Alveolarsepten (Grenzenverlust), E<strong>in</strong>blutung, Herzfehlerzellen.<br />
Sekundär <strong>in</strong>fizierter hämorrhagischer Lungen<strong>in</strong>farkt<br />
Idem + massive Leukozyten<strong>in</strong>filtration.<br />
Akute Respiratory Distress Syndrome (ARDS)<br />
Ät.: Schock, Sepsis, Trauma<br />
Pathogenese:<br />
• Frühphase: Nekrose und Desquamation von Typ-1-Pneumozyten und Endothelzellen -<br />
> Permeabilitätsstörung -> Interstitielles und prote<strong>in</strong>reiches alveoläres Ödem -><br />
Intravasale Aggregation von neutrophilen Granulozyten und Thromben (<strong>in</strong>terstitielle<br />
Entzündung), <strong>in</strong>traalveolär hyal<strong>in</strong>e Membranen -> Surfactantmangel -> Atelektasen<br />
• Spätphase: Granulationsgewebe -> Fibr<strong>in</strong>exsudation -> Interstitielle Lungenfibrose<br />
88
Mikro: Hyal<strong>in</strong>e Membranen (Fibr<strong>in</strong>fäden und Detritus entlang der Alveolarwände), alveoläre<br />
Inflammation und verdickte Alveolarsepten, das Alveolarvolumen is verm<strong>in</strong>dert.<br />
Makro: Die Lunge ist ödematös, schwer und von verfestigter Konsistenz.<br />
Rö: Diffuse bilaterale alveoläre Infiltrate (ähnlich dem kardialen Lungenödem), aber bei<br />
normaler Herzsillouette.<br />
Kl<strong>in</strong>ik: Progre<strong>die</strong>nte Hypoxämie (Diffusionsstörung)<br />
Prg.: Letalität bis 80 %<br />
Lungentzündung<br />
BOOP<br />
s.o.<br />
Bronchopneumonie<br />
Mikro: Multifokal granulozytäre Entzündungsherde verschiedener Entzündungssta<strong>die</strong>n<br />
zwischen freien Alveolen, Flüssigkeit und Erythrozyten <strong>in</strong> den Alveolen, hyperämische<br />
Kapillaren.<br />
Makro: Multifokal pneumonische Entzündungsherde.<br />
Lobärpneumonie<br />
Mikro: Neutrophile Granulozyten und fibr<strong>in</strong>ös-eitriges Exsudat, hyperämische (erweiterte)<br />
Kapillaren, evtl. E<strong>in</strong>blutung.<br />
Makro: E<strong>in</strong> kompletter Lungenlappen mit homogener Entzündung (fibr<strong>in</strong>ös-eitriges Exsudat).<br />
Typische Phasen bei Sponatanverlauf (heute wg. Antibiose kaum noch so zu beobachten):<br />
• Anschoppungsphase (<strong>1.</strong> - 2. Tag): Serös<br />
• Rote Hepatisation (3. Tag): Fibr<strong>in</strong>ös, Hyperämie<br />
• Graue Hepatisation (4. - 6. Tag): Fibr<strong>in</strong>ös-granulozytär<br />
• Gelbe Hepatisation (ab 7. Tag): Eitrig<br />
• Lyse: Fibr<strong>in</strong>olyse, Makrophagenaktivität<br />
Übersicht<br />
Bronchopneumonie Lobärpneumonie<br />
Lokalisation Bilateral, basal Kompletter Lungenlappen<br />
89
Infektionsweg Bronchioli -> Alveolen Alveolen und Bronchien<br />
Ausbreitung Fleckig Kompletter Lappen auf e<strong>in</strong>en Schlag<br />
Ep. K<strong>in</strong>der, Alte „Erwachsene“, bes. Alkoholiker<br />
Erreger Nosokomial, Geme<strong>in</strong>schaftserreger Pneumokokken, Klebsiella<br />
Folgen Oft Fibrose restitutio ad <strong>in</strong>tegrum/Vernarbung<br />
Besonderheiten Sekretretention Bakteriämie<br />
Aspirationspneumonie<br />
Rö: Verschattung<br />
Mikro: Fremdkörper-Riesenzellen, Histiozyten, Granulozyten, Fremdkörpermaterial.<br />
Aspirationspneumonie bei e<strong>in</strong>er<br />
älteren Patient<strong>in</strong> mit dementieller<br />
Erkrankung, Autopsiepräparat,<br />
H&E.<br />
idem, Granulozyten,<br />
Monozyten, Riesenzellen.<br />
idem, stärkere Vergrößerung des segmentkernigen granulozytären Infiltrats.<br />
Interstitielle Pneumonie<br />
90<br />
idem, Parenchymnekrose.
Syn.: Atypische Pneumonie<br />
Ät.: Häufig opportunistische und/oder virale Infektionen.<br />
Erreger: Viren (RSV, Adenoviren, Influenza- und Para<strong>in</strong>fluenzavirus, CMV (unter<br />
Immunsuppression)), atypische Bakterien (Mycoplasma pneumoniae, Chlamydia<br />
pneumoniae, Chlamidia psittaci, Coxiella burnetii), Legionella pneumophilia, Pilze<br />
(Pneumocystis car<strong>in</strong>ii (bei AIDS)).<br />
Mikro: Dichtes mononukleäres Infiltrat <strong>in</strong> den ödematös verbreiterten Alveolarsepten.<br />
Diffuser Alveolarschaden. Schaumiges, PAS-positives alveoläres Exsudat (Detritus, Erreger,<br />
Fibr<strong>in</strong>fäden).<br />
Kl<strong>in</strong>ische Trias: Fieber, Belastungsdyspnoe, unproduktiver Husten (50 % der Patienen mit<br />
PCP).<br />
CMV-Infektion der Lunge bei AIDS, Pneumozyt<br />
mit typischen <strong>in</strong>tranucleären Viruse<strong>in</strong>schlüssen.<br />
Pneumomykosen<br />
Pilzerkrankungen der Lunge<br />
Pneumocystis car<strong>in</strong>ii-Pneumonie (PCP)<br />
Syn: Pneumocystis jirovecii (neue Bezeichnung)<br />
91<br />
Lungenfibrose mit <strong>in</strong>terstitieller<br />
Pneumonie, Autopsiepräparat, H&E.<br />
Mikro: In der Grocottfärbung: 4 - 7 µm große, runde bis tassenförmige Sporenzysten, ggf. mit<br />
kle<strong>in</strong>en dunklen Punkten (Sporen).<br />
PCP bei AIDS mit<br />
<strong>in</strong>terstitiellem Infiltrat und<br />
schaumigem Exsudat.<br />
P. jiroveci mit Sporenzyste,<br />
Ausstrichpräparat, Giemsa.<br />
P. jiroveci-Zysten im BAL-<br />
Ausstrich, Methenam<strong>in</strong>-Silber-<br />
Färbung.
P. jiroveci, Toluid<strong>in</strong>-Blau.<br />
Kryptokokken-Mykose<br />
Ät.: Cryptococcus neoformans (häufig enthalten <strong>in</strong> Vogelkot) <strong>in</strong> Komb<strong>in</strong>ation mit<br />
Immunschwäche<br />
Mikro: Intraalveoläre Granulome, typische runde Pilze mit Schleimkapsel.<br />
Lungenkryptokokkose bei<br />
immunkompromittiertem Patient,<br />
Alcianblau-PAS-Färbung.<br />
Candidapneumonie<br />
Syn.: Soorpneumonie<br />
Idem.<br />
92<br />
Idem mit histiozytärem<br />
Infiltrat, H&E.<br />
Ät.: Candida albicans <strong>in</strong> Komb<strong>in</strong>ation mit Immundefizienz, -supression. Der Hefepilz kann<br />
sich mit Mundsoor beg<strong>in</strong>nend bis <strong>in</strong> <strong>die</strong> Lunge ausbreiten. Mikroabszesse.<br />
Aspergilluspneumonie<br />
Aspergillus-Erkrankungen können sich <strong>in</strong> verschiedener Weise manifestieren:<br />
• Allergische bronchopulmonale Aspergillose mit asthmatischen Beschwerden<br />
• Aspergillom - Nicht <strong>in</strong>vasiver Pilzball <strong>in</strong> Hohlräumen (Kavernen, Emphysemblasen,<br />
Nasennebenhöhlen).<br />
• Aspergilluspneumonie - Invasiv, Nekrosen mit epitheloizelligem Randsaum, typisch<br />
bei Immundefiziens.
Invasive pulmonale Aspergillose<br />
bei <strong>in</strong>terstitieller Pneumonie,<br />
Autopsiematerial, Grocott-<br />
Methenam<strong>in</strong>-Silber-Färbung.<br />
Tuberkulose<br />
Ät.: Mycobakterium tuberkulosis<br />
Idem, stärkere<br />
Vergrößerung.<br />
RF: Immunschwäche, Unterernährung, beengte Wohnverhältnisse, Armut<br />
93<br />
Idem, Invasion der<br />
Lungenarterien, GROCOTT-<br />
Methenam<strong>in</strong>-Silber/<br />
Victoriablau-Färbung.<br />
Mikro: Granulome (zentrale käsige Nekrose, epithoidzelliger Randwall, mehrkernige<br />
Langhans-Riesenzellen mit hufeisenförmig angeordneten Kernen), <strong>in</strong>terstitielle Entzündung,<br />
Fibrose, Verkalkungen. Nachweis säurefester Stäbchen (Tuberkel) <strong>in</strong> der ZIEHL-NELSON-<br />
Färbung.<br />
Verlauf:<br />
• Primärkomplex (GHON-Komplex): Subpleurale(s) Granulom(e) plus Befall der<br />
zugehörigen hilären Lymphknoten.<br />
• Sekundär<strong>in</strong>fektion durch Neu<strong>in</strong>fektion oder Reaktivierung: Multiple, konfluierende,<br />
nekrotisch zerfallende Granulome besonders <strong>in</strong> den Lungenoberlappen<br />
(Lungenspitzenherde).<br />
• Miliartuberkulose: Bei verm<strong>in</strong>derter Resistenzlage kommt es zur metastatischen<br />
Streuung <strong>in</strong> alle Organe.<br />
Tuberkulom.<br />
Sarkoidose<br />
Syn.: Morbus BOECK
Bilaterale hiläre Lymphadenopathie mit nichtverkäsenden Epitheloidzellgranulomen und<br />
zunehmender Vernarbung.<br />
Ep.: 20 - 40 Lj., gehäuft Afroamerikaner.<br />
Mikro: Nichtverkäsende epitheloidzellige Granulome, <strong>die</strong> von B<strong>in</strong>degewebe umsäumt s<strong>in</strong>d.<br />
Riesenzellen mit asteroid- oder conchoid-bo<strong>die</strong>s (stern-, schneckenförmig).<br />
Makro: Bihiläre Lymphknotenschwellung.<br />
Broncho-alveoläre Lavage (BAL): Lymphozytenzahl 40 – 60 %, > 90 % T-Zellen, T4/T8-<br />
Quotient > 2 (normal: 1,6).<br />
Verlauf:<br />
• Initialstadium: Vergrößerte LK<br />
• Mittleres Stadium: Granulomatöse Infiltrate<br />
• Spätstadium: irreversible Fibrose<br />
Organmanifestationen: Hiläre Lymphknoten, Haut (Erythema nodosum), Leber, Milz,<br />
Knochen und Gelenke (Arthralgien).<br />
SF: LÖFGREN-Syndrom - Prognostisch günstige akute Form der Sarkoidose, gekennzeichnet<br />
durch <strong>die</strong> Trias bihiläre Lymphadenopathie, Erythema nodosum und bilaterale Arthritis. Ep.:<br />
20 - 30. Lj., w > m.<br />
DD.: Tbc (ke<strong>in</strong>e Verkäsung)<br />
Sarkoidose,<br />
Lymphknotenbiopsie, H&E.<br />
Idem, mit epitheloidem<br />
Granulom.<br />
Idem, epitheloides Granulom mit asteroid-bo<strong>die</strong>s.<br />
Pneumokoniosen<br />
94<br />
Idem, stärkere<br />
Vergößerung.<br />
Idem, CD 68-Immunfärbung.
Diffuse Lungenfibrose durch <strong>in</strong>halierte Stäube.<br />
Anthrakose<br />
Agens: Kohlenstaub<br />
Makro: Schwarzfärbung der Lunge<br />
Kl<strong>in</strong>ik: Ke<strong>in</strong>e Bee<strong>in</strong>trächtigung der Lungenfunktion, ke<strong>in</strong> Entartungsrisiko.<br />
Silikose<br />
Agens: Quarzstaub<br />
Lok.: Hauptsächlich <strong>in</strong> den den mittleren Lungenanteilen.<br />
Mikro: Chronische granulomatöse Entzündung mit herdförmiger Hyal<strong>in</strong>isierung,<br />
Lymphknotenbefall und narbiger Schrumpfung.<br />
Kompl.:<br />
• Ummauerung von Gefäßen -> Strohmbahne<strong>in</strong>engung -> Cor pulmonale<br />
• Tbc-Infektion -> Silikotuberkulose<br />
• Lungenemphysem<br />
• Narbenkarz<strong>in</strong>om<br />
Astbestose<br />
Agens: Asbestfasern (Mikro: dünne, perlschnurartig geriffelte oder hantelförmige,<br />
eisenhaltige Stäbchen). Die Auftreibungen kommen durch Prote<strong>in</strong>ablagerungen zustande<br />
(untergehende Makrophagen).<br />
Lok.: Mittel-, bes. Unterlappen<br />
Mikro/Makro: Diffuse Lungenfibrose basal-peripher betont ohne LK-Befall, Asbestfasern.<br />
Kompl.: Bronchialkarz<strong>in</strong>om (Adenokarz<strong>in</strong>om), hyal<strong>in</strong>e Pleuraplaques, Pleuramesotheliom,<br />
Cor pulmonale.<br />
Asbestfasern und Lungenkarz<strong>in</strong>om, Zytologie. Asbestfasern.<br />
95
Lungenemphysem<br />
Ep.: Männer, 60. Lj.<br />
Ät.: Rauchen (Ursache Nr.1)<br />
<strong>Pathologie</strong>:<br />
• Chronische Reizung, Entzündung, irreversible Destruktion<br />
• Abnorm erweiterte Lufträume distal der Term<strong>in</strong>albronchien<br />
• Verlust von Alveolarsepten (= Verlust von Diffusionsfläche)<br />
Kl<strong>in</strong>ik: Oft erst Symptome, wenn schon 30 - 50 % des Lungengewebes zerstört s<strong>in</strong>d;<br />
Atemnot, erschwerte Ausatmung (Bronchialkollaps <strong>in</strong> der Exspiration), Leistungsm<strong>in</strong>derung,<br />
Fassthorax.<br />
Kompl.: Innerer Pneumothorax bei Platzen e<strong>in</strong>er Emphysemblase (bes. bei bullösem<br />
Emphysem).<br />
Wabenlunge<br />
Ersatz von Lungengewebe durch viele dünnwandige Hohlräume, Maximalform des<br />
Lungenemphysems.<br />
Ät.: Chronische Umbauprozesse, Lungenfibrose, Asbestose.<br />
Zentrolobuläres Emphysem.<br />
Wabenlunge.<br />
Tumoren der Lunge<br />
96
Ät.:<br />
• 85 % Rauchen<br />
• 8 % Radon, Beruf: polyzyklische aromatische Kohlenwasserstoffe (PAH), Asbest<br />
(Rauchen multipliziert das Risiko!), kristall<strong>in</strong>es SiO2 (Quarzstaub), Faserstäube<br />
(Erionit, Keramikfasern, Glas- und Ste<strong>in</strong>wolle:), Chrom und Nickel<br />
(Elektroschweißen!),<br />
• 5 % Luftverschmutzung<br />
• 2 % Genetische Faktoren, ionisierende Strahlung (Röntgen, natürliche Strahlung)<br />
E<strong>in</strong>teilung der Lungentumoren:<br />
• Kle<strong>in</strong>zellige Bronchialkarz<strong>in</strong>ome (SCLC)<br />
• Nichtkle<strong>in</strong>zellige Bronchialkarz<strong>in</strong>ome (NSCLC)<br />
o Adenokarz<strong>in</strong>om<br />
� Sonderform: Bronchoalveoläres Lungenkarz<strong>in</strong>om<br />
o Großzelliges Bronchialkarz<strong>in</strong>om<br />
o Plattenepithelkarz<strong>in</strong>om<br />
Zytologie: 3-dimensionale Zellkomplexe (immer malignomverdächtig)<br />
3-dimensionaler Zellkomplex mit kle<strong>in</strong>en dunklen Zellen, <strong>die</strong> sich gegenseitig abplatten,<br />
weiterh<strong>in</strong> granuläres Chromat<strong>in</strong>, unauffällige Nukleolen, wenig Zytoplasma und schlecht<br />
abgrenzbare Zellgrenzen, Pleurapunktat, PAP.<br />
Metastasierung: Gehirn, Knochen (Wirbelkörper), Leber, Nebenniere<br />
Paraneoplastische Syndrome:<br />
• SCLC: ACTH -> Cush<strong>in</strong>g-Syndrom<br />
• Plattenepithelkarz<strong>in</strong>om: SIADH -> Schwartz-Bartter-Syndrom: Antidiurese und<br />
Hyponatriämie<br />
• PTH ähnliches Hormon -> Hypercalzämie<br />
• Acanthosis nigricans, Dermatomyositis<br />
• Neuromyopathien, Myastenie, Neuropathie<br />
• Hyperkoagulabilität -> Venenthrombosen (Trousseau-Phänomen)<br />
Sonderform: Pancoast-Tumor - Karz<strong>in</strong>om der Lungenspitze mit Infiltration des zervikalen<br />
Grenzstrangs -> Horner-Syndrom (Miosis, Ptosis, Enophthalmus).<br />
97
Kl<strong>in</strong>ik: Anhaltender Husten, B-Symptome (Fieber, Nachtschweiß, Gewichtsverlust),<br />
paraneoplastische Symptome, Anamnese: Rauchen!<br />
Kle<strong>in</strong>zelliges Bronchialkarz<strong>in</strong>om (SCLC)<br />
Mikro: Viele „kle<strong>in</strong>e blaue Zellen“ (DD: PNET, Lymphozyten), diffus <strong>in</strong>filtrierend,<br />
schattenhafte Strukturen (Nekrosen), Immunhistochemie (neuroendokr<strong>in</strong>e Differenzierung):<br />
Chromogran<strong>in</strong>, Neuronen spezifische Enolase (NSE), Bombes<strong>in</strong>.<br />
Kle<strong>in</strong>zelliges Lungenkarz<strong>in</strong>om,<br />
CT-gesteuerte Nadelbiopsie,<br />
H&E.<br />
Idem.<br />
Verhalten: Frühe hämatogene Metastasierung<br />
Kl<strong>in</strong>ik: Evtl. CUSHING-Syndrom (ACTH)<br />
Th.: Primäre Radiochemotherapie (Chirurgie erfolglos)<br />
98<br />
Kle<strong>in</strong>zelliges<br />
Bronchialkarz<strong>in</strong>om, H&E.<br />
Nicht-kle<strong>in</strong>zellige Bronchialkarz<strong>in</strong>ome (NSCLC)<br />
Prg.faktoren: TNM-Stadium, Lokalisation, Histologie u.a. Das Vorhandense<strong>in</strong> der 5-Gen-<br />
Signatur DUSP6 - MMD - STAT1 - ERBB3 - LCK verdreifacht das Sterberisiko und halbiert<br />
i ii<br />
<strong>die</strong> mediane Überlebenszeit.<br />
Plattenepithelkarz<strong>in</strong>om<br />
Ep.: Häufigster Typ<br />
Pathogenese: Zyl<strong>in</strong>derflimmerepithel -> Plattenepithelmetaplasie/Dysplasie -> Carc<strong>in</strong>oma <strong>in</strong><br />
situ -> <strong>in</strong>vasives Karz<strong>in</strong>om<br />
Lok.: Eher zentral (Ort der Plattenepithelmetaplasie), eher große Tumoren<br />
Mikro: Schichtungs- und Verhornungstendenz (Zytokerat<strong>in</strong>), Hornperlen, "Sp<strong>in</strong>nenfüßchen"<br />
= Interzellularbrücken, desmoplastische Stromareaktion -> Artifizielle Spaltbildung (Bild des<br />
Gebirgsbachs, der große Ste<strong>in</strong>e (das Karz<strong>in</strong>om) umfließt.), <strong>in</strong>filtrierend wachsend,<br />
Leukozyten.<br />
Kl<strong>in</strong>ik: Persistierender Husten, Hämoptoe, evtl. Hyperkalzämie.
Großzelliges Bronchialkarz<strong>in</strong>om<br />
Lok.: Eher peripher<br />
Mikro: Große, undifferenzierte Zellen<br />
Adenokarz<strong>in</strong>om<br />
Lok.: Eher peripher, kle<strong>in</strong>.<br />
Mikro: Drüsiges, vakuoläres Zytoplasma, grobes Chromat<strong>in</strong>gerüst, große zentrale Nukleolen,<br />
<strong>in</strong>vasives knotiges Wachstum, schattenhafte Gewebstrukturen (Nekrosen), Tumordiathese (-><br />
schmutziger H<strong>in</strong>tergrund <strong>in</strong> der Zytologie).<br />
Verhalten: Oft mit Narben assoziiert, schnellwachsend, frühe (lymphogene) Metastasierung.<br />
Bronchioloalveoläres Lungenkarz<strong>in</strong>om<br />
Mikro: Hochprismatische Tumorzellen kleiden <strong>die</strong> Alveolen tapetenartig aus, <strong>die</strong><br />
Alveolarsepten bleiben stehen, Hob-Knob-Zellen.<br />
DD (wichtig!):<br />
• Adenokarz<strong>in</strong>om (zytologisch schwer zu unterscheiden)<br />
• Bronchioläre Metaplasie = Zyl<strong>in</strong>derepithelmetaplasie <strong>in</strong> den Alveolen<br />
• Metastasen (Vorbefunde beachten! Karz<strong>in</strong>om <strong>in</strong> der Amamnese!?)<br />
Schleimbildendes<br />
Bronchioloalveoläres<br />
Lungenkarz<strong>in</strong>om, H&E.<br />
Idem, stärker vergrößert.<br />
Idem.<br />
Idem, stark vergrößert.<br />
99<br />
Lokalisiertes bronchiolo-<br />
alveoläres Lungenkarz<strong>in</strong>om (oder<br />
atypische adenomatöse<br />
Hyperplasie), anderer Fall, H&E.<br />
Idem.
Karz<strong>in</strong>oide<br />
Neuroendokr<strong>in</strong> aktive Tumore (APUDome, Tumore der PNET-Gruppe), <strong>die</strong> Seroton<strong>in</strong><br />
produzieren können<br />
Ursprung: chromaff<strong>in</strong>e Zellen<br />
Mikro: Gruppier<strong>in</strong>g <strong>in</strong> Nestern oder Bändern, IHC: Chromogran<strong>in</strong> A positiv<br />
Makro: Zentraler Sitz, submukös wachsend -> Verlegung von Bronchuslichtungen<br />
Metastasierung selten <strong>in</strong> Leber, Milz, Knochen, Niere<br />
6.3 Pleura<br />
Pneumothorax<br />
Luftansammlung im Pleuraspalt<br />
SF.:<br />
• Innerer Pneumothorax - Lufte<strong>in</strong>tritt von <strong>in</strong>nen durch Perforation der Pleura<br />
viszeralis - Ät.: Rupturierte Emphysemblase, Lungenkarz<strong>in</strong>om, Spontanpneumothorax<br />
(bevorzugt junge schlanke Männer), Komplikation bei Zentralvenenkatheter-Anlage,<br />
Pleurapunktion.<br />
• Äußerer Pneumothorax - Lufte<strong>in</strong>tritt von außen durch Perforation der Pleura<br />
parietalis - Ät.: Messerstichverletzung, Rippenserienfraktur (Durchspießung durch<br />
Knochenfragmente), Komplikation bei Gastroskopie (Ösophagusperforation).<br />
• Mantelpneumothorax - Nur ger<strong>in</strong>ge Luftmenge<br />
• Spannungspneumothorax - Durch e<strong>in</strong>en Ventilmechanismus entsteht e<strong>in</strong><br />
lebensbedrohlicher Überdruck im Thorax mit Mediast<strong>in</strong>alverlagerung und<br />
Kompression der großen Venen. Tod durch Herzversagen.<br />
Hämatothorax<br />
Blutansammlung <strong>in</strong> der Pleurahöhle.<br />
Ät.: Trauma, Gefäßarrosion durch Tumor<br />
Chylothorax<br />
Lymphansammlung <strong>in</strong> der Pleurahöhle.<br />
Ät.: Verletzung des Ductus thoracicus z.B. bei Ösophagektomie.<br />
100
Pleuraerguss<br />
Ansammlung seröser Flüssigkeit <strong>in</strong> der Pleurahöhle.<br />
• Transsudat - Wasserklar, niedriges spezifisches Gewicht, ger<strong>in</strong>ger Eiweißgehalt - Ät.:<br />
kardial (Stauung)<br />
• Exsudat - Eher trüb, höheres spezifisches Gewicht, hoher Eiweißgehalt (Fibr<strong>in</strong>) - Ät.:<br />
entzündlich<br />
Pleuritis<br />
Entzündung der Pleura<br />
• Pleuritis sicca - Trocken, meist Übergang <strong>in</strong> exsudativa<br />
• Pleuritis exsudativa - Ergussbildung<br />
Ät.: Virale Pleuritis, Begleitpleuritis bei Pneumonie, thoraxchirurgische E<strong>in</strong>griffe<br />
Pleuraempyem<br />
Akute oder chronische Eiteransammlung im Pleuraspalt.<br />
Ät.: Bakteriell.<br />
Pg.: Parapneumonisch, traumatisch/iatrogen.<br />
Makro: Eiteransammlung im Pleuraspalt.<br />
Kompl.: Sepsis<br />
Pleuraschwarten<br />
Pleuraverkalkungen<br />
Hyal<strong>in</strong>e Pleuraplaques<br />
Tumoren<br />
Pleuramesotheliom<br />
Ursprungsgewebe: Pleura<br />
Ät.: In 80 % berufliche Exposition durch Asbestfasern und daher als Berufskrankheit<br />
meldepflichtig. Signaltumor! Teilweise sehr ger<strong>in</strong>ge Expositionszeiten. Zigarettenrauch ohne<br />
E<strong>in</strong>fluss.<br />
101
Mikro: Dünne, perlschnurartig geriffelte oder hantelförmige, eisenhaltige Stäbchen. Die<br />
Fasern werden vergeblich von Phagozyten angegriffen, <strong>die</strong> dann zugrunde gehen. Die<br />
Auftreibungen an den Asbestfasern kommen durch Ablagerungen von Prote<strong>in</strong>en zustande.<br />
Subtypen:<br />
• Epithelial<br />
• Sarkomatoid<br />
• Tubulopapillär<br />
• Undifferenziert<br />
Andere E<strong>in</strong>teilung:<br />
• Fibröses Mesotheliom: Lokalisiert bessere Prognose, diffus schlechtere Prognose<br />
• Mesotheliales Mesotheliom<br />
• Biphasisches Mesotheliom<br />
IHC: Zytokerat<strong>in</strong> +, Viment<strong>in</strong> +, Calret<strong>in</strong><strong>in</strong> +, CEA -<br />
EM: Mikrovilli<br />
DD: Bronchialkarz<strong>in</strong>om (Adenokarz<strong>in</strong>om), lymphogene Pleurametastasen von Bronchial-,<br />
Magen- oder Mammakarz<strong>in</strong>om, hämatogene Pleurametastasen, meist von extrathorakalen<br />
Primärtumoren.<br />
Kl<strong>in</strong>ik: Häufigste Primärmanifestation ist der e<strong>in</strong>seitige Pleuraerguss! Rezidivierende<br />
Pleuraergüsse, Brustschmerzen, Atemnot. In 2/3 d. F. f<strong>in</strong>den sich kontralaterale<br />
Pleuraplaques. In 3 - 20 % d. F. begleitende Asbestose.<br />
Prg.: Sehr ungünstig<br />
7. Gastro<strong>in</strong>test<strong>in</strong>altrakt<br />
7.1 Mundhöhle und Speicheldrüsen<br />
Mundhöhle<br />
Ranula<br />
Etym.: (lat.) Fröschle<strong>in</strong> wg. der Ähnlichkeit zur Kehlblase bei Fröschen<br />
Retentionszyste<br />
Epulis<br />
Zahnfleischgranulom<br />
102
Prothesenreizfibrom<br />
Lok.: Harter Gaumen im Bereich der Oberkieferzähne<br />
Haarzunge<br />
Ät.: Hyperkeratose, Anfärbung der Papillae filiformes durch Nahrungsmittel, Tetrazykl<strong>in</strong>e, oft<br />
bei Intensivpatienten<br />
Prg.: Harmlos, z.T. reversibel<br />
Zungenhämangiom<br />
Benigner Gefäßtumor<br />
Kompl.: Blutung, Atemwegsobstruktion<br />
Zungenpapillom<br />
Ät.: HPV<br />
Kompl.: Maligne Entartung<br />
Leukoplakie<br />
Verhornungsstörung (Hyperkeratose), assoziiert mit Rauchen, Alkohol, schlechter<br />
Mundhygiene.<br />
Makro: Weißer, nicht abwischbarer Belag<br />
Präkanzerose<br />
DD: Soor, Karz<strong>in</strong>om<br />
D.: Biopsie<br />
Soor<br />
Kl<strong>in</strong>ik: Abwischbare weiß-gelbe Beläge, <strong>die</strong> unterliegende Schleimhaut ist stark gerötet,<br />
brennende Schmerzen.<br />
Soor <strong>in</strong> der Mundhöhle.<br />
103
Soor ist e<strong>in</strong>e opportunistische Infektion durch Candida albicans (Candidiasis, Candidose).<br />
Mundhöhlenkarz<strong>in</strong>om<br />
In 80 % der Fälle handelt es sich um Plattenepithelkarz<strong>in</strong>ome.<br />
Kl<strong>in</strong>ik: Vulnerable Schleimhaut, Schleimhautveränderungen<br />
Hochdifferenziertes Plattenepithelkarz<strong>in</strong>om der Mundhöhle, Biopsie, H&E.<br />
Speicheldrüsen<br />
Fehlbildungen<br />
• Agenesie, Aplasie, Hypoplasie - Oft komb<strong>in</strong>iert mit anderen viszerokranialen<br />
Fehlbildungen<br />
• Dystopie - Falsche Lage<br />
• Gangatresie<br />
• Akzessorische Speicheldrüsen - Funktionstüchtig, eigenes Gangsystem<br />
• Aberrierende Speicheldrüsen - Ohne eigenes Gangsystem<br />
Mukozele<br />
Schleimtasche durch Mukusretention.<br />
Mukozele der Unterlippe, Extravasationstyp, H&E.<br />
Entzündungen<br />
104<br />
Idem.<br />
Ät.: Autoimmun, allergisch, traumatisch, Strahlen, Mumps, CMV, Pilze, bakteriell u.a.m.<br />
• Sialangitis - Entzündung des Speicheldrüsengangs
• Sialadenitis - Entzündung der Speicheldrüse<br />
Lok.: Parotis (bds.) > Submandibularis (e<strong>in</strong>s.) > Subl<strong>in</strong>gualis<br />
Akute postoperative Parotitis<br />
Ät.: Kanalikuläre Keimverschleppung, Autodigestion, toxisch-allergisch<br />
Nach jeder OP möglich, bes. Laparotomien.<br />
Kompl.: Absze<strong>die</strong>rung, evtl. Fistelbildung -> N. facialis -> Mittelohr, -> N. trigem<strong>in</strong>us -><br />
Schädel<strong>in</strong>nere<br />
Chronische unspezifische Sialoadenitis<br />
Ät.: Meist bakteriell<br />
Zerstörung von Parenchym und Gängen<br />
Generalisiert -> Xerostomie<br />
SF: KÜTTNER-Tumor - Chronische, sklerosierende, atrophische Sialoadenitis<br />
Parotitis epidemica<br />
Syn.: Mumps, Ziegenpeter<br />
Ät.: Paramyxoviren<br />
Ep.: Schulk<strong>in</strong>dalter, männlich<br />
Kompl.: Orchitis, Epididymorchitis, Pankreatitis, Myokarditis, Men<strong>in</strong>goenzephalitis<br />
SJÖGREN-Syndrom<br />
Ät.: Autoimmunpathologisch, evtl. virusassoziiert<br />
Ep.: Zweithäufigste Kollagenose, Vollbild bei Frauen 8mal häufiger<br />
Kl<strong>in</strong>ik: Entzündung von Speichel- und Tränendrüsen, IgG erhöht, Rheumafaktoren 75 - 100<br />
% pos., ANA <strong>in</strong> 48 - 56 % pos.<br />
Komb.: Versch. autoimmunologische Erkrankungen (CP, SLE, Sklerodermie, Angiitis),<br />
Raynaud-Syndrom, Lymphom<br />
Unterform: MIKULICZ-Syndrom - Beidseitige, symmetrische Tränen- und<br />
Speicheldrüsenerkrankung mit Atrophie des Parenchyms und entzündlichen Infiltraten.<br />
105
Lymphoplasmazelluläre Infiltration der kle<strong>in</strong>en<br />
Speicheldrüsen wie bei SJÖGREN-Syndrom,<br />
Lippenbiopsie, H&E.<br />
HEERFORDT-Syndrom<br />
Variante der Sarkoidose<br />
106<br />
Fokale lymphoide Infiltration wie bei<br />
SJÖGREN-Syndrom, Lippenbiopsie, H&E.<br />
Kl<strong>in</strong>ik: Fieber, Uveitis, Parotisschwellung, ggf. auch Lymphknotenschwellung, neurologische<br />
Erkrankungen, Erythema nodosum.<br />
Sialadenosen<br />
Nichtentzündliche, nichtneoplastische Stoffwechsel- und Sekretionsstörungen oft i.R. anderer<br />
Erkrankungen.<br />
Kl<strong>in</strong>ik: Rezidivierende, schmerzlose, beidseitige Speicheldrüsenschwellung mit<br />
Verm<strong>in</strong>derung der Speichelsekretion.<br />
Histo: Drüse granulär, wabig<br />
Sialolithiasis<br />
Ep.: Männer 2-3x häufiger, jedes Alter<br />
Lok.: Submandibularis 92 %, Parotis 6 %, Subl<strong>in</strong>gualis 2 %<br />
• 2/3 bis 3/4 Kalziumphosphat-Ste<strong>in</strong>e<br />
• 5 - 10 % Kalziumcarbonat-Ste<strong>in</strong>e<br />
Tumoren<br />
Pleomorphes Adenom<br />
mixed tumor of the salivary gland<br />
Häufigster Speicheldrüsentumor, eher benigne (5 % Entartung, 10 % Rezidiv).<br />
Mikro: Sehr buntes Bild<br />
Makro: Abgekapselt, knotig-zystische Schnittfläche
Lok.: 80 % Parotis<br />
Pleomorphes Adenom der Parotis,<br />
H&E.<br />
Idem.<br />
WARTHIN-Tumor<br />
Syn.: Zystadenolymphom<br />
Eher benigne<br />
Idem.<br />
Idem, S-100-Immunfärbung.<br />
107<br />
Idem.<br />
Pleomorphes Adenom.<br />
Mikro: Zystisch, Lum<strong>in</strong>a mit Zelldetritus, zweireihiges, onkozytäres, eos<strong>in</strong>ophiles Epithel,<br />
lymphoides Stroma.<br />
Makro: Fe<strong>in</strong>zystisch<br />
WARTHIN-Tumor der Parotis,<br />
H&E.<br />
Idem.<br />
Idem, stärker vergrößert.
WARTHIN-Tumor der Parotis.<br />
Az<strong>in</strong>uszellkarz<strong>in</strong>om<br />
Lok.: 80 % Parotis<br />
Oft mult<strong>in</strong>odal<br />
Prg.: 50 % Rezidiv/Metastasen<br />
Mucoepidermoidkarz<strong>in</strong>om<br />
Formen: Hochdifferenziert - niedrig differenziert<br />
Mikro: Zusammenliegende Plattenepithelzellen, schleimbildende Zellnester<br />
Prg.: Häufig Rezidive, <strong>in</strong> 10 - 15 % Metastasierung<br />
Mucoepidermoidkarz<strong>in</strong>om aus e<strong>in</strong>er<br />
der großen Speicheldrüsen, H&E.<br />
Adenoid-zystisches Karz<strong>in</strong>om<br />
Maligne<br />
idem.<br />
108<br />
idem, Alcianblau-PAS.
Lok.: Oft kle<strong>in</strong>e palat<strong>in</strong>ale Speicheldrüsen (laut Buch submandibulär?).<br />
Mikro: Zellatypien, kribiforme Epithelien, mucoide Zysten, hyal<strong>in</strong>es Stroma.<br />
Hämatogene Metastasierung (laut Buch entlang Lymph-, Nervenscheiden,<br />
Knochenkanälchen?)<br />
Adenoid-zystisches Karz<strong>in</strong>om der<br />
Speicheldrüse, H&E.<br />
Basalzelladenokarz<strong>in</strong>om<br />
Monomorph, niedrigmaligne<br />
Formen: Basaloid - plattenepithelartig<br />
Speicheldrüsengangkarz<strong>in</strong>om<br />
Lok.: Ausschließlich Parotis<br />
Prg.: Hochmaligne<br />
7.2 Ösophagus<br />
Idem.<br />
Angeborene und erworbene Fehlbildungen<br />
Ösophagusatresie<br />
109<br />
Idem, IHC auf S-100.<br />
Angeborener Verschluß oder Fehlen e<strong>in</strong>es Stücks des Ösophagus, oft komb<strong>in</strong>iert mit e<strong>in</strong>er<br />
oberen oder unteren Ösophagotrachealfistel.<br />
S.: Oligohydramnion, Husten bei den ersten Tr<strong>in</strong>kversuchen, Speichelfluß<br />
Kompl.: Aspirationspneumonie <strong>in</strong> den ersten Lebenstagen<br />
Achalasie<br />
Ät.: Innervationsstörung des Ösophagus
Kl<strong>in</strong>ik: Kardiospasmus, Megaösophagus<br />
Ösophagusvarizen<br />
Ät.: Pfortaderhochdruck z.B. bei Leberzirrhose mit Expansion der Umgehungskreisläufe.<br />
(weitere Manifestationen: Caput medusae, Hämorrhoiden)<br />
Kompl.: Lebensbedrohliche Blutung<br />
Divertikel<br />
Aussackungen der Organwand<br />
Pulsionsdivertikel oder "Pseudodivertikel" bestehen nur aus der Mucosa und Submucosa und<br />
entstehen durch Druck von Innen, der <strong>die</strong> Schleimhat durch Schwachstellen der Muskulatur<br />
drückt. Vorkommen: oberer Ösophagus (Zenker-Divertikel, mit 70 % das häufigste) und am<br />
gastroösophagealen Übergang (10 %).<br />
Traktionsdivertikel oder „echte Divertikel“ bestehen aus allen Wandschichten und entstehen<br />
durch (Narben-)Zug von außen. Vorkommen: mittlerer Ösophagus <strong>in</strong> Höhe der Bifurkation,<br />
z.B. bei vernarbender Mediast<strong>in</strong>altuberkulose.<br />
MALLORY-WEISS-Läsion<br />
Längliche Schleimhaute<strong>in</strong>risse am ösopagokardialen Übergang<br />
Ät.: Drucksteigerungen (Erbrechen, Husten, Pressen), Alkoholexzesse<br />
Kompl.: Lebensbedrohliche Blutungen<br />
BOERHAAVE-Syndrom<br />
Maximalform der Mallory-Weiss-Läsion mit spontaner submuköser Zerreisung des<br />
Ösophagus, meist supradiaphragmal l<strong>in</strong>ks-dorsal.<br />
Ät.: Heftiges Erbrechen, meist bei Alkoholikern<br />
Kl<strong>in</strong>ik: plötzliches retrosternales Vernichtungsgefühl, Hämatemesis, Schock, Tachy- und<br />
Dyspnoe, Abwehrspannung im Oberbauch, zervikofaziales Hautemphysem,<br />
Mediast<strong>in</strong>alemphysem, evtl. subphrenische Luftsicheln.<br />
Prg.: Letalität zwischen 20 und 40 %<br />
Ösophagitis<br />
Infektiöse Ösophagitis<br />
Ep.: Infektiöse Ösophagitis fast nur bei Immundefizienz (marantische Patienten,<br />
Tumorkranke, Immunsuppression nach Transplantation)<br />
110
Virale Ösophagitis<br />
Makro.: multiple Ulzera, <strong>in</strong> allen Ösophagusabschnitten möglich<br />
Mikro.: Viruse<strong>in</strong>schlußkörperchen<br />
Erreger und Kl<strong>in</strong>ik:<br />
• HSV - Dysphagie, eher schmerzhaft<br />
• CMV - ger<strong>in</strong>gere Beschwerden<br />
Soor-Ösophagitis<br />
Infektion der Ösophagusschleimhaut durch Candida albicans. Zumeist bei<br />
Immunkompromittierten (Intensivpatienen, AIDS, Tumorpatienten, Patienten mit<br />
Endokr<strong>in</strong>opathien <strong>in</strong>sbes. Diabetes mellitus), selten auch bei ansonsten gesunden Menschen.<br />
Mikro.: Hefepilznachweis<br />
Makro.: Weiße, abwischbare/abziehbare Beläge<br />
DD.: Eos<strong>in</strong>ophile Ösophagitis<br />
Ösophageale Candidiasis, PAS.<br />
Eos<strong>in</strong>ophile Ösophagitis<br />
Ät.: Allergisch-immunpathologisch<br />
Mikro: Eos<strong>in</strong>ophile Infiltration (DD: Term<strong>in</strong>ale Wundheilungphase, daher Biopsie nicht im<br />
distalen Ösophagus entnehmen!)<br />
Makro: Weiße Beläge, oft auch unaufällige Schleimhaut<br />
Kl<strong>in</strong>ik.: Typische Allergikeranamnese, Dysphagie<br />
D.: Biopsie im mittleren Ösophagusdrittel<br />
Gastroösopageale Refluxkrankheit (GERD)<br />
Ät.: Störung der ösophagealen Clearance, Hyperazi<strong>die</strong>, Magen<strong>in</strong>nendruck, Hypotonie des<br />
Kardia„sph<strong>in</strong>kters“<br />
111
Mikro.: Basalzellhyperplasie, verlängerte Papillen<br />
Kl<strong>in</strong>ik: Oft Sodbrennen, saures Aufstoßen, Dysphagie, evtl. Laryngitis, Bronchitis, Asthma,<br />
Zahnschäden<br />
Kompl.: Refluxösophagitis, Strikturen, Barret-Ösophagus, Adenokarz<strong>in</strong>om<br />
BARRETT-Ösophagus<br />
Embryologie Ösophagusschleimhaut:<br />
• Ab 3. Monat - Zyl<strong>in</strong>derflimmerepithel<br />
• Ab 4. Monat - schleimbildendes Epithel<br />
• Ab 6. Monat - mehrreihiges Epithel<br />
• Ab Geburt - Reste von Zyl<strong>in</strong>derflimmerepithel<br />
Ep.: Zunehmende Inzidenz, w:m = 1:4,3<br />
Ät.: Chronischer Reflux von Magensäure, (Galle)<br />
Lok.: Distaler Ösophagus<br />
Hypothesen zur Genese:<br />
• Hochgewachsene Magenschleimhaut<br />
• E<strong>in</strong>wachsen aus submucösen Drüsen<br />
• Differenzierungsänderung der Stammzelle (Metaplasie) - derzeit favorisierte<br />
Hypothese<br />
Histologie der BARRETT-Schleimhaut: „Schlampig gebautes“ hochprismatisches<br />
Zyl<strong>in</strong>derepithel mit e<strong>in</strong>gebauten Prä-Becherzellen, basal Reste irregulärer Cardia-Drüsen,<br />
doppelte Muscularis mucosae.<br />
Formen:<br />
• Ca. 15 % Long-segment-BARRETT-Ösophagus (> 30 mm)<br />
• Ca. 80 % Short-segment-BARRETT-Ösophagus (< 30 mm)<br />
• Ca. 5 % Ultrashort-segment-BARRETT-Ösophagus (nur mikroskopisch fassbar)<br />
Verteilung abhängig von der benutzten Optik und dem Durchführenden<br />
DD.: Intest<strong>in</strong>ale Metaplasie der Kardia (CIM)<br />
Kompl.: BARRETT-Ulkus, (Dysplasie), BARRETT-Adenokarz<strong>in</strong>om (bes. bei long-segment-<br />
BARRETT)<br />
BARRETT-Karz<strong>in</strong>om<br />
Adenokarz<strong>in</strong>om auf der Grundlage e<strong>in</strong>es BARRETT-Ösophagus<br />
112
Pg.: Noch nicht ganz geklärt ist <strong>die</strong> Frage, ob der Reflux nur den BARRETT <strong>in</strong>duziert, aus dem<br />
sich dann als Folge das Karz<strong>in</strong>om entwickelt oder ob der Reflux sowohl für <strong>die</strong> BARRETT-<br />
Metaplasie als auch für <strong>die</strong> Tumor<strong>in</strong>duktion verantwortlich ist. Für Letzteres sprechen e<strong>in</strong>ige<br />
Beobachtungen:<br />
• Es gibt ke<strong>in</strong>e typische Dysplasie-Karz<strong>in</strong>om-Sequenz:<br />
o Dysplasien s<strong>in</strong>d seltener als das Karz<strong>in</strong>om selbst und<br />
o Adenokarz<strong>in</strong>ome entstehen oft sehr plötzlich ohne vorhergehende Dysplasie<br />
oder lange BARRETT-Anamnese, Entdeckung v.a. i.R. von Endoskopien bei<br />
Neuauftreten oder Änderungen des Beschwerdebildes, nicht i.R. von Barret-<br />
Kontrollen.<br />
• H<strong>in</strong>weise aus der Molekularbiologie der experimentellen Wundheilung: Das Setzen<br />
e<strong>in</strong>er Wunde führt <strong>in</strong> e<strong>in</strong>er Art Notfallprogramm zur Suppression der p53-Expression<br />
und der Zunahme genetisch <strong>in</strong>stabiler Tetra- und Polyploi<strong>die</strong>n, da <strong>die</strong> Deckung des<br />
Defekts e<strong>in</strong>er raschen Proliferation bedarf. Dabei auftretende dysplastische Zellen<br />
werden apoptotisch beseitigt. => Hypothese: häufige <strong>in</strong>temittierende refluxive<br />
Ereignisse -> häufige Defekte -> Zunahme der Proliferation und Abnahme der<br />
Tumorsuppression -> höhere Wahrsche<strong>in</strong>lichkeit, dass e<strong>in</strong>e entartete Zelle<br />
durchkommt und e<strong>in</strong> Karz<strong>in</strong>om hervorbr<strong>in</strong>gt.<br />
Ösophaguskarz<strong>in</strong>om<br />
Formen und RF:<br />
• Plattenepithelkarz<strong>in</strong>om - RF: Malnutrition, Alkohol, Rauchen, Arbeiter<br />
• Adenokarz<strong>in</strong>om - RF: Adipositas, Reflux, Akademiker, BARRETT-Ösophagus<br />
Mikro.: Atypien, hyperämische Gefäße<br />
Makro.: „Rote Flecken“, Anfärbung mit Methylenblau<br />
7.3 Magen<br />
Hiatushernie<br />
Verlagerung von Bauch<strong>in</strong>halt <strong>in</strong> den Thorax.<br />
Formen:<br />
• Axiale Gleithernie - Verlagerung der Kardia (weniger symptomatisch, Reflux)<br />
• Paraösophageale Hernie - Verlagerung des Fundus (Reflux, Passageh<strong>in</strong>dernis)<br />
Gastroschisis<br />
Angeborener Bauchdeckendefekt mit Vorfall der E<strong>in</strong>geweide.<br />
113
Upside-Down-Stomach<br />
Angeborene Hiatushernie mit Verlagerung von Magen und/oder Darmanteilen <strong>in</strong> den Thorax.<br />
Gastritis<br />
Endoskopisch oder histologisch gesicherte Entzündung der Magenschleimhaut. Korrelation<br />
mit der kl<strong>in</strong>ischen Diagnose Dyspepsie (Sodbrennen, Oberbauchbeschwerden, saures<br />
Aufstoßen, Völlegefühl) eher dürftig.<br />
Akute Gastritis<br />
Akute Magenschleimhautentzündung<br />
Ät.: Stress, Rauchen, Alkohol, Medikamente, Helicobacter u.a.m.<br />
Chronische Gastritis<br />
Typ A-Gastritis<br />
Ep.: 40 - 50 Lj., w:m = 10:1<br />
Ät.: Autoimmungastritis - Auto-Ak gegen Belegzellen und <strong>in</strong>tr<strong>in</strong>sic factor.<br />
Lok.: Korpus<br />
Mikro: Chronisch-atrophisch, Belegzellen mit „Nasen“ (ausgestoßenes endoplasmatisches<br />
Retikulum als Reaktion auf <strong>die</strong> Ak-bed<strong>in</strong>gt verh<strong>in</strong>derte Protonensekretion, DD.: PPI-<br />
Behandlung, führt auch dazu)<br />
Kl<strong>in</strong>ik: Evtl. Druckgefühl im Oberbauch, Belegzellenschwund -> Achlorhydrie, Intr<strong>in</strong>sicfactor-Mangel<br />
-> Vitam<strong>in</strong>-B12-Malabsorption -> perniziöse Anämie (Morbus BIERMER)<br />
Kompl.: Karz<strong>in</strong>omrisiko laut Literatur um etwa das 20fache erhöht, HCl-Mangel -><br />
Stimulation von APUD-Zellen (Gastr<strong>in</strong>produzierende G-Zellen u.a.) -> endokr<strong>in</strong>e Tumore,<br />
nicht-autonom und mit guter Prognose<br />
Helicobacter-<strong>in</strong>duzierte Typ A-Gastritis<br />
In etwa 5 % der Fälle von Typ-A-Gastritis H.p.-Ak-Nachweis Eradikation s<strong>in</strong>nvoll,<br />
Erfolgsrate 70 - 80 %:<br />
Typ B-Gastritis<br />
Ät.: Bakteriell (Helicobacter pylori), häufigste Form<br />
Lok.: V.a. Antrum<br />
PP.: Ständiger Entzündungsreiz<br />
114
Mikro.: Ausgeprägte Entzündung, Immunzellen durchdr<strong>in</strong>gen <strong>die</strong> Mucosa, leichter<br />
Belegzellschwund -> Hypochlorhydrie, <strong>in</strong> 50% Lymphfollikel (Ausprägung korreliert mit der<br />
Helicobacter-Dichte).<br />
Kompl.: MALT-Lymphom, Magenkarz<strong>in</strong>om<br />
Th.: Indikationen für e<strong>in</strong>e Eradikation (2 AB + 1 PPI) :<br />
• Risikokonstellation Helicobacter pylori + <strong>in</strong>test<strong>in</strong>ale Metaplasie + Aktivitätsmaximum<br />
im Corpusbereich<br />
• Symptomatische Gastritis<br />
Magendrüse, Anti-Helicobacter-Immunfärbung, Gastroskopiebiopsat.<br />
Lymphozytäre Gastritis<br />
SF der H.p.-Gastritis, Lok. v.a. im Corpusbereich<br />
Kl<strong>in</strong>ik: Starke Beschwerden, Übelkeit, Gewichtsverlust<br />
Th.: Eradikation, erfolgreich b<strong>in</strong>nen weniger Tage<br />
Typ C-Gastritis<br />
Ät.: Chemisch-toxisch (Gallereflux, NSAR, Kortikoide, Hyperkalziämie)<br />
Mikro: Ödem, sehr diskrete Entzündung, wenige Lymphozyten, Muskularis verändert, das<br />
Drüsenepithel geht nahtlos über <strong>in</strong> breite eos<strong>in</strong>ophile Bänder (Fibr<strong>in</strong>, Nekrose).<br />
Magenulkus<br />
Ät.: Heliobacter pylori, Hyperazidität, Schleimhautschäden (Kortikioide, NSAR), Stress<br />
(Intensivpatienten, Operationen, Infekte u.a.)<br />
115
Magebnulkus.<br />
Idem unter Wasser.<br />
Intest<strong>in</strong>ale Metaplasie der Kardia (CIM)<br />
Ep.: w:m = 1,1:1<br />
Ausschlußdiagnose!<br />
116<br />
Idem im Querschnitt.<br />
Histo.: Meist komplette <strong>in</strong>test<strong>in</strong>ale Metaplasie, "ruhiges" Schleimhautbild, seitlich foveoläres<br />
Magenepithel, basal Cardia- und/oder Corpusdrüsen<br />
DD.: Barret-Ösophagus<br />
Magenpolypen<br />
Benigne Wucherungen der Magenschleimhaut<br />
Typen:<br />
• Hyperplastisch (80 - 90 %) - Mucosazellen, Drüsenschläuche, entzündliche Infiltrate.<br />
• Adenomatös (10 - 20 %) - Tubuläre, villöse oder tubulovillöse Epithelwucherungen;<br />
entarten eher.<br />
Fundusdrüsenpolyp, gastroskopisch entfernt, H&E.<br />
Idem.
Hyperplastischer Magenpolyp,<br />
Foveolar-Typ, H&E.<br />
Magenadenom, endoskopische<br />
Resektion, H&E.<br />
Magenkarz<strong>in</strong>om<br />
RF:<br />
Idem, stärkere<br />
Vergrößerung.<br />
Idem.<br />
117<br />
Idem.<br />
Idem.<br />
• Chronische B-Gastritis (Helicobacter pylori), Hauptursache<br />
• Chronisch-atrophische Gastritis (Typ A), Achlorhydrie<br />
• Ménétrier-Syndrom = Gastropathia hypertrophica gigantea (Riesenfaltengastritis)<br />
• Adenomatöse Polypen<br />
• Zustand nach Magenresektion<br />
• Alkohol, Nitrosam<strong>in</strong>e, Aflatox<strong>in</strong>e, Ernährungsgewohnheiten<br />
Klassifikation nach Lauren: <strong>in</strong>test<strong>in</strong>aler Typ (50 %) diffuser Typ (40 %)<br />
Magenfrühkarz<strong>in</strong>om<br />
Mikro: Fehlende Drüsenschläuche, Lam<strong>in</strong>a muscularis mucosae <strong>in</strong>takt, Tumor auf Mucosa<br />
und Submucosa begrenzt, ke<strong>in</strong> Ca <strong>in</strong> situ! Lymphknoten können bereits positiv se<strong>in</strong>.
Formen:<br />
• Siegelzelltyp<br />
• Mukosatyp<br />
Klassifikation:<br />
• Typ I - Auf <strong>die</strong> Mucosa beschränkt, polypös, exophytisch, seltenste Form<br />
• Typ II - Auf <strong>die</strong> Mucosa beschränkt<br />
o Typ IIa - Leicht erhaben<br />
o Typ IIb - Schleimhautniveau, irreguläre Oberfläche<br />
o Typ IIc - Leicht abgesenkt, häufigste Form<br />
• Typ III - Submucosa <strong>in</strong>filtriert, exkaviert mit zentralem Ulkus, Ca v.a. im Randbereich<br />
aktiv<br />
Th.: bis Stadium IIc endoskopisch-ablative Entfernung gut machbar, bei III nur <strong>in</strong><br />
Ausnahmefällen (Inoperabilität u.a.)<br />
Prg.: 5-Jahres-Überlebensrate 75 - 90 %<br />
Magenkarz<strong>in</strong>om<br />
• Adenokarz<strong>in</strong>om<br />
o Papillär<br />
o Tubulär<br />
o Muz<strong>in</strong>ös (schleimbildend)<br />
o Adenosquamös<br />
o Siegelr<strong>in</strong>gzellkarz<strong>in</strong>om (große, rundliche Zellen mit randständigem Kern. Das<br />
schaumige Zytoplasma färbt sich <strong>in</strong> der PAS-Färbung rot.)<br />
o Gallertkarz<strong>in</strong>om (extrem schleimbildend)<br />
• Plattenepithelkarz<strong>in</strong>om<br />
• Szirrhös (undifferenziert mit B<strong>in</strong>degewebe)<br />
Ulzeriertes Adenokarz<strong>in</strong>om des<br />
Magens.<br />
Adenokarz<strong>in</strong>om des<br />
Magens.<br />
118<br />
Idem, Querschnitt.
E<strong>in</strong> Adenokarz<strong>in</strong>om im<br />
Longitud<strong>in</strong>alschnitt.<br />
Niedrig differenziertes<br />
Adenokarz<strong>in</strong>om des Magens,<br />
H&E.<br />
Hochdifferenziertes<br />
Adenokarz<strong>in</strong>om des Magens,<br />
H&E.<br />
Siegelr<strong>in</strong>gzellkarz<strong>in</strong>om,<br />
H&E.<br />
Gastro<strong>in</strong>test<strong>in</strong>aler Stromatumor (GIST)<br />
Ep.: Selten<br />
Malignom mesenchymalen Ursprungs (Sarkom).<br />
GIST des Magens, H&E.<br />
GIST des Magens, H&E.<br />
119<br />
Idem, submucöse Invasion.<br />
Idem <strong>in</strong> der Alcianblau-PAS-<br />
Färbung.
Idem, CD34-Immunfärbung.<br />
7.4 Darm<br />
Angeborene Fehlbildungen<br />
• Angeborene Pylorusstenose<br />
• Angeborene Duodenalatresie<br />
Dottersack-Fehlbildungen:<br />
Idem, C-KIT-Immunfärbung.<br />
120<br />
GIST des Magens.<br />
• MECKEL-Divertikel - Kurzer handschuhf<strong>in</strong>gerförmiger Rest des Ductus<br />
omphaloentericus am Ileum, etwa 60cm proximal der Ileozäkalklappe und über e<strong>in</strong>en<br />
fibrösen Strang mit dem Nabel verbunden. Kann ektopisches Magenepithel oder<br />
Pankreasgewebe enthalten und bluten.<br />
• Omphalozele - Nabelbruch<br />
• Omphaloenterozele - Nabelbruch mit Darmschl<strong>in</strong>gen im Bruchsack<br />
Hämodynamische Störungen<br />
Nekrotisierende Enterokolitis<br />
Die nekrotisierende Enterokolitis ist e<strong>in</strong>e zirkulatorisch-ischämische, gangränöse Entzündung<br />
des Dünndarms im Rahmen schwerer Vorerkrankungen und tritt oft wenige Wochen nach der<br />
Geburt auf. Gefährdet s<strong>in</strong>d besonders Frühgeborene.
Neonatale nekrotisierende<br />
Enterokolitis mit abdom<strong>in</strong>eller<br />
Distension, Darmnekrose,<br />
Blutungen und Peritonitis bei<br />
Perforation.<br />
Mesenterial<strong>in</strong>farkt<br />
Idem, <strong>in</strong>test<strong>in</strong>ale Nekrose,<br />
Pneumatosis <strong>in</strong>test<strong>in</strong>alis und<br />
Perforation (Pfeil), Autopsie.<br />
Immer frisch, es gibt ke<strong>in</strong>e alten Darm<strong>in</strong>farkte (unbehandelt letale<br />
Durchwanderungsperitonitis).<br />
Mikro: E<strong>in</strong>blutung immer (venöse Kollateralen), Nekrose<br />
Makro: Betroffener Darmabschnitt livide verfärbt<br />
Kl<strong>in</strong>ik: Phasenhafter Verlauf:<br />
121<br />
Idem, <strong>die</strong> Nahaufnahme des<br />
Darms zeigt Nekrosen und<br />
Pneumatosis <strong>in</strong>test<strong>in</strong>alis.<br />
• 1) Initialstadium: Heftige Abdom<strong>in</strong>alschmerzen, evtl. hämorrhagische Durchfälle und<br />
Schocksymptome<br />
• 2) Latenzstadium: Trügerisches Nachlassen des Schmerzes („fauler Frieden“),<br />
abnehmende Darmperistaltik<br />
• 3) Darmnekrose: Paralytischer Ileus, Durchwanderungsperitonitis, schwere<br />
Allgeme<strong>in</strong><strong>in</strong>toxikation<br />
Non-occlusive disease<br />
Ischämische M<strong>in</strong>derperfusion des Darms ohne thrombotische Gefäßokklusion.<br />
Ät.: Gehäuft bei Schwerstkranken (Risikofaktoren: Schock/<strong>in</strong>traoperative Blutdruckabfälle,<br />
große Operationen, Sepsis, Intensivtherapie, Anämie, Hypoxie, Atherosklerose, Diabetes<br />
mellitus u.a.m.).<br />
Makro: Freie Darmgefäße
Ileus<br />
„Darmverschluss“, Passagestörung des Darms mit oder ohne Strangulation der<br />
Gefäßversorgung.<br />
Ät.:<br />
• Mechanisch:<br />
o Obstruktion von außen - Ursachen: Briden, Adhäsionen, Tumor, Pankreas<br />
anulare<br />
o Obstruktion von <strong>in</strong>nen - Ursachen: Colonkarz<strong>in</strong>om, Kotste<strong>in</strong>e,<br />
Gallenste<strong>in</strong>ileus, Invag<strong>in</strong>ation<br />
• Paralytisch - Ursachen: Peritonitis z.B. bei Hohlorganperforation oder Entzündungen<br />
im Bauchraum (Pankreatitis), Urämie, postoperativ bes. nach abdom<strong>in</strong>ellen E<strong>in</strong>griffen,<br />
Mesenterial<strong>in</strong>farkt, Folge e<strong>in</strong>es mechanischen Ileus, Intoxikation.<br />
E<strong>in</strong>e Strangulation tritt auf z.B. bei <strong>in</strong>karzerierter Hernie oder Volvulus (Darmverschl<strong>in</strong>gung).<br />
Folge: Durchwanderungsperitonitis!<br />
Kl<strong>in</strong>ik: Bauchschmerzen, Meteorismus, Darmgeräusche vermehrt (mechanischer Ileus) oder<br />
aufgehoben („Totenstille“ bei paralytischem Ileus).<br />
Divertikulose<br />
Divertikel s<strong>in</strong>d pathologische Ausstülpungen der Darmschleimhaut durch Muskellücken, z.B.<br />
dort wo <strong>die</strong> darmversorgenden Gefäße e<strong>in</strong>- und austreten.<br />
Ät.: Erhöhter <strong>in</strong>tralum<strong>in</strong>aler Druck.<br />
RF.: Faserarme Ernährung, chronische Obstipation (Ursachen: Laxantienabusus und<br />
Hypokaliämie, Medikamente wie Opiate, trizyklische Antidepressiva und Antichol<strong>in</strong>ergika,<br />
Bewegungsmangel, ungenügende Tr<strong>in</strong>kmenge, ballaststoffarme Ernährung).<br />
Colon mit Divertikel.<br />
Webl<strong>in</strong>ks: http://www.deutsches-aerzteblatt.de/v4/news/news.asp?id=25790<br />
Entzündliche Prozesse<br />
Glutensensitive Enteropathie<br />
122
Morbus WHIPPLE<br />
Divertikulitis<br />
Entzündung e<strong>in</strong>es oder mehrerer Darmdivertikel auf dem Boden e<strong>in</strong>er Divertikulose.<br />
Ät.: Divertikel mit Retention von Stuhlresten, bakterieller Zersetzung, Durchblutungsstörung<br />
der Schleimhaut, Entzündungsreaktion.<br />
Kompl.: Perforation mit Peritonitis.<br />
Appendizitis<br />
Mikro: Wandödem, Nekrose, E<strong>in</strong>blutung, Leukozyten<strong>in</strong>filtration.<br />
Makro: Rötung, Ödematöse Schwellung.<br />
Kompl.: Perforation und eitrige Peritonitis.<br />
Akute Appendizitis.<br />
Colitis ulzerosa<br />
Mikro: Die ist Entzündung f<strong>in</strong>det sich <strong>in</strong>tramural <strong>in</strong> der Mucosa und Submucosa, <strong>die</strong><br />
Histoarchitektur ist stark gestört, man beobachtet e<strong>in</strong>e Becherzellatrophie, Kryptenabszesse,<br />
<strong>in</strong> der Mucosa Lymphozyten und Plasmazellen sowie Erosionen, Ulzeration und e<strong>in</strong>e<br />
kont<strong>in</strong>uierliche Ausbreitung.<br />
Makro: Die Colitis ulzerosa befällt das gesamte Colon, manchmal auch das term<strong>in</strong>ales Ileum<br />
und beg<strong>in</strong>nt meist im Rektum mit Ausbreitung nach proximal. Die Entzündung ist <strong>in</strong>tramural<br />
und kont<strong>in</strong>uierlich mit ödematöser Schwellung, Pseudopolypen, Ulzerationen. Im chronischen<br />
Stadium f<strong>in</strong>det man gelbe, polsterförmige Schleimhaut<strong>in</strong>seln zwischen grauer, glatter,<br />
freigelegter Submucosa. Die Schleimhaut ist atrophisch.<br />
Kompl.: Maligne Entartung<br />
123
Colitis ulzerosa, aktives Stadium,<br />
Endoskopiebiopsat, H&E.<br />
Colitis ulzerosa.<br />
Morbus CROHN<br />
Syn.: Ileitis term<strong>in</strong>ales<br />
Idem.<br />
Idem im Querschnitt.<br />
124<br />
Idem.<br />
Idem etwas näher betrachtet.<br />
Mikro: Die Entzündung ist transmural (alle Wandschichten), <strong>die</strong> Histoarchitektur ist nicht<br />
oder nur ger<strong>in</strong>ggradig gestört. Man f<strong>in</strong>det zahlreiche Becherzellen, <strong>die</strong> Krypten s<strong>in</strong>d frei,<br />
daneben Epitheloidzellgranulome, Erosionen, Ulzeration.<br />
Makro: Alle Anteile des GIT können befallen se<strong>in</strong>, vorwiegend term<strong>in</strong>ales Ileum. Der Prozess<br />
zeichnet sich durch e<strong>in</strong>e transmurale, diskont<strong>in</strong>uierliche und segmentale Ausbreitung aus.<br />
Aphtöse Ulzera stellen e<strong>in</strong>e frühe Manifestation der Erkrankung dar. Evtl. f<strong>in</strong>det man e<strong>in</strong>en<br />
„Konglomerattumor“ mit fuchsbauartigen Fistelungen. Die Darmwand ist enorm verdickt<br />
(KM-Rö: Fahrradschlauch-Phänomen), <strong>die</strong> Schleimhaut zeigt e<strong>in</strong> Kopfste<strong>in</strong>pflasterrelief.<br />
Kompl.: Fisteln, Abszesse, Stenosen, Perforation<br />
Der Morbus CROHN ist makroskopisch e<strong>in</strong> Chamäleon - DD: Kolonkarz<strong>in</strong>om, Karz<strong>in</strong>oid,<br />
Siegelr<strong>in</strong>gkarz<strong>in</strong>om, Riesenpolypen. Mikroskopisch s<strong>in</strong>d Morbus CROHN und Colitis ulzerosa<br />
nicht immer scharf vone<strong>in</strong>ander abzugrenzen.<br />
Kolorektale Polypen
Polypen = Sessile oder gestielte Vorwölbung aus dem Schleimhautniveau, e<strong>in</strong>zeln oder<br />
multipel, unterschiedlicher Größe, ohne Bewertung der Dignität.<br />
E<strong>in</strong>teilung:<br />
• Entzündliche Pseudopolypen (siehe CID)<br />
• Hyperplastische Polypen<br />
• Neoplastische Polypen<br />
o Epithelial: Adenom, Adenokarz<strong>in</strong>om<br />
o Mesenchymal: Lipom, Sarkom, Leiomyom<br />
Hyperplastische Polypen<br />
Dignität: Benigne<br />
Mikro: Sägeblatt-Kryptenepithel, basal dunkler<br />
Hyperplastischer Polyp mit Sägeblatt-<br />
Kryptenepithel, H&E.<br />
Neoplastische Polypen<br />
Villöses Adenom<br />
Villöses Adenom des Sigmoids.<br />
Idem <strong>in</strong> Wasser e<strong>in</strong>getaucht.<br />
125<br />
Hyperplastischer Polyp, Sägeblattmuster und<br />
basal dunkler H&E.<br />
Idem.
Villöses Adenom des Sigmoids, e<strong>in</strong> anderer Fall.<br />
Tubulovillöses Adenom<br />
Neoplastisch, epithelial, benigne (Präkanzerose)<br />
Mikro: Das Epithel ist zwei- bis mehrreihig, <strong>die</strong> Lam<strong>in</strong>a muscularis mucosae <strong>in</strong>takt, der<br />
Tumor ist apikal dunkler.<br />
Tubulovillöses Adenom des Colons.<br />
Adenomatöser Polyp<br />
Adenomatöser Polyp, H&E.<br />
Adenokarz<strong>in</strong>om<br />
Neoplastisch, epithelial, maligne<br />
Präkanzeröse Konditionen:<br />
Idem, quer.<br />
Adenomatöser Polyp des Colons.<br />
126<br />
Idem, quer.
• FAP - Familiäre Adenomatöse Polyposis coli<br />
• HNPCC - Hereditäres non-Polyposis Colon-Karz<strong>in</strong>om<br />
Mikro: Drüsig, <strong>in</strong>filtrierend wachsend, <strong>die</strong> Muscularis propria ist durchbrochen, man f<strong>in</strong>det<br />
<strong>die</strong> allg. Malignitätskritereien (Kerne groß, polymorph, viele Mitosen, erhöhte<br />
Kern/Plasmarelation).<br />
Adenokarz<strong>in</strong>om des Colons, endoskopische<br />
Biopsie, H&E.<br />
Zirkuläres Adenokarz<strong>in</strong>om im<br />
Colon, chirurgisches<br />
Resektat.<br />
Ulzeriertes, endophytisches<br />
Adenokarz<strong>in</strong>om des Colon,<br />
chirurgisches Resektat.<br />
127<br />
Hoch differenziertes Adenokarz<strong>in</strong>om des<br />
Rektums, H&E.<br />
Exophytisches<br />
Adenokarz<strong>in</strong>om des Colons,<br />
chirurgisches Resektat.<br />
Die folgenden Bilder zeigen e<strong>in</strong> relativ kle<strong>in</strong>es Adenokarz<strong>in</strong>om, das vom Gastroenterologen<br />
proximal und distal durch Farb<strong>in</strong>jektion markiert wurde, damit es der Chirurg <strong>in</strong> der<br />
Operation leichter lokalisieren kann.<br />
Adenokarz<strong>in</strong>om des Sigmoids, en face.<br />
Idem, longitud<strong>in</strong>al.<br />
Idem, Nahaufnahme.
Karz<strong>in</strong>oide<br />
Idem, Nahaufnahme.<br />
Neuroendokr<strong>in</strong> aktiver Tumor, Seroton<strong>in</strong>produzierend<br />
Ursprung: Chromaff<strong>in</strong>e Zellen<br />
Mikro: Gruppier<strong>in</strong>g <strong>in</strong> Nestern oder Bändern, IHC: Chromogran<strong>in</strong> A +<br />
Kolonkarz<strong>in</strong>oid, endoskopisch entfernt, H&E.<br />
Multiple Karz<strong>in</strong>oide im<br />
Dünndarm.<br />
Analregion<br />
Analatresie<br />
Idem.<br />
Idem, e<strong>in</strong> Karz<strong>in</strong>oid <strong>in</strong> der<br />
Nahaufnahme.<br />
128<br />
Idem, e<strong>in</strong> Karz<strong>in</strong>oid im<br />
Querschnitt.<br />
Angeborener Verschluss durch Unterbleiben des <strong>in</strong>trauter<strong>in</strong>en E<strong>in</strong>reissens der<br />
Kloakenmembran.<br />
Marisken<br />
Ät.: Idiopathische, selten sekundäre benigne fibromartige Kutishyperplasie.<br />
Morph.: Von der Analhaut ausgehende weiche, hautfarbene bis pflaumengroße Knoten.<br />
Kl<strong>in</strong>ik.: Meist asymptomatisch, selten Ursache e<strong>in</strong>es Analekzems oder e<strong>in</strong>er Mykose<br />
(Pruritus).<br />
Kondyloma accum<strong>in</strong>atum
Ät.: HPV-bed<strong>in</strong>gte warzenartige Läsion der Haut oder Schleimhaut (HPV 6, 11, 42, 44,...)<br />
Übertragung: Sexuell<br />
Mikro: Koilozyten (pyknotische, polymorphe Kerne mit per<strong>in</strong>ucleärem Hof)<br />
Makro: Kondylomata accum<strong>in</strong>ata<br />
Anales Kondyloma accum<strong>in</strong>atum<br />
bei e<strong>in</strong>em männlichen Patienten,<br />
H&E.<br />
Idem, stark vergrößert.<br />
Analekzem<br />
Idem.<br />
129<br />
Idem, stärker vergrößert.<br />
Ät.: Kumulativ-toxisch (Sekretion oder Mazeration <strong>in</strong>folge von Marisken, Hämorrhoiden,<br />
Fissuren, Fisteln, übertriebener Analhygiene, Trichteranus).<br />
Morph: Akutes nässendes, erosives Ekzem oder chronisches lichenifiziertes Ekzem.<br />
Kl<strong>in</strong>ik: Starker Pruritus, Nässen.<br />
Kompl.: Allergisches Kontaktekzem, Sekundär<strong>in</strong>fektion.<br />
DD.: Allergisches Kontaktekzem, atopisches Ekzem.<br />
Analvenenthrombose
Ät.: Assoziiert mit Hämorrhoidalleiden. Auftreten spontan, nach hartem Stuhlgang/Diarrhoe,<br />
<strong>in</strong> der Schwangerschaft.<br />
Makro: Akut aufgetretener dunkellivider, kugeliger, ödematöser, prallelastischer Knoten.<br />
Akute heftige, stechende Schmerzen, <strong>die</strong> im Verlauf <strong>in</strong> Druck- und Spannungsschmerz<br />
übergehen.<br />
Analfissur<br />
Ät.: Assoziiert mit Hämorrhoidalleiden und anorektalen Entzündungen. Harter Stuhlgang.<br />
Makro: Ovales bis kreisförmiges Ulcus der Analhaut, Lokalisation i.d.R. 6:00 SSL<br />
Kl<strong>in</strong>ik: Brennende, stechende Schmerzen bei der Defäkation, Sph<strong>in</strong>kterspasmus, Blutungen.<br />
Hämorrhoiden<br />
Ät.: Genetische Faktoren, chronische Obstipation (Faserarme Ernährung, ger<strong>in</strong>ge<br />
Tr<strong>in</strong>kmenge, Bewegungsmangel, Adipositas), überwiegend sitzende Tätigkeit, Gravidität.<br />
Pg.: Druckerhöhung -> Gefäßelongation, Aussackung und Hypertrophie des Corpus<br />
cavernosum recti<br />
Symptome: Sta<strong>die</strong>nabhängig Juckreiz, Nässen, Blutungen, Fremdkörpergefühl, Schmerzen,<br />
Prolaps, Kont<strong>in</strong>enzstörungen.<br />
Sta<strong>die</strong>n:<br />
• Grad I: Rote Nodi an der L<strong>in</strong>ea dentata. Nicht palpabel, ausschließlich proktoskopisch<br />
nachweisbar, wenig Symptome (hellrote Schmierblutungen).<br />
• Grad II: Beim Pressversuch prolabierende rote weicher Knoten an den<br />
Prädilektionsstellen, <strong>die</strong> spontan retrahieren. Evtl. palpabel (Fibrose). Symptome:<br />
Schmierblutungen, Defäkationsschmerz. Kompl.: Inkarzeration, Thrombosierung.<br />
• Grad III: Reponibler Analprolaps. Symptome: Sekretion und Nässen,<br />
Schmierblutungen, Kont<strong>in</strong>enzstörungen, Begünstigung e<strong>in</strong>es Analekzems mit<br />
Juckreiz.<br />
• Grad IV: Persistierender nicht reponibler Analprolaps <strong>in</strong> Form von gestauten<br />
lividroten Knoten mit radiärer Faltenbildung (DD Rektumprolaps: zirkuläre<br />
Fältelung). Symptome: chronisches Analekzem, starker Pruritus, Schmierblutungen.<br />
Analkarz<strong>in</strong>om<br />
7.5 Leber<br />
130
Fehlbildungen der Leber<br />
• Agenesie (Rarität)<br />
• Lageanomalien (bei situs <strong>in</strong>versus)<br />
• abnorme Lappung<br />
• Ektopes Lebergewebe<br />
Fehlbildungen der Gallenwege<br />
• Kongenitale polyzystische Erkrankung des K<strong>in</strong>des<br />
• Kongenitale polyzystische Erkrankung des Erwachsenen<br />
• Solitäre Leberzysten<br />
• Kongenitale Leberfibrose<br />
• Gallengangsmikrohamartome (von Meyenburg Komplexe)<br />
• Caroli-Syndrom: angeborene Leberzirrhose, zystische Dilatation der <strong>in</strong>trahepatischen<br />
Gallengänge, porto-portale B<strong>in</strong>degewebssepten<br />
Zirkulationsstörungen<br />
Physiologie: Die Versorgung der Leber erfolgt zu 1/3 über <strong>die</strong> A. hepatica propria, zu 2/3<br />
über <strong>die</strong> V. portae.<br />
Prähepatische E<strong>in</strong>flußstörungen<br />
Ät.:<br />
• Leberarterienkompression<br />
• Portalvenenkompression<br />
• Pfortaderthrombose<br />
Folgen: Ösophagusvarizen, Splenomegalie, <strong>in</strong>test<strong>in</strong>ale Kongestion<br />
Intrahepatische Zirkulationsstörungen<br />
Ät.:<br />
• Zirrhose<br />
• S<strong>in</strong>usoidokklusion<br />
Folgen: Aszites, Ösophagusvarizen, Hepatomegalie, Transam<strong>in</strong>asenanstieg<br />
SF: Zahnscher Infarkt - lokale Druckatrophie durch Stauungshyperämie, z.B. bei<br />
Rechtsherz<strong>in</strong>suffizienz und gleichzeitiger lokaler Kompression kle<strong>in</strong>er Portalvenen im<br />
betroffenen Bereich, ke<strong>in</strong>e Nekrose.<br />
Posthepatische Abflußstörungen<br />
Folgen: Aszites, Hepatomegalie, Bauchschmerzen, Transam<strong>in</strong>asenanstieg<br />
131
BUDD-CHIARI-Syndrom<br />
Thrombose der großen Lebervenen<br />
Ät.: idiopathisch (30 %), Kollagenosen (SLE), myeloproliferative Erkrankungen<br />
Mikro: Multiple, zentrolobuläre Nekrosen<br />
Beim Budd-Chiari-Syndrom kommt es zu e<strong>in</strong>er sich schnell (= akuten) oder langsam (=<br />
chronisch) entwickelnden Blutabflussstörung der Leber durch e<strong>in</strong>e Thrombose <strong>in</strong> den<br />
Lebervenen oder der V. cava <strong>in</strong>ferior. Kl<strong>in</strong>isch besteht e<strong>in</strong>e Lebervergrößerung, Schmerzen<br />
im rechten Oberbauch und Aszites (= Erguss der Bauchhöhle). Die Thrombose der<br />
Lebervenen entsteht im Rahmen e<strong>in</strong>er allgeme<strong>in</strong> erhöhten Thromboseneigung bei<br />
hämatologischen Grunderkrankungen, Mutationen von Genen der Blutger<strong>in</strong>nungsfaktoren<br />
(<strong>in</strong>sbesondere der Faktor V), Lupus erythematodes, Verwendung von Kontrazeptiva und<br />
malignen Tumoren. Die Thrombosen beim Budd-Chiari-Syndrom können aber auch beim<br />
direkten Verschluss von Lebervenen durch Tumoren oder Entzündungen entstehen. Ca. 30%<br />
der Patienten mit Budd-Chiari-Syndrom zeigen jedoch ke<strong>in</strong>e e<strong>in</strong>deutig identifizierbare<br />
Ursache (sog. „idiopathische“ Genese).<br />
Vena-occlusive-disease<br />
Thrombosierung der kle<strong>in</strong>en <strong>in</strong>trahepatischen Venen<br />
Ät.: Zytostatika, nach KM-Tx, nach Radiotherapie<br />
Kardiale Leberstauung<br />
Ät.: Cor pulmonale, Klappenfehler, Perikarditis constrictiva<br />
Mikro: Die Zentralvene ist gestaut, erweitert, eryreich, <strong>die</strong> S<strong>in</strong>ussoide s<strong>in</strong>d perizentral<br />
erweitert, <strong>die</strong> Hepatozyten bes. perizentral komprimiert (Druckatrophie). Stauungsstraßen und<br />
zentral betonte Fibrose.<br />
Makro: Muskatnussleber/Herbstlaubleber<br />
Akute Virus-Hepatitis<br />
Def<strong>in</strong>ition: Hepatitis < 6 Monate<br />
Ät.:<br />
• Virushepatitis: HAV 55 % HBV 35 %, HCV 10 %<br />
• Virusbegleithepatitis: EBV, CMV, VZV u.a.m.<br />
Verlauf:<br />
• Infektion<br />
• Latenzphase<br />
• Prodromalstadium: 2-7 Tage, grippeähnlich, gastro<strong>in</strong>test<strong>in</strong>ale Symptome<br />
• Hepatische Organmanifestation: 4-8 Wochen, 2/3 anikterisch!<br />
132
Verlaufsformen:<br />
• Subkl<strong>in</strong>isch<br />
• Akute Hepatitis<br />
• Carrier (gesunder Virus-Träger)<br />
• Persistenz/Chronische Hepatitis (chronisch stabil chronisch aggressiv)<br />
Morphologie:<br />
• Zellödeme (hydropisch geschwollene ballonierte Zellen) mit läppchenzentraler<br />
Betonung<br />
• T-Zell-vermittelte eos<strong>in</strong>ophile Leberzelldegeneration mit Koagulationsnekrosen<br />
(Councilman-bo<strong>die</strong>s: E<strong>in</strong>zelzellnekrosen, extrazellulär)<br />
• Proliferation der Kupffer-Stern-Zellen<br />
• Lymphozytäre Infiltration der Leberläppchen<br />
• Lymphohistiozytäre Infiltration der Portalfelder -> Mottenfraßnekrosen<br />
• Im abkl<strong>in</strong>genden Stadium Akkumulation von Ceroidpigment und Eisen <strong>in</strong> den<br />
Makrophagen<br />
Formen der Nekrose:<br />
• Dissem<strong>in</strong>ierte E<strong>in</strong>zelzellnekrosen<br />
• Zentrale Nekrose<br />
o Ausbreitung nach periportal -> Konfluierende brückenbildende Nekrosen<br />
• Periportale Mottenfraßnekrosen<br />
• Massive Nekrosen<br />
Komplikationen:<br />
• Cholestatische Verlaufsformen: Hepatitis mit <strong>in</strong>trahepatischem Verschlußsyndrom, S-<br />
AP+, LAP+, γGT+<br />
• Protrahierter Verlauf: Transam<strong>in</strong>asenerhöhung > 3 Monate<br />
• Fulm<strong>in</strong>anter Verlauf: brückenbildende und multilobuläre Nekrosen (Hep.A. 0,1%,<br />
Hep.C 1%)<br />
• Extrahepatische Manifestation: Kryoglobul<strong>in</strong>ämie, Glomerulonephritis; 5-10% bei<br />
HBV)<br />
• Viruspersistenz = chronische Hepatitis<br />
o Chronisch persistierend (CPH) - Milchglaszellen<br />
o Chronisch aggressiv (CAH) - Mottenfraßnekrosen<br />
• Spätkomplikation: Leberzell-Ca<br />
Folgezustände:<br />
• Restitutio ad <strong>in</strong>tegrum<br />
• Entzündliche Residuen (Aktivierung der Kupffer-Stern-Zellen, lymphohistiozytäre<br />
Portalfeld<strong>in</strong>filtrate)<br />
• Chronische Hepatitis<br />
• Fibrose und Zirrhose<br />
• Hepatocelluläres Karz<strong>in</strong>om (HCC)<br />
Hepatitis A<br />
133
RNS-Virus<br />
Übertragung: fäkal-oral<br />
• Vermehrung nur <strong>in</strong> Leberzellen<br />
• Ke<strong>in</strong> chronischer Verlauf<br />
Histo: E<strong>in</strong>zelzellnekrosen <strong>in</strong> periportaler Zone<br />
Hepatitis B<br />
DNS-Virus<br />
Übertragung: sexuell, Blut<br />
Mikro: Nekrosen <strong>in</strong> den Läppchenzentren, Milchglashepatozyten<br />
Verlaufsformen:<br />
• Subkl<strong>in</strong>isch 60 - 65 % -> 100 % Erholung<br />
• Akute Hepatitis 20 - 25 % -> 99 % Erholung, < 1 % fulm<strong>in</strong>ant<br />
• Carrier 5 - 10 % (Gesunder HBs-Ag-Träger: Evtl. Leberzellkarz<strong>in</strong>om)<br />
• Persistierend 4 %<br />
o -> 70 - 90 % Erholung<br />
o -> 10 - 30 % Chronische Hepatitis -> Zirrhose, HCC<br />
Hepatitis C<br />
RNS-Viren<br />
Übertragung: Transfusion, i.v.Drogen (Spritzentausch), sexuell, z.T. unklar<br />
Verlauf:<br />
• Heilung 15 %<br />
• Chronifizierung 85 %<br />
o -> Stabil 80 %<br />
o -> Zirrhose 20 % -> HCC<br />
• Fulm<strong>in</strong>ant selten<br />
Hepatitis D<br />
RNS-Virus<br />
Braucht zur Replikation das HBs-Antigen des Hepatitis B-Virus<br />
• Simultan<strong>in</strong>fektion: 90 % Heilung<br />
• Fulm<strong>in</strong>anter Verlauf häufiger<br />
• Super<strong>in</strong>fektion: Meist chronischer Verlauf<br />
134
Hepatitis E<br />
Nicht chronisch, hohe Letalität bei Infektion <strong>in</strong> der Schwangerschaft.<br />
Chronische Hepatitis<br />
Dauer > 6 Monate<br />
Ät.:<br />
• Viral (Hepatitis B,C,D)<br />
• Autoimmunologisch: Primär biliäre Leberzirrhose (PBC), Primär sklerosierende<br />
Cholangitis (PSC)<br />
• Medikamentös (α-Methyldopa, Isoniazid)<br />
• Stoffwechselstörungen (Hämochromatose, Morbus Wilson, α1-AT-Mangel)<br />
Folge: Leberfibrose, -zirrhose <strong>in</strong> 20-50 % nach 10-20 Jahren<br />
Kompl.: HCC<br />
Morphologische Klassifikation der Aktivität (persistierend aktiv)<br />
• M<strong>in</strong>imal: Zelluläre Infiltrate der Periportalfelder, PF-Fibrose<br />
• Mild: Intralobuläre Nekrose, B<strong>in</strong>degewebssepten unvollständig<br />
• Mäßig: Mottenfraßnekrose, komplette B<strong>in</strong>degewebssepten<br />
• Schwer: Brückennekrosen, Pseudolobuli und Zirrhose<br />
Autoimmunhepatitis<br />
Ep.: 5 - 20 % aller chronische Hepatitiden, bes. Frauen (jung oder postmenopausal)<br />
Ät.: T-Suppressorzell-Defekt: T-Zell-Rezeptor gegen Leberzellmembran-Ag (CYP450)<br />
Kl<strong>in</strong>ik: IgG erhöht, ANA +, SMA +<br />
Assoziation mit Immunerkrankungen wie Thyreoitiden, Vaskulitis u.a.<br />
Bakterielle Hepatitis<br />
Erreger: E. coli, Streptokokken, Staphylokokken<br />
Infektionswege: Hämatogen (arteriell, portalvenös), cholangiogen, traumatisch<br />
Morph.: Destruierend, absze<strong>die</strong>rend, konfluierend (-> Septikopyämie)<br />
Parasitäre Lebererkrankungen<br />
• Entamoeba histolytica (Magnaform)<br />
• Ech<strong>in</strong>ococcus - Zysten (Hydatiden) aus Kapsel, parasitärer Keimschicht und Scolizes<br />
135
o Ech<strong>in</strong>ococcus granulosus/cysticus - Hundebandwurm - große, gekammerte,<br />
rundliche Hydatiden<br />
o Ech<strong>in</strong>ococcus alveolaris/multilocularis - Fuchsbandwurm - diffus sich<br />
verzweigende Hydatide, schlechtere Prognose<br />
Amöbenabszess der Leber.<br />
Toxische Leberschäden<br />
Lebergifte:<br />
• Obligate Lebertox<strong>in</strong>e - Dosisabhängige Schädigung, vorhersagbare Wirkung<br />
• Fakultative Lebertox<strong>in</strong>e - Ke<strong>in</strong>e dosisabhängige Schädigung, ke<strong>in</strong>e vorhersagbare<br />
Wirkung<br />
• Primäre Lebertox<strong>in</strong>e - Schädigen direkt<br />
• Sekundäre Lebertox<strong>in</strong>e - Schädigung durch Metabolite (Giftung, Biotransformation)<br />
Manifestation e<strong>in</strong>es Leberschadens: Leberzellnekrosen, Leberzellverfettung (groß-,<br />
kle<strong>in</strong>tropfig), <strong>in</strong>trahepatische Cholestase, akute/chronische Hepatitis, granulomatöse<br />
Entzündung, Fibrose, Zirrhose.<br />
Fettleber<br />
Syn: Steatosis hepatis<br />
Ät.: Metabolisch-toxisch, Überernährung, alkoholisch<br />
Mikro: Zahlreiche Vakuolen, evtl. cribiformes (siebförmiges) Muster<br />
Makro: Die Leber ist gelblich verfärbt.<br />
Kompl.: Alkoholische Steatohepatitis (ASH), Nicht-alkoholische Steatohepatitis (NASH)<br />
Mikro: Zusätzlich leukozytäres Infiltrat<br />
Alkoholtoxischer Leberschaden<br />
30 - 50 % aller Lebererkrankungen <strong>in</strong> Europa, USA<br />
Schädigungsmechanismen:<br />
• Giftung <strong>in</strong> der Leber: Alkohol -ADH-> Acetaldehyd (toxisch)<br />
136
• Verschiebung des Redoxgleichgewichts (NADH-Anstieg)<br />
• Induktion des mikrosomalen Ethanol-oxi<strong>die</strong>renden Systems (MEOS) -><br />
Medikamenten<strong>in</strong>teraktionen<br />
Mögliche Folgen:<br />
• Alkoholische Steatosis hepatis<br />
• Alkoholische Steatohepatitis (ASH)<br />
• Alkoholische Leberfibrose und -zirrhose<br />
Mikro: Siegelr<strong>in</strong>gzellen (zentrale Fettvakuole, an den Rand gedrängter Kern), alkoholisches<br />
Hyal<strong>in</strong> (hirschgeweihartig), MALLORY-Körperchen (<strong>in</strong>trazellulär), Leberfibrose<br />
(perivenuläre/perizelluläre Fibrose bis zur zentralen Sklerose, Maschendrahtfibrose), portoportale/porto-zentrale<br />
B<strong>in</strong>degewebssepten, unspezifisches entzündliches Bild,<br />
Cholestasezeichen.<br />
Makro: Die Leber ist vergrößert, gelblich, teigig-weich<br />
Kompl.: HCC, ZIEVE-Syndrom, extrahepatisch<br />
Leberzirrhose<br />
Ät.: Alkoholabusus 60 - 70 %, chronische Hepatitis 10 - 15 %, biliär 5 %, Hämochromatose 5<br />
%, andere Stoffwechselerkrankungen (Galaktosämie, Fruktose-Intoleranz, Glykogenosen,<br />
Morbus WILSON, α-1-Antitryps<strong>in</strong>mangel) < 1 %, Tox<strong>in</strong>e < 1 %, Leberstauung < 1 %,<br />
idiopathisch 10 %<br />
E<strong>in</strong>teilung:<br />
• Postnekrotische Leberzirrhose<br />
• Posthepatitische Leberzirrhose<br />
• Biliäre Leberzirrhose<br />
• Pigmentzirrhose (Morbus Wilson, Hämochromatose)<br />
• Fettzirrhose<br />
Ersche<strong>in</strong>ungsform:<br />
• Kle<strong>in</strong>knotig 3 cm<br />
• Gemischt<br />
Aktivität:<br />
• Aktive Zirrhose (Leberzellnekrosen, Entzündung)<br />
• Stationäre (<strong>in</strong>aktive) Zirrhose<br />
Mikro: B<strong>in</strong>degewebsvermehrung (EVG: BG violett), B<strong>in</strong>degewebssepten, abgeschnürte<br />
Regeneratknoten. Die Zentralvene ist verschwunden, man f<strong>in</strong>det Neoduktuli<br />
(Gallengangproliferationen).<br />
Makro: Die Leber ist geschrumpft und hat e<strong>in</strong>e höckrige Oberfläche.<br />
137
Folgen: Ikterus, Ger<strong>in</strong>nungsstörungen, Hypalbum<strong>in</strong>ämie -> Aszites, hepatorenales Syndrom,<br />
endokr<strong>in</strong>e Störungen -> Gynäkomastie, Bauchglatze, hepatische Enzephalopathie/Coma<br />
hepaticum, portale Hypertonie -> Aszites, Splenomegalie, Kollateralen: Ösophagusvarizen,<br />
Caput medusae, Spider-Nävi.<br />
Primär biliäre Zirrhose/Cholangitis (PBC)<br />
Chronisch destruierende nicht-eitrige Cholangitis<br />
Ep.: 1 % der Zirrhosen, 95 % Frauen zwischen dem 40. und 60. Lj.<br />
Ät.: Autoimmun, zytotoxische Ak gegen Gallengangsepithel<br />
Sta<strong>die</strong>ne<strong>in</strong>teilung 1 bis 4<br />
Mikro: Lymphohistiozytäre Infiltration, B<strong>in</strong>degewebssepten porto-portal und porto-zentral.<br />
Makro: Kle<strong>in</strong>knotiger, zirrhotischer Umbau.<br />
Kl<strong>in</strong>ik: AP und IgM erhöht, > 90 % AMA, Cholestase, Pruritus, Hypercholester<strong>in</strong>ämie<br />
Prg.: Ohne Transplantation schlecht<br />
Primär sklerosierende Cholangitis (PSC)<br />
Entzündlich fibrosierender Prozess an den <strong>in</strong>tra- und extrahepatischen Gallengängen<br />
Ep.: w:m = 1:2, 25 - 40 Lj., familiäre Häufung, > 70 % Colitis ulzerosa!<br />
Kl<strong>in</strong>ik: ANCA 80 %<br />
Mikro: Periportal periduktuläre Fibrose, B<strong>in</strong>degewebssepten mit lymphohistiozytärer<br />
Infiltration, Atrophie und Obliteration der Gallengänge.<br />
Sekundär sklerosierende Cholangitis<br />
Ät.: Immunschwäche, rezidivierende Infekte, Gallenabflußstörungen, GvH-Reaktion<br />
Hämochromatose (HFE)<br />
Primäre Siderosen<br />
Syn.: Bronzediabetes, Eisenspeicherkrankheit<br />
Ätiologie:<br />
• Klassische hereditäre HFE: Autosomal-rezessive Mutation des HLA-H-Gens bzw.<br />
des HFE-Gens (6p2<strong>1.</strong>3), adulte Form, Männer stärker betroffen (Eisenverlust bei<br />
Frauen über <strong>die</strong> Menstruation), bis zu 10 % der Bevölkerung s<strong>in</strong>d heterozygote Träger<br />
der Mutation.<br />
138
• HFE2A: Juvenile Hämochromatose (JH) durch Mutation des Hemojuvel<strong>in</strong>-Gens<br />
(HJV; 1q21).<br />
• HFE2B: Juvenile Hämochromatose (JH) durch Mutation des hepcid<strong>in</strong> antimicrobial<br />
peptide-Gens (HAMP; 19q13).<br />
• HFE3: Autosomal-rezessive Mutation im Gen des Transferr<strong>in</strong>rezeptors-2 (TFR2;<br />
7q22).<br />
• HFE4: Autosomal-dom<strong>in</strong>ante Mutation im SLC40A1-Gen (2q32), welches<br />
Ferroport<strong>in</strong> ko<strong>die</strong>rt.<br />
Pg: Ungebremste Eisenresorption Im GIT -> hohe Eisenspiegel, Akkumulation <strong>in</strong> den<br />
Organen -> Lipidoxidation und DNA-Interaktion.<br />
Folgen der klassischen HFE: Die Leber kann <strong>in</strong> Form von Nekrosen, Fibrose, Zirrhose oder<br />
Entwicklung e<strong>in</strong>es HCC betroffen se<strong>in</strong>. Weitere typische Manifestationen s<strong>in</strong>d Diabetes<br />
mellitus, CMP, Bronzefärbung der Haut (fahlbraunes Hautkolorit), Arthritiden,<br />
Hypogonadismus, Hypothyreose.<br />
Juvenile Formen: Beide Geschlechter betroffen, schwerer, Symptome vor dem 30.<br />
Lebensjahr: Hypogonadotroper Hypogonadismus, Herzversagen und/oder Arrhythmien,<br />
unbehandelt letal durch kardiale Komplikationen.<br />
Labor: Ferrit<strong>in</strong> > 700 ng/ml, Transferr<strong>in</strong>-Sättigung > 50 %.<br />
Makro: Bräunliche Verfärbung zahlreicher Organe, zirrhotischer Umbau.<br />
Mikro: Nachweis der Eisenablagerungen mit der Eisenfärbung (Berl<strong>in</strong>er Blau).<br />
Webl<strong>in</strong>ks: OMIM - Hemochromatosis, OMIM - Juvenile hemochromatosis (JH), OMIM -<br />
HFE3, OMIM - HFE4<br />
Morbus WILSON<br />
Syn.: Kupferspeicherkrankheit, hepatolentikuläre Degeneration<br />
Ät.: Autosomal-rezessiv (Chromosom 13)<br />
Pathogenese: Leberzelldefekt (ATPase) -> Kupferablagerungen <strong>in</strong> Leber, Niere, ZNS -><br />
Schädigung von Mikrotubuli und Mitochondrien<br />
Makro: Kle<strong>in</strong>knotiger, fibrotischer Umbau.<br />
Kl<strong>in</strong>ik: Kupferkonzentration hoch im Ur<strong>in</strong>, S-Coeruloplasm<strong>in</strong> niedrig, Kayser-Fleischer-<br />
Kornealr<strong>in</strong>g.<br />
Tumoren der Leber<br />
RF: V<strong>in</strong>ylchlorid, Arsen, chron. HBV- und HCV-Infektion, Aflatox<strong>in</strong>e, Nitrosam<strong>in</strong>e<br />
Systematik der Lebertumore:<br />
139
• Epithelial<br />
o Hepatozellulär - Fokale noduläre Hyperplasie (FNH), Adenom,<br />
Hepatozelluläres Karz<strong>in</strong>om (HCC)<br />
o Cholangiozellulär - Cholangiom, Zystadenom, Zystadenokarz<strong>in</strong>om,<br />
Cholangiozelluläres Karz<strong>in</strong>om (CCC)<br />
• Mesenchymal<br />
o Benigne - Hämangiom, Fibrom, Lipom, Myom<br />
o Maligne - Angio-, Fibro-, Lipo-, Leiomyosarkom<br />
• Embryonale Tumore - Hepatoblastom<br />
• Metastasen (30 % der Lebertumoren)<br />
Fokale noduläre Hyperplasie (FNH)<br />
RF: Orale Kontrazeptiva, anabole Steroide<br />
Mikro: Verlust der s<strong>in</strong>usoidalen Gliederung, lympho-histiozytäre Infiltration der Portalfelder.<br />
Makro: Zentrale sternförmige Narbe mit radiären E<strong>in</strong>ziehungen.<br />
Hepatozelluläres Karz<strong>in</strong>om (HCC)<br />
Ep.: 90 % aller primären Lebertumoren, w:m = 1:5, 5. - 6. Dekade<br />
Ät: Chronische virale Hepatitis B oder C, toxisch (Alkohol, Anabolika, Aflatox<strong>in</strong>e, DDT,<br />
Arsen, PVC), Stoffwechselerkrankungen (Glycogenosen, α1-AT-Mangel, Fructose<strong>in</strong>toleranz,<br />
Mukoviszidose), Hämochromatose, PBC, PSC.<br />
Mikro: Evtl. gallebildend, nicht schleimbildend<br />
Histologische Typen:<br />
• Diffus<br />
• Trabekulär<br />
• Fibrolamellär<br />
• Pseudoglandulär<br />
• Szirrhös<br />
• Solide<br />
Makro: Makronodulär, multizentrisch.<br />
Met.: Aff<strong>in</strong>ität zu venösen Gefäßen, hämatogene Metastasierung<br />
Tumormarker: α-Fetoprote<strong>in</strong> (60 %), α1-Antitryps<strong>in</strong> (< 10 %)<br />
140
Hepatozelluläres Karz<strong>in</strong>om bei<br />
Leberzirrhose durch chronische<br />
HCV-Infektion, H&E.<br />
HCC, Nahansicht.<br />
Gallengangs-Zystadenom<br />
Idem, stärkere<br />
Vergrößerung.<br />
141<br />
HCC.<br />
Morph.: Zystisch, multilobulär, polypös, regressive Veränderungen (E<strong>in</strong>blutung)<br />
Zystadenokarz<strong>in</strong>om<br />
Ep.: Ältere Patienten<br />
Ursprung: Gallengangszystadenom, kongenitale Gallengangszysten<br />
Mikro: Karz<strong>in</strong>omatöse, teils <strong>in</strong>test<strong>in</strong>alisierte, biliäre Epithelauskleidung. Ke<strong>in</strong>e Gallebildung,<br />
oft schleimbildend.<br />
Makro: Mehrkammerige Zysten mit papillären E<strong>in</strong>fältelungen<br />
Met.: Lymphogen<br />
Cholangiozelluläres Karz<strong>in</strong>om<br />
Stromareicher Tumor des Gangepithels<br />
Ep.: w:m = 1:1, 6. Dekade<br />
Ät.: Unbekannt<br />
RF.: PSC, Colitis ulzerosa, kongenitale Gallengangsanomalien<br />
Tumor-Marker: CEA, EMA, Cytokerat<strong>in</strong>, ke<strong>in</strong> α-Fetoprote<strong>in</strong>
Angiomyolipom<br />
Solitärer fibröser Tumor<br />
Morph.: Lokalisierte zelldichte Fibroblastenproliferation, knotig, gut begrenzt<br />
Hämangiom<br />
Makro: Oft kavernös, subkapsulär, blutreich, schwammig, zystisch, evtl. regressiv verändert,<br />
thrombosiert, sekundär entzündlich fibrosiert.<br />
Dignität: Benigne Proliferation von Blutgefässen <strong>in</strong> der Leber.<br />
Kavernöses Hämangiom, H&E.<br />
Hämangiosarkom der Leber<br />
Signaltumor!<br />
Ät.: V<strong>in</strong>ylchlorid, Arsen, Thorotrast (altes Röntgenkontrastmittel)<br />
Hepatoblastom<br />
Maligner embryonaler Lebertumor<br />
Ep.: K<strong>in</strong>der 1-4. Lj., 5 % der frühk<strong>in</strong>dlichen Tumore<br />
Assoziiert mit: Hemihypertrophie, Wilms-Tumor, FAP, Glycogenosen<br />
Histologische Typen:<br />
• Epithelialer Typ (am häufigsten)<br />
o Fetal - ähnlich reifen Leberzellen, <strong>in</strong> Platten angeordnet<br />
o Embryonal - kle<strong>in</strong>e, dunkle Zellen, rosettenartige Anordnung<br />
• Anaplastischer Typ - kle<strong>in</strong>e undifferenzierte Zellen<br />
• Gemischter Typ - epithelialer Typ mit primitiven mesenchymalen Strukturen (Herde<br />
von Osteoid, Knorpel, Stroma, Muskulatur)<br />
Cave: Bis zu 5 Jahren nach Resektion noch Rezidive!<br />
Lebermetastasen<br />
142
30 % der Lebertumoren<br />
Herkunft: Colon bis Kannenböhm'scher Punkt (Pfortaderabfluß), Lunge, Mamma, Magen,<br />
Melanom.<br />
7.6 Gallenwege<br />
Floride, chronische Cholezystitis<br />
Mikro: Nekrosen, Leukozyten<strong>in</strong>filtrate, E<strong>in</strong>blutung, Schorf<br />
Makro: Schleimhaut gerötet und belegt<br />
Cholezystholithiasis<br />
Syn.: Gallenste<strong>in</strong>leiden<br />
Ät.: Ungleichgewicht zwischen Cholester<strong>in</strong>, Phospholipiden (erhöht), Gallensalze und<br />
Lezith<strong>in</strong> (verm<strong>in</strong>dert).<br />
RF: Female, fat, fourty, fertile, fair (weiblich, übergewichtig, mehrgebärend, über 40,<br />
blond/hellhäutig).<br />
Makro: Ste<strong>in</strong>e oder oft nur Gries (sludge) <strong>in</strong> der Gallenblase; Ste<strong>in</strong>arten:<br />
• Cholester<strong>in</strong>ste<strong>in</strong>e (gelb)<br />
• Bilirub<strong>in</strong>ste<strong>in</strong>e (braun)<br />
• gemischte Ste<strong>in</strong>e<br />
Gallenblasenkarz<strong>in</strong>om<br />
Ep.: 20 % der gastro<strong>in</strong>test<strong>in</strong>alen Tumore, w:m = 1:2-3, 70. Lj.<br />
RF: Polypen > 0,5 cm, Porzellangallenblase, Gallenste<strong>in</strong>e<br />
Histologie:<br />
• Meist Adenokarz<strong>in</strong>om<br />
o Tubulär<br />
o Papillär<br />
o Mischform<br />
• Selten Plattenepithelkarz<strong>in</strong>om<br />
Wachstumsmuster: Exophytisch polypös oder diffus <strong>in</strong>filtrierend.<br />
Prognose: Ungünstig<br />
143
Inzidentes Adenokarz<strong>in</strong>om <strong>in</strong><br />
e<strong>in</strong>em Cholezystektomie-<br />
präparat, H&E.idem, stärker<br />
vergrößert.<br />
Gallengangskarz<strong>in</strong>om<br />
Idem.<br />
RF: Leberegel (Clonorchis, Opisthorchis)<br />
7.7 Pankreas<br />
Fehlbildungen<br />
144<br />
Idem, stärker vergrößert,<br />
lymphozelluläre Reaktion.<br />
• Pankreas anulare - R<strong>in</strong>gförmig um das Duodenum gelagertes Pankreas, Kompl.:<br />
duodenale Obstruktion<br />
• Pankreas divisum - Zwei vollständig getrennte Ausführgänge durch<br />
Nichtverschmelzung des ventralen und dorsalen Pankreas<br />
Akute Pankreatitis<br />
Ep.: w:m = 1:1, w: 50-70 Lj., m: 30-50 Lj.<br />
Ät.: Infektiös (bakteriell, viral: Mumps, Coxsackie B u.a.m.), chronischer Alkoholabusus (50<br />
%), biliär (30 %), Schock/Ischämie (10 %), Bauchtrauma, operative E<strong>in</strong>griffe, Tox<strong>in</strong>e,<br />
medikamentös (Furosemid, Valproat, β-Blocker, ACE-Hemmer), post-ERCP, primärer<br />
Hyperparathyreoidismus, idiopathisch (10 %)<br />
Pathomechanismen und histologisches Korrelat:<br />
• Ät.: Alkohol, Obstruktion -> Periduktale Nekrose - läppchenzentral, kle<strong>in</strong>ere Ductuli<br />
• Ät.: Zirkulatorisch-ischämisch, Hypothermie -> Perilobuläre Nekrose -<br />
Läppchenperipherie<br />
• Ät.: Infektiös -> Dissem<strong>in</strong>ierte Az<strong>in</strong>uszellnekrosen, granulolymphozytäres Infiltrat,<br />
ke<strong>in</strong>e autodigestiven Fettnekrosen<br />
• Ät.: Gangobstruktion, biliär -> Ischämie, Gallereflux <strong>in</strong> Ductus pancreaticus -><br />
Freisetzung und Aktivierung von Enzymen -> primär Schädigung az<strong>in</strong>ärer Zellen,<br />
Autodigestion -> freigesetzte Fettsäuren aktivieren Tryps<strong>in</strong>ogen, Proelastase,
Verlauf:<br />
Phospholipase A und b<strong>in</strong>den Kalzium (-> <strong>in</strong>trapankreatische Kalkspritzernekrosen) -><br />
weitere Schäden.<br />
• Mild (90 %) - Intrapankreatische Kalkspritzernekrosen<br />
• Schwer (10 %) - Große hämorrhagische Nekrosen, Cave: Kreislaufschock<br />
Kompl.: Schock, ARDS, DIC, Abszess, Pseudozyste, duodenale Obstruktion<br />
Chronische Pankreatitis<br />
Ep.: w:m = 1:9, 30 - 60. Lj.<br />
Ät.: Alkohol (80 %), idiopathisch (14 %), Medikamente, Hyperparathyreoidismus,<br />
Hyperlipidämie u.a.<br />
Pathogenese: Entwicklung aus e<strong>in</strong>er schweren akuten oder rezidivierenden Pankreatitiden<br />
Morph.: Fibrose und narbige Umwandlung, Gangektasien und -stenosen, Pseudozysten,<br />
lobuläre Rarifizierung, Drüsenatrophie, Verkalkungen (chronische kalzifizierende<br />
Pankreatitis)<br />
Kompl.: Pseudozyste, Gangobstruktion, Pankreas<strong>in</strong>suffizienz -> Malabsorption, Steatorrhoe,<br />
sekundärer Diabetes mellitus (NIDDM)<br />
Lipomatöse Atrophie<br />
Ät.: Autosomal-rezessiv erblich<br />
Morph.: Parenchymschwund, lipomatöser Ersatz<br />
Mukoviszidose<br />
Syn.: Zystische Fibrose (CF)<br />
Ep.: Europa 1:2500, Heterozygotenfrequenz = 4 - 5 %<br />
Ät.: Defekt des CFTR-Gens (Cystic Fibrosis Transmembrane Conductance Regulator) auf<br />
Chromosom 7 (7q3<strong>1.</strong>2), der für e<strong>in</strong>en Chloridkanal ko<strong>die</strong>rt.<br />
Genetik: Autosomal rezessiv, über <strong>1.</strong>000 Mutationen bekannt, <strong>in</strong> 70 % Deletion von<br />
deltaF508 (<strong>die</strong> mittelalterlichen Seuchen sollen <strong>die</strong>ses Gen selektioniert haben, da es beim<br />
Heterozygoten wahrsche<strong>in</strong>lich <strong>die</strong> Resistenz gegenüber Cholera erhöht), enge Genotyp-<br />
Phänotyp-Korrelation<br />
Pathogenese:<br />
145
• Verm<strong>in</strong>derte Chloridrückresorption <strong>in</strong> den Schweißdrüsen -> Erhöhter NaCl-Gehalt<br />
im Schweiß -> Diagnostik! [NaCl] > 60 - 70 mmol, normal < 30 mmol<br />
• Verm<strong>in</strong>derte Chloridsekretion <strong>in</strong> den Körperdrüsen -> E<strong>in</strong>dickung und Retention des<br />
Schleims <strong>in</strong><br />
o GIT: 10 % der CF-Neugeborenen mit Mekoniumileus, auch später<br />
Ileusneigung<br />
o Lunge: Rezidivierende Infekte, Entzündung, Vernarbung, Bronchieketasien,<br />
Emphysem, Fibrose, Zerstörung der Lunge<br />
o Pankreas: Pankreatitiden, exokr<strong>in</strong>e Pankreas<strong>in</strong>suffizienz (85 %) -><br />
Maldigestion (LANGERHANS-Inseln bleiben erhalten)<br />
o Ductus deferens: Infertilität (auch isoliert als Abortivform der CF -><br />
Kongenitale bilaterale Aplasie des Vas defferens (CBAVD))<br />
o Störungen des hepatobiliären Systems<br />
Pankreastumoren<br />
Ät.: Vitam<strong>in</strong>-D-Mangel (?) iii , andere krebsauslösende Faktoren<br />
Systematik:<br />
Ursprungszellen Lokalisation Tumorentität Tumormarker<br />
duktale Zellen Große Gänge Muz<strong>in</strong>öse Tumore CEA +, PAS +<br />
duktuläre Zellen Kle<strong>in</strong>e Gänge Seröse Tumore CEA -<br />
az<strong>in</strong>äre Zellen Az<strong>in</strong>i Az<strong>in</strong>uszell-Tumor<br />
endokr<strong>in</strong>e Zellen Langerhans-<br />
Inseln<br />
Seröses Zystadenom des Pankreas,<br />
H&E.<br />
Maligne Pankreastumoren:<br />
Langerhans<strong>in</strong>selzell-<br />
Tumor<br />
Idem.<br />
146<br />
Tryps<strong>in</strong> +, Lipase +, α1-<br />
Antitryps<strong>in</strong> +<br />
Chromogran<strong>in</strong> +, NSE +,<br />
Synaptophys<strong>in</strong> +<br />
Idem, stärker vergrößert.
• Duktales Adenokarz<strong>in</strong>om 80 - 90 %, 60 - 80 Lj.<br />
o SF: Zystadenokarz<strong>in</strong>om 1 - 2 %<br />
� Serös - Scharf begrenzt, kollagene Wand, Auskleidung mit flachem,<br />
kubischem Epithel ohne Atypien<br />
� Muz<strong>in</strong>ös - Scharf begrenzt, kollagene Wand, Auskleidung mit<br />
Zyl<strong>in</strong>derepithel, Kernatypien<br />
o SF: Solider pseudopapillärer Tumor - Junge Frauen, bessere Prognose, Tumor<br />
groß, solide, zystisch, (pseudo)papillär, Progesteron+<br />
o SF: Osteoklastischer Riesenzelltumor - Entdifferenziertes, großzelliges<br />
Adenokarz<strong>in</strong>om, histiozytäre Begleitriesenzellen<br />
• Az<strong>in</strong>uszellkarz<strong>in</strong>om 1 %<br />
• Pankreatoblastom<br />
• Endokr<strong>in</strong>e Tumore 2 - 3 % (90 % < 40 Lj.)<br />
Duktales Adenokarz<strong>in</strong>om<br />
Lok.: 60 - 70 % Pankreaskopf<br />
Pg.: Entstehung <strong>in</strong> Stufen über PanIN (pankreatische <strong>in</strong>traepitheliale Neoplasie)-Karz<strong>in</strong>om-<br />
Sequenz<br />
Mikro: Atypische Drüsen imitieren Pankreasgänge, Atypien, desmoplastische Stromareaktion<br />
Typen:<br />
SF.:<br />
• Adenosquamös<br />
• Muz<strong>in</strong>ös<br />
• Anaplastisch<br />
• Onkozytär, klarzellig<br />
• Siegelr<strong>in</strong>gzell-Ca<br />
• Riesenzellen-Ca<br />
• Kle<strong>in</strong>zelliges Ca (neuroendokr<strong>in</strong>)<br />
• Foamy-cell-Ca<br />
Makro: Weißlicher, verfestigter Tumor<br />
Serum-Tumormarker: CEA, CA 19-9<br />
Verhalten: Frühe, organüberschreitende Ausbreitung (ke<strong>in</strong>e Kapsel!),<br />
Nervenscheiden<strong>in</strong>vasion (dadurch DD zur Pankreatitis), <strong>in</strong> 10 % paraneoplastische Syndrome<br />
147
Adenokarz<strong>in</strong>om, Pankreaskopf,<br />
H&E.<br />
Idem.<br />
Endokr<strong>in</strong>e Tumoren<br />
Idem.<br />
Idem.<br />
Biologisches Verhalten schwer vorhersehbar.<br />
148<br />
Idem.<br />
Malignitätskriterien: Gefäß<strong>in</strong>vasion, Metastasen, lokale Invasion, Nervenscheiden<strong>in</strong>vasion,<br />
Größe > 3 cm.<br />
Endokr<strong>in</strong> aktive Inselzelltumore<br />
• Glucagonom : Tumor der A-Zellen<br />
• Insul<strong>in</strong>om : Tumor der B-Zellen<br />
Insul<strong>in</strong>om, H&E.<br />
8. Urogenitaltrakt<br />
Insul<strong>in</strong>om, Immunhistochemie auf<br />
Chromgran<strong>in</strong> A.<br />
Idem, IHC auf Insul<strong>in</strong>.
8.1 Niere<br />
Angeborene Fehlbildungen<br />
Niere<br />
• Nierenagenesie - E<strong>in</strong>e Niere ist nicht angelegt. Ep.: 1:<strong>1.</strong>1100 Geburten, w < m.<br />
• Nierenaplasie - E<strong>in</strong>e Niere ist angelegt, aber nicht entwickelt.<br />
• Nierenhypoplasie - E<strong>in</strong>e Niere ist unterentwickelt.<br />
• Hufeisenniere „horseshoe“ kidney - Beide Nieren s<strong>in</strong>d am unteren Pol mite<strong>in</strong>ander<br />
verschmolzen, mögliche Folge s<strong>in</strong>d Harnabflusstörungen.<br />
• E<strong>in</strong>seitige Verschmelzungsniere bzw. Kuchenniere - Die Nieren s<strong>in</strong>d verschmolzen,<br />
der geme<strong>in</strong>same Hilus zeigt nach ventral. Ep.: selten.<br />
• Doppelniere - E<strong>in</strong>e oder beide Nieren verfügen über zwei Nierenbecken und zwei<br />
Ureteren (embryonale Anlage von zwei Ureterknospen), wobei auf dem Weg zur<br />
Harnblase der obere Ureter meist den unteren über(unter?)kreuzt (Weigert-Meyer<br />
Regel). Kompl.: Reflux <strong>in</strong> den unteren Nierenanteil. Inzidenz: 4 %.<br />
• Beckenniere - Die Niere liegt kaudal im Becken (ke<strong>in</strong> Aszensus).<br />
• Wanderniere - Die Niere ist hypermobil.<br />
Ureter<br />
• Ureter duplex - Durch <strong>die</strong> embryonale Anlage zweier Ureterknospen auf e<strong>in</strong>er Seite<br />
führen zwei Ureter zur Niere, <strong>die</strong> sich meist überkreuzen (Weigert-Meyer Regel).<br />
• Ureterstenose - Verengung im Bereich des Harnleiters, meist subpelv<strong>in</strong> direkt<br />
unterhalb des Nierenbeckens.<br />
Fehlbildungen an der Uretermündung <strong>in</strong> <strong>die</strong> Harnblase<br />
• Primäre Ureterklappen<strong>in</strong>suffizienz (Ureter mündet nicht flach genug e<strong>in</strong>, ke<strong>in</strong><br />
Ventilmechanismus).<br />
• Divertikel<br />
• Duplikation<br />
• Ureterozele<br />
• Ureterektopie<br />
Fehlbildungen an der Harnblase<br />
• Urachusfistel<br />
Infravesikulär<br />
• Urethralklappe - Schleimhautfalte <strong>in</strong> der proximalen Urethra bei Jungen<br />
Intrauter<strong>in</strong>e Harntransportstörungen (Okklusion oder Reflux) -> Megaureter, Hydronephrose<br />
Nierenzysten<br />
149
Ät.: Entzündungen mit Narbenbildung<br />
Makro: Irreguläre, multiple, große Zysten.<br />
DD: Hydronephrose<br />
Zystennieren<br />
Systemerkrankung<br />
Infantile bilateral-polyzystische Schwammnieren (POTTER I)<br />
autosomal recessive polycystic kidney disease (ARPKD)<br />
Ät.: Autosomal-rezessiv - Defekt des Fibrozyst<strong>in</strong>-Gens (PKHD1)<br />
Mikro: Nieren beidseits homogen polyzystisch durchsetzt, kaum noch funktionsfähiges<br />
Parenchym.<br />
Makro: Der Bauch ist pflaumenförmig aufgetrieben (Plum-belly-Syndrom), <strong>die</strong> Nieren s<strong>in</strong>d<br />
stark vergrößert, viele 1-2 mm große Zysten, schwammartig. Intrauter<strong>in</strong> kommt durch <strong>die</strong><br />
fehlende Ur<strong>in</strong>produktion zum Oligohydramnion mit der POTTER-Sequenz POTTER-Fazies<br />
(e<strong>in</strong>gezogene Nasenwurzel, faltige Ohren), verkrümmte Gliedmaßen, Thorax- und<br />
Lungenhypoplasie. Häufig ist <strong>die</strong> Nierenerkrankung komb<strong>in</strong>iert mit Leberfibrose und zystisch<br />
dilatierten Gallengängen, evtl. f<strong>in</strong>den sich auch Leber-, Pankreas- und Lungenzysten.<br />
Prg.: Die neonatale Sterblichkeit bei postpartal gestellter Diagnose beträgt 90 % <strong>in</strong>nerhalb der<br />
ersten Lebenswochen. Todesursachen s<strong>in</strong>d Urämie und respiratorischer Insuffizienz. Die<br />
Erkrankung kann protrahiert bis <strong>in</strong>s frühe Erwachsenenalter verlaufen, wobei <strong>die</strong> Prognose oft<br />
von der hepatischen Fibrose bestimmt wird.<br />
Degenerative Zystennieren (POTTER II)<br />
cystic renal dysplasia<br />
Ät.: Fehlerhafte Ureterknospenverteilung, nicht erblich.<br />
Manifestation im K<strong>in</strong>desalter.<br />
Makro: Zysten unterschiedlicher Größe, asymmetrisch verteilt.<br />
Adulte bilateral-polzystische Schwammniere (POTTER III)<br />
dom<strong>in</strong>ant polycystic kidney disease (DPKD)<br />
Ät.: Autosomal-dom<strong>in</strong>ant (-> Familienscreen<strong>in</strong>g!)<br />
Zysten entwickeln sich langsam und werden i.d.R. erst mit dem 40. bis 50. Lj. durch<br />
Nieren<strong>in</strong>suffizienz symptomatisch.<br />
150
Mikro: Zwischen den Zysten f<strong>in</strong>den sich <strong>in</strong>takte Nephrone.<br />
Makro: Die Nieren s<strong>in</strong>d sehr groß, 20 - 25 cm. Die Zysten s<strong>in</strong>d symmetrisch über beide<br />
Nieren verteilt. Die Nierenerkrankung ist gehäuft komb<strong>in</strong>iert mit Hirnbasisaneurysmen und<br />
Zysten <strong>in</strong> anderen Organen.<br />
Kl<strong>in</strong>ik: renaler Hypertonus (Cave: SAB!), progre<strong>die</strong>nte Nieren<strong>in</strong>suffizienz.<br />
Polyzystische Nieren (Potter III?).<br />
Nieren<strong>in</strong>farkt<br />
Frischer Nieren<strong>in</strong>farkt<br />
Mikro: Koagulationsnekrose, im Zentrum: Nekrose, ungefärbte Zellkerne, fe<strong>in</strong>körnig<br />
homogenisiertes Zytoplasma. Randzone: zellreich, hyperämisch, vermehrt Leukozyten.<br />
Makro: Keilförmige, scharf begrenzte, weißliche Verfärbung mit hämorrhagischem<br />
Randsaum.<br />
Alter Nieren<strong>in</strong>farkt<br />
Mikro: Kollagenfaseriges B<strong>in</strong>degewebe, narbige E<strong>in</strong>ziehungen, ke<strong>in</strong>e Glomeruli im<br />
Infarktbezirk<br />
Makro: Tiefe Narbe(n)<br />
Interstitielle Nephritiden (Pyelonephritis)<br />
Akute herdförmige destruierende Nephritis<br />
Ät.: Oxalose, Gicht, Ste<strong>in</strong>e, Harnabflußstörungen -> bakterielle Infekte (Tbc, Escherichia coli,<br />
Pseudomonas, Proteus, Enterokokken, Klebsiellen), i.d.R. hämatogen aszen<strong>die</strong>rend<br />
(Pyelonephritis) oder deszen<strong>die</strong>rend (Endokarditis).<br />
Makro: Fokale stecknadelkopfgroße granulozytär-eitrige Abszesse (Stippchen) mit<br />
hämorrhagischem Randsaum. Rezidivierendes Geschehen -> Flache Narben (DD: Vaskulitis,<br />
Infarkte -> Tiefe Narben), destruierend.<br />
Kl<strong>in</strong>ik: Flankenschmerz, Fieber, Leukozyturie, Nitrit+, evtl. sekundärer Hypertonus.<br />
151
Chronische herdförmige destruierende Nephritis<br />
Ät.: Harnabflußstörungen<br />
Makro: Flache Narben, das Parenchym ist hypertroph vorgebuckelt. Bei Gefäßleiden: tiefe<br />
Narben, Gyrierung. Tubulusatrophie, Fibrose.<br />
Uratnephropathie<br />
Ät.: Tumorlyse, Gicht<br />
Akute oder chronische herdförmige destruierende Nephritis, ähnlich<br />
Oxalatnephropathie.<br />
Spätfolge: Schrumpfniere<br />
Akute diffuse nicht-destruierende Nephritis<br />
Ät.: Para<strong>in</strong>fektiös (Röteln, Scharlach, Q-Fieber, Typhus) oder medikamentös (Phenazet<strong>in</strong>,<br />
Paracetamol)<br />
Mikro: Lympho-plasmazelluläre <strong>in</strong>terstitielle Entzündung<br />
Makro: Die Niere ist groß, fest, weißlich. Die Kapillarosklerose führt zu<br />
Papillenspitzennekrosen (-> Ste<strong>in</strong>bildung).<br />
SF: Xanthogranulomatöse Nephritis<br />
Ät.: Primär bakteriell bei „schwer verdaulichen“ Bakterien<br />
Mikro: Histiozyten, Schaumzellen<br />
Makro: Tumorartige Knoten, herdförmig<br />
Chronische nicht-destruierende Nephritis<br />
Ät.: Phenacet<strong>in</strong>, SLE, chronische Vergiftungen (Blei)<br />
Nierentuberkulose<br />
Mikro: Lymphozyten<strong>in</strong>filtrate, zentrale verkäsende Nekrose mit Randwall aus<br />
Epitheloidzellen/Histiozyten.<br />
Makro: U.U. Kavernen, <strong>in</strong>homogenes „buntes Bild“<br />
DD: Fibr<strong>in</strong>oide Nekrose (homogen)<br />
Kompl.: Typisch nach 10 bis 20 Jahren ist <strong>die</strong> Reaktivierung und deszen<strong>die</strong>rende Ausbreitung<br />
Makro: Tuberkulöse Kittniere/Mörtelniere<br />
Kl<strong>in</strong>ische Syndrome glomerulärer Läsionen<br />
Nephrotisches Syndrom<br />
152
Kl<strong>in</strong>ik: Große Prote<strong>in</strong>urie > 3 g/<strong>die</strong>. Folgen s<strong>in</strong>d Hypalbum<strong>in</strong>ämie mit Ödemen (prätibial,<br />
Lidödeme, Aszites), Dyslipoprote<strong>in</strong>ämie mit Hyperlipidämie und Lipidurie sowie e<strong>in</strong>e<br />
Hypogammaglubul<strong>in</strong>ämie mit Infektneigung.<br />
Pathologisches Korrelat:<br />
• M<strong>in</strong>imal-Change-Glomerulonephritis<br />
• Membranöse GN<br />
• Membranoproliferative GN<br />
• Nicht-GN:<br />
o Renale Amyloidose<br />
o Glomerulosklerose KIMMELSTIEL-WILSON (-> Diabetes mellitus)<br />
Nephritisches Syndrom<br />
Kl<strong>in</strong>ik: Leichte Prote<strong>in</strong>urie (< 3 g/<strong>die</strong>), Hämaturie, reduzierte GFR, Hypertonie, evtl. Ödeme.<br />
Pathologisches Korrelat:<br />
• Exsudative GN (Poststreptokokken-GN)<br />
• Mesangioproliferative GN<br />
Rapid-progressiver Verlauf<br />
Ät.: Idiopathisch nach Infektionen oder im Rahmen von Autoaggressionserkrankungen wie<br />
Morbus Wegener, Goodpasture-Syndrom, Systemischer Lupus erythematodes (SLE), Purpura<br />
Schoenle<strong>in</strong>-Henoch (Purpura anaphylactoides).<br />
Kl<strong>in</strong>ik: Makrohämaturie, Prote<strong>in</strong>urie und Hypertonus, Nieren<strong>in</strong>suffizienz b<strong>in</strong>nen 6 Monaten<br />
Pathologisches Korrelat: Glomerulusschl<strong>in</strong>gennekrose -> E<strong>in</strong>blutung -> extrakapilläre<br />
Proliferation des Kapselepithels -> diffuse Halbmond-GN<br />
Übersicht über <strong>die</strong> kl<strong>in</strong>isch-pathologischen Korrelationen bei GN und Glomerulopathie:<br />
Kl<strong>in</strong>ik: Nephrotisches Syndrom Nephritisches Syndrom Rapid-progressiver<br />
Verlauf<br />
<strong>Pathologie</strong>:<br />
• M<strong>in</strong>imal-Change-GN<br />
• Membranöse GN<br />
• Membranoproliferative<br />
GN<br />
• Renale Amyloidose<br />
• Glomerulosklerose<br />
Kimmelstiel-Wilson<br />
Glomerulonephritiden (GN)<br />
153<br />
• Immunkomplex-<br />
nephritiden<br />
• Mesangioproliferative<br />
GN<br />
• Diffuse<br />
Halbmond-<br />
GN<br />
• Bei autoaggressivenSystemerkrankungen
Glomerulonephritiden spielen sich beidseitig ab und führen oft zu chronischer<br />
Nieren<strong>in</strong>suffizienz.<br />
Formen:<br />
• Niere: Befall fokal oder diffus<br />
• Glomerulus: Befall segmental oder global/diffus oder extrakapillär (Halbmonde)<br />
Immunkomplexnephritiden<br />
Makro: Systemische Erkrankung mit Befall beider Nieren, flohstichartige Blutungen. Die<br />
Nieren s<strong>in</strong>d gerötet, vergrößert und ödematös.<br />
Kl<strong>in</strong>ik: Akutes nephritisches Syndrom (außer bei Membranöser GN).<br />
Post<strong>in</strong>fektiöse GN<br />
Syn: Exsudative GN, endokapilläre akute GN<br />
Ät.: ß-hämolysierende A-Streptokokken, Viren -> Antikörper<strong>in</strong>duktion IgG, IgM, IgA (max.<br />
n. ca. 2 - 3 Wochen) -> Reaktion mit zirkulierendem Antigen -> Immunkomplexablagerung <strong>in</strong><br />
den Glomeruli auf der Außenseite der Basalmembran (Humps), subendothelial und im<br />
Mesangium.<br />
IF: Herdförmige, granuläre Ablagerungen, je nach Molekulargewicht der Immunkomplexe<br />
subendothelial oder subepithelial.<br />
Kompl.: In 5 % d. F. Übergang <strong>in</strong> e<strong>in</strong>e mesangioproliferative GN<br />
EM: Verbreiterte Mesangiumzellen, Matrixzunahme, Fibrose -> Filtrationsstörungen,<br />
Hypertonus wg. M<strong>in</strong>derperfusion<br />
GOODPASTURE-Syndrom<br />
Ät.: Freilegung nichtkollagener Bestandteile der α3-Kette des Kollagen IV -> Induktion von<br />
Basalmembran-Auto-Ak -> glomeruläre Immunkomplexbildung -> Komplementaktivierung,<br />
Entzündungsreaktion.<br />
Lok.: Lunge -> Lungenblutungen, Niere -> GN<br />
IF: Homogene, diffuse Ablagerung der IC <strong>in</strong> der Lam<strong>in</strong>a densa der Basalmembran.<br />
In-situ-Immunkomplex-Nephritis<br />
Ät.: Das Antigen lagert sich auf/<strong>in</strong> der Basalmembran ab -> sekundär b<strong>in</strong>den Antikörper und<br />
bilden Immunkomplexe.<br />
Pg.: Die Immunkomplexe führen zur monozytären Infiltration, Thrombozytenreaktion und<br />
Komplementaktivierung (Leukozytenaktivierung, Freisetzung von Proteasen, 02-Radikalen,<br />
Prostagland<strong>in</strong>en) und damit zur Entzündung.<br />
154
IgA-Nephritis<br />
Syn.: BERGER-Nephropathie<br />
Ät.: Auftreten nach viralen Infekten, oft s<strong>in</strong>d Männer betroffen<br />
Mikro: Nur IgA, mesangioproliferative GN<br />
Membranoproliferative GN<br />
Ät.: Oft bei Hepatitis B<br />
Mikro: E<strong>in</strong>wachsen von Mesangiumzellen zwischen <strong>die</strong> Basalmemebranen<br />
Membranöse GN<br />
Ät.: (Epi/Peri)membranöse subepitheliale (<strong>in</strong> situ) Immunkomplex-Nephritis, primär oder<br />
medikamenten<strong>in</strong>duziert.<br />
Sta<strong>die</strong>n:<br />
• I.: Immunkomplexe<br />
• II.: Basalmembran Spikes<br />
• III.: E<strong>in</strong>scheidung der Immunkomplexe <strong>in</strong> der Basalmembran -> EM: Doppelkontur<br />
• IV.: ke<strong>in</strong>e Immunkomplexe mehr vorhanden<br />
Kl<strong>in</strong>ik: Nephrotisches Syndrom<br />
Sonderform: Lipoidnephrose (Fette<strong>in</strong>lagerung)<br />
Histo: Die Basalmembran der Glomeruli ist stark verdickt.<br />
M<strong>in</strong>imal-Change-Nephritis (MCGN)<br />
Ep.: Hauptsächlich im K<strong>in</strong>desalter auftretend, häufigste Ursache für e<strong>in</strong> nephrotisches<br />
Syndrom beim K<strong>in</strong>d.<br />
Ät.: T-Zell-vermittelt (ke<strong>in</strong>e Immunkomplexe, ke<strong>in</strong> Komplement)<br />
Mikro: Ke<strong>in</strong>e lichtmikroskopisch sichtbare Veränderung! (Biopsie bei konkretem Verdacht<br />
nur e<strong>in</strong>geschränkt s<strong>in</strong>nvoll).<br />
EM: Verstrichene, abgeflachte Podozytenfortsätze.<br />
Rapid-progressive Glomerulonephritis<br />
Ät.: Z.B. Immunkomplex-Nephritis, GOODPASTURE-Syndrom, WEGENER-Granulomatose<br />
(Anti-Leukozyten-Ak ANCA -> granulomatöse Vaskulitis), SLE<br />
155
Mikro: Extrakapilläre Komponente (im Ggs. zu oben), Kapillarruptur und E<strong>in</strong>blutung <strong>in</strong> <strong>die</strong><br />
Bowmann-Kapsel, Entzündung der Bowmannkapsel, evtl. Totalzerstörung mit Übergreifen<br />
auf das umliegende Gewebe, Halbmondnephritis.<br />
Makro: Niere fe<strong>in</strong>granulär mit weißen Stippchen.<br />
Kl<strong>in</strong>ik: (Makro)Hämaturie, Prote<strong>in</strong>urie, Hypertension, Anurie<br />
MPO-ANCA positive rapid-<br />
progressive<br />
Glomerulonephritis, H&E.<br />
Glomerulopathien<br />
Diabetische Nephropathie<br />
Idem.<br />
Häufige Komplikation bei Typ-I-Diabetes<br />
Mikro: Arteriologlomerulosklerose diffus oder nodulär (= KIMMELSTIEL-WILSON, beweisend<br />
für Diabetes mellitus). Das Mesangium ist vermehrt, Mikroangiopathie, Verdickung der<br />
Basalmembran<br />
EM: Basalmembran verdickt, Podozytenfortsätze verbreitert<br />
Makro: Nieren beidseits groß, blass, fe<strong>in</strong>granuliert.<br />
Diabetische Glomerulo-<br />
sklerose bei nephrotischem<br />
Syndrom, H&E.<br />
Plasmozytomniere<br />
Idem, PAS-Färbung.<br />
156<br />
Idem, PAM-<br />
Immunfärbung.
Glomeruläre, vaskuläre und tubulo<strong>in</strong>terstitielle Nierenschädigung im Rahmen e<strong>in</strong>es<br />
Plasmozytoms.<br />
Ät.: Ablagerung von Paraprote<strong>in</strong>en (L-Ketten = BENCE-JONES-Prote<strong>in</strong>, L-Amyloid)<br />
Pathogenese: Leichtketten-Prote<strong>in</strong>e fallen bei saurem pH aus -> direkt toxisch -><br />
Tubulusnekrosen und <strong>in</strong>terstitielle Nephritis.<br />
Mikro: Hyal<strong>in</strong>e Zyl<strong>in</strong>der <strong>in</strong> den distalen Tubuli (TAMM-HORSFALL-Prote<strong>in</strong> = ausgefällte<br />
Prote<strong>in</strong>e), diffuse Amyloidose, Fremdkörperreaktion mit histiozytären Riesenzellen,<br />
begleitende <strong>in</strong>terstitielle Nephritis.<br />
Makro: Nieren beidseits groß, blass und fest.<br />
Kl<strong>in</strong>ik: Prote<strong>in</strong>urie, rezidivierendes Nierenversagen.<br />
Amyloidose der Niere<br />
Ät.: Plasmozytom (L-Amyloid), chronische Erkrankungen<br />
Mikro: Kongophile, doppelbrechende (apfelgrün-gelb) Ablagerungen.<br />
Makro: Nieren beidseits groß und blass.<br />
Schockniere<br />
Mikro: Die Glomeruli s<strong>in</strong>d kollabiert, <strong>die</strong> Bowmankapsel ist weit, <strong>die</strong> Tubuli s<strong>in</strong>d dilatiert<br />
(proximale Hauptstücke am empf<strong>in</strong>dlichsten), reversible Tubulszellnekrose<br />
Makro: Die Nieren s<strong>in</strong>d beidseits groß, blass und weich. Die R<strong>in</strong>de ist breit und blass.<br />
Hyperämische dunkle Markkegel.<br />
Kl<strong>in</strong>ik: Erst Anurie/Oligurie, dann Polyurie und Polysthenurie (Erholung der Glomeruli),<br />
dann Normalisierung (Erholung der Tubuli).<br />
Laborchemische Differenzierung der Prote<strong>in</strong>urie<br />
Ur<strong>in</strong>-<br />
Markerprote<strong>in</strong><br />
Album<strong>in</strong>,<br />
Transferr<strong>in</strong><br />
Molekulargewicht Eigenschaften des Prote<strong>in</strong>s<br />
69 kD, 90 kD<br />
IgG 150 kD<br />
Wird nicht filtriert, bei leicht<br />
Schäden schon<br />
Wird nicht filtriert, erst bei<br />
schweren Schäden<br />
157<br />
Art des<br />
Nierenschadens<br />
Glomerulär selektiver<br />
Schaden<br />
Glomerulär unselektiver<br />
Schaden
α1-<br />
Mikroglobul<strong>in</strong><br />
α2-<br />
Makroglobul<strong>in</strong><br />
33 KD<br />
750 kD<br />
Webl<strong>in</strong>ks: Med4you - Markerprote<strong>in</strong>e im Harn<br />
Nephrolithiasis<br />
calculus<br />
Wird filtriert und tubulär<br />
rückresobiert<br />
Gelangen aufgrund ihrer<br />
Größe auch bei geschädigten<br />
Glomeruli nicht <strong>in</strong> den Harn<br />
• Urolithiasis = Ste<strong>in</strong>bildungen im ableitenden Harnsystem<br />
• Nephrokalz<strong>in</strong>ose = Intrarenale Verkalkungen<br />
Ep.: > 30 Lj.<br />
Lok.: V. a. im Nierenbecken<br />
158<br />
Tubulärer Schaden<br />
Postrenaler<br />
Eiweißverlust (z.B.<br />
Entzündung, Tumor)<br />
Ursachen: Hohe Konzentrationen lithogener Substanzen, Harnstau, pH-Veränderungen des<br />
Ur<strong>in</strong>s, Infektionen, Kristallnukleatoren<br />
Häuf.:<br />
• Kalziumoxalat 75 % - Bei Hyperkalziurie, Hyperoxalurie, Hyperurie<br />
• Magnesiumammoniumphosphat 12 % - Relativ weich, im Nierenbecken als<br />
Ausgußste<strong>in</strong>e, bei Infektionen und alkalischem Ur<strong>in</strong><br />
• Harnsäure (Uratste<strong>in</strong>e) 6 % - Kle<strong>in</strong>, hart, rundlich, glatte Oberfläche, bei saurem Ur<strong>in</strong><br />
und bei Gicht<br />
• Cyst<strong>in</strong> 1 % - Bei der Zyst<strong>in</strong>urie<br />
• Andere 6 %<br />
Hydronephrose<br />
Syn.: Wassersackniere<br />
hydronephrosis<br />
Ät.: Harnabflussbeh<strong>in</strong>derungen, z.B. bei Nierenste<strong>in</strong>en, subpelv<strong>in</strong>er Stenose (Stenose am<br />
Abgang des Ureters), Narbenstrikturen, vesiko-ureteralem Reflux, Endometriose,<br />
Blasentumoren, BPH, Urethralklappe oder Urethraatresie.<br />
Makro: Gleichmäßig große Räume mit Verb<strong>in</strong>dung zu Nierenbecken und -kelchen und<br />
Druckatrophie des Nierenparenchyms, Extremfall: Sackniere.<br />
Mikro: Vernarbtes Gewebe, Eiweißzyl<strong>in</strong>der, chronische <strong>in</strong>terstitielle Entzündung.
Nierentumoren<br />
RF: Rauchen, Cadmium, Blei, Arsen, Trichlorethylen, Adipositas<br />
Kl<strong>in</strong>ik: Hämaturie, Flankenschmerz (oft spät)<br />
IHC: Viment<strong>in</strong> positiv (Niere ist mesenchymalen Ursprungs)<br />
Nierenzellkarz<strong>in</strong>om.<br />
Epitheliale Nierentumoren<br />
Subtypen:<br />
Nierenzellkarz<strong>in</strong>om.<br />
159<br />
Klarzelliges Nierenkarz<strong>in</strong>om,<br />
Nephrektomiepräparat, H&E<br />
• Adenom<br />
• Nierenzellkarz<strong>in</strong>om (Hypernephrom, GRAWITZ-Tumor)<br />
o Klarzelliges Nierenzellkarz<strong>in</strong>om - Ursprung: Proximaler Tubulus (80 %)<br />
o Chromophiles Nierenzellkarz<strong>in</strong>om - Ursprung: Proximaler Tubulus (12 %)<br />
o Onkozytom Nierenzellkarz<strong>in</strong>om - Ursprung Verb<strong>in</strong>dungsstück (3 %)<br />
o Chromophobes Nierenzellkarz<strong>in</strong>om - Ursprung: Sammelrohr (5 %), Viment<strong>in</strong><br />
neg.<br />
o Duct-BELLINI-Karz<strong>in</strong>om - Ursprung: Sammelrohr (Mark) (1 %), sehr bösartig<br />
Differenzierung zwischen Adenom und Nierenzellkarz<strong>in</strong>om nur anhand der Größe:<br />
• Adenom < 1 cm: Metastasierung selten, benigne; Papillär, oft multipel,<br />
Kernhyperchromasie, scharfe Begrenzung.<br />
• Karz<strong>in</strong>om > 1 cm, Metastasierung häufiger, maligne (Ausnahme: onkozytäres<br />
Adenom, immer benigne).<br />
Klarzelliges Nierenzellkarz<strong>in</strong>om<br />
Maligne
Mikro: Helle, pflanzenzellartige Zellen mit klarer Begrenzung. Die Kerne s<strong>in</strong>d rund, dunkelhyperchromatisch,<br />
polymorph oder normal. Nekrosen, E<strong>in</strong>blutungen, lymphoplasmazelluläre<br />
Reaktion des umgebenden Stromas.<br />
Makro: Bunte Schnittfläche, scheckig, <strong>in</strong>tensiv gelb (NNR-Farbe, deswegen alte Bezeichnung<br />
Hypernephrom)<br />
Met.: Aff<strong>in</strong>ität zum Gefäßsystem, ggf. Tumorzapfen <strong>in</strong> der Vena cava (<strong>die</strong> <strong>in</strong> Ausnahmefällen<br />
bis zum rechten Vorhof vorwachsen können), hämatogene Streuung.<br />
Onkozytom<br />
Benigne<br />
Mikro: Große, blasse, eos<strong>in</strong>ophile Zellen, evtl. Kernatypien. Mitochondrienvermehrung<br />
(Onkozyten).<br />
Makro: Bis 8 cm großer Tumor mit rehbraun-oranger Shnittfläche und zentraler Narbe<br />
(regressiv-zystisch).<br />
Renales Onkozytom,<br />
Nephrektomiepräparat, H&E.<br />
Duct-BELLINI-Karz<strong>in</strong>om<br />
Idem.<br />
Makro: Diffus wachsend, diffuse weissliche L<strong>in</strong>ien.<br />
Prg.: Schlechteste Prognose der Nierentumoren.<br />
Papilläres Nierenzellcarz<strong>in</strong>om<br />
Makro: Weiß-grau, rund, eher multipel.<br />
Prg.: Besser als beim Klarzeller.<br />
Mesenchymale Tumoren<br />
• Leiomyom der Nierenr<strong>in</strong>de (benigne)<br />
• Angiomyolipom (benigne)<br />
Angiomyolipom<br />
160<br />
Idem, stärker vergrößert.
Benigne<br />
Mikro: Große muskelstarke Gefäße, Fettgewebe.<br />
Makro: Sehr groß, bunte Schnittfläche (Nekrosen, E<strong>in</strong>blutung). Gefäß-, Muskel-, Fett-Anteile.<br />
Evtl. komb<strong>in</strong>iert mit der tuberösen Sklerose oder der Angiomyolipomatose der Lymphgefäße.<br />
Renales Angiomyolipom,<br />
Nephrektomiepräparat, H&E.<br />
Idem, HMB-45-Immunfärbung.<br />
Mischtumoren<br />
Ep.: Meist im K<strong>in</strong>desalter<br />
WILMS-Tumor (Nephroblastom)<br />
Ep.: Kle<strong>in</strong>k<strong>in</strong>der, 1:10.000<br />
Idem, stärkere<br />
Vergrößerung<br />
161<br />
Idem, starke Vergrößerung.<br />
Ät.: In 30 % Inaktivierung des Tumorsuppressorgens WTX (X!) iv , <strong>in</strong> 5 - 10 % Inaktivierung<br />
des Tumorsuppressorgens WT1 (11p13).<br />
Makro: K<strong>in</strong>dliche Niere, bunter Aspekt.<br />
Mikro: Drei Komponenten (Prognose!): Epithelial -> Tubuläre Strukturen, mesenchymal -><br />
Glatter Muskel, blastemisch -> Undifferenzierte Zellen.<br />
Verhalten: Maligne<br />
Metastasierung: Lunge und Leber<br />
Prg.: Gut (unter Therapie)
8.2 Ableitende Harnwege<br />
Harnwegs<strong>in</strong>fektionen<br />
RF.: Harnabflusstörungen, Urolithiasis, Z.n. urogenitalen operativen E<strong>in</strong>griffen,<br />
Stoffwechselstörungen (Diabetes mellitus), Medikamente (Immunsuppressiva), transurethrale<br />
Blasenverweilkatheter, Schwangerschaft, GV, ger<strong>in</strong>ge Ausscheidung.<br />
Infektionsmarker im Ur<strong>in</strong>: Leukozyten, Bakterien, Nitrit.<br />
Zystitis<br />
Infektionswege:<br />
• Urethrogen aszen<strong>die</strong>rende Infektion<br />
• Ureterogen deszen<strong>die</strong>rende Infektion<br />
• Hämatogene Infektion<br />
• Lymphogene Infektion<br />
Die akute Entzündung ist häufig durch e<strong>in</strong>e Mono<strong>in</strong>fektion verursacht (Escherichia coli), bei<br />
chronischen Entzündung dom<strong>in</strong>ieren Misch<strong>in</strong>fektionen.<br />
Akute unspezifische Zystitis<br />
E<strong>in</strong>fache katarrhalische Zystitis<br />
Eitrig, fibr<strong>in</strong>ös oder hämorrhagisch.<br />
Pseudomembranös-nekrotisierende Zystitis<br />
Ät.: Akute (Strahlennekrose) oder chronische (Gefäßverschlüsse) Folge e<strong>in</strong>er Strahlentherapie<br />
im kle<strong>in</strong>en Becken (bei 4 - 7 % der bestrahlten Uterus- und Ovarialtumore).<br />
Chronische unspezifische Zystitis<br />
Zystitis polyposa<br />
Patho.: Kapillarwucherungen, hyperplastisches Epithel, kle<strong>in</strong>e Schleimhautknötchen.<br />
Schrumpfblase<br />
Pg.: Spätfolge bei überwiegender Kollagenfaserbildung. Narbige Retraktion, Atrophie,<br />
Schrumpfung.<br />
Spezifische Zystitis<br />
Bei: Tbc, Gonorrhoe, Billharziose (Schistosoma hematobium) -> Plattenepithelmetaplasie,<br />
Lues (Stadium I und II), Trichomonaden, Mykosen, z.B. Soor (bei Diabetes, Antibiose) u.a.<br />
162
Granulomatöse Zystitis<br />
Ät.: Tbc, Treponema pallidum, Pilze, Bilharziose -> Plattenepithelmetaplasie, iatrogen:<br />
TUBK<br />
Blasenbillharziose: Ansammlungen von Eiern des Pärchenegels Schistosoma hematobium mit<br />
Inflammation und Eos<strong>in</strong>ophilen.<br />
Sonderformen der Zystitis<br />
Zystitis nodularis et cystica<br />
Ep.: Ältere Frauen<br />
Mikro: Solide Zellnester (BRUNN-Epithelien), zystische Umwandlung.<br />
Zystitis glandularis, Zystoskopiebiopsat, H&E.<br />
Zystitis glandularis<br />
Mikro: Becherzellmetaplasie (ähnl. Kolonschleimhaut)<br />
Zystitis emphysematosa<br />
Ät.: Gasbildende Bakterien (E. coli-Stämme), v.a. bei Diabetikern<br />
Mikro: Riesenzellen (Fremdkörperreaktion)<br />
Zystitis polyposa (papilläre Zystitis)<br />
Ät.: Fremdkörper (TUBK)<br />
Morph.: Chronische Granulationsgewebsproliferation, exophytisch, tumorartig. Stromaödem,<br />
Stromafibrose im Spätstadium.<br />
163
SF : Cystitis bullosa (Schleimhautveränderungen breitbasig aufsitzend)<br />
Ulcus simplex HUNNER<br />
Syn.: Interstitielle Zystitis (IC), pelvic-pa<strong>in</strong>-Syndrom (bei Männern)<br />
Ep.: Junge Frauen zwischen 20 und 40 Jahren (w:m = 10:1)<br />
Ät.: Insuffizienz der protektiven Gykosam<strong>in</strong>oglykan-Schicht der Blasenschleimhaut durch<br />
verm<strong>in</strong>derte Produktion (genetischer Drüsendefekt) oder erhöhten Verbrauch (autoimmun).<br />
Hormonelle E<strong>in</strong>flüsse.<br />
Regulationsfaktoren der GAG-Schicht:<br />
Wachstumsfaktoren:<br />
Proliferationshemmende Faktoren:<br />
HB-EGF (Hepar<strong>in</strong> b<strong>in</strong>d<strong>in</strong>g epidermal growth factor) < --- > APF (Antiproliferat<strong>in</strong>g-factor)<br />
EGF (Epidermal growth factor) I<br />
Östrogene<br />
APF ist hochspezifisch: bei 98 % der IC-Patient<strong>in</strong>nen nachweisbar<br />
Mikro: Ulcus am Blasendach (Hunner-Ulcus) mit dichten zellulären Infiltraten am<br />
Ulcusgrund, später <strong>in</strong>terstitielle Fibrose, alle Wandschichten der Harnblase s<strong>in</strong>d betroffen.<br />
Mastzellen s<strong>in</strong>d vermehrt, Elastizitätsverlust der Blasenwand und Schrumpfung<br />
(Schrumpfblase), der Ur<strong>in</strong> ist steril.<br />
Kl<strong>in</strong>ik: Starker nicht zu unterdrückender Harndrang auch nachts, Pollakisurie, Dysparaeunie,<br />
ke<strong>in</strong>e Bakterien/Leukozyten im Ur<strong>in</strong>, psychosoziale Folgeprobleme, Ausschlussdiagnose,<br />
Cave: Die Patient<strong>in</strong>nen s<strong>in</strong>d u.U. suizidgefährdet!<br />
Therapiansatz: Östrogenrezeptorblocker (derzeit <strong>in</strong> e<strong>in</strong>er Therapiestu<strong>die</strong>)<br />
Balkenblase<br />
Ät.: Harnabflussstörungen (benigne Prostatahyperplasie, Urethraste<strong>in</strong>e, neurogen)<br />
Makro: Hypertrophie des M. detrusor, Pseudodivertikel an der Harnblasenh<strong>in</strong>terwand<br />
Metaplasie der Harnblasenschleimhaut<br />
Plattenepithelmetaplasie = Leukoplakie<br />
Ät.: Chronische Entzündungen (Billharziose)<br />
Makro: Weisser, scharf begrenzter, nicht erhabener Fleck (Xerosis versicae) v.a. im Trigonum<br />
Präkanzeröse Läsion<br />
Drüsenepithelmetaplasie<br />
164
I.R.d. Zystitis glandularis<br />
Nephrogene Metaplasie<br />
Ep.: Männer mittleren Alters<br />
Ät.: Chronische Entzündungen<br />
Makro: Kle<strong>in</strong>e Knötchen, vorgewölbte Schleimhaut am Blasenboden.<br />
Mikro: Papilläre oder tubuläre Struktur, entzündliche Reaktion.<br />
Tumoren der ableitenden Harnwege<br />
Ep.: 95 % s<strong>in</strong>d Blasenkarz<strong>in</strong>ome, 3 % aller karz<strong>in</strong>ombed<strong>in</strong>gten Todesfälle, Männer s<strong>in</strong>d 2 bis<br />
3 mal häufiger betroffen als Frauen.<br />
Ät.: Aromatische Am<strong>in</strong>e (4-Am<strong>in</strong>odiphenyl, Benzid<strong>in</strong>, 2-Naphthylam<strong>in</strong>, 4-Chlor-o-Toluid<strong>in</strong>),<br />
Azofarbstoffe, Nitrosam<strong>in</strong>e, Arsen, Billharziose.<br />
Lok.: 6 % Nierenbecken, 2 % Ureter, 92 % Harnblase<br />
Kl<strong>in</strong>ik: Mögliches Frühsymptom: Mikrohämaturie!<br />
Übergangszellpapillom (Transitionalzellepithel)<br />
Morph.: Re<strong>in</strong> exophytisch (blumenkohlartig), papillär aufgebaut, B<strong>in</strong>degewebsstroma, bis zu<br />
7 Zelllagen, wenig Mitosen, ke<strong>in</strong>e Atypien.<br />
SF: Invertiertes Papillom (im Trigonum)<br />
Invertiertes Blasenpapillom,<br />
zystoskopisch entfernt, H&E.<br />
Idem, stärker vergrößert.<br />
Übergangszellkarz<strong>in</strong>om (Urothelkarz<strong>in</strong>om)<br />
90 % der Blasenkarz<strong>in</strong>ome, öfters multifokal, 3 Grade:<br />
165<br />
Idem.
• I.: Re<strong>in</strong> exophytisch, > 7 Zelllagen, Mitosen, Atypien vere<strong>in</strong>zelt<br />
• II.: Infiltrierend, Zwischenstellung<br />
• III.: Entdifferenziert, Polymorphie, Verlust der umbrella cells<br />
Unterschied papilläre vs. flache Karz<strong>in</strong>ome:<br />
• Papillär: Häufig rezidivierend - Selten muskel<strong>in</strong>vasiv - Relativ gute Prognose<br />
• Flach: Oft GIII-Karz<strong>in</strong>ome - Früh muskel<strong>in</strong>vasiv - Ungünstige Prognose<br />
Urothelkarz<strong>in</strong>om der<br />
Harnblase, transurethrale<br />
Biopsie, H&E.<br />
Idem.<br />
Plattenepithelkarz<strong>in</strong>om<br />
Urothelkarz<strong>in</strong>om am Trigonum,<br />
transurethrale Biopsie, H&E.<br />
Als Teildifferenzierung des Übergangszellkarz<strong>in</strong>oms.<br />
Adenokarz<strong>in</strong>om<br />
Selten<br />
Nichtepitheliale Tumoren<br />
166<br />
Idem.<br />
• Embryonales Rhabdomyosarkom - häufigster Harnblasentumor im K<strong>in</strong>desalter,<br />
Tumormarker: Desm<strong>in</strong>, Viment<strong>in</strong><br />
• Phäochromozytome<br />
• Maligne Lymphome
• Karz<strong>in</strong>osarkom - Komb<strong>in</strong>ationstumor, epithelialer und mesenchymaler Anteil, DD:<br />
Kollisionstumor<br />
8.3 Mamma<br />
Die Brust<br />
Phylogenese: Die Mamma (Brustdrüse) stellt e<strong>in</strong>e modifizierte Schweißdrüse dar.<br />
Histologie:<br />
• Zahlreiche Az<strong>in</strong>i bilden e<strong>in</strong>en Lobulus, ca. 10 - 20 Lobuli münden <strong>in</strong> e<strong>in</strong>en Milchgang<br />
(Ductus lactiferi). Dieser Übergang nennt sich term<strong>in</strong>ale duktulo-lobuläre E<strong>in</strong>heit<br />
und ist der Ausgangspunkt der meisten Mammakarz<strong>in</strong>ome. 15 - 20 Ductuli lactiferi,<br />
<strong>die</strong> sich kurz vor der Mamille noch zum S<strong>in</strong>us lactifer erweitern enden am Porus<br />
excretorius auf <strong>die</strong> Mamille.<br />
• Das Drüsenepithel der apokr<strong>in</strong>en Drüse ist zweireihig.<br />
• Mamma lactans:<br />
o Deutliche Proliferation, Sekret, aber ke<strong>in</strong>e Atypien, ke<strong>in</strong> <strong>in</strong>filtratives<br />
Wachstum:<br />
Mastopathie<br />
Ep.: 90 % der Frauen <strong>in</strong> der Involution.<br />
Die Mastopathie ist e<strong>in</strong>e benigne, hormonell <strong>in</strong>duzierte Umbaureaktion der Brust, <strong>die</strong> vor und<br />
während der Menopause beg<strong>in</strong>nt. Hohe Östrogen- und leicht erniedrigte Progesteronspiegel<br />
tragen dazu bei.<br />
Morph:: Fibrose, Zysten, Gangektasien<br />
Kompl.: Entartungsrisiko kaum erhöht<br />
Mastopathia fibrosa cystica<br />
Syn.: Fibröszystische Mastopathie<br />
Ep.: 50 % der Frauen<br />
• Entwickelt sich langsam<br />
• Meist oberer äußerer Quadrant<br />
• 50 % Mastodynie (schmerzhafte Brüste)<br />
Mikro: Zystisch erweiterte Milchgänge, kle<strong>in</strong>e und große Zysten. Die Fibroblasten s<strong>in</strong>d<br />
vermehrt, Fibrose des Mantelstromas. Mit oder ohne Epithelproliferation (apokr<strong>in</strong>e<br />
Metaplasie).<br />
167
Makro: Unregelmäßig verfestigt, knotig, streifig (Stränge), prall-elastisch, grau-weiß,<br />
<strong>in</strong>homogen, unscharf begrenzt, Zysten.<br />
Präneoplastische Läsionen<br />
Benigne <strong>in</strong>traduktale Epithelproliferation<br />
Duktale Hyperplasie<br />
Mikro: Benigne, das <strong>in</strong>traduktales Epithel ist proliferiert, aber nicht atypisch, von der<br />
Zellmasse erweiterte Milchgänge.<br />
Radiäre Narbe<br />
Mikro: Sklerose und duktale Hyperplasie, Tubuli, das Stroma ist verbreitert.<br />
DD: Tubuläres Mammakarz<strong>in</strong>om<br />
Adenose (Skleradenose)<br />
Mikro: Kompakte Läppchenproliferation, <strong>die</strong> duktulolobulären E<strong>in</strong>heiten liegen dicht<br />
beie<strong>in</strong>ander. Vermehrung des Myoepithels (Nachweis mit dem Myoepithelmarker CD31).<br />
Mammakarz<strong>in</strong>om<br />
RF: Verwandte mit Brustkrebs (Alter bei Erkrankung!), Gene: BRCA1, BRCA2, Nulliparae,<br />
erste Geburt mit über 30 J., frühe Menarche, späte Menopause, Adipositas, Alkohol-Konsum<br />
> 20 g pro Tag, Rauchen, Bewegungsmangel, Mastopathie mit Atypien, Postmenopause,<br />
Alter > 50, Hormonersatztherapie (nur sehr moderate Risikoerhöhung bei kurzzeitiger<br />
Anwendung, niedriger Dosierung, transdermaler Applikation und Beachtung der<br />
Kontra<strong>in</strong>dikationen.)<br />
Pathologische Prognosefaktoren: TNM-Stadium, Grad<strong>in</strong>g, Typ (lobuläres Ca ungünstiger<br />
als duktales Ca), Expression von Östrogen- und Progesterorezeptoren günstig. (Bestimmung<br />
im nativen Gewebe, gekühlt transportieren, m<strong>in</strong>d. 0,5 g!). Expression des<br />
Proliferationsmarkers p53. hoch = ungünstig. Ebenfalls ungünstig ist <strong>die</strong> Überexpression des<br />
human epidermal growth faktor receptor 2 Her2 (auch HER-2/neu, c-erbB2, erbB2 oder cneu<br />
genannt), was bei 20 bis 25 % der Frauen mit Brustkrebs der Fall ist.<br />
Histologische Typen:<br />
• Lobuläres Karz<strong>in</strong>om<br />
o Carc<strong>in</strong>oma lobulare <strong>in</strong> situ (CLIS)<br />
o Invasiv-lobuläres Mammakarz<strong>in</strong>om (10 - 20 % der <strong>in</strong>vasiven)<br />
• Duktales Karz<strong>in</strong>om<br />
o Duktales Carc<strong>in</strong>oma <strong>in</strong> situ (DCIS)<br />
o Invasives duktales Karz<strong>in</strong>om:<br />
� Invasiv-duktal (80 %)<br />
� Medullär (< 1 %)<br />
� Gallertkarz<strong>in</strong>om (2 %)<br />
168
� Tubulär (1 - 2 %)<br />
� Papillär (< 1 %)<br />
� Morbus Paget der Mamille mit <strong>in</strong>vasivem duktalem Mammakarz<strong>in</strong>om<br />
Mögliche Transformationsstufen (n. Stegner, 1985):<br />
• Normales Gangepithel -> Reguläre Hyperplasie -> Präkanzeröse atypische<br />
Hyperplasie -> CIS -> Infiltrierendes Karz<strong>in</strong>om<br />
• Normales Gangepithel -> Präkanzeröse atypische Hyperplasie -> CIS -><br />
Infiltrierendes Karz<strong>in</strong>om<br />
• Normales Gangepithel -> CIS -> Infiltrierendes Karz<strong>in</strong>om<br />
Ausbreitungsmuster:<br />
• Intraduktales Karz<strong>in</strong>om -> Lobuli<br />
• Lobuläres Ca -> Ductuli<br />
• Invasives Karz<strong>in</strong>om (Durchbruch der Basallam<strong>in</strong>a) -> Stroma<br />
Metastasierungeswege:<br />
• Hämatogen: bes. Knochen und Lungen<br />
• Lymphogen:<br />
o Lymphangiomatosa carc<strong>in</strong>omatosa<br />
o Rretro/parasternale LK, axiläre LK (Sent<strong>in</strong>el-LK, Level 1-3), sub- und<br />
supraclaviculär<br />
� Histo: LK groß, fest, verbacken, gut begrenzt, weislich<br />
TNM-Klassifikation:<br />
• pT1: < 2 cm; a) < 0,5 cm, b) < 1 cm, c) 1 - 2 cm<br />
• pT2: 2 - 5 cm<br />
• pT3: > 5 cm<br />
• pN1: 1 - 3 LK => schon Stadium 2a<br />
• pN2: 4 - 9 LK<br />
• pN3: > 10 LK<br />
• pM1 => Stadium 4<br />
Duktales Carc<strong>in</strong>oma <strong>in</strong> situ (DCIS)<br />
Syn.: Komedo-Karz<strong>in</strong>om<br />
Mikro: Intraduktal, nicht<strong>in</strong>vasiv, deutlich erweiterte Gänge, hochatypische<br />
Epithelproliferation, evtl. mit cribiformem Muster. Comedonekrosen im Zentrum, <strong>die</strong><br />
sekundär calzifizieren. Mikroverkalkungen, Kalkstrassen (Mammographie!). Die<br />
Basalmembran ist erhalten. Vermehrung des kollagenen B<strong>in</strong>degewebes.<br />
Grad<strong>in</strong>g: Vergrößerte Kerne, atypische Kerne (Tumorriesenzellen), Anzahl von<br />
Komedonekrosen<br />
Makro: Solider Tumor, weißliche Schnittfläche, harte Konsistenz, Stippchen (Komedo-<br />
Nekrosen), baumartige Verästelungen (Milchgänge gefüllt mit atypischen Zellen).<br />
169
Cribiformes DCIS der Mamma, H&E.<br />
Invasives duktales Mammakarz<strong>in</strong>om<br />
Idem plus:<br />
Mikro: Basalmembran durchbrochen, im Stroma vere<strong>in</strong>zelte Tumozellverbände mit solidem<br />
oder drüsigem Wachstum.<br />
Makro: Haut<strong>in</strong>filtration/Morbus Paget (ekzemartige Hautveränderung der Brust), Ulzeration,<br />
Nekrosen, Knoten, sternförmig mit Ausläufern.<br />
Subtypen:<br />
• Tubulär - Prognose gut, DD: radiäre Narbe<br />
• Medullär - sehr atypisches Aussehen, lymphatisches Gewebe im Bereich des Ca, oft<br />
pT2, selten LK-Metastasen, Prognose gut<br />
• Gallertkarz<strong>in</strong>om/muz<strong>in</strong>öses Karz<strong>in</strong>om - Schleimseen, wenige und atypische Zellen,<br />
Prognose schlechter<br />
Invasives duktales<br />
Mammakarz<strong>in</strong>om mit szirrhösem<br />
Wachstum, Nadelbiopsie, H&E.<br />
Lobuläres carc<strong>in</strong>oma <strong>in</strong> situ (LCIS)<br />
IHC beim gleichen Fall:<br />
HER-2/neu positiv.<br />
170<br />
Infiltrierendes duktales<br />
Mammakarz<strong>in</strong>om.<br />
Mikro: Atypische Epithelproliferation <strong>in</strong> den Az<strong>in</strong>i und Lobuli, <strong>die</strong> Basalmembran ist<br />
erhalten.
Lobuläres <strong>in</strong>vasives Karz<strong>in</strong>om der Mamma.<br />
Invasives lobuläres Mammakarz<strong>in</strong>om<br />
Mikro: Atypische Epithelproliferation <strong>in</strong> den Az<strong>in</strong>i, <strong>die</strong> Basalmembran ist durchbrochen. In<br />
E<strong>in</strong>zelzellreihen angeordnete Tumorzellen („Gänsemarsch“), Schießscheibenmuster, ke<strong>in</strong><br />
drüsiges Wachstum, Tumorzellen sehen kle<strong>in</strong>er und „unschuldiger“ (weniger atypisch) aus als<br />
beim duktalen Karz<strong>in</strong>om.<br />
Makro: Weiche Konsistenz, ke<strong>in</strong>e Knoten, oft multifokal (mehr als e<strong>in</strong> Ca <strong>in</strong> e<strong>in</strong>em<br />
Quadranten) oder multizentrisch (Ca <strong>in</strong> mehr als e<strong>in</strong>em Qudranten), diffus wachsend.<br />
Kl<strong>in</strong>ik: Schlecht palpabel, oft spät diagnostiziert, Prognose schlechter als bei duktalem<br />
MammaCa<br />
Fibroadenom<br />
Häufigste benigne biphasische (mesenchymal-epitheliale) Neubildung der Brust.<br />
Ep.: Um das 30Lj.<br />
Mikro: Y- und O-Strukturen (Kompression der Milchgänge), mesenchymale (Fibroblasten<br />
deutlich vermehrt) und epitheliale Komponente.<br />
Makro: Gut begrenzter Knoten, prall elastisch, gut lobuliert , bis etwa 2-3cm Durchmesser.<br />
SF: Juvenile/zellreiche Fibroadenome - Jüngerer Frauen, Tumor größer, benigne.<br />
Fibroadenom, Nadelpunktion,<br />
H&E.<br />
Phylloides-Tumor<br />
Fibroadenom. Das Epithel (violett) wird vom proliferierten<br />
B<strong>in</strong>degewebe komprimiert, Nadelpunktion, H&E.<br />
171
Quasi <strong>die</strong> Steigerung des Fibroadenoms. Etwas größer, biphasischer Tumor (epithelialmesenchymal)<br />
mit maligner Potenz, Rezidivneigung, drei Malignitätsgrade mit<br />
prognostischer und therapeutischer Relevanz:<br />
Eigenschaften Benigne Borderl<strong>in</strong>e Maligne (Sarkom)<br />
Stroma Hyperzellularität ++ ++ +++<br />
Pleomorphie + ++ +++<br />
Mitosen + ++ +++ (> 10 pro 10 HPF)<br />
Begrenzung<br />
Stromamuster<br />
Heterologe stromale<br />
Differenzierung<br />
+++ Gut<br />
begrenzt<br />
Uniforme,<br />
stromale<br />
Verteilung<br />
++ + Invasiv, Satellitenmetastasen<br />
Heterogen<br />
stromale<br />
Expansion<br />
Selten Selten<br />
Häufigkeitsverteilung 60 % 20 % 20 %<br />
Prognose Gut Intermediär Ungünstig<br />
Ke<strong>in</strong>e TNM-Klassifikation, <strong>die</strong> gibt es nur für Karz<strong>in</strong>ome!<br />
Papillome<br />
Ep.: Jedes Alter<br />
Unterscheidung:<br />
172<br />
Ausgeprägtes Stromwachstum<br />
Nicht ungewöhnlich (fibro-, osteo-<br />
, chondrosarkomatös, z.B. maligne<br />
Knochenbildung)<br />
• Periphere Papillome (Az<strong>in</strong>i): Kl<strong>in</strong>isch ke<strong>in</strong>e Bedeutung<br />
• Zentrale Papillome (Milchgänge) -> Kl<strong>in</strong>ik: Serös-blutige Sekretion der Mamille<br />
DD: Zentrales papilläres Mammakarz<strong>in</strong>om (Unterscheidung kann schwierig se<strong>in</strong>)
Intraduktales Papillom der Mamma, Exzisionspräparat, H&E.<br />
Zentrales Papillom<br />
Mikro: Benigne, ke<strong>in</strong>e Atypien, zahlreiche, bäumchenartig verzweigte Epithelpapillen mit<br />
gefäßführendem Stil, ke<strong>in</strong>e Invasion, scharf begrenzt, Kapsel.<br />
Makro: Weicher, <strong>in</strong>traduktaler Tumor<br />
Angiosarkom<br />
Ät.: Oft Z.n. Mammkarz<strong>in</strong>om (Bestrahlungsfolge)<br />
Mikro: Hochmaligne Endothelien, Atypien, maligne Gefäße, rasche Metastasierung,<br />
Endothelmarker CD31 positiv.<br />
Makro: Weicher, deutlich e<strong>in</strong>gebluteter Tumor. Tumornekrosen.<br />
Gynäkomastie<br />
Hormonell bed<strong>in</strong>gte Vergrößerung der männlichen Brustdrüse.<br />
Ät.: Androgenmangel, Östrogenüberschuss<br />
• Nach Geburt (mütterliche Hormone)<br />
• Pubertät<br />
• Altersgynäkomastie<br />
• Leberzirrhose (Östrogenkonversion aus Androstendiol)<br />
• Medikamente<br />
• Androgenmangel: Z.n. radikaler Prostatektomie, Anorchie, Kastration<br />
• Paraneoplastisches Syndrom (kle<strong>in</strong>zelliges Bronchial-Ca)<br />
• Östrogen- oder HCG-bildende Tumoren des Hodens und der NNR<br />
Mikro: Proliferation, ke<strong>in</strong>e Atypien, ke<strong>in</strong> <strong>in</strong>filtratives Wachstum.<br />
8.4 Ovar<br />
Das Ovar<br />
173
Anatomie:<br />
• Je 11 g, 1 x 2 x 4 cm groß<br />
• Bei jungen Frauen glatte, grau-weiße Oberfläche, später Zerklüftung mit narbigen<br />
E<strong>in</strong>kerbungen<br />
• Postmenopausal kle<strong>in</strong>, fest, grau-weiß, gyriert<br />
• Ggf. Druckatrophien z.B. bei Uterus myomatosus<br />
Histologie:<br />
• MÜLLER-Epithel: <strong>die</strong> äußerste Schicht und Ausgangspunkt der meisten<br />
Ovarialkarz<strong>in</strong>ome<br />
• R<strong>in</strong>de: B<strong>in</strong>degewebe mit sp<strong>in</strong>deligen Stromazellen und Follikeln<br />
• Mark<br />
• Hilus und Mesovar<br />
Physiologie:<br />
• GnRH (Hypothalamus) -> Gonadotrop<strong>in</strong>e FSH/LH (Hypophyse) -> Sexualsteroide<br />
(Ovar)<br />
Funktionelle Läsionen<br />
• Gelbkörper-Persistenz<br />
• Follikelzyste<br />
• Verwachsungen im Zervixbereich<br />
• Endometritis bei Endometrioseherd<br />
• STEIN-LEVENTHAL-Syndrom (PCO-Syndrom)<br />
Entzündungen im Bereich des Ovars<br />
Oophoritis<br />
Entzündung des Ovars.<br />
Isoliert sehr selten, meist im Rahmen e<strong>in</strong>er Salp<strong>in</strong>gitis, Appendicitis, Divertikulitis, Peritonitis<br />
oder Mumps (hämatogene Infektion). Isolierter Ovarialabszess gehäuft nach OP.<br />
Akut oder chronisch<br />
Spezifische Entzündungen: Tbc, Sarkoidose, Akt<strong>in</strong>omykose<br />
Akute Salp<strong>in</strong>gitis<br />
Entzündung der Tube<br />
Ät.: Iatrogen, bakteriell (Gonokokken, Staphylokokken, Streptokokken)<br />
Kl<strong>in</strong>ik: Ziehende Unterbauchschmerzen und Fieber<br />
174
Kompl.: Adnexitis (Salp<strong>in</strong>go-Oophoritis), tumorös-entzündliche Prozesse, Tubenstriktur,<br />
Pyosalp<strong>in</strong>x, Hydrosalp<strong>in</strong>x, tuboovarielle Abszesse<br />
Ovarialzysten<br />
Ovarialzysten s<strong>in</strong>d nicht-neoplastische Hohlräume aus E<strong>in</strong>stülpungen des Müller-<br />
Deckepithels, aus Follikeln oder heterotopem Epithel (Endometriose). Entsprechend<br />
unterscheidet man:<br />
• Follikelzysten<br />
• Keimepithelzysten<br />
• Endometriose-Zysten (Schokoladenzysten)<br />
Eigenschaften:<br />
• > 1 cm mit keimepithelähnlicher Auskleidung<br />
• Benigne oder maligne<br />
• Serös, muz<strong>in</strong>ös, endometroid<br />
Präovulatorische Follikelzyste<br />
E<strong>in</strong>zeln oder multipel, <strong>die</strong> ständige Östrogenproduktion führt zu anovulatorischen Zyklen,<br />
glandulär-zystische Endometriumhyperplasie.<br />
Formen:<br />
• E<strong>in</strong>fach ovariell<br />
• Lute<strong>in</strong>zyste<br />
• Theka-Lute<strong>in</strong>-Zyste<br />
Postovulatorische Gelbkörperzyste<br />
Ät.: Komplexe endokr<strong>in</strong>e Dysfunktion <strong>in</strong> der zweiten Zyklushälfte oder <strong>in</strong> der<br />
Schwangerschaft<br />
Kl<strong>in</strong>ik: Zyklusunregelmäßigkeiten<br />
Polyzystische Ovarien (PCO-Syndrom)<br />
Syn.: STEIN-LEVENTHAL-Syndrom<br />
Beidseits polzystisch vergrößerte Ovarien mit mehr als sieben Follikelzysten bis maximal 1<br />
cm Durchmesser und B<strong>in</strong>degewebsproliferation.<br />
Ät.: Hypophysenstörung mit gesteigerter Sekretion von Gonadotrop<strong>in</strong>en (hohe LH-, niedrige<br />
FSH-Freisetzung) mit gesteigerter Steroidsynthese <strong>in</strong> den Thekazellen und vermehrter<br />
Androgenproduktion.<br />
Pg.: LH erhöht -> Stimulation der Androgensynthese im Ovar -> Umwandlung der<br />
Androgene <strong>in</strong> Östrogene im Fettgewebe und (azyklische) Freisetzung -> Dies verstärkt<br />
175
wiederum <strong>die</strong> Störung der hypophysären LH und FSH-Sekretion (Circulus vitiosus). FSH<br />
verm<strong>in</strong>dert: -> Verh<strong>in</strong>derung e<strong>in</strong>es normalen Zyklus -> Amenorrhoe, Infertilität, -><br />
Verstärkung der Hyperandrogenämie, -> Fibrose der Ovarkapsel -> FSH b<strong>in</strong>det noch<br />
schlechter (Circulus vitiosus). Hohe Androgenspiegel hemmen <strong>die</strong> Bildung des<br />
Sexhormonb<strong>in</strong>dendens Globul<strong>in</strong>s SHBG (Prote<strong>in</strong>gebundene Hormone s<strong>in</strong>d biologisch nicht<br />
aktiv) -> verstärkte Androgenwirkung -> Circulus vitiosus.<br />
Kl<strong>in</strong>ik: Oligo-/Amenorrhoe, Unfruchtbarkeit, Hirsutismus, Adipositas<br />
Weitere Folgen: Hyperandrogenämie -> Akne, Alopezie, Hirsutismus; Adipositas, Fett- und<br />
Glucosestoffwechselstörungen.<br />
Mikro: Die R<strong>in</strong>de ist fibrosiert, multiple bis 1cm große, perlschnurartig angeordnete Zysten,<br />
Corpora lutea und albicans fehlen.<br />
Makro: R<strong>in</strong>de verbreitert mit verfestigter Konsistenz.<br />
Webl<strong>in</strong>k: pco-syndrom.de<br />
Inklusionszysten<br />
Invag<strong>in</strong>ation des MÜLLER-Epithels und Bildung damit ausgekleideter Hohlräume als Folge<br />
der ovulatorisch bed<strong>in</strong>gten Ruptur.<br />
Ep.: V.a. ältere Frauen, mit <strong>die</strong> häufigsten Zysten<br />
Makro: Kle<strong>in</strong>e bis handballgroße Zysten, gefüllt mit Schleim oder seröser Flüssikeit, evtl.<br />
Verkalkungen.<br />
Kl<strong>in</strong>ik: Oft asymptomatisch<br />
Kompl.: Ruptur, Pseudomyxoma peritonei<br />
Neoplasien des Ovars<br />
Systematik:<br />
• Epitheliale Tumore (MÜLLER-Epithel) (65 - 75 %)<br />
o Seröser Ovarial-Tumor<br />
o Muz<strong>in</strong>öser "<br />
o Endometroider "<br />
o Klarzelliger "<br />
o Urothelialer " (BRENNER-Tumor)<br />
o Andere: MÜLLER-Misch-Tumor, KRUKENBERG-Tumor<br />
• Keimstrang-Stroma-Tumoren (5 %)<br />
o Keimstrang-Tumor (-> Follikel, Granulosazellen, Sertolizellen)<br />
o Stroma-Tumor (-> Thekazellen, Fibroblasten, Hiluszellen)<br />
• Keimzelltumoren<br />
o Reifes Teratom<br />
o Maligne Keimzelltumore (10 - 15 %)<br />
176
Epitheliale Tumoren<br />
� Unreifes Teratom<br />
� Dysgerm<strong>in</strong>om<br />
� Dottersacktumore<br />
Ausgehend vom MÜLLER-Epithel (Anschluß an das Peritoneum -> Ausbreitung)<br />
Ep.: 65 - 75 % der Ovarialtumoren<br />
Ät.: Inclusionszysten, selten papilläre Läsionen<br />
RF: BCRA-1, familiäre Belastung, Z.n. Mamma-, Endometrium- oder Zervixkarz<strong>in</strong>om,<br />
Nulliparae, kaukasischer Typ, Alter > 40, höherer sozioökonomischer Status.<br />
Kl<strong>in</strong>ik: Symptomarm. Spätsymptom Bauchumfangzunahme (Aszites durch<br />
Peritonealkarz<strong>in</strong>ose), daneben vag<strong>in</strong>ale Blutung, Probleme beim Wasserlassen/Stuhlgang,<br />
Kreuzschmerzen, gastro<strong>in</strong>test<strong>in</strong>ale Symptome (Dyspepsie, Übelkeit, Krämpfe, Diarrhoe),<br />
paraneoplastische Symptome: Acanthosis nigricans, Morbus Cush<strong>in</strong>g, Hyperkalziämie, CA-<br />
125 <strong>in</strong> 75 % positiv<br />
Wichtig: Zyste unklarer Dignität niemals punktieren oder laparoskopisch entfernen!<br />
Verschleppung von Tumorzellen möglich.<br />
Metastasierung: Erst peritoneal, später lymphogen und hämatogen<br />
Die epithelialen Tumore können separat nach Histologie und Malignität e<strong>in</strong>geteilt werden.<br />
Histologische Typen:<br />
• Seröser Ovarial-Tumor<br />
• Muz<strong>in</strong>öser "<br />
• Endometroider "<br />
• Klarzelliger "<br />
• Urothelialer " (BRENNER-Tumor)<br />
• Andere: MÜLLER-Misch-Tumor, KRUKENBERG-Tumor<br />
Dignität: Bis auf <strong>die</strong> zwei letztgenannten können sich <strong>die</strong> Neoplasien manifestieren als<br />
benigner Tumor, als Borderl<strong>in</strong>e-Tumor (Atypien, aber ke<strong>in</strong>e Invasion) oder maligner Tumor.<br />
Man erhält drei Schubladen:<br />
• Zystadenom: Benigne, Zysten mit e<strong>in</strong>reihigem Epithel.<br />
• Borderl<strong>in</strong>e-Tumor: Nicht <strong>in</strong>vasiv, Zysten mit proliferierendem Epithel und<br />
Dysplasien. Mitosen, Kernatypien.<br />
• Zystadenokarz<strong>in</strong>om: Idem plus <strong>in</strong>vasives Wachstum.<br />
Seröse Ovarialtumoren<br />
Größte Gruppe der epithelialen Tumoren (45 %).<br />
Seröses Zystadenom (= Seröses Kystom)<br />
177
Ep.: 5. - 6. Dekade<br />
Mikro: Plumpe, papilläre Strukturen, flaches Epithel, evtl. Papillom.<br />
Makro: 1 - 30 cm, meist e<strong>in</strong>kammerige Zysten mit gelblicher Flüssigkeit, <strong>in</strong> 20 % bilateral.<br />
Seröses Borderl<strong>in</strong>e-Karz<strong>in</strong>om<br />
Mikro: Fokale Epithelproliferation, papilläre Epithelformationen, Mitosen, Polymorphie,<br />
ke<strong>in</strong>e Stroma<strong>in</strong>vasion.<br />
Seröses Zystadenokarz<strong>in</strong>om<br />
Ep.: 6. Dekade, 50 % der Ovarialtumoren.<br />
Mikro: Serös, z.T. schleimbildend, papillär, evtl. Psammomkörperchen (konzentrisch<br />
geschichtete Verkalkungsfiguren), Stroma<strong>in</strong>filtration.<br />
Makro: Oft bilateral, oft > 15 cm, unregelmäßige solide und zystische Anteile, fokal<br />
Nekrosen, Blutungen, äußere Oberfläche kantig verdickt.<br />
Seröses Adenokarz<strong>in</strong>om mit Befall<br />
beider Ovarien, H&E.<br />
Idem, Omentum majus-<br />
Invasion.<br />
Idem.<br />
Bilaterales seröses<br />
Ovarialkarz<strong>in</strong>om.<br />
178<br />
Idem.<br />
Seröses Zystadenokarz<strong>in</strong>om<br />
des Ovars.
Serös-papillärer Tumor auf der Oberfläche des Ovars.<br />
Muz<strong>in</strong>öse Ovarialtumoren<br />
Muz<strong>in</strong>öses Zystadenom<br />
Ep.: 3. - 4. Dekade<br />
179<br />
Idem, <strong>in</strong> Wasser e<strong>in</strong>gegetaucht.<br />
Mikro: Papilläre, muz<strong>in</strong>öse Epithelproliferate mit <strong>in</strong>test<strong>in</strong>aler Differenzierung,<br />
Schleimbildung und Becherzellen, ähnlich den endozervikalen oder gastro<strong>in</strong>test<strong>in</strong>alen<br />
Drüsenkomplexen.<br />
Makro: In 95 % unilateral, bis 50 cm, bis 500 g. Multiple, mehrkammerige, dickwandige<br />
Zysten mit gelblich-gallertiger Substanz und glatter Oberfläche.<br />
Muz<strong>in</strong>öses Zystadenom des Ovars.<br />
Muz<strong>in</strong>öses Borderl<strong>in</strong>e-Karz<strong>in</strong>om<br />
Histologisch 2 Typen:<br />
Idem.<br />
• Intest<strong>in</strong>al: -> Peritonealimplantate, <strong>die</strong> zähen Schleim bilden (Pseudomyxoma<br />
peritonei)<br />
• Endozervikal: -> kle<strong>in</strong>ere Implantate<br />
Idem.
Muz<strong>in</strong>öser ovarieller Borderl<strong>in</strong>e-Tumor, H&E.<br />
Makro: Zystenwand nicht mehr glatt, Peritonealimplantate, Pseudomyxoma peritonei.<br />
Muz<strong>in</strong>öses Zystadenokarz<strong>in</strong>om<br />
Invasives Wachstum<br />
Endometroide Ovarialtumoren<br />
Endometroides Zystadenom<br />
Syn.: „Schokoladenzyste“ (gl. Syn. auch für Endometriose-Zysten)<br />
Makro: Multizystischer Tumor mit schwammartiger Konsistenz.<br />
Mikro: Endometroides, dicht stehendes Epithel.<br />
Endometroides Borderl<strong>in</strong>e-Karz<strong>in</strong>om<br />
Endometroides Zystadenokarz<strong>in</strong>om<br />
Ep.: 5. Dekade, 20 % der Ovarialtumoren, mit Endometriose und Korpuskarz<strong>in</strong>om assoziiert,<br />
> 50 % °I<br />
Mikro: Drüsiges, mehrreihiges Epithel. Unter Östrogene<strong>in</strong>fluss squamöse Differenzierung.<br />
Invasives Wachstum.<br />
Makro: 30 - 50 % bilateral, 2 bis 35 cm.<br />
Klarzelliges Ovarialkarz<strong>in</strong>om<br />
Makro: Meist unilateral, bis 30 cm, grau-weiße Schnittfläche.<br />
Mikro: Helles Zytoplasma (Lipide und Glykogen).<br />
BRENNER-Tumor<br />
Mikro: Urotheliale Differenzierung<br />
Meist benigne<br />
BRENNER-Tumor.<br />
180
MÜLLER-Mischtumoren<br />
Hoch maligner Komb<strong>in</strong>ationstumor aus Karz<strong>in</strong>om und Sarkom -> Karz<strong>in</strong>osarkom<br />
Ep.: Fast nur bei älteren Frauen<br />
• Homolog: Undifferenzierte mesenchymale Komponente<br />
• Heterolog: Differenzierte mesenchymale Komponente (Osteosarkom, Chondrom,<br />
Lipom oder Rhabdomyom)<br />
Prg.: Sehr ungünstig<br />
Metastasen<br />
10 % aller Karz<strong>in</strong>ome im Ovar<br />
KRUKENBERG-Tumor<br />
Siegelr<strong>in</strong>gkarz<strong>in</strong>om aus dem GIT, seltener der Mamma, das sich als Ovarialmetastase<br />
manifestiert.<br />
Ep.: V.a. junge Frauen<br />
Mikro: Schleimbildende Siegelr<strong>in</strong>gzellen<br />
Makro: Weiße, homogene Schnittfläche, angedeutet wirbelig. Vermehrung des<br />
B<strong>in</strong>degewebsstromas.<br />
Prg.: Ungünstig<br />
KRUKENBERG-Tumor.<br />
Keimstrang-Stroma-Tumoren<br />
Systematik:<br />
• Keimstrang: Follikel, Granulosazellen, Sertolizellen<br />
• Stroma: Thekazellen, Fibroblasten, Hiluszellen<br />
181
Eigenschaften: Meist benigne, eher selten, epitheliale und mesenchymale Komponente alle<strong>in</strong><br />
oder komb<strong>in</strong>iert. Wenn Östrogenproduktion, dann erhöhtes Risiko für<br />
Endometriumhyperplasie (Endometriumkarz<strong>in</strong>om).<br />
Granulosazell-Tumor<br />
Meist benigne, aber potentiell maligne.<br />
Ep.: 60 % <strong>in</strong> der Menopause, 90 % unilateral, 70 % östrogenproduzierend.<br />
Mikro: Uniforme, oval-sp<strong>in</strong>delige, monomorphe Granulosazellen, dicht gelagert. Angedeutet<br />
follikuläre Strukturen: Call-Exner-Körperchen. Typische ovale „Kaffeebohnen-Kerne“ mit<br />
Kernfurchen.<br />
Makro: Solide, glatte, gelbliche Schnittfläche, evtl. mit Zysten, E<strong>in</strong>blutungen, Nekrosen. Feste<br />
Konsistenz.<br />
Mit Korpuskarz<strong>in</strong>om assoziiert.<br />
Fibrom<br />
Ep.: 40-50 Lj.<br />
Dignität: Benigne<br />
Mikro: Zellreich, evtl. regressive Veränderungen.<br />
Makro: Meist unilateral, ca. 6 cm, weiße und derbe Schnittfläche.<br />
Sonstiges: Ke<strong>in</strong>e Hormonbildung, assoziiert mit Meigs-Syndrom: Komb<strong>in</strong>ation aus Aszites,<br />
Pleuraerguß, und Ovarialfibrom.<br />
Ovarielles Fibrom.<br />
Thekome<br />
Ep.: 85 % postmenopausal<br />
Makro: Unilateral, gelbe Schnittfläche.<br />
Östrogenproduzierend, oft benigne.<br />
182
Sklerosierende Stromatumoren<br />
Ep.: > 80 % jünger als 30 Jahre<br />
Eigenschaften: Unilateral, benigne, selten hormonaktiv.<br />
Makro: Grauweiße Schnittfläche<br />
Keimzell-Tumoren<br />
Reifes Teratom (adult)<br />
Syn.: Dermoidzyste<br />
Ep.: V.a. < 20 Lj.<br />
Dignität: Benigne bzgl. Ausreifung, jedoch <strong>in</strong> 10 - 20 % fokale Malignität.<br />
Patho: Gewebe aller drei Keimblätter können vertreten se<strong>in</strong>, 5-30 cm, unilateral, derbe<br />
Kapsel, Oberfläche glatt und glänzend, <strong>in</strong> 10 - 20 % fokale Malignität.<br />
SF:<br />
• Monophasische Teratome = nur bestimmter Gewebtyp, Bsp.:<br />
o Dermoidzyste: Haut und -anhangsgebilde<br />
o Struma ovarii: Schilddrüsengewebe (-> auch Schilddrüsentumoren möglich!)<br />
Reifes zystisches Teratom des Ovars.<br />
Maligne Keimzelltumoren<br />
Unreifes Teratom<br />
Ep.: V.a. K<strong>in</strong>der, Jugendliche<br />
Dignität: Maligne<br />
Idem.<br />
Makro: Tumor solide oder mikrozystisch, meist > 15 cm.<br />
Dysgerm<strong>in</strong>om<br />
183
Entspricht dem Sem<strong>in</strong>om am Hoden<br />
Ep.: Häufigste maligne Form, 2. - 3. Dekade<br />
Mikro: Undifferenziert<br />
Makro: 90 % unilateral, 15 cm, solide, uniform, gelb-weiß, Nekrosen, Zysten.<br />
Verhalten: Frühe Metastasierung <strong>in</strong> <strong>die</strong> regionären Lymphknoten, strahlenempf<strong>in</strong>dlich.<br />
Dottersacktumor<br />
Häufigster maligner Keimzelltumor im K<strong>in</strong>desalter.<br />
Mikro: Solide, retikuläre, glanduläre, <strong>in</strong>test<strong>in</strong>ale Formen. Schiller-Duval-Körperchen<br />
(glomeruloide Strukturen).<br />
Andere<br />
Selten:<br />
• Embryonales Karz<strong>in</strong>om<br />
• Chorionkarz<strong>in</strong>om<br />
8.5 Uterus<br />
Der Uterus<br />
Histologie:<br />
• Endometrium (Basalis und Functionalis): Epithel- und Drüsenanteil<br />
• Myometrium: glatte Muskulatur<br />
• Perimetrium (Tunica serosa): Peritonealüberzug<br />
Physiologie:<br />
• Zyklus mit 3 Phasen:<br />
o Desquamationsphase (Progesteronentzug) <strong>1.</strong> bis 4. Tag<br />
o Proliferationsphase (Östrogene +) 5. bis 14. Tag (Ovulation): Drüsen und<br />
Stroma proliferieren<br />
o Sekretionsphase (Corpus luteum -> Progesteron +) 15. bis 28. Tag: Ausreifung<br />
der Drüsen, Dezidualisierung des Stromas<br />
Störungen der Zyklusphasen<br />
• Störungen der Proliferationsphase:<br />
o Östrogen niedrig (Ovarial<strong>in</strong>suffizienz) -> Endometrium-Atrophie<br />
184
o Östrogen hoch (PCO-Syndrom, Granulosazelltumor) -> Endometrium-<br />
Hyperplasie<br />
• Störungen der Sekretionsphase:<br />
o Progesteron niedrig -> vorzeitige, verzögerte Abstoßung<br />
o Progesteron hoch -> Zyklusstörungen<br />
Varianten<br />
Uterus bicornuatus<br />
Ät.: Unzureichende embryonale Fusion der Müller-Gänge.<br />
Uterus bicornuatus.<br />
Endometrium<br />
Endometriose<br />
Ektopes Endometrium<br />
Formen:<br />
Uterus bicornuatus.<br />
• Endometriosis <strong>in</strong>terna (= Adenomyosis uteri) <strong>in</strong>nerhalb des Uterus<br />
• Endometriosis externa mit ektopischen Herden auch außerhalb des Uterus<br />
Ät.: Familiäre Disposition<br />
Adenomyosis uteri<br />
Endometriosis <strong>in</strong>terna: Verlagerung von Endometrium <strong>in</strong> tiefere Myometriumsschichten.<br />
Mikro: Endometriums<strong>in</strong>seln (Stroma und Drüsen) im Myometrium, <strong>in</strong> ca. 30 % zyklische<br />
Veränderungen<br />
Makro: Uterus symmetrisch vergrößert, Myometrium verbreitert<br />
SF: Mit unscharf begrenzten evtl. zystischen dunkelroten Arealen<br />
Kl<strong>in</strong>ik: Häufigste Ursache von Unterleibsbeschwerden bei prämenopausalen Frauen.<br />
185
Adenomyosis uteri, Hysterektomiepräparat, H&E.<br />
Endometriosis externa<br />
Extrauter<strong>in</strong>e Absiedelungen von Endometriumschleimhaut (Ovar, Vag<strong>in</strong>a, Colon, Harnblase,<br />
Lunge, Peritoneum).<br />
Ät.: Unklar, evtl. menstruelle oder hämatogene Verschleppung endometrialer Zellen.<br />
Morph.: Entsprechende zyklusabhängige Läsionen oder Zysten (Schokoladenzysten) <strong>in</strong> den<br />
betroffenen Organen.<br />
Kl<strong>in</strong>ik: Zyklusabhängige Unterbauchschmerzen, Dysmenorrhoe.<br />
Kompl.: Verwachsungen und Vernarbungen <strong>in</strong> befallenen Organen, Infertilität, atypische<br />
Hyperplasie (Präkanzerose), endometroides Ovarialkarz<strong>in</strong>om.<br />
Endometriose <strong>in</strong> der Bauchwand.<br />
Endometritis<br />
Idem.<br />
Entzündung der Gebärmutterschleimhaut.<br />
Ät.: Bakterien (Staphylokokken, Streptokokken), Tumor, Plazentareste, iatrogen,<br />
Fremdkörper (Spirale).<br />
Formen:<br />
• Akut: Eitrig, Abszesse<br />
• Chronisch: Lymphoplasmazellulär<br />
• Granulomatös: Bei Tbc, Sarkoidose, Fremdkörper<br />
Kl<strong>in</strong>ik: Abnorme Blutungen, Fieber, Pyometra (uter<strong>in</strong>e Eiteransammlung),<br />
Unterbauchschmerzen<br />
186
Hyperplasie<br />
Glanduläre Hyperplasie<br />
E<strong>in</strong>fache Hyperplasie durch anhaltende Östrogenstimulation.<br />
Mikro: Stroma vermehrt mit großen zytoplasmaarmen Stromazellen, Zystenbildung, vermehrt<br />
Mitosen <strong>in</strong> den Drüsen, ke<strong>in</strong>e Spiralarterien.<br />
Makro: Endometrium verbreitert, ungleichmäßig<br />
Prg.: Spontane Rückbildung möglich -> Zystische Atrophie (postmenopausaler<br />
Matronenpolyp).<br />
Adenomatöse Hyperplasie<br />
Mikro: Verbreitertes Endometrium, Stroma reduziert, beg<strong>in</strong>nende Drüsenverzweigung mit<br />
Kaliberschwankung.<br />
Prg.: Entartungsrisiko von 20 %!<br />
Atypische adenomatöse Hyperplasie<br />
Mikro: Stroma fast verschwunden, Drüsen liegen Rücken an Rücken (dos-a-dos).<br />
Prg.: Entartungsrisiko von 50 - 90 %!<br />
Neubildungen des Endometriums<br />
Endometriumpolyp<br />
Lokale Schleimhautproliferation<br />
Ep.: Ältere Frauen<br />
Formen: Breitbasig oder gestielt<br />
Mikro: Gefäße, fibröses Stroma, hyperplastische sezernierende oder atrophe Drüsen.<br />
Kl<strong>in</strong>ik: Blutungsanomalien<br />
Prg.: Meist benigne, selten Entartung.<br />
Korpuskarz<strong>in</strong>om (Endometriumkarz<strong>in</strong>om)<br />
Ät.: Östrogenüberschuß<br />
RF: (Atypische) adenomatöse Hyperplasie (Präkanzerose), Obesitas, Diabetes mellitus,<br />
Hypertonie.<br />
187
Kl<strong>in</strong>ik: Jede postmenopausale Blutung ist verdächtig und muss abgeklärt werden! -><br />
Fraktionierte Abrasio.<br />
Makro: Grau-weiße Schnittfläche.<br />
Histologische E<strong>in</strong>teilung:<br />
• Endometriumkarz<strong>in</strong>om<br />
o Endometrioides Adenokarz<strong>in</strong>om - jüngere Patient<strong>in</strong>nen, bessere Prognose<br />
o Nichtendometroide Adenokarz<strong>in</strong>ome - Patient<strong>in</strong>nen > 60, schlechtere Prognose<br />
� Klarzelliges Karz<strong>in</strong>om<br />
� Muz<strong>in</strong>öses Adenokarz<strong>in</strong>om<br />
� Seröses Adenokarz<strong>in</strong>om<br />
� Plattenepithelkarz<strong>in</strong>om u.a.m.<br />
Adenokarz<strong>in</strong>om des Uterus, Grad<br />
I (oben l<strong>in</strong>ks), darunter<br />
makroskopisch freies<br />
Myometrium, rechts e<strong>in</strong> relativ<br />
langer Zervix mit üblichen<br />
Retentzionszysten.<br />
Endometrioides Adenokarz<strong>in</strong>om<br />
Mikro:<br />
Endometrioides<br />
Adenokarz<strong>in</strong>om, FIGO Grad<br />
III.<br />
188<br />
Endometriales<br />
Adenokarz<strong>in</strong>om, Biopsat,<br />
H&E<br />
• Grad 1: Reifes glanduläres Adenokarz<strong>in</strong>om: Mitosen, Nukleolen, dos-a-dos, Drüsen<br />
mit Epithelpapillen.<br />
• Grad 2: Komb<strong>in</strong>ation gegene<strong>in</strong>ander scharf abgegrenzter reifer und unreifer Anteile.<br />
• Grad 3: Unreifes solides Adenokarz<strong>in</strong>om: Solide Epithelverbände, evtl.<br />
Pseudorosetten der Kerne.<br />
Adenosquamöses Korpus-Karz<strong>in</strong>om<br />
Adenokarz<strong>in</strong>om (reife oder unreife Drüsen) mit (östrogenbed<strong>in</strong>gten)<br />
Plattenepithelmetaplasien (PEM).<br />
• Adenokarz<strong>in</strong>om + reife PEM -> Adenoakanthom<br />
• Adenokarz<strong>in</strong>om + unreife PEM -> Adenosquamöses Karz<strong>in</strong>om
DD zum adenosquamösen Zervixkarz<strong>in</strong>om:<br />
• Corpus-Ca: Viment<strong>in</strong> +, CEA -<br />
• Zervix-Ca: Viment<strong>in</strong> -, CEA +<br />
Seröses Adenokarz<strong>in</strong>om<br />
Mikro: Serös-papillär<br />
Prg.: Ungünstig<br />
Klarzelliges Karz<strong>in</strong>om<br />
Ep.: Sehr alte Patient<strong>in</strong>nen<br />
Mikro: Karz<strong>in</strong>om teils drüsig, teils solide.<br />
Prg.: Sehr ungünstig<br />
Muz<strong>in</strong>öses Adenokarz<strong>in</strong>om<br />
Ät.: V.a. nach Behandlung mit Gestagenen oder Antiöstrogenen<br />
Plattenepithelkarz<strong>in</strong>om<br />
Ep.: Extrem selten, auf dem Boden von PEM<br />
Prg.: Ungünstig<br />
MÜLLER-Mischtumor<br />
Müllerian mixed tumor<br />
Makro: Weiche Polypen im Cavum uteri<br />
Mikro: Karz<strong>in</strong>osarkom: Sarkomatös entartetes Stroma und atypische Drüsen.<br />
Uter<strong>in</strong>es Karz<strong>in</strong>osarkom, H&E.<br />
Idem, stärker vergrößert.<br />
189<br />
Idem.
Idem, stark vergrößert.<br />
Endometriales Stromasarkom<br />
Endometriales Stromasarkom, lowgrade,<br />
Hysterektomiepräparat,<br />
H&E.<br />
Myometrium<br />
Idem, Zelle mit skelettmuskel-<br />
typischer Querstreifung.<br />
Idem.<br />
• Myometritis als Folge e<strong>in</strong>er Endometritis<br />
• Adenomyosis uteri<br />
Leiomyom<br />
190<br />
Müller-Mischtumor.<br />
Idem.<br />
Mikro: Glatte Muskelfasern mit gleichförmigen, zigarrenähnlichen Zellkernen, <strong>die</strong> sich<br />
wellenförmig durchflechten und wirbelige, fischzugartige Muster bilden, meist ke<strong>in</strong>e<br />
Nekrosen.<br />
Makro: Solider Tumor, scharf begrenzt, weiße, glatte Schnittfläche mit wirbeligem Muster, 3<br />
- 5 cm.<br />
Verhalten: Benigne, selten Komplikationen durch Stildrehung bei extrauter<strong>in</strong>er Lage oder<br />
Kompression benachbarter Strukturen (Ureter). Kann Ursache von Fertilitätsstöungen se<strong>in</strong>.<br />
SF: Uterus myomatosus (multiple Leiomyome).
Uterusleiomyom, H&E.<br />
Uterusleiomyom.<br />
Leiomyosarkom<br />
Ep.: Selten<br />
Idem.<br />
Uterusleiomyom.<br />
191<br />
Idem mit ischämischen Nekrosen<br />
durch rasches Wachstum.<br />
Intravaskuläres Uterusleiomyom.<br />
Morph.: Evtl. ist <strong>die</strong> Schnittfläche gelb (Nekrosen) oder blutig verfärbt,<br />
Konsistenzm<strong>in</strong>derung, oder wie Leiomyom. > 10 cm, Nekrosen, Blutungen, Mitosen.<br />
Uter<strong>in</strong>es Leiomyosarkom, H&E.<br />
Idem, stark vergrößert<br />
Idem.<br />
Idem.<br />
Idem.<br />
Idem, Immunfärbung von MIB-<strong>1.</strong>
Zervix<br />
Transformationszone: Grenze zwischen e<strong>in</strong>schichtigem Zyl<strong>in</strong>derepithel der Zervix und dem<br />
mehrschichtigen unverhornten Plattenepithel der Vag<strong>in</strong>a. Verlagerung von der Zervixmitte<br />
beim K<strong>in</strong>d auf <strong>die</strong> Portiomitte bei der erwachsenen Frau und Rückkehr <strong>in</strong> den<br />
Ausgangszustand <strong>in</strong> der Menopause. Auch beim Säugl<strong>in</strong>g ist unter dem E<strong>in</strong>fluss der<br />
mütterlichen Hormone das Zyl<strong>in</strong>derepithel vorverlagert.<br />
Kondyloma accum<strong>in</strong>atum<br />
Ät.: HPV-bed<strong>in</strong>gte warzenartige Läsion des Zervix-Plattenepithels.<br />
• Maligne Potenz: HPV 16, 18, 31, 33, 35 u.a.<br />
• Weniger maligne: HPV 6, 8, 11 u.a.<br />
Kompl.: Plattenepitheldysplasien bis h<strong>in</strong> zum Karz<strong>in</strong>om!<br />
Mikro: Koilozyten (Pyknotische, polymorphe Kerne mit per<strong>in</strong>ukleärem Hof).<br />
Zervikale <strong>in</strong>traepitheliale Neoplasie (CIN)<br />
Präkanzeröse Läsionen mit sta<strong>die</strong>nabhängig hoher spontaner Rückbildungsrate.<br />
Ät.: HPV, über PEM<br />
Grade <strong>in</strong> der Histologie:<br />
• CIN 1: Leichte Dysplasie (leichte Polaritätsveränderung bis <strong>in</strong> das untere 1/3 des<br />
Epithels)<br />
• CIN 2: Mittelschwere Dysplasie (untere 1/2 des Epithels)<br />
• CIN 3: Schwere Dysplasie (weitgehend aufgehobene Schichtung, Atypien bis oberes<br />
1/3 des Epithels)<br />
• CIS: Carc<strong>in</strong>oma <strong>in</strong> situ: Karz<strong>in</strong>om, aber noch nicht <strong>in</strong>vasiv<br />
Im englischen Sprachraum wird auch e<strong>in</strong>e vere<strong>in</strong>fachte E<strong>in</strong>teilung benutzt, <strong>die</strong> <strong>die</strong>se Läsionen<br />
nur <strong>in</strong> low grade squamous <strong>in</strong>traepithelial lesions (LG SIL) entspr. CIN1 und high grade<br />
squamous <strong>in</strong>traepithelial lesions (HG SIL) entspr. CIN2 und höher differenziert.<br />
Normales Zervixepithel,<br />
H&E.<br />
Zervikale <strong>in</strong>traepitheliale<br />
Neoplasie (CIN1) mit Koilozyten,<br />
H&E.<br />
192<br />
Low-Grade SIL mit HPV-<br />
Effekt, PAP.
CIN2.<br />
Zervixkarz<strong>in</strong>om<br />
Plattenepithelkarz<strong>in</strong>om der<br />
Zervix.<br />
CIN3.<br />
Plattenepithelkarz<strong>in</strong>om der<br />
Zervix und Leiomyom.<br />
Ep.: Häufigstes Genitalkarz<strong>in</strong>om bei Frauen < 50 Lj.<br />
Ät.: CIN, 50 % durch HPV 16 verursacht!<br />
193<br />
PAP-Abstrich bei<br />
Plattenepithelkarz<strong>in</strong>om der<br />
Zervix.<br />
RF: Frühe sexuelle Kontakte, häufiger Partnerwechsel, Kontakt zu high-risk-Männern.<br />
Rauchen, Mehrl<strong>in</strong>gsschwangerschaften, frühe Schwangerschaften (abhängige Variable),<br />
niedriger sozioökonomischer Status (abhängige Variable), HPV (16, 18, 30, 31), HSV,<br />
Chlamy<strong>die</strong>n, Gonokokken, Syphillis, Trichomonas vag<strong>in</strong>alis, Immunsuppression.<br />
Histologische Typen:<br />
• 90 % Plattenepithelkarz<strong>in</strong>om<br />
• 10 % Adenokarz<strong>in</strong>om
o Mikroglanduläres Karz<strong>in</strong>om - Hormonell <strong>in</strong>duziert<br />
o Nilloglanduläres Karz<strong>in</strong>om - Nur oberflächlich <strong>in</strong>vasiv<br />
Mikro des <strong>in</strong>vasiven Plattenepithelkarz<strong>in</strong>oms:<br />
„Kle<strong>in</strong>e blaue Zellen“ (Lymphozyten<strong>in</strong>filtrate), fibr<strong>in</strong>oleukozytäre Massen (Schorf), schwere<br />
Dysplasie, desmoplastische Stromareaktion um <strong>die</strong> <strong>in</strong>vasiven Herde.<br />
Früherkennung: Zytologie und Klassifikation nach Papanicolaou<br />
• PAP I - Normal<br />
• PAP II - Entzündlich, degenerativ<br />
• PAP III - Unklar<br />
• PAP III D - Leichte bis mäßige Dysplasie, CIN1,2<br />
• PAP IV a - Schwere Dysplasie oder Cis, CIN3<br />
• PAP IV b - IV a, Cis nicht auszuschließen, CIN3<br />
• PAP V - Zellen e<strong>in</strong>es <strong>in</strong>vasiven Karz<strong>in</strong>oms<br />
Prg.: Abhängig von Infiltrationstiefe, Wachstumsverhalten (polypös oder ulcero-<strong>in</strong>vasiv)<br />
Endozervikales Adenokarz<strong>in</strong>om,<br />
Biopsie, H&E.<br />
Idem.<br />
8.6 Vag<strong>in</strong>a und Vulva<br />
Vag<strong>in</strong>itis<br />
Entzündung der Vag<strong>in</strong>alschleimhaut.<br />
Idem, stärker vergrößert.<br />
194<br />
Idem.
Vulvakarz<strong>in</strong>om<br />
Zwei Risikokonstellationen:<br />
• Mitte 50, Raucher<strong>in</strong>, HPV-positiv<br />
• Mitte bis Ende 70, Adipositas, Arteriosklerose<br />
Histologische Typen:<br />
• Plattenepithelkarz<strong>in</strong>om 80 - 90 %<br />
• Melanom 5 %<br />
• Undifferenziert 4 %<br />
Z.T. frühzeitige lymphogene Metastasierung.<br />
Präkanzerose: Vulväre <strong>in</strong>traepitheliale Neoplasie (VIN 1-3), HPV-assoziiert, multifokal.<br />
8.7 Schwangerschaft<br />
Plazenta<br />
Blasenmole<br />
Entartetes Trophoblastgewebe<br />
Makro: Traubenförmig angeordnete Blasen mit wasserklarem Inhalt<br />
Mikro: Epithelwucherung, Quellung des Zottenstromas, Atypien.<br />
Formen: E<strong>in</strong>fache Blasenmole (85 %), destruierende maligne Blasenmole (Mola hydatidosa)<br />
mit <strong>in</strong>vasivem Wachstum und evtl. Metastasierung.<br />
Kl<strong>in</strong>ik: Uterus weich und groß (relativ zur SSW), blutig-wässriger Ausfluss mit Blasen, HCG<br />
stark erhöht, Sono: Schneegestöber.<br />
Komplette hydatide Blasenmole,<br />
H&E.<br />
Idem.<br />
195<br />
Idem, stärker vergrößert.
Idem, stark vergrößert.<br />
Extrauter<strong>in</strong>e Gravidität (EUG)<br />
Mögliche Manifestationen:<br />
• Tube - Kompl.: Ruptur mit lebensbedrohlicher Blutung (Plazentargewebe,<br />
Gefäßarrosion)<br />
• Bauchhöhle - Kompl.: lebensbedrohliche Blutung<br />
Kl<strong>in</strong>ik: Schmierblutungen, plötzliche heftige Unterbauchschmerzen, hämorrhagischer Schock<br />
D.: HCG erhöht, Ultraschall<br />
Tubargravidität, chirurgisch reseziert.<br />
Tubargravidität, chirurgisch reseziert.<br />
Schwangerschaftsassoziierte Erkrankungen (Gestosen)<br />
Leichte Manifestationen: Hyperemesis gravidarum (Frühgestose),<br />
schwangerschaftsassoziierter Bluthochdruck.<br />
EPH-Gestose (Präeklampsie)<br />
Ep.: 5 - 10 % der Schwangerschaften<br />
RF: Erstgebärende, <strong>die</strong> sehr jung oder > 35 J. alt s<strong>in</strong>d. Mehrl<strong>in</strong>gsschwangerschaft,<br />
vorbestehender Hypertonus, Adipositas und Diabetes mellitus.<br />
196
Kl<strong>in</strong>ik: Leitsymptome s<strong>in</strong>d Ödeme, Prote<strong>in</strong>urie und Hypertension. Dazu können<br />
neurologische Auffälligkeiten kommen wie Kopfschmerzen, Augenflimmern, Schw<strong>in</strong>del,<br />
Benommenheit, Übelkeit, Erbrechen, Hyperreflexie, <strong>die</strong> als Alarmzeichen e<strong>in</strong>er drohenden<br />
Eklampsie zu verstehen s<strong>in</strong>d.<br />
Eklampsie<br />
Etym.: gr. eklámpe<strong>in</strong>: hervorleuchten<br />
Ep.: 1:2.000 bis 1:3.500 Schwangerschaften<br />
RF.: Erstgebärende, Mehrl<strong>in</strong>gsschwangerschaften.<br />
Kl<strong>in</strong>ik: Lebensbedrohliche Spätgestose. EPH-Gestose + zerebrale Krämpfe.<br />
HELLP-Syndrom<br />
Ep.: 1:150 bis 1:300 Schwangerschaften. Risiko bei (Prae)Eklampsie: 4-12 %<br />
Ät.: Vermutet wird e<strong>in</strong>e Endothelalteration, <strong>die</strong> <strong>die</strong> Erythrozyten mechanisch schädigt und <strong>die</strong><br />
Thrombozytenaggreagation und <strong>in</strong>travasale Ger<strong>in</strong>nung stimuliert.<br />
Kl<strong>in</strong>ik: Haemolysis, elevated liver enzyme levels, low platelet count.<br />
Kompl.: Lebensbedrohliche Anämie, Blutungen, Leberschäden, Nierenversagen,<br />
Plazentaablösung.<br />
Posterior reversible encephalopathy syndrome (PRES)<br />
Siehe im Kapitel Zentrales Nervensystem.<br />
8.8 Testes<br />
Fehlbildungen<br />
• Anorchie - Es s<strong>in</strong>d ke<strong>in</strong>e Hoden vorhanden<br />
• Monorchie - Es ist nur e<strong>in</strong> Hoden vorhanden<br />
• Maldescensus testis - E<strong>in</strong> Maldescensus testis erhöht das Risiko an e<strong>in</strong>em Hodentumor<br />
zu erkranken um das 46fache. Weiterh<strong>in</strong> kommt es zur Infertilität und Hypotrophie<br />
des betroffenen Hodens. Der Deszensus sollte spätestens bis zum Ende des <strong>1.</strong><br />
Lebensjahres stattgefunden haben.<br />
Varikozele<br />
Syn: Krampfadern des Hodens<br />
197
Lok.: 80 % l<strong>in</strong>ks (hämodynamisch ungünstiger rechtw<strong>in</strong>kliger Abfluß der V. testicularis s<strong>in</strong>.<br />
<strong>in</strong> <strong>die</strong> V. renalis s<strong>in</strong>.)<br />
Makro: „Sack voll Regenwürmer“<br />
Entzündungen<br />
Orchitis<br />
Ät.: Oft Begleitorchitis bei Mumps, Typhus, Scharlach, Grippe u.a.<br />
Hodentumoren<br />
Ep.: Die Inzidenz liegt bei 7:100.000, das entspricht ca. 4.000 Neuerkrankungen pro Jahr <strong>in</strong><br />
Deutschland.<br />
Altersverteilung:<br />
• Yolksac-Tumore, Teratom - K<strong>in</strong>der<br />
• Sem<strong>in</strong>om - Jugendliche und Erwachsene zw. dem 30. und 40. Lj.<br />
• Nicht-germ<strong>in</strong>ative Tumore - 40. bis 50. Lj.<br />
• Maligne Lymphome und spermatozystisches Sem<strong>in</strong>om - Ältere Männer<br />
WHO-Klassifikation<br />
• Keimzelltumoren (80 - 85 %)<br />
o Sem<strong>in</strong>om (2/3 der Keimzelltumoren)<br />
� Klassischer Typ<br />
� Mitosereicher Typ<br />
� Synzytioblastischer-Riesenzell-Typ<br />
� Spermatocytischer Typ<br />
o Nicht-sem<strong>in</strong>omatöse Keimzelltumore (1/3 der Keimzelltumoren)<br />
� Embryonales Karz<strong>in</strong>om - AP +, CK +<br />
� Dottersack-Tumor - α1-Fetoprote<strong>in</strong> +, CK +<br />
� Teratom (reif/differenziert - mit maligner Transformation/<strong>in</strong>termediär -<br />
unreif/maligne)<br />
� Chorion-Karz<strong>in</strong>om - HCG +<br />
� Komb<strong>in</strong>ierte nicht-sem<strong>in</strong>omatöse Keimzelltumoren - Komb<strong>in</strong>ation aus<br />
z.B. embryonalem Karz<strong>in</strong>om und Teratom (Embryonal-Teratom)<br />
o Komb<strong>in</strong>ierte Keimzelltumoren - Sem<strong>in</strong>om plus Nichtsem<strong>in</strong>om<br />
• Stromatumoren<br />
o LEYDIG-Zell-Tumor<br />
o SERTOLI-Zell-Tumor<br />
o LEYDIG-SERTOLI-Zell-Tumor<br />
• Gonadoblastom - Keimzelltumor plus Stromatumor<br />
• Andere: Maligne Lymphome, Metastasen (Bronchialkarz<strong>in</strong>om, Prostatakarz<strong>in</strong>om,<br />
malignes Melanom)<br />
Sem<strong>in</strong>om<br />
198
Ep.: Häufigster Hodentumor<br />
Typen: 40 % re<strong>in</strong>e Sem<strong>in</strong>ome, 15 % Mischtumoren (Prognose richtet sich nach nichtsem<strong>in</strong>omatösen<br />
Anteilen)<br />
Lok.: 2 % beidseits, evtl. primär extragonadal (Retroperitoneum, Mediast<strong>in</strong>um), im Ovar =<br />
Dysgerm<strong>in</strong>om<br />
Mikro: Solide Knoten bestehend aus großen Zellen mit deutlichen Zellmembranen und hellem<br />
glykogenreichem Zytoplasma. Lymphozyten<strong>in</strong>filtrate im Stroma.<br />
Makro: Großer Tumor mit grau-weißer Schnittfläche.<br />
D.: Immunhistochemie <strong>in</strong>konstant, AP oft +, Zytokerat<strong>in</strong> -.<br />
SF:<br />
• Anaplastisches S.<br />
• Spermatocystisches S.<br />
• Granulomatöses S.<br />
• Komb<strong>in</strong>iertes S.<br />
Metastasierung: Lymphogen <strong>in</strong> paraaortale und paracavale Lymphknoten.<br />
Prg.: Sehr strahlensensibel, gute Prognose.<br />
Sem<strong>in</strong>om,<br />
Lymphknotenmetastase,<br />
H&E.<br />
Embryonales Karz<strong>in</strong>om<br />
Sem<strong>in</strong>om,<br />
Lymphknotenmetastase, stärkere<br />
Vergrößerung, H&E.<br />
Hochmaligne, je früher, desto bösartiger (15. - 35. Lebensjahr).<br />
199<br />
Sem<strong>in</strong>om.<br />
Mikro: Atypisch, trabekulär, solide oder az<strong>in</strong>är angeordnete Zellverbände. IHC: Cytokerat<strong>in</strong><br />
und AP oft positiv.
Makro: Weich, grauweiß, teils nekrotisch, teils e<strong>in</strong>geblutet mit zystischen Veränderungen<br />
(buntes Bild).<br />
Verhalten: Metastasierung meist lymphogen oder hämatogen.<br />
Dottersacktumor<br />
Hochmaligne<br />
Ep.: Dottersacktumoren bilden 75 % der Keimzelltumoren im Säugl<strong>in</strong>gs- und K<strong>in</strong>desalter, bei<br />
Erwachsenen als Komb<strong>in</strong>ationstumor mit anderen nicht-sem<strong>in</strong>omatösen Tumoren, z.B.<br />
Teratom<br />
Histo: Schiller-Duval-Körperchen (kranzförmig perivaskulär angeordnete Zellwucherungen).<br />
Tumormarker: α1-Fetoprote<strong>in</strong>, Zytokerat<strong>in</strong><br />
Reifes Teratom<br />
Syn.: Differenziertes Teratom<br />
Ep.: Kle<strong>in</strong>k<strong>in</strong>der (benigne), später (eher maligne, im Ovar bleibt das reife Teratom benigne).<br />
Makro: Unterschiedlich große, glattwandige Hohlräume <strong>in</strong> e<strong>in</strong>em derben Tumor mit markiger<br />
Konsistenz.<br />
Mikro: Reifes, organoides Gewebe aus 3 Keimblättern.<br />
SF: E<strong>in</strong>seitig differenziertes Teratom (Plattenepithelzysten, Epidermoidzyste, Dermoidzyste).<br />
Verhalten: Langsames Wachstum, Metastasierung lymphogen und hämatogen.<br />
Unreifes Teratom<br />
Syn: Malignes Teratom<br />
Chorion-Karz<strong>in</strong>om<br />
Hochmaligne<br />
Mikro: Meist Mischtumor, biphasische Differenzierung <strong>in</strong> Zytotrophoblst und<br />
Synzytiotrophoblast.<br />
Metastasierung v.a. hämatogen<br />
D.: Erhöhte HCG-Spiegel<br />
Prg.: Beim Mann schlecht, bei der Frau gut (gutes Ansprechen auf Chemotherapie).<br />
LEYDIG-Zell-Tumor<br />
200
Mikro: Oft REINKE-Kristalle.<br />
Kl<strong>in</strong>ik: Testosteron- und Östradiolsynthese -> Gynäkomastie, Pubertas präcox.<br />
Prognosefaktoren: Gefäße<strong>in</strong>brüche, Nekrosen, Mitosen, Kernatypien.<br />
Prognose: Insgesamt günstig.<br />
Granulosazelltumor<br />
I.d.R. benigne<br />
8.9 Prostata<br />
Die Prostata<br />
Anatomie:<br />
Die Prostata ist e<strong>in</strong> ca. 30 g schweres und 2,5 cm großes Organ, das von e<strong>in</strong>er<br />
B<strong>in</strong>degewebskapsel umschlossenen ist. Sie besteht aus 30 bis 50 Drüsenläppchen, <strong>die</strong> von 2reihigem,<br />
<strong>in</strong> der Höhe schwankendem Drüsenepithel ausgekleidet s<strong>in</strong>d und von 15 bis 30<br />
Ausführgängen dra<strong>in</strong>iert werden. Es lassen sich drei Anteile unterscheiden: E<strong>in</strong> zentraler<br />
dorsokranialer Anteil, e<strong>in</strong> peripherer um <strong>die</strong> zentrale Zone gelegener Anteil (Ort der<br />
Karz<strong>in</strong>omentstehung) und e<strong>in</strong>e periurethral bzw. mediolateral der Urethra gelegene<br />
Transsitionszone (Ort der Hyperplasie).<br />
Relevante Marker:<br />
• Sekretorische Zellen: PSA, CK7, 8, 18, 19, Androgen<br />
• Basalzellen (Stratum corneum): β34E12, Östrogenrezeptoren (ER),<br />
Progesteronrezeptoren (PR)<br />
• E<strong>in</strong>zelne neuroendokr<strong>in</strong>e Zellen: Chromogran<strong>in</strong> A<br />
Entzündungen<br />
Infektionswege:<br />
• Urethrogen aszen<strong>die</strong>rend<br />
• Ur<strong>in</strong>ogen deszen<strong>die</strong>rend<br />
• Spermiokanalikulär<br />
• Lymphogen/hämatogen<br />
• Iatrogen (OP)<br />
Akute eitrige Prostatitis<br />
Sie entsteht bei e<strong>in</strong>er bakteriellen Infektion, histologisch f<strong>in</strong>det man e<strong>in</strong> granulozytäres<br />
Infiltrat.<br />
201
Chronische Prostatitis<br />
Die Entzündung ist lymphozytär, evtl. f<strong>in</strong>den sich Prostataste<strong>in</strong>e.<br />
Granulomatöse Prostatitis<br />
Ät: Sekretaustritt bei Destruktion im Stroma (bei Trauma, OP, Tbc).<br />
Mikro: Mehrkernige Riesenzellen, Destruktion der Drüse, Sklerose, Narbenbildung.<br />
DD: Karz<strong>in</strong>om (PSA+), Tbc (Fe negativ, Langerhans-Riesenzellen).<br />
Benigne Prostatahyperplasie (BPH)<br />
benign prostatic hyperplasia<br />
Ep.: 80 % aller Männer über 40.<br />
Pg.: Dihydrotestosteron (DHT), Östrogenrezeptoren (ER), Prolakt<strong>in</strong>, Wachstumsfaktoren<br />
(Androgen, EGF, TGF, PDGF)<br />
Mikro: Teils mikro/makrozytär, Formen:<br />
• Re<strong>in</strong> fibroleiomyomatös<br />
• Re<strong>in</strong> glandulär<br />
• Glandulär-zystisch<br />
• Evtl. <strong>in</strong>traglanduläre Papillen<br />
Makro: Die Prostata ist bis zu 400 g schwer, teils knotig, teils solide. Es können e<strong>in</strong>seitig oder<br />
beidseitig Seitenlappen und/oder Mittellappen betroffen se<strong>in</strong>.<br />
Kompl: Folgen der Harbnbflussstörung s<strong>in</strong>d <strong>die</strong> Balkenblase (Hypertrophie des M. detrusor<br />
mit prom<strong>in</strong>enten Trabekeln), Restharnbildung mit chronische Urocystitis, Hydroureter und<br />
Hydronephrose. Weiterh<strong>in</strong> kann es zu anämischen Infarkten des hyperplastischen Gewebes<br />
kommen (Plattenepithelmetaplasie und E<strong>in</strong>blutungen <strong>in</strong> den Randbezirken, verfestigte<br />
Konsistenz, DD: Karz<strong>in</strong>om).<br />
Die BPH ist ke<strong>in</strong>e präkanzeröse Läsion!<br />
Atrophie<br />
• E<strong>in</strong>fach<br />
o Diffus - senil<br />
o Fokal - Kompression bei BPH<br />
• Postatroph: Zystisch, atrophe Drüsen mit <strong>in</strong>traduktalen pseudopapillären<br />
Aussprossungen.<br />
Metaplasien (Plattenepithelmetaplasie)<br />
202
Ät: Chronische Reizzustände (Sekretstau, Konkremente, Infekte, traumatische Läsionen, ER-<br />
Therapie bei Karz<strong>in</strong>om, ER-Erhöhung bei BPH).<br />
Präneoplasien<br />
Atypische adenomatöse Hyperplasie<br />
Lok: V.a. <strong>in</strong> der Transsitionszone<br />
Mikro: Neubildung mikroglandulärer Strukturen mit e<strong>in</strong>reihigem Epithel, basales und<br />
sekretorisches lum<strong>in</strong>ales Epithel, Drüsen deutlich kle<strong>in</strong>er als bei der BPH.<br />
Prostatische <strong>in</strong>traepitheliale Neoplasie (PIN)<br />
prostatic <strong>in</strong>traepithelial neoplasia<br />
Lok.: Periphere Zone<br />
Mikro: Atypische, <strong>in</strong>traepithelial-<strong>in</strong>traglanduläre, prämaligne Epithelproliferation, <strong>die</strong> <strong>in</strong><br />
vorbestehenden Drüsen bzw. Gängen entsteht. Man beobachtet cribiforme, papilläre, flache<br />
Drüsenmuster, mehrreihig, <strong>in</strong>takte oder fragmentierte Basalzellschicht, ke<strong>in</strong>e<br />
Stroma<strong>in</strong>filtration.<br />
Die PIN entsteht ca. 10 Jahre vor dem eigentlichen Karz<strong>in</strong>om. Das High-Grade-PIN ist zu 60<br />
% mit e<strong>in</strong>em Karz<strong>in</strong>om assoziiert.<br />
Prostatakarz<strong>in</strong>om<br />
E<strong>in</strong>teilung:<br />
• Inzident - Zufällig entdeckt, kl<strong>in</strong>isch unbekannt<br />
• Latent - Bei Obduktion gefunden, kl<strong>in</strong>isch nicht nachgewiesen<br />
• Okkult - Erstmanifestation als Metastase(n), Primärtumor zunächst unbekannt<br />
hormonell gesteuert<br />
Histologische Typen: Glandulär, cribiform, solide, trabekulär, selten urothelial<br />
• Hochdifferenziertes, hellzelliges, glanduläres Prostatakarz<strong>in</strong>om - runde Zellkerne,<br />
ke<strong>in</strong>e/wenig Mitosen<br />
• Ger<strong>in</strong>g differenziertes, drüsenbildendes Prostatakarz<strong>in</strong>om - Kernpolymorphie,<br />
Nucleolen, Mitosen<br />
• Cribiformes Prostatakarz<strong>in</strong>om - Siebförmiges Muster, prom<strong>in</strong>ente Nukleolen, Mitosen<br />
• Solides, trabekuläres und entdifferenziertes Prostatakarz<strong>in</strong>om - deutliche Zell- und<br />
Kernpolymorphie<br />
Grad<strong>in</strong>g: Gleason-Score<br />
DD Kollisionstumor:<br />
203
• Urothelkarz<strong>in</strong>om: PSA neg., β34E12 pos.<br />
• Prostatakarz<strong>in</strong>om umgekehrt: PSA pos., β34E12 neg.<br />
Ausbreitung:<br />
• Per cont<strong>in</strong>uitatem <strong>in</strong> <strong>die</strong> periprostatischen Weichgewebe<br />
• Lymphogen <strong>in</strong> <strong>die</strong> obturatorischen und iliacalen Lympknoten<br />
• Hämatogen v.a. <strong>in</strong> das Skelett (Becken, Wirbelsäule)<br />
PIN1, normale<br />
Drüsenformation mit<br />
atypischem Epithel, H&E<br />
9. Hormonsystem<br />
9.1 Hypophyse<br />
Hypophysenadenom<br />
Formen:<br />
Glanduläres Adenokarz<strong>in</strong>om<br />
der Prostata, Nadelbiopsie<br />
204<br />
Prostatisches<br />
Adenokarz<strong>in</strong>om, Gleason 4,<br />
H&E.<br />
• Endokr<strong>in</strong> aktiv - Prolakt<strong>in</strong>om, ACTHom (7 - 13 %), STHom (14 - 18 %), TSHom u.a.<br />
• Endokr<strong>in</strong> <strong>in</strong>aktiv - Null-Zell-Adenom<br />
Kl<strong>in</strong>ik:<br />
• Kompressionssyndrome v.a. bei Null-Zell-Adenom: Typisch bitemporale<br />
Hemianopsie (Scheuklappenblick) durch mediale Kompression des Chiasma opticum,<br />
selten b<strong>in</strong>asale Hemianopsie<br />
• Evtl. Hirndruckanstieg, evtl. Hydrozephalus<br />
• Hormonelle Störungen durch<br />
o Überproduktionssyndrome bei hormonproduzierendem Adenom:<br />
� STH -> Akromegalie (Appositionelles Wachstum der Akren,<br />
Organomegalie, Vergröberung der Gesichtszüge, Muskelschwäche,<br />
CTS, Hyperhidrosis, Seborrhoe)<br />
� ACTH -> Cush<strong>in</strong>g-Syndrom<br />
� TSH -> Hyperthyreose<br />
� LH/FSH -> Pubertas präcox, Zyklusstörungen, sexuelle Störungen
� Prolakt<strong>in</strong>om: Prolact<strong>in</strong> -> Galaktorrhoe, Amenorrhoe,<br />
Hypogonadismus, Libidoverlust<br />
o M<strong>in</strong>derproduktionssyndrome durch Kompression des umliegenden<br />
Hypophysengewebes<br />
Hyperprolakt<strong>in</strong>ämie<br />
Biochemie: Prolakt<strong>in</strong> hemmt <strong>die</strong> Freisetzung von Gonadotrop<strong>in</strong>en. Die Prolakt<strong>in</strong>freisetzung<br />
selbst wird durch Dopam<strong>in</strong> und PIH gehemmt und durch VIP, Opioide und TRH<br />
(Hypothyreose!) gefördert.<br />
+ - +<br />
VIP, Opioide, TRH ---> Prolakt<strong>in</strong> ---| GnRH ---> FSH, LH<br />
_<br />
| -<br />
Dopam<strong>in</strong>, PIH<br />
Labor: E<strong>in</strong>e Hyperprolakt<strong>in</strong>ämie liegt vor bei e<strong>in</strong>em Wert über 20 - 25 ng/ml bei Frauen bzw.<br />
über 15 - 20 ng/ml bei Männern. Prolakt<strong>in</strong>spiegel von 20 - 40ng/ml s<strong>in</strong>d oft stressbed<strong>in</strong>gt,<br />
Prolakt<strong>in</strong>ome führen zu Werten von 150 bis 200 ng/ml.<br />
Kl<strong>in</strong>ik: Galaktorrhö, Gynäkomastie, Zyklusstörungen, Amenorrhö, Infertilität, Störungen der<br />
Libido und Potenz<br />
D.: Primär Hormonbestimmung, danach erst Bildgebung (außer bei Zeichen e<strong>in</strong>er<br />
Raumforderung)<br />
DD der Hyperprolakt<strong>in</strong>ämie: Prolakt<strong>in</strong>om, Hypothyreose, Nieren<strong>in</strong>suffizienz, Leberzirrhose<br />
Gonadotrop<strong>in</strong>-produzierendes<br />
Hypophysenadenom, acidophiler<br />
Zelltyp, H&E.<br />
Akromegalie<br />
Idem.<br />
Ät.: Gesteigerte Wachstumshormonspiegel nach Schluß der Epiphysenfugen<br />
205<br />
Hypophysenadenom ohne<br />
Hormonsekretion, H&E.<br />
Kl<strong>in</strong>ik: Wachstum vorstehender Körperteile (Akren) wie F<strong>in</strong>ger, Nase und K<strong>in</strong>n, anabole<br />
Wirkungen, Weichteilschwellungen (Karpaltunnelsyndrom, Makroglossie), Schweißneigung,<br />
metabolische Effekte wie Diabetes mellitus und Dyslipoprote<strong>in</strong>ämie<br />
D.: Somatostat<strong>in</strong>, IGF1 (Stimulator der STH-Bildung <strong>in</strong> Leber, Lunge, Knochen und Herz)
Hypophysen<strong>in</strong>suffizienz<br />
Ät.: Schädelhirntrauma (meist nur e<strong>in</strong>e Hormon-Achse betroffen), Null-Zell-Adenome<br />
9.2 Schilddrüse (Glandula thyreoidea)<br />
Thyreoitiden<br />
Subakute granulomatöse Thyreoiditis DE QUERVAIN<br />
Ät.: Evtl. postviral<br />
Kl<strong>in</strong>ik: Schmerzhaft!<br />
Prg.: Meist spontanes Abkl<strong>in</strong>gen<br />
HASHIMOTO-Thyreoiditis<br />
Ep.: Häufigste Thyreoiditis, Frauen zwischen dem 40. und 50. Lj.<br />
Ät.: Chronisch lymphozytäre Autoimmunerkrankung<br />
Mikro: Lymphozyten<strong>in</strong>filtrate, Lymphfollikel, Parenchymzerstörung<br />
Kl<strong>in</strong>ik: Erst vergrößert und knorpelig hart mit Überfunktion, dann Atrophie mit<br />
Unterfunktion, nicht schmerzhaft!<br />
Auto-Antikörper: Thyreoperoxidase-Antikörper (TPO-AK), Thyreoglobul<strong>in</strong>-Antikörper<br />
(TAK bzw. TG-AK), Mikrosomale Antikörper (MAK)<br />
DD: Struma maligna<br />
Fibrosierende Thyreoiditis RIEDEL<br />
Chronische perithyreoidale Thyreoiditis, gehört zum Formenkreis der entzündlichen<br />
Fibrosklerosen -> harte Konsistenz.<br />
DD: Schilddrüsenkarz<strong>in</strong>om<br />
Morbus BASEDOW<br />
grave`s disease<br />
Ät.: Autoimmunerkrankung (Anti-TSH-Rezeptor-IgG)<br />
Mikro: Diffuse hyperthyreote Struma mit vermehrten und vergrößerten Resorptionslakunen,<br />
Sanderson Polster = pseudopapilläre Vorbuckelungen des hyperplastischen Epithels.<br />
Entzündungszellen.<br />
206
Kl<strong>in</strong>ik: Hyperthyreose-Symptome entsprechend "Vollgas im Leerlauf", Merseburger Trias:<br />
Struma, Tachykar<strong>die</strong>, Exophthalmus.<br />
Hyperthyreose<br />
Schilddrüsenüberfunktion<br />
Vorkommen bei BASEDOW, Schilddrüsenadenomen, hyperthyreoter Knotenstruma.<br />
Mikro: große Resorptionsvakuolen, hohes Epithel, Sanderson Polster<br />
Diffuse Hyperplasie der<br />
Schilddrüse mit kl<strong>in</strong>ischer<br />
Hyperthyreose, H&E.<br />
Idem.<br />
Struma kolloides nodosa (Knotenstruma)<br />
goiter<br />
Syn.: Kropf<br />
Knotige, nichtmaligne, nichtentzündliche Schilddrüsenvergrößerung.<br />
Ät.: Jodmangel<br />
207<br />
Idem, fokale papilläre<br />
Hyperplasie.<br />
Mikro: Ke<strong>in</strong> Kapseldurchbruch, ke<strong>in</strong> Gefäße<strong>in</strong>bruch - DD: Hochdifferenziertes, follikuläres<br />
Schilddrüsenkarz<strong>in</strong>om. Die Follikel s<strong>in</strong>d unterschiedlich groß, Musterwechsel, evtl. regressive<br />
Veränderungen, Verkalkungen.<br />
Schilddrüsenkarz<strong>in</strong>ome<br />
RF: Strahlenexposition, MEN, Thyreoiditis<br />
Follikuläres Schilddrüsenkarz<strong>in</strong>om<br />
Mikro wie Adenom plus: Gefäße<strong>in</strong>bruch und Kapsel<strong>in</strong>filtration<br />
Ke<strong>in</strong>e zytologische Diagnose! Zytologischer Befund lautet dann „follikuläre Hyperplasie“,<br />
also s<strong>in</strong>nlos!<br />
Metastasierung: Vorwiegend hämatogen (Lunge, Knochen)
Papilläres Schilddrüsenkarz<strong>in</strong>om<br />
Mikro:<br />
• Echte Papillen: von Epithel überzogene B<strong>in</strong>degewebsstöcke mit Blutgefäßen - DD:<br />
Sandersonsche Polster bei Morbus BASEDOW.<br />
• Follikuläres Bild, <strong>die</strong> Zellen liegen dachziegelartig übere<strong>in</strong>ander (nuclear crowd<strong>in</strong>g),<br />
Milchglaskerne, Psammomkörperchen.<br />
SF: L<strong>in</strong>dsey-Tumor = Papilläres Schilddrüsenkarz<strong>in</strong>om mit follikulärer Differenzierung.<br />
Metastasierung: Vorwiegend lymphogen<br />
Papilläres Schilddrüsenkarz<strong>in</strong>om,<br />
OP-Resektat, H&E.<br />
Anaplastisches Schilddrüsenkarz<strong>in</strong>om<br />
Idem, stärker vergrößert.<br />
208<br />
Idem, stark vergrößert.<br />
Mikro: Vielfalt der Zellgestalten, Sp<strong>in</strong>delzellen, kle<strong>in</strong>e und große Zellen gruppiert und dicht<br />
beie<strong>in</strong>ander.<br />
Medulläres Schilddrüsenkarz<strong>in</strong>om<br />
Ursprung: C-Zellen<br />
Mikro: Tumorzellen s<strong>in</strong>d rund bis sp<strong>in</strong>delförmig, man f<strong>in</strong>det Amyloid, IHC: CEA, Calziton<strong>in</strong>,<br />
Somatostat<strong>in</strong>, Seroton<strong>in</strong>, GRP, ACTH.<br />
Makro: Multiple, braungraue Knoten<br />
Das medulläre Schilddrüsenkarz<strong>in</strong>om kann e<strong>in</strong> Ausdruck von MEN 2 se<strong>in</strong>!<br />
9.3 Nebenschilddrüsen (Glandulae<br />
parathyreoideae)<br />
Hyperparathyreoidismus<br />
Kl<strong>in</strong>ik: PTH-Exzess -> Hyperkalzämie, Osteoporose, Nierenste<strong>in</strong>e
Nebenschilddrüsenadenom<br />
Benigne Proliferation e<strong>in</strong>er Nebenschilddrüse -> Primärer Hyperparathyreoidismus<br />
Parathyreoidea-Adenom bei<br />
primärem Hyperparathyreoidismus,<br />
H&E.<br />
Idem.<br />
Nebenschilddrüsenhyperplasie<br />
Ät.:<br />
209<br />
Idem.<br />
• Nieren<strong>in</strong>suffizienz -> Calziumverlust, Calzitriolmangel (Hydroxilierung von 25-<br />
Hydroxicholecalziferol zu 1,25-Dihydroxicholecalziferol = Calzitriol gestört) -><br />
Sekundärer Hyperparathyreoidismus<br />
• Vitam<strong>in</strong>-D-Mangel (Malassimilation, nutritiv)<br />
• Leberzirrhose (Hydroxilierung von Cholecalziferol zu 25-Hydroxicholecalziferol<br />
gestört)<br />
Makro: Vergrößerung aller vier Nebenschilddrüsen.<br />
Hypoparathyreoidismus<br />
Ät.: Resektion aller vier Nebenschilddrüsen i.R. e<strong>in</strong>er Strumektomie<br />
Kl<strong>in</strong>ik: PTH-Mangel -> Hypokalzämie, Kribbeln <strong>in</strong> den F<strong>in</strong>gern, Pfötchenstellung<br />
9.4 Nebennieren (Glandulae adrenales)<br />
Aufbau und Funktion:<br />
• Nebennierenr<strong>in</strong>de:<br />
o Zona glomerulosa -> M<strong>in</strong>eralkortikoide (Aldosteron)<br />
o Zona fasciculata -> Glucokortikoide (Kortisol)<br />
o Zona reticularis -> Sexualsteroide (Androgene)<br />
• Nebennierenmark -> Katecholam<strong>in</strong>e (Adrenal<strong>in</strong>, Noradrenal<strong>in</strong>)<br />
Adrenokortikales Adenom
Benigner Tumor der Nebennierenr<strong>in</strong>de.<br />
Kl<strong>in</strong>ik: Primärer Hyperaldosteronismus = Conn-Syndrom (Natriumretention, Ödeme,<br />
Hypokaliämie).<br />
Adrenocorticales Adenom, H&E.<br />
Aldosteron-produzierender Tumor der NNR.<br />
CUSHING-Syndrom<br />
Syn.: Hyperkortisolismus<br />
Ät.:<br />
Idem, stärker vergrößert.<br />
210<br />
Idem.<br />
• Iatrogen (Kortikoidtherapie),<br />
• Morbus CUSHING: ACTH-produzierendes Hypophysenadenom,<br />
Kortisolproduzierendes Nebennierenr<strong>in</strong>denadenom<br />
• Paraneoplastisch.<br />
Kl<strong>in</strong>ik: Stammfettsucht, Vollmondgesicht, Striae distensae, Hypertonie, diabetogene<br />
Stoffwechsellage, Fettleber, Osteoporose, Infektneigung (opportunistische Infektionen),<br />
Hautatrophie.<br />
Nebennieren<strong>in</strong>suffizienz<br />
Syn.: Morbus Addison<br />
Unterfunktion der Nebennierenr<strong>in</strong>de<br />
Kl<strong>in</strong>ik: Bräunliche Hyperpigmentierung, Schwächegefühl, Ermüdbarkeit, Hypotonie,<br />
Libidoverlust, gastro<strong>in</strong>test<strong>in</strong>ale Symptome wie Bauchschmerzen, Obstipation, Diarrhoe.
Kompl.: In Stresssituationen lebensbedrohliche Addison-Krise mit Koma, Blutdruckabfall,<br />
Dehydratation, Hypopglykämie, Pseudoperitonitis.<br />
Phäochromozytom<br />
Tumor der chromaff<strong>in</strong>en Zellen des Nebennierenmarks. Gehäuft bei Neurofibromatose.<br />
Kl<strong>in</strong>ik: Katecholam<strong>in</strong>exzess (DD.: Extraadrenales Paragangliom).<br />
D.: Messung der Vanil<strong>in</strong>mandelsäure im 24 h-Ur<strong>in</strong><br />
Adrenales<br />
Phäochromozytom, durch<br />
e<strong>in</strong>e fibröse Kapsel von der<br />
NNR scharf abgegrenzt,<br />
Adrenalektomiepräparat,<br />
H&E.<br />
Idem, stärker vergrößert.<br />
211<br />
Idem, stark vergrößert.<br />
9.5 Langhans<strong>in</strong>selzellen des Pankreas<br />
Physiologie:<br />
• A-Zellen -> Glucagon<br />
• B-Zellen -> Insul<strong>in</strong><br />
• D-Zellen -> Somatostat<strong>in</strong>om<br />
• PP-Zellen -> Pankreatisches Polpeptid<br />
Endokr<strong>in</strong>e Pankreas<strong>in</strong>suffizienz<br />
Diabetes mellitus<br />
Etymol.: griech.: Honigsüßer Fluss<br />
Störungen des Glucosestoffwechsels mit verm<strong>in</strong>derter Insul<strong>in</strong>wirkung und erhöhten<br />
Blutzuckerspiegeln.<br />
Kl<strong>in</strong>ik: Polydipsie, Polyurie, Müdigkeit, Abgeschlagenheit, Leistungsschwäche,<br />
Gewichtsabnahme, Typ 1-Erstmanifestation oft als Hypoglykämie oder diabetische<br />
Ketoazidose.<br />
Paragangliom<br />
(Phäochromozytom).
Kompl.: Hypoglykämischer Schock, diabetische Ketoazidose (eher Typ 1),<br />
hyperglykämisches hyperosmolares Koma (eher Typ 2), Lactatazidose (selten), bakterielle<br />
Infekte.<br />
Spätfolgen:<br />
• Makroangiopathie -> KHK, Apoplektischer Insult, pAVK.<br />
• Mikroangiopathie -> Diabetische Ret<strong>in</strong>opathie, Glomerulosklerose.<br />
• Neuropathie -> Polyneuropathie (bes. viszeral, untere Extremität).<br />
Typ 1 Diabetes mellitus<br />
Ep.: 5 - 10 % der Diabetiker<br />
Pg.: E<strong>in</strong> Autoimmunprozess führt zur Zerstörung der β-Zellen. Folge ist e<strong>in</strong> absoluter<br />
Insul<strong>in</strong>mangel, oft juvenil (auch late-onset-Formen).<br />
Webl<strong>in</strong>ks: OMIM - Diabetes mellitus, Type I<br />
Typ 2 Diabetes mellitus<br />
Ep.: „Alterdiabetes“, Lifesstyle-bed<strong>in</strong>gt nimmt das Erstmanifestationsalter ab, auch<br />
übergewichtige K<strong>in</strong>der können schon betroffen se<strong>in</strong>.<br />
Ät.: Erblich, Übergewicht, Bewegungsmangel. Vom erblichen Anteil können mittlerweile 70<br />
% durch Polymorphismen <strong>in</strong> 5 Genen erklärt werden: TCF7L2 (transcription factor 7-like 2),<br />
SLC30A8 (e<strong>in</strong> Z<strong>in</strong>ktransporter, der ausschließlich von Insul<strong>in</strong>-produzierenden β-Zellen<br />
exprimiert wird), IDE–KIF11–HHEX und EXT2–ALX4 (vermutlich beteiligt an der β-<br />
Zellentwicklung und -funktion), ? . v<br />
Pg.: Periphere Insul<strong>in</strong>resistenz mit anfangs Hyper<strong>in</strong>sul<strong>in</strong>ämie und fehlenden postprandialen<br />
Insul<strong>in</strong>peaks. Im Verlauf Ausbrennen der Inselzellen mit Hypo<strong>in</strong>sul<strong>in</strong>ämie. Assoziiert mit<br />
weiteren Störungen (Metabolisches Syndrom).<br />
Unterformen:<br />
• Typ 2a: Normgewicht (10 %)<br />
• Typ 2b: Übergewicht (90 %)<br />
Webl<strong>in</strong>ks: OMIM - Diabetes mellitus, Type II<br />
Gestationsdiabetes<br />
Frühmanifestation e<strong>in</strong>es Typ 2-Diabetes durch Progesteronwirkung, erbliche<br />
Insul<strong>in</strong>defizienzen (MODY, MIDD,...) u.a.<br />
Sekundärer Diabetes mellitus<br />
Ät.: Z.n. Pankreatitis, Morbus CUSHING, Akromegalie, genetische Syndrome, Medikamente<br />
(Kortikosteroide, Katecholam<strong>in</strong>e, β2-Sympathomimetika, Diuretika, Morph<strong>in</strong>).<br />
212
Inselzelltumoren<br />
• A-Zellen: Glucagonom<br />
• B-Zellen: Insul<strong>in</strong>om<br />
• D-Zellen: Somatostat<strong>in</strong>om<br />
Insul<strong>in</strong>om, H&E.<br />
Insul<strong>in</strong>om, Immunhistochemie auf<br />
Chromgran<strong>in</strong> A.<br />
9.6 APUD-Zellsystem (Diffuses<br />
neuroendokr<strong>in</strong>es System)<br />
Eigenschaften:<br />
213<br />
Idem, IHC auf Insul<strong>in</strong>.<br />
• System <strong>in</strong> verschiedenen Organen dissem<strong>in</strong>iert liegender endokr<strong>in</strong>er Zellen<br />
• Abstammung von der Neuralleiste bzw. dem neuralen Ektoderm<br />
• Mikroskopie: fast leeren Zellen mit großem, rundem, basalständigen Kern<br />
• APUD-Zellen können Am<strong>in</strong>e oder deren Vorstufen aufnehmen und <strong>die</strong>se<br />
decarboxylieren (Am<strong>in</strong>e Precursor Uptake and Decarboxylation), d.h. sie s<strong>in</strong>d <strong>in</strong> der<br />
Lage Polypeptidhormone zu bilden.<br />
Übersicht über das APUD-System:<br />
• APUD-I-Zellen (Ursprung: Neuralleiste):<br />
o C-Zellen (Schilddrüse) -> Calciton<strong>in</strong><br />
o Karotiskörper-Typ-1-Zellen<br />
o Grenzstrang -> Acetylchol<strong>in</strong><br />
o Nebennierenmark -> Katecholam<strong>in</strong>e<br />
o Melanoblasten<br />
o Endokr<strong>in</strong>e Zellen des Urogenitaltraktes<br />
• APUD-II-Zellen (Ursprung: Plakoden, spezialisiertes Ektoderm):<br />
o Hypothalamus -> Oxytoc<strong>in</strong>, Vasopress<strong>in</strong>, TRF, LHRH, SRH, CRF, SRIF<br />
o Epiphyse -> LHRH<br />
o Nebenschilddrüse -> Parathormon<br />
o Adenohypohyse -> STH, Prolact<strong>in</strong>, FSH, LH, Corticotrop<strong>in</strong>, MSH, TSH<br />
o Plazenta -> Gonadotrop<strong>in</strong>, Somatomammotrop<strong>in</strong><br />
• APUD-III-Zellen (Ursprung: neuroendokr<strong>in</strong>e Ektoblasten):<br />
o Pankreas:
APUDom<br />
� B-Zellen -> Insul<strong>in</strong><br />
� A-Zellen -> Glucagon<br />
� D-, D1-Zellen -> Somatostat<strong>in</strong><br />
� PP-Zellen -> pankreatisches Polpeptid<br />
o Magen:<br />
� G-Zellen -> Gastr<strong>in</strong><br />
� ECL-Zellen<br />
� A-Zellen<br />
� D-Zellen<br />
� EC1-Zellen<br />
o Dünndarm:<br />
� S-Zellen<br />
� I-Zellen<br />
� D-, D1-Zellen<br />
� EC-, EC1-, EC2-Zellen<br />
� K-Zellen<br />
� N-Zellen<br />
Von APUD-Zellen ausgehende neuroendokr<strong>in</strong>e Tumore<br />
Verhalten: langsames Wachstum, Kl<strong>in</strong>ik abhängig vom synthetisierten Hormon<br />
Formen:<br />
• G-Zellen: Gastr<strong>in</strong>om -> Zoll<strong>in</strong>ger-Ellison-Syndrom<br />
• Seroton<strong>in</strong>om<br />
• Vipom -> Verner-Morrison-Syndrom<br />
• PP-om<br />
• Karz<strong>in</strong>oid<br />
• GIPom<br />
• C-Zellen: Calciton<strong>in</strong>om<br />
• Corticotroph<strong>in</strong>om<br />
• Sekret<strong>in</strong>om<br />
• A-Zellen: Glucagonom<br />
• B-Zellen: Insul<strong>in</strong>om<br />
• D-Zellen: Somatostat<strong>in</strong>om<br />
Multiple endokr<strong>in</strong>e Neoplasie (MEN)<br />
Erkrankung mit gleichzeitigem Auftreten von endokr<strong>in</strong>en Hyperplasien und Tumore <strong>in</strong><br />
mehreren Organen.<br />
Ät.: Autosomal dom<strong>in</strong>ante Erbleiden (hohe Penetranz)<br />
Subtypen mit betroffenen Organen:<br />
MEN I<br />
214
Syn.: WERMER-Syndrom<br />
Meist betroffene Organe: Nebenschilddrüse (90 %), Pankreas<strong>in</strong>selzellen (80 %),<br />
Adenohypophyse (65 %).<br />
MEN IIa (II)<br />
Syn.: SIPPLE-Syndrom<br />
Meist betroffene Organe: C-Zellen: Hyperplasie oder medulläres Schilddrüsenkarz<strong>in</strong>om (> 90<br />
%), Phäochromozytom (< 50 %), Nebenschilddrüsenhyperplasie (> 20 %)<br />
MEN IIb (III)<br />
Syn.: GORLIN-Syndrom<br />
Meist betroffene Organe: Medulläres Schilddrüsenkarz<strong>in</strong>om (> 90 %), Phäochromozytom (<<br />
50 %), Ganglioneurome an den Schleimhäuten (80 %). Marfanoider Habitus (leptosomal,<br />
lange Extremitäten, hyperelastische Gelenke).<br />
10. Neuropathologie<br />
10.1 Zentrales Nervensystem<br />
Genetische Stoffwechselerkrankungen<br />
Kl<strong>in</strong>ik: Nach primär altersgerechter Entwicklung kommt es <strong>in</strong> den ersten Lebensjahren zu<br />
e<strong>in</strong>em progessiven Zerfall der psychomotorischen und kognitiven Fähigkeiten. Weitere<br />
Symptome s<strong>in</strong>d zunehmende Sehstörungen bis zur Erbl<strong>in</strong>dung, zerebrale Krämpfe und<br />
Oligophrenie.<br />
Lysosomale Speicherkrankheiten<br />
Ät.: Genetisch bed<strong>in</strong>gter Enzymdefekt mit Akkumulation der nicht verstoffwechselten<br />
Substrate.<br />
Mikro: Ballonierte PAS-positive Nervenzellen, Markscheidenzerfall<br />
Globoidzell-Leukodystrophie (Morbus KRABBE)<br />
Ät.: Defekt der Galactozerebrosid-β-Galaktosidase<br />
Webl<strong>in</strong>ks: OMIM - Krabbe disease<br />
Metachromatische Leukodystrophie<br />
Ät.: Defekt der Cerebrosidsulfatase<br />
215
Webl<strong>in</strong>ks: OMIM - Metachromatic leukodystrophy<br />
Morbus TAY-SACHS<br />
Syn.: GM2-Gangliosidose, <strong>in</strong>fantile amaurotische Idiotie<br />
Ät.: Defekt der β-Hexosam<strong>in</strong>idase<br />
Webl<strong>in</strong>ks: OMIM - Tay-Sachs disease<br />
Peroxismale Erkrankungen<br />
Adrenoleukodystrophie<br />
Ät.: X-chromosomal erblicher Defekt des ABCD1-Gens, der für e<strong>in</strong>en ABC-Transporter<br />
co<strong>die</strong>rt -> Störung der beta-Oxidation langkettiger Fettsäuren im Peroxisom -><br />
Akkumulation.<br />
Pg.: Schädigung der zentralen Myel<strong>in</strong>scheiden, der NNR (-> Morbus ADDISON) und der<br />
LEYDIG-Zellen.<br />
Webl<strong>in</strong>ks: OMIM - Adrenoleukodystrophy<br />
Mitochondriale Erkrankungen<br />
Morbus LEIGH<br />
Subakute nekrotisierende Enzephalopathie<br />
Webl<strong>in</strong>ks: OMIM - Leigh syndrome<br />
Phakomatosen<br />
Etym.: phakos: Muttermal, Fleck.<br />
Genetisch bed<strong>in</strong>gte meist autosomal-dom<strong>in</strong>ante neurokutane Hyperproliferationssyndrome<br />
der ektodermalen Gewebeanteile. Hauptmanifestationen an Haut, Auge und Nervensystem.<br />
Neurofibromatose Typ 1<br />
Syn.: Morbus VON RECKLINGHAUSEN<br />
Ep.: 1:3000 - 1:4000<br />
Erbgang: Autosomal-dom<strong>in</strong>ant erblich, <strong>in</strong> 50 % Neumutation. Fast 100 % Penetranz,<br />
Expressivität sehr variabel.<br />
Ät.: Mutation im Neurofibrom<strong>in</strong>-Gen (17q1<strong>1.</strong>2, Tumorsuppressorgen).<br />
216
Kl<strong>in</strong>ik: Cafe-au-lait-Flecken (> 5 %), axilläre/<strong>in</strong>gu<strong>in</strong>ale Sommersprossen,<br />
Keilbe<strong>in</strong>flügeldysplasie, LISCH-Knoten <strong>in</strong> der Iris, multiple sich mit dem Alter entwickelnde<br />
periphere Neurofibrome, <strong>die</strong> vom per<strong>in</strong>euralen B<strong>in</strong>degewebe ausgehen (30 %), andere<br />
Tumore möglich: 15% Optikusgliom, Aderhauthamartome, melanozytäre Tumore, maligne<br />
Tumore bei 4 % der Patienten!<br />
Webl<strong>in</strong>ks: OMIM - Neurofibromatosis type I (NF1)<br />
Neurofibromatose Typ 2<br />
Ep.: 1:30.000-1:40.000, 10 mal seltener als NF1<br />
Erbgang: Autosomal-dom<strong>in</strong>ant erblich<br />
Ät.: Mutation im Schwannom<strong>in</strong>-Gen (22q12, Tumorsuppressorgen).<br />
Kl<strong>in</strong>ik: Zentrale Neurofibrome, typisch beideseitiges Akustikusneurofibrom (85 %),<br />
Men<strong>in</strong>geome (Merke: MISM - Multiple <strong>in</strong>trakranielle Schwannome und Men<strong>in</strong>geome), ><br />
40% juvenile posterior-subkapsuläre Katarakt.<br />
Webl<strong>in</strong>ks: OMIM - Neurofibromatosis type II<br />
Tuberöse Hirnsklerose<br />
tuberous sclerosis<br />
Syn.: Morbus PRINGLE-BOURNEVILLE<br />
Ät.: Autosomal-dom<strong>in</strong>ant<br />
Makro: Vergrößerte, verbreiterte, weißere/hellere Gyri von fester Konsistenz umrahmt von<br />
normalen Gyri, abgeschwächte Abgrenzung zwischen Cortex und Mark. Gehäuft<br />
Rhabdomyome im Herzen.<br />
Kl<strong>in</strong>ik: Mentale Retar<strong>die</strong>rung, Epilepsie<br />
Webl<strong>in</strong>ks: OMIM - Tuberous sclerosis<br />
VON HIPPEL-LINDAU-Syndrom (VHL)<br />
Syn.: Ret<strong>in</strong>o-zerebelläre Angiomatose<br />
Ep.: 1:40.000, 3. Lebensdekade<br />
Erbgang: Autosomal-dom<strong>in</strong>ant erblich.<br />
Ät.: Versch. Mutationen bekannt.<br />
Kl<strong>in</strong>ik: Ret<strong>in</strong>ale Hämangiome und Hämangioblastome (20 %), Netzhautablösung,<br />
unbehandelt Erbl<strong>in</strong>dung. Zerebelläre Hämangioblastome, Nierenzellkarz<strong>in</strong>ome (25 - 45 %),<br />
Pankreaszysten, Phäochromozytome, Polyzythämie.<br />
217
Webl<strong>in</strong>ks: OMIM - Von Hippel-L<strong>in</strong>dau syndrome<br />
STURGE-WEBER-Weber-Syndrom<br />
Syn.: Angiomatosis encephalofacialis, Encephalo-trigem<strong>in</strong>ale Angiomatose<br />
Erbgang: I.d.R. sporadisch, autosomal-dom<strong>in</strong>ante Mutation im Mosaik.<br />
Kl<strong>in</strong>ik: Nävus flammeus („Portwe<strong>in</strong>-Nävus“) im Gesicht und Schädel meist im Bereich<br />
HN.V1, e<strong>in</strong>seitig mit Zunahme der Intensivität. Glaukom, choroidales kavernöses<br />
Hämangiom, Epilepsie.<br />
Webl<strong>in</strong>ks: OMIM - Sturge-Weber syndrome<br />
KLIPPEL-TRENAUNAY-Syndrom<br />
Erbgang: I.d.R. sporadisch, autosomal-dom<strong>in</strong>ante Mutation im Mosaik.<br />
Kl<strong>in</strong>ik: Venöse Malformationen, seltener auch der Lymphgefäße (Shunts, AV-Fisteln).<br />
Naevus flammeus und Längenriesen- oder -m<strong>in</strong>derwuchs der betroffenen Körperregionen<br />
(Extremitäten). Schwere Durchblutungsstörungen, zum Teil enorme Schwellungen der<br />
Extremitäten.<br />
Webl<strong>in</strong>ks: OMIM - Klippel-Trenaunay-Weber syndrome<br />
Fehlbildungen<br />
Neuralrohrdefekte<br />
neural tube defect<br />
Syn.: Dysraphische Störungen<br />
Ep.: 1:1000 (Mitteleuropa) bis 8:1000 (Irland)<br />
Ät.: Genetische Prädisposition (homozygote MTHFR-Mutation), Folsäuremangel <strong>in</strong> der<br />
Frühschwangerschaft<br />
Formen:<br />
• Rücken: Sp<strong>in</strong>a bifida - „Offener Rücken“ (oft kaudal, Neuroporus posterior)<br />
o Sp<strong>in</strong>a bifida occulta - Wirbel ist h<strong>in</strong>ten offen, darüber evtl.<br />
Behaarungsanomalien<br />
o Men<strong>in</strong>gozele - Aussackung der Rückenmarkshäute<br />
o Men<strong>in</strong>gomyelozele - Aussackung der Rückenmarkshäute und Rückenmark<br />
o Rachischisis - Fehlende E<strong>in</strong>stülpung des Rückenmarks zum Neuralrohr<br />
o Syr<strong>in</strong>gomyelie (primäre Form) - Pathologische Erweiterung des Zentralkanals<br />
mit Schädigung der Schmerzbahnen -> Dissoziierte Empf<strong>in</strong>dungsstörung mit<br />
Schmerzunempf<strong>in</strong>dlichkeit<br />
• Gehirn:<br />
218
o Men<strong>in</strong>gozele - Aussackung der Hirnhäute<br />
o Men<strong>in</strong>goenzephalozele - Aussackung von Hirnhäute mit dar<strong>in</strong> enthaltenem<br />
Hirngewebe<br />
o Anenzephalie - Fehlender Verschluß des Neuroporus anterior -> Fehlen von<br />
Schädel-, men<strong>in</strong>gealen Anteilen und großen Teilen des Gehirns (Fruchtwasser<br />
ist neurotoxisch)<br />
o DANDY-WALKER-Syndrom - Kle<strong>in</strong>hirnwurmhypoplasie/-aplasie und große<br />
Zyste <strong>in</strong> der h<strong>in</strong>teren Schädelgrube.<br />
o ARNOLD-CHIARI-Fehlbildung - Hypoplastische h<strong>in</strong>tere Schädelgruppe,<br />
Kle<strong>in</strong>hirnverlagerung durch das Foramen magnum.<br />
D.: Sonographie i.R.d. Schwangerschaftsvorsorge, Amniozentese: α-Fetoprote<strong>in</strong> und ACh-<br />
Esterase erhöht<br />
Holoprosencephalie<br />
holoprosencephaly<br />
Ät.: Gehäuft bei Trisomien<br />
Makro: Fehlende Trennung der Hemisphären, Arh<strong>in</strong>enzephalie, Balkenagenesie,<br />
Verwachsung von Hirnanteilen <strong>in</strong> der Mittell<strong>in</strong>ie, oft faziale Defekte.<br />
Lissencephalie<br />
lissencephaly<br />
Makro: Fehlende Gyrierung<br />
Prä- und Per<strong>in</strong>atalschäden des ZNS<br />
Intrauter<strong>in</strong>:<br />
• Porenzephalie (zystische, trichterförmige Substanzdefekte im Marklager),<br />
Hydranencephalie (Schädelhöhle und dünne Resthirnschicht komplett mit klarer<br />
Flüssigkeit gefüllt) - Ät.: Z.B. <strong>in</strong>trauter<strong>in</strong>e Okklusion e<strong>in</strong>er hirnversorgenden Arterie.<br />
Per<strong>in</strong>atal:<br />
• Morbus LITTLE/Infantile Zerebralparese/„frühk<strong>in</strong>dlicher Hirnschaden“ - Ät.: Hypoxie<br />
unter der Geburt, Kl<strong>in</strong>ik: Strabismus, Ataxie, Spastik, kognitive Bee<strong>in</strong>trächtigung.<br />
• Periventrikulär-subepidymale E<strong>in</strong>blutung - RF: Frühgeburt < 35. SSW und < 1500 g,<br />
Kompl.: Ventrikele<strong>in</strong>bruch (sehr schlechte Prognose).<br />
Neonatal:<br />
• Kernikterus: Starke Hyperbilirub<strong>in</strong>ämie, z.B. bei Erythroblastose<br />
Intrakranielle Drucksteigerung<br />
219
Syn.: „Hirndruck“, Hirnödem<br />
Ät.: SHT, metabolisch-toxisch, Tumor, E<strong>in</strong>blutung, Enzephalitis, Men<strong>in</strong>gitis,<br />
S<strong>in</strong>usvenenthrombose<br />
Folgen: E<strong>in</strong>klemmung, Ischämie<br />
Makro: Die Gyri s<strong>in</strong>d verbreitert, <strong>die</strong> Sulci verstrichen. Der Gyrus c<strong>in</strong>guli wird an und unter<br />
<strong>die</strong> Falx cerebri gepresst, es kommt zur Herniation zur Gegenseite mit Ventrikelkompression<br />
und midl<strong>in</strong>e-shift. Die Herniation des mediobasalen Temporallappens (Uncus, Gyrus<br />
parahippocampalis) an der Tentoriumkante Richtung h<strong>in</strong>tere Schädelgrube führt zur<br />
Mittelhirnkompression. Auf der Gegenseite kommt es am am Mittelhirn zu Drucknekrosen.<br />
Im Hirnstamm treten Verschiebeblutungen auf. Die E<strong>in</strong>klemmung der Kle<strong>in</strong>hirntonsillen im<br />
Foramen magnum ist bei der Autopsie als Kle<strong>in</strong>hirndruckkonus zu sehen.<br />
Kl<strong>in</strong>ik: Kopfschmerzen, Übelkeit, Erbrechen, Wesensveränderung, Bewusstse<strong>in</strong>strübung bis -<br />
verlust, Bradykar<strong>die</strong>, Atemstörungen, Abklemmung des N. abducens (HN.VI) und/oder N.<br />
oculomotorius (HN.III), S<strong>in</strong>gultus, zentrale Parese, Stauungspapille, Mydriasis/Miosis,<br />
Streckkrämpfe, Hirntod.<br />
Hydrozephalus<br />
Erweiterung der <strong>in</strong>neren und/oder äußeren Liquorräume.<br />
Ät.: Liquorzirkulationsstörungen, Liquor-Überproduktion oder gestörte Resorption. Folge ist<br />
<strong>die</strong> Atrophie des Hirngewebes.<br />
Pg.:<br />
• Hydrozephalus occlusus/obstructivus - Ät.: Fehlbildungen (Aquaeduktstenose).<br />
• Hydrozephalus hypersectretorius - Ät.: Plexushyperplasie, -papillom, Entzündungen,<br />
Intoxikation.<br />
• Hydrozephalus malresorptivus - Ät.: Nach bakterieller Men<strong>in</strong>gitis, Blutung.<br />
• Normaldruckhydrozephalus (NPH) - Ät.: Abflusstörung (Ep.: Höheres Lebensalter,<br />
Kl.: Dementielles Syndrom)<br />
Deskriptive Klassifikation:<br />
• Hydrozephalus <strong>in</strong>ternus - Expansion der Ventrikel (eher obstruktiv oder NPH)).<br />
• Hydrozephalus externus - Expansion des Subarachnoidalraums (eher malresorptivus).<br />
• Hydrozephalus communicans - Beides<br />
• Hydrozephalus e vacuo - Primär Hirnatrophie und sekundäre Auffüllung des freien<br />
Raumes mit Liquor.<br />
Kl<strong>in</strong>ik: Beim Säugl<strong>in</strong>g erhöhter Kopfumfang, vorgewölbte Fontanelle,<br />
Sonnenuntergangsphänomen, Entwicklungsverzögerung, Unruhe, schrilles Schreien,<br />
Stauungspapille, Strabismus. Bei verschlossenen Schädelnähten Kopfschmerzen, Erbrechen,<br />
Stauungspapille und Verhaltensänderung. Die Herniation führt zu Bewußtlosigkeit,<br />
Atemlähmung und Streckkrämpfen.<br />
220
Hirnblutung<br />
Epidurales Hämatom<br />
epidural hematoma<br />
Ät.: Traumatische Ruptur der A. men<strong>in</strong>gea media (85 %).<br />
CT: Hyperdenser bikonvexer Prozess.<br />
Kl<strong>in</strong>ik: Freies Intervall zwischen primärer Bewußtlosigkeit und sekundärer E<strong>in</strong>trübung (33<br />
%), kontralaterale Mydriasis bei kontralateralem Klivuskantensyndrom (10 %). Anisokorie,<br />
ipsilaterale Mydriasis durch Abklemmung des N. oculomotorius an der Klivuskante,<br />
kontralaterale Herdsymptomatik, Kopfschmerzen, Übelkeit, Hirndrucksymptome.<br />
Prg.: Letalität bei operativer Entlastung <strong>in</strong>nerhalb von 2h: 17 %, bei adäquater Therapie erst<br />
nach 2h: bis 65 %!<br />
Akutes subdurales Hämatom<br />
subdural hematoma<br />
„Polytrauma des Gehirns“<br />
Ät.: Traumatische Ruptur von cortikalen Venen oder Brückenvenen, im Bereich von<br />
Kontusionsherden -> Venöse Sickerblutung. RF: Antikoagulation. Bei 10 % der schweren<br />
SHT.<br />
CT: Halbmondförmiger hyperdenser Prozess.<br />
Kl<strong>in</strong>ik: Rascher Hirndruckanstieg, primäre Bewußtlosigkeit, Mydiasis, Lähmungen.<br />
Chronisches subdurales Hämatom<br />
Ät.: Traumatische Ruptur von kortikalen Venen oder Brückenvenen zwischen Dura und<br />
Arachnoidea, bes. bei alten Menschen (Hirnatrophie, Hydrocephalus ex vacuo) und oft nach<br />
Bagatelltrauma -> Venöse Sickerblutung -> Osmotische Schwellung des Hämatoms. RF:<br />
Antikoagulation.<br />
CT: Halbmondförmiger hyperdenser Prozess.<br />
Kl<strong>in</strong>ik: Unspezifisch („großer Imitator“). Kopfschmerzen, Wesensänderung, Gedächtnis-,<br />
Vigilanz-, Sprachstörungen, Hemiparese.<br />
Subarachnoidalblutung (SAB)<br />
subarachnoid hemorrhage<br />
221
Besonderheit der Hirnbasisarterien: Nur e<strong>in</strong>e Elastica, ger<strong>in</strong>ger Umgebungsdruck, <strong>die</strong><br />
komplexe embryologische Entwicklung der Hirnbasisarterien (Circulus arteriosus WILLISI)<br />
erhöht das Risiko von Malformationen.<br />
Ep.: Inzidenz: Ca. 10/100.000/a<br />
Ät.: Ursache e<strong>in</strong>er SAB ist meist <strong>die</strong> Ruptur e<strong>in</strong>es congenitalen Hirnbasisarterienaneurysmas<br />
(80%), am häufigsten am R. communicans anterior bzw. an der A. cerebri anterior, seltener<br />
liegt e<strong>in</strong>e Blutung von Gefäßmalformationen (Angiom) vor. Selten Dissektion, Vaskulitis,<br />
traumstisch.<br />
RF für e<strong>in</strong>e Blutung: Komb<strong>in</strong>ation Rauchen + Hypertension (15x Risiko), Alkohol.<br />
Kl<strong>in</strong>ik: Schlagartiger Vernichtungskopfschmerz, Men<strong>in</strong>gismus (Übelkeit/Erbrechen,<br />
Lichtscheu, Nackensteifigkeit), ev. Bewußtse<strong>in</strong>sstörung, neurologische Herdsymptome,<br />
vegetative Begleitreaktion. Kl<strong>in</strong>ische E<strong>in</strong>teilung nach HUNT und HESS.<br />
Kompl.: Früh: Hirndruckanstieg, Rezidivblutung. Spät: Vasospasmus -> Ischämie/Hirnödem,<br />
Hydrozephalus durch Verklebungen im Subarachnoidalraum.<br />
Intrazerebrale Blutung (ICB)<br />
Ät.:<br />
• Hypertensive Mikroangiopathie. Typische Lokalisation wegen hohem Druck und<br />
ungünstigen Strömungsverhältnissen (rechtw<strong>in</strong>klig abknickende Endarterien) <strong>in</strong> den<br />
laterale Basalganglien, ferner Thalamus, Pons, Cerebellum. Vorläuferveränderungen<br />
s<strong>in</strong>d der Status lacunaris <strong>in</strong> der grauen, der Status cribrosus <strong>in</strong> der weißen Substanz.<br />
Kompl.: Ventrikele<strong>in</strong>blutung<br />
• Angiome<br />
o Arterielle Malformation<br />
o AV-Fistel<br />
o AV-plexiforme Malformation<br />
o AV-plexiforme Mikro-Malformation<br />
o Kavernöse Malformation<br />
o Kapilläre Teleangiektasie<br />
• Aneurysma<br />
• Zerebrale Amyloidangiopathie (beta-A4-Amyloidose). Mikro der Gefäße:<br />
Doppellumen, Homogenisierung. Betroffen s<strong>in</strong>d <strong>die</strong> leptomenigealen und kortikalen<br />
Arterien. -> E<strong>in</strong>blutung kortikal/subkortikal.<br />
• Tumor<br />
• Ger<strong>in</strong>nungsstörungen z.B. bei leukämischer Blastenkrise (Sludge, Hypoxämie),<br />
Leberzirrhose oder Cumar<strong>in</strong>isierung<br />
• Infektion<br />
Ischämie und apoplektischer Insult<br />
Nach Pathogenese und morphologischem Korrelat lassen sich verschiedene Formen<br />
zerebrovaskulärer Ischämien unterscheiden:<br />
222
• Fokale Ischämie (Ät.: Perfusionsstörung im Bereich e<strong>in</strong>zelner Hirngefäße)<br />
o Primär hämorrhagisch (15 %) - ICB, SAB, s.o.<br />
o Anämisch (80 %)<br />
� Thromboembolisch - Oft große territoriale Infarkte, meist schlagartig<br />
(Häufigste Ursache: Vorhofthrombose bei Vorhofflimmern, das<br />
Schlaganfallrisiko bei VHF ohne Antikoagulation beträgt 7 (4 - 20)<br />
%/a. Weiterh<strong>in</strong> rupturierte Carotisplaques, Endokarditis, paradoxe<br />
Embolie bei PFO.)<br />
� Hämodynamisch<br />
� Makroangiopathie - Extrakranielle (Carotisstenose, Subclaviansteal-Phänomen)<br />
oder <strong>in</strong>trakranielle (Carotis-Siphon, A. cerebri<br />
media) Gefäßstenose. Weitere Faktoren: Arteriosklerose,<br />
kardialer Status (-> Perfusionsdruck), anatomische<br />
Gegebenheiten (variabler Circulus arteriosus Willisii),<br />
Hämodynamik, Ger<strong>in</strong>nung, Blutrheologie. Verlaufsformen:<br />
TIA, RIND, PRIND, apoplektischer Insult. Morphologische<br />
Ausprägung: Ke<strong>in</strong>e (TIA, funktionell), elektive<br />
Parenchymnekrose (nur Neurone weg, Glia bleibt stehen),<br />
periventrikuläre-subkortikale Endstrom<strong>in</strong>farkte (Endarterien,<br />
„letzte Wiese“), Grenzzonen<strong>in</strong>farkte (Grenzfläche zweier<br />
arterieller Versorgungsgebiete, „letzte Wiese“),<br />
R<strong>in</strong>denbandnekrose, Territorial<strong>in</strong>farkt.<br />
� Mikroangiopathie - Kle<strong>in</strong>e lakunäre Infarkte, Status<br />
lacunaris/cribrosus (multiple Mikro<strong>in</strong>farkte, wenn<br />
fortgeschritten kl<strong>in</strong>isch vaskuläre Demenz bzw. subcortikale<br />
arteriosklerotische Enzephalopathie (SAE) = Morbus<br />
B<strong>in</strong>swanger).<br />
� Vaskulitisch (selten)<br />
• Globale Ischämie<br />
o Bei systemischer Perfusionsstörung, z.B. Schock, Reanimation<br />
� -> Grenzzonen<strong>in</strong>farkte bei <strong>in</strong>kompletter Ischämie<br />
� -> Apallisches Syndrom (Untergang des Cortex cerebri, Stammhirn<br />
bleibt vital)<br />
� -> Hirntod (Nekrose des gesamten Gehirns)<br />
o CO-Intoxikation -> bilateral-symmetrische Nekrosen im Globus pallidus<br />
o Hirnvenen-, S<strong>in</strong>usthrombosen -> Venöse Infarzierung (blande, septisch)<br />
Kl<strong>in</strong>ik nach Topologie:<br />
• A. cerebri anterior - Be<strong>in</strong>betonte Parese (erst schlaff, später spastisch), Inkont<strong>in</strong>enz,<br />
Frontalhirnsyndrom.<br />
• A. cerebri media - Somatomotorische Störungen, bilaterale Blickwendung zur Seite<br />
des Infarktes (frontales Blickzentrum), Aphasie, Apraxie (dom<strong>in</strong>ante Hemisphäre),<br />
Wernicke-Gangbild (Arm Beugespastik, Be<strong>in</strong> Streckspastik) mit Fazialisparese.<br />
• A. cerebri posterior - Hemianopsie<br />
• A. basilaris - Kle<strong>in</strong>hirnsymptome, Dysarthrie, Tetraparese, Sensibilitätsstörungen,<br />
Vertigo, Horner-Syndrom, Pupillen- und Okulomotoriusstörungen,<br />
Gesichtsfeldausfälle u.a..<br />
• Wallenberg-Syndrom - Ischämie der dorsolateralen Medulla oblongata. Ät.:<br />
Verschluss der A. <strong>in</strong>ferior posterior cerebelli (PICA) oder der A. vertebralis. Kl<strong>in</strong>ik:<br />
223
Ipsilateral Horner-Syndrom (Sympathikus), dissoziierte Sensibilitätsstörung im<br />
Gesicht (Ausfall der protopathischen Schmerz- und Temperaturempf<strong>in</strong>dung, Nucleus<br />
sp<strong>in</strong>alis nervi trigem<strong>in</strong>i), Gaumensegelparese (Nucleus ambiguus), Hemiataxie<br />
(Tractus sp<strong>in</strong>ocerebellaris anterior). Kontralateral dissoziierte Sensibilitätsstörung des<br />
Körpers (Ausfall von Schmerz- und Temperaturempf<strong>in</strong>dung, Tractus sp<strong>in</strong>othalamicus<br />
lateralis).<br />
Anämischer organisierter Hirn<strong>in</strong>farkt<br />
Mikro: Kolliquationsnekrose, das Stratum moleculare und Marklager bleiben stehen,<br />
Fettkörnchenzellen (Makrophagen), evtl. Hämosider<strong>in</strong>.<br />
Makro: Lakunen, zystische Räume.<br />
DD: R<strong>in</strong>denprellung/Contusionsherd<br />
Hämorrhagischer Infarkt<br />
Infarkt mit sekundärer E<strong>in</strong>blutung.<br />
Hämorrhagischer Kle<strong>in</strong>hirn<strong>in</strong>farkt, Autopsiepräparat, H&E.<br />
Schädel-Hirn-Trauma (SHT)<br />
SHT-E<strong>in</strong>teilung nach Spatz <strong>in</strong> primäre und sekundäre Schäden<br />
• Primär traumatisch (passiv): Epidurale oder subdurale Hämatome, Blutgefäßrupturen,<br />
Contusio (R<strong>in</strong>denprellungsherde), Rhexisblutungen.<br />
• Sekundär traumatisch (reaktiv): Alle Folgen, z.B. Hirnödem, Wundheilungsstörungen,<br />
Entzündungen.<br />
SHT-E<strong>in</strong>teilung nach Adams <strong>in</strong> fokale und diffuse Schäden<br />
• Fokale Schäden: Kontusionen, Hämatom, sekundäre Schäden wie<br />
Verschiebeblutungen, Entzündungen etc., E<strong>in</strong>risse am pontomedullären Übergang<br />
oder Hypophysenstiel.<br />
• Diffuse Schäden: Diffuse Axonschäden (Torpedos, chronisch: Marklagerverlust),<br />
hypoxischer Hirnschaden, diffuse Hirnschwellung, petechiale E<strong>in</strong>blutungen<br />
(Marklager, Balken, Vierhügelplatte). Ät.: typisch für Hochgeschw<strong>in</strong>digkeits-<br />
Traumata mit rascher Beschleunigung/Abbremsung/Rotation ohne harten Aufprall,<br />
224
Kl<strong>in</strong>ik: <strong>in</strong>itiales Koma, Zeichen der Mittelhirnbeteiligung (Beuge- und<br />
Strecksynergismen), diskreter CT-Befund.<br />
Schädelbasisfraktur<br />
cCT: Fraktur, Pneumozephalus<br />
Kl<strong>in</strong>ik: Brillen- oder Monokelhämatom, Liquoraustritt aus Nase oder Ohr.<br />
Kompl.: Men<strong>in</strong>gitis<br />
Entzündliche Prozesse<br />
Liquordiagnostik<br />
• Normwerte: Zellzahl 4/µl, Eiweiß < 50 mg/dl, Lactat < 2,2 mmol/l, Glucose 60 % des<br />
Blutzuckers.<br />
• Reiber-Schema: H<strong>in</strong>weise für <strong>in</strong>trathekale Ig-Synthese und/oder Störung der<br />
Blutliquorschranke.<br />
• Makroskopische Beurteilung: Farbe (klar, Blut, Trübung)<br />
• Mikroskopie: Zellen, Bakterien, Pilze.<br />
Reiber-Diagramm.<br />
Men<strong>in</strong>gitis<br />
Entzündung der Hirnhäute.<br />
Ät.:<br />
• Bakterien (s.u.)<br />
• Viren (Enteroviren, Mumps, Masern, HSV, VZV, CMV, FSME)<br />
• Pilze<br />
Liquor:<br />
• Bakteriell: > 1000 Zellen/µl , überwiegend Granulozyten, Eiweiß und Laktat stark<br />
erhöht, Glucose < 40 % des gleichzeitig bestimmten Blutzuckers.<br />
225
• Viral: Liquor: 10 - 500 Zellen/µl, mehr Lymphozyten als Granulozyten, Eiweiß und<br />
Laktat normal oder leicht erhöht, Glucose normal. Erregernachweis: AK-Nachweis<br />
frühestens nach 8 Tagen, PCR (ev. Wdh.).<br />
Enzephalitis<br />
E<strong>in</strong>teilung der Enzephalitiden nach Ausbreitungstyp<br />
1) Typ Men<strong>in</strong>goenzephalitis<br />
a] Eitrige Leptomen<strong>in</strong>gitis (Haubenmen<strong>in</strong>gitis)<br />
Ät.: Die häufigsten Erreger s<strong>in</strong>d Streptococcus agalactiae (bes. Neugeborene, Säugl<strong>in</strong>ge),<br />
Escherichia coli (Neugeborene), Haemophilus <strong>in</strong>fluenzae (seltener wg. Impfung, alle<br />
Altersstufen), Neisseria men<strong>in</strong>gitidis (K<strong>in</strong>der bis junge Erwachsene am häufigsten),<br />
Streptococcus pneumoniae (alle Alterstufen), Listeria monocytogenes (Neugeborene, Alte,<br />
Immunsuprimierte).<br />
Infektionswege: Per cont<strong>in</strong>uitatem (Mastoiditis), hämatogen (arteriell, venös (z.B. Eiterherde<br />
im Gesicht)), Liquorfistel nach Schädelbasisfraktur.<br />
Mikro: Massenhaft segmentkernige Granulozyten, paravasal Fibr<strong>in</strong>fäden, Ödem, Hyperämie<br />
Makro: Getrübte Men<strong>in</strong>gen, bei Listeriose unter Immunsupression: Hyperämie, Kongestion,<br />
kaum Eiter<br />
Liquor: > 1000 Zellen/µl (v.a. Granulozyten), Eiweiß und Laktat stark vermehrt, Glucose <<br />
40% des gleichzeitig bestimmten Blutzuckers. Erregernachweis.<br />
Kl<strong>in</strong>ik:<br />
• Men<strong>in</strong>gitis: Kopfschmerzen, Men<strong>in</strong>gismus.<br />
• Enzephalitis: Quantitative (Vigilanzm<strong>in</strong>derung) und qualitative<br />
Bewußtse<strong>in</strong>sstörungen, fokal-neurologische Symptome, Krämpfe.<br />
Kompl.: Hirnödem, Hydrocephalus occlusus oder malresorptivus, Vaskulitis mit aseptischer<br />
Entzündung, septische S<strong>in</strong>usthrombose, Innenohrschwerhörigkeit, Absze<strong>die</strong>rung, Sepsis mit<br />
dissem<strong>in</strong>ierter <strong>in</strong>travasaler Ger<strong>in</strong>nung (DIC, Waterhouse-Friedrichsen-Syndrom), MOV.<br />
Prg.: Let. früher 80 %, heute 20 %.<br />
226
Pneumokokken-Men<strong>in</strong>gitis bei e<strong>in</strong>em<br />
Alkoholiker.<br />
b] Tuberkulöse Men<strong>in</strong>gitis (basale Men<strong>in</strong>gitis)<br />
Ep.: Bes. K<strong>in</strong>der, Alte, Immungeschwächte<br />
Mikro: Heubnersche Endarteriitis, Granulome<br />
Makro: Basale Menigitis, Granulome, kle<strong>in</strong>e Nekrosen<br />
DD: Kryptokokken<br />
227<br />
Men<strong>in</strong>gitis durch Haemophilus<br />
<strong>in</strong>fluenzae.<br />
c] Neuroborreliose (Men<strong>in</strong>goradikulitis, Men<strong>in</strong>gopolyneuritis BANNWARTH)<br />
Ät.: Borrelia burgdorfferi (Überträger: Zecken)<br />
Kl<strong>in</strong>ik: Nächtliche radikuläre Rückenschmerzen, Erythema migrans, Lyme-Borreliose.<br />
Siehe auch unter Mikrobielle Hauterkrankungen.<br />
2) Typ Metastatische Herdenzephalitis<br />
Ät.: Bakterielle Mikrothromben (bakt. Endokarditis, Sepsis, Septikopyämie)<br />
3) Typ Kont<strong>in</strong>uierliche Polioenzephalitis<br />
(Anm.: Polio = graue Substanz)<br />
Ät.:<br />
• Neurolues, progressive Paralyse, Tabes dosalis, Ät.: Treponema pallidum,<br />
Spätmanifestation (Stadium IV)<br />
• Virusenzephalitiden
4) Typ Fleckförmige Polioenzephalitis<br />
Fleckförmige Entzündungsherde <strong>in</strong> der grauen Substanz f<strong>in</strong>det man z.B. bei<br />
• Poliomyelitis<br />
• Tollwut (Mikro: Intrazytoplasmatische Negri-E<strong>in</strong>schlußkörperchen)<br />
• FSME<br />
Intrazytoplasmatische Negri bo<strong>die</strong>s bei<br />
Rabies-Enzephalitis, Histopathologie,<br />
H&E.<br />
5) Typ Herdförmige Entmarkungsenzephalitis<br />
Encephalomyelitis dissem<strong>in</strong>ata (ED) = Multiple Sklerose<br />
Ep.: Prävalenz: 120.000 <strong>in</strong> Dtl.<br />
Perivaskuläres lymphozytär-polymorphkerniges<br />
Infiltrat bei Rabies-Enzephalitis,<br />
Histopathologie, H&E.<br />
Ät.: Autoimmunologische Reaktion gegen Markscheiden, evtl. viral getriggert.<br />
Pg.: Autoaggressive Entmarkung mit partieller Remyel<strong>in</strong>isierung (-> teilw. vorübergehende<br />
Funktionsstörungen) -> Gliose (Vernarbung) -> Sklerose.<br />
Lok.: Weiße Substanz. Bevorzugt periaquaeduktal, im Corpus callosum, periventrikulär und<br />
im zervikalen Myelon. Neuritis nervi optici (Retrobulbärneuritis).<br />
Mikro: Perivaskuläres Infiltrat (kle<strong>in</strong>e postkapilläre Venolen), Lymphozyten, Makrophagen,<br />
aktivierte Mikroglia, perivaskuläres Ödem.<br />
Makro: Multiple (manchmal nur e<strong>in</strong>zelne) sklerotisch-entzündliche Herde <strong>in</strong> der weißen<br />
Substanz mit ausgeprägter zeitlicher und örtlicher Dynamik.<br />
Liquor: Reife Plasmazellen. Reiber-Schema: Intrathekale Ig-Synthese. IEF: Oligoklonale Ig-<br />
Banden <strong>in</strong> > 90 %.<br />
Kl<strong>in</strong>ik: Kle<strong>in</strong>hirnsymptome, Opticusneuritis, spastische Paraparese, Sensibilitätsstörungen,<br />
Uthoff-Phänomen (Symptomsteigerung bei Temperaturerhöhung), LHERMITTE-Phänomen<br />
(elektrisches Gefühl an Armen und Rücken bei Kopfbeugung), <strong>in</strong>ternucleäre Opthalmoplegie<br />
(Doppelbilder und dissoziierter Nystagmus bei funktionierender Konvergenz durch<br />
Schädigung des medialen Längsbündels, das den Nc. n. VI mit dem kontralateralen Nc. III<br />
verb<strong>in</strong>det), Drang<strong>in</strong>kont<strong>in</strong>enz/Detrusor-Sph<strong>in</strong>kter-Dyssynergie.<br />
Verlauf: Variabel. Schubweise, primär oder sekundär chronisch progre<strong>die</strong>nt.<br />
228
DD.:<br />
• Akute Querschnittsmyelitis<br />
• Neuromyelitis optica (DEVIC-Syndrom) - Optikusneuritis (bilateral) und Myelitis ><br />
3 Segmente. Liquor: Pleozytose, Eiweiß erhöht, ke<strong>in</strong>e oligoklonalen Banden.<br />
• Akute demyel<strong>in</strong>isierende Enzephalomyelitis (ADEM) - Ät.: Immunoallergisch,<br />
para/post<strong>in</strong>fektiös; Makro: Große monophasische Herde, bilaterale Opticusneuritis;<br />
Liquor: Leichte lymphozytäre Pleozytose, Eiweiß normal oder ger<strong>in</strong>g erhöht,<br />
<strong>in</strong>trathekale IgG-Synthese (parallel IgM- und IgA-Synthese), ke<strong>in</strong>e oligoklonalen<br />
Banden. Kl<strong>in</strong>ik: Kopfschmerzen, Fieber, Vigilanzstörungen, fokale Ausfälle.<br />
• Zerebrale Vasculitis<br />
6) Typ Diffuse perivenöse Herdenzephalitis<br />
• Post<strong>in</strong>fektiös/postvacc<strong>in</strong>al<br />
(am peripheren Nervensystem : Guilla<strong>in</strong>-Barre-Syndrom)<br />
• Paraneoplastisch<br />
7) Typ Herpes-simplex-Enzephalitis<br />
Ep.: Nur 5-10 % der viralen ZNS-Infektionen, aber 90 % der Todesfälle!<br />
Ät.: HSV 1<br />
Lok.: Hauptsächlich ist der Temporallappen betroffen (temperobasal über Bulbus olfactorius<br />
oder N. trigem<strong>in</strong>us).<br />
Mikro: hämorrhagisch-nekrotisierend<br />
D.: DNA-PCR im Liquor<br />
Prg.: Unbehandelt meist letal (wenn überlebt, dann mit schweren neuropsychiatrischen<br />
Schäden wie ungezügeltem Appetit, sexuelle Enthemmung, Aggressivität).<br />
8) Typ Opportunistische Enzephalitis<br />
Ät.: Immunsupression, AIDS<br />
Erreger: Toxoplasma gondii, CMV, EBV, Cryptococcus, HIV<br />
Herdförmige Läsionen<br />
Webl<strong>in</strong>ks: Entzündliche Prozesse, Neuropathologie, Uni Köln.<br />
Andere<br />
• Limbische Enzephalitis - Ät.: Paraneoplastisch<br />
Posterior reversible encephalopathy syndrome (PRES)<br />
229
RF.: Hypertensive Enzephalopathie, Immunsuppressiva, Stimulantien, Nierenversagen/HUS,<br />
Eklampsie oder schwere Praeeklampsie, Phaochromozytom, Bluttransfusionen.<br />
Bildgebung: Subkortikales Hirnödem, v.a. parieto-okzipital.<br />
Kompl.: Infarkte<br />
Prg.: Reversibel bei effektiver Blutdruckkontrolle und Absetzen verdächtiger Medikamente!<br />
Degenerative Erkrankungen<br />
Demenz<br />
Morbus ALZHEIMER<br />
Alzheimer's disease<br />
Ep.: Häufigste Form der Demenz (60 - 70 %) und häufigste degenerative ZNS-Erkrankung.<br />
Formen: 90 % Late-Onset, 10 % Early-Onset.<br />
Ät.: Late-Onset Morbus ALZHEIMER: <strong>1.</strong>) Defekte im Gen des neuronal sortil<strong>in</strong>-related<br />
receptor SORL1, der an der Verteilung des amyloid precursor prote<strong>in</strong> (APP) beteiligt ist. vi<br />
2.) Variante von Apolipoprote<strong>in</strong> E (1993 beschrieben).<br />
Pg.: Ablagerung von Amyloid-β-Peptid (Chr. 21), meist sporadisch, teils familiär<br />
(„präseniler“ Alzheimer-Typ).<br />
Mikro: Silberfärbung: Senile Plaques und <strong>in</strong>trazelluläre Alzheimerfibrillen (tangles) schon<br />
früh im Hippocampus nachweisbar, kongophile Amyloidangiopathie.<br />
Makro: Diffuse, frontoparietal betonte kortikale Atrophie mit erweiterten Sulci und<br />
verschmälerten Gyri. Hydrozephalus ex vacuo.<br />
Kl<strong>in</strong>ik: Überwiegend Störungen von Kognition (Kortex) und Gedächtnis (Hippocampus),<br />
später Persönlichkeitsstörungen.<br />
Webl<strong>in</strong>k: OMIM - Alzheimer disease<br />
Senile Plaques bei präsenilem<br />
Alzheimer-Typ, Cortex, Bodian-<br />
Färbung.<br />
Idem.<br />
230<br />
Idem, Silberfärbung.
Idem, stärker vergrößert.<br />
Vaskuläre Demenz<br />
Das Amyloid-β-Peptid. L<strong>in</strong>ks<br />
als alpha-Helix, rechts zu beta-<br />
Faltblättern zusammengelagert.<br />
Subkortikale vaskuläre Enzephalopathie (SVE)<br />
Ät.: Mikroangiopathie.<br />
RF.: Arterielle Hypertonie, Diabetes mellitus, Rauchen.<br />
231<br />
Das Amyloid-β-<br />
Precursorprote<strong>in</strong> (APP) und als<br />
Teil davon das Amyloid-β-<br />
Peptid (grün).<br />
Morph.: Mikroangiopathie, periventrikuläre Dichtem<strong>in</strong>derung, multiple Lakunen.<br />
Kl<strong>in</strong>ik: Kortikale Funktionen (Konzentration, Auffassungsgabe) etwas länger erhalten. Affekt<br />
und Antrieb früh betroffen. Fokal-neurologische Zeichen.<br />
Prg.: Rasch progre<strong>die</strong>nt mit stufenweiser Verschlechterung.
SF.: Mischform mit Morbus Alzheimer, häufig.<br />
Morbus Pick<br />
Pick's disease<br />
Makro: Frontotemporale Hirnatrophie, „messerscharf“ abgegrenzt zu den normalen<br />
Hirnanteilen.<br />
Systematrophien<br />
Morbus PARKINSON<br />
Park<strong>in</strong>son's disease<br />
Ep.: Prävalenz 0,1 %, bei den über 65jährigen 1 %, bei den über 75jährigen 2 %.<br />
Zweithäufigste degenerative ZNS-Erkrankung.<br />
Ät.: Primär, „idiopathisch“, der Morbus PARKINSON (80 - 90 % der Park<strong>in</strong>son-Syndrome).<br />
Ursache sche<strong>in</strong>t e<strong>in</strong>e fehlgeleitete Signalkaskade zu se<strong>in</strong>, <strong>die</strong> <strong>die</strong> Nervenzellen <strong>in</strong> Richtung<br />
e<strong>in</strong>er Zellteilung bewegt, obwohl ausdifferenzierten Nervenzellen e<strong>in</strong>e Mitose nicht möglich<br />
ist. Es kommt zu Signalkonflikten und <strong>die</strong> Neurone gehen <strong>in</strong> <strong>die</strong> Apoptose. vii<br />
Mikro: Verlust der melan<strong>in</strong>haltigen dopam<strong>in</strong>ergen Neurone <strong>in</strong> der Substantia nigra, Lewy<br />
bo<strong>die</strong>s.<br />
Makro: Verlust der Pigmentierung der Substantia nigra im Mittelhirnschnitt.<br />
Kl<strong>in</strong>ik: Rigor, Ruhetremor (distal betonter oft asymmetrischer Antagonistentremor, 5 Hz),<br />
Brady-/Hypo-/Ak<strong>in</strong>ese, Störung der posturalen Reflexe (Haltungskontrolle),<br />
Zahnradphänomen, typisches Gangbild, i.d.R. asymmetrisch, autonome Störungen<br />
(Obstipation), Hypomimie, Freez<strong>in</strong>g, Mikrographie.<br />
DD.: Idiopathische Park<strong>in</strong>son-Plus-Syndrome: Multisystematrophie (MSA),<br />
Corticobasalganglionäre Degeneration (CBD), Lewy-Körperchen-Demenz, progressive<br />
supranucleäre Blickparese (PSP). Sekundäres (symptomatisches) Park<strong>in</strong>son-Syndrom:<br />
Medikamentös (Neuroleptika), toxisch (MPTP), i.R.v. Morbus Wilson (hepatolentikuläre<br />
Degeneration), postenzephalitisch, traumatisch (Boxer).<br />
Chorea Hunt<strong>in</strong>gton<br />
Hunt<strong>in</strong>gton's disease<br />
Ep.: 1:10.000<br />
Ät.: Autosomal-dom<strong>in</strong>ant-erbliche Expansion von Tr<strong>in</strong>ukleotidsequenzen.<br />
Mikro: Absterben kle<strong>in</strong>er Neurone im Striatum.<br />
Makro: Atrophie des Nucleus caudatus (Neuronenverlust, Gliose).<br />
232
Webl<strong>in</strong>k: OMIM - Hunt<strong>in</strong>gton disease (HD)<br />
Friedreich-Ataxie (FRDA1)<br />
Ep.: 1 : 150.000 Geburten, Manifestationsalter 6. bis 14. Lebensjahr<br />
Ät.: Autosomal-rezessive Tr<strong>in</strong>ucleotiderkrankung, betroffen s<strong>in</strong>d GAA-Repeats im<br />
pleiotropen mitochondrialen Fratax<strong>in</strong>-Gen. Die Expression des 210 Am<strong>in</strong>osäuren langen<br />
Prote<strong>in</strong>s fällt ab unter 10% der Norm.<br />
Pg: Störung der Eisenhomöostase und Anreicherung <strong>in</strong> den Mitochondrien -> Dysfunktion -><br />
Degeneration bes. energie<strong>in</strong>tensiver Gewebe.<br />
Morph. und Kl<strong>in</strong>ik:<br />
• Tractus sp<strong>in</strong>ocerebellaris -> Gang-, Stand- und Extremitätenataxie<br />
• H<strong>in</strong>terstränge -> Vibrationsempf<strong>in</strong>dung gestört<br />
• H<strong>in</strong>terwurzel -> Reflexabschwächung, Sensibilitätsstörungen<br />
• Kle<strong>in</strong>hirn (spät) -> Dysarthrie, skan<strong>die</strong>rende Sprache, „Löwenstimme“,<br />
Augenbewegungsstörungen, Nystagmus, Ataxie<br />
• Weitere nervale Störungen: Spastische Pyramidenbahnzeichen, Neuropathie,<br />
Friedreichfuß (sup<strong>in</strong>ierter Hohlfuß + Spitzfuß), Hör- und Sehschwäche,<br />
Hirnleistungsstörungen bis zur Demenz.<br />
• Sonstiges: Kardiomyopathie, Diabetes mellitus, Knochenveränderungen (Skoliose)<br />
Das zweite motorische Neuron sche<strong>in</strong>t nicht betroffen zu se<strong>in</strong> (?).<br />
Prg.: Verlauf langsam progre<strong>die</strong>nt, Tod mit 40 bis 45 Lj.<br />
DD.: Funikuläre Myelose bei B12-Mangel<br />
Webl<strong>in</strong>ks: OMIM - Friedreich ataxia (FRDA1), OMIM - FRDA2<br />
Paraneoplastische Kle<strong>in</strong>hirndegeneration<br />
Ep.: Bei ca. 9 % der Malignomerkrankungen (autoptisch).<br />
Ät.: Paraneoplastische Autoantikörper, z.B. α-Hu (kle<strong>in</strong>zelliges Bronchialkarz<strong>in</strong>om), α-Yo<br />
(Ovarialkarz<strong>in</strong>om).<br />
Mikro: Diffuse R<strong>in</strong>denatrophie (Purk<strong>in</strong>je-Zellen), entzündliche Infiltrate. Neuropathie,<br />
Gangliopathie.<br />
Kl<strong>in</strong>ik: Kle<strong>in</strong>hirnsyndrom (Rumpfataxie, Dysmetrie, Dyssynergie (Rebound-Phänomen),<br />
Intentionstremor (antagonistisch, proximal, 2-3Hz), Nystagmus, sakka<strong>die</strong>rte Blickfolge,<br />
Oszillopsien, skan<strong>die</strong>rendes Sprechen, Dysarthrie).<br />
A-α-Motoneuron-Erkrankungen<br />
Amyotrophe Lateralsklerose (ALS)<br />
233
amyotrophic lateral sclerosis<br />
Etym.: A myo trophie = Fehlende „Ernährung“ des Muskels. Lateralsklerose = seitliche<br />
Vernarbung.<br />
Ep.: Inzidenz 1-2:100.000, Prävalenz 5:100.000<br />
Ät.: 95 % sporadisch (SALS). 5 % familiär (FALS). In 20 % der Fälle von FALS s<strong>in</strong>d <strong>die</strong><br />
mutierten Gene bekannt, <strong>in</strong>sgesamt 8 Stück. Das wichtigste <strong>die</strong>ser Gene ist das 1993<br />
gefundene Gen für <strong>die</strong> zytosolische Cu,Zn-Superoxiddismutase 1 (SOD-1), hier s<strong>in</strong>d<br />
mittlerweile mehr als 100 Mutationen bekannt, <strong>die</strong> meist autosomal-dom<strong>in</strong>ant weitergegeben<br />
werden. Insgesamt erklären <strong>die</strong> SOD-1-Defekte aber auch nur weniger als 2 % der ALS-Fälle.<br />
Pg.: Degeneration des <strong>1.</strong> motorischen Neurons (Pyramidenbahn, Tractus corticobulbaris)<br />
und/oder des 2. Neurons (α-Motoneuron im Vorderhorn des Rückenmarks bzw. im<br />
Stammhirn). Die Degeneration ist nicht streng systematroph d.h. hier auf <strong>die</strong> Motoneurone<br />
beschränkt, <strong>in</strong> 5 % der Fälle f<strong>in</strong>det sich auch e<strong>in</strong>e frontotemporale Demenz.<br />
Mikro: Degeneration der Vorderhorn-Motoneurone (Neuronopathie). In der<br />
Markscheidenfärbung ist <strong>die</strong> Atrophie der Pyramidenbahn sichtbar.<br />
Makro: Atrophie der vorderen Sp<strong>in</strong>alnervenwurzeln, Atrophie der Vorderhörner, tastbare<br />
Sklerosierung der lateral im weißen Rückenmark gelegenen Pyramidenbahn. Evtl. Atrophie<br />
des Gyrus praecentralis.<br />
Mikro Muskel: Neurogene Muskelatrophie (gruppierte Myozytenatrophie der betroffenen<br />
motorischen E<strong>in</strong>heiten), reaktive Hypertrophie nicht betroffener Muskelzellen.<br />
Prg.: Meist rasch progre<strong>die</strong>nt, letal (CO2-Narkose im respiratorischen Versagen), mittlere<br />
Überlebenszeit nach Diagnose ca. 3 Jahre, selten bis zu 15 Jahren und länger (Bsp. Stephen<br />
Hawk<strong>in</strong>g, bekannter Physiker).<br />
Webl<strong>in</strong>k: OMIM - Amyotrophic lateral sclerosis<br />
Hereditäre spastische Paraparese (HSP)<br />
Schädigung des oberen Motoneurons.<br />
Sp<strong>in</strong>ale Muskelatrophie (SMA)<br />
Sp<strong>in</strong>al muscular atrophy<br />
Erkrankungen mit Untergang der (unteren) α-Motoneurone<br />
• Typ I - WERDNIG-HOFFMAN (Akute <strong>in</strong>fantile SMA) - Erstes Lebensjahr<br />
• Typ II - Chronische <strong>in</strong>fantile SMA (Intermediäre SMA) - Erstes Lebensjahr<br />
• Typ III - KUGELBERG-WELANDER (Juvenile SMA) - K<strong>in</strong>desalter<br />
• Typ IV - Adulte Form<br />
Webl<strong>in</strong>ks: OMIM - SMA 1, SMA 2, SMA 3, SMA 4<br />
234
Prionenerkrankungen<br />
Ät.: Genetisch (Prion-Prote<strong>in</strong>-Mutation), spontan, <strong>in</strong>fektiös (chirurgische Instrumente,<br />
Cornea- und Duratransplantation, Kuru, BSE-Übertragung durch Tiermehlverfütterung)<br />
Pg.: Physiologisch im Körper vorkommende, aber fehlgefaltete Prote<strong>in</strong>e mit gesteigerter<br />
Ausbildung von Beta-Faltblattstrukturen und Neigung zur Polymerisation bilden<br />
wasserunlösliche, protease- und lösungsmittelresistente Ablagerungen. Die Prion-Partikel<br />
können richtig gefaltete Prote<strong>in</strong>e umfalten und dadurch e<strong>in</strong>e fatale Kettenreaktion <strong>in</strong> Gang<br />
setzen.<br />
Mikro: Spongiöse Veränderungen, astrozytäre Gliose, evtl. Ablagerungen wie Amyloid<br />
(Gertmann-Sträussler-Sche<strong>in</strong>ker-Erkrankung), Kuru-Plaques (Kuru) und floride Plaques.<br />
Webl<strong>in</strong>k: http://www.prionforschung.de/<br />
CREUTZFELDT-JAKOB-Krankheit (CJD)<br />
Ep.: Mittleres Lebensalter<br />
Mikro: Spongiforme Gewebsauflockerung durch Neuronentod, Astrozytenvermehrung<br />
(Gliose)<br />
Makro: Hirnatrophie mit Ventrikelerweiterung<br />
Kl<strong>in</strong>ik: Uncharakteristische Prodromie, rasche Demenzentwicklung, EPM-Symptome<br />
(Myoklonien, Rigor), Paresen, EEG-Veränderungen<br />
Prg.: Tod <strong>in</strong>nerhalb e<strong>in</strong>es Jahres<br />
Neue Variante der CREUTZFELDT-JAKOB-Krankheit (vCJD)<br />
Ät.: vermutlich BSE-assoziiert, Übertragung auch über Bluttransfusionen viii<br />
Kl<strong>in</strong>ik: Unterschiede zur klassischen CJD: früherer Beg<strong>in</strong>n (18-41 J.), längerer Verlauf, mit<br />
psychiatrischen Symptomen, ke<strong>in</strong>e EEG-Anomalien, Strukturunterschiede<br />
10.2 Tumoren des Nervensystems<br />
In <strong>die</strong>sem Kapitel f<strong>in</strong>den Sie <strong>die</strong> Tumoren des Nervensystems, sortiert nach der Klassifikation<br />
der WHO (2000).<br />
Allgeme<strong>in</strong>es<br />
Klassifikation nach Lokalisation:<br />
235
• Intraaxial (im Hirnparenchym) - extraaxial (außerhalb der Pia mater)<br />
• Infratentoriell (Rautenhirn) - supratentoriell (Großhirn)<br />
Korrelation mit der Altersverteilung:<br />
• K<strong>in</strong>der: I. Allg. eher <strong>in</strong>fratentoriell - Pilozytisches Astrozytom, Medulloblastome,<br />
Ependymome<br />
• Erwachsene: Eher supratentoriell - Astrozytome, Oligodendrogliome, Men<strong>in</strong>geome,<br />
Metastasen<br />
Klassifikation nach der Dignität: Die WHO teilt Hirntumoren <strong>in</strong> verschiedene<br />
Malignitätsgrade e<strong>in</strong>.<br />
Klassifikation nach Histopathologie (WHO):<br />
• Neuroepitheliale Tumoren<br />
• Tumoren der peripheren Nerven<br />
• Tumoren der Men<strong>in</strong>gen<br />
• Keimzelltumoren<br />
• Tumoren der Sellaregion<br />
• Metastatische Tumoren<br />
E<strong>in</strong>teilung <strong>in</strong> Ausbreitungsmuster:<br />
• Diffus-<strong>in</strong>filtrativ: Astrozytome und Oligodendrogliome ab °II, Gliomatosis cerebri,<br />
primäre ZNS-Lymphome.<br />
• Lokalisiert: Pilozytisches Astrozytom, pleomorphes Xanthoastrozytom, Astroblastom,<br />
Ependymom, Choroidplexuspapillom, Hämangioblastom u.a.m.<br />
Kl<strong>in</strong>ik: Morgendliche Kopfschmerzen mit Übelkeit und schwallartigem Erbrechen<br />
(Hirndruck, Dehnung der Men<strong>in</strong>gen) mit Reaktion auf Liquordruckschwankungen<br />
(Aufsetzen, Bücken, Pressen). Epileptische Anfälle (<strong>in</strong> 50 % Erstsymptom), zerebrale<br />
Herdsymptome, Zeichen der E<strong>in</strong>klemmung.<br />
Neuroepitheliale Tumoren<br />
Astrozytome<br />
Astrozytome leiten sich histomorphologisch von den Astrozyten ab und stellen <strong>die</strong> häufigsten<br />
Neoplasien des ZNS dar, gefolgt von den Hirnmetastasen und den Men<strong>in</strong>geomen. Grad I-<br />
Astrozytome (pilozytische Astrozytome) stellen e<strong>in</strong>e eigene Entität dar. In <strong>die</strong> Grade II bis IV<br />
werden <strong>die</strong> restlichen Astrozytome - nach der Diagnose e<strong>in</strong>es Astrozytoms - nach 4 Kriterien<br />
e<strong>in</strong>geteilt:<br />
1) Kernatypien, 2) Mitosen, 3) Mikrovaskuläre Proliferation, 4) Nekrosen.<br />
WHO-Grad<strong>in</strong>g des Astrozytome:<br />
236
Astrozytom °I (Juveniles) Pilozytisches Astrozytom<br />
Astrozytom °II Diffuses Astrozytom 1 Kriterium trifft zu<br />
Astrozytom °III Anaplastisches Astrozytom 2 Kriterien treffen zu<br />
Astrozytom °IV Glioblastom 3 oder 4 Kriterien treffen zu<br />
SF:<br />
• Pleomorphes Xanthoastrozytom<br />
• Subependymales Riesenzellastrozytom<br />
Pilozytisches Astrozytom (Astrozytom WHO °I)<br />
Syn.: Low grade Astrozytom, juveniles pilozytisches Astrozytom (JPA)<br />
Ep.: K<strong>in</strong>der und Jugendliche<br />
Lok.: Kle<strong>in</strong>hirn, Chiasma opticum/Sehnerv, Hirnstamm<br />
Mikro: Biphasisches Muster, Rosenthalsche Fasern, eos<strong>in</strong>ophile Granularkörperchen<br />
(rundliche, ovale oder nierenförmige eos<strong>in</strong>ophile Objekte), haarbüschelartiges Pilem, hyal<strong>in</strong>e<br />
Gefässe.<br />
Makro: Eher lokalisiert.<br />
BG.: KM-aff<strong>in</strong>.<br />
Prg.: Gut, wenn operabel.<br />
SF: Pilozytisches tectales Gliom, umschrieben, KM-aff<strong>in</strong>.<br />
Diffuses Astrozytom (Astrozytom WHO °II)<br />
Ep.: Häufigkeitsgipfel bei jungen Erwachsenen<br />
Lok.: Meist <strong>in</strong> den Großhirnhemisphären (bei K<strong>in</strong>dern häufiger im Hirnstamm oder<br />
Thalamus).<br />
Mikro: Diffuse Hyperzellularität, Kernatypien, astrozytäre Differenzierungsmerkmale<br />
Subtypen:<br />
• Fibrilläres Astrozytom<br />
237
• Protoplasmatisches Astrozytom<br />
• Gemistozytisches Astrozytom<br />
IHC: MIB1 +/- 2 % (Proliferationsmarker)<br />
Makro: Diffuser Prozess ohne klare Abgrenzung. In Kortex-Nähe Auflösung der sichtbaren<br />
Mark-R<strong>in</strong>den-Grenze. Im Hirnstamm gelegene Tumoren führen zur diffusen Vergrößerung<br />
mit Vergröberung des Oberflächenreliefs und evtl. Umschließung der A. basilaris.<br />
MRT: Ke<strong>in</strong>e KM-Aufnahme (außer nach Radiotherapie).<br />
SF: Nicht-pilozytisches tectales Gliom, periaquaedukal, eher diffus, langsam wachsend, nicht<br />
KM-aff<strong>in</strong>.<br />
DD.:<br />
• Reaktive Gliose (z.B. bei Demyel<strong>in</strong>isierung)<br />
• Pilozytisches Astrozytom - Eher lokalisiert, KM-aff<strong>in</strong>!<br />
• Astrozytom °III - + Mitosen (Kriterium 2).<br />
• Gliomatosis cerebri<br />
• Oligodendrogliom<br />
Prg.: Nicht selten nach e<strong>in</strong>igen Jahren Transformation zum Astrozytom °III oder °IV. Sehr<br />
ungünstig s<strong>in</strong>d Hirnstamm- und Thalamusgliome.<br />
Anaplastisches Astrozytom (Astrozytom WHO °III)<br />
Ep.: Häufigkeitsgipfel <strong>in</strong> der 5. Dekade<br />
Lok.: Großhirnhemisphären (bei K<strong>in</strong>dern auch Hirnstamm oder Thalamus).<br />
Mikro: Stärkere Hyperzellularität, Zunahme der Kernatypien, Mitosen. Ke<strong>in</strong>e<br />
Gefäßproliferation oder Nekrosen.<br />
IHC: MIB1 > 3 bis 4 %<br />
MRT: KM-aff<strong>in</strong>!<br />
Prg.: Deutlich ungünstiger als bei Grad °II<br />
Glioblastom (Astrozytom °IV)<br />
Syn.: Highgrade Astrozytom, Glioblastoma multiforme (GBM)<br />
Ep.: Häufigkeitsgipfel im mittleren bis höheren Lebensalter<br />
Mikro: Diffuser <strong>in</strong>filtrativer Prozess, dicht liegende pleomorphe, sp<strong>in</strong>delige Zellen,<br />
Endothelproliferate, kommastrichförmige bis geografische Nekrosen, <strong>in</strong> deren Randbereich<br />
erhöhte Zelldichte mit pallisadenförmiger Anordnung, Mitosen.<br />
238
Makro: Bunte Schnittfläche, diffus <strong>in</strong>filtrierend, oft zur Gegenseite wachsend<br />
(Schmetterl<strong>in</strong>gsglioblastom).<br />
Prg.: Sehr ungünstig<br />
SF:<br />
• Riesenzellglioblastom<br />
• Gliosarkom<br />
Glioblastom, H&E.<br />
Pleomorphes Xanthoastrozytom<br />
Idem, stärker vergrößert.<br />
Subependymales Riesenzellastrozytom<br />
Oligodendrogliome<br />
239<br />
Idem, stärker vergrößert.<br />
Mikro: Dichtgepackte monomorphe Zellen mit kle<strong>in</strong>en runden Kernen, klarem Zytoplasma<br />
und sichtbaren Zellgrenzen (klassisch Honigwabenstruktur). Verkalkungen.<br />
WHO-Grad<strong>in</strong>g:<br />
• °II: Diffuses Oligodendrogliom<br />
• °III: Anaplastisches Oligodendrogliom<br />
Prg.: Bessere Prognose, ger<strong>in</strong>gere Progression als beim Astrozytom<br />
Anaplastisches<br />
Oligodendrogliom, H&E.<br />
Idem, M<strong>in</strong>igemistozyten,<br />
H&E.<br />
Idem, stärkere<br />
Vegrößerung.
Idem, M<strong>in</strong>igemistozyten, stärkere Vergrößerung.<br />
Gemischte Gliome<br />
• Oligoastrozytome<br />
• Anaplastische Oligoastrozytome<br />
Ependymale Tumoren<br />
Ependymom<br />
ependymoma<br />
Ep.: Hauptsächlich K<strong>in</strong>der<br />
Lok.: Bei K<strong>in</strong>dern eher am Kle<strong>in</strong>hirn am Boden des 4. Ventrikels, bei Erwachsenen eher<br />
supratentoriell oder Sp<strong>in</strong>alkanal.<br />
Mikro: Perivasale Pseudorosetten, exophytisch wachsend.<br />
Subtypen:<br />
• Zellulär<br />
• Papillär<br />
• Klarzellig<br />
• Tanozytisch<br />
Prg.: Histologisch benigne, aber je nach Lage <strong>in</strong>operabel.<br />
Anaplastisches Ependymom<br />
Myxopapilläres Ependymom<br />
Lok.: Häufig am Filum term<strong>in</strong>ale.<br />
Subependymom<br />
Tumoren des Plexus choroideus<br />
Plexuspapillom<br />
240
Plexuskarz<strong>in</strong>om<br />
Gliale Tumoren unbekannter Herkunft<br />
Astroblastom<br />
Gliomatosis cerebri<br />
Chordoidgliom des 3. Ventrikels<br />
Neuronale und gemischt neuronal-gliale Tumoren<br />
Gangliozytom<br />
Dysplastisches Gangliozytom des Kle<strong>in</strong>hirns<br />
Desmoplastisches <strong>in</strong>fantiles Astrozytom/Gangliogliom<br />
Dysembryoplastischer neuroepithelialer Tumor<br />
Gangliogliom<br />
Anaplastisches Gangliogliom<br />
Zentrales Neurozytom<br />
Zerebelläres Liponeurozytom<br />
Paragangliom des Filum term<strong>in</strong>ale<br />
Neuroblastische Tumoren<br />
Olfaktorius-Neuroblastom<br />
Olfaktorius-Neuroepitheliom<br />
Sympathisches Neuroblastom<br />
Phäochromozytom<br />
Tumor der chromaff<strong>in</strong>en Zellen des Nebennierenmarks<br />
Gehäuft bei Neurofibromatose<br />
Kl<strong>in</strong>ik: Katecholam<strong>in</strong>exzess (DD.: Extraadrenales Paragangliom)<br />
D.: Messung von Vanil<strong>in</strong>mandelsäure im 24h-Ur<strong>in</strong>, Sonographie<br />
241
Adrenales Phäochromozytom,<br />
durch e<strong>in</strong>e fibröse Kapsel von der<br />
NNR scharf abgegrenzt,<br />
Adrenalektomiepräparat, H&E.<br />
Paragangliom (Phäochromozytom).<br />
Idem, stärker vergrößert.<br />
Tumoren des P<strong>in</strong>ealis (Parenchym)<br />
P<strong>in</strong>eozytom<br />
P<strong>in</strong>eoblastom<br />
Intermediär differenzierter P<strong>in</strong>ealistumor<br />
Embryonale Tumoren<br />
Medulloepitheliom<br />
Ependymoblastom<br />
Medulloblastom<br />
medulloblastoma<br />
Ep.: V.a Kle<strong>in</strong>k<strong>in</strong>der<br />
Lok.: Kle<strong>in</strong>hirnwurm, axial.<br />
242<br />
Idem, stark vergrößert.<br />
Mikro: Knotig, zellreich, viele Mitosen. Primitive, kle<strong>in</strong>e, runde, blaue Zellen.<br />
Makro: Mittel<strong>in</strong>iennah, bunte Schnittfläche.<br />
Subtypen:
• Desmoplastisches Medulloblastom<br />
• Großzelliges Medulloblastom<br />
• Medullomyoblastom<br />
• Melanotisches Medulloblastom<br />
Kompl.: Kerzenwachsartige Abtropfmetastasen z.B. an der Cauda equ<strong>in</strong>a.<br />
Prg.: Früher letal, heute deutlich bessere Prognose (Polychemotherapie).<br />
Medulloblastom am Kle<strong>in</strong>hirnwurm bei e<strong>in</strong>em Erwachsenen,<br />
H&E.<br />
243<br />
Idem.<br />
Supratentorielle primitive neuroektodermale Tumoren (PNET)<br />
Zu den supratentoriellen PNET gehören das Neuroblastom und das Ganglioneuroblastom<br />
Neuroblastom<br />
Sympathischer neuroektodermaler Tumor<br />
Ep.: 80 % treten vor dem 5. Lebensjahr auf.<br />
Lok.: Nebenierenmark, Grenzstrang<br />
Makro: Expansiv, abgekapselt<br />
Mikro: Differenzierte Ganglienzellen, neoplastische Schwannzellen<br />
Ganglioneurom (Unterform des Neuroblastoms?) aus der Pharynxh<strong>in</strong>terwand, H&E.<br />
Ganglioneuroblastom<br />
Mikro: Alle ganglialen Übergangsformen
Atypischer teratoider/rhabdoider Tumor<br />
Tumoren der peripheren Nerven<br />
Schwannzelltumoren<br />
Syn.: Schwannom, Neur<strong>in</strong>om<br />
Tumor der Schwannzellen (periphere Markscheidenglia)<br />
Mikro: Kerne länglich ausgezogen<br />
• Antoni-A-Muster: <strong>in</strong> länglichen Zügen angeordnet (fischzugartig, Lattenzaunmuster)<br />
• Antoni-B-Muster: aufgelockerter, myxoider, weniger Zellen<br />
Subtypen:<br />
• Zellulär<br />
• Plexiform<br />
• Melanotisch<br />
Makro: Fischfleischartig, weich, blass<br />
Peripheres Schwannom, Antoni<br />
A, H&E.<br />
Idem.<br />
Idem, stärker vergrößert.<br />
Idem, stärker vergrößert.<br />
244<br />
Subkutanes Schwannom,<br />
Antoni B, H&E.<br />
Idem, S-100-Immunfärbung.
SF: Akustikusneur<strong>in</strong>om<br />
Neurofibrom<br />
Benigne Tumoren peripherer Per<strong>in</strong>euralzellen<br />
• Sporadisch<br />
• Neurofibromatose Typ 1 (Morbus VON RECKLINGHAUSEN) (erblich)<br />
o Cafe-au-lait-Flecken<br />
o Multiple sich mit dem Alter entwickelnde periphere Neurofibrome<br />
• Neurofibromatose Typ 2 (erblich)<br />
o Zentrale Neurofibrome, z.B. beidseitiges Akustikusneurofibrom, Men<strong>in</strong>geome<br />
(Merke: MISM - Multiple <strong>in</strong>trakranielle Schwannome und Men<strong>in</strong>geome).<br />
Subtyp:<br />
• Plexiformes Neurofibrom<br />
Siehe auch unter Phakomatosen<br />
Kutanes Neurofibrom, Biopsie, H&E.<br />
Per<strong>in</strong>euriome<br />
• Intranneurales Per<strong>in</strong>euriom<br />
• Weichteil-Per<strong>in</strong>euriom<br />
Kutanes Neurofibrom, Biopsie, stärker vergrößert<br />
Maligne periphere Nervenscheiden-Tumoren (MPNST)<br />
• Epitheloides MPNST<br />
• MPNST mit divergierender mesenchymaler und/oder epithelialer Differenzierung<br />
• Melanotisches MPNST<br />
• Melanotisch psammomatöses MPNST<br />
Tumoren der Men<strong>in</strong>gen<br />
Men<strong>in</strong>gotheliale Tumoren (Men<strong>in</strong>geome)<br />
245
Mikro: Klassisch Zwiebelschalenkonfigurationen = konzentrische Schichtungsfiguren,<br />
Verkalkungen (Psammom-Körperchen), uniformes Zellbild.<br />
Makro: Gut abgegrenzter, an der Dura haftender Tumor.<br />
WHO-Grad<strong>in</strong>g:<br />
• °I: Gut differenziertes Men<strong>in</strong>geom<br />
• °II: Transitionales/<strong>in</strong>termediäres Men<strong>in</strong>geom<br />
• °III: Anaplastisches Men<strong>in</strong>geom<br />
Subtypen:<br />
• Men<strong>in</strong>gothelial<br />
• Fibrös (fibroplastisch)<br />
• Transitional (gemischt)<br />
• Psammomatös<br />
• Angiomatös<br />
• Mikrozystisch<br />
• Sekretorisch<br />
• Lymphoplasmazyten-reich<br />
• Metaplastisch<br />
• Klarzellig<br />
• Chordoid<br />
• Atypisch (WHO °II)<br />
• Papillär<br />
• Rhabdoid<br />
• Anaplastisch (WHO °III)<br />
Prg.: Je nach Grad<strong>in</strong>g und Lokalisation (problematisch: Tuberkulum sellae, Clivus, lateraler<br />
Keilbe<strong>in</strong>flügel)<br />
Men<strong>in</strong>geom, Transitional-Typ,<br />
H&E.<br />
Idem, stärker vergrößert.<br />
246<br />
Idem, stark vergrößert.
Idem, Immunfärbung auf EMA.<br />
Mesenchymale, nicht-men<strong>in</strong>gotheliale Tumoren<br />
• Lipom<br />
• Angiolipom<br />
• Hibernom<br />
• Liposarkom (<strong>in</strong>trakraniell)<br />
• Solitärer fibröser Tumor<br />
• Fibrosarkom<br />
• Malignes fibröses Histiozytom<br />
• Leiomyom<br />
• Leiomyosarkom<br />
• Rhabdomyom<br />
• Rhabdomyosarkom<br />
• Chondrom<br />
• Chondrosarkom<br />
• Osteom<br />
• Osteosarkom<br />
• Osteochondrom<br />
• Hämangiom<br />
• Epitheloides Hämangioendotheliom<br />
• Hämangioperizytom<br />
• Angiosarkom<br />
• Kaposi-Sarkom<br />
Primäre melanozytäre Läsionen<br />
• Diffuse Melanozytose<br />
• Melanozytom<br />
• Maligne Melanome<br />
• Men<strong>in</strong>geale Melanomatose<br />
Tumoren unklarer Histogenese<br />
• Hämangioblastome<br />
Kapilläres Hämangioblastom<br />
Syn.: LINDAU-Tumor<br />
Ät.: VON-HIPPEL-LINDAU-Syndrom (s.o.)<br />
Mikro: Kapillarreich, plasmatische helle Zellen.<br />
DD: Klarzelliges Nierenzellkarz<strong>in</strong>om<br />
Lymphome und hämatopoetische Neoplasien<br />
247
• Maligne Lymphome<br />
• Plasmozytom<br />
• Granulozytisches Sarkom<br />
B-Zell-Lymphom des ZNS, stereotaktische Biopsie, H&E.<br />
Keimzelltumoren<br />
Germ<strong>in</strong>om<br />
Suprasellärer P<strong>in</strong>ealistumor<br />
Verh.: Hochmaligne, früher immer letal<br />
248<br />
Idem, stärker vergrößert.<br />
Germ<strong>in</strong>ome/Sem<strong>in</strong>ome kommen entlang der embryonalen Keimzellanlagen vor: P<strong>in</strong>ealis<br />
(Epiphyse), h<strong>in</strong>teres Mediast<strong>in</strong>um, retroperitoneal, Keimdrüsen<br />
Kl<strong>in</strong>ik.: Evtl. Kopfschmerzen, Diabetes <strong>in</strong>sipidus<br />
Embryonales Karz<strong>in</strong>om<br />
Dottersacktumor<br />
Chorionkarz<strong>in</strong>om<br />
Teratom<br />
Subtypen:<br />
• Reifes Teratom<br />
• Unreifes Teratom<br />
• Teratom mit maligner Transformation<br />
Gemischte Keimzelltumoren<br />
Tumoren der Sellaregion
Kraniopharyngeom<br />
Ep.: Vorwiegend K<strong>in</strong>der<br />
Ursprung: Plattenepithelreste der Rathke-Tasche (Embryologische E<strong>in</strong>stülpung des<br />
embryonalen Vorderdarms als Anlage der Adenohypophyse).<br />
Makro: Zystischer Tumor mit masch<strong>in</strong>enölartiger Flüssigkeit <strong>in</strong> den Zysten.<br />
Mikro: Benigne basaloide Zellen, fibröses Material, u.U. Tumorzapfen im benachbarten<br />
Hirngewebe, Gliose mit reaktiven Rosenthalfasern im Nervengewebe.<br />
Subtypen:<br />
• Adamant<strong>in</strong>omatös<br />
• Papillär<br />
Granularzelltumor<br />
Metastatische Tumoren<br />
Ursprung:<br />
• Bronchialkarz<strong>in</strong>om (50 %)<br />
• Mammakarz<strong>in</strong>om (15 - 20 %)<br />
• Melanom/gastro<strong>in</strong>test<strong>in</strong>al/urogenital (5 - 10 %)<br />
Mikro/Makro: „Karz<strong>in</strong>omnarbe“, oft subkortikal an der R<strong>in</strong>den-Mark-Grenze, ggf.<br />
Men<strong>in</strong>geosis carc<strong>in</strong>omatosa, Histologie entsprechend dem Ursprungsgewebe.<br />
Noch e<strong>in</strong>zuordnen:<br />
Ret<strong>in</strong>oblastom<br />
Tumor der Ret<strong>in</strong>a<br />
Ät.: Sporadisch oder erblich (e<strong>in</strong> rb-Gen heterozygot defekt), bei der erblichen Form oft<br />
junges Alter, beide Augen, multilokal.<br />
Mikro: Chromat<strong>in</strong>reiche, polymorphe Kerne, Rosettenformationen.<br />
Optikusgliom<br />
Formen:<br />
• Pilozytisches Astrozytom<br />
• Neurofibromatose<br />
249
Mikro: Rosenthalfasern (nicht-reaktiv)<br />
Literatur<br />
• World Health Organisation Classification of Tumours - Pathology & Genetics -<br />
Tumours of the Nervous System. IARCPress.<br />
10.3 Wirbelsäule und Myelon<br />
Bandscheibenvorfall<br />
Lok.: Meist L4/L5, seltener zervikal. Austritt nach medial, mediolateral oder lateral.<br />
Sta<strong>die</strong>n:<br />
<strong>1.</strong> Protrusion<br />
2. Vorfall<br />
3. Sequester<br />
Kl<strong>in</strong>ik: Schmerzen (Ischialgie), Paresen, Sensibilitätsstörungen und Reflexausfall, evtl. auch<br />
Blasen- und Mastdarmstörungen entsprechend der betroffenen Dermatome und<br />
komprimierten Strukturen (Myelon, Wurzelkompression).<br />
Spondylolisthesis<br />
Syn.: Spondylolisthese, Wirbelgleiten<br />
Sta<strong>die</strong>n nach Meyerd<strong>in</strong>g:<br />
• °I: Versatz der Wirbelkörper zue<strong>in</strong>ander um weniger als 25 % der Wirbelkörpertiefe<br />
• °II: Versatz um 25 – 50 %<br />
• °III: Versatz um 50 – 75 %<br />
• °IV: Versatz um mehr als 75 %. Der vollständiger Kontaktverlust heißt<br />
Spondyloptose.<br />
Kl<strong>in</strong>ik: Spondylarthrose, Schmerzen, neurologische Ausfälle<br />
Morbus BECHTEREW (Spondylitis ankylosans)<br />
Erkrankung des rheumatischen Formenkreises mit vorwiegendem Befall der achsennahen<br />
Gelenke.<br />
Ep.: Erstmanifestation meist im jungen Erwachsenenalter.<br />
Ät.: Autoaggressiv, assoziiert mit HLA-B27.<br />
250
Kl<strong>in</strong>ik: Sacroileitis, Entzündung der kle<strong>in</strong>en Wirbelgelenke mit Bildung von<br />
Syndesmophyten, <strong>die</strong> benachbarte Wirbel überbrücken und zur Versteifung der Wirbelsäule<br />
(Rö: klassisch Bambusstab-Wirbelsäule) mit Brusthyperkyphose führen. Auch Schulter- und<br />
Hüftgelenke können betroffen se<strong>in</strong>.<br />
DD.: Psoriasis arthropathica, andere Ursachen von Rückenschmerzen.<br />
10.4 Peripheres Nervensystem<br />
Traumatische Nervenläsionen<br />
Durchtrennung e<strong>in</strong>es peripheren Nerven -> Wallersche Degeneration des distalen Axons -><br />
Erholung des proximal gelegenen Neurons -> Auswachsen e<strong>in</strong>es neuen Axons <strong>in</strong> <strong>die</strong><br />
Peripherie entlang der stehengebliebenen Markscheiden. Bei korrekt adaptierten Nervenenden<br />
oder Suralis-Nerven<strong>in</strong>terponat f<strong>in</strong>den <strong>die</strong> Axone wieder zu ihrem ursprünglichen<br />
Innervationsgebiet. Anderenfalls wachsen sie ziellos <strong>in</strong>s B<strong>in</strong>degewebe aus und bilden e<strong>in</strong><br />
Neurom.<br />
Nervenkompressionssyndrome<br />
• Thoracic-outlet-Syndrom<br />
• N. suprascapularis<br />
• N. radialis - Hiatus n. radialis-Syndrom, Sup<strong>in</strong>ator-Logen-Syndrom (Interosseus<br />
posterior-Syndrom), Cheiralgia paraesthestica (Ramus superficialis n. radialis).<br />
• N. medianus - Karpaltunnel-Syndrom (CTS), Interosseus anterior-Syndrom, Pronator<br />
teres-Syndrom.<br />
• N. ulnaris - Sulcus ulnaris-Syndrom, Loge de Guyon-Syndrom<br />
• N. cutaneus femoris lateralis - Meralgia paraesthetica<br />
• N. ischiadicus - Piriformis-Syndrom<br />
• N. peronaeus - Kompression am Fibulaköpfchen, anteriores Tarsaltunnelsyndrom<br />
• N. tibialis - Kompression im Bereich des Kniegelenks, (Posteriores)<br />
Tarsaltunnelsyndrom, Morton-Metatarsalgie<br />
Karpaltunnel-Syndrom (CTS)<br />
Ät.: Idiopathisch, Trauma, Diabetes mellitus, Hämodialyse, chronische Polyarthritis,<br />
Schwangerschaft, Myxödem, Akromegalie, Gicht, Ganglien, Zysten, Tendovag<strong>in</strong>itis<br />
stenosans de Querva<strong>in</strong>, Dupuytren-Kontraktur, akzessorische Muskeln, persistierende A.<br />
mediana.<br />
Neuropathien<br />
Ätiologie:<br />
• Hereditär: CHARCOT-MARIE-TOOTH-Erkrankung (CMT, herrditäre motorischsensible<br />
Neuropathien (HMSN)), hereditäre Neuropathie mit Neigung zu<br />
251
Druckläsionen (HNPP), hereditäre sensorisch-autonome Neuropathie (HSAN),<br />
Lipidosen, primäre Amyloidose, Porphyrie.<br />
• Metabolisch: Diabetes, Hypothyreose, Urämie, Hypovitam<strong>in</strong>ose (B1, B6, B12, Folat)<br />
• Toxisch: Alkohol, Medikamente (Zytostatika, Streptomyc<strong>in</strong>), Schwermetalle,<br />
Lösungsmittel<br />
• Vaskulitis: Panarteriitis nodosa, i.R.v. Autoimmunerkrankungen<br />
• Immunpathologisch: Neuralgische Schulteramyotrophie, GUILLAIN-BARRÉ-Syndrom,<br />
chronisch <strong>in</strong>flammatorische demyel<strong>in</strong>isierende Polyneuropathie (CIDP), i.R. e<strong>in</strong>er<br />
monoklonalen Gammopathie unbestimmter Signifikanz (MGUS), Plasmozytom,<br />
Morbus WALDENSTRÖM, Kryoglobul<strong>in</strong>ämie, multifokale motorische Neuropathie<br />
(MMN).<br />
• Paraneoplastisch<br />
• Infektiös: Borreliose (Men<strong>in</strong>gopolyradikuloneuritis GARIN-BUJADOUX-<br />
BANNWARTH), Diphtherie, Poliomyelitis, Lepra, HSV, CMV, VZV.<br />
Lokalisation der Schädigung:<br />
• Markscheiden: Demyel<strong>in</strong>isierung (ENG: Verbreiterung, reduzierte NLG) - GUILLAIN-<br />
BARRÉ-Syndrom<br />
• Axon: Axonopathie (ENG: Abnahme der Amplitude) - Alkohol, Lösungsmittel,<br />
Chemotherapeutika, Diabetes mellitus<br />
• (Neuron: Neuronopathie - gehört streng genommen zum ZNS)<br />
Betroffene Qualitäten:<br />
• Motorisch - Atrophie, Paresen, Faszikulationen<br />
• Sensibel - Parästhesien, Hypästhesien<br />
• Autonom - Störung der Blasen- oder Mastdarmfunktion, erektile Dysfunktion,<br />
trophische Störungen<br />
Verteilungsmuster:<br />
• Klassisch distal-symmetrisch (Handschuh-, sockenförmig), vorwiegend sensibel - Bei<br />
Diabetes mellitus, Chemotherapie.<br />
• Schwerpunktverteilung - Distal-symmetrisch plus leichtere asymetrische proximale<br />
Defizite - Bei immunvermittelten Neuropathien und diabetischer Amyotrophie<br />
(Plexusneuropathie).<br />
• Proximal-distal-symmetrisch - Proximale und distale symmetrische Ausfälle - Bei<br />
GUILLAIN-BARRÉ-Syndrom, proximaler Radikuloneuropathie,<br />
Motoneuronerkrankungen.<br />
• Mononeuritis multiplex - Mehrere isolierte E<strong>in</strong>zelnerven betroffen - Bei Vaskulitis<br />
Polyneuropathie bei Diabetes mellitus<br />
Klassischerweise distal-symmetrisch und betont sensibel (sockenförmig).<br />
Weitere Manifestationen:<br />
• Mononeuropathie: Radikulopathie, Bauchwandparesen (akut, e<strong>in</strong>seitig und<br />
schmerzhaft), Hirnnervenläsion (z.B. Abduzensparese).<br />
252
• Diabetische Amyotrophie (akute, schmerzhafte Plexusläsion, meist des Plexus<br />
lumbalis mit komb<strong>in</strong>ierter Hüftbeuger- und Quadrizepsschwäche).<br />
Kompl.: Durch <strong>die</strong> Gefühlsstörung <strong>in</strong> den Füßen werden kle<strong>in</strong>e Verletzungen,<br />
Nagel<strong>in</strong>fektionen oder Druckbelastungen (nicht-angepasstes Schuhwerk) häufig zu spät<br />
bemerkt. In Komb<strong>in</strong>ation mit der meist gleichzeitig bestehenden Mikro- und<br />
Makroangiopathie drohen Drucknekrosen (Mal perforans), schlecht heilende Wunden und<br />
schwere Infektionen.<br />
GUILLAIN-BARRÉ-Syndrom<br />
Syn.: Akute <strong>in</strong>flammatorische demyel<strong>in</strong>isierende Polyneuropathie (AIDP)<br />
Ep.: Inzidenz 1-2/100.000/a<br />
Ät.: Para<strong>in</strong>fektiös autoimmunologisch<br />
Auslöser: 2/3 viral, bakterielle Infektionen v.a. Campylobacter jejuni<br />
Liquor: Zytoalbum<strong>in</strong>äre Dissoziation, d.h. Zellzahl normal und Eiweiß erhöht (-><br />
Schrankenstörung).<br />
Kl<strong>in</strong>ik: Akute, distal-symmetrisch beg<strong>in</strong>nende und rasch aufsteigende Sensibilitätstörungen,<br />
Lähmungen (e<strong>in</strong>schließlich Hirnnerven, evtl. auch Atemmuskulatur und autonome Nerven)<br />
und teilweise heftige v.a. nächtliche radikuläre Rückenschmerzen.<br />
Kompl.: Atemlähmung, Komplikationen durch Immobilisierung (Thrombose, Pneumonie,<br />
Dekubitus,...)<br />
Prg.: Letalität früher 13 %, heute < 3 %. In 70 % komplette Remission.<br />
Borreliose<br />
Typisch: Polyradikulitis (Men<strong>in</strong>gopolyradikuloneuritis GARIN-BUJADOUX-BANNWARTH).<br />
Borrelien können allerd<strong>in</strong>gs auch alle anderen Teile des Nervensystems befallen.<br />
Näheres siehe unter Mikrobielle Hauterkrankungen.<br />
Tumoren des peripheren Nervensystems<br />
Siehe im Kapitel Tumoren des Nervensystems.<br />
10.5 Muskel<br />
Grundlagen<br />
Muskuläre Schäden können auf 3 Ebenen verursacht se<strong>in</strong>:<br />
253
• Neuron -> Neurogene Muskelatrophie<br />
• Neuromuskuläre Synapse -> Myasthene Syndrome<br />
• Muskel -> Myopathie<br />
Entsprechend des unterschiedlichen Pathomechanismus lassen sich <strong>in</strong> der Histologie des<br />
Skelettmuskels neurogene von myopathischen Schäden unterscheiden.<br />
Histologie des Muskels bei Neuropathie: Elongierte atrophische Fasern,<br />
Fasertypengruppierung, feldförmig gruppierte Atrophie (entspr. je e<strong>in</strong>er motorischen E<strong>in</strong>heit).<br />
Histologie des Muskels bei Myopathie: Dissem<strong>in</strong>ierte Degeneration der Myozyten, zentrale<br />
Zellkerne, pathologische Kalibervariation, Zunahme von Fett- und B<strong>in</strong>degewebe,<br />
Spaltbildung.<br />
Neurogene Muskelatrophie<br />
• Sp<strong>in</strong>ale Muskelatrophie - Untergang der α-Motoneurone.<br />
• Hereditäre spastische Paraparese (HSP) - Untergang des <strong>1.</strong> Neurons.<br />
• Amyotrophe Lateralsklerose (ALS) - Untergang der α-Motoneurone (2. Neuron) und<br />
der Pyramidenzellen (<strong>1.</strong> Neuron), Auftreten im Erwachsenenalter.<br />
Myasthene Syndrome<br />
Myasthenia gravis<br />
Ep.: Prävalenz: 10/100.000, Inzidenz: 0,3-0,4/100.000/a.<br />
Ät.: Polyklonale Autoantikörper gegen <strong>die</strong> α-Untere<strong>in</strong>heit nikot<strong>in</strong>erger ACh-Rezeptoren vom<br />
Muskeltyp (> 90 %) oder gegen MuskR (10 %). (MuskR ist e<strong>in</strong>e muskelspezifische<br />
Rezeptortyros<strong>in</strong>k<strong>in</strong>ase, <strong>die</strong> für das Cluster<strong>in</strong>g der ACh-Rezeptoren zuständig ist.)<br />
Ät. und Pg. der Autoantikörperbildung:<br />
• Primäre Autoimmunerkrankung - Ät./Pg.: Im Thymus f<strong>in</strong>den sich deplazierte ACh-<br />
Rezeptor-tragende Myoidzellen und ebenfalls deplazierte Keimzentren, also B-Zellen<br />
(lymphofollikuläre Hyperplasie) -> Antikörper<strong>in</strong>duktion gegen ACh-Rezeptor. Ep.:<br />
Bevorzugt junge Frauen, Assoziation mit HLA A1, B8, D33 und anderen<br />
Autoimmunerkrankungen wie Hashimoto-Thyreoiditis, Lupus erythematodes,<br />
rheumatoide Arthritis und rheumatischer Endokarditis.<br />
• Paraneoplastisches Syndrom - Ät./Pg.: Epithelialer Thymustumor mit Expression<br />
ACh-Rezeptor-ähnlicher Oberflächenmoleküle -> Antikörper gegen ACh-R-<br />
Antikörper. Ep.: Bevorzugt ältere Männer, HLA DR2.<br />
Pg.: Anti-Nikot<strong>in</strong>rezeptor-Antikörper, anti-MuskR-Antikörper<br />
• -> Abdeckung der ACh-B<strong>in</strong>dungstasche<br />
• -> Kreuzvernetzung der Rezeptoren -> Internalisierung und Abbau<br />
• -> Komplementaktivierung<br />
254
Kl<strong>in</strong>ik: Betroffen s<strong>in</strong>d vorwiegend Augen (Doppelbilder, Ptose, Abduktionsdefizit), Gesicht<br />
(Facies myopathica), Kaumuskeln und Oropharynx (Kauschwäche). Am restlichen Körper ist<br />
<strong>die</strong> Muskelschwäche proximal betont und betrifft <strong>die</strong> Arme stärker als <strong>die</strong> Be<strong>in</strong>e. Myasthene<br />
Krise: Näselende Dysarthrie, Schluckstörungen, Atemschwäche.<br />
SF.: Transiente neonatale Myasthenie - Betrifft 10 - 20 % der Neugeborenen von Müttern<br />
mit Myasthenie. Ät.: Diaplazentar erworbene Antikörper.<br />
Webl<strong>in</strong>k: OMIM - Myasthenia gravis<br />
Kongenitale Myasthenie<br />
Genetisch, sehr selten.<br />
LAMBERT-EATON-Syndrom (LEMS)<br />
Ät.: Autoantikörper gegen präsynaptische Ca 2+ -Kanäle. In 60 % paraneoplastisch<br />
(kle<strong>in</strong>zelliges Bronchialkarz<strong>in</strong>om), 40 % idiopathisch.<br />
EM.: Verlust der Doppelreihen (Typ. Anordnung der Ca 2+ -Kanäle), Rarifizierung.<br />
Kl<strong>in</strong>ik: Be<strong>in</strong>betontes myasthenes Syndrom (Treppensteigen!), autonom-antichol<strong>in</strong>erge<br />
Störungen.<br />
Myopathie<br />
Myotone Muskeldystrophie (Morbus CURSCHMANN-STEINERT)<br />
Ep.: 5-10/100.000 (häufigste Muskelerkrankung im Erwachsenenalter)<br />
Ät.: Instabile Expansion e<strong>in</strong>es CTG-Tr<strong>in</strong>ukleotid-Repeats <strong>in</strong> der 3' nicht-translatierten Region<br />
des Myoton<strong>in</strong>-Prote<strong>in</strong>-K<strong>in</strong>ase DMPK-Gens auf dem langen Arm von Chromosom 19 -><br />
Generalisierter Membrandefekt mit erhöhter Natrium- und reduzierter Chloridleitfähigkeit.<br />
Genetik: Autosomal-dom<strong>in</strong>ant mit hoher Penetranz, Repeat-Verlängerung v.a. bei maternaler<br />
Transmission. Antizipation.<br />
Repeat-Muster:<br />
• Normalbevölkerung: 4 - 30 CTGs<br />
• „Prämutation“: 50 - 200 Tripletts, ke<strong>in</strong>e oder nur milde kl<strong>in</strong>ische Symptome.<br />
• Manifestation: > 200 CTGs<br />
• Kongenitale Form: > 1000 Tripletts im mutierten DMPK-Allel.<br />
Mikro: Myopathisch.<br />
Kl<strong>in</strong>ik: Progressive Myotonie, distal-extensorenbetont sowie facial (Facies myotonica). Evtl.<br />
auch Cataracta myotonica, Herzrhythmusstörungen, endokr<strong>in</strong>e Störungen (Hodenatrophie,<br />
ovarielle Dysfunktion, Thyreose), geistige Retar<strong>die</strong>rung, Beteiligung der glatten Muskulatur<br />
des Verdauungstrakts.<br />
255
Formen: Kongenital - klassisch - milde.<br />
Webl<strong>in</strong>k: OMIM - Dystrophia myotonica<br />
Muskeldystrophie DUCHENNE (DMD)<br />
Ep.: 1:3500 Jungen. Beg<strong>in</strong>n vor dem 5. Lebensjahr.<br />
Ät.: Mutation im Dystroph<strong>in</strong>-Gen (Expression <strong>in</strong> Herz, Hirn, Muskel), 2/3 der Fälle Deletion.<br />
Ke<strong>in</strong> brauchbares Genprodukt.<br />
Genetik: X-chromosomal-rezessiv. 50-60 % de novo, 30 % ererbt von der Mutter, 10 %<br />
Keimzellmosaik.<br />
Kl<strong>in</strong>ik: Proximale Muskelschwäche, <strong>in</strong>itial besonders der unteren Extremität. Aufstehen aus<br />
der Hocke nur möglich mit auf den Oberschenkeln aufgestützten Händen (GOWER-Zeichen,<br />
Schwäche der glutealen Muskulatur). Progre<strong>die</strong>nter Muskelschwund ab Kle<strong>in</strong>k<strong>in</strong>dalter,<br />
Gangunsicherheit, Muskelschwäche, „Gnomenwaden“ (Pseudohypertrophie), Serum-CK<br />
stark erhöht (>10x), Kontrakturen, gelegentlich geistige Retar<strong>die</strong>rung.<br />
Mikro: Myopathisch. Fehlender Dystroph<strong>in</strong>-Nachweis.<br />
Prg.: Meist vor dem 13. Lebensjahr Rollstuhlpflichtigkeit und letale kardiorespiratorische<br />
Insuffizienz vor dem 20. Lebensjahr.<br />
Histopathologie der DMD.<br />
Webl<strong>in</strong>k: OMIM - Duchenne muscular dystrophy<br />
Muskeldystrophie BECKER-KIENER (BMD)<br />
Ep.: Seltener als DMD.<br />
Ät.: Mutation im Dystroph<strong>in</strong>-Gen (Expression <strong>in</strong> Herz, Hirn, Muskel), verändertes<br />
Genprodukt mit Restfunktion.<br />
Genetik: X-chromosomal-rezessiv.<br />
Kl<strong>in</strong>ik: Progre<strong>die</strong>nte Muskelschwäche, Verlauf langsamer und milder als bei DMD<br />
Webl<strong>in</strong>k: OMIM - Becker muscular dystrophy<br />
Gliedergürteldystrophie<br />
256
limb-girdle muscular dystrophy (LGMD)<br />
Ep.: Prävalenz: 0,5-7/100.000<br />
Ät.: Heterogen. Ursachen können se<strong>in</strong> Defekte von Sarkoglycanen, Calpa<strong>in</strong>-3, Myotil<strong>in</strong>,<br />
Lam<strong>in</strong> A/C, Dysferl<strong>in</strong>, Caveol<strong>in</strong>-3, Telethon<strong>in</strong>, Fukut<strong>in</strong>- „related“- Prote<strong>in</strong> oder Tit<strong>in</strong>.<br />
Genetik: Heterogen, häufig autosomal-rezessiv, aber auch autosomal-dom<strong>in</strong>ant.<br />
Mikro: Myopathisch. Spezialfärbungen entsprechend der Ursache.<br />
Kl<strong>in</strong>ik: Heterogenes Krankheitsbild mit variablem Beg<strong>in</strong>n. Proximal betonte<br />
Muskelschwäche, meist des Beckengürtels, seltener des Schultergürtels (10 %). Kontrakturen,<br />
Kardiomyopathie.<br />
E<strong>in</strong>klappen<br />
E<strong>in</strong>teilung der Gliedergürteldystrophien nach Mortier ix<br />
Typ Genort Betroffenes Manifestations-<br />
Erbgang<br />
Genprodukt alter (Jahre)<br />
LGMD<br />
1A<br />
LGMD<br />
1B<br />
LGMD<br />
1C<br />
LGMD<br />
1D<br />
LGMD<br />
1E<br />
LGMD<br />
1F<br />
LGMD<br />
1G<br />
LGMD<br />
2A<br />
5q22q34<br />
Myotil<strong>in</strong><br />
aut.dom.<br />
1q11-21 Lam<strong>in</strong> A/C aut.dom.<br />
3p25 Caveol<strong>in</strong>-3<br />
6q23<br />
7q<br />
7q32.1-<br />
32.2<br />
4q21<br />
15q15.1-<br />
2<strong>1.</strong>1<br />
nicht<br />
bekannt<br />
nicht<br />
bekannt<br />
nicht<br />
bekannt<br />
nicht<br />
bekannt<br />
aut.dom. <br />
aut.dom.<br />
18-35<br />
4-30<br />
2-20-70<br />
? 10-30<br />
aut.dom. <br />
aut.dom.<br />
20-25, selten<br />
unter 20<br />
unter 1-58<br />
30-47<br />
Calpa<strong>in</strong>-3 aut.-rez. 3-10-30<br />
257<br />
Leitsymptome Prognose<br />
Schwäche hüftnaher<br />
Rollstuhlabhängigkeit<br />
Be<strong>in</strong>muskeln, Jahre später s<strong>in</strong>d<br />
etwa 20 Jahre nach<br />
Armmuskeln betroffen;<br />
Beg<strong>in</strong>n, meist<br />
Schwäche von Gesichts- und<br />
normale<br />
Schlundmuskeln bei 20 %,<br />
Lebenserwartung.<br />
Dysarthrie bei 25 %.<br />
Schwächen <strong>in</strong> Hüft- und<br />
hüftnahen<br />
Oberschenkelmuskeln, <strong>in</strong> zwei<br />
Drittel der Fälle<br />
Reizüberleitungsstörungen des<br />
Herzen und evtl. dilatative<br />
Kardiomyopathie.<br />
Stammnahe Muskelschwäche,<br />
Wadenkrämpfe,<br />
Wadenpseudohypertrophie.<br />
Herzrhythmusstörungen und<br />
Kardiomyopathie, später<br />
zusätzliche stammnahe<br />
Muskelschwächen.<br />
Hüftnahe<br />
Be<strong>in</strong>muskelschwäche<br />
Beckengürtel-,<br />
Schultergürtelmuskelschwäche<br />
Beckengürtel-,<br />
Schultergürtelmuskelschwäche<br />
Schwäche der Hüft- und<br />
Oberschenkelmuskeln, auch<br />
Rumpfmuskulatur betroffen,<br />
Schultermuskulatur oft 2-5<br />
Lebenslange<br />
Gehfähigkeit, jedoch<br />
Risiko des plötzlichen<br />
Herztods um 50-60<br />
Jahre.<br />
Wahrsche<strong>in</strong>lich<br />
lebenslange<br />
Gehfähigkeit und<br />
normale<br />
Lebenserwartung.<br />
Plötzlicher Tod durch<br />
AV-Block,<br />
ventrikuläre<br />
Tachykar<strong>die</strong> oder<br />
Kardiomyopathie<br />
möglich.<br />
Rascher oder<br />
langsamer Verlauf,<br />
entsprechend Tod um<br />
20. Lebensjahr
LGMD<br />
2B<br />
LGMD<br />
2C<br />
LGMD<br />
2D<br />
LGMD<br />
2E<br />
LGMD<br />
2F<br />
LGMD<br />
2G<br />
LGMD<br />
2H<br />
LGMD<br />
2I<br />
2p13 Dysferl<strong>in</strong> aut.-rez. 13-22-35<br />
13q12<br />
17q12q21<br />
4q12<br />
5q33q34 <br />
7q11q12 <br />
9q31q34<br />
19q13.3<br />
γ-<br />
Sarkoglykan<br />
α-<br />
Sarkoglykan<br />
β-<br />
Sarkoglykan<br />
δ-<br />
Sarkoglykan<br />
aut.-rez. 3-12<br />
aut.-rez. 1-16, später<br />
aut.-rez. 3-12<br />
aut.-rez. 4-10<br />
Telethon<strong>in</strong> aut.-rez. 9-15<br />
Vermutlich<br />
E3-<br />
Ubiquit<strong>in</strong>-<br />
Ligase<br />
Fukut<strong>in</strong>-<br />
„related“-<br />
Prote<strong>in</strong><br />
aut.-rez. <strong>1.</strong>-3. Dekade<br />
aut.-rez. <strong>1.</strong>-4- Dekade<br />
258<br />
Jahre später, häufig auch<br />
Kontrakturen im Bereich der<br />
Wirbelsäule, Fußgelenke,<br />
Ellenbogen und Hände.<br />
Schwäche vor allem der<br />
h<strong>in</strong>teren Hüft- und hüftnahen<br />
Oberschenkelmuskeln, 25 %<br />
Wadenpseudohypertrophie, 2-<br />
10 Jahre später<br />
Schultermuskelschwäche.<br />
Muskelschwäche im<br />
Beckengürtel früher als im<br />
Schultergürtel, frühe<br />
Wadenpseudohypertrophie,<br />
später möglicherweise<br />
Gesichtsmuskeln betroffen.<br />
Zunehmende<br />
Muskelschwächen im<br />
Beckengürtel und<br />
Oberschenkel mit verspäteten<br />
Gehbeg<strong>in</strong>n oder unsicherem<br />
Gang ähnlich wie bei<br />
Muskeldystrophie Typ<br />
Duchenne.<br />
Beckengürtel eher betroffen<br />
als Schultergürtel,<br />
Wadenpseudohypertrophie<br />
Zunehmende<br />
Muskelschwächen im<br />
Beckengürtel und<br />
Oberschenkel mit verspäteten<br />
Gehbeg<strong>in</strong>n oder unsicherem<br />
Gang ähnlich wie bei<br />
Muskeldystrophie Typ<br />
Duchenne, Gesichtsmuskeln<br />
möglicherweise betroffen,<br />
Wadenhypertrophie.<br />
Neben Hüft- und<br />
Oberschenkelmuskelschwäche<br />
auch Unterschenkelmuskeln<br />
und Arm/Schultermuskeln<br />
betroffen.<br />
Beckengürtel eher betroffen<br />
als Schultergürtel,<br />
möglicherweise Nacken- oder<br />
Rückenschmerzen.<br />
Zunächst Schwäche der Hüft-<br />
und Oberschenkelmuskeln,<br />
später der Schulter- und<br />
Oberarmmuskeln,<br />
Wadenpseudohypertrophie,<br />
möglich, sonst <strong>in</strong> der<br />
8. Lebensdekade,<br />
früher Beg<strong>in</strong>n<br />
bedeutet nicht<br />
automatisch rasches<br />
Fortschreiten.<br />
Rascher oder<br />
langsamer Verlauf, <strong>in</strong><br />
etwa 30 %<br />
Gehfähigkeit bis 26-<br />
54 Jahren, sonst bis 8.<br />
Dekade.<br />
Gehfähigkeit <strong>in</strong> 25 %<br />
10-15 Jahre, 50 % 15-<br />
20 Jahre, 25 % über<br />
20 Jahre, Tod im<br />
zweiten<br />
Lebensjahrzehnt<br />
möglich.<br />
Rascher oder<br />
langsamer Verlauf,<br />
Gehfähigkeit bis 16-<br />
30 Jahre oder später,<br />
vorzeitiger Tod bei<br />
raschem Verlauf<br />
möglich.<br />
Rascher oder<br />
langsamer Verlauf,<br />
Gehfähigkeit 9-14<br />
Jahre oder bis 38<br />
Jahre, Tod im 2.-3.<br />
Lebensjahrzehnt<br />
möglich.<br />
Rasches Fortschreiten<br />
mit Gehfähigkeit 9-16<br />
Jahre, Tod am Ende<br />
des ersten oder im<br />
zweiten<br />
Lebensjahrzehnt<br />
möglich.<br />
Lange Gehfähigkeit<br />
bis 18-25 Jahre nach<br />
Beg<strong>in</strong>n.<br />
Gehschwierigkeiten<br />
mit 37-46 Jahren,<br />
Rollstuhlabhängigkeit<br />
im siebten<br />
Lebensjahrzehnt.<br />
Sehr<br />
unterschiedlicher<br />
Verlauf, Gehfähigkeit<br />
meist bis 30 Jahre.
LGMD<br />
2J<br />
8q24 Tit<strong>in</strong> aut.-rez. <strong>1.</strong>-3. Dekade<br />
Fazioskapulohumerale Dystrophie<br />
Genetik: Autosomal-dom<strong>in</strong>ant (4q35).<br />
Mikro: Myopathisch<br />
259<br />
Muskelschmerzen bei<br />
Belastung, Muskelfaserzerfall<br />
(Rhabdomyolyse).<br />
Muskelschwäche und –<br />
atrophie der Hüft- und<br />
hüftnahen<br />
Oberschenkelmuskeln.<br />
Gehverlust im 3.-5.<br />
Lebensjahrzehnt.<br />
Kl<strong>in</strong>ik: Variabler Beg<strong>in</strong>n. Proximaler Schwerpunkt bevorzugt im Bereich von Gesicht,<br />
Schultern und Oberarm, evtl. auch des Oberschenkels. Hypertrophie des M. orbicularis oris,<br />
evtl. Hörstörungen.<br />
Prg.: Sehr variabler Verlauf. Evtl. Verlust der Gehfähigkeit oder respiratorische Insuffizienz.<br />
Webl<strong>in</strong>k: OMIM - Facioscapulohumeral muscular dystrophy<br />
Hereditäre metabolische Myopathie<br />
Energiedeckung des Skelettmuskels unter Belastung <strong>in</strong> folgender Reihenfolge: 1) ATP 2)<br />
Creat<strong>in</strong>phosphat 3) Glucose 4) Fettsäuren.<br />
Kl<strong>in</strong>ische Unterscheidung zweier großer Gruppen:<br />
• Störungen der Glycogenolyse (GSD II, III, V), der Glycolyse und der Gluconeogenese<br />
- Beschwerden <strong>in</strong> der Anfangsphase muskulärer Belastung, Besserung bei Fortsetzung<br />
(„second w<strong>in</strong>d“).<br />
• Defekte der Fettsäureoxidation - Beschwerden nach längerer Belastung.<br />
Glykogenosen<br />
Morbus POMPE (Glykogenose Typ II)<br />
Ät.: Das Fehlen der lysosomalen sauren α-1,4-Glucosidase (saure Maltase) führt zur<br />
Speicherung von Glykogen <strong>in</strong> Herz, Muskel, Hirn, Blutzellen und Zunge (<strong>die</strong> Niere ist frei).<br />
Genetik: Als Ursache können verschiedene Mutationen mit unterschiedlicher enzymatischer<br />
Restaktivität vorliegen, daraus resultieren verschiedene Manifestationsalter (früh<strong>in</strong>fantil,<br />
spät<strong>in</strong>fantil, juvenil, adult).<br />
Kl<strong>in</strong>ik: Im Vordergrund stehen e<strong>in</strong>e ausgeprägte Muskelhypotonie und hypertrophische<br />
Kardiomyopathie, schwere Atemnot und kardiorespiratorische Störungen. Die früh<strong>in</strong>fantile<br />
Form führt zum floppy <strong>in</strong>fant mit Tr<strong>in</strong>kschwäche. Wichtig: Seit 2006 Enzymersatztherapie<br />
möglich!<br />
Webl<strong>in</strong>k: OMIM - Glycogen storage disease II
Morbus CORI (Glykogenose III)<br />
Ät.: Defekt der Amylo-1,6-Glucosidase.<br />
Kl<strong>in</strong>ik: Hepatosplenomegalie, Muskelhypotonie, Hypoglykämie<br />
Webl<strong>in</strong>k: OMIM - Glycogen storage disease III<br />
Morbus MC ARDLE (Glykogenose Typ V)<br />
Ät.: Defekt der Glycogen-Phosphorylase (Phosphorylase a).<br />
Webl<strong>in</strong>k: OMIM - Glycogen storage disease type V<br />
Myositis<br />
Myositiden (Myositis, Dermatomyositis, Polymyositis)<br />
Ät.: Mikroorganismen, autoimmunologisch (idiopathisch oder i.R. e<strong>in</strong>es paraneoplastischen<br />
Syndroms)<br />
Histo: Perimysium verbreitert und fibrosiert, benachbart atrophe Muskelfasern.<br />
DD: Vaskultis<br />
1<strong>1.</strong> Bewegungsapparat<br />
1<strong>1.</strong>1 Gelenke<br />
Arthrose<br />
Degenerative Gelenkerkrankung<br />
Ät.: Mechanische Alteration (bes. bei Fehlbelastung wie Be<strong>in</strong>verkürzung, Übergewicht),<br />
Trauma, Infekte, kristall<strong>in</strong>e Ablagerungen (Gicht, Chondrokalz<strong>in</strong>ose)<br />
Lok.: Bes. Knie, Hüftgelenk<br />
Mikro: Fibrilläre Degeneration -> Asbestfasern (Proteoglykanverlust, demaskierte<br />
Kollagenfasern), Brutkapseln (Pseudoregenerate, reaktive Vermehrung von Knorpelzellen),<br />
Knorpelfissuren, Fibr<strong>in</strong> (Exsudat, sekundäre entzündliche Veränderungen).<br />
Makro: Regenerate, Knochenglatze (fehlender Knorpel), Knochendefekte,<br />
Deckplattene<strong>in</strong>brüche, Geröllzysten, Exophyten (Knorpel-Knochen-Regenerate an den<br />
weniger belasteten Stellen der Gelenkfläche), Gelenkversteifung (Ankylose).<br />
260
Arthrosis deformans<br />
Syn.: Arthritis deformans, Arthropathia deformans, Osteoarthrosis deformans<br />
chronische, degenerative Erkrankung der Gelenke<br />
Pathogenese: Synthesestörung der organischen Matrix (Proteoglykane, Kollagen) des<br />
Gelenkknorpels -> ger<strong>in</strong>gere Permeabilität -> Unterversorgung und Absterben der<br />
Chondrozyten -> Knorpeldegeneration<br />
Sta<strong>die</strong>n:<br />
• I: Präarthrose - Gelenk<strong>in</strong>kongruenz, ke<strong>in</strong>e Beschwerden<br />
• II: Latente Arthrose - Arthrose kl<strong>in</strong>isch oder röntgenologisch nachweisbar<br />
• III: Aktivierte Arthrose - Beschwerden durch Kapselentzündung bei E<strong>in</strong>wirkung<br />
weiterer Faktoren (Übergewicht, Sport, Stoffwechselstörungen)<br />
• IV: Manifester Gelenkschaden<br />
Lok.: Hüfte, Kniegelenk, F<strong>in</strong>ger, Schultergelenk<br />
Mikro (Stadium IV): Subchondrale Sklerosierung (Kompensationmechanismus),<br />
Geröllzysten, Knochenerosion, Osteophyten, Gelenkspaltverschmälerung.<br />
Labor: CRP negativ, RF negativ<br />
Primäre Osteoarthrose bei e<strong>in</strong>er<br />
älteren Patient<strong>in</strong>, starke<br />
Vergrößerung, H&E.<br />
Idem.<br />
261<br />
Idem.
Idem.<br />
Arthritis<br />
Idem.<br />
Entzündliche Gelenkerkrankung<br />
Rheumatische Erkrankungen<br />
Entzündliche immunpathologische Gelenkerkrankungen<br />
Rheuma von griech. Fluß, wegen des fließenden Schmerzcharakters<br />
Akutes rheumatisches Fieber<br />
Ep.: Hauptsächlich K<strong>in</strong>der und Jugendliche, hauptsächlich <strong>in</strong> Entwicklungsländern<br />
Ät.: Infektallergische Immunkomplex-Synovialitis. Auftreten 2-3 Wochen nach Infekt mit βhämolysierenden<br />
A-Streptokokken wie Streptococcus pyogenes (Ang<strong>in</strong>a tonsillaris).<br />
Pg.: Kreuzreaktivität (-> molekulares Mimikry) zwischen bakteriellem M-Prote<strong>in</strong> und<br />
sarkolemmalen Antigenen (Tropomys<strong>in</strong>, Myos<strong>in</strong>) -> autoimmunologische Reaktionen,<br />
zirkulierende Immunkomplexe.<br />
Makro: Befall großer Gelenke, meist monoartikulär, evtl. alternierend. Kle<strong>in</strong>e milimetergroße<br />
Granulome.<br />
Weitere Manifestationen: Immunkomplex-Glomerulonephritis, rheumatische Karditis,<br />
Erythema marg<strong>in</strong>atum, Chorea m<strong>in</strong>or.<br />
Prg.: Ke<strong>in</strong>e Spätschäden am Gelenk, aber Klappenfehler<br />
Kl<strong>in</strong>ik: Allgeme<strong>in</strong>symptome, hohes Fieber, Labor: Leukozytose, BSG-Beschleunigung, hohes<br />
CRP, Anstieg des Antistreptolys<strong>in</strong>-Titers (ASL)<br />
Chronische Polyarthritis (CP)<br />
262
Chronische autoimmunologisch-entzündliche Systemerkrankung mit schubweisem Verlauf<br />
Syn.: Rheumatoide Arthritis (RA)<br />
Ep.: Frauen 4 - 5 mal häufiger betroffen, Beg<strong>in</strong>n im mittleren Lebensalter<br />
Ät.: Primär chronischer autoimmunologischer Prozess, assoziiert mit HLA-DR4<br />
Mikro: Destruktion vom Gelenk (Pannus) und vom Knochen (subchondral) her, Pannus:<br />
• Synovialitis, Verdickung der Synovia, proliferierende Synovialiszotten<br />
• Bursitis, Tendovag<strong>in</strong>itis<br />
• CD4-Zellen, B-Zellen, Lymphfollikel<br />
• B<strong>in</strong>degewebsvermehrung, Gefäßproliferation, Fibrose, Wucherung<br />
• Destruktion von Gelenk und Knochen<br />
Makro: Schwellung, Verkrümmung, Versteifung v.a. kle<strong>in</strong>er peripherer Gelenke wie CMC-,<br />
MCP- und PIP-Gelenke. B<strong>in</strong>degewebige, dann knöcherne Überbrückung des Gelenkspaltes<br />
(Ankylose), Ulnardeviation, Schwanenhals- und Knopflochdeformitäten.<br />
Weitere Manifestationen: Baker-Zyste, Karpaltunnel-Syndrom (CTS), subkutane<br />
Rheumaknoten<br />
Rheumaknoten Mikro: Fibr<strong>in</strong>oide Nekrose, Randsaum aus<br />
Epitheloidzellen/Histiozyten, pallisadenartig, verbreiterte Reteleisten der Haut, ke<strong>in</strong>e<br />
mehrkernigen Riesenzellen.<br />
Rheumaknoten Makro: Knötchen an mechanisch belasteten Stellen (Unterarm,<br />
H<strong>in</strong>terkopf)<br />
Kl<strong>in</strong>ik: Morgensteifigkeit kle<strong>in</strong>er peripherer Gelenke, m<strong>in</strong>destens 3 versch. Gelenke an Hand<br />
und Fuß betroffen, Rheumafaktoren im Blut<br />
Verlauf: chronisch, schubweise<br />
SF:<br />
• Felty-Syndrom - schwere Verlaufsform im Erwachsenenalter mit<br />
Hepatosplenomegalie, Lymphknotenschwellung, Granulozytopenie<br />
• Morbus Still - systemische juvenile chronische Arthritis mit Fieber, Polyarthritis,<br />
Exanthemen, Polyserositis, Hepatosplenomegalie, evtl. Lymphknotenschwellung,<br />
Anämie, Leukozytose<br />
263
Chronische Synovitis des<br />
Kniegelenks bei CP, H&E.<br />
Morbus BECHTEREW<br />
Syn.: Ankylosierende Spondylarthritis<br />
Gehört zu den seronegativen Spondylathritiden<br />
Ep.: Männer im mittleren Alter<br />
Ät.: Assoziiert mit HLA-B27 (90 %)<br />
Idem. Idem.<br />
Makro: Befall v.a. der achsennahen Gelenke (Ileosakralgelenke, kle<strong>in</strong>e Wirbelsäulengelenke),<br />
fixierte Kyphose<br />
Rö: Bambusstab-Wirbelsäule (im Verlauf)<br />
Kl<strong>in</strong>ik: Nächtliche Rückenschmerzen<br />
Kristallarthropathien<br />
Gicht<br />
Ät.: Renale Harnsäureausscheidungsstörungen, Harnsäureüberproduktion (Tumorlyse-<br />
Syndrom, Hämolyse)<br />
RF: Erbliche Disposition, Alkohol, pur<strong>in</strong>reiche Kost, Übergewicht<br />
Pathogenese: Harnsäurespiegel über dem Löslichkeitsprodukt -> Ausfällung von Natriumurat<br />
-> Entzündungsreaktion<br />
Mikro: Harnsäurekristalllücken im formal<strong>in</strong>fixierten Präparat (wasserlöslich). In der<br />
Doppelbrechung bunte Kristalle (adler-, engelförmig) im alkoholfixierten Gewebe.<br />
Fremdkörperreaktion (Granulozyten, Fremdkörper-Riesenzellen).<br />
Makro: Gichttophus (Ohr, Großzehengrundgelenk = Podagra), Gelenkdestruktion<br />
Chondrokalz<strong>in</strong>ose<br />
Syn.: Kalkgicht, Pseudogicht<br />
a) Kalziumhydroxilapatit-Chondrokalz<strong>in</strong>ose<br />
Ep.: Mittleres Alter<br />
Ät.: Mechanische Beanspruchung, Mikrotraumen, Degeneration (Sekretär<strong>in</strong>, Arbeiter)<br />
Lok.: An großen Gelenken, dabei ist eher das Weichgewebe als das Gelenk selbst betroffen,<br />
z.B. <strong>die</strong> Rotatorenmanschette (Tend<strong>in</strong>osus calcarea).<br />
264
Mikro: Nicht polarisierend, konzentrische Kalkablagerungen, Entzündung, Histiozyten,<br />
Makrophagen.<br />
Evtl. E<strong>in</strong>bruch <strong>in</strong>s Gelenk und Resorption<br />
b) Kalziumpyrophosphat-Chondrokalz<strong>in</strong>ose<br />
Ep.: Männer > Frauen<br />
Lok.: Oberfläche des Gelenkknorpels, z.B. an den Menisken<br />
Ät.: Stoffwechselstörungen (Diabetes mellitus, M. Wilson, Hämochromatose), chronischtraumatisch<br />
Mikro: Doppelbrechend<br />
Pigmentierte villonoduläre Synovialitis<br />
Ät.: Unbekannt<br />
Makro: Rostbraune Eisenablagerungen, proliferativ, primär nicht neoplastisch, oft lokalisiert,<br />
e<strong>in</strong> Gelenkbereich, Gelenkdestruktion.<br />
DD: Blutergelenk (früher) - dissem<strong>in</strong>iert<br />
Blutergelenk<br />
Ät.: Rezidivierende Gelenkblutungen (Hämarthros) bei Haemophilie (früher häufig)<br />
Path.: Rez. Blutung -> Reaktive Arthritis und Organisation (Granulationsgewebe,<br />
Kapillare<strong>in</strong>sprossung) -> Schwere Gelenkdestruktion<br />
Makro: dissem<strong>in</strong>iert, multipler Gelenkbefall<br />
1<strong>1.</strong>2 Knochen<br />
Der Knochen<br />
Physiologie:<br />
• Organischer Anteil: Kollagen I, Osteopont<strong>in</strong>, -calz<strong>in</strong>, -nekt<strong>in</strong>; M<strong>in</strong>eralischer Anteil:<br />
Calziumhydroxilapatit<br />
• Spongiosa (Schwamm) <strong>in</strong>nen - Compacta/Corticalis außen<br />
• ständiger Umbau durch Osteoblasten und Osteoklasten<br />
• Knochenentstehung enchondral (über Knorpel) oder desmal (direkt aus B<strong>in</strong>degewebe)<br />
265
Osteogenesis imperfecta<br />
Syn.: „Glasknochenkrankheit“<br />
Ep.: 1:15.000 bis 1:20.000<br />
Genetik: Die meisten Formen s<strong>in</strong>d autosomal-dom<strong>in</strong>ant vererbt, meist Neumutation.<br />
Pathogenese: In 85 - 90 % der Fälle Störung der Kollagensynthese durch Mutationen <strong>in</strong> den<br />
Kollagen-Genen COL1A1 (17q), COL1A2 (7q). In e<strong>in</strong>er seltenen Variante der letalen Form<br />
mit autosomal-rezessivem Erbgang konnten Mutationen im „cartilage associated prote<strong>in</strong>“<br />
(CRTAP), das für <strong>die</strong> posttranslationale Prolyl-3-Hydroxylierung des Kollagens zuständig ist,<br />
als Ursache identifiziert werden. x<br />
Kl<strong>in</strong>ik: Multiple Frakturen ("Glasknochenkrankheit"), blaue Skleren, mit oder ohne<br />
Dent<strong>in</strong>ogenesis imperfecta.<br />
Typ I (Osteogenesis imperfecta tarda, Typ Lobste<strong>in</strong>)<br />
Häufigste Form<br />
Kl<strong>in</strong>ik: U.U. milder Verlauf. Variable Frakturrate im K<strong>in</strong>desalter, mit der Pubertät abnehmend<br />
(DD: K<strong>in</strong>desmißhandlung!). Regelrechte Knochenheilung -> normale Endgröße, ke<strong>in</strong>e<br />
Deformierung, <strong>in</strong> 30-50% Entwicklung e<strong>in</strong>er Innenohr- oder Mittelohrhörstörung.<br />
Untergruppe A mit, B ohne Dent<strong>in</strong>ogenesis imperfecta (grau-bläuliche Zahnverfärbung,<br />
Schmelzabsplitterungen, deformierte Zahnwurzeln).<br />
Typ II (Osteogenesis imperfecta congenita)<br />
Schwerste Form<br />
Genetik: autosomal-dom<strong>in</strong>ant (Typ III auch autosomal rezessiv), meist Neumutation<br />
Makro: Proportionierter Kle<strong>in</strong>wuchs, dreieckförmiges Gesicht, dünne blaue Skleren, weicher<br />
Kautschuk-/Papierschädel. Die Extremitäten s<strong>in</strong>d verkürzt, Faltenbildung der Haut, multiple<br />
<strong>in</strong>trauter<strong>in</strong> entstandende Frakturen bes. der langen Röhrenknochen (Rö: Zieharmonika-<br />
Knochen) und Rippen (Serienfrakturen, wulstartige Auftreibung der Bruchstellen wegen<br />
überschießender Kallusbildung (Kollagen III)). Die Haut ist verdünnt, rissig, <strong>in</strong>stabil.<br />
Mikro: Osteoid verm<strong>in</strong>dert, Haut verdünnt (Kollagengehalt verm<strong>in</strong>dert).<br />
Prg.: frühletal, Hirnblutungen unter natürlicher Geburt<br />
Typ III (Osteogenesis imperfecta congenita, Typ Vrolik)<br />
Schwere Form<br />
Genetik: autosomal-dom<strong>in</strong>ant (auch autosomal-rezessiv), meist Neumutation<br />
Kl<strong>in</strong>ik: Schwere Ausprägung, multiple Frakturen. Fast alle K<strong>in</strong>der überleben das<br />
Säugl<strong>in</strong>gsalter, Lebenserwartung z.T. e<strong>in</strong>geschränkt. Im Verlauf schwere<br />
266
Knochenverformungen, Kle<strong>in</strong>wuchs, starke Verkrümmungen der Wirbelsäule (-> restriktive<br />
Ventilationsstörungen), <strong>die</strong> Skleren s<strong>in</strong>d u.U. unauffällig.<br />
Typ IV: Kl<strong>in</strong>ik: Variabler Verlauf, M<strong>in</strong>derwuchs, weiß bis blass-blaue Skleren, mäßige<br />
Frakturen, progressive Extremitätenverformungen, führt oft zur Rollstuhlpflichtigkeit.<br />
Unterform B mit Dent<strong>in</strong>ogenesis imperfecta.<br />
Typ V: Kl<strong>in</strong>ik: Hypertrophe Kallusbildung nach Brüchen, Verkalkung der Syndesmosen<br />
(Membranae <strong>in</strong>terosseae antebrachii et cruris) und metaphysären Bänder. Die Skleren s<strong>in</strong>d<br />
unauffällig, ke<strong>in</strong>e Dent<strong>in</strong>ogenesis imperfecta.<br />
Typ VI: Kl<strong>in</strong>ik: Störung der Knochenm<strong>in</strong>eralisation mit Wirbel-Kompressionsfrakturen und<br />
Extremitätendeformierung. Das Vomer kann defekt se<strong>in</strong>. Die Skleren s<strong>in</strong>d unauffällig, ke<strong>in</strong>e<br />
Dent<strong>in</strong>ogenesis imperfecta, <strong>die</strong> alkalische Phosphastase (AP) ist erhöht.<br />
Typ VII: Genetik: autosomal-rezessiv. Kl<strong>in</strong>ik: Coxa vara, Extremitätenverkürzung<br />
Webl<strong>in</strong>k: Schweizerische Vere<strong>in</strong>igung Osteogenesis Imperfecta (SVOI)<br />
Marmorknochenkrankheit<br />
Syn.: Osteopetrose, Morbus ALBERS-SCHÖNBERG<br />
Ep.: Selten<br />
Ät.: Überschießende Knochenbildung, Enzymdefekt der Osteoklasten<br />
Makro: Knochenmark spärlich, vom Knochen verdrängt. Extramedulläre Blutbildung <strong>in</strong><br />
Leber, Milz (Hepatosplenomegalie), Lymphknoten. Kompakt durchbauter, <strong>in</strong>stabiler<br />
Faserknochen (ke<strong>in</strong> Umbau zu lamellärem Knochen). Massive Frakturen.<br />
Mikro: Inkompetente Osteoklasten, fehlende Resorptionslakunen.<br />
Osteoporose<br />
Ät.:<br />
• Primär: Alters<strong>in</strong>volution (Involution + Inaktivität + verm<strong>in</strong>derte Prote<strong>in</strong>synthese),<br />
Abfall der Sexualhormonspiegel, Calzium- und Vitam<strong>in</strong>-D-Mangel<br />
• Sekundär: Immobilisierung, Morbus Cush<strong>in</strong>g, Hypogonadismus, Diabetes mellitus,<br />
Medikamente (Antikonvulsiva, Kortikoide), Alkohol, Hyperthyreose,<br />
Hyperparathyreoidismus, chronische Darmerkrankungen, Malabsorption,<br />
Nierenerkrankungen, Z.n. Organtransplantation.<br />
Pg.: Parallele Verm<strong>in</strong>derung von Knochenm<strong>in</strong>eralisation und Grundsubstanz.<br />
Mikro: Verm<strong>in</strong>derte Knochendichte (Knochenmasse pro Volumene<strong>in</strong>heit), normale<br />
M<strong>in</strong>eralisierung, stummelförmige sklerosierte Knochenbälkchen.<br />
267
Makro: Erhaltene äußere Knochenstruktur. Im Wirbelkörper Rarifizierung der<br />
quervernetzenden und Sklerose der vertikalen Trabekel. Verbiegung der Wirbel,<br />
Deckplattene<strong>in</strong>brüche, Fischwirbel.<br />
SF: Kortikoid<strong>in</strong>duzierte Osteoporose<br />
Ät.: Kortisonlangzeittherapie bei chronischer Polyarthritis (früher, heute idR. Therapie mit<br />
Basistherapeutika wie MTX, Kortison nur noch im Schub oder sehr niedrig dosiert als<br />
Begleitmedikation) und Transplantation.<br />
Mikro: Ke<strong>in</strong>e Sklerose, rarifizierte, dünne, girlandenartige Trabekel mit rauher Oberfläche<br />
(Osteoklastenklastenaktivität), e<strong>in</strong>kernige monohistiozytäre Zellen (Vorläufer der durch<br />
Verschmelzung entstehenden mehrkernigen Osteoklasten).<br />
SF: Juvenile Osteoporose<br />
Selten<br />
Kollagen-I-Mangel (fließender Übergang zur Osteogenesis imperfecta)<br />
Osteodystrophia fibrosa cystica generalisata<br />
Syn.: Morbus VON RECKLINGHAUSEN (gleiches Syn. wie NF1)<br />
Ät.: Primärer Hyperparathyreoidismus<br />
Lok.: Bes. lange Röhrenknochen, Becken, Wirbelsäule<br />
Pg.: Massive Resorption (osteopenische Erkrankung), führt zum histologischen Bild der<br />
dissezierenden Fibroosteoklasie<br />
Mikro: Dissezierende Fibroosteoklasie: Resorptionszonen mit Osteoklastenvermehrung und<br />
Tunnelierung der Knochenbälkchen, zusätzlich Endostfibrose, <strong>die</strong> auf <strong>die</strong> Markräume<br />
übergreifen kann.<br />
Makro: Herdförmige Läsionen, sog. "braune Tumore". Zystische mit Granulationsgewebe<br />
gefüllte Hohlräume.<br />
Rachitis<br />
Syn.: Englische Krankheit<br />
BC: 7-Dehydrocholesterol --Haut(UV-Licht/R<strong>in</strong>gsprengung)--> Cholecalziferol (Vitam<strong>in</strong> D3)<br />
--Leber--> 25-Hydroxicholecalziferol --Niere--> 1,25-Dihydroxicholecalziferol (D-Hormon,<br />
Calzitriol). Vitam<strong>in</strong> D3 wird auch aus der Nahrung aufgenommen.<br />
Ät.: Vitam<strong>in</strong>-D-Mangel bei K<strong>in</strong>dern<br />
Ep.: In entwickelten Ländern selten, früher bei K<strong>in</strong>dern im Bergbau<br />
268
Kl<strong>in</strong>ik:<br />
• Verm<strong>in</strong>derte Knorpelresorption (enchondrale Ossifikation) und fehlenden<br />
M<strong>in</strong>eralisierung des Osteoids <strong>in</strong> den Epiphysenfugen -> Ablagerung von<br />
osteochondroidem Material -> Auftreibung der Epiphysenfugen und<br />
Knorpelknochengrenzen der vorderen Thoraxwand ("rachitischer Rosenkranz")<br />
• Störung der desmalen Ossifikation -> Caput quadratum<br />
• Verbiegung der langen Röhrenknochen -> rachitischer Zwergwuchs<br />
• Evtl. Entwicklung e<strong>in</strong>es Kartenherzbeckens bei der Frau -> Geburtsh<strong>in</strong>dernis<br />
Osteomalazie<br />
Ät.: Vitam<strong>in</strong>-D-Mangel beim Erwachsenen (UV-Mangel, Darm-, Nieren-,<br />
Lebererkrankungen).<br />
Pg.: Verm<strong>in</strong>derung der Knochenm<strong>in</strong>eralisation bei normaler Grundsubstanz.<br />
Mikro: Osteolytisch-sklerotische Umbauzonen (Looser-Milkman-Umbauzonen), breite<br />
unm<strong>in</strong>eralisierte Osteoidsäume an den Knochenbälkchen.<br />
Fibröse Dysplasie<br />
Syn.: JAFFE-LICHTENSTEIN-Syndrom, Osteodystrophia fibrosa unilateralis<br />
Meist e<strong>in</strong>seitige und lokalisierte Störung der Knochenentwicklung <strong>in</strong>folge fibröser Dysplasie<br />
mit Ersatz des Knochenmarks durch faserreiches B<strong>in</strong>degewebe<br />
Ät.: Defekt e<strong>in</strong>es G-Prote<strong>in</strong>s (meist als genetisches Mosaik)<br />
Lok.: Tibia, Fibula, prox. Femur, Humerus (Dia- und Metaphysen)<br />
Mikro: Zahlreich Fibroblasten/Faserstroma zwischen langen girlandenartigen<br />
Faserknochenbälkchen, Buchstabensuppe, ch<strong>in</strong>esische Buchstaben.<br />
Makro: Meist e<strong>in</strong>seitig und nur e<strong>in</strong>e Läsion (Mosaik). Verbiegung, zystische Auftreibung an<br />
Tibia, Fibula oder prox. Femur (Hirtenstab-Femur). Osteolytisch-sklerotische, weiche fibröse<br />
Masse (<strong>in</strong>suffizienter Faserknochen).<br />
Kl<strong>in</strong>ik: Spontanfrakturen, Knochenschmerzen<br />
Assoziert mit Mc Cune-Albright-Syndrom: Polyostotische Fibroplasie, Café-au-Lait-Flecken<br />
und endokr<strong>in</strong>e Überfunktion (Pubertas praecox).<br />
Morbus PAGET<br />
Syn.: Ostitis deformans<br />
Ep.: Alte Männer, um das 70. Lj<br />
Ät.: Slow-virus?<br />
269
Lok.: Schädel, Wirbelsäule, Becken, Femur, Tibia<br />
Path.: Knochenumsatz/Remodell<strong>in</strong>g (OB + OK) um Faktor 10 erhöht<br />
Symptome: Körpergröße nimmt ab, Kopfumfang nimmt zu, Kyphose, Arme sche<strong>in</strong>bar<br />
verlängert, Knochenschmerzen<br />
Mikro: Mosaik/Puzzlestruktur des Knochens, viele Kittl<strong>in</strong>ien, Riesenosteoklasten<br />
Makro: Die Kortikalis ist massiv verdickt, grobsträhniger Umbau. Wirbel quadratisch<br />
(Kastenwirbel), bimsste<strong>in</strong>artig porös. M<strong>in</strong>derwertiger Knochen, Knochenverbiegung,<br />
herdförmige Substanzverluste, Keilwirbel, Frakturen. Im Rö Schädel sieht man Spikulae.<br />
Kompl.: Pathologische Frakturen, <strong>in</strong> 5% nach 8-10 Jahren Übergang <strong>in</strong> e<strong>in</strong> Paget-Sarkom,<br />
Arthrose, Wurzelkompressionen, Schwerhörigkeit, Nierenste<strong>in</strong>e.<br />
Morbus SCHEUERMANN<br />
Syn.: Adoleszentenkyphose, juvenile Kyphose<br />
Pg.: Wachstumsstörung e<strong>in</strong>es Wirbelkörpers -> Deckplattene<strong>in</strong>bruch, Keilwirbel, Kyphose<br />
Aseptische Knochennekrosen<br />
Juvenile aseptische Knochennekrosen<br />
Morbus PERTHES<br />
Idiopathische Hüftkopfnekrose<br />
Ep.: 6. - 8. Lebensjahr, bevorzugt männlich<br />
Ät.: Durchblutungsstörung?<br />
Pg.: Knochenkern stirbt ab -> Knorpel/Hüftkopfkompression -> Deformierung -> Erholung,<br />
neuer Kopfkern, aber <strong>in</strong> Deformitätsstellung : Pathologische Kongruenz<br />
Folgen: Funktionsstörung, spät Arthrose, Schmerzen mit 50 bis 60 Jahren<br />
KÖHLER'sche Erkrankung<br />
Absterben des Knochenkerns<br />
KÖHLER I<br />
Os naviculare des Fußes betroffen, meist um das 14. Lebensjahr nach ausdauernder Belastung<br />
(Tanzen)<br />
KÖHLER II<br />
270
Idem, Os metatarsale II betroffen<br />
Osteochondrosis dissecans<br />
Gelenkflächennahe Knochennekrose -> E<strong>in</strong>dr<strong>in</strong>gen <strong>in</strong> den Gelenkspalt (Gelenkmaus) -><br />
Schmerzen, Arthrose<br />
Morbus KIENBÖCK<br />
Os-lunatum-Frakturen<br />
Morbus OSGOOD-SCHLATTER<br />
Adulte aseptische Knochennekrosen<br />
Ät.: Kortisontherapie, Alkoholismus, Taucher-Krankheit.<br />
Fibrodysplasia ossificans progressiva (FOP)<br />
Syn.: MÜNCHMEYER-Syndrom<br />
Die FOP ist e<strong>in</strong>e sehr seltene Erkrankung, <strong>die</strong> mit e<strong>in</strong>er zunehmenden Verknöcherung des<br />
Stütz- und B<strong>in</strong>degewebes e<strong>in</strong>hergeht.<br />
Ep.: Weltweit gibt es etwa 2.500 Patienten<br />
Ät.: Ursache ist meist e<strong>in</strong>e Punktmutation <strong>in</strong> Position 206 <strong>in</strong> e<strong>in</strong>em kurzen Gen auf<br />
Chromosom 2, das für den Activ<strong>in</strong> Receptor Type IA (ACVR1) ko<strong>die</strong>rt, e<strong>in</strong> Prote<strong>in</strong> aus 509<br />
Am<strong>in</strong>osäuren und e<strong>in</strong>es von drei bekannten BMP Typ I Rezeptoren. Der Ligand bone<br />
morphogenetic prote<strong>in</strong> (BMP) ist an der Knochenheilung beteiligt.<br />
Patho.: Die K<strong>in</strong>der s<strong>in</strong>d bis auf e<strong>in</strong>e verkürzte Großzehe bei der Geburt unauffällig. Bereits im<br />
Kle<strong>in</strong>k<strong>in</strong>dalter führt jede kle<strong>in</strong>e Traumatisierung (Injektionen, Stösse, Stürze) an der<br />
betroffenen Stelle zu e<strong>in</strong>er Umwandlung des B<strong>in</strong>degewebes <strong>in</strong> Knochen. Die Erkrankten<br />
bilden quasi e<strong>in</strong> zweites Skelett aus. E<strong>in</strong>e Entfernung des neugebildeten Knochens ist daher<br />
auch nicht möglich.<br />
Siehe auch:<br />
• Kaplan FS et al. “The Molecules of Immobility: Search<strong>in</strong>g for the Skeleton Key”.<br />
UPOJ, 11:59-66, 1998.<br />
• Unterbörsch H. “Fibrodysplasia ossificans progressiva: Mißbildungen der Großzehe<br />
als H<strong>in</strong>weis”. Deutsches Ärzteblatt, 26:A-1764 / B-1514 / C-1406, Jul 1996.<br />
271
↑ U. Schara, W. Mortier. “Neuromuskuläre Erkrankungen (NME). Teil 2:<br />
Muskeldystrophien (MD)”. Monatsschrift K<strong>in</strong>derheilkunde, 151:1321-1341, 2003.<br />
<strong>1.</strong> ↑ Barnes AM et al. “Deficiency of cartilage-associated prote<strong>in</strong> <strong>in</strong> recessive lethal<br />
osteogenesis imperfecta”. N Engl J Med, 355(26):2757-64, Dec 28 2006.<br />
1<strong>1.</strong>3 Knorpel-Knochen-Tumoren<br />
Osteom<br />
Benigne, ke<strong>in</strong> echter neoplastischer Tumor, entzündlich-reaktive Hyperostose.<br />
Osteoidosteom<br />
Ep.: Junge Männer, 2. Dekade<br />
Lok.: Achsenskelett, bes. Tibia, Femur<br />
Verhalten: Benigne, langsames Wachstum<br />
Mikro: Zahlreich undifferenzierte Osteoblasten, nicht-m<strong>in</strong>eralisiertes Osteoid, ggf. reaktive<br />
Riesenosteoklasten.<br />
Makro: Kle<strong>in</strong>er als 1,5 cm (wenn größer -> Osteoblastom)<br />
Rö.: Intra- oder subkorticale rundlich-ovale Aufhellung (Nidus = Nest) mit umgebender<br />
Sklerose.<br />
Kl<strong>in</strong>ik: Nächtliche Schmerzen, <strong>die</strong> gut auf ASS ansprechen<br />
Osteoblastom<br />
Idem, nur größer als 1,5cm. Scharf begrenzt, evtl. verkalkt. Benigne!<br />
Osteosarkom<br />
Ät.: Idiopathisch (K<strong>in</strong>der/Jugendliche), Morbus Paget (Alte), strahlen<strong>in</strong>duziert<br />
Ep.: 10.-25 Lj. (idiopathische Form)<br />
Lok.:<br />
• Jugendliche Form: epiphysennahe Metaphyse am distalen Femur oder proximaler<br />
Tibia<br />
• Morbus Paget: Unterkiefer<br />
• Strahlen<strong>in</strong>duziert: entspr. dem Ort der Bestrahlung<br />
272
Mikro: Sehr polymorphe, evtl. sp<strong>in</strong>delförmige Zellen, Osteoidsynthese.<br />
Makro: Ursprung <strong>in</strong> der epiphysennahen Metaphyse, evtl. sklerosierend, elfenbe<strong>in</strong>artig,<br />
osteolytisch.<br />
Rö.: Spikulae (Zeichen für malignen Prozess), Cottmann-Dreiecke (abgehobenes Periost),<br />
Mottenfraßartige Knochenarrosion, Verkalkungen.<br />
Subtypen:<br />
• Osteoblastisch - Maschendraht-Osteoid (chicken-wire)<br />
• Teleangiektatisch - sehr maligne, membranös-zystisch mit E<strong>in</strong>blutung, Rö:<br />
Seifenblasenmuster<br />
• Chondroblastisch<br />
• Fibroblastisch<br />
• Parosseal - distale Femurmetaphyse, 20.-50 Lj., hochdifferenziert, bessere Prognose<br />
(Resektion reicht)<br />
• Periosseal - oft chondroblastisch (knorpelig)<br />
DD: Heterotope Ossifikation, z.B. posttraumatische ossifizierende Myositis<br />
Eos<strong>in</strong>ophiles Knochengranulom<br />
E<strong>in</strong>e Form der Histiozytose X (Tumor der LANGERHANS-Zellen)<br />
Ansammlungen von teils mehrkernigen LANGERHANS-Zellen mit eos<strong>in</strong>ophilen Granulozyten<br />
u.a. im Knochen<br />
Ep.: Junge Erwachsene<br />
Kl<strong>in</strong>ik: Scharf begrenzte osteolytische Herde v.a. im Schädel, proximalen Femur, Becken,<br />
Wirbelsäule<br />
Prg.: Rückbildung spontan oder nach Curretage<br />
Eos<strong>in</strong>ophiles Knochengranulom des<br />
Kiefers, Knochenbiopsie, H&E.<br />
Idem.<br />
273<br />
Idem.
Idem.<br />
Knochenmetastasen<br />
Idem, S-100-Immunfärbung.<br />
Karz<strong>in</strong>ome der Mamma, Prostata (osteoblastisch), Niere (osteolytisch), Schilddrüse<br />
(follikuläres Schilddrüsencarz<strong>in</strong>om), Lunge<br />
Chondrom<br />
Ät.: Versprengte Knorpel<strong>in</strong>seln<br />
a) Enchondrom<br />
Lok.: Stammnah (u.U. Entartung) oder peripher (Entartung nur bei familiärgenetischer<br />
Belastung, z.B. Morbus Olier: multiple periphere Enchondrome, 30.-40 Lj.)<br />
Verh.: I.d.R. benigne, Entartung möglich<br />
Rö.: Fleckförmige Verkalkung spotty calcification<br />
b) Ecchondrom = cartilag<strong>in</strong>äre Exostose = Osteochondrom<br />
SF: Multiple familiäre Ecchondrome<br />
Chondromyxoidfibrom<br />
Lokal destruierend, selten metastasierend<br />
Chondroblastom<br />
Benigne!<br />
Mikro: Osteolytisch-sklerosierend, bösartiges Aussehen, Cave: Fehldiagnose<br />
Chondrosarkom<br />
Ep.: Breitere Altersverteilung (40.-60 Lj.)<br />
Lok.: Zentrales Achsenskelett, Becken, prox. Femur (maligner), selten Peripherie (benigner)<br />
274
Verh.: Langsam wachsend<br />
Mikro: Kernatypien, Entdifferenzierung möglich<br />
Makro: Weißliche bis blauweißliche, glasige, lobulierte, rundliche, knorpelartige Läsionen.<br />
Kortikalisarrosion.<br />
Kl<strong>in</strong>ik: Schmerzen, pathologische Fraktur<br />
Chondrosarkom der Brustwand,<br />
Resektat, H&E.<br />
Idem, stark vergrößert.<br />
Riesenzelltumor<br />
Idem.<br />
Idem, stärker vergrößert.<br />
Syn.: Osteoklastom (Gruppe der fibrohistiozytären Tumoren)<br />
Ep.: 20. - 30. Lj.<br />
Lok.: Epimetaphysär <strong>in</strong> Epiphysen, Röhrenknochen<br />
275<br />
Idem.<br />
Verh.: Meist benigne, evtl. maligne Entartung, 25% lokale Gefäß<strong>in</strong>vasion, z.T. rezidivierend.<br />
Mikro: Undifferenzierte mesenchymale Tumorzellen, reaktive Riesenzellen vom<br />
Osteoklastentyp (bis mehrere 100 Kerne), mononukleäre Histiozyten.<br />
Makro: Sp<strong>in</strong>deliger Tumor, zystisch aufgelockert, braune Blutungshöhlen, expansiv<br />
wachsend.<br />
Rö.: Expansive osteolytische Läsion <strong>in</strong> der Epimetaphyse, Sklerose, Cottmann-Dreiecke,<br />
Spiculae.<br />
DD: Aneurysmatische Knochenzyste
Lok.: Metaphyse langer Röhrenknochen, Wirbelkörper<br />
Mikro: Plumpe, undifferenzierte, sp<strong>in</strong>delige Stromazellen, mult<strong>in</strong>ukleäre Riesenzellen.<br />
Makro: Kavernöse blutgefüllte Knochenzysten.<br />
DD: Solitäre juvenile Knochenzyste<br />
EWING-Sarkom<br />
Ep.: K<strong>in</strong>der vom 4.-14 Lj.<br />
Lok.: Diaphyse langer Röhrenknochen<br />
Verh.: Rasches Wachstum<br />
Makro: Ke<strong>in</strong>e Osteolysen, zwiebelschalenartige, lamelläre Läsionen, Spikulae.<br />
Mikro: Kle<strong>in</strong>, blau, rundzellig, undifferenziert mesenchymal<br />
Kl<strong>in</strong>ik: Uncharakteristisch, im Zweifel röntgen!<br />
1<strong>1.</strong>4 Sehnenscheiden, Faszien und<br />
B<strong>in</strong>degewebe<br />
Riesenzelltumor der Sehnenscheide<br />
Primär benigne<br />
Lok.: Kle<strong>in</strong>e Hand- und Fußgelenke<br />
Riesenzelltumor der Sehnenscheide, F<strong>in</strong>ger, H&E.<br />
Fibromatosen<br />
DUPUYTREN-Kontraktur<br />
Syn.: Palmarfibromatose<br />
Mikro: Das Gewebe ist Fibroblasten- und -zytenreich, aber faserarm<br />
276
Makro: Die Palmaraponeurose ist derb verdickt<br />
Kl<strong>in</strong>ischer Aspekt e<strong>in</strong>er DUPUYTREN-Kontraktur am R<strong>in</strong>gf<strong>in</strong>ger.<br />
Morbus LEDDERHOSE<br />
Syn.: Plantarfibromatose<br />
Morph.: Wie DUPUYTREN, hier ist allerd<strong>in</strong>gs <strong>die</strong> Plantaraponeurose betroffen.<br />
Noduläre Fasziitis<br />
Es handelt sich vermutlich um e<strong>in</strong>e reaktive Fibroblastenproliferation.<br />
Ep.: Junge Erwachsene<br />
Lok.: Unterarm und Hand<br />
Mikro: Rasches destruktives Wachstum, Mitosen, sp<strong>in</strong>delige Fibroblasten<br />
DD: Fibrosarkom<br />
Noduläre Fasziitis, Unterarm, H&E.<br />
Morbus ORMOND<br />
Syn.: Idiopathische retroperitoneale Fibrose<br />
Ep.: 40. - 60. Lj., bevorzugt Männer<br />
idem, stärker vergrößert.<br />
277<br />
idem.<br />
Es handelt sich um e<strong>in</strong>en Entzündungsprozess mit Periaortitis und Bildung fibrotischer Platten<br />
im Retroperitonealraum.
Induratio penis plastica<br />
Syn.: PEYRONIE-Krankheit<br />
Fibromatose der Corpora cavernosa<br />
Nephrogenic Systemic Fibrosis or Nephrogenic Fibros<strong>in</strong>g<br />
Dermopathy (NSF/NFD)<br />
Systemische B<strong>in</strong>degewebserkrankung, Erstbeschreibung 1997<br />
Ät.: Unklar.<br />
RF.: Nieren<strong>in</strong>suffizienz + Gadol<strong>in</strong>ium-haltige MRT-Kontrastmittel!<br />
Kl<strong>in</strong>ik: Systemische B<strong>in</strong>degwebsvermehrung. Verdickung der Haut mit zunehmender<br />
Immobilisierung der Gelenke und Ausbildung von Kontrakturen. Befall <strong>in</strong>nerer Organe z.B.<br />
der Niere.<br />
Webl<strong>in</strong>ks:<br />
• . “Schwere Komplikationen durch Gadolimnium-haltige Kernsp<strong>in</strong>-Kontrastmittel”.<br />
Deutsches Ärzteblatt, 27. Dez 2006.<br />
• Aktueller Public Health Advisory<br />
• FDA-Informationen zu Gadol<strong>in</strong>ium-haltigen Kontrastmitteln<br />
• Homepage der <strong>in</strong>ternationalen Arbeitsgruppe zur Erkrankung<br />
Liposarkom<br />
Myxoides Liposarkom aus der<br />
Tiefe der Oberschenkel- weichteile,<br />
H&E.<br />
Idem, stärker vergrößert.<br />
278<br />
Idem.
Idem, stark vergrößert. Idem. Idem, Alcianblau-PAS.<br />
12. Dermatopathologie<br />
12.1 Haut – Allgeme<strong>in</strong>es, Ekzeme<br />
Dermatohistologische Grundbegriffe:<br />
• Orthokeratose - Regelrechte Verhornung.<br />
• Hyperkeratose - Verdickung des Stratum corneum (Hornschicht). Physiologisch:<br />
Schwiele.<br />
• Parakeratose - Unvollständige Differenzierung der Kerat<strong>in</strong>ozyten, Verschw<strong>in</strong>den des<br />
Stratum granulosum, persistierende (pyknotische) Zellkerne <strong>in</strong> den Hornschüppchen,<br />
Verhornungsstörungen.<br />
• Akanthose - Verdickung des Stratum sp<strong>in</strong>osum (Stachelzellschicht) durch erhöhte<br />
Proliferation oder verzögerte Differenzierung.<br />
Effloreszenzenlehre<br />
Primäre Effloreszenzen<br />
Auftreten auf der gesunden Haut.<br />
• Erythema - Lokalisierte Rötung (generalisierte Rötung: Erythrodermie)<br />
• Macula - Fleck<br />
• Papula - Papel<br />
• Urtica - Quaddel<br />
• Vesicula - Bläschen<br />
• Bulla - Blase<br />
• Pustula - Pustel<br />
• Nodulus - Knötchen<br />
• Nodus - Knoten<br />
• Cysta - Zyste<br />
Macula<br />
Fleck, im Hautniveau gelegen.<br />
• Rote Flecken<br />
o wegdrückbar<br />
� Erythem (lokale Hautrötung) durch Vasodilatation (Hyperämie)<br />
� Gefäßvermehrung, Teleangiektasien (Spider Naevi, Naevus flammeus)<br />
o nicht wegdrückbar - Extravasate<br />
� Purpura (z.B. bei Vasculitis, Thrombopenie)<br />
� Ecchymosen<br />
� Suffusion, Sugillation<br />
279
• Braune Flecken<br />
o Pigmentflecken (Melan<strong>in</strong>), z.B. Sommersprossen<br />
o Hämosider<strong>in</strong><br />
• Weiße Flecken<br />
o Depigmentierung, fehlendes Pignment, Bsp.: Vitiligo<br />
o Anämie<br />
o Gefäßspasmus<br />
o Pseudoleukoderm<br />
• Blaue Flecken<br />
o Zyanose<br />
o Hämatom<br />
o Melan<strong>in</strong> <strong>in</strong> der Lederhaut<br />
• Gelbe Flecken<br />
o Karot<strong>in</strong> (Vitam<strong>in</strong>präparate, Karotten)<br />
o Lipoide<br />
o Gallenfarbstoffe (Bilirub<strong>in</strong>)<br />
• Graue oder schwarze Flecken<br />
o Arsen, Silber, Quecksilber, Eisen, Stahl, Schwarzpulver, Schmutz, Kohle,<br />
Teer, Dithrancol<br />
• Verschiedenfarbige Flecken<br />
o Tätowierungspigment<br />
Urtica<br />
Etymol.: Urtica = Brennessel<br />
Pg.: Freisetzung von Histam<strong>in</strong> u.a. Mediatoren vorwiegend aus Mastzellen, ger<strong>in</strong>ger aus<br />
eos<strong>in</strong>ophilen oder basophilen Granulozyten. -> Permeabilitätserhöhung der Kapillaren -><br />
Ödem des Stratum papillare der Dermis.<br />
Morph.: Scharf begrenzt, weich, flüchtig (
Bsp.:<br />
Pustel<br />
• Herpes - Zytolytisch, gruppiert<br />
• Pemphigus vulgaris - Akantholytisch-<strong>in</strong>traepidermale, schlaffe Blasen<br />
• Pemphigoid - Epidermolytische, pralle Blasen<br />
Bläschen mit Eiter (Granulozyten). Steril oder <strong>in</strong>fektiös.<br />
Bsp.: Follikulitis barbae, Pustulosis generalisata (Sulfonamide, SF der Psoriasis).<br />
Papel<br />
Derbe knötchenartige Vorwölbung der Haut durch Vermehrung des Stratum granulosum.<br />
Bsp.:<br />
• Helle Papeln: Xanthelasmen, Xanthomatose.<br />
• Braune Papeln: Seborrhoische Keratosen, Naevuszellnaevus.<br />
• Blaue Papeln: Morbus bleu (pigmentierte tiefer gelegene Kerat<strong>in</strong>ozyten), Hämangiom,<br />
Angiom, Basaliom.<br />
Zysten<br />
Mit Epithel ausgekleidete weiche mucushaltige Hohlräume.<br />
Sekundäre Effloreszenzen<br />
Auftreten auf geschädigter Haut bzw. auf der Grundlage von Primäreffloreszenzen<br />
• Erosio - Erosion<br />
• Excoriatio - Exkoriation, Tiefe Abschürfung<br />
• Fissura - Fissur, Riss<br />
• Ulcus - Geschwür<br />
• Crusta - Kruste<br />
• Cicatrix - Narbe<br />
• Squama - Schuppe<br />
• Atrophie<br />
Erosion<br />
In der Epidermis gelegene oberflächliche Hautläsion, Restitutio ad <strong>in</strong>tegrum (ke<strong>in</strong>e<br />
Narbenbildung).<br />
Exkoriation<br />
Hautabschürfung <strong>in</strong>klusive der oberen Dermis.<br />
Fissura<br />
281
E<strong>in</strong>riss der Epidermis.<br />
Bsp.: Analfissur<br />
SF: Rhagade - Bis <strong>in</strong> <strong>die</strong> Dermis reichender, schmerzhafter E<strong>in</strong>riss. Abheilung unter<br />
Narbenbildung.<br />
Ulcus<br />
Bsp.: Mundw<strong>in</strong>kelrhagaden, hyperkeratotisch-rhagadiformes Fußekzem<br />
Geschwür. Tiefer Hautdefekt.<br />
Bsp.: Ulcus crurum venosum<br />
Kruste<br />
Vertrocknetes Wundsekret (Eiweiß, Fibr<strong>in</strong>, Zellen).<br />
Narbe<br />
Z.T spezifische Morphologie:<br />
• Kle<strong>in</strong>e runde schüsselförmige Narben - W<strong>in</strong>dpocken<br />
• Kreisförmige Pockenimpfungsnarbe am Oberarm<br />
• Lichenifikation - Fe<strong>in</strong>e, filigrane Vergröberung des Hautreliefs, typisch z.B. bei<br />
chronisch-atopischem Ekzem (Neurodermitis).<br />
Schuppe<br />
Durch vermehrte oder pathologische Verhornung.<br />
Formen:<br />
Farbe:<br />
• Exfoliativ - Groß, lamellenartig - Bsp.: Schuppung nach Scharlach<br />
• Colleretteartig - Halskrausenartig um e<strong>in</strong>en Herd - Bsp.: Psoriasis rosea<br />
• Ichtyosiform - Groß, festhaftend, fischschuppenartig - Bsp.: Ichtyosen<br />
• Kle<strong>in</strong>lamellös - Kle<strong>in</strong>e Hornlamellen - Bsp.: Ekzeme<br />
• Pityriasiform - Fe<strong>in</strong>, mehl- oder kleieartig - Bsp.: E<strong>in</strong>fache Kopfschuppen<br />
• Psoriasiform - Weiß, nicht kohärent, spanartig - Bsp.: Psoriasis vulgaris<br />
• Silberglänzend - Bsp.: Psoriasis vulgaris<br />
• Fettig, talgig, gelb - Bsp.: Seborrhoisches Ekzem<br />
Atrophie<br />
Reduktion von Stratum sp<strong>in</strong>osum und Dermis (elastische Fasern).<br />
282
Ät.: Alter (UVA-Strahlung), Glucokortikoide, Parapsoriasis, Frühstadium des kutanen T-Zell-<br />
Lymphoms (zigarettenpapierartig)<br />
Psoriasis<br />
Psoriasis vulgaris (Gewöhnliche Schuppenflechte)<br />
Ep.: 1 - 3 % der Bevölkerung, w = m<br />
Ät.: Polygen, multifaktoriell, Suszeptibilitätsgen auf Chromosom 17q (Region des <strong>in</strong>terleuk<strong>in</strong><br />
enhancer b<strong>in</strong>d<strong>in</strong>g factor (ILF)), HLA-Assoziation: HLA-A2, B13, B27, cw6, DR7,<br />
Realisationsfaktoren.<br />
Pg kausal: Zusammenspiel von erblicher Disposition und Umweltfaktoren. Verschiedenste<br />
exogene und endogene Auslöser können zur Manifestation führen.<br />
Pg formal: Störung des Gleichgewichts zwischen epidermaler Differenzierung (↓) und<br />
Proliferation (↑), Störung des epidermalen Volumens, des Kapillarsystems (erweitert und<br />
verlängert), humorale Immunphänomene (vermehrt aktivierte Lymphozyten und<br />
pro<strong>in</strong>flammatorische Zytok<strong>in</strong>e (IFN-γ, TNF-α, IL 1/6/8, ICAM), APZ verm<strong>in</strong>dert). Erhöhung<br />
der Mitoserate und der DNA-Synthese, Verkürzung von Zellzyklus und Transitzeit, stark<br />
erhöhter Zellstoffwechsel, Hyperorthoparakeratose, veränderte Strukturprote<strong>in</strong>e.<br />
Mikro Haut: Akanthose (Proliferation der Stachelzellschicht), Hyperorthoparakeratose,<br />
entzündliches Infiltrat, MUNRO'sche Mikroabszesse, Vordr<strong>in</strong>gen der Kapillaren bis <strong>in</strong> <strong>die</strong><br />
Papillenspitzen.<br />
Makro Haut (<strong>in</strong> vivo): KÖBNER-Phänomen (isomorpher Reizeffekt: Ekzem durch<br />
mechanische Irritation auslösbar), Kerzenfleck (wachsartige Abschuppung durch<br />
Parakeratose), darunter „letztes Häutchen“, unter <strong>die</strong>ser Schicht „blutiger Tau“ (Auspitz-<br />
Phänomen, Grund: Elongierte Kapillaren reichen bis <strong>in</strong> <strong>die</strong> Papillenspitzen).<br />
Streckseitenbetont.<br />
Makro Nägel: Tüpfelnägel, Ölfleck, Onycholysis lateralis, Krümelnägel.<br />
Ausprägungen:<br />
• Typ 1 (60 - 70 %): Schwerer Verlauf, frühe Manifestation (10. bis 25. Lebensjahr),<br />
hohe familiäre Belastung und HLA-Assoziation, relevante Gene auf Chromosom 6q,<br />
KÖBNER-Phänomen.<br />
• Typ 2 (30 - 40 %): Leichte Form, späte Manifestation (35. bis 60. Lebensjahr), ke<strong>in</strong>e<br />
familiäre Häufung, selten HLA-Assoziation, kaum KÖBNER-Phänomen.<br />
SF: Psoriasis <strong>in</strong>versa - Lokalisation <strong>in</strong> den Körperfalten mit reduzierter oder fehlender<br />
Schuppung.<br />
DD.: Ekzeme z.B. seborrhoisches Ekzem und atopische Dermatitis, T<strong>in</strong>ea corporis, Pityriasis<br />
rosea, CDLE, Morbus REITER.<br />
283
Webl<strong>in</strong>ks: DermIS - Psoriasis kle<strong>in</strong>fleckig, DermIS - Psoriasis großfleckig, DermIS -<br />
Psoriasis <strong>in</strong>versa, DermIS - Psoriasis palmaris et plantaris, isoliert<br />
Psoriasis pustulosa<br />
Ep.: 0,5-2,5 % der Psoriasis-Patienten.<br />
Mikro: s.o. + sterile spongiforme KOGOJ-Pustel (Makro-Pustel).<br />
Typen:<br />
• Psoriasis pustulosa generalisata (Typ ZUMBUSCH)<br />
• Psoriasis pustulosa palmoplantaris (Typ BARBER-KÖNIGSBECK)<br />
• Acrodermatitis cont<strong>in</strong>ua suppurativa HALLOPEAU<br />
Webl<strong>in</strong>ks: DermIS - Psoriasis pustulosa Typ Zumbusch, DermIS - Psoriasis pustulosa Typ<br />
Barber-Königsbeck, DermIS - Acrodermatitis cont<strong>in</strong>ua suppurativa Hallopeau<br />
Psoriasis arthropathica<br />
Ep.: 10–15% der Psoriasis-Patienten, HLA-B27-Assoziation<br />
Formen:<br />
• Peripher - Akut, symmetrisch, kle<strong>in</strong>e Gelenke, destruktiv (5 %). DD.: Chronische<br />
Polyarthritis<br />
• Axial - Sakroileitis, Spondylitis. DD.: Morbus BECHTEREW (Spondylitis ankylosans)<br />
Webl<strong>in</strong>k: DermIS - Psoriasis arthropathica<br />
Psoriasis-Erythrodermie<br />
Webl<strong>in</strong>ks: DermIS - Psoriasis-Erythrodermie<br />
Allergische Reaktionen<br />
Überempf<strong>in</strong>dlichkeitsreaktionen. E<strong>in</strong>teilung nach COOMBS und GELL (1963):<br />
Typ Vorauss. Allergene Pg. Zeitfenster Symptome Erkrankungen<br />
Typ 1<br />
(Sofort-<br />
Typ)<br />
Lösliches<br />
Prote<strong>in</strong>-<br />
antigen<br />
Pollen, Tierhaare,<br />
Nahrungsmittel,<br />
Hausstaubmilben,<br />
Schimmelpilze,<br />
Insektengifte, Penicill<strong>in</strong><br />
Ag-B<strong>in</strong>dung an Basophilen-<br />
und Mastezell-IgE -> IgE-<br />
Vernetzung („bridg<strong>in</strong>g“) -><br />
Degranulation mit<br />
Freisetzung von Histam<strong>in</strong>,<br />
Bradyk<strong>in</strong><strong>in</strong>, Seroton<strong>in</strong>, LT,<br />
PG, IL-4, IL-5 u.a.<br />
Mediatoren<br />
284<br />
< 30<br />
M<strong>in</strong>uten<br />
Rh<strong>in</strong>orrhoe,<br />
Bronchokonstriktion,<br />
bronchiale Dyskr<strong>in</strong>ie<br />
und Wandödem,<br />
Vasodilatation,<br />
Permeabilitäts-<br />
erhöhung, Quaddel,<br />
systemisch<br />
Blutdruckabfall<br />
Allergische<br />
Rh<strong>in</strong>okonjunktivitis,<br />
Asthma bronchiale,<br />
Urtikaria,<br />
QUINCKE-Ödem,<br />
Anaphylaxie
Typ 2<br />
(Zytotoxischer<br />
Typ)<br />
Typ 3<br />
(Immun-<br />
komplex-<br />
Typ)<br />
Typ 4<br />
(Zellulär<br />
vermittelter<br />
Typ, Spät-<br />
Typ)<br />
Zell-<br />
gebundenes<br />
Antigen<br />
Lösliches<br />
Antigen<br />
Lösliches<br />
Antigen<br />
Penicill<strong>in</strong> auf<br />
Erythrozytenmembran,<br />
Rhesusfaktor RhD,<br />
Basalmembranantigene<br />
Bakterielle/virale<br />
Antigene, Impfseren,<br />
<strong>in</strong>halierte<br />
Schimmelpilze und<br />
Heustaub<br />
Niedermolekulare<br />
Substanzen (Haptene)<br />
wie z.B.<br />
Konservierungsmittel,<br />
Berufsstoffe oder<br />
Metallionen wie Nickel<br />
nach B<strong>in</strong>dung an<br />
körpereigene Moleküle<br />
IgG, IgM b<strong>in</strong>det -><br />
Komplementaktivierung,<br />
Phagozytose<br />
IgG, IgM b<strong>in</strong>det -><br />
Immunkomplexablagerung<br />
an der Basalmembran<br />
kle<strong>in</strong>er Gefäße (Haut,<br />
Niere) -><br />
Komplementaktivierung,<br />
Phagozytenaktivierung,<br />
Gefäß- und<br />
Gewebsschädigung<br />
Transkutane Resorption -><br />
Aufnahme durch<br />
Langerhans-Zellen und<br />
Transport <strong>in</strong> <strong>die</strong> regionären<br />
Lymphknoten -><br />
Präsentation durch APZ -><br />
T-Zell-Reaktion -> IL-1,<br />
TNF, NO, MAF, Zytok<strong>in</strong>e -<br />
> Entzündungsreaktion<br />
285<br />
M<strong>in</strong>uten<br />
3 - 8 h<br />
24 - 48 h<br />
Transfusionsreaktion (ABO, RhD),<br />
Autoimmunhämolytische Anämie,<br />
autoimmun-thrombozytopenische Purpura,<br />
Anti-Basalmembran- Glomerulonephritis<br />
Serumkrankheit, Arthusreaktion nach i.m.-<br />
Injektion, Vasculitis allergica, Exogenallergische<br />
Alveolitis (EAA), Farmerlunge,<br />
Käsewäscherlunge, Vogelzüchterlunge,<br />
Bäckerlunge u.a.m.<br />
Allergisches Kontaktekzem,<br />
Tuberkul<strong>in</strong>reaktion, Transplantatabstoßung<br />
Kl<strong>in</strong>ische Tests: Typ 1: Prick-Test, Prick-zu-Prick-Test, Reibetest, Intracutantest, Scratch-<br />
Test, Labor: spez. und Gesamt-IgE, CAST-ELISA. Typ 4: Epikutantest.<br />
Urtikaria<br />
Ät.: Sehr vielfältig. Allergisch (Typ 1), pharmakologisch (z.B. Salicylate), toxisch<br />
(Brennessel, Ameisensäure), histam<strong>in</strong>reiche Lebensmittel, physikalisch (Druck, Reibung<br />
(Urticaria factitia), Vibration, Wärme (Anstrengung), Kälte, Licht), Enzymdefekte (z.B. C1-<br />
Esterase-Inhibitor-Mangel = Hereditäres angioneurotisches Ödem), Herdreaktionen<br />
(mikrobiell, neoplastisch), autoimmunologisch, Urticaria pigmentosa (Mastozytose),<br />
hormonelle Störungen, psychosomatisch, idiopathisch.<br />
• Akute Urtikaria: meist idiopathisch (50 %), 1/3 Qu<strong>in</strong>cke-Ödem<br />
• Chronische Urtikaria: meist idiopathisch oder Salicylat<strong>in</strong>toleranz<br />
• Urtikaria-Vaskulitis (> 24 h)<br />
Pg.: Freisetzung von Histam<strong>in</strong> u.a. Mediatoren vorwiegend aus Mastzellen, ger<strong>in</strong>ger aus<br />
eos<strong>in</strong>ophilen oder basophilen Granulozyten. -> Vasodilatation und Permeabilitätserhöhung<br />
der Kapillaren -> Erythem und Ödem des Stratum papillare der Dermis.<br />
Mikro: Ödem, v.a. im oberen Korium, Vasodilatation, perivaskuläres entzündliches Infiltrat,<br />
erhöhter Gehalt an Mastzellen <strong>in</strong> der Dermis.<br />
Makro: Scharf begrenzt, weich, flüchtig (
Kl<strong>in</strong>ik: Meist starker Juckreiz.<br />
Verlauf: Entstehung b<strong>in</strong>nen M<strong>in</strong>uten, Rückbildung <strong>in</strong>nerhalb von M<strong>in</strong>uten, Entstehung am<br />
gleichen Ort erst wieder nach Tagen (Regeneration der Mastzellgranula).<br />
Webl<strong>in</strong>ks: DermIS - Urticaria/Urtikaria<br />
Ekzem / Dermatitis<br />
Die Begriffe Dermatitis und Ekzem werden oft synonym verwendet. Dermatitis me<strong>in</strong>t eher<br />
e<strong>in</strong>en akuten Verlauf mit rascher Rückbildung, während man den Begriff Ekzem eher für<br />
chronische Entzündungen verwendet.<br />
Ep.: Prävalenz 20 %.<br />
Ät.: Entzündliche Intoleranzreaktion der Haut, nicht-kontagiös.<br />
Mikro: Herdförmige Spongiose, Akanthose, Parakeratose.<br />
Makro: Synchrone polymorphe Effloreszenzen: Rötung, Knötchen, Bläschen, Nässen,<br />
Schuppenbildung, Lichenifikation (Vergröberung der Hautfelderung). Dyshidrotisch <br />
hyperkeratotisch-rhagadiform.<br />
Symptome: Juckreiz<br />
E<strong>in</strong>teilungsversuche:<br />
• Kontaktekzem - Präv.: 1,5 – 5,4 %<br />
o Allergisches Kontaktekzem<br />
o Irritativ-toxisches Kontaktekzem<br />
• Atopisches Ekzem syn. Atopische Dermatitis syn. Neurodermitis - Präv.: 5 %<br />
(Kle<strong>in</strong>k<strong>in</strong>der bis zu 20 %)<br />
• Seborrhoisches Ekzem - Präv.: 2 - 5 % (bei AIDS bis 46 %)<br />
• Numulläres (mikrobielles) Ekzem<br />
• Hyperkeratotisch-rhagadiformes Ekzem<br />
• Dyshidrotisches Ekzem<br />
• Stauungsekzem<br />
Allergisches Kontaktekzem<br />
Ep.: Prävalenz: < 5 %<br />
Pg.: Allergische Typ 4-Reaktion (T-Zell-vermittelt, Spätreaktion), selten Typ 1, nach lokaler<br />
Exposition. Lokale Reaktion nach e<strong>in</strong> bis zwei Tagen, aber auch hämatogene Streuung<br />
möglich.<br />
Auslöser: Re<strong>in</strong>igungs- und Des<strong>in</strong>fektionsmittel, Leder, Farbstoffe (Textil, Haarfärbemittel,<br />
Tätowierfarbe), Duftstoffe, Berufsstoffe (Kühlschmierstoffe), Nickel (Modeschmuck),<br />
Zahnmaterial, biologische Stoffe wie Teebaumöl (Terpene) und Korbblüter (R<strong>in</strong>gelblume,<br />
Kamille), Kosmetika.<br />
286
Gefährdete Berufsgruppen: Friseure, Gesundheitsberufe, Re<strong>in</strong>igungsfachkräfte, Bauberufe,<br />
Floristen, Gärtner.<br />
Webl<strong>in</strong>ks: DermIS - Allergisches Kontaktekzem (Typ I), DermIS - Allergisches<br />
Kontaktekzem (Typ IV), DermIS - Allergisches Kontaktekzem mit hämatogener Streuung<br />
Irritativ-toxisches Kontaktekzem<br />
Ät.: Bsp.: Sonnenbrand, Erfrierung, W<strong>in</strong>deldermatitis, Re<strong>in</strong>igungsmittel, reizende<br />
Chemikalien, Säure-Laugen-Verletzung, Kontakt mit Feuerquallen (bandförmige<br />
schmerzhafte Rötungen). Weitere Faktoren (Hautzustand, Mazeration).<br />
Webl<strong>in</strong>ks: DermIS - W<strong>in</strong>deldermatitis, DermIS - Toxisches Kontaktekzem, DermIS -<br />
Subtoxisch-kumulatives Kontaktekzem<br />
Atopisches Ekzem<br />
Syn.: Neurodermitis, Atopische Dermatitis, Endogenes Ekzem<br />
Gruppe: Formenkreis der Atopien.<br />
Ep.: Prävalenz: 5 %, Kle<strong>in</strong>k<strong>in</strong>der bis zu 20 %.<br />
Ät.: Multifaktoriell. Polygene Vererbung mit Schwellenwert (Realisationsfaktoren).<br />
Suszeptibilitätsgen auf Chromosom 3, weiterer Genlocus auf Chromosom 1<strong>1.</strong> Familiäre<br />
Häufung.<br />
Pg.: Störung der zellulären Immunität (-> Infektneigung) und IgE-Überschuss. Zahlreiche<br />
Auslöser (Wärme, trockene Luft, mechanische Irritation, Allergene, bakterielle Besiedelung,<br />
pruritogene Lebens- und Genussmittel, Stress).<br />
Kl<strong>in</strong>ik: Beugeseitenbetont trockne juckende Haut, später Lichenifikation und evtl.<br />
Prurigoknoten. Mikrosymptome: Sebostase, halonierte Augen, DENNIE-MORGAN-Falte<br />
(doppelte Unterlidfalte), HERTHOGE-Zeichen (Rarifizierung der lateralen Augenbrauen),<br />
Rhagaden an Lippen und Ohrläppchen, Hyperl<strong>in</strong>earität der Hand, Keratosis follicularis,<br />
kutane Infektneigung (bes. Staphylococcus aureus und Herpes simplex), weißer<br />
Dermographismus, Neigung zu Augen-, Fuß-, Hand- und F<strong>in</strong>gerkuppenekzemen, Wolle-<br />
Unverträglichkeit.<br />
Verlauf: Manifestation <strong>in</strong> 3/4 der Fälle <strong>in</strong> den ersten zwei Lebensjahren, Rückbildung <strong>in</strong> 3/4<br />
der Fälle bis zur Pubertät. Chronisch-rezidivierender, phasenhafter Verlauf:<br />
• Bis Ende des 2. Lebensjahres: E-Typ - Ekzemähnlich, Papulovesikel.<br />
• 4. - 12. Lebensjahr: L-Typ - Lichenifikation, lichenoide Papel.<br />
• Ab 13. Lebensjahr: P-Typ - Papel auf urtikariellem Grund, Übergang <strong>in</strong><br />
Prurigoknoten.<br />
Kompl.: Eczema herpeticatum (HSV-Infektion bei atopischem Ekzem).<br />
Webl<strong>in</strong>ks: DermIS - Atopisches Ekzem, DermIS - Ekzema herpeticatum, The Diagnosis of<br />
Atopic Dermatitis<br />
287
Allerg. Konjunktivitis, Rh<strong>in</strong>itis, Asthma bronchiale<br />
Gruppe: Atopien syn. atopic/eczema dermatitis syndrome (AEDS)<br />
Formen der Atopie: Allergische Konjunktivitis, allergische Rh<strong>in</strong>itis (Heuschnupfen),<br />
allergisches Asthma bronchiale, atopisches Ekzem, allergische Urtikaria<br />
(Nesselsucht).<br />
Ep.: Prävalenz 5 - 10 %, davon 10 - 20 % mit Rh<strong>in</strong>okonjunktivitis, davon entwickeln etwa 30<br />
% nach 5 - 15 Jahren e<strong>in</strong> allergisches Asthma bronchiale (Etagenwechsel). Neurodermitiker<br />
erkranken häufiger.<br />
Pg.: Allergische Reaktion vom Typ 1 (Sofort-Typ).<br />
Auslöser: Pflanzenpollen, Hausstaubmilbenkot, Tierhaare, Lebensmittel (beachte<br />
Kreuzallergien zu bestimmten Pollen), Chemikalien.<br />
Seborrhoisches Ekzem<br />
Ep.: Prävalenz < 5 %, bei AIDS-Patienten bis > 40 %!<br />
Ät.: Unklar<br />
Lok.: Behaarter Kopf, Ohren, Augenbrauen, Nasolabialfalte, vordere und h<strong>in</strong>tere<br />
Schweißr<strong>in</strong>ne.<br />
Kl<strong>in</strong>ik: Juckreiz, Brennen, fettige gelbliche schuppende unscharf begrenzte Herde.<br />
DD.: Psoriasis (erythematosquamös, scharf begrenzt)<br />
Webl<strong>in</strong>ks: DermIS - Seborrhoisches Ekzem<br />
Mikrobielles Ekzem<br />
Ät.: Hygienemängel/übermäßige Hygiene, Mikroorganismen<br />
Kl<strong>in</strong>ik: Z.B. Schnullerekzem<br />
Webl<strong>in</strong>ks: DermIS - Dysregulativ-mikrobielles Ekzem, DermIS - Dysregulativ-mikrobielles<br />
Ekzem vom prurig<strong>in</strong>ösen Typ<br />
Hyperkeratotisch-rhagadiformes Ekzem (sui generis)<br />
Lok.: Hände, Füße<br />
Makro/Kl<strong>in</strong>ik: Schmerzhafte Rhagaden, Hyperkeratosen, ke<strong>in</strong> Juckreiz<br />
Webl<strong>in</strong>ks: DermIS - Hyperkeratotisch-rhagadiformes Hand- / Fußekzem<br />
Dyshidrotisches Ekzem<br />
288
Syn.: Dyshidrie, Dyshidrosis, Dyshidrosiformes Ekzem, Pompholyx, Spongiöse Dermatitis<br />
Ät.: Verengte Schweißdrüsenausführungsgänge, endogen-allergisch, gehäuft bei Atopikern<br />
Lok.: Oft an Handfläche (Cheiropompholyx) oder Fußsohle (Podopompholyx)<br />
Mikro: Intrazelluläres Ödem, Bläschenbildung.<br />
Makro/Kl<strong>in</strong>ik: Sagokornartige, kle<strong>in</strong>e pralle Bläschen mit u.U. heftigem Juckreiz.<br />
Dyshidrie, H&E.<br />
Idem.<br />
Webl<strong>in</strong>k: DermIS - Dyshidrosiformes Ekzem<br />
Stauungsekzem<br />
Webl<strong>in</strong>k: DermIS - Stauungsekzem<br />
Exsikkationsekzem (Eczéma craquelé)<br />
289<br />
Dyshydrie, Makro.<br />
Trockne Haut, verm<strong>in</strong>derte Talgproduktion, Verstärkung durch häufiges Waschen.<br />
Webl<strong>in</strong>ks: DermIS - Exsikkationsekzem<br />
Arzneimittelexanthem<br />
Exanthem (= monomorphe Hautveränderungen am ganzen Körper) ausgelöst durch Pharmaka<br />
oder deren Metabolite (Cytochrom P450).<br />
Pg.:<br />
• Allergisch, E<strong>in</strong>teilung nach COOMBS und GELL:<br />
o Typ 1 (Sofort-Typ): Bsp.: Urtikaria, QUINCKE-Ödem. Auslöser z.B. Salicylate<br />
(pseudo-allergisch), Analgetika, Penicill<strong>in</strong>e.
o Typ 2 (Zytotoxischer Typ): Bsp.: Thrombozytopenische Purpura,<br />
makulopapulöses Exanthem. Auslöser z.B. Penicill<strong>in</strong>e, Amoxicill<strong>in</strong>,<br />
Ampicill<strong>in</strong> (bes. bei gleichzeitiger EBV-Infektion), Cephalospor<strong>in</strong>e.<br />
o Typ 3 (Immunkomplex-Typ): Bsp.: Erythema exsudativum multiforme (EEM),<br />
Toxische Epidermale Nekrolyse (TEN) bzw. LYELL-Syndrom, Fixes toxisches<br />
AME (SF des EEM). Auslöser s<strong>in</strong>d z.B. Allopur<strong>in</strong>ol, Carbamazep<strong>in</strong>,<br />
Phenyto<strong>in</strong>, Sulfonamide, Pyrazolone, Barbiturate.<br />
o Typ 4 (T-Zell-vermittelter Typ): Bsp.: Generalisiertes allergisches<br />
Kontaktekzem, Baboon-Syndrom. Sensibilisierung z.B. durch lokale<br />
Anwendung von Am<strong>in</strong>oglykosidantibiotika oder p-Phenylendiam<strong>in</strong>.<br />
• Pseudo-allergisch<br />
• Metabolisch-toxisch<br />
Die häufigsten Auslöser von Arzneimittelexanthemen s<strong>in</strong>d Antibiotika und Antikonvulsiva.<br />
Webl<strong>in</strong>ks: DermIS - Arzneimittelexanthem, DermIS - Fixes Arzneiexanthem, DermIS -<br />
Pellagra-artiges Arzneimittelexanthem, DermIS - Lyell-Syndrom<br />
Erythema exsudativum multiforme (Typ M<strong>in</strong>or)<br />
Morph.: Kokardenartige (schießscheibenartige) Figuren mit zentraler Blasenbildung.<br />
Webl<strong>in</strong>ks: DermIS - Erythema exsudativum multiforme, Typ M<strong>in</strong>or<br />
STEVENS-JOHNSON-Syndrom<br />
Syn.: Erythema exsudativum multiforme, Typ Major<br />
Webl<strong>in</strong>ks: DermIS - Stevens-Johnson Syndrom<br />
Lichen ruber planus<br />
Syn.: Knötchenflechte<br />
Ät.: Unklar, nicht kontagiös, nicht erblich.<br />
Pg.: Entzündlich<br />
Lok.: Vorwiegend Handgelenke, Knöchel, Lumbosakralbereich und Körperstamm. Befall der<br />
Haut und der Hautnahen Schleimhäute.<br />
Mikro: Bandförmiges subepidermales Lymphozytenfiltrat, vakuolig degenerierende<br />
Basalzellen, Orthohyperkeratose und Akanthose mit sägezahnartiger Verlängerung der<br />
Reteleisten.<br />
Makro: Lokale oder generalisierte plane erythematöse Papeln („Tafelberge“) mit weißer,<br />
netzartiger Zeichnung (WICKHAM-Streifung).<br />
Kl<strong>in</strong>ik: Juckreiz, KÖBNER-Phänomen (isomorpher Reizeffekt).<br />
290
Varianten des Lichen ruber:<br />
• Lichen ruber act<strong>in</strong>icus<br />
• Lichen ruber anularis<br />
• Lichen ruber bullosus<br />
• Lichen ruber decalvans<br />
• Lichen ruber exanthematicus<br />
• Lichen ruber follicularis<br />
• Lichen ruber partim atrophicans der Haut<br />
• Lichen ruber pigmentosus<br />
• Lichen ruber striatus<br />
• Lichen ruber verrucosus<br />
Webl<strong>in</strong>ks: DermIS - Lichen ruber planus, DermIS - Lichen ruber<br />
Lichen sclerosus et atrophicus<br />
Ät.: Unklar<br />
Pg.: Chronisch-entzündlich, lymphozytär.<br />
Lok.: Häufig an Genitale und Per<strong>in</strong>eum.<br />
Makro: Glänzende, porzellanfarbe, flache, unregelmäßige, gut abgrenzbare, atrophische<br />
Papeln. Entzündlicher Randsaum, follikuläre Hyperkeratosen.<br />
Webl<strong>in</strong>ks: DermIS - Lichen sclerosus et atrophicus<br />
Erythema nodosum<br />
Ät.: Allergisch (Verzögerter oder Immunkomplex-Typ)?<br />
Vorkommen bei:<br />
• Medikamente<br />
• Infektionen (Tuberkulose, Streptokokken, Yers<strong>in</strong>ien, Chlamy<strong>die</strong>n,<br />
Katzenkratzkrankheit, Toxoplasmose)<br />
• Chronisch-entzündliche Erkrankungen (Sarkoidose, Morbus CROHN)<br />
• Rheumatisches Fieber<br />
Lok.: Schienbe<strong>in</strong>e, seltener an Oberschenkel oder Unterarmen.<br />
Mikro: Pannikulitis (Entzündung des subkutanen Fettgewebes), leukozytäre Infiltration der<br />
subkutanen Septen (Lymphozyten, Neutrophile und Eos<strong>in</strong>ophile, Histiozyten, Fremdkörper-<br />
Riesenzellen). IgM- und C3-Deposits <strong>in</strong> den Gefäßwänden. In der Frühphase eher neutrophile<br />
Reaktion, später eher granulomatös mit Ausbildung von epitheloidzelligen Granulomen. Evtl.<br />
Fettgewebsnekrosen oder sichelförmige E<strong>in</strong>blutungen.<br />
Makro: Multiple gerötete oder blau-rote, entzündliche, druckschmerzhafte Knoten.<br />
291
Webl<strong>in</strong>ks: DermIS - Erythema nodosum<br />
Granuloma anulare<br />
Webl<strong>in</strong>ks: DermIS - Granuloma anulare<br />
Ulcus<br />
Ulcus cruris<br />
Sammelbegriff für chronische, epithelüberschreitende Wunddefekte am Unterschenkel<br />
unterschiedlicher Ätiologie.<br />
Ät.: Exogen (mechanisch, thermisch, akt<strong>in</strong>isch, chemisch, mikrobiell, iatrogen), vaskulär<br />
(arteriell, venös, mikroangiopathisch, vaskulitisch, neoplastisch, viskositätsbed<strong>in</strong>gt, i.R.v.<br />
Dermatosen), neurogen (peripher, zentral).<br />
DD.: Plattenepithelkarz<strong>in</strong>om! (therapieresistent, wachsend, randständig erhaben)<br />
Ulcus cruris venosum<br />
Ät.: Fortgeschrittene CVI.<br />
Lok.: Typischerweise Innen- oder Außenknöchel bis h<strong>in</strong> zum zirkulären „Gamaschenulkus“.<br />
Kl<strong>in</strong>ik: Ulkus, Zeichen der CVI.<br />
DermIS - Ulcus cruris venosum<br />
Ulcus cruris arteriosum<br />
Lok.: Endstromgebiete<br />
Ulcus diabeticorum<br />
• Neurogen: Malum perforans - Schmerzloses Ulcus mit reaktiver Hyperkeratose des<br />
Ulcusrandes, bevorzugt an typischen Druckstellen des Fusses (Metatarsaleköpfchen,<br />
Zehen, Ferse).<br />
• Mikroangiopathisch: Nekrosen im Bereich der Endstromgebiete (Zehen, Ferse).<br />
Pyoderma gangraenosum<br />
Ät.: (Auto-)Immunologisch-vaskulitisch (?). Assoziiert mit chronischen Darm-,<br />
rheumatischen und neoplastischen Erkrankungen.<br />
Lok.: Großflächig, meist unilokulär. Häufig an der Vorderseite des Unterschenkels, es kann<br />
aber auch jedes andere Hautareal betroffen se<strong>in</strong>.<br />
Mikro: IF: Unspezifische C3- und Fibr<strong>in</strong>ablagerung.<br />
292
Kl<strong>in</strong>ik: Rasch ulzerierende schmerzhafte sterile Pusteln mit zentrifugaler Ausbreitung,<br />
epidermale Nekrose, evtl. mit lividem Randsaum, Pathergie-Phänomen: Chirurgische<br />
Manipulation führt zum Progress (!) und neue Läsionen nach Bagatelltrauma.<br />
Webl<strong>in</strong>ks: DermIS - Pyoderma gangraenosum<br />
Necrobiosis lipoidica (diabeticorum)<br />
Granulomatöse Entzündung mit Degeneration des B<strong>in</strong>degwebes.<br />
Ät.: Unklar. Assoziiert mit Diabetes mellitus (50 %)<br />
Lok.: Solitär oder symmetrisch an den Streckseiten der Unterschenkel.<br />
Mikro: Kollagene Degenerationszonen mit Lipoidablagerung.<br />
Kl<strong>in</strong>ik: Asymptomatische erythematöse, gelb-bräunliche, wachsartige, scharf begrenzte<br />
Plaques mit zentraler Atrophie und Ulzerationsneigung.<br />
Webl<strong>in</strong>ks: DermIS - Necrobiosis lipoidica<br />
Kalziphylaxie<br />
Ät.: Störung des Kalziumphosphat-Stoffwechsels (Hyperphosphatämie, Kalziumverlust) bei<br />
chronischer Hämodialyse (Nieren<strong>in</strong>suffizienz) mit sekundärem Hyperparathyreoidismus und<br />
metastatischer Kalz<strong>in</strong>ose.<br />
Makro: Kalziumablagerungen <strong>in</strong> sämtlichen Organen. Dissem<strong>in</strong>ierte Hautnekrosen.<br />
Wundheilungsstörungen<br />
Ät.:<br />
• Lokal: Austrocknung, Mazeration, Fremdkörper, Nekrosen, Entzündung, Mikroben,<br />
fehlende Vaskularisierung, Stauung, Druck.<br />
• Allgeme<strong>in</strong>: Eiweißmangel, Vitam<strong>in</strong>mangel, Anämie, Angiopathie, schlechter<br />
Allgeme<strong>in</strong>zustand.<br />
12.2 Adnexen<br />
Akne vulgaris<br />
Ät.: Multifaktoriell: Familiäre Häufung (polygen, autosomal-dom<strong>in</strong>ant, variable Penetranz),<br />
Androgene (Adolezenz).<br />
Pg.: Seborrhoe (verstärkte Talkproduktion), follikuläre Hyperkeratose (verengter<br />
Ausführungsgang), bakterielle Besiedelung (Propionibacterium acnis, granulosum, parvum).<br />
-> Primärstadium: Nicht-entzündlicher Komedo<br />
293
-> Sekundärstadium: Entzündungsreaktion - Papeln, Pusteln, Nodi, Absze<strong>die</strong>rung<br />
-> Tertiärstadium: post<strong>in</strong>flammatorisch - Fistelkomedonen, Zysten, Narben<br />
Formen: Acne comedonica, Acne papulo-pustulosa, Acne conglobata<br />
Sonderformen: Acne aestivalis (Mallorca-Akne), Acné excoriée des jeunes filles, Acne<br />
fulm<strong>in</strong>ans, Acne mechanica, Acne medicamentosa (z.B. Glucokortikoide und Androgene,<br />
Vitam<strong>in</strong>-B-Präparate, Jod- und Bromverb<strong>in</strong>dungen, Lithium, INH, Barbiturate, Phenyto<strong>in</strong>,<br />
Thyreostatika), Acne necroticans, Acne neonatorum, Akne Tetrade (Akne conglobata,<br />
absze<strong>die</strong>rende Perifollikulitis, <strong>in</strong>tertrig<strong>in</strong>öse Abszesse, Pilonidals<strong>in</strong>us), Acne venenata<br />
(Kontaktakne durch Teere, m<strong>in</strong>eralische Öle, aromatische CKW), Kosmetikakne.<br />
DD: Rosazea (ke<strong>in</strong>e Komedonen, dafür Teleangiektasien)<br />
Rosazea<br />
Ep.: Gipfel <strong>in</strong> der 5. Dekade<br />
Makro: Vorwiegend im Gesicht Papeln, Pusteln, Knoten, oft Teleangiektasien (Couperose), <strong>in</strong><br />
7-10 % (m >> w) entwickelt sich e<strong>in</strong> Rh<strong>in</strong>ophym („Knollennase“) durch<br />
Talgdrüsenhyperplasie, <strong>in</strong> 2-5 % droht e<strong>in</strong>e Augenbeteiligung. Im Ggs. zur Akne ke<strong>in</strong>e<br />
Komedonen, ke<strong>in</strong>e Propionibakterien, ke<strong>in</strong>e B<strong>in</strong>dung an den Haarfollikelapparat, ke<strong>in</strong><br />
Narben- oder Kelloidbildung.<br />
Haarausfall<br />
• Haar-bed<strong>in</strong>gter Haarausfall<br />
o Androgenetische Alopezie - häufigste Ursache des Haarausfalls. Ät.:<br />
Katagen<strong>in</strong>duktion <strong>in</strong> androgensensitiven Haarfollikeln.<br />
o Alopecia areata (kreisrunder Haarausfall), kle<strong>in</strong>herdig/großherdig -<br />
zweithäufigste Ursache des Haarausfalls. Ät.: genetisch-autoimmunologisch<br />
• Haarausfall bei Erkrankungen der Kopfhaut<br />
o nicht vernarbend - z.B.: Seborrhoisches Ekzem, Psoriasis capitis, T<strong>in</strong>ea capitis<br />
o vernarbend - z.B.: Lichen ruber, Lupus erythematodes, Follikulitis decalvans<br />
• Metabolisch-toxisch/Systemerkrankung - nicht vernarbende Alopecia diffusa -<br />
Nährstoffmangel, Zytostatika, Bestrahlung, hormonelle Störungen, schwere<br />
Allgeme<strong>in</strong>erkrankungen, Infektionen (Lues II, Mikrosporie).<br />
Webl<strong>in</strong>ks: DermIS - Alopecia areata, DermIS - Alopecia diffusa<br />
12.3 Erbliche Hauterkrankungen<br />
In <strong>die</strong>sem Kapitel werden <strong>die</strong> Erkrankungen mit Hautmanifestation besprochen, <strong>die</strong> sich auf<br />
e<strong>in</strong>e def<strong>in</strong>ierte genetische Veränderung zurückführen lassen. Natürlich s<strong>in</strong>d auch bei vielen<br />
anderen (Haut-)Erkrankungen <strong>in</strong> unterschiedlichem Ausmaß genetische Faktoren beteiligt.<br />
Ichthyosen<br />
294
Syn.: Fischschuppenkrankheit<br />
Etym.: ichthýs (altgr.): der Fisch<br />
Genetisch bed<strong>in</strong>gte Erkrankungen mit abnormer schildchen- oder rautenförmiger Schuppung<br />
der Haut.<br />
Webl<strong>in</strong>ks:<br />
• Netzwerk für Ichthyosen und verwandte Verhornungsstörungen (NIRK)<br />
• Foundation for Ichthyosis and Related Sk<strong>in</strong> Types (FIRST)<br />
• DermIS - Ichthyosis congenita<br />
Isolierte vulgäre Ichthyosen<br />
Diese Ichthyosen entwickeln sich <strong>in</strong> den ersten Lebenswochen oder -monaten und<br />
manifestieren sich ausschließlich an der Haut.<br />
Ichthyosis vulgaris, autosomal-dom<strong>in</strong>ant (ADI)<br />
Ep.: Ca. 1:<strong>1.</strong>000, häufigste Ichthyose.<br />
Erbgang: Autosomal-dom<strong>in</strong>ant<br />
Ät.: Homozygote oder heterozygote Mutationen im Filaggr<strong>in</strong>-Gen (FLG) auf Chromsom<br />
1q2<strong>1.</strong> -> Mangel an Profilaggr<strong>in</strong> und Filaggr<strong>in</strong> (Keratohyal<strong>in</strong>granula). Assoziiert mit Atopien.<br />
Pg.: Retentionshyperkeratose<br />
Mikro: Das Stratum granulosum ist reduziert, Atrophie der Epidermis.<br />
Kl<strong>in</strong>ik: Manifestation vor dem 2. Lebensjahr. Polygonale flache evtl. diskrete Schuppen<br />
(„Pflasterste<strong>in</strong>relief“), am ganzen Körper evtl. unter Aussparung von Gesicht und Beugen,<br />
Streckseitenbetont und ohne Involvierung der Schleimhäute, palmoplantare Hyperl<strong>in</strong>earität,<br />
Keratosis pilaris. Verm<strong>in</strong>derte Schweißproduktion.<br />
Webl<strong>in</strong>ks: OMIM - Ichthyosis vulgaris, DermIS - Ichthyosis vulgaris<br />
X-chromosomal-rezessive Ichthyosis vulgaris (XRI)<br />
Ep.: Ca. 1:4.000, zweithäufigste Ichthyose.<br />
Erbgang: X-chromosomal-rezessiv<br />
Ät.: Defizienz der Steroidsulfatase (Xp22.32)<br />
Pg.: Retentionshyperkeratose<br />
Mikro: Hypertrophie der Epidermis<br />
295
Kl<strong>in</strong>ik: Manifestation ab der Geburt bzw. im Säugl<strong>in</strong>gsalter. Kle<strong>in</strong>e dunkle festhaftende<br />
Schuppen. Kopfhaut, Ohren, Nacken s<strong>in</strong>d besonders betroffen, Gesicht, Handflächen und<br />
Fußsohlen h<strong>in</strong>gegen ausgespart. Asymptomatische Hornhautbeteiligung <strong>in</strong> 50 %.<br />
Webl<strong>in</strong>ks: OMIM - Ichthyosis, X-l<strong>in</strong>ked<br />
Komplexe vulgäre Ichthyosen<br />
Diese Ichthyosen entwickeln sich <strong>in</strong> den ersten Lebenswochen oder -monaten und<br />
manifestieren sich auch extrakutan.<br />
Isolierte kongenitale Ichthyosen<br />
Diese Ichthyosen bestehen schon bei der Geburt und sie betreffen nur <strong>die</strong> Haut.<br />
Kongenitale lamelläre Ichthyose<br />
Lamelläre Ichthyose 1 (LI1)<br />
Ep.: Ca. 1:200.000<br />
Erbgang: Autosomal-rezessiv<br />
Ät.: Defizienz der Kerat<strong>in</strong>ozytentransglutam<strong>in</strong>ase 1 (TGM1) (14q1<strong>1.</strong>2) -> Gestörte Bildung<br />
des „Cornified Envelope“, der Hüllmembran der Hornzellen.<br />
Kl<strong>in</strong>ik: Schwerste Ichthyosis, generalisierte flache große polygonale dunkle Schuppen,<br />
palmoplantare Hyperkeratose, Ektropium, neonatal Kollodion-Haut mit lamellärer Exfoliation<br />
und drohender Sepsis und Prote<strong>in</strong>verlust.<br />
Webl<strong>in</strong>ks: OMIM - Lamellar ichthyosis 1<br />
Lamelläre Ichthyose 2 (LI2)<br />
Ep.: Sehr selten<br />
Erbgang: Autosomal-rezessiv<br />
Ät.: Mutationen im Gen der ATP-b<strong>in</strong>denden Kassette A12 (ABCA12), das für e<strong>in</strong>en ABC-<br />
Transporter ko<strong>die</strong>rt (2q34).<br />
Webl<strong>in</strong>ks: OMIM - Lamellar ichthyosis 2<br />
Lamelläre Ichthyose 3 (LI3)<br />
Erbgang: Autosomal-rezessiv<br />
Ät.: Defekt <strong>in</strong> der Region 19p12-q12.<br />
Pg.: Retentionshyperkeratose<br />
296
Kl<strong>in</strong>ik: Große, dunkle, plattenartige, festhaftende Schuppen, ke<strong>in</strong> Erythrodermie. Kollodion-<br />
Babys, Gesicht und Ohren s<strong>in</strong>d besonders betroffen.<br />
Webl<strong>in</strong>ks: OMIM - Lamellar ichthyosis 3<br />
Kongenitale bullöse ichthyosiforme Erythrodermie BROCQ<br />
Ep.: Ca. 1:500.000<br />
Erbgang: Autosomal-dom<strong>in</strong>ant<br />
Ät.: Punktmutationen <strong>in</strong> den Kerat<strong>in</strong>-Genen 1 (KRT1; 12q13) und 10 (KRT10; 17q21-q22).<br />
Pg.: Abnormes Arrangement der Tonofibrillen.<br />
Kl<strong>in</strong>ik: 71 % s<strong>in</strong>d bei Geburt, 95 % werden im ersten Lebensjahr symptomatisch.<br />
Epidermolytische Hyperkeratose, bullöse ichthyosiforme Erythrodermie.<br />
Webl<strong>in</strong>ks: OMIM - Bullous erythroderma ichthyosiformis congenita of Brocq<br />
Bullöse Ichthyose SIEMENS<br />
Ät.: Defizienz des Kerat<strong>in</strong>s 2e (KRT2E) (12q11-q13).<br />
Webl<strong>in</strong>ks: OMIM - Ichthyosis bullosa of Siemens<br />
Annuläre epidermolytische Ichthyose<br />
Ät.: Defizienz des Kerat<strong>in</strong>s 1 (KRT1; 12q13) oder 10 (KRT10; 17q21-q22).<br />
Webl<strong>in</strong>ks: OMIM - Cyclic ichthyosis with epidermolytic hyperkeratosis<br />
Epidermolytische Palmoplantarkeratodermie Typ VÖRNER<br />
Ät.: Kerat<strong>in</strong> 9-Defekt<br />
Webl<strong>in</strong>ks: OMIM - Epidermolytic palmoplantar keratoderma<br />
Harlek<strong>in</strong>-Ichthyose (Ichthyosis gravis)<br />
Ät.: Mutationen im Gen ABCA12 (2q34), siehe oben unter Lamelläre Ichthyose 2 (LI2).<br />
Webl<strong>in</strong>ks: OMIM - Ichthyosis congenita, harlequ<strong>in</strong> fetus type<br />
Komplexe kongenitale Ichthyosen<br />
Diese Ichthyosen bestehen schon bei Geburt und manifestieren sich auch extrakutan.<br />
CONRADI-HÜNERMANN-HAPPLE-Syndrom<br />
Syn.: Chondrodysplasia punctata 2 (CDPX2)<br />
297
Erbgang: X-chromosomal-dom<strong>in</strong>ant<br />
Ät.: Defizienz des Emopamil-b<strong>in</strong>denden Prote<strong>in</strong>s (EBP; Xp1<strong>1.</strong>23-p1<strong>1.</strong>22) (Cholester<strong>in</strong>-<br />
Biosynthese).<br />
Kl<strong>in</strong>ik: Ichthyose, Chrondrodysplasia punctata, Katarakt, Kle<strong>in</strong>wuchs.<br />
Webl<strong>in</strong>ks: OMIM - Chondrodysplasia punctata 2, X-l<strong>in</strong>ked dom<strong>in</strong>ant; CDPX2<br />
CHILD-Syndrom<br />
Congenital Hemidysplasia with Ichthyosiform Erythroderma and Limb Defects<br />
Erbgang: X-chromosomal-dom<strong>in</strong>ant<br />
Ät.: Defizienz des NSDHL-Gens (Xq28), das e<strong>in</strong>e 3-Beta-Hydroxy-Steroid-Dehydrogenase<br />
ko<strong>die</strong>rt.<br />
Webl<strong>in</strong>ks: OMIM - Congenital Hemidysplasia with Ichthyosiform Erythroderma and Limb<br />
Defects<br />
COMÈL-NETHERTON-Syndrom<br />
Erbgang: Autosomal-rezessiv<br />
Ät.: Mutation im SPINK5-Gen (5q32), das den Ser<strong>in</strong>-Protease-Inhibitor LEKTI<br />
(lymphoepithelial Kazal-type-related <strong>in</strong>hibitor) ko<strong>die</strong>rt.<br />
Webl<strong>in</strong>ks: OMIM - Netherton syndrome; NETH<br />
Epidermolysis bullosa hereditaria<br />
Ät.: Genetisch heterogene Defekte epidermaler Strukturprote<strong>in</strong>e (Kerat<strong>in</strong> 5 und 14, Plect<strong>in</strong>,<br />
Lam<strong>in</strong><strong>in</strong> 5, Kollagen XVII, α6β4 Integr<strong>in</strong>, Kollagen VII) führen zur mechanischen Instabilität<br />
der Haut. Blasenbildung bei ger<strong>in</strong>gester mechanischer Belastung.<br />
Webl<strong>in</strong>ks: OMIM - Epidermolysis bullosa, DermIS - Epidermolysis bullosa hereditaria<br />
Tuberöse Sklerose<br />
tuberous sclerosis<br />
Syn.: Morbus PRINGLE-BOURNEVILLE<br />
Neurokutanes Mißbildungssyndrom.<br />
Erbgang: Autosomal-dom<strong>in</strong>ant, häufig Neumutationen.<br />
Ät.: Genetisch heterogen. Mutationen <strong>in</strong> den Genen TSC1 (9q34) oder TSC2 (16p13.3). Evtl.<br />
weitere Gene (TSC3 und TSC4).<br />
298
Morph.:<br />
• Gehirn: Vergrößerte, verbreiterte, weißere/hellere Gyri von fester Konsistenz umrahmt<br />
von normalen Gyri, abgeschwächte Abgrenzung zwischen Cortex und Mark,<br />
periventrikuläre Verkalkungen. Astrozytome der Ret<strong>in</strong>a.<br />
• Haut: Diskrete lokale Hypopigmentierungen (Eschenlaub-Phänomen), Adenoma<br />
sebaceum (Angiofibrome), Koenen-Tumoren (peri- und subunguale Fibrome).<br />
• Neoplasien: Gehäuft Ependymome, Riesenzellastrozytome, Rhabdomyome des<br />
Herzens, bilaterale Angiomyolipome der Niere, Nierenkarz<strong>in</strong>om,<br />
• Sonstiges: Knochenzysten (phalangeal), Nierenzysten.<br />
Kl<strong>in</strong>ik: Mentale Retar<strong>die</strong>rung, Epilepsie, Wolf-Park<strong>in</strong>son-White-Syndrom, hormonelle<br />
Störungen.<br />
Webl<strong>in</strong>ks: OMIM - tuberous sclerosis, DermIS - Morbus Bourneville-Pr<strong>in</strong>gle<br />
Neurofibromatose (Morbus VON RECKLINGHAUSEN)<br />
Neuroektodermale Systemerkrankung. 8 Typen. Selten Spontanmutationen.<br />
Typ 1 (Periphere Neurofibromatose)<br />
Erbgang: Autosomal-dom<strong>in</strong>ant<br />
Ät.: Mutationen im Neurofibrom<strong>in</strong>-Gen NF1 (17q1<strong>1.</strong>2). (Bei e<strong>in</strong>igen Kle<strong>in</strong>k<strong>in</strong>dern mit<br />
Symptomen der NF1 und Blutkrebs konnten homozygote Mutationen <strong>in</strong> den Mismatch-repair-<br />
Genen MLH1 und MSH2 identifiziert werden).<br />
Morph.:<br />
• Haut: Neurofibrome (> 1) oder m<strong>in</strong>d. 1 plexiformes Neurofibrom, Café-au-lait-<br />
Flecken (> 5), axilläre oder <strong>in</strong>gu<strong>in</strong>ale Hyperpigmentierung (axillary/<strong>in</strong>gu<strong>in</strong>al<br />
freckl<strong>in</strong>g), Wammen, Cutis laxa, Naevi, Lentig<strong>in</strong>es, Hämangiome u.a.<br />
• Auge: LISCH-Knötchen (Iris-Hamartome, > 1), Hypertelorismus, Glaukom<br />
• ZNS: Aqueduktstenose, Hydrocephalus<br />
• Sonstiges: Nierenarterienstenose, Skoliose<br />
• Neoplasien: Gehäuft Optikusgliome, Men<strong>in</strong>geome, hypothalamische Tumoren,<br />
Neurofibrosarkome (!), Rhabdomyosarkome, Karz<strong>in</strong>oide des Duodenums,<br />
Somatostat<strong>in</strong>ome, Parathyroideadenoma, Phaeochromozytome u.a.m.<br />
Kl<strong>in</strong>ik: Mentale Retar<strong>die</strong>rung.<br />
Webl<strong>in</strong>ks: OMIM - Neurofibromatosis type I (NF1), DermIS - Neurofibromatosis generalisata<br />
(von Reckl<strong>in</strong>ghausen)<br />
Dyskeratosis follicularis (Morbus DARIER)<br />
Ep.: Manifestation mit 6 - 20 Jahren.<br />
Erbgang: Autosomal-dom<strong>in</strong>ant, häufig Spontanmutation, variable Penetranz.<br />
299
Ät.: Mutationen im Gen der SERCA2 Ca 2+ -ATPase (ATP2A2) (12q23-q24.1).<br />
Makro: An der Haut braun-rötliche warzenartige keratotische Papeln an Stamm, Kopfhhaut,<br />
Stirn, Beugen, <strong>die</strong> zu flächigen verrucösen keratotischen mazerierten fötide riechenden<br />
Plaques konfluieren. Unterbrechung der Papillarl<strong>in</strong>ien (palmar and plantar pits).<br />
Nagelfragilität mit sägezahnartigem Rand.<br />
Mikro: Akantholyse <strong>in</strong> der suprabasalen Epidermis mit vorzeitiger Differenzierung und<br />
Hyperkerat<strong>in</strong>isierung.<br />
EM: Verlust desmosomaler Haftstrukturen und per<strong>in</strong>ukleäre Aggregation von<br />
Kerat<strong>in</strong>filamenten.<br />
Kl<strong>in</strong>ik: Mentale Retar<strong>die</strong>rung, psychiatrische Störungen.<br />
Webl<strong>in</strong>ks: OMIM - Darier-White disease, DermIS - Darier'sche Krankheit<br />
Basalzellnaevus-Syndrom (BCNS)<br />
Syn.: GORLIN-GOLTZ-Syndrom<br />
Erbgang: Autosomal-dom<strong>in</strong>ant.<br />
Ät.: Mutationen im Drosophila 'patched'-Gen (PTCH-Gen; 9q22.3).<br />
Morph.: Multiple Basalzellkarz<strong>in</strong>ome (Manifestation im frühen Erwachsenenalter), Palmar-<br />
und Plantar-Pits, breites Gesicht mit breiter Nasenwurzel, Kieferzysten, Lippen- oder<br />
Gaumenspalte, Strabismus, Hypertelorismus, Subkonjunktivale Epithelialzysten,<br />
Iriskolobome, Glaukom, Gabelrippen, hypoplastische oder synostotische Rippen, Skoliose,<br />
Kyphoskoliose, auffällige Halswirbel, Brachydaktylie, kurzes Metakarpale 4, kurzes<br />
Daumenendglied, kardiale Fibrome, angeborene Lungenzysten, hamartomatöse<br />
Magenpolypen, lymphomesenteriale oft verkalkte Zysten, Ovarialfibrome oder -karz<strong>in</strong>ome,<br />
Medulloblastome, Hypersensitivität gegenüber radioaktiver Bestrahlung(!).<br />
Kl<strong>in</strong>ik: Mentale Retar<strong>die</strong>rung.<br />
Webl<strong>in</strong>ks: OMIM - Basal cell nevus syndrome, DermIS - Gorl<strong>in</strong>-Goltz-Syndrom<br />
Xeroderma pigmentosum (XP)<br />
Syn.: „Mondsche<strong>in</strong>krankheit“<br />
Gruppe von hereditären Erkrankungen mit Defizienz der DNA-Reparatur (meist der<br />
Nukleotidexzisionsreparatur).<br />
Morph.: Bei Geburt s<strong>in</strong>d <strong>die</strong> K<strong>in</strong>der kl<strong>in</strong>isch gesund, im Laufe der K<strong>in</strong>dheit Manifestation <strong>in</strong><br />
Form multipler Hauttumoren, bes. <strong>in</strong> den lichtexponierten Haurarealen.<br />
Webl<strong>in</strong>ks:<br />
300
• OMIM - Xeroderma pigmentosum Gruppe A (XPA)<br />
• OMIM - Xeroderma pigmentosum Gruppe B (XPB)<br />
• OMIM - Xeroderma pigmentosum Gruppe C (XPC)<br />
• OMIM - Xeroderma pigmentosum Gruppe D (XPD)<br />
• OMIM - Xeroderma pigmentosum Gruppe E (XPE)<br />
• OMIM - Xeroderma pigmentosum Gruppe F (XPF)<br />
• OMIM - Xeroderma pigmentosum Gruppe G bzw. VII (XPG, XP7)<br />
• OMIM - Xeroderma pigmentosum with normal DNA repair rates (XPV)<br />
• OMIM - Xeroderma pigmentosum Gruppe IX<br />
• OMIM - Xeroderma pigmentosum, autosomal dom<strong>in</strong>ant, mild<br />
• DermIS - Xeroderma pigmentosum<br />
Morbus FABRY<br />
Erbgang: X-chromsomal rezessiv<br />
Ät.: Genmutationen der α-Galactosidase A (GLA; Xq22)<br />
Mikro: Glycosph<strong>in</strong>golipid-Ablagerungen <strong>in</strong> Endothelzellen und allen anderen Stellen des<br />
Körpers, im Knochenmark lipidbeladene Makrophagen.<br />
Kl<strong>in</strong>ik: Sehr diffus! Wachstumsstörungen, Cornea-Dystrophie, Herzerkrankungen<br />
(Hypertrophie, Klappenfehler, HRST, Hypertonie, MI), evtl. milde COPD, abdom<strong>in</strong>elle<br />
Störungen (Bauchschmerzen, Übelkeit, Erbrechen, <strong>in</strong>termittierende Diarrhoe,<br />
Nierenfunktionsstörungen mit Prote<strong>in</strong>urie, distale Gelenkprobleme, Angiokeratome,<br />
neurologische Störungen (autonom, sensorisch, Krämpfe) und Schlaganfälle (verdächtig s<strong>in</strong>d<br />
Schlaganfälle <strong>in</strong> jungen Jahren mit unklarer Ursache), Anämie, rekurrierendes Fieber,<br />
schmerzhafte Krisen bei Stress.<br />
Prg.: Abhängig von der Nieren-, Nerven- und kardialen Schädigung. Mittlerweile ist e<strong>in</strong>e<br />
Enzymersatztherapie verfügbar.<br />
Webl<strong>in</strong>ks: OMIM - Fabry disease, DermIS - Angiokeratoma circumscriptum (Fabry), DermIS<br />
- Angiokeratoma corporis diffusum Fabry<br />
12.4 Blasenbildende Autoimmundermatosen<br />
Chronische Erkrankungen mit Blasenbildung der Haut. Pathogenetisch une<strong>in</strong>heitliche Gruppe.<br />
Pemphigus-Gruppe<br />
Ät.: Erworbene chronische Dermatose mit Autoantikörpern gegen<br />
Plattenepithelzelloberflächen („Pemphigus-Antikörper“).<br />
Mikro: Akantholytische Blasenbildung, abgerundete Kerat<strong>in</strong>ozyten („Pemphigus-Zellen“) im<br />
Blasenlumen.<br />
301
Pemphigus vulgaris<br />
Ep.: Erkrankungsbeg<strong>in</strong>n im mittleren Lebensalter (30 - 60 Lj.), w = m.<br />
Ät.: IgG-Autoantikörper gegen Desmogle<strong>in</strong> 3 (Desmogle<strong>in</strong> 1, Desmocoll<strong>in</strong>e, Plakoglob<strong>in</strong>,<br />
chol<strong>in</strong>erge Rezeptoren).<br />
Morph.: Akantholyse <strong>in</strong> der unteren Epidermis, schlaffe Blasen typischerweise auf kl<strong>in</strong>isch<br />
gesunder Haut und Schleimhaut, <strong>in</strong> den Blasen „Pemphigus-Zellen“ (positiver TZANCK-Test<br />
(Blasengrundzytologie)).<br />
Pemphigus-Antikörper im Serum (Nachweis mit <strong>in</strong>direkter Immunfluoreszenz). Ablagerung<br />
von IgG und Komplement im epidermalen Interstitium (Nachweis mit direkter<br />
Immunfluoreszenz).<br />
Kl<strong>in</strong>ik: NIKOLSKI-Phänomene I (Schiebedruck auf gesunder Haut -> Blasenbildung) und II<br />
(Weiterschieben von Blasen durch seitlichen Druck) positiv. Erosionen schmerzhaft.<br />
Webl<strong>in</strong>ks: DermIS - Pemphigus vulgaris<br />
Pemphigus vegetans<br />
Unterform des Pemphigus vulgaris.<br />
Webl<strong>in</strong>ks: DermIS - Pemphigus vegetans<br />
Pemphigus herpetiformis<br />
Seltene Variante des Pemphigus vulgaris.<br />
Ät.: Autoantikörper gegen Desmogle<strong>in</strong> 3, Desmogle<strong>in</strong> 1<br />
Webl<strong>in</strong>ks: DermIS - Pemphigus herpetiformis<br />
Pemphigus foliaceus<br />
Ät.: IgG-Autoantikörper gegen Desmogle<strong>in</strong> 1 (Plakoglob<strong>in</strong>, Desmoplak<strong>in</strong> 1 und 2, Periplak<strong>in</strong>,<br />
Envoplak<strong>in</strong>, chol<strong>in</strong>erge Rezeptoren)<br />
Mikro: Akantholytische Blasen im Stratum granulosum (oberflächlicher als Pemphigus<br />
vulgaris).<br />
Nachweis der Antikörper im Serum und im Interzellularraum, bevorzugt im Stratum<br />
granulosum.<br />
Kl<strong>in</strong>ik: Juckende, brennende oder schmerzhafte kle<strong>in</strong>e, schlaffe Blasen und Erosionen.<br />
Bevorzugt <strong>in</strong> den seborrhoischen Arealen.<br />
Webl<strong>in</strong>ks: DermIS - Pemphigus foliaceus<br />
Pemphigus erythematosus<br />
302
Ät.: Komb<strong>in</strong>ation aus Pemphigus foliaceus (anti-Desmogle<strong>in</strong> 1) und Lupus erythematodes<br />
(ANA)<br />
Morph.: Erythematosquamöse Plaques, akantholytische Blasen <strong>in</strong> den seborrhoischen<br />
Arealen.<br />
Nachweis von Pemphigus-Antikörpern im Serum, evtl. auch ant<strong>in</strong>ucleäre Antikörper (ANA).<br />
Immunglobul<strong>in</strong>deposition entlang der Basalmembran (-> LE) und <strong>in</strong>terstitiell zwischen den<br />
Kerat<strong>in</strong>ozyten (-> Pemphigus foliaceus).<br />
Webl<strong>in</strong>ks: DermIS - Pemphigus erythematosus<br />
Paraneoplastischer Pemphigus<br />
Ät.: Tumor-assoziierte Autoantikörper<strong>in</strong>duktion (z.B. bei Lymphom, Leukämie, Thymom).<br />
Die Auto-Immunglobul<strong>in</strong>e können gerichtet se<strong>in</strong> gegen Desmosomen (Desmogle<strong>in</strong> 3,<br />
Desmoplak<strong>in</strong> I und II, Envoplak<strong>in</strong>, Plekt<strong>in</strong>, Periplak<strong>in</strong>) und Hemidesmosomen (bullöses<br />
Pemphigoid-Antigen 1)<br />
Kl<strong>in</strong>ik: polymorph<br />
Pemphigoid-Gruppe<br />
Epidermolytische Blasenbildung (Subepidermale Blasen heben <strong>die</strong> Epidermis von der Dermis<br />
ab). Ke<strong>in</strong>e <strong>in</strong>traepidermale Akantholyse, daher auch ke<strong>in</strong>e Pemphiguszellen (TZANCK-Test<br />
negativ).<br />
Bullöses Pemphigoid<br />
Ep.: Meist > 60 Lj., w >/= m.<br />
Ät.: Autoantikörper gegen Hemidesmosom-Prote<strong>in</strong>e wie das bullöse Pemphigoid-Antigen 1<br />
und 2 (BP AG 1 und 2). Häufig paraneoplastisch!<br />
Makro: Prall gespannte meist große subepidermale Blasen oberhalb der Basalmembran<br />
(junctional). Entstehung auf gesunder Haut oder auf erythematösen Plaques. Nur selten<br />
Schleimhautbefall.<br />
IF: Homogene IgG- und Komplement-Deposits (C3) entlang der Lam<strong>in</strong>a lucida der<br />
Basalmembran.<br />
Kl<strong>in</strong>ik: NIKOLSKI-Phänomen I negativ (außer <strong>in</strong> Herden), II positiv. TZANCK-Test negativ.<br />
Erosionen schmerzhaft.<br />
Webl<strong>in</strong>ks: DermIS - Bullöses Pemphigoid<br />
Vernarbendes Schleimhautpemphigoid<br />
Webl<strong>in</strong>ks: DermIS - Vernarbendes Schleimhautpemphigoid<br />
303
Pemphigoid gestationis (Herpes gestationis)<br />
Ät.: Autoantikörper gegen BP AG 2 (Kollagen XVII). Schwangerschafts-<strong>in</strong>duziert.<br />
Morph./Kl<strong>in</strong>ik: Polymorph, papulovesikulös, starker Juckreiz.<br />
L<strong>in</strong>eare IgA-Dermatose<br />
Ät.: L<strong>in</strong>eare IgA-Deposition (Anti-BP AG 2) entlang der Basalmembranzone.<br />
Morph./Kl<strong>in</strong>ik: Polymorph, scheibenförmige Erytheme mit subepidermalen gruppierten<br />
Bläschen.<br />
Varianten: Juvenil, adult<br />
Webl<strong>in</strong>ks: DermIS - L<strong>in</strong>eare IgA-Dermatose<br />
Dermatitis herpetiformis DUHRING<br />
Ep.: 20 - 50 Lj., w
IF: Ablagerung von IgG-Antikörpern entlang der dermo-epidermalen Junktionszone.<br />
Webl<strong>in</strong>ks: DermIS - Epidermolysis bullosa acquisita<br />
12.5 Kollagenosen<br />
Kollagenosen<br />
„Kollagenosen“ ist e<strong>in</strong>e historische, aber falsche Bezeichnung, da das kollagene B<strong>in</strong>degewebe<br />
nicht immer primär betroffen ist.<br />
Kollagenosen s<strong>in</strong>d e<strong>in</strong>e kl<strong>in</strong>isch und laborchemisch heterogene Gruppe von<br />
Autoimmunerkrankungen mit Befall der Haut und/oder der <strong>in</strong>neren Organe. Die<br />
E<strong>in</strong>zelbefunde s<strong>in</strong>d oft wenig spezifisch, diagnostisch wegweisend s<strong>in</strong>d <strong>die</strong> typischen<br />
Befundkonstellationen.<br />
Verlauf akut und z.T. lebensbedrohlich oder chronisch-schubartig progre<strong>die</strong>nt.<br />
Pathomechanismen:<br />
• Direkte Autoimmunglobul<strong>in</strong>-Wirkung -> z.B. Blutbildveränderungen<br />
• Ablagerung von Immunkomplexen mit Komplementaktivierung -> z.B. Nephritis,<br />
Vaskulitis<br />
• Störung der Homöostase von Effektorsystemen -> z.B. Ger<strong>in</strong>nungsstörungen<br />
Lupus erythematodes (LE)<br />
Systemische Autoimmunkrankheit mit B-Zell-Aktivierung bei gestörter T-Zell-Funktion.<br />
Pg.: Autoantikörper -> zirkulierende Immunkomplexbildung -> Deposition <strong>in</strong> Haut und<br />
Organen -> Komplementaktivierung -> Entzündung, Gewebsschädigung, multipler<br />
Organbefall (Gelenke, Haut (> 80 %) Nieren, Herz, ZNS).<br />
Chronisch-diskoider Lupus erythematodes (CDLE)<br />
Lupus mit überwiegender Hautmanifestation.<br />
Ep.: V.a. junge Erwachsene<br />
Mikro: Vakuolisierende Degeneration des Stratum basale, follikulär gebundene lymphozytäre<br />
Dermatitis.<br />
IF: „Lupusbande“ (IgG- und C3-Deposits) entlang der epidermalen Basalmembran <strong>in</strong> den<br />
befallen Hautarealen.<br />
305
Makro: Lupusherde mit Symptomtrias aus Erythem, Schuppung und Atrophie vorwiegend <strong>in</strong><br />
den lichtexponierten Hautbereichen. Häufig Tapeziernagelphänomen (follikuläre Keratose).<br />
Im behaarten Kopfbereich führen Lupusherde zu narbiger Alopezie.<br />
Kl<strong>in</strong>ik: Hyperästhesie <strong>in</strong> den Herden.<br />
Kompl.: Übergang <strong>in</strong> e<strong>in</strong>en SLE.<br />
Webl<strong>in</strong>ks: DermIS - Lupus erythematodes discoides<br />
Subakut-kutaner Lupus erythematodes<br />
Der Subakute Lupus nimmt e<strong>in</strong>e Zwischenstellung e<strong>in</strong> zwischen dem chronisch-diskoiden<br />
und dem systemischen Lupus erythematosus.<br />
Morph: Ausgedehnte papulosquamöse, scheibenförmige Plaques oder anulär-polyzyklische<br />
Herde. Atrophische Abheilung.<br />
IF: Mögliche Muster der ANA-Kernfluoreszenz: homogen, partikulär, ant<strong>in</strong>ukleolär.<br />
Kl<strong>in</strong>ik: Photosensitivität, ANA (häufig Ro/SS-A-Antikörper), evtl. Arthritis, Fieber,<br />
Unwohlse<strong>in</strong>, z.T. Beteiligung <strong>in</strong>nerer Organe.<br />
Verlauf: Häufig selbstlimitierend, evtl. Übergang <strong>in</strong> SLE.<br />
Webl<strong>in</strong>ks: DermIS - Lupus erythematodes, subakut-kutan<br />
Systemischer Lupus erythematodes (SLE)<br />
Multiorganerkrankung mit variablem Verlauf.<br />
Ät.: Erkrankung mit B-Zell-Aktivierung (Autoantikörper, <strong>in</strong> > 90 % ANAs nachweisbar) bei<br />
bee<strong>in</strong>trächtigter T-Zell-Funktion.<br />
Manifestationen: Haut (persistierende Erytheme, z.B. Schmetterl<strong>in</strong>gserythem, CDLE-Herde,<br />
Schleimhautläsionen), Gefäßschädigung (Vaskulitis, sekundäres RAYNAUDN-Syndrom,<br />
Antiphospholipidsyndrom, Thrombosen), Bewegungsapparat (Arthritis, Myositis,<br />
Tendosynovitis), Nieren (Glomerulonephritis), Herz, Lunge, ZNS, Gastro<strong>in</strong>test<strong>in</strong>altrakt,<br />
Leber, Lymphknoten und Milz. Häufig erhöhte Lichtempf<strong>in</strong>dlichkeit.<br />
SF: Neonatales LE-Syndrom - Schädigung des Feten durch diaplazentar erworbene<br />
mütterliche IgG-Antikörper (bes. Ro/SS-A). Mögliche Folgen s<strong>in</strong>d Endomyokarditis (bis zu<br />
50 %) mit Schädigung des Reizleitungssystems (AV-Block), Endokardfibroelastose,<br />
Klappenfehler, Hepatosplenomegalie, Blutbildstörungen, Hautläsionen.<br />
Weitere Komplikationen <strong>in</strong> der Schwangerschaft: Plazenta<strong>in</strong>suffizienz, Aborte und<br />
<strong>in</strong>trauter<strong>in</strong>er Fruchttod (bes. im 2. Trimenon), Spätgestosen.<br />
Prg.: Abhängig von der Organbeteiligung.<br />
306
Dermatomyositis<br />
Multisystemerkrankung mit bevorzugter Manifestation an Skelettmuskeln und Haut.<br />
Ät.: Autoaggressiv (ANA, Ro, Jo-1, PL-7). Zum Teil Tumor-assoziiert (Paraneoplasie)!<br />
Haut: In der oberen Gesichtsregion (Augenlider, Nasenrücken) diffuse, livide Rötung und<br />
Schwellung. Am Nagelfalz Teleangiektasien und E<strong>in</strong>blutungen. Livide Erytheme und Papeln<br />
über den F<strong>in</strong>gerknöcheln, den Knöcheln und an den Knien (GOTTRON-Zeichen).<br />
Muskel: Langsam-progre<strong>die</strong>nte, proximal e<strong>in</strong>setzende Myopathie.<br />
Evtl. auch Befall andere Organe (Herzmuskel, Speiseröhre, Harnblase, selten andere).<br />
Webl<strong>in</strong>ks: DermIS - Dermatomyositis<br />
Sklerodermie<br />
Chronisch-entzündliche Erkrankung mit Schädigung des kollagenen B<strong>in</strong>degewebes.<br />
Führendes Symptom ist <strong>die</strong> Sklerose der Haut. Innere Organe können mitbetroffen se<strong>in</strong>.<br />
E<strong>in</strong>teilung:<br />
• Systemische Sklerodermie: Chronisch-progre<strong>die</strong>nte Multisystemerkrankung<br />
o Akraler Typ: Oft langer Verlauf über Jahrzehnte<br />
o Diffuser Typ: Schlechtere Prognose<br />
• Zirkumskripte Sklerodermie (Morphäa): Umschriebene Hautmanifestationen ohne<br />
Systembeteiligung, benigner Verlauf<br />
• Überlappungssyndrome<br />
Zirkumskripte Sklerodermie (Morphäa)<br />
Ep.: Relativ selten<br />
Ät.: Unbekannt<br />
Mikro: Im Frühstadium perivasal lymphozytäres Infiltrat und ödematöse Verquellung der<br />
Kollagenfaserbündel. Im Spätstadium Ausbreitung des dermalen B<strong>in</strong>degewebes unter<br />
Verdrängung des Fettgewebes, homogenisierte und verbreiterte Kollagenfaserbündel.<br />
Makro: Fleckförmige, sich ausbreitende Rötung -> Nachlassen des Erythems und Ausbildung<br />
e<strong>in</strong>er gelblich-weisslichen Platte, <strong>die</strong> von e<strong>in</strong>em fliederfarbenen Erythem (Lilac r<strong>in</strong>g)<br />
umgeben ist.<br />
Unterformen:<br />
• Plaqueförmiger Typ (Stadium erythematosum – Stadium <strong>in</strong>durativum – Stadium<br />
atrophicans)<br />
• Kle<strong>in</strong>makulöser Typ (Morphaea guttata)<br />
• L<strong>in</strong>eärer Typ („Coup de Sabre“)<br />
307
• Morphäa profunda (subkutane Morphäa)<br />
• Generalisierte Morphäa<br />
Webl<strong>in</strong>ks: DermIS - Dissem<strong>in</strong>ierte zirkumskripte Sklerodermie<br />
Systemische Sklerodermie<br />
Beteiligung von drei Organsystemen:<br />
• Blutgefäße: Mikroangiopathie, perivaskulär überschießende Kollagenproduktion,<br />
RAYNAUD-Syndrom.<br />
• Immunsystem: Polyklonale Aktivierung des humoralen und zellulären Immunsystems.<br />
• B<strong>in</strong>degewebsstoffwechsel: Aktvierte Fibroblasten bilden vermehrt Kollagen,<br />
Fibronekt<strong>in</strong> und Proteoglykane.<br />
Akrale systemische Sklerodermie<br />
Kl<strong>in</strong>ik: In erster L<strong>in</strong>ie s<strong>in</strong>d Akren (RAYNAUD-Phänomen, später Rattenbissnekrosen,<br />
Akrosklerose), proximale Extremitäten und Gesicht betroffen. Ger<strong>in</strong>gere Beteiligung <strong>in</strong>nerer<br />
Organe als bei der diffusen Form, daher auch bessere Prognose.<br />
Diffuse systemische Sklerodermie<br />
Kl<strong>in</strong>ik: Ausgedehnter, synchron beg<strong>in</strong>nender und rasch-progressiver Befall der Haut und der<br />
<strong>in</strong>neren Organe (Magendarmtrakt, Atmungssystem, Nieren, Herz, Muskulatur, Skelettsystem,<br />
Nervensystem).<br />
Webl<strong>in</strong>ks: DermIS - Sklerodermie, progressiv<br />
CREST-Syndrom<br />
Benignere Verlaufsform der systemischen Sklerodermie.<br />
• Calc<strong>in</strong>osis cutis<br />
• Raynaud-Phänomen<br />
• Ö(E)sophagus-Motilitätsstörung<br />
• Sklerodaktylie<br />
• Teleangiektasien<br />
Webl<strong>in</strong>ks: DermIS - CREST-Syndrom<br />
SJÖGREN-Syndrom<br />
Ät.: Autoaggressiv, primär oder sekundär im Rahmen anderer Autoimmunerkrankungen<br />
(SLE, Sklerodermie, rheumatoide Arthritis). Häufig s<strong>in</strong>d Autoantikörper (ANA, Anti-Ro/SS-<br />
A, Anti-LA/SS-B) nachweisbar.<br />
Pg.: Zerstörung exokr<strong>in</strong>er Drüsen (Tränendrüsen, Speicheldrüsen).<br />
Kl<strong>in</strong>ik: Sicca-Symptome<br />
308
Verlauf: Chronisch-progre<strong>die</strong>nt<br />
Webl<strong>in</strong>kS: DermIS - Sjögren-Syndrom<br />
12.6 Mikrobielle Hauterkrankungen<br />
Virale Hauterkrankungen<br />
Übersicht über wichtige virale Erkrankungen mit Hautbeteiligung:<br />
DNA-Viren:<br />
• Pockenviren<br />
o Pockenvirus - Variola vera<br />
o Vacc<strong>in</strong>iavirus - Vakz<strong>in</strong>ale Pockenerkrankungen<br />
o Kuhpockenvirus - Kuhpocken<br />
o Paravacc<strong>in</strong>iavirus - Melkerknoten<br />
o Schafpockenvirus - Ekthyma contagiosum (Orf)<br />
o Molluscum contagiosum-Virus - Molluscum contagiosum<br />
• Herpesviren<br />
o Herpes simplex Virus 1 - Herpes labialis, G<strong>in</strong>givostomatitis herpetica, Eczema<br />
herpeticatum, (Herpes genitales), Herpes neonatorum<br />
o Herpes simplex Virus 2 - Herpes genitales, Herpes neonatorum, (Herpes<br />
labialis)<br />
o Varizella Zoster Virus (HHV-3) - Varizellen, Herpes zoster<br />
o Zytomegalievirus (HHV-5) - Akropapulöse Dermatose, CMV-Ret<strong>in</strong>itis bei<br />
AIDS, Neonatale CMV-Erkrankung<br />
o Humanes Herpes Virus 6 und 7 - Exanthema subitum (Drei-Tage-Fieber)<br />
o Epste<strong>in</strong> Barr Virus (HHV-4) - Infektiöse Mononukleose<br />
(Arzneimittelexanthem!), Nasopharynxkarz<strong>in</strong>om, Burkitt-Lymphom,<br />
lymphoproliferative Erkrankungen bei Immunsuppression<br />
o Humanes Herpes Virus 8 - Kaposi-Sarkom (bei AIDS)<br />
• Papillomaviren xi<br />
o HPV 1-4, 26-29, 38, 41, ... - Verrucae vulgares<br />
o HPV 6, 11, 42, 44, ... - Condyloma accum<strong>in</strong>atum<br />
o HPV 6, 11, 16, 18, 31, 33, 35, 39, ... - Zervixkarz<strong>in</strong>om<br />
o HPV 6, 7, 11, 32, ... - Papillome<br />
• Parvoviren<br />
o Humanes Parvovirus B19 - R<strong>in</strong>gelröteln (Erythema <strong>in</strong>fectiosum), Hydrops<br />
fetalis<br />
DNA- und RNA revers transskribierende Viren:<br />
• Hepadnaviren<br />
o Hepatitis-B-Virus - Gianotti-Crosti-Syndrom<br />
• Retroviren<br />
o HTLV I - Adultes T-Cell-Lymphom/Leukämie<br />
o HIV 1 und 2 - AIDS<br />
309
RNA-Viren:<br />
• Paramyxoviren<br />
o Masernvirus - Masern<br />
• Picornaviren<br />
o Coxsackie-Viren Typ A 16 - Hand-Mund-Fuß-Krankheit, Herpang<strong>in</strong>a,<br />
Exantheme<br />
o ECHO-Viren - vakz<strong>in</strong>ale Erkrankungen<br />
• Flaviviren<br />
o Hepatitis-C-Virus - Hepatitis C, assoziierte Dermatosen<br />
• Togaviren<br />
o Rubellavirus - Röteln<br />
Melkerknoten<br />
Ät.: Paravacc<strong>in</strong>iavirus (Zoonose)<br />
Webl<strong>in</strong>ks: DermIS - Melkerknoten<br />
Molluscum contagiosum<br />
Syn.: Dellwarze<br />
Ep.: V.a. bei K<strong>in</strong>dern und Jugendlichen<br />
Ät.: Poxvirus mollusci<br />
Dispostion: Atopische Dermatitis, Immunsupression.<br />
Mikro: Gegen das Korium scharf abgegrenztes Knötchen, kraterförmig, durch BG-Septen <strong>in</strong><br />
Läppchen gegliedert. In der Läppchenmitte f<strong>in</strong>det man sog. Molluscum-Körperchen<br />
(Epithelzellen des Stratum sp<strong>in</strong>osum mit eos<strong>in</strong>ophilen, <strong>in</strong>traplasmatischen E<strong>in</strong>schlüssen aus<br />
Kernresten und Viruse<strong>in</strong>schlüssen).<br />
Makro: Kraterförmig, oft multipel (Schmier<strong>in</strong>fektion).<br />
Verhalten: Benigne, aber u.U. sehr lästig.<br />
Molluscum contagiosum.<br />
Idem.<br />
310
Molluscum contagiosum.<br />
Molluscum contagiosum.<br />
Idem.<br />
Idem.<br />
Webl<strong>in</strong>ks: DermIS - Molluscum contagiosum<br />
Herpes simplex<br />
311<br />
Idem.<br />
Kl<strong>in</strong>ik: Herpes labiales und oralis (herpetische G<strong>in</strong>givostomatitis) (eher HSV 1), Herpes<br />
genitalis (eher HSV 2)<br />
Makro: Kutan: Virushaltige kle<strong>in</strong>e runde Bläschen mit klarem wässrigen Inhalt -> Trübung -><br />
E<strong>in</strong>trocknung und Verkrustung. Chronisch rezidivierend im Bereich e<strong>in</strong>es Nervenastes.<br />
Mikro: Vesikel, homogene <strong>in</strong>tranucleäre E<strong>in</strong>schlußkörperchen <strong>in</strong> den Epithelzellen<br />
Kompl.: Hohes Abortrisiko bei Erst<strong>in</strong>fektion mit Genitalherpes <strong>in</strong> der Schwangerschaft,<br />
Neonatalherpes, Eczema herpeticatum (schwere HSV-Infektion bei atopischem Ekzem).<br />
Webl<strong>in</strong>ks: DermIS - Herpes simplex, WebPath - Herpes, DermIS - Herpes simplex oralis.<br />
Varizellen und Herpes zoster<br />
Ät.: Varicella-zoster-Virus (VZV)<br />
Varizellen<br />
Makro: Typisches Bild mit generalisiertes Exanthem aus juckenden Bläschen <strong>in</strong><br />
unterschiedlichen Sta<strong>die</strong>n („Sternenhimmel“, HEUBNER-Sternenkarte) an Haut und<br />
Schleimhäuten (Mundhöhle). Bläschen zuerst mit klarem Inhalt, der e<strong>in</strong>trübt und dann<br />
e<strong>in</strong>trocknet. Kratzen („Auslöffeln“) führt zu den typischen kle<strong>in</strong>en runden Narben.
Kompl.: Bakterielle Super<strong>in</strong>fektion mit Sepsis. Otitis media, Pneumonie, Men<strong>in</strong>gitis,<br />
Enzephalitis, Infektion <strong>in</strong> der Schwangerschaft, Herpes neonatorum, Leber- oder<br />
Gelenkbeteiligung, Reye-Syndrom (bei ASS-E<strong>in</strong>nahme).<br />
Webl<strong>in</strong>ks: DermIS - Varizellen<br />
Herpes zoster<br />
Ät.: VZV-Reaktivierung bei Immunschwäche (Viruspersistenz <strong>in</strong> den sensiblen Ganglien).<br />
Makro: Gruppiert stehende Bläschen auf erythematösem Grund im Bereich e<strong>in</strong>es oder mehrer<br />
Dermatome oder Nervenäste (Trigem<strong>in</strong>us), <strong>die</strong> später e<strong>in</strong>trocknen.<br />
Kompl.: Post-Zoster-Neuralgie (PZN). Nekrotisierung, Bakterielle Super<strong>in</strong>fektion, Zoster-<br />
Men<strong>in</strong>gitis, -Enzephalitis, -Myelitis, VZV-Pneumonie, Zoster generalisatus, Zoster<br />
ophthalmicus (HN. V1: Zoster-Keratitis, Iritis, Chorioret<strong>in</strong>itis), Zoster oticus.<br />
Kl<strong>in</strong>ik: Die neuralgischen Schmerzen gehen dem Exanthem meist voraus! (DD: Ischialgie,<br />
Radikulitis, Trigem<strong>in</strong>usneuralgie).<br />
DD.: Herpes simplex, Eczema herpeticatum, Varizellen (Zoster generalisatus), bullöses<br />
Erysipel.<br />
Webl<strong>in</strong>ks: DermIS - Herpes zoster, DermIS - Zoster ophthalmicus.<br />
Verruca vulgaris<br />
Syn.: Geme<strong>in</strong>e Warze<br />
Ät.: Infektiös: Papilloma-Viren Typ 1-4, 26-29, 38, 41, ...<br />
Verhalten: Benigne<br />
Verruca vulgaris, H&E.<br />
Webl<strong>in</strong>ks: DermIS - Verruca vulgaris<br />
Verruca vulgaris, H&E.<br />
312
Condyloma accum<strong>in</strong>atum<br />
Ät.: HPV 6, 11, 42, 44, ...<br />
Übertragung: GV, Schmier<strong>in</strong>fektion<br />
Kl<strong>in</strong>ik: Hautfarbene oder rötlich-bräunliche weiche Papillome im Anogenitalbereich.<br />
Kompl.: Invasives Wachstum (selten), destruierend wachsende Condylomata gigantea<br />
(Buschke-Löwenste<strong>in</strong>) (extrem selten).<br />
Webl<strong>in</strong>ks: DermIS - Condyloma accum<strong>in</strong>atum<br />
Bakterielle Hauterkrankungen<br />
Überwucherung der residenten Hautflora<br />
Erythrasma<br />
Oberflächliche Infektion der Haut durch den Saprophyten Corynebacterium m<strong>in</strong>utissimum<br />
(Gram-positiv, Teil der normalen Hautflora).<br />
Ät.: Wärme und Feuchtigkeit, Hyperhidrosis, Diabetes mellitus, Adipositas,<br />
Immunsuppression.<br />
Lok.: Intertrig<strong>in</strong>öse Hautareale (Achsel, Leiste).<br />
Makro: Flächige, leicht schuppende und scharf begrenzte Herde von rotbrauner Farbe.<br />
Kl<strong>in</strong>ik: I.d.R. symptomlos. Im Wood-Licht (UV-Licht) karm<strong>in</strong>- bzw. korallenrot.<br />
Webl<strong>in</strong>ks: DermIS - Erythrasma<br />
Trichomykosis palmell<strong>in</strong>a<br />
Intertrigo<br />
Webl<strong>in</strong>ks: DermIS - Intertrigo<br />
Primäre Pyodermien<br />
Bis auf <strong>die</strong> Follikulitis handelt es sich um nicht nicht-follikuläre Hauteiterungen.<br />
Die Haupterreger eitriger Haut<strong>in</strong>fektionen s<strong>in</strong>d Staphylococcus aureus und β-hämolysierende<br />
Streptokokken.<br />
S. aureus bildet Koagulase und Hämolys<strong>in</strong>e und breitet sich bevorzugt vertikal entlang der<br />
Follikel und Schweißdrüsen aus. Zu den typischen Erkrankungen gehören <strong>die</strong> Impetigo<br />
contagiosa (großblasig) und <strong>die</strong> Dermatitis exfoliativa (staphylogenes Lyell-Syndrom) der<br />
313
Epidermis, <strong>die</strong> im oberen Corium angesiedelte Follikulitis und <strong>die</strong> tiefer gelegenen<br />
Hauteiterungen Furunkel, Karbunkel, Hidradenitis suppurativa und <strong>die</strong> Phlegmone.<br />
β-hämolysierende Streptokokken wie S. pyogenes bilden Streptok<strong>in</strong>ase und Hyaluronidase.<br />
Sie breiten sich bevorzugt horizontal aus. Krankheitsbilder umfassen <strong>die</strong> kle<strong>in</strong>blasige Form<br />
der Impetigo contagiosa (Epidermis), das Ecthyma (obere Lederhaut) und im tieferen Corium<br />
das Erysipel (Lymphspalten) sowie <strong>die</strong> nekrotisierende Faziitis.<br />
Impetigo contagiosa<br />
Die Impetigo contagiosa ist e<strong>in</strong>e vorwiegend im K<strong>in</strong>desalter auftretende und hochkontagiöse<br />
oberflächliche Haut<strong>in</strong>fektion bevorzugt im Gesicht und an den Händen und Armen. Die<br />
großblasige Form wird durch Staphylococcus aureus verursacht, <strong>die</strong> kle<strong>in</strong>blasige durch ßhämolysierende<br />
A-Streptokokken.<br />
Ät.: Schmier<strong>in</strong>fektion, Immunstatus<br />
Kl<strong>in</strong>ik: Scharf begrenzte Hautrötungen mit Vesikeln bzw. Blasen oder Pusteln, <strong>die</strong> später<br />
typische honiggelbe Krusten bilden.<br />
Kompl.: Lymphangitis oder Lymphadenitis, Staphylogenes Lyell-Syndrom (Exfoliat<strong>in</strong>e),<br />
Komplikation bei atopischer Dermatitis, selten Post-Streptokokken-Glomerulonephritis.<br />
DD.: Super<strong>in</strong>fizierter Herpes.<br />
Dermatitis exfoliativa<br />
Follikulitis<br />
Oberflächliche Haarfollikelentzündung durch Staphylococcus aureus.<br />
RF.: Diabetes mellitus, Steroidtherapie, Immunsuppression, kle<strong>in</strong>e Hautverletzungen (Rasur).<br />
Kl<strong>in</strong>ik: E<strong>in</strong>zelne oder multipel auftretende kle<strong>in</strong>e follikulär gebundene Pusteln.<br />
DD.: Follikulitis durch Pytirosporon oder Gram-negative Erreger. Akne vulgaris, Steroidakne,<br />
Chlorakne.<br />
Furunkel<br />
Tiefe Haarfollikelentzündung durch Staphylococcus aureus.<br />
Ät.: Follikulitis, Diabetes mellitus, Steroidtherapie, Immunsuppression, Hygienemängel.<br />
Kl<strong>in</strong>ik: Hochroter <strong>in</strong>durierter schmerzhafter Knoten, mit im Verlauf eitriger E<strong>in</strong>schmelzung<br />
(Fluktuation). In der Umgebung ödematöse Begleitreaktion.<br />
DD: Trichomykose<br />
Kompl.: Im Gesicht -> Gefahr der S<strong>in</strong>usvenenthrombose.<br />
314
Webl<strong>in</strong>ks: DermIS - Furunkel<br />
Karbunkel<br />
Größere oder konfluierende Furunkel mit brettharter Infiltration. Evtl. Allgeme<strong>in</strong>symptome.<br />
Webl<strong>in</strong>ks: DermIS - Karbunkel<br />
Hidradenitis suppurativa<br />
Webl<strong>in</strong>ks: DermIS - Hidradenitis suppurativa<br />
Paronychie<br />
Nagelumlauf, eitrige Entzündung des Nagelwalls.<br />
Webl<strong>in</strong>ks: DermIS - Paronychie<br />
Ekthyma simplex<br />
Ät.: Streptokokken, seltener Staphylokokken.<br />
Kl<strong>in</strong>ik.: Papel oder Pustel mit rascher Krustenbildung, Ablösung der Kruste h<strong>in</strong>terlässt e<strong>in</strong>en<br />
wie ausgestanzten Defekt.<br />
Webl<strong>in</strong>ks: DermIS - Ekthyma simplex<br />
Erysipel (Wundrose)<br />
Relativ häufige akute Infektion der Lymphspalten der Lederhaut durch ß-hämolysierende<br />
Streptokokken der Gruppe A, seltener durch Staphylococcus aureus (Diabetes mellitus).<br />
Ät.: Infektion kle<strong>in</strong>er Hautläsionen bevorzugt im Gesicht und an Armen und Be<strong>in</strong>en<br />
(Fußpilz!)<br />
Kl<strong>in</strong>ik: Scharf begrenztes <strong>in</strong>tensiv gefärbtes Erythem evtl. mit flammenartigen Ausläufern.<br />
Klassische Entzündungszeichen, Allgeme<strong>in</strong>symptome (Unwohlse<strong>in</strong>, Fieber, Schüttelfrost), im<br />
Labor CRP-Anstieg und Leukozytose.<br />
DD.: Erysipeloid, Hypodermitis, Kontaktdermatitis, Lymhangiosis carc<strong>in</strong>omatosa,<br />
Phlegmone, Borreliose, Qu<strong>in</strong>cke-Ödem, TVT.<br />
Kompl.: Lymphangitis, -adenitis, Phlegmone, Lymphödem durch Verklebung der<br />
Lymphspalten (Elephantiasis), Post-Streptokokken-Glomerulonephritis (selten).<br />
Webl<strong>in</strong>ks: DermIS - Erysipel<br />
Lymphangitis<br />
Webl<strong>in</strong>ks: DermIS - Lymphangitis<br />
315
Sekundäre Pyodermien<br />
Ät.: Bakterielle Super<strong>in</strong>fektion präexsistenter Läsionen wie z.B. akute (Verletzung,<br />
Verbrennung) oder chronische Wunden (Ulzera), Ekzeme, Ichthyosen, virale Erkrankungen,<br />
Mykosen, Akne vulgaris, blasenbildende Hauterkrankungen).<br />
Erreger: z.B. Staphylococcus aureus, S. epidermidis (Katheter), Pseudomonas aerug<strong>in</strong>osa<br />
(Verbrennungen) u.v.a.<br />
Tiefe <strong>in</strong>vasive Infektionen<br />
Phlegmone<br />
Nekrotisierende Fasziitis<br />
Gasbrand<br />
Ät.: Hauptsächlich Clostridium perfr<strong>in</strong>gens (Gram-positiver obligat anaerober<br />
Sporenbildener)<br />
Spezifische Infektionen<br />
Milzbrand<br />
Ät.: Bacillus anthracis (Gram-positives aerobes nicht-verzweigtes Stäbchen, Sporenbildener)<br />
Webl<strong>in</strong>ks: - DermIS - Anthrax<br />
Hautdiphtherie<br />
Ät.: Corynebacterium diphtheriae (Gram-positives aerobes nicht-verzweigtes Stäbchen)<br />
Webl<strong>in</strong>ks: DermIS - Diphtherie<br />
Akt<strong>in</strong>omykose<br />
Ät.: Akt<strong>in</strong>omyzeten (Gram-positive verzweigt wachsende Stäbchen), Anaerobier<br />
Aerob-anaerobe Misch<strong>in</strong>fektionen.<br />
Webl<strong>in</strong>ks: DermIS - Hautakt<strong>in</strong>omykose<br />
Lupus vulgaris<br />
Hauttuberkulose<br />
Webl<strong>in</strong>ks: DermIS - Lupus vulgaris<br />
Lepra<br />
Ät.: Mycobacterium leprae (Gram-positives verzweigt wachsendes säurefestes Stäbchen)<br />
316
Mikro: Säurefeste Stäbchen<br />
Makro/Kl<strong>in</strong>ik: Polyneuropathie -> Verstümmelung, Erbl<strong>in</strong>dung. Landkartenartige<br />
Hautveränderungen, Pigmentverschiebungen, Hyperkeratosen der Fußsohlen.<br />
Formen: Tuberkuloid, lepromatös, dimorph (Borderl<strong>in</strong>elepra), unbestimmt.<br />
Webl<strong>in</strong>ks: DermIS - Lepra lepromatosa<br />
Tularämie<br />
Ät.: Francisella tularensis (Gram-negatives, kokkoides, sporenloses, schwer anzüchtbares<br />
Stäbchen)<br />
Rotz<br />
Zoonose, gilt <strong>in</strong> Deutschland als ausgerottet.<br />
Ät.: Burkholderia mallei (Gram-negatives Bakterium)<br />
Melioidose (Pseudorotz)<br />
Ät.: Burkholderia pseudomallei (Gram-negatives Bakterium)<br />
Ulkus molle<br />
Syn.: Weicher Schanker<br />
Ät: Haemophilus ducreyi (Gram-negatives Stäbchen)<br />
Inkubationszeit: 1-5 Tage<br />
Kl<strong>in</strong>ik: Multiple weiche, schmerzhafte Papeln und Ulzera, unilaterale regionäre<br />
Lymphadenitis.<br />
Kompl.: Eitrige Urethritis, Harnröhrenfisteln, Paraphimose.<br />
Webl<strong>in</strong>ks: DermIS - Ulcus molle<br />
Syphillis (Lues)<br />
Ät.: Treponema pallidum (Atypischer Erreger, Spirochät)<br />
Übertragung: GV, konnatal (Lues connata), Bluttransfusion, Schmier<strong>in</strong>fektion.<br />
Sta<strong>die</strong>n der Lues aquisita:<br />
• Frühsyphilis<br />
o Lues I (Primärstadium) - 3 Wochen nach Infektion entwickelt sich an der<br />
E<strong>in</strong>trittspforte das hochkontagiöse Ulcus durum, e<strong>in</strong>e meist solitäre<br />
schmerzlose Papel, <strong>die</strong> zentral ulzeriert und e<strong>in</strong>en derben Randwall aufweist.<br />
317
Die regionären Lymphknoten können <strong>in</strong>dolent vergrößert se<strong>in</strong>, bleiben aber<br />
verschieblich. Das Ulkus heilt nach 2 bis 6 Wochen narbig ab.<br />
o Lues II (Sekundärstadium) - Ab ca. 9. Woche nach Infektion: Variable Haut-<br />
und Schleimhautersche<strong>in</strong>ungen! Makulöse, makulo-papulöse, pustulöse oder<br />
ulzeröse Syphilide. Kle<strong>in</strong>fleckige Exantheme, kontagiöse Condylomata lata<br />
(anogenital), Plaques muqueuses (oral), Clavi syphilitici (Hand-/Fußflächen),<br />
Polyskleradenitis (generalisierte Lymphknotenschwellung), luetischer<br />
Haarverlust (diffus oder kle<strong>in</strong>fleckig dissem<strong>in</strong>iert (Alopezia areolaris)),<br />
luetisches Leukoderm (hypopigmentierte Maculae im Nacken-Hals-Bereich),<br />
Ang<strong>in</strong>a specifica (eitrige Tonsillitis).<br />
o Lues latens seropositiva (Frühlatenz)<br />
• Spätsyphillis<br />
o Lues III (Tertiärstadium) - Nach mehren Jahren kutane (tuberöse oder tuberoulzero-serpig<strong>in</strong>öse)<br />
sowie subkutane Syphilide (Gumma). Multipler<br />
Organbefall.<br />
o Lues latens (Spätlatenz)<br />
o Lues IV (Quartärstadium) - Metalues: Tabes dorsalis<br />
(H<strong>in</strong>terstrangdegeneration), progressive Paralyse.<br />
Kompl.: HERXHEIMER-JARISCH-Reaktion - Zunahme der Symptome bei antibiotischem<br />
Behandlungsbeg<strong>in</strong>n durch Erregerzerfall und Antigenfreisetzung.<br />
Webl<strong>in</strong>k: DermIS - Lues<br />
Lymphogranuloma <strong>in</strong>gu<strong>in</strong>ale<br />
Ät.: Chlamydia trachomatis (Atypischer <strong>in</strong>trazellulärer Erreger)<br />
Übertragung: GV<br />
Vorkommen: Tropen und Subtropen<br />
Inkubationszeit: 7-10 Tage<br />
Sta<strong>die</strong>n:<br />
• Genitale Primärläsion: Vesikel -> Ulzeration -> Abheilung.<br />
• Sekundärstadium: Unilaterale Lymphknotenschwellung, Furchenzeichen (durch LK-<br />
Schwellung ober- und unterhalb des Leistenbandes).<br />
• Tertiärstadium: Nach 5 bis 10 Jahren granulomatöse Entzündung im<br />
Anogenitalbereich.<br />
Webl<strong>in</strong>k: DermIS - Lymphogranuloma <strong>in</strong>gu<strong>in</strong>ale<br />
Granuloma <strong>in</strong>gu<strong>in</strong>ale (Donovaniose)<br />
Ät.: Donovania granulomatis (Calymmatobacterium)<br />
Inkubationszeit: 8 bis 80 Tage<br />
Kl<strong>in</strong>ik: Multiple Papeln, Ulzerationen, granulomatöse Plaques, regionäre Lymphadenitis.<br />
318
Borreliose<br />
Ep.: Mitteleuropa, USA, Asien<br />
Borrelien-Unterarten: Borrelia burgdorferi sensu stricto, B. b. gar<strong>in</strong>ii, B. b. afzelii, B. b.<br />
valaisiana.<br />
Vektor: In Europa Ixodes ric<strong>in</strong>us („Holzbock“).<br />
Inkubationszeit: Wenige Tage bis 5 Monate<br />
Krankheitsbilder und Erreger:<br />
Erreger Vorkommen<br />
Borrelia<br />
burgdorferi<br />
sensu stricto<br />
B. b. gar<strong>in</strong>ii<br />
Rel. Häuf.<br />
<strong>in</strong> Europa<br />
USA, Europa 1 Gelenke<br />
USA, Europa,<br />
Asien<br />
7 Nerven<br />
B. b. afzelii Europa 3 Haut<br />
319<br />
Häufigste<br />
Manifestation<br />
Krankheitsbilder<br />
Erythema migrans, Lyme-<br />
Disease (Arthritis)<br />
Erythema migrans,<br />
Neuroborreliose<br />
Erythema migrans,<br />
Acrodermatitis chronica<br />
atrophicans<br />
B. b. valaisiana Europa Erythema migrans<br />
Borrelia burgdorferia befällt hauptsächlich Haut, Gelenke und Nervensystem. In Europa<br />
dom<strong>in</strong>ieren <strong>die</strong> Unterarten gar<strong>in</strong>ii und afzelli, so dass sich <strong>die</strong> Borreliose bei uns <strong>in</strong> folgender<br />
Verteilung präsentiert: 50 % Erythema chronicum migrans, 39 % neurologische Symptome,<br />
10 % Arthritis, 7 % Acrodermatitis chronica atrophicans, 1 % Karditis, 0,2 % Augenbefall.<br />
Die Borreliose verläuft meist <strong>in</strong> mehreren Sta<strong>die</strong>n.<br />
Verlauf:<br />
• Stadium I. (Tage – Wochen): Erythema chronicum migrans, Lymphozytom,<br />
Arthralgien, Myalgien.<br />
• Stadium II. (Wochen – Monate): Akut <strong>in</strong>termittierende Mono-/Oligoarthritiden,<br />
Men<strong>in</strong>gopolyneuritis GARIN-BUJADOUX-BANNWARTH (GBB), Fazialisparese, Peri-<br />
und Myocarditis (AV-Block).<br />
• Stadium III. (Monate – Jahre): Acrodermatitis chronica atrophicans, chronische<br />
Oligoarthritis, Enzephalopathie.
Manifestationen:<br />
• Haut<br />
o Erythema chronicum migrans („Wanderröte“): Scheibenförmiges Erythem,<br />
das sich langsam zentrifugal um <strong>die</strong> Zeckenbissstelle ausbreitet und zentral<br />
abblasst, auch multipel auftretend. Lymphknotenschwellung, evtl.<br />
Begleitsymptome mit Fieber, Gelenk- und Muskelschmerzen. Im roten<br />
Randsaum bef<strong>in</strong>den sich <strong>die</strong> Borrelien.<br />
o Acrodermatitis chronica atrophicans (Morbus HERXHEIMER): Im<br />
<strong>in</strong>filtrativen Stadium f<strong>in</strong>det man e<strong>in</strong>e meist oligosymptomatische lividrote<br />
ödematöse Schwellung meist e<strong>in</strong>es Be<strong>in</strong>es. Im Verlauf atrophiert <strong>die</strong> Haut<br />
irreversibel, <strong>die</strong> verdünnte Haut ersche<strong>in</strong>t „zigarettenpapierartig“ gefältelt.<br />
Besonders an den Extremitäten auftretend.<br />
o Lymphozytom (Lymphadenosis cutis benigna BÄFERSTEDT): Mäßig weiche<br />
livid-rötliche Knoten mit Prädilektionsstellen an Ohrläppchen, Mamillen und<br />
Genitalbereich. Die Inkubationszeit beträgt Wochen bis Monate. DD.:<br />
Lymphom, Pseudolymphom, Mastozytom.<br />
• Myositis, Karditis<br />
• Nervensystem, hier ist von peripher bis zentral alles möglich.<br />
o Vasculäre Neuritis, Mononeuritis, Mononeuritis multiplex, Polyneuritis,<br />
Neuritis cranialis (Fazialis, Trigem<strong>in</strong>us u.a.).<br />
o Plexusneuritis, Men<strong>in</strong>gopolyneuritis GBB, Men<strong>in</strong>goradikulitis.<br />
o Myelitis, Polyradikulomyelitis, Polyradikulomyelomen<strong>in</strong>gitis.<br />
o Enzephalomyelitis, Men<strong>in</strong>gitis, Akute Herdenzephalitis, zerebrale Vaskulitis<br />
(Schlaganfall!), Akute Men<strong>in</strong>goenzephalitis.<br />
• Gelenke: Arthralgien, Arthritis.<br />
• Augen: Konjunktivitis, Iritis, Uveitis.<br />
Webl<strong>in</strong>ks: DermIS - Erythema chronicum migrans<br />
Hautersche<strong>in</strong>ungen bei systemischen Infektionen<br />
Metastatische Läsionen (Bakterielle Streuung)<br />
Endocarditis lenta<br />
Sepsis: Neisserien, Streptokokken, Staphylokokken<br />
Pyocyaneus<br />
Bazilläre Angiomatose<br />
Sterile Hautsymptome<br />
• Immunologisch:<br />
o Immunkomplex-Erkrankungen: Nekrotisierende Vaskulitis (Streptokokken)<br />
o Allergisch: Purpura fulm<strong>in</strong>ans HENOCH (Infektionen (Scharlach), Arzneimittel<br />
(Butazolid<strong>in</strong>))<br />
• Tox<strong>in</strong>-bed<strong>in</strong>gte Fernwirkung:<br />
o Staphylococcal scaled sk<strong>in</strong> syndrome (SSSS)<br />
320
o Scharlach-Exanthem (Exotox<strong>in</strong>e (Superantigene) e<strong>in</strong>es phagentragenden<br />
Streptococcus pyogenes)<br />
Parasitäre Hauterkrankungen<br />
Leishmaniose<br />
Ät.: Leishmanien (Protozoon, Überträger ist <strong>die</strong> Sandmücke bzw. Schmetterl<strong>in</strong>gsmücke)<br />
Inkubationszeit: 2 Wochen bis 1 Jahr.<br />
Formen: Kutane Form (Orientbeule), mucokutane Form, viszerale Form (Kala-Azar).<br />
Mikro: Histiozyten, Leishmanien.<br />
Makro Orientbeule: Papel, Knoten oder Plaque, evtl. ulzerierend.<br />
Webl<strong>in</strong>ks: DermIS - Leishmaniose<br />
Scabies (Krätze)<br />
Ät.: Sarcoptes hom<strong>in</strong>is (Krätzmilbe)<br />
Epidermale Gangsysteme mit rundlich-ovalären Strukturen und Aufwerfung der Epidermis.<br />
An der Spitze halbmondförmige, bräunliche oder dunkle Verfärbung (Sitz der Milbe). Starker<br />
Juckreiz.<br />
Webl<strong>in</strong>ks: DermIS - Scabies<br />
Zerkariendermatitis (Badedermatitis)<br />
Ät.: Larven von bestimmten Saugwürmern (z.B. Trichobilharzia szidati, Bilharziella<br />
polonica), Hauptwirt s<strong>in</strong>d Wasservögel, Zwischenwirte s<strong>in</strong>d Süßwasserschnecken (Radix<br />
auricularia).<br />
Pg.: Die Zerkarien bohren sich beim Baden <strong>in</strong> B<strong>in</strong>nengewässern <strong>in</strong> <strong>die</strong> Haut des Menschen,<br />
der e<strong>in</strong> Fehlwirt darstellt, wo sie nach kurzer Zeit absterben.<br />
Kl<strong>in</strong>ik: Juckreiz, Hautausschlag.<br />
Prg.: Selbstlimitierend<br />
Webl<strong>in</strong>ks: DermIS - Zerkariendermatitis<br />
Larva migrans cutanea<br />
Ät.: Larven verschiedener Hakenwürmer (Strand, Erde), <strong>die</strong> sich <strong>in</strong> <strong>die</strong> Haut bohren und mit<br />
e<strong>in</strong>er Geschw<strong>in</strong>digkeit von mehreren Zentimetern pro Tag <strong>in</strong> den oberen Hautschichten<br />
umherwandern.<br />
321
Kl<strong>in</strong>ik: Gerötete, fadenförmige, gewundene Streifen, evtl. Bläschenbildung. Starker Juckreiz.<br />
Prg.: Selbstlimitierend.<br />
Webl<strong>in</strong>ks: DermIS - Larva migrans cutanea<br />
Furunkuloide Myiasis (Hautmaden)<br />
Ät.: Dasselfliege (Mittel- und Südamerika), Tumbufliege (Afrika) u.a. (etwa 80<br />
humanpathogene Arten).<br />
Webl<strong>in</strong>ks: DermIS - Furunkuloide Myiasis<br />
Pilzerkrankungen der Haut<br />
T<strong>in</strong>ea<br />
Kl<strong>in</strong>ik: Im Woodlicht blaugrün<br />
Webl<strong>in</strong>ks: DermIS - T<strong>in</strong>ea<br />
Mikrosporie<br />
Kl<strong>in</strong>ik: Im Woodlicht blaugrün<br />
Candidamykose<br />
Webl<strong>in</strong>ks: DermIS - Candidamykose<br />
12.7 Tumoren der Haut<br />
Benigne Tumoren<br />
Verruca seborroica<br />
Syn.: Seborrhoische Keratose, „Alterswarze“<br />
Mikro: Isomorphes Zellbild, Kerat<strong>in</strong>zysten, pilzartig der Epidermis aufgelagert, scharfe basale<br />
Begrenzung, Akanthose.<br />
Makro: Scharf begrenzt, bröcklig, stumpf, fettige Oberfläche.<br />
Verhalten: Benigne.<br />
322
Seborrhoische Keratose, H&E.<br />
Idem.<br />
Webl<strong>in</strong>k: DermIS - Seborrhoische Keratose<br />
Naevie<br />
Syn.: Muttermal<br />
Naevuszellnaevus<br />
Ursprung: Naevuszellen<br />
323<br />
Idem.<br />
Mikro: Verbreiterte Reteleisten, ovoide, uniforme Naevuszellen, Ausreifungstendenz (Zellen<br />
<strong>in</strong> der Tiefe zunehmend kle<strong>in</strong>er), Zellen <strong>in</strong> Strängen und Nestern gelagert, ke<strong>in</strong>e Infiltration<br />
der Epidermis. Formen: Junctionsnaevus (oberhalb der Basallam<strong>in</strong>a), Compound<br />
(dermoepidermale Grenze und Korium), Dermal (nur Korium).<br />
Makro: Symmetrisch<br />
Verhalten: Benigne, kann Ursprung e<strong>in</strong>es Melanoms werden (Vorsicht bei Veränderungen).<br />
Risiko wächst mit Anzahl der Naevi.<br />
Intrademaler Naevuszellnävus (1),<br />
Exzisionspräparat, H&E.<br />
Idem, stärkere<br />
Vergrößerung.
Webl<strong>in</strong>k: DermIS - Nävuszellnävus<br />
Naevus coeruleus (Naevus bleu)<br />
324<br />
Idem, starke Vergrößerung.<br />
Gutartiger meist solitärer derber runder melanozytärer Tumor. Die bläuliche bis schwarze<br />
Färbung entsteht durch <strong>die</strong> tiefe Lage der Melanozyten.<br />
Webl<strong>in</strong>ks: DermIS - Naevus coeruleus<br />
Spitz-Naevus<br />
Syn.: Juveniles benignes Melanom, Sp<strong>in</strong>delzellnaevus<br />
Überwiegend bei K<strong>in</strong>dern, rasch wachsend, meist im Gesicht.<br />
Mikro: Kann histologisch e<strong>in</strong>em Melanom ähneln. Der Tumor ist symmetrisch, scharf<br />
abgegrenzt und <strong>die</strong> Zellen zeigen sich rund, oval, sp<strong>in</strong>delig oder polygonal mit großen<br />
Kernen. Die Melanozyten f<strong>in</strong>den sich überwiegend an der dermoepidermalen Junktionszone<br />
<strong>in</strong> (oft vertikal orientierten) Nestern angeordnet. Typisch s<strong>in</strong>d <strong>die</strong> sog. „Kam<strong>in</strong>o bo<strong>die</strong>s“,<br />
dabei handelt es sich um eos<strong>in</strong>ophile Globuli <strong>in</strong> der Epidermis oder im Bereich der<br />
Junktionszone. Die Melanozyten zeigen e<strong>in</strong>e deutliche Ausreifungstendenz, <strong>in</strong>dem sie nach<br />
außen h<strong>in</strong> größer werden.<br />
Makro: Meist solitäre, halbkugelige, glatte, hellrote bis braune Knötchen oder Knoten bis<br />
max. 2 cm. Beim Erwachsenen meist dunkler.<br />
Webl<strong>in</strong>ks: DermIS - Spitz-Naevus<br />
Granularzelltumor<br />
Syn: ABRIKOSSOFF-Tumor, Schaumzelltumor<br />
Meist benigne von Nervengewebe abstammende Tumoren, <strong>die</strong> Lipoprote<strong>in</strong>fragmente<br />
speichern<br />
Lok: meist <strong>in</strong> der quergestreiften Muskulatur im Kopf- und Halsbereich<br />
Mikro: Pseudo<strong>in</strong>vasives Wachstum <strong>in</strong> <strong>die</strong> benachbarte Muskulatur (Wachstumsorientierung<br />
an den Muskelfaserverbänden), ke<strong>in</strong>e b<strong>in</strong>degewebige Kapsel, große, irregulär geformte Zellen<br />
mit e<strong>in</strong>em betont granulären Zytoplasma, ke<strong>in</strong>e Atypien, <strong>in</strong>trazytoplasmatische<br />
lipoproteidhaltige Granula, S-100 positiv (Neural-Marker).
Granularzelltumor der Haut, H&E.<br />
Idem, S-100-Immunfärbung.<br />
Pilomatrixom<br />
Syn.: Epithelioma calcificans Malherbe<br />
Idem, stärker vergrößert.<br />
Granulazelltumor der Bauchwand.<br />
Ursprungsgewebe: Epithel der Haarwurzelscheide<br />
Lok.: Gesicht, Nacken, obere Extremität<br />
325<br />
Idem.<br />
Mikro: Girlanden von „Geisterzellen“ = blasse Zellen vom Haarbalg-Typ, <strong>die</strong> ohne Granulose<br />
kerat<strong>in</strong>isieren. Verkalkungen und regressive Veränderungen, Entzündung,<br />
Fremdkörperreaktion.<br />
Makro: Tief liegender, sehr harter, solitärer Knoten von 0,3 bis 3 cm Durchmesser. Die<br />
bedeckende Haut ist unauffällig oder rötlich-blau verfärbt.<br />
Prg.: Meist benigne, es s<strong>in</strong>d jedoch etwa 80 Fälle maligner Transformation meist bei älteren<br />
Menschen beschrieben.<br />
Kalzifizierendes Epitheliom der<br />
Haut, H&E.<br />
Idem.<br />
Idem.
Idem.<br />
Idem.<br />
Webl<strong>in</strong>ks: DermIS - Pilomatrixom, KAIPA, ZM-onl<strong>in</strong>e<br />
Pseudolymphome<br />
Polyklonal und benigne im Ggs. zu den echten Lymphomen.<br />
Follikuläre B-Zell-Pseudolymphome<br />
Lymphadenosis cutis benigna (Lymphozytom)<br />
Ät.: Borrelien<strong>in</strong>fektion Stadium 1 und 2<br />
Lok.: V.a. an Ohrläppchen, Mamillen und Genitale.<br />
Kl<strong>in</strong>ik: Mittelweiche livid-rötliche Knoten.<br />
Webl<strong>in</strong>ks: DermIS - Lymphadenosis benigna cutis (Bäfverstedt)<br />
Nicht-follikuläre B-Zell-Pseudolymphome<br />
Knotige T-Zell-Pseudolymphome<br />
Pseudokanzerosen der Haut<br />
Keratoakanthom (Molluscum pseudocarc<strong>in</strong>omatosum)<br />
326<br />
Pilomatrixom, Makro.<br />
Morph.: Benigne rasch wachsende rundliche Papel mit zentralem Hornpfropf und Randwall<br />
durch Lipidbildung, Hornperlen.<br />
Keratoakanthom.<br />
Papillomatosis cutis carc<strong>in</strong>oides GOTTRON
Kann sich im Randbereich chronisch gestauter Hautareale entwickeln.<br />
Condylomata acum<strong>in</strong>ata gigantea Buschke-Loewenste<strong>in</strong><br />
HPV-assoziierte Kondylome. Können sich lokal wie Karz<strong>in</strong>ome verhalten.<br />
Papillomatosis mucosae oris carc<strong>in</strong>oides (floride orale Papillomatose)<br />
Baso-squamöse Epitheliome (Verrucae seborrhoicae)<br />
s.o.<br />
Hyperplasie pseudo-épithéliomateuse du dos des ma<strong>in</strong>s<br />
Pseudokarz<strong>in</strong>omatöse (pseudoepitheliomatöse) Hyperplasie unterschiedlicher<br />
Genese<br />
Seltene, nicht-metastasierende Tumoren, <strong>die</strong> sowohl makroskopisch als auch histologisch<br />
Karz<strong>in</strong>ome imitieren können.<br />
Präkanzerosen<br />
Karz<strong>in</strong>ogene: UV-Strahlung (auch Solarium!), Arsen, ionisierende Strahlen, mechanische und<br />
thermische Irritantien, Ste<strong>in</strong>kohleteer, Pech, Ruß, Anthrazen (karz<strong>in</strong>ogen s<strong>in</strong>d <strong>die</strong><br />
Verunre<strong>in</strong>igungen mit Teerölen), Teeröle, Bitumen, HPV bei Plattenepithelkarz<strong>in</strong>omen.<br />
Lichtspektrum der Sonne und der UV-Strahlung:<br />
• UV-C (λ < 280 nm): Absorption bereits <strong>in</strong> der Ozonschicht, mediz<strong>in</strong>isch kaum<br />
relevant.<br />
• UV-B (λ = 280 - 320 nm): Absorption hauptsächlich <strong>in</strong> der Epidermis (Dicke 50-150<br />
µm) -> DNA-Schäden, Pigmentierung<br />
• UV-A (λ = 320 - 400 nm): E<strong>in</strong>dr<strong>in</strong>gen bis <strong>in</strong> <strong>die</strong> Dermis (Dicke 1-4 mm) und<br />
Unterhaut -> Vasodilatation, Vitam<strong>in</strong> D-Bildung, Kollagenzerstörung -> Hautalterung<br />
• Sichtbares Licht<br />
• Infrarot-Licht (IR) - Wärmestrahlung<br />
Präkanzerosen mit uncharakteristischer histopathologischer Entdifferenzierung:<br />
• Keratosen<br />
o Akt<strong>in</strong>ische Keratosen:<br />
� Keratosis act<strong>in</strong>ica<br />
� Cheilitis abrasiva<br />
� Röntgenkeratosen<br />
o Chemisch verursachte Keratosen:<br />
� Arsenkeratosen - Ähnlich Dornwarzen, oft plamoplantar<br />
� Teerkeratosen<br />
• Cornu cutaneum - Gutartig, Basis kann allerd<strong>in</strong>gs PEC se<strong>in</strong>.<br />
• Verruköse Leukoplakie<br />
327
Mit typischer histopathologischer Enddifferenzierung:<br />
• Morbus BOWEN<br />
• Erythroplasie QUEYRAT<br />
• Morbus PAGET<br />
• Lentigo maligna<br />
Akt<strong>in</strong>ische Keratose<br />
Intraepidermale Krebsvorstufe, bevorzugt bei älteren Menschen.<br />
Ät.: Lichtschädigung<br />
Pg.: Keratotische Hautveränderung<br />
Lok.: Bes. <strong>in</strong> lichtexponierten Hautarealen<br />
Mikro: Hyperparakeratose, geblähte Zellen mit leerem Zytoplasma, untergehende Zellen,<br />
leichtes Ödem.<br />
Makro: Plan oder verrucös.<br />
Prg.: Kann <strong>in</strong> e<strong>in</strong> Sp<strong>in</strong>aliom übergehen<br />
DD.: Plattenepithelkarz<strong>in</strong>om.<br />
Webl<strong>in</strong>ks: DermIS - Akt<strong>in</strong>ische Keratose<br />
Morbus BOWEN<br />
Carc<strong>in</strong>oma <strong>in</strong> situ der Oberhaut (<strong>in</strong>traepidermales Karz<strong>in</strong>om).<br />
Ät.: UV-Licht, Arsen.<br />
Lok.: Überall möglich (nicht nur <strong>in</strong> den UV-exponierten Arealen).<br />
Mikro.: Atypische, dyskeratotische, polymorphe Zellen mit polymorphen Kernen,<br />
Epithelproliferation, <strong>die</strong> Basalmembran ist nicht durchbrochen.<br />
Makro.: Scharf begrenzte schuppende Hautstelle.<br />
Prg.: Obligate Transformation zum Plattenepithelkarz<strong>in</strong>om (BOWEN-Karz<strong>in</strong>om).<br />
DD.: Ingu<strong>in</strong>al: Pilz.<br />
328
Morbus BOWEN, H&E.<br />
Idem.<br />
Idem, stärker vergrößert.<br />
Webl<strong>in</strong>ks: DermIS - Morbus Bowen, DermIS - Bowen-Karz<strong>in</strong>om<br />
Erythroplasie QUEYAT<br />
329<br />
Idem, stark vergrößert.<br />
Carc<strong>in</strong>oma <strong>in</strong> situ im Bereich der Schleimhäute und Übergangsschleimhäute. Ähnlich dem<br />
Morbus BOWEN.<br />
Mikro: Intraepidermale Proliferation dysplastischer Zellen.<br />
Prg.: Übergang <strong>in</strong> e<strong>in</strong> <strong>in</strong>vasives Karz<strong>in</strong>om möglich.<br />
Webl<strong>in</strong>ks: DermIS - Erythroplasie Queyrat<br />
Morbus PAGET der Mamille<br />
Intraepidermale präkanzeröse Läsion der Milchdrüsenausführungsgänge.<br />
Mikro: Typische <strong>in</strong>traepidermale, dyskeratotische „Paget-Zellen“.<br />
DD.: Neurodermitis, andere Ekzeme.<br />
Extramammärer Morbus PAGET<br />
Lok.: Außerhalb der Mamillenregion im Bereich apokr<strong>in</strong>er Drüsen gelegen.
Webl<strong>in</strong>ks: DermIS - Extramammärer Morbus Paget<br />
Leukoplakie<br />
Präkanzerose im Bereich der Schleimhäute und Übergangsschleimhäute.<br />
Mikro: Dysplastische, keratotische Veränderung des Epithels.<br />
Makro: Plane oder verrucöse weißliche Flecken.<br />
Prg.: Übergang <strong>in</strong> e<strong>in</strong> Plattenepithelkarz<strong>in</strong>om eher selten.<br />
Webl<strong>in</strong>ks: DermIS - Leukoplakie, präkanzerös<br />
Lentigo maligna<br />
Präkanzerose von den Melanozyten ausgehend.<br />
Lok.: Bes. <strong>in</strong> lichtexponierten Hautarealen.<br />
Mikro: Intraepidermal proliferierende atypische Melanozyten. Noch nicht <strong>in</strong>vasiv.<br />
Makro: Hyperpigmentierte Melanomverdächtige Hautveränderungen.<br />
Prg: Nicht selten Übergang <strong>in</strong> e<strong>in</strong> Lentigo maligna-Melanom (LMM).<br />
Webl<strong>in</strong>ks: DermIS - Lentigo maligna<br />
Maligne Tumoren<br />
Basaliom (Basalzellkarz<strong>in</strong>om)<br />
Syn.: Basalzellkarz<strong>in</strong>om<br />
Ep.: Häufigster Hauttumor, Inzidenz ca. 100/100.000/a (Dtl.), v.a. 7. Lebensjahrzehnt.<br />
Ät.: Genetische Faktoren, UV-Strahlung, Karz<strong>in</strong>ogene, chronische Hautschädigung<br />
Lok.: Zu 80 % im Gesicht<br />
Ursprung: Basalzellen der Epidermis<br />
Mikro: Monomorphe, uniforme Tumorzellen, artifizielle Spaltbildung, pallisadenförmig<br />
angeordnete Zellkerne am Tumorrand, Verb<strong>in</strong>dung zur Epidermis.<br />
Makro: Glasige, perlmuttartige Oberfläche, scharf begrenzt mit perlschnurartigem Randwall.<br />
charakteristische kle<strong>in</strong>e Teleangiektasien im Randbereich, evtl. Blutung, Ulzeration.<br />
Unterformen:<br />
330
• Knotige, häufiger ulzerierende Basaliome:<br />
o Basalioma solidum<br />
o Basalioma exulcerans (Ulcus rodens)<br />
o Basalioma terebrans (Ulcus terebrans)<br />
o Pigmentiertes Basaliom<br />
• Plane, seltener ulzerierende Basaliome.<br />
o Basalioma planum cicatricans<br />
o Rumpfhautbasaliom (pagetoidesBasaliom)<br />
o Sklerodermiformes Basaliom (keloidiformesBasaliom)<br />
• Sonderformen<br />
o Naevoides Basaliom (Basalzellnaevus-Syndrom = GORLIN-GOLTZ-Syndrom) -<br />
autosomal-dom<strong>in</strong>ant mit Kieferzysten, frühen multiplen Basaliomen, caput<br />
quadratum, Hypertelorismus u.a.m.<br />
o Fibroepitheliom (P<strong>in</strong>kus 1953)<br />
Verhalten: Semimaligne, v.a. lokal destruierend, selten metastasierend.<br />
Basaliom, chirurgisches Exzidat,<br />
H&E.<br />
Basaliom.<br />
Webl<strong>in</strong>ks: DermIS - Basaliom<br />
Sp<strong>in</strong>aliom<br />
Idem, stärkere<br />
Vergrößerung.<br />
Basaliom, H&E.<br />
Syn.: Stachelzellkrebs, Plattenepithelkarz<strong>in</strong>om der Haut<br />
Ep.: Zweithäufigster Tumor der Haut, Inzidenz: 25-30/100.000/a (Dtl.), v.a. 7.<br />
Lebensjahrzehnt.<br />
331<br />
Idem, starke Vergrößerung.<br />
Ät.: Genetische Faktoren, Strahlenspätfolgen (UVB, Röntgen, Hitze), chemische Karz<strong>in</strong>ogene<br />
(Rußstaub, Arsen, Ste<strong>in</strong>kohlenteer, Kreosotöl), chronische Hautschädigungen, Präkanzerosen,<br />
Immunsuppression.
Lok.: Zu 80 % im Kopf-Hals-Bereich (lichtexponierte Areale). Auch auf chronischen<br />
Wunden.<br />
Ursprung: Vom Stratum sp<strong>in</strong>osum ausgehend<br />
Mikro: Verhornung, Schichtungstendenz, Interzellularbrücken, allg. Malignitätskriterien<br />
(<strong>in</strong>vasiv, Kernatypien, Mitosen...)<br />
Makro: Schmerzlos ulzeriert, Basis derb palpabel.<br />
Verhalten: Maligne. Zuerst <strong>in</strong>traepidermal (Carc<strong>in</strong>oma <strong>in</strong> situ), nach Wochen bis Jahre<br />
Übergang <strong>in</strong> e<strong>in</strong> <strong>in</strong>vasives Karz<strong>in</strong>om (Durchbrechen der Basalmembran). Destruierendes<br />
Wachstum. Lymphogene, aber auch hämatogene Metastasierung, jedoch seltener und später<br />
als beim malignen Melanom.<br />
Prg.faktoren: TNM-Stadium, Lokalisation, Tumordicke, Histologie, Infiltrationstiefe,<br />
kl<strong>in</strong>ische Tumorgröße, Primär- oder Rezidivtumor, präexistente Hautläsion, Immunstatus.<br />
Plattenepithelkarz<strong>in</strong>om.<br />
Webl<strong>in</strong>ks: DermIS - Plattenepithelkarz<strong>in</strong>om<br />
Malignes Melanom (MM)<br />
Ep.: Inzidenz: 10-12/100.000/a mit Zunahme um 7% pro Jahr, 1-3% aller Malignome.<br />
Ät.: UV-Licht (Sonnenbrände).<br />
RF.: Zahl der Naevuszellnaevi, Anzahl der Sonnenbrände <strong>in</strong> der K<strong>in</strong>dheit. Im Ggs. zu den<br />
anderen Karz<strong>in</strong>omen werden Melanome nicht direkt durch UV-Licht begünstigt, sondern das<br />
Risiko steigt mit der Anzahl der NZN, <strong>die</strong> durch Sonnenbrände <strong>in</strong>duziert werden. Etwa 50 %<br />
der Melanome entstehen de novo, etwa 50 % entwickeln sich aus e<strong>in</strong>em Naevus. Bei mehr als<br />
10 NZN oder m<strong>in</strong>destens e<strong>in</strong>em atypischen NZN liegt das RR bei 2,3 bzw. 2,5. Bei mehr als<br />
50 NZN beträgt das RR 4,8.<br />
Ursprung: Melanozyten.<br />
Lok.: Überall wo Melanozyten vorkommen: Epidermis, Schleimhaut, Aderhaut des Auges,<br />
Iris, Hirnhaut.<br />
Mikro: Atypien, Mitosen, Polymorphie. Transepidermale Ausbreitung, <strong>in</strong>filtrierendes<br />
Wachstum, ke<strong>in</strong>e Ausreifungstendenz, leukozytäres Infiltrat, E<strong>in</strong>zelformationen.<br />
332
Makro: ABCDE-Regel: A assymetrisch, B Begrenzung unscharf mit Ausläufern, C Colorit:<br />
mehrfarbig und ungleichmäßige Pigmentierung, D Durchmesser > 5 bis 6 mm, E Erhabenheit.<br />
Der Primärtumor kann partiell oder komplett <strong>in</strong> Regression gehen, hat dann jedoch u.U. schon<br />
Metastasen gesetzt.<br />
Typen:<br />
• Superfiziell-spreitendes Melanom (SSM) - 40 - 70 % der Melanome, vorwiegend im<br />
5. Lebensjahrzehnt auftretend, am ganzen Körper möglich, horizontal-zentrifugale<br />
Ausbreitung, Wachstumsdynamik Monate bis 5 Jahre, bessere Prognose (länger<br />
oberflächlich).<br />
• Noduläres Melanom (NM) - 15 - 35 % der Melanome, vorwiegend im 6.<br />
Lebensjahrzehnt auftretend, am ganzen Körper möglich, vertikale Ausbreitung,<br />
Wachstumsdynamik Wochen bis 2 Jahre, schlechtere Prognose (<strong>in</strong>vasiver).<br />
• Lentigo maligna Melanom (LMM) - 4 - 13 % der Melanome, vorwiegend im 7.<br />
Lebensjahrzehnt auftretend, Prädilektionsstelle Gesicht, horizontale Ausbreitung,<br />
Wachstumsdynamik 5 - 20 Jahre, bessere Prognose.<br />
• Akro-lentig<strong>in</strong>öses Melanom (ALM) - 2 - 9 % der Melanome, vorwiegend im 7.<br />
Lebensjahrzehnt auftretend, palmar-plantar sub- oder periungual lokalisiert,<br />
horizontale Ausbreitung, Wachstumsdynamik Monate bis 10 Jahre, schlechtere<br />
Prognose (spät erkannt).<br />
• Amelanotisches Melanom - Schlechtere Prognose (spät erkannt).<br />
Verhalten: Maligne. Das maligne Melanom metastasiert primär <strong>in</strong> <strong>die</strong> regionären<br />
Lymphknoten. Frühe lymphogene (Weichteile) und hämatogene (Lunge, Leber, Hirn,<br />
Knochen) Metastasierung. Regionale Metastasen < 2 cm vom Primarius entfernt heißen<br />
Satelliten-Metastasen, > 2 cm entfernt nennt man sie <strong>in</strong>-transit-Metastasen (d.h. sie s<strong>in</strong>d auf<br />
dem Wege zur nächsten Lymphknotenstation).<br />
Prg.faktoren: TNM-Stadium, Tumordicke (mm, Breslow), E<strong>in</strong>dr<strong>in</strong>gtiefe (Level, Clark),<br />
Histologie, Max. Tumordurchmesser, Tumorhöhe, Geschlecht, Lokalisation, Alter. xii<br />
DD.: Bes. Amelanotische werden oft für Warzen o.ä. gehalten. Merke: Was unter Therapie<br />
nicht abheilt ist malignomverdächtig!<br />
SF.: Aderhautmelanom. Dessen Metastasierung korreliert eng mit e<strong>in</strong>er Monosomie des<br />
Chromosoms 3 im Tumor. xiii Da <strong>die</strong> Aderhaut über ke<strong>in</strong>e Lymphgefäße verfügt erfolgt <strong>die</strong><br />
Metastasierung primär hämatogen.<br />
Superfiziell spreitendes Melanom,<br />
Hautbiopsie, H&E. H&E.<br />
Idem, stärker vergrößert.<br />
333<br />
Idem, stärker vergrößert.
Idem, stark vergrößert.<br />
Webl<strong>in</strong>ks: DermIS - Melanom<br />
Primäre Lymphome der Haut<br />
Malignes Melanom.<br />
Lymphome, <strong>die</strong> m<strong>in</strong>destens 6 Monate auf <strong>die</strong> Haut begrenzt s<strong>in</strong>d. Kutane Lymphome s<strong>in</strong>d<br />
monoklonale Lymphozytenproliferate, <strong>die</strong> sich vom sk<strong>in</strong> associated lymphatic tissue (SALT)<br />
ableiten.<br />
Ep.: Inzidenz ca. 0,5-1/100.000/a.<br />
Ät.: Chronische Antigenstimulation (diskutiert), Chromosomenaberrationen und genetische<br />
Störungen, Apoptosestörung.<br />
Klassifikation:<br />
• Morbus Hodgk<strong>in</strong> (sehr selten kutan, S.: Pruritus s<strong>in</strong>e materia)<br />
• NHL<br />
o B-Zell Lymphom - CBCL (Cutaneous B cell lymphoma)<br />
o T-Zell Lymphom - CTCL (Cutaneous T cell lymphoma)<br />
� Mycosis fungoides<br />
� SÉZARY-Syndrom<br />
Mycosis fungoides<br />
Primäres CTCL<br />
Ep.: Ca. 60 % aller kutanen Lymphome, weltweites Auftreten im mittleren und höheren<br />
Lebensalter, w:m = 1:2<br />
Mikro: Lymphozytäre Infiltrate perivaskulär, <strong>in</strong>traepidermale Ansammlung von T-<br />
Lymphozyten (PAUTRIER'sche Mikroabszesse), kle<strong>in</strong>e Zellen mit cerebiformen Kernen.<br />
IF: CD3 +, CD4 +, CD45RO +, CD30 - (Antigen-Verlust im Verlauf spricht für<br />
Entdifferenzierung -> schlechtere Prognose).<br />
Verhalten: Niedrig-maligne<br />
Sta<strong>die</strong>nhafter Verlauf über Jahre/Jahrzehnte:<br />
334
<strong>1.</strong> Erythematöses/ekzematoides Stadium: Dissem<strong>in</strong>ierte atrophe gelb-rötlich-braune<br />
Flecken mit Spaltl<strong>in</strong>ienbetonung (Prämykosid: Parapsoriasis en plaque BROCQ).<br />
2. Plaquestadium<br />
3. Tumorstadium<br />
Webl<strong>in</strong>ks: DermIS - Mycosis fungoides<br />
SÉZARY-Syndrom<br />
Leukämische Form des CTCL<br />
Kl<strong>in</strong>ik: Chronische Erythrodermie, generalisierte Lymphknotenschwellung, palmoplantare<br />
Hyperkeratosen, diffuser Haarausfall, Pruritus.<br />
Blut: > <strong>1.</strong>000 atypische Lymphozyten/µl (SÉZARY-Zellen) im Blut (cerebriformer Kern, CD4<br />
+, CD7 -), erhöhte CD4/CD8-Ratio > 5:1<br />
Prg.: Ungünstig<br />
Webl<strong>in</strong>ks: DermIS - Sézary-Syndrom<br />
MERKEL-Zell-Karz<strong>in</strong>om (Kutanes neuroendokr<strong>in</strong>es Karz<strong>in</strong>om)<br />
Lok.: Meist im Bereich lichtexponierter Hautareale (Gesichtshaut, Extremitäten).<br />
Makro: Solider, rötlich-violetter Tumor von halbkugeliger oder kugeliger evtl. auch<br />
plaqueförmiger Gestalt. Evtl. sekundäre Ulzeration. Häufig < 2 cm Durchmesser.<br />
Mikro: Dermale Lokalisation mit Ausbreitung <strong>in</strong> das subkutane Fettgewebe. Kle<strong>in</strong>e<br />
monomorphe Zellen mit chromat<strong>in</strong>reichen runden bis ovalen Kernen, <strong>die</strong> Stränge und solide<br />
trabekuläre Zellkomplexe bilden können. Vere<strong>in</strong>zelt Mitosen und E<strong>in</strong>zelzellnekrosen.<br />
Nukleäres Chromat<strong>in</strong>-Muster.<br />
IHC: Epitheliale und neuroendokr<strong>in</strong>e Antigene: Zytokerat<strong>in</strong> 8, 18, 19 und 20,<br />
neuronenspezifische Enolase. Evtl. s<strong>in</strong>d auch Chromogran<strong>in</strong> A und S-100 positiv. Negativ<br />
s<strong>in</strong>d Viment<strong>in</strong> und das Leukocyte-Common-Antigen. Evtl. Verlust der Antigenexpression bei<br />
Entdifferenzierung. Negativ ist ebenfalls der Thyroidale Transkriptionsfaktor (TTF-1), mit<br />
dem das Merkelzellkarz<strong>in</strong>om von der differentialdiagnostisch <strong>in</strong> Frage kommenden<br />
Bronchialkarz<strong>in</strong>ommetastase (TTF-1 positiv) unterschieden werden kann.<br />
Subtypen und Prognose:<br />
• Trabekulärer Typ - günstig<br />
• Intermediärer Zelltyp - mittel<br />
• Kle<strong>in</strong>zelliger Typ - ungünstig<br />
335
MERKEL-Zell-Karz<strong>in</strong>om.<br />
Kutanes Angioleiomyom<br />
Kutanes Angioleiomyom, H&E.<br />
Kutanes Angiosarkom<br />
Kutanes Angiosarkom, H&E.<br />
Idem.<br />
Idem, stärker vergrößert.<br />
336<br />
Idem.
Idem, CD31-Immunhistochemie.<br />
Webl<strong>in</strong>k: DermIS - Angiosarkom<br />
Dermatofibrosarcom protuberans (DFSP)<br />
Sarkom der Dermis<br />
Ät.: In 95 % Fusion des Kollagen-Gens COL1A1 mit dem PDGF-Gen via Translokation<br />
t(17;22)<br />
Pathogenese: Fibroblast translatiert statt Kollagen das COL1A1-PDGF-Genprodukt -><br />
Prozessierung zu PDGF -> Selbststimulation über den PDGF-Rezeptor -> Proliferation<br />
Lok.: Stamm und proximale Extremität<br />
Mikro: Kurze, sp<strong>in</strong>delige Zellen plattenartig angeordnet (storiform pattern), CD 34 +.<br />
Makro/Kl<strong>in</strong>ik: Rote, harte, sich über das Hautniveau vorwölbende noduläre oder<br />
mult<strong>in</strong>oduläre Läsion.<br />
Verhalten: Langsam wachsend, häufig Rezidive, Metastasierung <strong>in</strong> 2 - 7 % der Fälle.<br />
Dermatofibrosarcom protuberans,<br />
Spätrezidiv, H&E.<br />
Idem, CD34-Immunfärbung.<br />
Idem, stärker vergrößert.<br />
Webl<strong>in</strong>ks: DermIS - Dermatofibrosarkoma protuberans, en.wikipedia, [1]<br />
337<br />
Idem, stark vergrößert.
12.8 Hautersche<strong>in</strong>ungen bei <strong>in</strong>ternistischen<br />
Erkrankungen<br />
Hautersche<strong>in</strong>ungen und äußerer Aspekt bei versch. <strong>in</strong>ternistischen Erkrankungen.<br />
Herz-Kreislauf-System und Atmung<br />
Endokarditis<br />
Kl<strong>in</strong>ik: Kutane und konjunktivale petechiale Blutungen, Janeway-Läsionen (palmare/plantare<br />
<strong>in</strong>dolente makulöse Hautläsionen), schmerzhafte OSLER-Knötchen palmar/plantar oder an den<br />
F<strong>in</strong>gerkuppen (Immunkomplexvaskulitis). Mikroembolien an den Akren oder auch subungual<br />
(Splitterhämorrhagien).<br />
Chronische Hypoxie<br />
Ät.: Chronisch obstruktive Lungenerkrankungen, Herzfehler<br />
Makro: Trommelschlegelf<strong>in</strong>ger, Uhrglasnägel<br />
Webl<strong>in</strong>ks: DermIS - Trommelschlegelf<strong>in</strong>ger<br />
Gastroenterologie<br />
Ikterus<br />
Ät.:<br />
• Prähepatisch: Hämolyse<br />
• Intrahepatisch: Hepatitis, Leberzirrhose<br />
• Posthepatisch: Cholestase, Choledocholithiasis<br />
Chronischer Leberschaden<br />
Aszites, Spider Naevi, Caput medusae (oberflächliche Umgehungskreisläufe),<br />
Palmarerythem, Bauchglatze, Hodenatrophie, Ikterus, Hautblutungen.<br />
Endokr<strong>in</strong>ologie und Stoffwechsel<br />
Akromegalie<br />
Webl<strong>in</strong>ks: DermIS - Akromegalie<br />
Morbus ADDISON<br />
Ät.: Nebennieren<strong>in</strong>suffizienz, Kortikoidentzug<br />
338
Kachexie, braunes Hautkolorit (auch palmar, plantar, Lippen, Narben).<br />
Webl<strong>in</strong>ks: DermIS - Morbus Addison<br />
CUSHING-Syndrom<br />
Hypercortisolismus<br />
Ät.: CRH-produzierender Tumor, Nebennierenr<strong>in</strong>denadenom, iatrogen.<br />
Makro: Stammfettsucht, Vollmondgesicht, Büffelnacken, Muskelatrophie und dünne<br />
Extremitäten, Wundheilungsstörungen, Striae distensae, Hautatrophie, Hirsutismus,<br />
Echymosen (Kapillarfragilität).<br />
Myxödem<br />
Ät.: Hypothyreose, Morbus BASEDOW<br />
Pg.: Interstitielle Glucosam<strong>in</strong>oglykan-Akkumulation.<br />
Makro: Teigig geschwollene, kühle und trockene Haut und Unterhaut ohne Dellenbildung<br />
(DD: Ödem). „Aufgeschwemmtes“ Aussehen.<br />
Porphyrie<br />
Ät.: Verschiedene genetische Defekte von Enzymen der Hämbiosynthese.<br />
Webl<strong>in</strong>ks: DermIS - Porphyria cutanea tarda, DermIS - Porphyria erythropoetica congenita<br />
Hämochromatose<br />
Eisenspeicherkrankheit<br />
Dunkle Hautpigmentierungen<br />
Onkologie<br />
Amyloidose bei Plasmozytom<br />
Pg.: Irreversible Ablagerung vom Amyloid L <strong>in</strong> den Gefäßwänden. In 10 bis 20 %<br />
Plasmozytom-assoziiert.<br />
Mikro: Homogene Ablagerungen. Nachweis mit Kongorot und Polarisation.<br />
Kl<strong>in</strong>ik: Purpura, wachsartige hämorrhagische Papeln.<br />
Webl<strong>in</strong>ks: DermIS - Amyloidose<br />
Acanthosis nigricans maligna<br />
339
Häufigstes kutanes obligates paraneoplastisches Syndrom. Häufig assoziiert mit<br />
Adenokarz<strong>in</strong>omen des GIT (2/3 Magenkarz<strong>in</strong>om).<br />
Kl<strong>in</strong>ik: Bes. <strong>in</strong>tertrig<strong>in</strong>ös und im Nacken auftretende unscharf begrenzte hyperkeratotische<br />
und hyperpigmentierte Hautveränderungen mit baumr<strong>in</strong>denartiger Auffältelung.<br />
Schleimhautbeteiligung.<br />
DD.: Acanthosis nigricans benigna<br />
Webl<strong>in</strong>ks: DermIS - Acanthosis nigricans maligna, DermIS - Acanthosis nigricans benigna<br />
13. Blutbildendes und immunologisches<br />
System<br />
13.1 Hämatopoetisches System<br />
Risikofaktoren<br />
• Endogen: Chromsomenaberrationen, Down-Syndrom<br />
• Exogen: Benzol, ionisierende Strahlen, Zytostatika, Lost<br />
o Wirkung: Hämatotoxisch, genotoxisch<br />
Leukämien<br />
Leukämien s<strong>in</strong>d generalisierte neoplastische Erkrankungen des blutbildenden Systems<br />
E<strong>in</strong>teilung nach:<br />
• Verlauf: akut - chronisch<br />
• Differenzierung: unreif - reif<br />
• Zellart: myeloisch, lymphatisch, erythro- usw.<br />
• Ausschwemmung: leukämisch - aleukämisch<br />
Befall primär des Knochenmarks (im Ggs. zu den Lymphomen)<br />
Akute myeloische Leukämie (AML)<br />
Ep.: 40. - 50 Lj., häufigste Leukämie beim Erwachsenen, Inzidenz 3-4/100.000 Jahr, steigt<br />
mit höherem Lebensalter<br />
Ät.: genetische Disposition, Down-Syndrom, Kanzerogene (Benzol), Zweitneoplasie z.B.<br />
nach Bestrahlung und Polychemotherapie<br />
E<strong>in</strong>teilung: FAB-Klassifikation (M0-M7), allerd<strong>in</strong>gs hat <strong>die</strong>se ke<strong>in</strong>e prognostische<br />
Aussagekraft besser zur Prognosebeurteilung geeignet ist <strong>die</strong> WHO-Klassifikation, <strong>die</strong> sich<br />
340
neben morphologischen auch an immunhistochemischen und zytogenetischen Methoden<br />
orientiert.<br />
Ursprung: Multipotente Vorläuferzelle mit e<strong>in</strong>geschränktem Differenzierungspotential<br />
Verhalten: Generationszeit und Proliferation können stark variieren (leukämische,<br />
aleukämische und subleukämische Verläufe), verm<strong>in</strong>derte Zellteilung und Differenzierung,<br />
Infiltration erst des Knochenmarks, dann Befall anderer Organe.<br />
Mikro: <strong>in</strong> 25 - 40 % Auerstäbchen (abweichende Lysosomen mit thromboplast<strong>in</strong>artiger<br />
Aktivierung, <strong>die</strong>se s<strong>in</strong>d beweisend für e<strong>in</strong>e AML (bes. FAB M3)<br />
IHC: CD 34 + (Stammzelle), CD 13 +, CD 33 + (myeloische Vorstufen), CD 41 +<br />
Marker: Myeloperoxidase (MPO,POX) +, unspez. Esterase/alpha-Naphtylazetat-Esterase<br />
(ANAE,CAE) +<br />
Blutausstrich: Hiatus leukaemicus (völlig unreife und wenige reife Zellen, ke<strong>in</strong>e<br />
Zwischenstufen)<br />
Kompl.: Hepatosplenomegalie (diffuse Infiltration), Men<strong>in</strong>giosis leucaemica, Hirnblutung,<br />
alveolokapillärer Block, Priapismus, Athralgie, Knochenschmerzen, Uratnephropathie,<br />
hämorrhagische Diathese, Granulozytopenie mit hoher Infektanfälligkeit, multiple Ulzera im<br />
Darm, Chlorome.<br />
Chronisch myeloische Leukämie (CML)<br />
Kontext: Myeloproliferative Erkrankungen<br />
Ep.: 25. - 60 Lj., hauptsächlich um das 40 Lj.<br />
Ursprung: Alle 3 Zellreihen, bes. Granulozyten mit allen Reifungsstufen<br />
Verlauf:<br />
• Präleukämische Phase 3-6 Jahre<br />
• Chronische Phase 3-4 Jahre<br />
• Term<strong>in</strong>alphase 3-6 Monate<br />
o Akzelerierte Phase<br />
o Blastenkrise<br />
Blutbild <strong>in</strong> der chronischen Phase: Leukozytose, pathologische L<strong>in</strong>ksverschiebung,<br />
Myeloblasten und Promyelozyten ca. 10 %, variable Anämie, Eos<strong>in</strong>ophile und Basophile<br />
vermehrt, Anisozytose, Poikilozytose, <strong>die</strong> Alkalische Leukozytenphosphatase (ALP) ist<br />
verm<strong>in</strong>dert (< 10). Blastenkrise: Blasten > 30 %.<br />
Stadium: normal CML Blastenkrise<br />
341
Granulozyten : Erythrozyten 2:1 bis 4,5:1 10:1 bis 50:1 20.000:1 bis 200.000:1<br />
Mikro Knochenmark: Hyperzellulär, ausgedehnte Infiltration, ke<strong>in</strong>e Fettzellen.<br />
Morphologisch wie normale Granulozytopoese, nur sehr viel. Atypische Megakaryozyten,<br />
Knochenmarkfibrose, Blastenkrise: Blasten > 50 %.<br />
Makro: Knochenmark dunkelrot, hyperplastisch, Splenomegalie (> 1000 g), extramedulläre<br />
Infiltration.<br />
Chromosomenanalyse/Molekulargenetik: 90 % Philadelphia-Translokation t(9;22) positiv /<br />
bcr-abl-Fusionsgen positiv<br />
Akute lymphatische Leukämie (ALL)<br />
Ep.: 80 % K<strong>in</strong>desalter<br />
Marker: MPO -, ANAE -, PAS +<br />
Kl<strong>in</strong>ik: Lymphknotenvergrößerung<br />
Chronische lymphatische Leukämie (CLL)<br />
Siehe unten.<br />
Übersicht Leukämien<br />
Leukämie Eigenschaften<br />
AML CD 13 +, 33 +, 34 +, 41 +, MPO +, ANAE +, Auerstäbchen, Hiatus leukaemicus<br />
CML ALP verm<strong>in</strong>dert, periphere L<strong>in</strong>ksverschiebung, t(9;22)<br />
ALL CD13 -, 33 -, 34 -, 41 -, MPO -, ANAE -, PAS +<br />
CLL<br />
B-CLL (95 %): CD 19 +, CD 20 +, CD 79a +, T-Marker: CD 3 -, CD 4 -, CD 5 -,<br />
CD 8 -<br />
Myeloproliferative Erkrankungen (MPS)<br />
Polyzythämia vera (Pv)<br />
342
Mikro:<br />
• Hyperzelluläres Knochenmark (wenig Fettzellen)<br />
• Megakaryozyten leicht vermehrt<br />
• Proliferation aller 3 Zellreihen, besonders Erys (absolute Erythrozytose):<br />
o Eryzahl: 6 - 10 Mio/µl<br />
o Hb > 18,5 g/dl (m) bzw. > 16,5 g/dl (w)<br />
o -> Störung der Plättchenfunktion -> Kompl.: Thrombosen, Blutungen.<br />
o EPO - (suprimiert)<br />
Kl<strong>in</strong>ik: Hepatosplenomegalie, Schmerzen, Sehstörungen (Durchblutungsstörungen), Pruritus<br />
Essentielle Thrombozytämie, Knochenmarkaspirat,<br />
H&E.<br />
Essentielle Thombozytämie<br />
Etwas maligner<br />
343<br />
Idem, Knochenmarkausstrich,<br />
H&E.<br />
Mikro: Megakaryozyten stark vermehrt und liegen mit Akanthozyten zusammen (?).<br />
Chronische idiopathische Osteomyelofibrose<br />
Mikro: Knochenmark fibrosiert, Megakaryozyten vermehrt, extramedulläre Blutbildung <strong>in</strong><br />
Leber und Milz (Hepatosplenomegalie).<br />
Chronische myeloische Leukämie<br />
s.o.<br />
Myelodysplastisches Syndrom (MDS)<br />
Ät.: Z.B. Z.n. bestrahltem Mammakarz<strong>in</strong>om<br />
betroffen s<strong>in</strong>d alle 3 Zellreihen<br />
Sta<strong>die</strong>n:<br />
• 1) Refraktäre Anämie (RA)<br />
• 2) RA mit R<strong>in</strong>gsideroblasten<br />
• 3) Refraktäre Zytopenie (RC) mit multil<strong>in</strong>earer Dysplasie (RCMD)
• 4) RA mit < 10 % Blasten (RAEB)<br />
• 5) RA mit < 20 % Blasten (RAEB)<br />
> 20 % Blasten => AML (Blastenschub, Akzeleration).<br />
13.2 Lymphatisches System<br />
Reaktive Lymphknotenveränderungen<br />
Mögliche Ursachen von Lymphknotenvergrößerungen:<br />
• Infekte: Röteln, Masern, W<strong>in</strong>dpocken, EBV (Pfeiffersches Drüsenfieber),<br />
Toxoplasmose, Tbc, Bartonella henselae (Katzenkratzkrankhheit), HIV, Pseudo-Tbc<br />
(Yers<strong>in</strong>iose)<br />
• Autoimmunerkrankungen: Sarkoidose<br />
• Tumoren: Maligne Lymphome, benigne Lymphome (angiofollikuläre<br />
Lymphknotenhyperplasie - M. Castleman), Metastasen<br />
• Dermatopathische Lymphadenopathie<br />
Histologische Typen:<br />
1) Lymphofollikuläre Hyperplasie<br />
Mikro: Reaktiv, Lymphfollikel (B-Zellen) vergrößert, scharf begrenzt, parafollikulär zonales<br />
Phänomen/Muster, Sternenhimmelbild (e<strong>in</strong>gestreute große, helle Makrophagen)<br />
DD: Malignes follikuläres Lymphom: unscharf begrenzte Follikel, ke<strong>in</strong> zonales Phänomen,<br />
monoton, ke<strong>in</strong> Sternenhimmel.<br />
2) Interfollikuläre Hyperplasie<br />
Ät.: Rheumatische Erkrankungen<br />
Mikro: breite <strong>in</strong>terfollikuläre Zone (T-Lymphozyten, Plasmazellen, e<strong>in</strong>gestreute kle<strong>in</strong>e<br />
Blasten)<br />
3) S<strong>in</strong>ussoidale Hyperplasie (S<strong>in</strong>ushistiozytose)<br />
Ep.: Häufig<br />
Ät.: Entzündungen, Tumor, Anthrakose, Rauchen<br />
Mikro: Follikel scharf begrenzt, parafollikuläre Zone, Histiozyten (helle Zellen) <strong>in</strong> den<br />
S<strong>in</strong>usoiden stark vermehrt.<br />
344
Vermehrung der Mastzellen bei S<strong>in</strong>ushistiozytose.<br />
4) Mischtyp<br />
5) Nekrotisierende Lymphadenitis<br />
Ät.: Katzenkratzkrankheit, Abszesse<br />
Mikro: Lymphknoten mit Nekrosen<br />
6) Granulomatöse Lympadenitis<br />
Granulom: Kle<strong>in</strong>- oder großherdige Ansammlung von Histiozyten, Riesenzellen,<br />
Epitheloidzellen und Lymphozyten mit oder ohne Nekrose.<br />
• Kle<strong>in</strong>e Granulome: Toxoplasmose<br />
• Große Granulome: Sarkoidose, Tbc, Pseudo-Tbc<br />
Andere: Lues Stadium III, Brucellose, viszerale Leishmaniose, Lepra, Schistosomiasis,<br />
Morbus CROHN, WEGENER-Granulomatose, Morbus WHIPLLE<br />
Mikro bei Lymphknotensarkoidose: Granulome aus Epitheloidzellen und Histiozyten, ke<strong>in</strong>e<br />
käsige Nekrose, mehrkernige Riesenzellen<br />
Inzidentelles nicht-verkäsendes Granulom <strong>in</strong> e<strong>in</strong>em axillären Lymphknoten bei<br />
Mammakarz<strong>in</strong>om, Mastektomiepräparat, H&E.<br />
Maligne Lymphome<br />
345
Lymphopoese<br />
• Knochenmarkstammzelle -> Prä-T-Zelle -> T1-Lymphozyt -> T-Immunoblast -> T2-<br />
Lymphozyt<br />
• Knochenmarkstammzelle -> Prä-B-Zelle -> B1-Lymphozyt<br />
o B1-Lymphozyt -> B-Immunoblast -> Lymphoplasmozytoide Zelle -><br />
Plasmazelle<br />
o B1-Lymphozyt -> Zentroblast -> B-Immunoblast -> s.o.<br />
o B1-Lymphozyt -> Zentroblast -> Zentrozyt -> B-Immunoblast -> s.o.<br />
Histologie normales Knochenmark<br />
• Knochenbälkchen (Jugend: mehr, Alter/Osteoporose: weniger)<br />
• Markraum<br />
o Fett (Alter: mehr Fett, Fett:Mark = ca. 3:2 mit 60 Jahren)<br />
o Hämatopoetisches Mark<br />
� Erythropoese - Erythroblasten rundlich, dunkel, kompakt <strong>in</strong> Haufen<br />
gelagert<br />
� Granulopoese - zahlreich entlang der Knochenbälkchen<br />
� Megakaryozytopose - Dissem<strong>in</strong>ierte große mehrkernige Zellen<br />
B-Zell-Lymphome<br />
Typen:<br />
• Vorläuferlymphoblastische Lymphome/Leukämien<br />
• CLL (häufigstes NHL, niedrigmaligne)<br />
• Lymphoplasmozytäres Lymphom (Immunozytom, Morbus WALDENSTRÖM)<br />
• Lymphknotenplasmozytom (kl<strong>in</strong>isch hoch-, pathologisch niedrigmaligne ke<strong>in</strong>e<br />
Blasten)<br />
• Follikuläre Lymphome I-III (I-II niedrigmaligne, später maligne (RICHTER-<br />
Syndrom!), zentroblastisch, zentrozytisch), ca. 30 %<br />
• Mantelzell-Lymphom (zentrozytisch)<br />
• Marg<strong>in</strong>alzonen-Lymphom (MALT, splenisch, nodal), häufigstes Lymphom im Magen<br />
• Haarzell-Leukämie<br />
• Diffuses großzelliges B-Zell-Lymphom (zentroblastisch, immunoblastisch), ca. 30 %<br />
• Burkitt-Lymphom (hochmaligne)<br />
Diffuses großzelliges B-Zell-<br />
Lymphom der Tonsille, H&E.<br />
Idem, stärkere Vergrößerung,<br />
große helle Tumorzellen z.T.<br />
mit angedeuteten Radspeichen.<br />
346<br />
Idem, Immunfärbung von<br />
CD 20 (B-Zellmarker).
Malignes high-grade B-Zell-Lymphom.<br />
RICHTER-Syndrom<br />
Idem, andere Beleuchtung.<br />
Übergang von niedrigmalignem <strong>in</strong> hochmalignes Lymphom<br />
Bsp.: Follikuläres Lymphom oder B-CLL -> Diffuses großzelliges B-Zell-Lymphom<br />
Chronische lymphatische Leukämie (CLL)<br />
Ep.: häufigste Leukämie <strong>in</strong> westlichen Ländern, Alter > 40 Jahre, im Mittel 60 Jahre, nicht<br />
selten Zufallsbefund<br />
Subtypen: 95 % B-Zell, 5 % T-Zell<br />
Verhalten: niedrig maligne<br />
Mikro: Primär Infiltration des Knochenmarks, sekundär Ausschwemmung <strong>in</strong>s Blut (Leukos<br />
15.000 - 100.000)<br />
Blutbild: Starke Vermehrung reifer unauffälliger Lymphozyten, viele Gumprecht-Schatten<br />
(Ausstrich-Artefakte).<br />
Makro: Hepatosplenomegalie (Tumor<strong>in</strong>filtrat). Befallene Lymphknoten s<strong>in</strong>d vergrößert,<br />
markig-weich, weißlich.<br />
IHC bei B-CLL:<br />
• B-Marker + : CD 19 +, CD 20 +, CD 79a +<br />
• T-Marker - : CD 3 -, CD 4 -, CD 5 -, CD 8 -<br />
• Proliferationsmarker: MIB1 niedrig (5 %), CD 10 -, Cycl<strong>in</strong> D1 -<br />
Kompl.: Hypogammaglob<strong>in</strong>ämie, Infekte, RICHTER-Syndrom<br />
Mantelzelllymphom<br />
Makro im Magen: Tumor submucös (DD: Karz<strong>in</strong>om), Ulcus, Faltenbildung fehlt.<br />
Mikro: Kle<strong>in</strong>e, monotone, blaue Zellen, zentrozytenartig. Lymphom r<strong>in</strong>gförmig um den<br />
normalen Lymphfollikel angeordnet.<br />
347
Immunhistochemie:<br />
• B: CD 20 +, CD 79a +<br />
• T: CD 5 +, CD 3 -, CD 8 -<br />
• Proliferationsmarker: MIB1 niedrig (~10 %) (Ausnahme blastenreicher Typ: hier<br />
MIB-1 (50 - 60 %), CD 10 -, Cycl<strong>in</strong> D1 +<br />
Pathologisch niedermaligne, kl<strong>in</strong>isch hochmaligne<br />
Plasmozytom<br />
Ep.: Häufigster maligner Tumor des Knochens, 6.-7. Dekade, Dunkelhäutige 3x häufiger<br />
betroffen<br />
Ät.: Unklar, chronische Antigenstimulation, assoziiert mit HLA4c, genetisch-ethnische<br />
Faktoren<br />
Formen:<br />
• Solitäres Plasmozytom<br />
• Multiples Myelom<br />
• Extramedulläres Myelom der Weichteile<br />
Ig-Typ:<br />
• IgG 65 %<br />
• IgA 20 %<br />
• Bence-Jones-Plasmozytom: nur leichte Ketten (meist kappa)<br />
• Andere: selten<br />
Mikro: Knochenmarksverdrängung (-> Anämie, Leukopenie, Thrombopenie), Osteolysen<br />
(Tumor produziert Osteoklastenaktivierenden Faktor): ausgestanzte Defekte <strong>in</strong> Wirbelsäule,<br />
Schädel (Rö: Schrotschußschädel (eher selten)), Rippen. Extraossäre Infiltrate: periostal<br />
(paravertebral), evtl. Milz, Leber, Lymphknoten. Typische Plasmazellen mit großem rundem<br />
Kern, breitem mantelartigem Zytoplasmasaum, evtl. Atypien.<br />
Immunhistochemie:<br />
• B- und Plasmazell-Marker + : CD 79a +<br />
• Je nach Typ Ig +, kappa/lambda-light-cha<strong>in</strong>s +<br />
Weitere Folgen: Amyloidose (10 - 15 %), Hyperviskositätssyndrom, monoklonale<br />
Gammopathie -> Infekte, Ger<strong>in</strong>nungsfaktor-Antikörper, Plasmozytomniere<br />
(Plasmazell<strong>in</strong>filtrate, Amyloid, Tubulusepithelschäden, Kalkablagerungen, chronische<br />
Pyelonephritis).<br />
Kl<strong>in</strong>ik: Paraprote<strong>in</strong>ämie, Zytopenien, BSG-Beschleunigung, Osteolysen, Infekte,<br />
Nieren<strong>in</strong>suffizienz<br />
Kl<strong>in</strong>isch hochmalignes Lymphom, morphologisch nicht immer.<br />
348
Multiples Myelom,<br />
Knochenmarkaspirat, H&E.<br />
Extramedulläres Plasmozytom der Weichteile<br />
Ep.: Selten<br />
Lok.: 75 % im oberen Respirationstrakt<br />
Prg.: Gewöhnlich ke<strong>in</strong>e Generalisation<br />
Monoklonale Gammopathie unklarer Signifikanz<br />
smoulder<strong>in</strong>g plasmocytoma<br />
Syn: MGUS<br />
Ig-Erhöhung über Jahre h<strong>in</strong>weg<br />
idem, Ausstrichpräparat des Knochenmarkaspirats,<br />
gefärbt nach May-Grünwald-Giemsa.<br />
Prg.: In 10 % nach Jahren Übergang <strong>in</strong> e<strong>in</strong> Plasmozytom oder B-zelliges malignes Lymphom<br />
BURKITT-Lymphom<br />
Morphologisch hochmaligne<br />
Ät.: assoziiert mit EBV<br />
Typen:<br />
• Endemisch - Südafrika, K<strong>in</strong>der/Jungen 5.-7 Lj., Weichteile des Unterkiefers<br />
• Sporadisch - Ubiquitär, 2% der NHL, 20.-30 Lj., nodal<br />
• Immundefensiv - Bei HIV, nodal<br />
Mikro: Große, montone, blastenartige Zellen. Monotone, große Kerne. Schmaler<br />
Zytoplasmasaum, atypische Mitosen, prom<strong>in</strong>ente Nukleolen.<br />
IHC:<br />
• B +: CD 20 +, CD 79 a +<br />
• MIB-1: 90 % +<br />
349
BURKITT-Lymphom, H&E.<br />
T-Zell-Lymphome (WHO-Klassifikation)<br />
T-Zell-Vorläufer-Neoplasien:<br />
BURKITT-Lymphom, touch prep, Wright sta<strong>in</strong>.<br />
• T-Zell-Vorläufer lymphoblastisches Lymphom<br />
Reife/periphere T-Zell-Neoplasien:<br />
• Leukämische/Dissem<strong>in</strong>ierte Formen:<br />
o T-lymphozytische Prolymphozytenleukämie<br />
o Chronische granulozytäre Leukämie<br />
o Adultes T-Zell Lymphom/Leukämie<br />
• Kutane Formen:<br />
o Mycosis fungoides<br />
o SÉZARY-Syndrom<br />
o Primär kutanes anaplastisches großzelliges Lymphom<br />
o Lymphomatoide Papulose<br />
• Extranodale Formen:<br />
o Extranodales NK/T-Zell Lymphom, nasaler Typ<br />
o Enteropathie-assoziiertes T-Zell-Lymphom<br />
o Hepatosplenisches T-Zell Lymphom<br />
o Subkutanes pannikulitisches T-Zell Lymphom<br />
• Nodale Formen:<br />
o Angioimmunoblastisches T-Zell Lymphom<br />
o Peripheres T-Zell Lymphom, unspezifiziert<br />
o Großzellig anaplastisches T-Zell Lymphom<br />
Anaplastisches großzelliges T-Zell Lymphom (ALCL)<br />
Ep.: 3 % der Non-Hodgk<strong>in</strong> Lymphome bei Erwachsenen, 10 - 30 % der großzelligen<br />
Lymphome bei K<strong>in</strong>dern. ALK + ALCL häufiger bei jungen Männern, ALK - ALCL häufiger<br />
bei älteren Menschen (leicht erhöhter Frauenanteil).<br />
Lok.: Nodal und extranodal (Haut, Knochen, Weichgewebe, Lunge, Leber, selten zentrales<br />
Nervensystem und Darm).<br />
350
Morph.: Große zytoplasmareiche pleomorphe Zellen, Tumorzellen wachsen kohäsiv <strong>in</strong> den<br />
Lymphknotens<strong>in</strong>us.<br />
Immunphänotyp: CD 30 +, häufige Expression von zytotoxischen Prote<strong>in</strong>en, pan-T Zellgene<br />
häufig nicht exprimiert; Unterteilung <strong>in</strong> zwei Gruppen (ALK-positive und ALK-negative<br />
ALCL), je nach Vorhandense<strong>in</strong> e<strong>in</strong>er spezifischen Translokation (Fusionsprote<strong>in</strong> aus der<br />
„anaplasic lymphoma k<strong>in</strong>ase“ (ALK) und verschiedenen anderen Prote<strong>in</strong>en, häufig<br />
Nucleophosm<strong>in</strong>).<br />
Morph. Varianten:<br />
• Allgeme<strong>in</strong>e Variante<br />
• Lymphohistozytische Variante<br />
• Kle<strong>in</strong>zellige Variante<br />
Prg.: 5-jährige Überlebensrate bei ALK + 80 %, ALK - 40 %.<br />
MALT-Lymphome<br />
• Lymphom des mucosa associated lymphatic tissue (MALT, Prototyp: Peyer-Plaque im<br />
Ileum)<br />
• entsteht primär extranodal<br />
• Selten: Inzidenz 4/100.000/Jahr<br />
• Häufigkeitsverteilung Magen:Dünndarm:Dickdarm = 4:2:1<br />
• Infektion mit Helicobacter pylori sche<strong>in</strong>t wichtige Rolle <strong>in</strong> der Entwicklung der<br />
MALT-Lymphome des Magens zu spielen<br />
Vorkommen: GIT (Magen, Speicheldrüsen), Bronchialsystem (BALT), Urogenitaltrakt,<br />
Schilddrüse.<br />
Morbus HODGKIN<br />
Ep.: Mittleres Alter<br />
Typen:<br />
• Klassisch lymphozytenreich, nodulär-diffus (ca. 5 %)<br />
• Noduläre Sklerose (ca. 80 %)<br />
• Gemischte Zellularität (ca. 15 %)<br />
• Lymphozytendepletion (selten)<br />
Mikro Lymphknoten: B<strong>in</strong>degewebig abgetrennte Knoten, nodulär, zerstörte<br />
Lymphknotenarchitektur, eher wenige REED-STERNBERG-Zellen („Schielaugen“, nur das s<strong>in</strong>d<br />
<strong>die</strong> Tumorzellen!), viele reaktive Zellen, buntes gemischtzelliges Zellbild.<br />
Makro:<br />
• Beg<strong>in</strong>n <strong>in</strong> den Lymphknoten: Vergrößert, derb, verbacken<br />
• Typisch: Mediast<strong>in</strong>altumor<br />
• Bauernwurstmilz (noduläre Infiltration)<br />
• Leberbefall (Portalfelder)<br />
351
• Knochenmarksbefall u.a.<br />
IHC: CD 30 +, CD 15 +<br />
Kl<strong>in</strong>ische Klassifikation nach Ann Arbor:<br />
• I.: Befall e<strong>in</strong>er Lymphknotenstation<br />
• II.: Befall mehrere Lymphknotenstationen auf e<strong>in</strong>er Zwerchfellseite<br />
• III.: Befall mehrere Lymphknotenstationen auf beiden Seiten des Zwerchfells<br />
• IV.: multipler Organbefall<br />
Gemischt-zelluläres HODGKIN-<br />
Lymphom, Lymphknotenbiopsie,<br />
H&E.<br />
Idem, IHC auf CD 30 (Ki-1).<br />
Thymom<br />
Assoziiert mit Myasthenia gravis<br />
Nicht<strong>in</strong>vasives Thymom Typ<br />
B1, Resektat, H&E.<br />
Idem.<br />
Idem.<br />
352<br />
Idem.<br />
Idem, Immunhistochemie auf<br />
Zytokerat<strong>in</strong> CAM 5.2.
Milz<br />
Asplenie<br />
Selten. Funktionelle Asplenie mit kle<strong>in</strong>er vernarbter Milz durch multiple Infarkte bei<br />
Sichelzellenanämie.<br />
Splenomegalie<br />
Vorkommen bei verschiedenen hämatologischen Erkrankungen (Leukämie, Lymphome,<br />
chronische Hämolyse) und chronischen Entzündungen.<br />
Milzruptur<br />
Ät.: Stumpfes Bauchtrauma, erhöhte Gefährdung bei <strong>in</strong>fektiöser Mononukleose.<br />
Kompl.: Hämorrhagischer Schock.<br />
„Bauerwurstmilz“<br />
Noduläre Infiltration der Milz bei Morbus Hodgk<strong>in</strong>.<br />
Hamartome<br />
Benigne, ausdifferenzierte Gewebsneubildungen an der "falschen Stelle".<br />
Hamartom der Milz.<br />
Histiozytose X<br />
Syn.: LANGERHANS-Zellen-Histiozytose<br />
Systemische oder lokalisierte Proliferation bzw. Tumor der Langerhans-Histiozyten<br />
Morbus ABT-LETTER-SIWE<br />
LANGERHANS-Histiozytose mit Beteiligung von Leber, Lunge und Knochenmark.<br />
Ep.: Manifestation im <strong>1.</strong> - 2. Lj.<br />
353
Kl<strong>in</strong>ik: Fieber, Petechien, Knochenerweichung, Hepatosplenomegalie, generalisierte<br />
Lymphadenopathie, Lipoide<strong>in</strong>lagerungen im granulomatösen Gewebe<br />
Prg.: In 50% letaler Verlauf<br />
Morbus HAND-SCHÜLLER-CHRISTIAN<br />
Cholester<strong>in</strong>lipidose (Lipoidgranulomatose) mit Cholester<strong>in</strong>speicherung im Monozyten-<br />
Makrophagen-System und Histiozyten-Proliferation.<br />
Ep.: Meist K<strong>in</strong>der unter 5 Jahren<br />
Benigne<br />
Kl<strong>in</strong>ik: Lytische Knochenläsionen, Exophthalmus, Diabetes <strong>in</strong>sipidus, Landkartenschädel<br />
Eos<strong>in</strong>ophiles Knochengranulom<br />
Ansammlungen von teils mehrkernigen Langerhanszellen mit eos<strong>in</strong>ophilen Granulozyten u.a.<br />
im Knochen<br />
Ep.: Junge Erwachsene<br />
Kl<strong>in</strong>ik: Scharf begrenzte osteolytische Herde v.a. im Schädel, proximalen Femur, Becken,<br />
Wirbelsäule<br />
Prg.: Rückbildung spontan oder nach Curretage.<br />
Eos<strong>in</strong>ophiles Knochengranulom des<br />
Kiefers, Knochenbiopsie, H&E.<br />
Idem.<br />
Lymphknotenmetastase<br />
Idem.<br />
Idem, S-100-Immunfärbung.<br />
354<br />
Idem.
Mikro: Zwei Komponenten (Tumorzellen - Lymphat. Gewebe)<br />
Lymphknotenmetastase e<strong>in</strong>es malignen Melanoms.<br />
13.3 Hämatologie<br />
Physiologie<br />
Normale Reifungssta<strong>die</strong>n der Erythrozyten: Proerythroblast -> Erythroblast -> Normoblast<br />
(basophil -> polychromatisch -> ortochromatisch) -> Retikulozyt (R1: Knochenmark, R2:<br />
peripheres Blut) -> Normozyt.<br />
Morphologische Veränderungen der Erythrozyten<br />
Größe:<br />
• Makrozytose - MCV erhöht<br />
• Mikrozytose - MCV verm<strong>in</strong>dert<br />
Hämoglob<strong>in</strong>gehalt:<br />
• Hyperchromasie - MCH erhöht<br />
• Hypochromasie - MCH verm<strong>in</strong>dert<br />
Weitere morphologische Veränderungen:<br />
• Anisozytose - Variierende Größe (RDW)<br />
• Poikilozytose - Variierende Gestalt<br />
• Polychromasie - Verstärkte Anfärbbarkeit<br />
• Anulozyten - R<strong>in</strong>gförmiges Aussehen durch verm<strong>in</strong>derten Hämoglob<strong>in</strong>gehalt - bei<br />
Eisenmangel<br />
• Targetzellen (Schießscheibenzellen, Codozyten) - Bei Thalassämie<br />
• Sphärozyten - Runde Zellen ohne zentrale Aufhellung - z.B. bei hereditärer<br />
Kugelzellanämie<br />
• Elliptozyten - Bei hereditärer Elliptozytose<br />
355
• Akanthozyten - Erys mit „Mickymausohren“ o. ä. Zytoplasmaausstülpungen - bei<br />
Abetalipoprote<strong>in</strong>ämie, Verbrennungen<br />
• Ech<strong>in</strong>ozyten - Stechapfelform - Artefakt (Trocknung, Hyperosmolarität)<br />
• Fragmentozyten - Stark beschädigte Zellen mit fehlenden Stücken - Bei <strong>in</strong>travasaler<br />
Hämolyse, hämolytisch-urämischem Syndrom (HUS), Moschkowitz-Syndrom,<br />
Vaskulitis, bei der Poikilozytose („Fragmentozytose“) der Thalassaemia major.<br />
o Keratozyten / Schistozyten / Schizozyten - sichelförmig, helmförmig - v.a. bei<br />
mechanischer Hämolyse (künstliche Herzklappe, Marschhämoglob<strong>in</strong>urie), bei<br />
Verbrauchskoagulopathie bzw. dissem<strong>in</strong>ierter <strong>in</strong>travasaler Ger<strong>in</strong>nung (DIC)<br />
oder Nierenerkrankungen.<br />
• Stomatozyten - Zentrale Aufhellung mundförmig - Bei alkoholbed<strong>in</strong>gten<br />
Lebererkrankungen<br />
• Dakryozyten - (Tränentropfen-Erys) - Bei Osteomyelofibrose<br />
• Drepanozyten (Sichelzellen) - Bei Hämoglob<strong>in</strong>opathien, Sichelzellanämie (hier unter<br />
O2-Abschluss)<br />
• Rouleaux-Bildung („Geldrollen“) - Bei Plasmozytom<br />
E<strong>in</strong>schlüsse:<br />
• Basophile Tüpfelung - Zeichen der Regeneration, Bleivergiftung (RNA-Reste)<br />
• Howell-Jolly-Körperchen - DNA-Überreste nach Splenektomie<br />
• He<strong>in</strong>zkörper - Instabiles Hämoglob<strong>in</strong>, bei toxisch-hämolytischen Anämien oder<br />
verm<strong>in</strong>derter Reduktaseaktivität<br />
• Parasiten - Malaria-Plasmo<strong>die</strong>n<br />
Spezialfärbungen:<br />
• Berl<strong>in</strong>er-Blau-Reaktion - Nachweis e<strong>in</strong>er Eisenspeicherung <strong>in</strong> Knochenmark, roten<br />
Vorstufen (Sideroblasten, R<strong>in</strong>gsideroblasten) oder Erythrozyten (Siderozyten).<br />
In <strong>die</strong>sem Blutausstrich s<strong>in</strong>d Polychromatophile, Sphärozyten, Ech<strong>in</strong>ozyten und Schistozyten<br />
zu sehen. Patien<strong>in</strong> mit DIC und mikroangiopathischer hämolytischer Anämie.<br />
Anämien<br />
Syn.: Blutarmut<br />
Def.: Verm<strong>in</strong>derung von Hb, Hkt, Erythrozytenzahl.<br />
356
Pathogenetisch-morphologische Klassifikation der Anämien:<br />
• Anämie durch Erythropoesestörung -> Retikulozytenzahl verm<strong>in</strong>dert<br />
o Mit normalem Knochenmark<br />
� Mikrozytär-hypochrom<br />
� Eisenmangel -> Mikrozytäre hypochrome Anämie, RDW<br />
erhöht, Ferrit<strong>in</strong> verm<strong>in</strong>dert, Transferr<strong>in</strong> erhöht.<br />
� Anämie bei chron. Erkrankung -> Mikro- bis normozytäre<br />
hypo- bis normochrome Anämie, RDW normal, Ferrit<strong>in</strong> erhöht.<br />
� Normochrom-normozytär:<br />
� Renale Anämie (EPO-Mangel) - Normochrome normozytäre<br />
Änämie<br />
� Andere: Unterernährung, Endokr<strong>in</strong>opathien, Alter, toxisch,<br />
medikamentös.<br />
o Mit reduziertem Knochenmark:<br />
� Aplastische Anämie (z.B. toxisch: Benzol, Chemotherapeutika)<br />
� Osteomyelofibrose<br />
� Knochenmarksverdrängung durch Tumor<br />
o Mit hyperplastischem Knochenmark:<br />
� Megaloblaste Anämie (Zellteilungsstörung durch B12- oder<br />
Folatmangel) - Hyperchrome megalozytäre Änämie<br />
� Sideroblastische Anämie<br />
� Myelodysplasien, Leukämie<br />
• Hämolytische Anämie -> Retikulozytenzahl, <strong>in</strong>d. Bilirub<strong>in</strong> und LDH erhöht,<br />
Haptoglob<strong>in</strong> verm<strong>in</strong>dert<br />
o Korpuskuläre hämolytische Anämien<br />
� Membrandefekte<br />
� Hämoglob<strong>in</strong>opathien<br />
� Thalassämien<br />
� Enzymdefekte<br />
o Extrakorpuskuläre hämolytische Anämien<br />
� immunologisch<br />
� <strong>in</strong>fektiös<br />
� toxisch<br />
� mechanisch/mikroangiopathisch<br />
Kl<strong>in</strong>ik: Blässe bes. der Schleimhäute, reduzierte Leistungsfähigkeit, Tachykar<strong>die</strong>, hypoxische<br />
Symptome (hydropische Zellschwellung, Hydrops fetalis, Organdysfunktionen).<br />
Eisenmangelanämie<br />
Ät.: Verr<strong>in</strong>gerte Zufuhr, erhöhter Bedarf (Schwangerschaft, Wachstum), erhöhte Verluste<br />
(Menstruation, okkulte Blutungen etc.)<br />
Eisenmangel-Symptome: Mikrozytäre hypochrome Anämie, Atrophie der Schleimhäute<br />
(Plummer-V<strong>in</strong>son-Syndrom), der Haut und Hautanhangsgebilde, neurologische Störungen,<br />
gastrische Achlorhydrie, Pica (krankhafter Appetit auf Erde oder Eis, sehr selten bei<br />
schwerem Eisenmangel).<br />
Eisenspeicherkrankheiten s<strong>in</strong>d:<br />
357
• Idiopathische Hämochromatose<br />
• Transfusionshämosiderose<br />
• Sekundär bei Lebererkrankungen<br />
Anämie bei chron. Erkrankung<br />
Ät.: Z.B. Tumor, Infektion, Trauma, KHK, Diabetes mellitus<br />
Pg.: Eisenverwertungstörung, verkürzte Ery-ÜLZ<br />
Labor: Mikro- bis normozytäre hypo- bis normochrome Anämie, RDW normal, Ferrit<strong>in</strong><br />
erhöht.<br />
Renale Anämie<br />
Ät.: Nieren<strong>in</strong>suffizienz mit verm<strong>in</strong>derter Erythropoet<strong>in</strong>produktion<br />
Labor: Normochrome normozytäre Änämie<br />
Aplastische Anämie<br />
Ät.: Toxisch (Strahlung, Zytostatika, Benzol), <strong>in</strong>fektiös (Parvovirus B19), autoaggressiv,<br />
hereditär (Fanconi-Anämie).<br />
Mikro: Knochenmark hypoplastisch<br />
Megaloblastäre Anämie<br />
Ät.: Vitam<strong>in</strong> B12- oder/und Folat-Mangel<br />
Pg.: Zellteilungsstörung<br />
Mikro: Knochenmark hyperplastisch<br />
Labor: Hyperchrome megalozytäre Änämie<br />
Kl<strong>in</strong>ik: B12-Mangel: Perniziöse Anämie, neurologische Symptome, Glossitis, Diarrhoen.<br />
Folat-Mangel: Megaloblastäre Anämie, Diarrhoe, Gewichtsverlust, <strong>in</strong> der<br />
Frühschwangerschaft Sp<strong>in</strong>a bifida und Lippenspalte mit und ohne Gaumenspalte.<br />
Sideroblastische Anämie<br />
Ät.: Hereditär, erworben, myelodysplastisch<br />
Pg.: Störung der Häm- oder Glob<strong>in</strong>kettenbiosynthese<br />
Mikro: Knochenmark hyperplastisch<br />
Hämolytische Anämien<br />
358
Labor: Retikulozytenzahl, <strong>in</strong>d. Bilirub<strong>in</strong> und LDH erhöht, Haptoglob<strong>in</strong> verm<strong>in</strong>dert.<br />
Kl<strong>in</strong>ik: Anämiesymptome (s.o.), Splenomegalie, evtl. Ikterus, vermehrt (Bilirub<strong>in</strong>-<br />
)Gallenste<strong>in</strong>e, bei kongenitalen Formen Expansion des Knochenmarks z.B. <strong>in</strong> den<br />
Schädelknochen (-> Turmschädel).<br />
Membrandefekte<br />
Korpuskuläre hämolytische Anämien<br />
Ät.:<br />
• Elliptozytose (EL)<br />
o EL1: Erbgang: Autosomal dom<strong>in</strong>ant (1p34.2-p33), Ät.: Defekt des Prote<strong>in</strong> 4.<strong>1.</strong><br />
OMIM - EL1<br />
o EL2: Gendefekte können das alpha-Spektr<strong>in</strong> (SPTA), beta-Spektr<strong>in</strong> (SPTB),<br />
Bande 3-Prote<strong>in</strong> (BND3) o.a. betreffen. OMIM - EL2<br />
• Hereditäre Sphärozytose (HS, Kugelzellanämie) - Erbgang: Autosomal-dom<strong>in</strong>ant,<br />
Ät.: Mutationen <strong>in</strong> den Genen der Erythrozytenmembranprote<strong>in</strong>e Ankyr<strong>in</strong> 1, Spektr<strong>in</strong><br />
beta-1, Bande 4.2 und Bande 3. OMIM - Hereditary spherocytosis<br />
• Paroxysmale nächtliche Hämoglob<strong>in</strong>urie (PNH) - Ät.: Defekt des<br />
Glycosylphosphatidyl<strong>in</strong>ositol (GPI)-Ankers. OMIM - PNH<br />
• Xerozytose (DHS) - Erbgang: Autosomal-dom<strong>in</strong>ant, Ät.: Membranstörung mit<br />
erhöhter Kationendurchlässigkeit -> Kaliumverlust, Belastungshämoglob<strong>in</strong>urie.<br />
OMIM - Hereditary Xerocytosis<br />
Hämoglob<strong>in</strong>opathien<br />
Korpuskuläre hämolytische Anämien<br />
• Hämoglob<strong>in</strong>e mit Polymerisationsneigung<br />
o Sichelzellanämie - Ät.: Punktmutation -> Glu->Val-Austausch <strong>in</strong> der Hb-β-<br />
Kette -> Polymerisation des HbS und Aussicheln der Zellen bei niedrigem<br />
Sauerstoffpartialdruck -> Hämolyse, multiple Infarkte. OMIM - Sickle cell<br />
anemia<br />
o Hämoglob<strong>in</strong> C-Krankheit. OMIM - Hemoglob<strong>in</strong> C disease, <strong>in</strong>cluded<br />
• Instabile Hämoglob<strong>in</strong>e, <strong>die</strong> zur Präzipitation neigen<br />
o Hämoglob<strong>in</strong> E-Krankheit. OMIM - Hemoglob<strong>in</strong> E, <strong>in</strong>cluded<br />
• Hämoglob<strong>in</strong>e mit abnormer Sauerstoffb<strong>in</strong>dung<br />
o Hb-Chesapeake. OMIM - Hemoglob<strong>in</strong> Chesapeake, <strong>in</strong>cluded<br />
• Methämoglob<strong>in</strong>ämie<br />
o Defizienz der NADH-Cytochrom b5-Reduktase. OMIM - Deficiency of<br />
NADH-cytochrome b5 reductase<br />
o Defizienz des Cytochrom b5. OMIM - Deficiency of cytochrome b5<br />
o Hämoglob<strong>in</strong> M-Krankheit (Freiburg). OMIM - Hemoglob<strong>in</strong> M, <strong>in</strong>cluded<br />
Thalassämien<br />
Korpuskuläre hämolytische Anämien<br />
359
Ät.: Defekt der Hämoglob<strong>in</strong>kettenbiosynthese (Gene der Ketten oder flankierender<br />
Sequenzen).<br />
Pg.: Fehlen der namensgebenden Hämoglob<strong>in</strong>kette. Kompensatorisch gesteigerte Biosynthese<br />
anderer Ketten.<br />
Formen:<br />
• α-Thalassämie. OMIM - Alpha-thalassemia, <strong>in</strong>cluded<br />
• β-Thalassämie (HbH, HB-Barts). OMIM - Beta-thalassemias, <strong>in</strong>cluded<br />
Enzymdefekte<br />
Korpuskuläre hämolytische Anämien<br />
Defekte im:<br />
• Redoxgleichgewicht (verm<strong>in</strong>derte Reduktaseaktivität) durch<br />
o Störungen von Enzymen des Glutathion-Stoffwechsels (Synthese, Reduktase).<br />
o Glucose-6-phosphat-Dehydrogenase-Mangel (G6PDH-Mangel), e<strong>in</strong> Enzym<br />
im (Pentosephosphatweg).<br />
• Defekte von Enzymen der Glycolyse.<br />
• Defekte von Enzymen des Pur<strong>in</strong>stoffwechsels (Adenylatk<strong>in</strong>ase, Pyruvatk<strong>in</strong>ase,<br />
Adenos<strong>in</strong>triphosphatase).<br />
Extrakorpuskuläre hämolytische Anämien<br />
• Immunpathologisch<br />
o Transfusionsreaktionen (ABO, RhD u.a.)<br />
o Morbus haemolyticus neonatorum (RhD-Inkompatibilität: Erstes K<strong>in</strong>d RhD+ -<br />
> RhD- negative Mutter bildet Antikörper nach Kontakt mit k<strong>in</strong>dlichem Blut<br />
(Geburt) -> Die plazentagängigen Ak schädigen <strong>die</strong> Erys e<strong>in</strong>es zweiten RhD+<br />
K<strong>in</strong>des.)<br />
o Wärmeantikörper<br />
o Kälteantikörper<br />
• Medikamenten<strong>in</strong>duziert<br />
• Toxisch<br />
o Blei<br />
• Infektiös<br />
o Malaria<br />
• Mechanisch<br />
o Mikroangiopathie, Vaskulitis, AV-Shunts, Hämolytisch-urämisches Syndrom<br />
(HUS, z.B. bei EHEC-Infektion), Thrombotisch-thrombozytopenische Purpura<br />
(TTP) = Moschcowitz-Syndrom<br />
o Künstlicher Herzklappenersatz<br />
Polyglobulie<br />
Ät.: Chronische Sauerstoffmangelzustände (COPD, Herz<strong>in</strong>suffizienz, Höhenaufenthalte)<br />
360
Pg.: Gesteigerte renale Erythropoiet<strong>in</strong>bildung<br />
Blutungen (Hämorrhagien)<br />
Lokalisation und Morphologie:<br />
• Blutung <strong>in</strong> Körperhöhlen - Bsp.: Intrakranielle Blutung, Hämatothorax, Hämarthros,<br />
GI-Blutung u.a.<br />
• Hämatom - Umschriebene E<strong>in</strong>blutung <strong>in</strong> <strong>die</strong> Weichteile<br />
• Hautblutung (Purpura*):<br />
o Petechien - punktförmig<br />
o Vibices - streifenförmig<br />
o Sugillation - kle<strong>in</strong>fleckig<br />
o Ekchymose - großfleckig<br />
o Suffusion - flächenhaft<br />
Ätiologie:<br />
*Purpura i.e.S.: Punktförmige bis kle<strong>in</strong>fleckige Kapillarblutungen<br />
• Rhexisblutung - Gefäßverletzung<br />
o Wandschwäche (Vaskulopathie)<br />
o Arrosionsblutung (Tumor<strong>in</strong>filtration, Magensäure/Proteasen)<br />
o Trauma<br />
• Diapedeseblutung - Endothelschädigung (z.B. durch Tox<strong>in</strong>e, Immunkomplexe,<br />
Mikroembolien, Ischämie, Sepsis (z.B. WATERHOUSE-FRIEDERICHSEN-Syndrom bei<br />
Men<strong>in</strong>gokokkensepsis))<br />
• Störungen der Blutstillung (Thrombozytenaggregation) oder der plasmatischen<br />
Ger<strong>in</strong>nung.<br />
Hämorrhagische Diathesen<br />
Syn.: Blutungsübel<br />
Ursachen:<br />
• Vaskulopathie<br />
o Morbus OSLER-RENDU-WEBER (HHT) - Ät.: Defekt des Endogl<strong>in</strong>-Gens<br />
(ENG; 9q34.1). OMIM - Hereditary hemorrhagic telangiectasia<br />
o EHLERS-DANLOS-Syndrom - Ät.: Störung der Kollagensynthese. OMIM -<br />
Ehlers-Danlos syndrome<br />
o Gefässfehlbildungen (Hämangiome, vulnerable Tumorgefässe)<br />
o Amyloidangiopathie<br />
• Thrombozytenfunktionsstörungen und/oder -penie<br />
o Morbus WERLHOFF (Idiopathische Thrombozytopenie) - Ät.: Autoantikörper<br />
o Thrombasthenie NAEGELI-GLANZMANN - Ät.: gpIIb/IIIa-Defekt. OMIM -<br />
Glanzmann thrombasthenia<br />
o WISKOTT-ALDRICH-Syndrom (WAS). OMIM - Wiskott-Aldrich syndrome<br />
o Iatrogen (Thrombozytenaggregationshemmer wie ASS, Clopidogrel)<br />
• Hereditäre Störungen der plasmatischen Blutger<strong>in</strong>nung<br />
361
o Hämophilie A (HEMA) - Erbgang: X-chrom.-rez., Ät.: Faktor VIII-Mangel.<br />
OMIM - Hemophilia A<br />
o Hämophilie B (HEMB) - Erbgang: X-chrom.-rez., Ät.: Faktor IX-Mangel.<br />
OMIM - Hemophilia B<br />
o VON-WILLEBRAND-JUERGENS-Syndrom - Erbgang: aut.-rez., Ät.: vWF-<br />
Mangel. OMIM - Von Willebrand disease<br />
• Erworbene Störungen der plasmatischen Blutger<strong>in</strong>nung<br />
o Leberzirrhose, Leberversagen (Ger<strong>in</strong>nungsfaktormangel durch<br />
Synthesestörung)<br />
o Nephrotisches Syndrom (Ger<strong>in</strong>nungsfaktormangel durch renalen Verlust)<br />
o Dissem<strong>in</strong>ierte <strong>in</strong>travasale Ger<strong>in</strong>nung (DIC) und Verbrauchskoagulopathie -<br />
Ät.: Generalisierte Aktivierung der Ger<strong>in</strong>nung und Hyperfibr<strong>in</strong>olyse zB. bei<br />
Schock, SIRS, Sepsis.<br />
o Iatrogen (Cumar<strong>in</strong>e, Fibr<strong>in</strong>olytika u.a.)<br />
Thombophilie<br />
• Hereditäre Störungen<br />
o APC-Resistenz (Faktor-V-Leyden). OMIM - Factor V deficiency<br />
o Prote<strong>in</strong> C-Defizienz. OMIM - Prote<strong>in</strong> C deficiency<br />
o Prote<strong>in</strong> S-Defizienz. OMIM - Prote<strong>in</strong> S deficiency<br />
o AT-III-Defizienz. OMIM - AT3 deficiency<br />
• Erworbene Störungen<br />
o Hepar<strong>in</strong>-<strong>in</strong>duzierte Thrombozytopenie Typ 1 (HIT 1)<br />
o Hepar<strong>in</strong>-<strong>in</strong>duzierte Thrombozytopenie Typ 2 (HIT 2)<br />
o Anti-Phospholipid-Antikörper<br />
o Paraneoplastisch<br />
o Medikamentös (Kontrazeptiva)<br />
Kompl.: Thombose<br />
Infektiöse Mononukleose<br />
Syn.: Pfeiffersches Drüsenfieber, Kiss<strong>in</strong>g disease<br />
Ät.: EBV<br />
Mikro: Atypische Lymphozyten<br />
Kompl.: Milzruptur<br />
362
Atypische Lymphozyten bei<br />
Infektiöser Mononukleose,<br />
Blutausstrich.<br />
14. Stoffwechsel<br />
Gicht<br />
gout<br />
Idem, stärker vergrößert. Idem.<br />
Ep.: 1 - 2 % der Bevölkerung, w < m, korreliert mit Lebensstandard<br />
Ät.: Störungen des Pur<strong>in</strong>-Stoffwechsels.<br />
• Primäre Gicht:<br />
o Familiäre Hyperurikämie - <strong>in</strong> 99 % Störung der tubulären Sekretion, selten<br />
HPRTase-Mangel oder vermehrte PRPP-Synthese<br />
o LESH-NYHAN-Syndrom - HGPRT-Defizienz (Salvage pathway <strong>in</strong>suffizient -><br />
exzessive Pur<strong>in</strong>biosynthese und Harnsäureproduktion)<br />
• Sekundäre Gicht:<br />
o Ausscheidungsstörungen: z.B. Nieren<strong>in</strong>suffizienz, Konkurrenz am<br />
Transportmolekül für organische Säuren (Alkohol, ASS -> Acetat), Diuretika,<br />
Blei<br />
o Überproduktion: Tumorlyse unter Chemotherapie<br />
o Vermehrte Zufuhr: Pur<strong>in</strong>reiche Kost (Innereien u.a.)<br />
o Metabolische Faktoren: Übergewicht<br />
Oft Komb<strong>in</strong>ation aus Disposition und Lebensführung.<br />
Pg.: Harnsäure hat e<strong>in</strong> ger<strong>in</strong>ges Löslichkeitsprodukt, d.h. Harnsäureanstieg >6,4mg/dl führt<br />
zum Ausfällen von scharfkantigen Uratkristallen im Gewebe (oft lange asymptomatisch) -><br />
Akute Entzündungsreaktion.<br />
Kl<strong>in</strong>ik:<br />
• LESH-NYHAN-Syndrom: Mentale Retar<strong>die</strong>rung, (auto)aggressives Verhalten<br />
(Selbstverstümmelung), spastische Anfälle<br />
• Familiäre und sekundäre Gicht:<br />
o Podagra - Uratablagerung und Entzündung des Großzehengrundgelenks:<br />
Gelenk hochrot geschwollen, überwärmt, schmerzhaft<br />
o Gichttophie (Gichtknoten), gehäuft an der Ohrmuschel, aber auch an anderen<br />
Stellen<br />
o Gouty hot eye - Manifestation am Auge<br />
Verlauf:<br />
• Asymptomatische Phase - Akkumulation der Urate<br />
363
• Erstman<strong>in</strong>festation - Meist als Podagra, Erkrankungswahrsche<strong>in</strong>lichkeit abhängig vom<br />
Uratspiegel<br />
• Interkritische Phase - Symptomfreies Intervall<br />
• Chronische Phase - Bleibende Gelenkveränderungen (Destruktion), Gichttophie<br />
Die Gicht, Illustration von James Gillray (1799).<br />
Diabetes mellitus<br />
Siehe unter Endokr<strong>in</strong>ium.<br />
Metabolisches Syndrom<br />
Assoziation von Insul<strong>in</strong>resistenz, Dyslipoprote<strong>in</strong>ämie, Adipositas (und Bewegungsmangel),<br />
Hypertonie und Hyperurikämie.<br />
Folgen: Atherosklerose, Typ-2-Diabetes mellitus, Gicht, stark erhöhtes kardiovaskuläres<br />
Risiko.<br />
Phenylketonurie (PKU)<br />
Ep.: Die PKU tritt bei e<strong>in</strong>em von 8.000 Neugeborenen auf.<br />
Ät.: Autosomal-rezessiv erblicher Mangel an Phenylalan<strong>in</strong>hydroxylase (PAH) im<br />
Hepatozyten, es s<strong>in</strong>d über 400 Mutationen bekannt.<br />
Historie: 1934 beschreibt Föll<strong>in</strong>g das Krankheitsbild, 1953 schafft Bickel mit der Diät e<strong>in</strong>e<br />
kausale Behandlung, 1963 entwickelt Guthrie e<strong>in</strong>en Bakterienhemmstofftest zur<br />
Frühdiagnose.<br />
Biochemie: Siehe im Buch Biochemie unter Phenylalan<strong>in</strong>- bzw. Tyros<strong>in</strong>stoffwechsels<br />
PP.: E<strong>in</strong> Phenylalan<strong>in</strong>-Spiegel von > 4 mg% und <strong>die</strong> toxischen Metabolite führen zur<br />
Prote<strong>in</strong>synthesestörung im Gehirn, zur Störung der neuronalen Proliferation und<br />
Myel<strong>in</strong>isierung und zur Störung des Am<strong>in</strong>säurentransports. Weiterh<strong>in</strong> herrscht e<strong>in</strong> Mangel an<br />
Tyros<strong>in</strong>, Katecholam<strong>in</strong>en und Melan<strong>in</strong>.<br />
364
Kl<strong>in</strong>ik: Zur Bandbreite der Syptome gehören <strong>die</strong> psychomotorische Retar<strong>die</strong>rung ab dem 2.<br />
Lebensmonat, Krampfanfälle, Unruhe, Tr<strong>in</strong>kunlust, Hautekzeme, Mäuseur<strong>in</strong>geruch,<br />
Hypopigmentierung und Muskelhypotonie.<br />
Maternale PKU: E<strong>in</strong> Diätfehler der Mutter bei unbekannter Schwangerschaft führt zu<br />
schweren Schäden am nicht-PKU-kranken K<strong>in</strong>d! Daher ist es wichtig PKU-kranke Mädchen<br />
und deren Eltern frühzeitig über <strong>die</strong>se Gefahr aufzuklären.<br />
Webl<strong>in</strong>ks: OMIM - Phenylketonuria<br />
Galaktosämie<br />
Ep.: 1:40.000<br />
Ät.: Die Galaktosämie ist am häufigsten bed<strong>in</strong>gt durch e<strong>in</strong>en autosomal-rezessiven Mangel<br />
(9p13) an UDP-Glucose-1-Phosphat-Uridyltransferase (Galactose-Stoffwechsel), was zum<br />
vermehrten Anfall von toxischem Galactose-1-phosphat führt.<br />
Symptome: Nach Muttermilchgabe drohen e<strong>in</strong>e akute toxische Hepatopathie mit<br />
Leberfunktionsstörungen bis h<strong>in</strong> zum Leberkoma, toxische Nierentubulusschäden, e<strong>in</strong>e<br />
reversible Katarakt durch E<strong>in</strong>lagerung osmotisch wirksamer Metabolite <strong>in</strong> <strong>die</strong> L<strong>in</strong>se und <strong>die</strong><br />
Ovarial<strong>in</strong>suffizienz.<br />
Prg.: Trotz Therapie s<strong>in</strong>d zentralnervöse Schädigungen (Sprachentwicklung, Ataxie, geistige<br />
Beh<strong>in</strong>derung) möglich, Ursache ist vermutlich <strong>die</strong> endogene GAL-Produkton und/oder <strong>die</strong><br />
Spaltung der Zucker Raff<strong>in</strong>ose (Zuckerrüben, Hülsenfrüchte) und Stachyose (Erbsen,<br />
Sojabohnen), <strong>die</strong> GAL <strong>in</strong> α-glykosidischer B<strong>in</strong>dung enthalten, durch Darmbakterien und <strong>die</strong><br />
Resorption.<br />
Webl<strong>in</strong>ks: OMIM - Classic galactosemia<br />
Glykogenosen<br />
• Glykogenose Typ I (VON GIERKE)<br />
• Glykogenose Typ II (Morbus POMPE)<br />
• Glykogenose Typ III (Morbus CORI)<br />
• Glykogenose Typ V (Morbus MCARDLE)<br />
Lysosomale Speicherkrankheiten<br />
• Globoidzell-Leukodystrophie (Morbus KRABBE)<br />
• Metachromatische Leukodystrophie<br />
• Morbus TAY-SACHS<br />
• Morbus FABRY<br />
Peroxisomale Speicherkrankheiten<br />
• Adrenoleukodystrophie<br />
365
Mitochondriale Erkrankungen<br />
• Morbus LEIGH<br />
• FRIEDREICH-Ataxie<br />
15. Histologische Technik<br />
Untersuchungsmaterial und Materialgew<strong>in</strong>nung<br />
• Shave-Biospie<br />
• Stanzbiopsie<br />
• Exzisionsbiopsie<br />
• Fe<strong>in</strong>nadelbiopsie (FNA)<br />
• Schnellschnitt<br />
• Resektat<br />
Markierung des Resektats mit Fäden (Operateur) zur Nachvollziehbarkeit der räumlichen<br />
Orientierung, falls evtl. nachreseziert werden muss.<br />
Markierung der Schnittränder vom Pathologen mit Tusche, um <strong>die</strong>se im Präparat auff<strong>in</strong>den zu<br />
können.<br />
Materialtransport<br />
Nativmaterial (NM)<br />
Natives (unbehandeltes) Gewebe wird benötigt für <strong>die</strong> Schnellschnittdiagnostik (Anfertigung<br />
von Gefrierschnitten) und für Fluoreszenzfärbungen (IFA), PCR, für <strong>die</strong> mikrobiologische<br />
Diagnostik (IFT, PCR, Kultur) und den Nachweis enzymatischer Reaktionen.<br />
Nativmaterial ist nicht haltbar, trocknet leicht aus und muss daher so rasch wie möglich<br />
weiterverarbeitet werden, evtl. gekühlter Transport.<br />
Formal<strong>in</strong>-fixiertes Material (FFM)<br />
Formal<strong>in</strong>-fixiertes Material ist <strong>die</strong> Grundlage für <strong>die</strong> konventionelle histologische<br />
Untersuchung <strong>in</strong>klusive Immunhistochemie. Hierzu wird das Gewebe unmittelbar <strong>in</strong><br />
gepufferte 4 bis 10 %ige Formal<strong>in</strong>lösung verbracht, um es vor Zersetzung und Austrocknung<br />
zu schützen. Die notwendige Dauer der Fixierung ist abhängig von der Dicke und Konsistenz<br />
des Gewebes und beträgt i.d.R. etwa 24 h.<br />
Zytologie<br />
• Flüssigkeiten, Punktate, Liquor<br />
• Abstriche, Ausstriche<br />
366
Begleitformular<br />
E<strong>in</strong>ige kurze kl<strong>in</strong>ische Angaben erleichtern dem Pathologen <strong>die</strong> Arbeit.<br />
Materialaufbereitung<br />
• Gefrierschnitttechnik (Kryostat)<br />
• Paraff<strong>in</strong>e<strong>in</strong>deckung<br />
Zuschnitt<br />
• Schnittrandkontrolle<br />
o Peripherie-Methode<br />
o Lamellieren (Brotleibtechnik)<br />
E<strong>in</strong>bettung<br />
FFM wird entwässert (Alkoholreihe, dann Xylol) und dann <strong>in</strong> Paraff<strong>in</strong> e<strong>in</strong>gegossen.<br />
Schnittanfertigung<br />
Vom fertigen Paraff<strong>in</strong>block werden mit dem Mikrotom 2-4 µm dünne Schichten geschnitten,<br />
<strong>in</strong> e<strong>in</strong> warmes Wasserbad verbracht und dort auf <strong>die</strong> vorher beschrifteten Objektträger<br />
aufgezogen. Anschließend werden <strong>die</strong> Paraff<strong>in</strong>schnitte (PS) im Wärmeschrank bei 37 °C<br />
getrocknet.<br />
In <strong>die</strong>sem Automaten werden <strong>die</strong><br />
Präparate entwässert und mit<br />
Paraff<strong>in</strong> behandelt.<br />
Vorbereitung des Gewebes<br />
zum E<strong>in</strong>betten.<br />
367<br />
Fertige Paraff<strong>in</strong>blöcke.
An <strong>die</strong>ser Station werden mit dem<br />
Mikrotom vom Paraff<strong>in</strong>block<br />
Schnitte angefertigt und auf<br />
Objektträger aufgezogen.<br />
Anfertigung von Schnitten.<br />
Elektrisches Mikrotom mit<br />
Paraff<strong>in</strong>blöcken.<br />
Das Aufziehen der<br />
hauchdünnen Schnitte.<br />
368<br />
E<strong>in</strong> etwas älteres Modell.<br />
Gefärbt wird per Hand oder<br />
vom Automaten.
Fertige Präparate.<br />
Färbungen<br />
• Hämatoxil<strong>in</strong>-Eos<strong>in</strong> (H&E) - Standardübersichtsfärbung. Zellkerne blau, Kollagen,<br />
Muskeln, Nerven rot.<br />
• Perjodsäure-Schiff-Reaktion (PAS) - Färbung von Kohlenhydraten (Glycoprote<strong>in</strong>e,<br />
Muc<strong>in</strong>e, Fibr<strong>in</strong>, Basalmembran) <strong>in</strong>klusive Pilzen (Zellmembran), purpurrot<br />
• Giemsa - Differentialfärbung, Lymphomdiagnostik.<br />
• Elastica-van-Gieson (EvG) - Färbung von kollagenen Fasern (B<strong>in</strong>degewebe), rot,<br />
elastische Fasern färben sich schwarz-braun.<br />
• Berl<strong>in</strong>er Blau - Färbung von Eisen, z.B. <strong>in</strong> Siderophagen, blau.<br />
• Grocott-Methenam<strong>in</strong>-Silber-Färbung - Pilzfärbung (Pilze dunkel vor grünem<br />
H<strong>in</strong>tergrund).<br />
• Kongorot - Darstellung von Amyloid (rot).<br />
• Alcianblau - Muz<strong>in</strong> blau<br />
• Papanicolaou (PAP) - Färbung für Exfoliativzytologie, z.B. Zervixabstrich.<br />
• Perjodsäure-Schiff-Methenam<strong>in</strong>-Silber (PAM)<br />
• Gram - Bakterien<br />
Immunhistochemie (IHC)<br />
Mit der Immunhistochemie können spezifisch bestimmte Zellprote<strong>in</strong>e sichtbar gemacht<br />
werden. Damit lassen sich Zellen bestimmten Zellpopulationen zuordnen oder <strong>die</strong> Verteilung<br />
<strong>in</strong>nerhalb der Zelle oder <strong>in</strong> e<strong>in</strong>em Gewebe kann beurteilt werden.<br />
Antigene werden mit e<strong>in</strong>em spezifischen meist monoklonalen Primärantikörper markiert. Der<br />
Antigen-Antikörper-Komplex wird dann mit e<strong>in</strong>em Farbstoffmarkierten Sekundärantikörper<br />
sichtbar gemacht.<br />
Material: Die Immunhistochemie erfolgt überwiegend am Paraff<strong>in</strong>schnitt. Bestimmte<br />
Lymphommarker s<strong>in</strong>d jedoch nur am Nativmaterial möglich (Lymphomdiagnostik!)<br />
Die fertigen Präparate halten Jahrzehnte. E<strong>in</strong>e Auswahl häufig genutzer Antikörper f<strong>in</strong>den Sie<br />
unten <strong>in</strong> der Tabelle „Zytochemische und immunhistochemische Marker“.<br />
Immunfluoreszenz-Techniken (IF)<br />
Immunfluoreszenz-Techniken arbeiten ebenfalls mit Antikörpern und <strong>die</strong>nen ebenfalls zur<br />
Darstellung von Antigenen.<br />
369
Fluoreszenzmikroskop.<br />
Direkte Immunfluoreszenz (DIF)<br />
Bei der DIF werden Antigene mit e<strong>in</strong>em Fluoreszenz-markierten Antikörper markiert. Diese<br />
können dann <strong>in</strong> e<strong>in</strong>em speziellen Fluoreszenzmikroskop sichtbar gemacht werden.<br />
Material: Nativ-Material<br />
Molekularbiologische Methoden<br />
Nachweis spezifischer DNA (Erreger wie Tbc oder HPV, Translokationen <strong>in</strong> Tumoren).<br />
Aufwändig, i.d.R. <strong>in</strong> Referenzzentren durchgeführt.<br />
Material: An Paraff<strong>in</strong>material durchführbar, bei Nativmaterial jedoch deutlich höhere<br />
Sensitivität.<br />
Tabelle: Zytochemische und immunhistochemische<br />
Marker<br />
Geordnet nach Gewebe:<br />
Proliferationsmarker<br />
• Ki-67 (MIB-1)<br />
Epithel<br />
• AE1/3 - Panzytokerat<strong>in</strong><br />
• Epithelial Membrane Antigen (EMA)<br />
• Zytokerat<strong>in</strong>fraktionen (CK), ca. 20 verschiedene<br />
Melanozyten<br />
370
• S-100<br />
• HMB45<br />
• Melan A<br />
• Tyros<strong>in</strong>ase<br />
Mesenchym<br />
• Viment<strong>in</strong><br />
• Akt<strong>in</strong><br />
• Desm<strong>in</strong><br />
• CD 34<br />
Muskel:<br />
• Glatter Muskel - Smooth Muscle Act<strong>in</strong><br />
• Glatter und quergestreifter Muskel - Desm<strong>in</strong><br />
Endothel<br />
• Von Willebrand Factor<br />
• CD 31<br />
• CD 34<br />
Neuroepithel<br />
Neuroendokr<strong>in</strong>e Zellen:<br />
• Chromogran<strong>in</strong> A<br />
• Neuronen spezifische Enolase (NSE)<br />
• Synaptophys<strong>in</strong><br />
Nervengewebe:<br />
• S-100<br />
Schilddrüse<br />
• Thyroglobul<strong>in</strong><br />
Placenta<br />
Ovar<br />
• Humanes Chorion-Gonadotroph<strong>in</strong> (HCG)<br />
• CA 125<br />
Mamma - Hormonrezeptoren<br />
• Östrogenrezeptor<br />
• Progesteronrezeptor<br />
371
Prostata<br />
• Sekretorische Zellen: PSA, CK7, 8, 18, 19, Androgenrezeptor<br />
• Prostata-Basalzellen: 34ßE12, Östrogenrezeptoren, Progesteronrezeptoren<br />
• E<strong>in</strong>zelne neuroendokr<strong>in</strong>e Zellen: Chromogran<strong>in</strong> A<br />
• Saure Phosphatase<br />
Blut/Knochenmark<br />
• CD 34 - Hämatopoietische Stammzelle, kapilläres Endothel<br />
o Myeloische Zell<strong>in</strong>ie:<br />
� Myeloische Vorstufen:<br />
� CD 13 - Myelomonozytische Zellen<br />
� CD 33 - Myeloide Vorläuferzellen, Monozyten<br />
� CD 34 - Hämatopoietische Vorläuferzellen, kapilläres Endothel<br />
� CD 41 - Thrombozyten, Megakaryozyten<br />
� Granulozyten und Vorstufen (Blasten):<br />
� MPO (Myeloperoxidase)<br />
� CAE (Chlorazetatesterase) - Granulozyten vom frühen<br />
Promyelocyten bis zum reifen Neutrophilen<br />
� ANAE (alpha-Naphtylacetatesterase) - Monozyten und<br />
Megakaryozyten <strong>in</strong> allen Sta<strong>die</strong>n<br />
� CD68 - Monozyten, Makrophagen (evtl. auch Granulozyten-Vorläufer,<br />
Mastezellen)<br />
� Langerhanszellen - S100, CD 1a<br />
o Lymphozytenl<strong>in</strong>ie:<br />
� T-Zelle:<br />
� CD 3 - Pan-T-Lymphozytenmarker<br />
� CD 4 - T-Helferzellen<br />
� CD 5<br />
� CD 8 - Zytotoxische T-Zellen<br />
� CD 15 - Neutrophile, Eos<strong>in</strong>ophile, Monozyten, Reed-Sternberg-<br />
Zellen<br />
� CD 30 - Ki-1 Antigen (u.a. CD30+ CTCL)<br />
� CD 45 RA - Naive T-Lymphozyten<br />
� CD 45 RO - Memory-T-Lymphozyten<br />
� CD 56 - NK-Zellen<br />
� B-Zelle:<br />
� CD 10 - Mittlere Reifesta<strong>die</strong>n der B-Lymphozyten<br />
� CD 19 - Pan-B-Lymphozytenmarker<br />
� CD 20 - Frühe B-Zellen<br />
� CD 23 - B-Lymphozyten, dendritische Zellen<br />
� CD 79a<br />
Geordnet nach Marker:<br />
• AE1/AE3 - Panzytokerat<strong>in</strong><br />
• α-Fetoprote<strong>in</strong> - HCC, Dottersacktumor<br />
• Calb<strong>in</strong>d<strong>in</strong> - Cerebelläre Purk<strong>in</strong>je-Zellen<br />
• CD 31 - Endothelien<br />
• CD 34 - hämatopoetische Vorläufer, Weichteiltumore, Kapillarendothel<br />
372
• S-100 - Glia, Ependymzellen, Melanozyten, häufig auch Speicheldrüsentumore<br />
Webl<strong>in</strong>ks:<br />
• CD-Tabelle - ImmunDefektCentrum Berl<strong>in</strong><br />
• http://www.pathologenluebeck.de/Methoden/Immunhistologie/Antikorper/antikorper.html<br />
• http://www.ukneqasicc.ucl.ac.uk/mod<strong>1.</strong>shtml<br />
• http://www.unipathllc.com/antibo<strong>die</strong>s.html<br />
• http://www.ccpathology.com/page.asp?pageid=3<br />
• http://www.researchd.com/rdicdabs/cd<strong>in</strong>dex.htm<br />
• http://pathologyoutl<strong>in</strong>es.com/sta<strong>in</strong>s.html<br />
• http://www.hmds.org.uk/aml.html#CYTOCHEMISTRY<br />
• http://www.cn-pathology.com/shownews.asp?newsid=14<br />
16. Glossar<br />
A<br />
C<br />
D<br />
• Abszess - abgekapselter Eiterherd <strong>in</strong> e<strong>in</strong>er vorher nicht vorhandenen Körperhöhle<br />
• Adeno- - Drüse-<br />
• Agenesie - fehlende Anlage<br />
• Akanthose - Verdickung des Stratum sp<strong>in</strong>osum der Haut<br />
• alveolär - hohlkugelig (-> alveoläre Drüsen)<br />
• anaplastisch - völliger Verlust der Gewebsdifferenzierung<br />
• aplastisch - nicht entwickelt<br />
• Atresie - angeborener pathologischer Verschluss, zB. Analatresie, Ösophagusatresie<br />
• Atrophie - Gewebereduktion durch Abnahme der Zellgröße und/oder Zellzahl<br />
• az<strong>in</strong>är - solide kugelig mit wenig Innenvolumen (-> az<strong>in</strong>äre Drüsen)<br />
• CD - cluster of differentiation (Leukozytenantigene)<br />
• chondroid - knorpelartig, knorpelig<br />
• Cele - „Bruch“, mit Epithel ausgekleidete Aussackung, <strong>die</strong> noch mit anderen Räumen<br />
kommuniziert<br />
• Cerebrum - Gehirn<br />
• Cerebellum - Kle<strong>in</strong>hirn<br />
• cribiform - durchlöchert, siebförmig<br />
• desmoplastische Stromareaktion - reaktive B<strong>in</strong>degewebsvermehrung um<br />
Karz<strong>in</strong>omherde herum<br />
• Detritus - Zelltrümmer<br />
• Dolor/dolent - Schmerz/schmerzhaft<br />
373
E<br />
F<br />
G<br />
H<br />
I<br />
K<br />
• Dysplasie - Verlust der typischen Gewebs- und Zelldifferenzierung,<br />
Entdifferenzierung<br />
• ektop - normales Gewebe am falschen Ort<br />
• Empyem - Eiteransammlung <strong>in</strong> e<strong>in</strong>er präfomierten Körperhöhle<br />
• Epidermis - Oberhaut<br />
• Epithel - Oberflächenbildendes Deckgewebe<br />
• EVG - Elastica-von-Giesson - B<strong>in</strong>degewebsfärbung<br />
• Exsudat - entzündliche, eiweißreiche Flüssigkeit<br />
• fibrillär - fädig<br />
• fibr<strong>in</strong>ös - enthält viel Fibr<strong>in</strong> (Ger<strong>in</strong>nungseiweiß, oft <strong>in</strong> entzündlichen Exsudaten,<br />
degeneriertem Gewebe)<br />
• Fistel - mit Epithel ausgekleidetes pathologisches Gangsystem<br />
• glandulär - drüsig<br />
• Granulom, Granulation - von granum: Korn<br />
• Grocott-Methenam<strong>in</strong>-Silber-Färbung: Pilzfärbung<br />
• H&E - Hämatoxil<strong>in</strong>-Eos<strong>in</strong>-Färbung, <strong>die</strong> Standardfärbung<br />
• Haematom - Lokale E<strong>in</strong>blutung<br />
• hereditär - erblich<br />
• Herpes - (gr.) „kriechen“<br />
• Hilus - Organpforte<br />
• Hydro - Wasser<br />
• Hyperkapnie - erhöhtes Kohlendioxid im Blut<br />
• Hyperplasie - Gewebevermehrung durch Zunahme der Zellzahl<br />
• Hypertrophie - Zunahme der Organgröße/Gewebemasse durch Zunahme der Zellgröße<br />
• Hypoxie - Sauerstoffmangel<br />
• idem - das gleiche, dasselbe<br />
• Inflammation - Entzündung<br />
• Ischämie - M<strong>in</strong>derdurchblutung<br />
• -itis - Entzündung<br />
• Karz<strong>in</strong>om - von Epithelien ausgehender Tumor<br />
374
L<br />
M<br />
N<br />
O<br />
P<br />
• leuko - weiß<br />
• Liquor sp<strong>in</strong>alis/cerebri - Nerven-/Hirnwasser<br />
• Medulla - Mark<br />
• Melan(o)- schwarz<br />
• Men<strong>in</strong>gen - Hirnhäute<br />
• Mesenchym - B<strong>in</strong>degewebe<br />
• Metaplasie - Differenzierungsumschlag <strong>in</strong> e<strong>in</strong> ähnlich differenziertes Gewebe<br />
• Mitose - ungeschlechtliche Zellteilung, im Präparat an den Mitosefiguren erkennbar<br />
• Morbus - Krankheit<br />
• Mucosa - Schleimhaut<br />
• multi - viel<br />
• muz<strong>in</strong>ös - schleimig, schleimend<br />
• Myelon - Mark<br />
• myo- - Muskel-<br />
• myxoid - verquollen<br />
• nativ - unbehandelt<br />
• Neoplasie - Neubildung<br />
• Nodus/nodulär - Knoten/knotig<br />
• Noxe - schädigendes Agens<br />
• -oid - -gleichend, -ähnlich, -artig<br />
• -om - Tumor<br />
• onko- - Schwellung (Onkozyten), Tumor<br />
• Paralyse - Vollständige Lähmung<br />
• Parenchym - Funktionstragendes Gewebe e<strong>in</strong>es Organs<br />
• para - neben<br />
• PAS - Perjodsäure-Schiff-Reagens, färbt Kohlenhydrate (Glykoprote<strong>in</strong>e, Muz<strong>in</strong>e,<br />
Glykogen)<br />
• -pathie - Erkrankung<br />
• peri - bei<br />
• Plegie - Unvollständige Lähmung<br />
• plexiform - geflechtartig<br />
• Plexus - Geflecht<br />
• polio - grau<br />
• poly - viel<br />
• Polymorphie - Vielgestaltigkeit<br />
375
R<br />
S<br />
T<br />
U<br />
V<br />
Z<br />
• Psammom- - Sand-, Sandgeschwulst<br />
• Pseudozyste - Pathologischer Hohlraum ohne Epithelauskleidung<br />
• purulent, putride - eitrig<br />
• Pus - Eiter<br />
• pyogen - eiterbildend<br />
• pyrogen - Fieber erzeugend<br />
• Ret<strong>in</strong>a - Netzhaut<br />
• Rubor - Rötung<br />
• Sarkom - (sarkos = Fleisch) vom B<strong>in</strong>degewebe ausgehender Tumor<br />
• serös - eiweißarm, transparent, dünnflüssig<br />
• Sp<strong>in</strong>a - Stachel, Dornfortsatz<br />
• spongiform - schwammartig<br />
• squamös - plattenepithelartig<br />
• Stroma - B<strong>in</strong>degewebsanteil im Gewebe<br />
• szirrhös - schrumpfend, geschrumpft<br />
• Tuber - Höcker<br />
• tubulär - röhrenförmig<br />
• Tumor - Schwellung, Gewebsneubildung<br />
• Ulcus - Geschwür<br />
• Vas(a) - Gefäss(e)<br />
• vaskulär - <strong>die</strong> Gefässe betreffend<br />
• Vitium - Fehler<br />
• zerebral - Hirn-<br />
• Zyste - mit Epithel ausgekleideter, abgeschlossener und mit Flüssigkeit, Schleim o.ä.<br />
gefüllter pathologischer Hohlraum<br />
• Zyto- - Zell-<br />
376
17. Webl<strong>in</strong>ks<br />
• http://www-medlib.med.utah.edu/WebPath/webpath.html<br />
• http://<strong>in</strong>fo.fujita-hu.ac.jp/~tsutsumi/<strong>in</strong>dex.html#<br />
• http://pages.unibas.ch/patho/<br />
• Virtueller Histologiekurs der Uni Zürich<br />
• http://www.hematologyatlas.com/pr<strong>in</strong>cipalpage.htm<br />
• http://path.upmc.edu/cases/<br />
• http://iplab.net/<br />
• http://www.med.uiuc.edu/PathAtlasF/titlePage.html<br />
• http://pathweb.uchc.edu/<br />
18. Literatur<br />
• Werner Böcker: <strong>Pathologie</strong>, Urban & Fischer (2004) ISBN 3437423819<br />
• Carlos Thomas: Makropathologie, Schattauer (2003) ISBN 3794521862<br />
• K. J. Bühl<strong>in</strong>g, J. Lepenies, K. Witt: Intensivkurs Allgeme<strong>in</strong>e und spezielle <strong>Pathologie</strong>,<br />
Urban & Fischer (2004) ISBN 3437424114<br />
Achtung! Die angegebene Auflage (ISBN) muss nicht <strong>die</strong> aktuellste se<strong>in</strong>!<br />
19. Abbildungsverzeichnis<br />
H<strong>in</strong>weis: Die Bilder von Ed Uthman, MD s<strong>in</strong>d Public Doma<strong>in</strong>, auch wenn anders angegeben, siehe<br />
http://flickr.com/photos/euthman/sets/72057594114099781/<br />
http://commons.wikimedia.org/wiki/Image:Burkitt_lymphoma%2C_touch_prep%2C_Wright_sta<strong>in</strong>.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Bodybuilder2.jpg en:User:Dierk , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Hyperthyroidism_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Histopathology_of_cytomegalovirus_<strong>in</strong>fection_of_kidney_-_PHIL_09G0036_lores.jpg CDC/Dr.<br />
Haraszti , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Tuberculous_caseous_granuloma_%282%29_TBLB.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Aspiration_pneumonia_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Lung_tissue_pathology_due_to_SARS_-_PHIL_3659_lores.jpg CDC/Dr. Sherif Zaki , Public<br />
Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Measles_pneumonia_-_Histopathology.jpg CDC/Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g, Jr. , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Rabies_negri_bo<strong>die</strong>s_bra<strong>in</strong>.jpg CDC/Dr. Makonnen Fekadu , Public Doma<strong>in</strong><br />
377
http://commons.wikimedia.org/wiki/Image:Amyloidosis%2C_Node%2C_Gross.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Amyloidosis%2C_Node%2C_Lugol%27s_Reaction.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Amyloidosis%2C_lymph_node%2C_H%26E.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Amyloidosis%2C_blood_vessels%2C_H%26E.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Amyloidosis%2C_Node%2C_Congo_Red.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Amyloidosis%2C_lymph_node%2C_polarizer.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Alzheimer_dementia_%283%29_presenile_onset.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Metastatic_Melanoma_<strong>in</strong>_Lymph_Node.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Amyloidosis%2C_dystrophic_calcification%2C_H%26E.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Myocardial_<strong>in</strong>farct_emmolition_phase_histopathology.jpg Kwz , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Nekrose_posttraumatisch0<strong>1.</strong>jpg Dr. Andreas Settje , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Nekrose_avk03.jpg Dr. Andreas Settje , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Abszess.jpg Sven Teschke Steschke , CC-BY-SA 2.0 DE<br />
http://commons.wikimedia.org/wiki/Image:Nuremberg_chronicles_-_Male_Siamese_tw<strong>in</strong>s_%28CCXVIIr%29.jpg Hartmann Schedel (1440-<br />
1514) , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Verbrennungsnarbe_02.jpg Dr. Andreas Settje , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pyloromyotomie.jpg Sven Teschke Steschke , CC-BY-SA 2.0 DE<br />
http://commons.wikimedia.org/wiki/Image:Pancreas_FNA%3B_adenocarc<strong>in</strong>oma_vs._normal_ductal_epithelium_%28200x%29.jpg Ed<br />
Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Mitosis_In_A_Lymphoma_Cell.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma_of_Ascend<strong>in</strong>g_Colon_Aris<strong>in</strong>g_<strong>in</strong>_Villous_Adenoma.jpg Ed Uthman, MD ,<br />
CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Asbestos_lungs.jpg CDC , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:P_vivax_trophozoite4.jpg DPDx , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Esophageal_candidiasis_%281%29_PAS_sta<strong>in</strong>.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pulmonary_aspergillosis_%281%29_<strong>in</strong>vasive_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Schistosoma_japonicum_%281%29_histopathology.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Schistosoma_japonicum_%283%29_histopathology.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:ASD.jpg Kjetil Lenes , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Ventricular_Septal_Defect.jpg Kjetil Lenes , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Aortic_stenosis_rheumatic%2C_gross_pathology_20G0014_lores.jpg CDC/Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g,<br />
Jr. , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Mitral_stenosis%2C_gross_pathology_20G0015_lores.jpg CDC/Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g, Jr. , Public<br />
Doma<strong>in</strong><br />
378
http://commons.wikimedia.org/wiki/Image:Acute_myocardial_<strong>in</strong>farction_with_coagulative_necrosis_%284%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Myocardial_<strong>in</strong>farct_emmolition_phase_histopathology.jpg Kwz , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Acute_myocardial_<strong>in</strong>farction_with_contraction_band_necrosis_%281%29_PTAH.JPG KGH ,<br />
GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Haemophilus_para<strong>in</strong>fluenzae_Endocarditis_PHIL_851_lores.jpg CDC/Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g, Jr. ,<br />
Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Rheumatic_heart_disease%2C_gross_pathology_20G0013_lores.jpg CDC/Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g,<br />
Jr. , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Viral_myocarditis_%281%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Viral_myocarditis_%282%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Idiopathic_cardiomyopathy%2C_gross_pathology_20G0018_lores.jpg CDC/Dr. Edw<strong>in</strong> P.<br />
Ew<strong>in</strong>g, Jr. , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Calcificatio_atherosclerotica.jpg Kwz , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Atherosclerosis%2C_aorta%2C_gross_pathology_PHIL_846_lores.jpg CDC/Dr. Edw<strong>in</strong> P.<br />
Ew<strong>in</strong>g, Jr. , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Carotid_Plaque.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Aortic_dissection_%281%29_Victoria_blue-HE.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Aortic_dissection_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Capillary_hemangioma_of_sk<strong>in</strong>_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Capillary_hemangioma_of_sk<strong>in</strong>_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Cavernous_hemangioma_histopathology_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Inv_papilloma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Diffuse_large_B_cell_lymphoma_%281%29_tonsil.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Diffuse_large_B_cell_lymphoma_%283%29_tonsil.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Diffuse_large_B_cell_lymphoma_%284%29_CD20.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Oral_cancer_%281%29_squamous_cell_carc<strong>in</strong>oma_histopathology.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Laryngeal_nodule_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Laryngeal_nodule_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Carc<strong>in</strong>oma_planoepitheliale_keratodes_laryngis.jpg Julo , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Aspiration_pneumonia_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Aspiration_pneumonia_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Aspiration_pneumonia_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Aspiration_pneumonia_%284%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Active_cytomegalovirus_<strong>in</strong>fection_of_lung_<strong>in</strong>_AIDS_958_lores.jpg CDC/ Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g,<br />
Jr. , Public Doma<strong>in</strong><br />
379
http://commons.wikimedia.org/wiki/Image:Usual_<strong>in</strong>terstitial_pneumonia_%281%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pneumocystosis_car<strong>in</strong>ii_of_lung_<strong>in</strong>_AIDS_959_lores.jpg CDC/ Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g, Jr. , Public<br />
Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Pneumocystis_car<strong>in</strong>ii_PHIL_2998_lores.jpg CDC/Dr. Mae Melv<strong>in</strong> , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Pneumocystis_car<strong>in</strong>ii_<strong>in</strong>_smear_from_BAL_01ee046_lores.jpg Dr. Russell K. (CDC) , Public<br />
Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Smear_of_Pneumocystis_car<strong>in</strong>ii._Toluid<strong>in</strong>e_blue_sta<strong>in</strong>_PHIL_596_lores.jpg CDC/Lois Norman<br />
, Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Pulmonary_cryptococcosis_%282%29_Alcian_blue-PAS.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pulmonary_cryptococcosis_%283%29_Alcian_blue-PAS.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pulmonary_cryptococcosis_%281%29_histiocytic_penumonia.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pulmonary_aspergillosis_%281%29_<strong>in</strong>vasive_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pulmonary_aspergillosis_%282%29_<strong>in</strong>vasive_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pulmonary_angio<strong>in</strong>vasive_aspergillosis.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Tuberculous_caseous_granuloma_%281%29_TBLB.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Sarcoidosis_%281%29_lymph_node_biopsy.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Sarcoidosis_%283%29_lymph_node_biopsy.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Sarcoidosis_%282%29_lymph_node_biopsy.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Sarcoidosis_%284%29_lymph_node_biopsy.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Sarcoidosis_%285%29_CD68.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Carc<strong>in</strong>oma_asbestos_body_lung.jpg Ospedale S. Polo - Monfalcone (IT) , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Lung_asbestos_bo<strong>die</strong>s.jpg Ospedale S. Polo - Monfalcone (IT) , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Centrilobular_emphysema_865_lores.jpg CDC/Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g, Jr. , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:End-stage_<strong>in</strong>terstitial_lung_disease_%28honeycomb_lung%29.jpg Ed Uthman, MD , Public<br />
Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Small_Cell_Carc<strong>in</strong>oma%2C_Pleural_Fluid_Cytology.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Lung_small_cell_carc<strong>in</strong>oma_%282%29_by_core_needle_biopsy.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Lung_small_cell_carc<strong>in</strong>oma_%281%29_by_core_needle_biopsy.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Carc<strong>in</strong>oma_microcellulare_oatcell_carc<strong>in</strong>oma_or_anaplastic_carc<strong>in</strong>oma_%28lung%29H%26E_magn_200x.jpg Kwz<br />
, Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Brochiolo-alveolar_carc<strong>in</strong>oma_with_muc<strong>in</strong>_production_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Brochiolo-alveolar_carc<strong>in</strong>oma_with_muc<strong>in</strong>_production_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pulmonary_adeocaricnoma_%281%29_localized_non<strong>in</strong>vasive_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pulmonary_adeocaricnoma_%282%29_localized_non<strong>in</strong>vasive_type.jpg KGH , GNU-FDL<br />
380
http://commons.wikimedia.org/wiki/Image:Pulmonary_adeocaricnoma_%283%29_localized_non<strong>in</strong>vasive_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pulmonary_adeocaricnoma_%284%29_localized_non<strong>in</strong>vasive_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Oral_thrush_Aphthae_Candida_albicans._PHIL_1217_lores.jpg CDC , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Oral_cancer_%281%29_squamous_cell_carc<strong>in</strong>oma_histopathology.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Mucocele_of_lower_lip_%281%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Mucocele_of_lower_lip_%282%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Sjogren_syndrome_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Sjogren_syndrome_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pleomorphic_adenoma_%281%29_parotid_gland.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pleomorphic_adenoma_%282%29_parotid_gland.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pleomorphic_adenoma_%283%29_parotid_gland.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pleomorphic_adenoma_%284%29_parotid_gland.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pleomorphic_adenoma_%285%29_S-100.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Mixed_Tumor_of_the_Salivary_Gland.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Warth<strong>in</strong>_tumor_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Warth<strong>in</strong>_tumor_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Warth<strong>in</strong>_tumor_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Warth<strong>in</strong>%27s_tumor.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Mucoepidermoid_carc<strong>in</strong>oma_%282%29_HE_sta<strong>in</strong>.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Mucoepidermoid_carc<strong>in</strong>oma_%283%29_HE_sta<strong>in</strong>.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Mucoepidermoid_carc<strong>in</strong>oma_%281%29_AB-PAS_sta<strong>in</strong>.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adenoid_cystic_carc<strong>in</strong>oma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adenoid_cystic_carc<strong>in</strong>oma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adenoid_cystic_carc<strong>in</strong>oma_%283%29_S-100.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Esophageal_candidiasis_%282%29_PAS_sta<strong>in</strong>.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Immunohistochemical_detection_of_Helicobacter_%281%29_histopatholgy.jpg KGH , GNU-<br />
FDL<br />
http://commons.wikimedia.org/wiki/Image:Benign_gastric_ulcer_<strong>1.</strong>jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Benign_gastric_ulcer_2_%28wet%29.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Benign_gastric_ulcer_3.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Fundic_gland_polyp_%281%29.jpg KGH , GNU-FDL<br />
381
http://commons.wikimedia.org/wiki/Image:Fundic_gland_polyp_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gastric_hyperplastic_polyp_%281%29_foveolar_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gastric_hyperplastic_polyp_%282%29_foveolar_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gastric_hyperplastic_polyp_%283%29_foveolar_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gastric_adenoma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gastric_adenoma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gastric_adenoma_%283%29_EMR.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma%2C_stomach%2C_gross_pathology_IMG0037a_lores.jpg CDC/Dr. Edw<strong>in</strong> P.<br />
Ew<strong>in</strong>g, Jr. , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma_of_the_stomach.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma_of_the_stomach_2.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Gastric_Adenocarc<strong>in</strong>oma.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Gastric_adenocarc<strong>in</strong>oma_%281%29_well_differentiated.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gastric_adenocarc<strong>in</strong>oma_%282%29_well_differentiated.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma_low_differentiated_%28stomach%29_H%26E_magn_400x.jpg Kwz , Public<br />
Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Gastric_signet_r<strong>in</strong>g_cell_carc<strong>in</strong>oma_histopatholgy_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gastric_signet_r<strong>in</strong>g_cell_carc<strong>in</strong>oma_histopatholgy_%282%29_PAS_sta<strong>in</strong>.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gastric_GIST_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gastric_GIST_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gastric_GIST_%285%29_CD34.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gastric_GIST_%283%29_C-KIT.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gastro<strong>in</strong>test<strong>in</strong>al_Stromal_Tumor_%28GIST%29_of_Stomach.jpg Ed Uthman, MD , Public<br />
Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Neonatal_necrotiz<strong>in</strong>g_enterocolitis%2C_gross_pathology_20G0021_lores.jpg CDC/Dr. Edw<strong>in</strong> P.<br />
Ew<strong>in</strong>g, Jr. , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Neonatal_necrotiz<strong>in</strong>g_enterocolitis%2C_gross_pathology_20G0022_lores.jpg CDC/Dr. Edw<strong>in</strong> P.<br />
Ew<strong>in</strong>g, Jr. , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Neonatal_necrotiz<strong>in</strong>g_enterocolitis%2C_gross_pathology_20G0023_lores.jpg CDC/Dr. Edw<strong>in</strong> P.<br />
Ew<strong>in</strong>g, Jr. , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Colon_diverticulosis_whole_slide.jpg Alex_brollo , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Acute_Appendicitis.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Ulcerative_colitis_%282%29_endoscopic_biopsy.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Ulcerative_colitis_%281%29_active.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Ulcerative_colitis_%282%29_active.jpg KGH , GNU-FDL<br />
382
http://commons.wikimedia.org/wiki/Image:Chronic_Ulcerative_Colitis_<strong>1.</strong>jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Chronic_Ulcerative_Colitis_2.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Chronic_Ulcerative_Colitis_3.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Colonic_serrated_adenoma_%282%29_histopatholgy.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Colonic_serrated_adenoma_%281%29_histopatholgy.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Villous_adenoma_of_the_sigmoid_colon_<strong>1.</strong>jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Villous_adenoma_of_the_sigmoid_colon_2.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Villous_adenoma_of_the_sigmoid_colon_3.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Villous_adenoma_of_the_sigmoid_colon%2C_gross_pathology.jpg Ed Uthman, MD , Public<br />
Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Tubulovillous_Polyp_of_the_Colon_<strong>1.</strong>jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Tubulovillous_Polyp_of_the_Colon_2.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Colon_adenoma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adenomatous_Polyp_of_the_Colon_<strong>1.</strong>jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Adenomatous_Polyp_of_the_Colon_2.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Colonic_adenocarc<strong>in</strong>oma_%281%29_Endoscopic_biosy.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma_highly_differentiated_%28rectum%29_H%26E_magn_400x.jpg Kwz , Public<br />
Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma%2C_colon%2C_gross_pathology_64_lores.jpg CDC/ Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g, Jr. ,<br />
Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma%2C_colon%2C_gross_pathology_63_lores.jpg CDC/ Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g, Jr. ,<br />
Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma%2C_colon%2C_gross_pathology_62_lores.jpg CDC/ Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g, Jr. ,<br />
Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma_of_the_Sigmoid_Colon_%28en_face%29.jpg Ed Uthman, MD , CC-BY-SA<br />
2.0<br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma_of_the_Sigmoid_Colon_%28en_face%2C_closeup%29.jpg Ed Uthman, MD ,<br />
CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma_of_the_Sigmoid_Colon_%28longitud<strong>in</strong>al_section%29.jpg Ed Uthman, MD ,<br />
CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma_of_the_Sigmoid_Colon_%28longitud<strong>in</strong>al_section%2C_closeup%29.jpg Ed<br />
Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Colonic_carc<strong>in</strong>oid_%281%29_Endoscopic_resection.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Colonic_carc<strong>in</strong>oid_%282%29_Endoscopic_resection.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Multiple_Carc<strong>in</strong>oid_Tumors_of_the_Small_Bowel_<strong>1.</strong>jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Multiple_Carc<strong>in</strong>oid_Tumors_of_the_Small_Bowel_2.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
383
http://commons.wikimedia.org/wiki/Image:Multiple_Carc<strong>in</strong>oid_Tumors_of_the_Small_Bowel_3.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Anal_condyloma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Anal_condyloma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Anal_condyloma_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Anal_condyloma_%284%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Liver_conta<strong>in</strong><strong>in</strong>g_amebic_abscess%2C_gross_pathology_3MG0042_lores.jpg CDC/Dr. Mae<br />
Melv<strong>in</strong>; Dr. E. West of Mobile, AL , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Hepatocellular_carc<strong>in</strong>oma_histopathology_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Hepatocellular_carc<strong>in</strong>oma_histopathology_%282%29_at_higher_magnification.jpg KGH , GNU-<br />
FDL<br />
http://commons.wikimedia.org/wiki/Image:Hepatocellular_carc<strong>in</strong>oma_<strong>1.</strong>jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Hepatocellular_carc<strong>in</strong>oma_2.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Cavernous_hemangioma_histopathology_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gallbladder_adenocarc<strong>in</strong>oma_%281%29_histopathology.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gallbladder_adenocarc<strong>in</strong>oma_%282%29_histopathology.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Gallbladder_adenocarc<strong>in</strong>oma_%283%29_lymphatic_<strong>in</strong>vasion_histopathology.jpg KGH , GNU-<br />
FDL<br />
http://commons.wikimedia.org/wiki/Image:Pancreatic_serous_cystadenoma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pancreatic_serous_cystadenoma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pancreatic_serous_cystic_tumor_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pancreas_adenocarc<strong>in</strong>oma_%281%29_Case_0<strong>1.</strong>jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pancreas_adenocarc<strong>in</strong>oma_%282%29_Case_0<strong>1.</strong>jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pancreas_adenocarc<strong>in</strong>oma_%283%29_Case_0<strong>1.</strong>jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pancreas_adenocarc<strong>in</strong>oma_%284%29_Case_0<strong>1.</strong>jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pancreas_adenocarc<strong>in</strong>oma_%285%29_Case_0<strong>1.</strong>jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pancreatic_<strong>in</strong>sul<strong>in</strong>oma_%282%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pancreatic_<strong>in</strong>sul<strong>in</strong>oma_%283%29_Chromogran<strong>in</strong>_A.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pancreatic_<strong>in</strong>sul<strong>in</strong>oma_%284%29_Insul<strong>in</strong>_immuosta<strong>in</strong>.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Polycystic_kidneys%2C_gross_pathology_20G0027_lores.jpg CDC/Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g, Jr. ,<br />
Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Crescentic_glomerulonephritis_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Crescentic_glomerulonephritis_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Diabetic_glomerulosclerosis_%282%29_HE.jpg KGH , GNU-FDL<br />
384
http://commons.wikimedia.org/wiki/Image:Diabetic_glomerulosclerosis_%284%29_PAS.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Diabetic_glomerulosclerosis_%287%29_PAM.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Renal_cell_carc<strong>in</strong>oma%2C_gross_pathology_of_bisected_kidney_20G0029_lores.jpg CDC/Dr.<br />
Edw<strong>in</strong> P. Ew<strong>in</strong>g, Jr. , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Renal_cell_carc<strong>in</strong>oma.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Renal_clear_cell_ca_%281%29_Nephrectomy.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Renal_oncocytoma_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Renal_oncocytoma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Renal_oncocytoma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Renal_angiomyolipoma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Renal_angiomyolipoma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Renal_angiomyolipoma_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Renal_angiomyolipoma_%284%29_HMB-45_immunosta<strong>in</strong>.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Schistosoma_bladder_histopathology.jpeg CDC , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Cystitis_glandularis_at_trigone.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Bladder_<strong>in</strong>verted_papilloma_histopathology_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Bladder_<strong>in</strong>verted_papilloma_histopathology_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Bladder_<strong>in</strong>verted_papilloma_histopathology_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Bladder_urothelial_carc<strong>in</strong>oma_%281%29_pT<strong>1.</strong>JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Bladder_urothelial_carc<strong>in</strong>oma_histopathology_%281%29_at_trigone.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Bladder_urothelial_carc<strong>in</strong>oma_histopathology_%282%29_at_trigone.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Bladder_urothelial_carc<strong>in</strong>oma_histopathology_%283%29_at_trigone.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Breast_DCIS_histopathology_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Breast_<strong>in</strong>vasive_scirrhous_carc<strong>in</strong>oma_histopathology_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Breast_<strong>in</strong>vasive_scirrhous_carc<strong>in</strong>oma_histopathology_%282%29_HER2_expression.JPG KGH ,<br />
GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Infiltrat<strong>in</strong>g_ductal_carc<strong>in</strong>oma_of_the_breast.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Breast_<strong>in</strong>vasive_lobular_carc<strong>in</strong>oma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Breast_fibradenoma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Breast_fibradenoma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Intraductal_papilloma_histopathology_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Ovarian_serous_adenocarc<strong>in</strong>oma_%282%29.jpg KGH , GNU-FDL<br />
385
http://commons.wikimedia.org/wiki/Image:Ovarian_serous_adenocarc<strong>in</strong>oma_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Ovarian_serous_adenocarc<strong>in</strong>oma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Ovarian_serous_adenocarc<strong>in</strong>oma_%284%29_omentum_<strong>in</strong>vasion.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Bilateral_ovarian_serous_carc<strong>in</strong>omas%2C_gross_pathology.jpg Ed Uthman, MD , Public<br />
Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Serous_Cystadenocarc<strong>in</strong>oma_of_the_Ovary.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Ovarian_surface_papillary_serous_tumor.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Ovarian_surface_papillary_serous_tumor_submerged_<strong>in</strong>_water.jpg Ed Uthman, MD , Public<br />
Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Muc<strong>in</strong>ous_Cystadenoma_of_Ovary.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Ovarian_Muc<strong>in</strong>ous_Cystadenoma.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Muc<strong>in</strong>ous_borderl<strong>in</strong>e_tumor_of_ovary_%281%29_histopatholgy.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Muc<strong>in</strong>ous_borderl<strong>in</strong>e_tumor_of_ovary_%282%29_histopatholgy.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Brenner_Tumor_of_Ovary.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Krukenberg_Tumor.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Ovarian_Fibroma.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Mature_cystic_teratoma_of_ovary.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Mature_cystic_teratoma_of_ovary_2.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Bicornuate_Uterus.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Bicornuate_Uterus_2.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_adenomyosis_%281%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Endometriosis%2C_abdom<strong>in</strong>al_wall.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Endometriosis%2C_abdom<strong>in</strong>al_wall_2.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Adenocarc<strong>in</strong>oma_of_the_Endometrium.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Endometrioid_adenocarc<strong>in</strong>oma_of_the_uterus_FIGO_grade_III.jpg Ed Uthman, MD , CC-BY-<br />
SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Endometrial_adenocarc<strong>in</strong>oma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_carc<strong>in</strong>osarcoma_%281%29_rhabdomyosarcomatous.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_carc<strong>in</strong>osarcoma_%282%29_rhabdomyosarcomatous.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_carc<strong>in</strong>osarcoma_%283%29_rhabdomyosarcomatous.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_carc<strong>in</strong>osarcoma_%284%29_rhabdomyosarcomatous.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_carc<strong>in</strong>osarcoma_%285%29_rhabdomyosarcomatous.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:M%C3%BCllerian_adenosarcoma_of_the_uterus.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
386
http://commons.wikimedia.org/wiki/Image:Endometrial_stromal_sarcoma_%281%29_low-grade.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Endometrial_stromal_sarcoma_%283%29_low-grade.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Endometrial_stromal_sarcoma_%282%29_low-grade.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_leiomyoma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_leiomyoma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_leiomyoma_%283%29_with_ischemic_necrosis.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Leiomyoma.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Leiomyoma_of_the_Uterus.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Intravascular_Leiomyomatosis_of_the_Uterus.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_leiomyosarcoma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_leiomyosarcoma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_leiomyosarcoma_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_leiomyosarcoma_%284%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Uter<strong>in</strong>e_leiomyosarcoma_%286%29_MIB-<strong>1.</strong>JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Cervical_<strong>in</strong>traepithelial_neoplasia_%281%29_normal_squamous_epithelium.jpg KGH , GNU-<br />
FDL<br />
http://commons.wikimedia.org/wiki/Image:Cervical_<strong>in</strong>traepithelial_neoplasia_%282%29_koilocytosis.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Low-Grade_SIL_with_HPV_Effect.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Cervical_<strong>in</strong>traepithelial_neoplasia_%283%29_CIN2.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Cervical_<strong>in</strong>traepithelial_neoplasia_%284%29_CIN3.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Squamous_Carc<strong>in</strong>oma_of_Cervix.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Squamous_carc<strong>in</strong>oma_of_the_cervix.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Squamous_cell_carc<strong>in</strong>oma_<strong>in</strong>_the_cervix%2C_pap_sta<strong>in</strong>.jpg NCI , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Endocervical_adenocarc<strong>in</strong>oma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Endocervical_adenocarc<strong>in</strong>oma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Endocervical_adenocarc<strong>in</strong>oma_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Endocervical_adenocarc<strong>in</strong>oma_%284%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Hydatidiform_mole_%283%29_complete_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Hydatidiform_mole_%281%29_complete_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Hydatidiform_mole_%282%29_complete_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Hydatidiform_mole_%284%29_complete_type.jpg KGH , GNU-FDL<br />
387
http://commons.wikimedia.org/wiki/Image:Tubal_pregnancy%2C_gross_pathology_01ee049_lores.jpg CDC/Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g, Jr. ,<br />
Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Tubal_Pregnancy_with_embryo.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Testicular_sem<strong>in</strong>oma_%281%29_nodal_metastasis.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Testicular_sem<strong>in</strong>oma_%282%29_nodal_metastasis.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Sem<strong>in</strong>oma_of_the_Testis.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Prostate_p<strong>in</strong>_<strong>1.</strong>jpg Alex_brollo , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Prostate_adenocarc<strong>in</strong>oma_%286%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Prostatic_adenocarc<strong>in</strong>oma_Gleason_pattern_4.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pituitary_adenoma_%281%29_GH_production.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pituitary_adenoma_%282%29_GH_production.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Nonfunction<strong>in</strong>g_pituitary_adenoma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Hyperthyroidism_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Hyperthyroidism_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Hyperthyroidism_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Thyroid_papillary_carc<strong>in</strong>oma_histopatholgy_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Thyroid_papillary_carc<strong>in</strong>oma_histopathology_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Thyroid_papillary_carc<strong>in</strong>oma_histopathology_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Parathyroid_adenoma_histopathology_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Parathyroid_adenoma_histopathology_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Parathyroid_adenoma_histopathology_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Primary_aldosteronism_%281%29_adrenocortical_adenoma.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Primary_aldosteronism_%282%29_adrenocortical_adenoma.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Primary_aldosteronism_%283%29_adrenocortical_adenoma.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adrenal_gland_Conn_syndrome4.jpg Michael Feldman, MD, PhD , CC-BY 2.0<br />
http://commons.wikimedia.org/wiki/Image:Adrenal_pheochromocytoma_%281%29_histopathology.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adrenal_pheochromocytoma_%282%29_histopathology.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adrenal_pheochromocytoma_%283%29_histopathology.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adrenal_paraganglioma_cl<strong>in</strong>ical_Pheochromocytoma.jpg Michael Feldman, MD, PhD , CC-BY<br />
2.0<br />
http://commons.wikimedia.org/wiki/Image:Pancreatic_<strong>in</strong>sul<strong>in</strong>oma_%282%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pancreatic_<strong>in</strong>sul<strong>in</strong>oma_%283%29_Chromogran<strong>in</strong>_A.JPG KGH , GNU-FDL<br />
388
http://commons.wikimedia.org/wiki/Image:Pancreatic_<strong>in</strong>sul<strong>in</strong>oma_%284%29_Insul<strong>in</strong>_immuosta<strong>in</strong>.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Cerebellar_hemorrhagic_<strong>in</strong>farction_%281%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Reiber-Diagramm.jpg Medicus of Borg , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Streptococcus_pneumoniae_men<strong>in</strong>gitis%2C_gross_pathology_33_lores.jpg CDC/ Dr. Edw<strong>in</strong> P.<br />
Ew<strong>in</strong>g, Jr. , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Haemophilus_<strong>in</strong>fluenzae_men<strong>in</strong>gitis_5003_lores.jpg CDC , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Rabies_encephalitis_Negri_bo<strong>die</strong>s_PHIL_3377_lores.jpg CDC/Dr. Daniel P. Perl , Public<br />
Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Rabies_encephalitis_PHIL_3368_lores.jpg CDC/Dr. Daniel P. Perl , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Alzheimer_dementia_%281%29_presenile_onset.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Alzheimer_dementia_%282%29_presenile_onset.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Alzheimer_dementia_%283%29_presenile_onset.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Alzheimer_dementia_%284%29_presenile_onset.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Amyloid-beta_Precursor_Prote<strong>in</strong>_wildtype_vs_mutated.png David S. Goodsell , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Amyloid-beta_Precursor_Prote<strong>in</strong>.png David S. Goodsell , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Glioblastoma_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Glioblastoma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Glioblastoma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Anaplastic_oligodendroglioma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Anaplastic_oligodendroglioma_%284%29_m<strong>in</strong>igemistocytes.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Anaplastic_oligodendroglioma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Anaplastic_oligodendroglioma_%285%29_m<strong>in</strong>igemistocytes.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adrenal_pheochromocytoma_%281%29_histopathology.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adrenal_pheochromocytoma_%282%29_histopathology.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adrenal_pheochromocytoma_%283%29_histopathology.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Adrenal_paraganglioma_cl<strong>in</strong>ical_Pheochromocytoma.jpg Michael Feldman, MD, PhD , CC-BY<br />
2.0<br />
http://commons.wikimedia.org/wiki/Image:Cerebellar_medulloblastoma_%281%29_<strong>in</strong>_adult.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Cerebellar_medulloblastoma_%282%29_<strong>in</strong>_adult.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Ganglioneuroma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Peripheral_schwannoma_Antoni_type_A_%281%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Peripheral_schwannoma_Antoni_type_A_%282%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Subcutaneous_schwannoma_%281%29_Antoni_B.jpg KGH , GNU-FDL<br />
389
http://commons.wikimedia.org/wiki/Image:Subcutaneous_schwannoma_%282%29_Antoni_B.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Subcutaneous_schwannoma_%283%29_Antoni_B.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Subcutaneous_schwannoma_%284%29_S-100_immunosta<strong>in</strong>.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Neurofibroma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Neurofibroma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:M<strong>in</strong><strong>in</strong>gioma_%281%29_transitional_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:M<strong>in</strong><strong>in</strong>gioma_%282%29_transitional_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:M<strong>in</strong><strong>in</strong>gioma_%283%29_transitional_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:M<strong>in</strong><strong>in</strong>gioma_%284%29_EMA.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:CNS_lymphoma_%281%29_B-cell_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:CNS_lymphoma_%282%29_B-cell_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Duchenne-muscular-dystrophy.jpg CDC/ Dr. Edw<strong>in</strong> P. Ew<strong>in</strong>g, Jr. , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Primary_osteoarthrosis_%285%29_at_knee_jo<strong>in</strong>t.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Primary_osteoarthrosis_%281%29_at_knee_jo<strong>in</strong>t.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Primary_osteoarthrosis_%282%29_at_knee_jo<strong>in</strong>t.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Primary_osteoarthrosis_%283%29_at_knee_jo<strong>in</strong>t.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Primary_osteoarthrosis_%284%29_at_knee_jo<strong>in</strong>t.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Rheumatoid_arthritis_%281%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Rheumatoid_arthritis_%282%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Rheumatoid_arthritis_%283%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Eos<strong>in</strong>ophic_granuloma_%281%29_jaw_bone.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Eos<strong>in</strong>ophic_granuloma_%282%29_jaw_bone.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Eos<strong>in</strong>ophic_granuloma_%284%29_jaw_bone.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Eos<strong>in</strong>ophic_granuloma_%283%29_jaw_bone.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Eos<strong>in</strong>ophic_granuloma_%285%29_S-100.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Chondrosarcoma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Chondrosarcoma_%285%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Chondrosarcoma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Chondrosarcoma_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Chondrosarcoma_%284%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Giant_cell_tumor_of_tendon_sheath_histopathology%281%29.jpg KGH , GNU-FDL<br />
390
http://commons.wikimedia.org/wiki/Image:Morbus_dupuytren_fcm.jpg Frank C. Müller , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Nodular_fasciitis_%281%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Nodular_fasciitis_%282%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Nodular_fasciitis_%283%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Myxoid_liposarcoma_%2801%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Myxoid_liposarcoma_%2802%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Myxoid_liposarcoma_%2805%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Myxoid_liposarcoma_%2803%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Myxoid_liposarcoma_%2806%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Myxoid_liposarcoma_%2804%29_AB-PAS.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Spongiotic_dermatitis_%281%29_Dyshidrotic_.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Spongiotic_dermatitis_%282%29_Dyshidrotic_.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Dyshidrosis.JPG Inwe , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Mollusca1kle<strong>in</strong>.jpg E van Herk , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Molluscakle<strong>in</strong>.jpg E van Herk , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Molluscum_conatgiosum%2C_vulva%2C_20X.jpg Michael Feldman, MD, PhD , CC-BY 2.0<br />
http://commons.wikimedia.org/wiki/Image:Molluscum_conatgiosum%2C_vulva%2C_40X_2.jpg Michael Feldman, MD, PhD , CC-BY 2.0<br />
http://commons.wikimedia.org/wiki/Image:Molluscum_Contagiosum_<strong>1.</strong>jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Molluscum_Contagiosum_2.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Molluscum_Contagiosum_3.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Verruca_vulgaris_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Verruca_vulgaris_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Seborrheic_keratosis_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Seborrheic_keratosis_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Seborrheic_keratosis_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Nevocellular_nevus_histopathology_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Nevocellular_nevus_histopathology_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Nevocellular_nevus_histopatholgy_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Granular_cell_tumor_%281%29_sk<strong>in</strong>.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Granular_cell_tumor_%282%29_sk<strong>in</strong>.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Granular_cell_tumor_%283%29_sk<strong>in</strong>.jpg KGH , GNU-FDL<br />
391
http://commons.wikimedia.org/wiki/Image:Granular_cell_tumor_%284%29_S-100.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Granular_Cell_Tumor.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Calcify<strong>in</strong>g_epithelioma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Calcify<strong>in</strong>g_epithelioma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Calcify<strong>in</strong>g_epithelioma_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Calcify<strong>in</strong>g_epithelioma_%284%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Calcify<strong>in</strong>g_epithelioma_%285%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Pilomatricoma.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Sk<strong>in</strong>_keratoacanthoma_whole_slide.jpg Alex_brollo , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Bowen_disease_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Bowen_disease_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Bowen_disease_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Bowen_disease_%284%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Basal_cell_carc<strong>in</strong>oma_histopathology_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Basal_cell_carc<strong>in</strong>oma_histopathology_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Basal_cell_carc<strong>in</strong>oma_histopathology_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Basaliom<strong>1.</strong>jpg Josef Wienand , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Basal_Cell_Carc<strong>in</strong>oma.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Squamous_Cell_Carc<strong>in</strong>oma.jpg NCI , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Malignant_melanoma_%282%29_at_thigh_Case_0<strong>1.</strong>jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Malignant_melanoma_%283%29_at_thigh_Case_0<strong>1.</strong>jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Malignant_melanoma_%281%29_at_thigh_Case_0<strong>1.</strong>jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Malignant_melanoma_%284%29_at_thigh_Case_0<strong>1.</strong>jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Melanoma.jpg NCI , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Merkel_Cell_Carc<strong>in</strong>oma.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Cutaneous_angiomyoma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Cutaneous_angiomyoma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Cutaneous_angiosarcoma_%283%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Cutaneous_angiosarcoma_%282%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Cutaneous_angiosarcoma_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Cutaneous_angiosarcoma_%284%29_CD3<strong>1.</strong>jpg KGH , GNU-FDL<br />
392
http://commons.wikimedia.org/wiki/Image:Dermatofibrosarcoma_protuberans_%281%29_recurrence.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Dermatofibrosarcoma_protuberans_%282%29_recurrence.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Dermatofibrosarcoma_protuberans_%283%29_recurrence.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Dermatofibrosarcoma_protuberans_%285%29_CD34.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Essential_thrombocythemia_%281%29.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Essential_thrombocythemia_%283%29_BM_smear.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Mast_cells_<strong>in</strong>_s<strong>in</strong>us_histiocytosis.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Noncaseat<strong>in</strong>g_Granuloma.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Diffuse_large_B_cell_lymphoma_%281%29_tonsil.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Diffuse_large_B_cell_lymphoma_%283%29_tonsil.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Diffuse_large_B_cell_lymphoma_%284%29_CD20.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Malignant_lymphoma%2C_high_grade_B_cell_<strong>1.</strong>jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Malignant_lymphoma%2C_high_grade_B_cell_2.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Multiple_myeloma_%282%29_HE_sta<strong>in</strong>.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Multiple_myeloma_%281%29_MG_sta<strong>in</strong>.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Burkitt%27s_lymphoma_Histopathology.jpg Louis M. Staudt , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Burkitt_lymphoma%2C_touch_prep%2C_Wright_sta<strong>in</strong>.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Hodgk<strong>in</strong>_lymphoma_%281%29_mixed_cellulary_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Hodgk<strong>in</strong>_lymphoma_%282%29_mixed_cellulary_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Hodgk<strong>in</strong>_lymphoma_%283%29_mixed_cellularity_type.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Hodgk<strong>in</strong>_lymphoma_%284%29_CD30_immunosta<strong>in</strong>.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Thymoma_type_B1_%281%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Thymoma_B1_%282%29.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Thymoma_B1_%283%29_CK_CAM5-2.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Hamartoma_of_the_spleen.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Eos<strong>in</strong>ophic_granuloma_%281%29_jaw_bone.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Eos<strong>in</strong>ophic_granuloma_%282%29_jaw_bone.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Eos<strong>in</strong>ophic_granuloma_%283%29_jaw_bone.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Eos<strong>in</strong>ophic_granuloma_%284%29_jaw_bone.jpg KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Eos<strong>in</strong>ophic_granuloma_%285%29_S-100.JPG KGH , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Metastatic_Melanoma_<strong>in</strong>_Lymph_Node.jpg Ed Uthman, MD , Public Doma<strong>in</strong><br />
393
http://commons.wikimedia.org/wiki/Image:DIC_With_Microangiopathic_Hemolytic_Anemia.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Infectious_Mononucleosis.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Infectious_Mononucleosis_2.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Infectious_Mononucleosis_3.jpg Ed Uthman, MD , CC-BY-SA 2.0<br />
http://commons.wikimedia.org/wiki/Image:Gillray-The-Gout.jpg James Gillray , Public Doma<strong>in</strong><br />
http://commons.wikimedia.org/wiki/Image:Tissue_processor.jpg Alex_brollo , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Inclusion_station_2.jpg Alex_brollo , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Ready_paraff<strong>in</strong>e_blocks.jpg Alex_brollo , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Cutt<strong>in</strong>g_station.jpg Alex_brollo , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Electrical_microtome.jpg Michal Maňas , CC-BY-SA 2.5<br />
http://commons.wikimedia.org/wiki/Image:Microtome-<strong>1.</strong>jpg Michal Maňas , CC-BY-SA 2.5<br />
http://commons.wikimedia.org/wiki/Image:Cutt<strong>in</strong>g_a_block.jpg Alex_brollo , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Sections_collection.jpg Alex_brollo , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Slide_colorator.jpg Alex_brollo , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Ready_slides.jpg Alex_brollo , GNU-FDL<br />
http://commons.wikimedia.org/wiki/Image:Fluorescence_microscop.jpg Masur , CC-BY-SA 2.5<br />
20. Haftungsausschluss<br />
Bitte beachten Sie <strong>die</strong> Haftungsausschlüsse! Für Wikibooks gelten <strong>die</strong> gleichen<br />
Bestimmungen wie für Wikipedia. Diese s<strong>in</strong>d onl<strong>in</strong>e verfügbar unter:<br />
• http://en.wikipedia.org/wiki/Wikipedia:General_disclaimer<br />
• http://en.wikipedia.org/wiki/Wikipedia:Risk_disclaimer<br />
• http://en.wikipedia.org/wiki/Wikipedia:Medical_disclaimer<br />
• http://de.wikibooks.org/wiki/Wikibooks:H<strong>in</strong>weis_Gesundheitsthemen<br />
2<strong>1.</strong> Lizenz<br />
Permission is granted to copy, distribute and/or modify this document under the terms<br />
of the GNU Free Documentation License, Version <strong>1.</strong>2 or any later version published by<br />
the Free Software Foundation; with no Invariant Sections, with no Front-Cover Texts,<br />
and with no Back-Cover Texts. A copy of the license is <strong>in</strong>cluded <strong>in</strong> the section entitled<br />
"GNU Free Documentation License".<br />
394
Kopieren, Verbreiten und/oder Verändern ist unter den Bed<strong>in</strong>gungen der GNU Free Documentation License,<br />
Version <strong>1.</strong>2 oder e<strong>in</strong>er späteren Version, veröffentlicht von der Free Software Foundation, erlaubt. Es gibt ke<strong>in</strong>e<br />
unveränderlichen Abschnitte, ke<strong>in</strong>en vorderen Umschlagtext und ke<strong>in</strong>en h<strong>in</strong>teren Umschlagtext. E<strong>in</strong>e Kopie des<br />
Lizenztextes ist hier zu entnehmen: http://de.wikipedia.org/wiki/Wikipedia:GNU_Free_Documentation_License<br />
E<strong>in</strong>e <strong>in</strong>offizielle deutsche Übersetzung der GNU Free Documentation License f<strong>in</strong>det sich hier: http://www.gieseonl<strong>in</strong>e.de/gnufdl-de.html<br />
Siehe auch http://de.wikipedia.org/wiki/Wikipedia:Lizenzbestimmungen<br />
• Diese Seite wurde zuletzt am 29. März 2007 um 02:20 Uhr geändert.<br />
• Inhalt ist verfügbar unter der GNU Free Documentation License.<br />
• Über Wikibooks<br />
• Impressum<br />
22. Fußnoten<br />
i “Gentest sagt Lungenkrebs-Rezidiv voraus”. Deutsches Ärzteblatt, 4. Jan 2007.<br />
ii Chen HY et al. “A five-gene signature and cl<strong>in</strong>ical outcome <strong>in</strong> non-small-cell lung cancer”. N Engl J Med,<br />
356(1):11-20, Jan 4 2007. PMID:17202451<br />
iii “Vitam<strong>in</strong> D May Cut Pancreatic Cancer Risk by Nearly Half”. PM der American Association for Cancer<br />
Research, Sep 12 2006. - . “Kann Vitam<strong>in</strong> D Pankreaskarz<strong>in</strong>ome verh<strong>in</strong>dern?”. Deutsches Aerzteblatt, 15. Sep.<br />
2006.<br />
iv Rivera MN et al. “An X Chromosome Gene, WTX, Is Commonly Inactivated <strong>in</strong> Wilms Tumor”. Science, Jan 4<br />
2007. DOI:10.1126/science.1137509.<br />
v Robert Sladek et al. “A genome-wide association study identifies novel risk loci for type 2 diabetes”. Nature,<br />
[Epub Feb 11 2007]. DOI:10.1038/nature05616.<br />
vi Rogaeva E et al. “The neuronal sortil<strong>in</strong>-related receptor SORL1 is genetically associated with Alzheimer<br />
disease”. Nat Genet, Epub Jan 14 2007. DOI:10.1038/ng1943. PMID:17220890<br />
vii Högl<strong>in</strong>ger GU et al. “The pRb/E2F cell-cycle pathway mediates cell death <strong>in</strong> Park<strong>in</strong>son's disease”. Proc. Natl.<br />
Acad. Sci. USA, [Epub Feb 21 2007]. DOI:10.1073/pnas.0611671104.<br />
viii ?. “Cl<strong>in</strong>ical presentation and pre-mortem diagnosis of variant Creutzfeldt-Jakob disease associated withblood<br />
transfusion”. The Lancet, 368(9552):2061-2067, Dec 2006. - “Großbritannien: Dritter Patient nach<br />
Bluttransfusion an vCJD gestorben”. Deutsches Ärzteblatt, Dez 8 2006.<br />
ix U. Schara, W. Mortier. “Neuromuskuläre Erkrankungen (NME). Teil 2: Muskeldystrophien (MD)”.<br />
Monatsschrift K<strong>in</strong>derheilkunde, 151:1321-1341, 2003.<br />
x Barnes AM et al. “Deficiency of cartilage-associated prote<strong>in</strong> <strong>in</strong> recessive lethal osteogenesis imperfecta”. N<br />
Engl J Med, 355(26):2757-64, Dec 28 2006.<br />
xi De Villiers EM. “Papillomavirus and HPV typ<strong>in</strong>g”. Cl<strong>in</strong> Dermatol., 15(2):199-206, Mar-Apr 1997.<br />
DOI:10.1016/S0738-081X(96)00164-2.<br />
xii Veronesi U, Casc<strong>in</strong>elli N. “Surgical treatment of malignant melanoma of the sk<strong>in</strong>”. World J Surg., 3(3):279-<br />
88, Jul 30 1979.<br />
xiii Tschentscher F et al. “Tumor classification based on gene expression profil<strong>in</strong>g shows that uveal melanomas<br />
with and without monosomy 3 represent two dist<strong>in</strong>ct entities”. Cancer Res, 63(10):2578-84, May 15 2003.<br />
PMID:12750282 PDF<br />
395