Beispiel f ü r einen abwendbar gef ä hrlichen Verlauf
Beispiel f ü r einen abwendbar gef ä hrlichen Verlauf
Beispiel f ü r einen abwendbar gef ä hrlichen Verlauf
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Fallbericht 23<br />
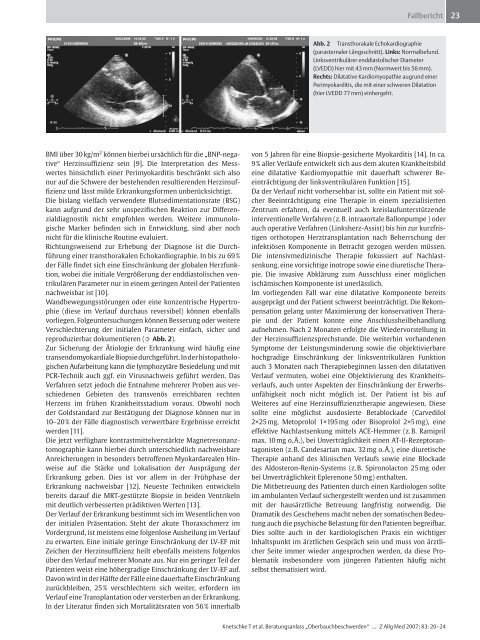
Abb. 2 Transthorakale Echokardiographie<br />
(parasternaler L ä ngsschnitt). Links: Normalbefund.<br />
Linksventrikulärer enddiastolischer Diameter<br />
(LVEDD) hier mit 43 mm (Normwert bis 56 mm).<br />
Rechts: Dilatative Kardiomyopathie augrund einer<br />
Perimyokarditis, die mit einer schweren Dilatation<br />
(hier LVEDD 77 mm) einhergeht.<br />
BMI ü ber 30 kg / m<br />
2<br />
k ö nnen hierbei urs ä chlich f ü r die „ BNP-negative<br />
“ Herzinsuffizienz sein [9] . Die Interpretation des Messwertes<br />
hinsichtlich einer Perimyokarditis beschr ä nkt sich also<br />
nur auf die Schwere der bestehenden resultierenden Herzinsuffizienz<br />
und l ä sst milde Erkrankungsformen unber ü cksichtigt.<br />
Die bislang vielfach verwendete Blutsedimentationsrate (BSG)<br />
kann aufgrund der sehr unspezifischen Reaktion zur Differenzialdiagnostik<br />
nicht empfohlen werden. Weitere immunologische<br />
Marker befinden sich in Entwicklung, sind aber noch<br />
nicht f ü r die klinische Routine evaluiert.<br />
Richtungsweisend zur Erhebung der Diagnose ist die Durchf<br />
ü hrung einer transthorakalen Echokardiographie. In bis zu 69 %<br />
der F ä lle findet sich eine Einschr ä nkung der globalen Herzfunktion,<br />
wobei die initiale Vergr ö ß erung der enddiastolischen ventrikul<br />
ä ren Parameter nur in einem geringen Anteil der Patienten<br />
nachweisbar ist [10] .<br />
Wandbewegungsst ö rungen oder eine konzentrische Hypertrophie<br />
(diese im <strong>Verlauf</strong> durchaus reversibel) k ö nnen ebenfalls<br />
vorliegen. Folgeuntersuchungen k ö nnen Besserung oder weitere<br />
Verschlechterung der initialen Parameter einfach, sicher und<br />
reproduzierbar dokumentieren ( Abb. 2 ).<br />
Zur Sicherung der Ä tiologie der Erkrankung wird h ä ufig eine<br />
transendomyokardiale Biopsie durch<strong>gef</strong> ü hrt. In der histopathologischen<br />
Aufarbeitung kann die lymphozyt ä re Besiedelung und mit<br />
PCR-Technik auch ggf. ein Virusnachweis <strong>gef</strong> ü hrt werden. Das<br />
Verfahren setzt jedoch die Entnahme mehrerer Proben aus verschiedenen<br />
Gebieten des transven ö s erreichbaren rechten<br />
Herzens im fr ü hen Krankheitsstadium voraus. Obwohl noch<br />
der Goldstandard zur Best ä tigung der Diagnose k ö nnen nur in<br />
10 – 20 % der F ä lle diagnostisch verwertbare Ergebnisse erreicht<br />
werden [11] .<br />
Die jetzt verf ü gbare kontrastmittelverst ä rkte Magnetresonanztomographie<br />
kann hierbei durch unterschiedlich nachweisbare<br />
Anreicherungen in besonders betroffenen Myokardarealen Hinweise<br />
auf die St ä rke und Lokalisation der Auspr ä gung der<br />
Erkrankung geben. Dies ist vor allem in der Fr ü hphase der<br />
Erkrankung nachweisbar [12] . Neueste Techniken entwickeln<br />
bereits darauf die MRT-gest ü tzte Biopsie in beiden Ventrikeln<br />
mit deutlich verbesserten pr ä diktiven Werten [13] .<br />
Der <strong>Verlauf</strong> der Erkrankung bestimmt sich im Wesentlichen von<br />
der initialen Pr ä sentation. Steht der akute Thoraxschmerz im<br />
Vordergrund, ist meistens eine folgenlose Ausheilung im <strong>Verlauf</strong><br />
zu erwarten. Eine initiale geringe Einschr ä nkung der LV-EF mit<br />
Zeichen der Herzinsuffizienz heilt ebenfalls meistens folgenlos<br />
ü ber den <strong>Verlauf</strong> mehrerer Monate aus. Nur ein geringer Teil der<br />
Patienten weist eine h ö hergradige Einschr ä nkung der LV-EF auf.<br />
Davon wird in der H ä lfte der F ä lle eine dauerhafte Einschr ä nkung<br />
zur ü ckbleiben, 25 % verschlechtern sich weiter, erfordern im<br />
<strong>Verlauf</strong> eine Transplantation oder versterben an der Erkrankung.<br />
In der Literatur finden sich Mortalit ä tsraten von 56 % innerhalb<br />
von 5 Jahren f ü r eine Biopsie-gesicherte Myokarditis [14] . In ca.<br />
9 % aller Verl ä ufe entwickelt sich aus dem akuten Krankheitsbild<br />
eine dilatative Kardiomyopathie mit dauerhaft schwerer Be -<br />
eintr ä chtigung der linksventrikul ä ren Funktion [15] .<br />
Da der <strong>Verlauf</strong> nicht vorhersehbar ist, sollte ein Patient mit solcher<br />
Beeintr ä chtigung eine Therapie in einem spezialisierten<br />
Zentrum erfahren, da eventuell auch kreislaufunterst ü tzende<br />
interventionelle Verfahren (z. B. intraaortale Ballonpumpe ) oder<br />
auch operative Verfahren (Linksherz-Assist) bis hin zur kurzfristigen<br />
orthotopen Herztransplantation nach Beherrschung der<br />
infekti ö sen Komponente in Betracht gezogen werden m ü ssen.<br />
Die intensivmedizinische Therapie fokussiert auf Nachlasts<br />
enkung, eine vorsichtige inotrope sowie eine diuretische Therapie.<br />
Die invasive Abkl ä rung zum Ausschluss einer m ö glichen<br />
isch ä mischen Komponente ist unerl ä sslich.<br />
Im vorliegenden Fall war eine dilatative Komponente bereits<br />
ausgepr ä gt und der Patient schwerst beeintr ä chtigt. Die Rekompensation<br />
gelang unter Maximierung der konservativen Therapie<br />
und der Patient konnte eine Anschlussheilbehandlung<br />
aufnehmen. Nach 2 Monaten erfolgte die Wiedervorstellung in<br />
der Herzinsuffizienzsprechstunde. Die weiterhin vorhandenen<br />
Symptome der Leistungsminderung sowie die objektivierbare<br />
hochgradige Einschr ä nkung der linksventrikul ä ren Funktion<br />
auch 3 Monaten nach Therapiebeginnen lassen den dilatativen<br />
<strong>Verlauf</strong> vermuten, wobei eine Objektivierung des Krankheitsverlaufs,<br />
auch unter Aspekten der Einschr ä nkung der Erwerbsunf<br />
ä higkeit noch nicht m ö glich ist. Der Patient ist bis auf<br />
Weiteres auf eine Herzinsuffizienztherapie angewiesen. Diese<br />
sollte eine m ö glichst ausdosierte Betablockade (Carvedilol<br />
2 × 25 mg, Metoprolol 1 × 195 mg oder Bisoprolol 2 × 5 mg), eine<br />
effektive Nachlastsenkung mittels ACE-Hemmer (z. B. Ramipril<br />
max. 10 mg o. Ä .), bei Unvertr ä glichkeit <strong>einen</strong> AT-II-Rezeptorantagonisten<br />
(z. B. Candesartan max. 32 mg o. Ä .), eine diuretische<br />
Therapie anhand des klinischen <strong>Verlauf</strong>s sowie eine Blockade<br />
des Aldosteron-Renin-Systems (z. B. Spironolacton 25 mg oder<br />
bei Unvertr ä glichkeit Eplerenone 50 mg) enthalten.<br />
Die Mitbetreuung des Patienten durch <strong>einen</strong> Kardiologen sollte<br />
im ambulanten <strong>Verlauf</strong> sichergestellt werden und ist zusammen<br />
mit der haus ä rztliche Betreuung langfristig notwendig. Die<br />
Dramatik des Geschehens macht neben der somatischen Bedeutung<br />
auch die psychische Belastung f ü r den Patienten begreifbar.<br />
Dies sollte auch in der kardiologischen Praxis ein wichtiger<br />
Inhaltspunkt im ä rztlichen Gespr ä ch sein und muss von ä rztlicher<br />
Seite immer wieder angesprochen werden, da diese Problematik<br />
insbesondere vom j ü ngeren Patienten h ä ufig nicht<br />
selbst thematisiert wird.<br />
Knetschke T et al. Beratungsanlass „Oberbauchbeschwerden “ … Z Allg Med 2007; 83: 20 –24