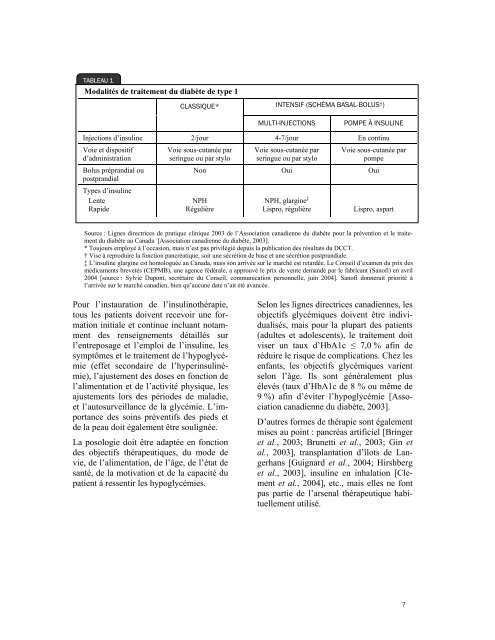
terme [Buse, 2003; Davidson, 2003]. Lelien entre les taux de glucose plasmatiqueet d’HbA1c a été revu [Rohlfing et al.,2002], mais il n’y a pas de données probantesindiquant que l’ampleur de la variationglycémique entraîne des complicationsallant au-delà de celles que permettent deprévoir le niveau d’HbA1c et la glycémiemoyenne [McCarter et al., 2004; Derr etal., 2003].2.3.4 Autres facteurs liés àl’incidence des complicationsDepuis le DCCT, les chercheurs savent quel’hyperglycémie n’est pas le seul facteurqui entre en jeu pour expliquer l’apparition,la progression et la gravité des complications;d’autres facteurs se sont confirmés,dont les facteurs génétiques [McCarter etal., 2004; Cohen et al., 2003b; Derr et al.,2003]. Ainsi, la littérature scientifique faitétat de nouveaux indicateurs de variabilitébiologique corrélés avec le niveau de complications,comme l’indice de glycosylationde l’hémoglobine (HGI, pour HemoglobinGlycosylation Index) [McCarter et al.,2004; Derr et al., 2003] et l’écart de glycosylation(GP, pour Glycosylation Gap)[Cohen et al., 2003b].Aux fins du présent rapport, seuls le tauxd’HbA1c et la glycémie moyenne (MBG)ont été retenus comme indicateurs pertinentsà l’évaluation.2.4 TRAITEMENT DU DIABÈTEDE TYPE 1L’insulinothérapie demeure la pierre angulairedu traitement du diabète de type 1.Les préparations d’insuline sont classées enfonction de leur durée d’action, de leurdélai d’action et du moment de leur activitémaximale [Association canadienne du diabète,2003]. Jusqu’à la publication duDCCT, l’insulinothérapie se donnait classiquementsous forme de deux injectionsquotidiennes d’un mélange d’insulineslente et rapide. Depuis le DCCT, le traitementintensif par multi-injections quotidiennesd’insuline à action lente et à actionrapide a été reconnu comme supérieur autraitement classique. Un diabétique devradonc s’injecter une insuline basale à actionlente le matin ou le soir (ou les deux s’ils’agit d’insuline NPH) et des dosesd’insuline à action rapide avant les repas etles grosses collations. L’insuline lente laplus fréquemment utilisée est la NeutralProtamine Hagedorn (NPH), d’une duréed’action moyenne de 14 ± 3 heures, avecun pic d’action se situant entre trois et cinqheures après l’injection. L’injection d’insulineNPH en soirée atteindra donc son picd’action la nuit, lorsque la glycémie estbasse, créant un potentiel d’hypoglycémiesnocturnes. De plus, l’insuline NPH est unesuspension cristalline qui doit être mélangéeénergiquement avant l’injection. Si lemélange n’est pas assez homogène, l’absorptionau point d’injection variera, etl’effet sur le taux de glucose sanguin fluctuerapour une même dose et chez unmême patient. C’est pourquoi, il y a quelquesannées, l’industrie a mis au point uneautre insuline à action lente (glargine)ayant un profil d’absorption prolongé surprès de 24 heures, sans pic d’action. Lasupériorité de l’insuline glargine sur l’insulineNPH pour la maîtrise de la glycémie àjeun et la réduction du nombre de crisesd’hypoglycémie a été constatée [Garces etal., 2003; Murphy et al., 2003; Wang et al.,2003; NICE, 2002], bien que d’autres auteursla mettent en doute [Linne et Liedholm,2004]. L’insuline glargine ne peutpas se mélanger dans la même seringue quel’insuline à action rapide, ce qui exige uneinjection à part. Les différentes modalitésde traitement sont présentées au tableau 1,notamment la perfusion continue d’insulinepar voie sous-cutanée, ou pompe à insuline,et le traitement par multi-injectionsquotidiennes d’insuline, tous deux destraitements dits intensifs. Avec la pompe,le patient n’a pas d’insuline à action lente,mais une perfusion continue variabled’insuline rapide.6
TABLEAU 1Modalités de traitement du diabète de type 1CLASSIQUE* INTENSIF (SCHÉMA BASAL-BOLUS † )MULTI-INJECTIONSPOMPE À INSULINEInjections d’insuline 2/jour 4-7/jour En continuVoie et dispositifd’administrationBolus préprandial oupostprandialTypes d’insulineLenteRapideVoie sous-cutanée parseringue ou par styloVoie sous-cutanée parseringue ou par styloVoie sous-cutanée parpompeNon Oui OuiNPHRégulièreNPH, glargine ‡Lispro, régulièreLispro, aspartSource : Lignes directrices de pratique clinique 2003 de l’Association canadienne du diabète pour la prévention et le traitementdu diabète au Canada [Association canadienne du diabète, 2003].* Toujours employé à l’occasion, mais n’est pas privilégié depuis la publication des résultats du DCCT.† Vise à reproduire la fonction pancréatique, soit une sécrétion de base et une sécrétion postprandiale.‡ L’insuline glargine est homologuée au Canada, mais son arrivée sur le marché est retardée. Le Conseil d’examen du prix desmédicaments brevetés (CEPMB), une agence fédérale, a approuvé le prix de vente demandé par le fabricant (Sanofi) en avril2004 [source : Sylvie Dupont, secrétaire du Conseil, communication personnelle, juin 2004]. Sanofi donnerait priorité àl’arrivée sur le marché canadien, bien qu’aucune date n’ait été avancée.Pour l’instauration de l’insulinothérapie,tous les patients doivent recevoir une formationinitiale et continue incluant notammentdes renseignements détaillés surl’entreposage et l’emploi de l’insuline, lessymptômes et le traitement de l’hypoglycémie(effet secondaire de l’hyperinsulinémie),l’ajustement des doses en fonction del’alimentation et de l’activité physique, lesajustements lors des périodes de maladie,et l’autosurveillance de la glycémie. L’importancedes soins préventifs des pieds etde la peau doit également être soulignée.La posologie doit être adaptée en fonctiondes objectifs thérapeutiques, du mode devie, de l’alimentation, de l’âge, de l’état desanté, de la motivation et de la capacité dupatient à ressentir les hypoglycémies.Selon les lignes directrices canadiennes, lesobjectifs glycémiques doivent être individualisés,mais pour la plupart des patients(adultes et adolescents), le traitement doitviser un taux d’HbA1c ≤ 7,0 % afin deréduire le risque de complications. Chez lesenfants, les objectifs glycémiques varientselon l’âge. Ils sont généralement plusélevés (taux d’HbA1c de 8 % ou même de9 %) afin d’éviter l’hypoglycémie [Associationcanadienne du diabète, 2003].D’autres formes de thérapie sont égalementmises au point : pancréas artificiel [Bringeret al., 2003; Brunetti et al., 2003; Gin etal., 2003], transplantation d’îlots de Langerhans[Guignard et al., 2004; Hirshberget al., 2003], insuline en inhalation [Clementet al., 2004], etc., mais elles ne fontpas partie de l’arsenal thérapeutique habituellementutilisé.7
- Page 5: LA MISSIONL'Agence d'évaluation de
- Page 8 and 9: REMERCIEMENTSCe rapport a été pr
- Page 10 and 11: proposé à ceux qui sont le plus s
- Page 12 and 13: RECOMMANDATIONSL’AETMIS recommand
- Page 14 and 15: 6.1.1 Avantages ...................
- Page 16 and 17: LISTE DES ABRÉVIATIONSAATRMACDADDQ
- Page 18 and 19: Insuline glargine : nouvelle insuli
- Page 20 and 21: 2 LE DIABÈTE DE TYPE 1Selon les do
- Page 22 and 23: [EDIC Research Group, 2003]. Les gr
- Page 26 and 27: 3 LA POMPE À INSULINE3.1 DESCRIPTI
- Page 28 and 29: emboursement de la technologie, au
- Page 30 and 31: 5.2 INNOCUITÉL’innocuité sera e
- Page 32 and 33: Research Group [1995a] sur les effe
- Page 34 and 35: Multi-injections avec l’insuline
- Page 36 and 37: Synthèse (adultes)Les études comp
- Page 38 and 39: correction glycémique identique le
- Page 40 and 41: EnfantsQuatre des cinq essais rando
- Page 42 and 43: 6 LA PERSPECTIVE DES PATIENTSPour c
- Page 44 and 45: formation des patients et au démar
- Page 46 and 47: 7 LA PERSPECTIVE DES PROFESSIONNELS
- Page 48 and 49: que le besoin en enseignement et en
- Page 50 and 51: 8 ASPECTS ÉCONOMIQUES8.1 REVUE DE
- Page 52 and 53: pompes à insuline ne sont rembours
- Page 54 and 55: de ces composantes. Selon ces résu
- Page 56 and 57: TABLEAU 10Déboursés requis tous l
- Page 58 and 59: 9 ANALYSELa revue de la littératur
- Page 60 and 61: pas plus efficaces que les multi-in
- Page 62 and 63: contexte de restrictions budgétair
- Page 64 and 65: 11 RECOMMANDATIONSL’AETMIS recomm
- Page 66 and 67: TABLEAU A-2Essais contrôlés rando
- Page 68 and 69: Études non randomisées auprès d
- Page 70 and 71: TABLEAU A-4Publications rejetées (
- Page 72 and 73: TABLEAU A-5Essais randomisés aupr
- Page 74 and 75:
TABLEAU A-6Études non randomisées
- Page 76 and 77:
TABLEAU A-6Études non randomisées
- Page 78 and 79:
TABLEAU A-7Publications rejetées (
- Page 80 and 81:
ANNEXE B : STRATÉGIE DE RECHERCHES
- Page 82 and 83:
TABLEAU C-2Exemples de critères de
- Page 84 and 85:
ANNEXE D : PERSPECTIVE DES PATIENTS
- Page 86 and 87:
9) Quelle est la deuxième raison p
- Page 88 and 89:
23) Quelle formation à l’utilisa
- Page 90 and 91:
TABLEAU D-1Données sociodémograph
- Page 92 and 93:
DATE :_______________ MILIEU :_____
- Page 94 and 95:
TABLEAU F-1ANNEXE F : ÉTUDES ÉCON
- Page 96 and 97:
ANNEXE G : COÛTS DIFFÉRENTIELS DU
- Page 98 and 99:
TABLEAU G-3Estimation des coûts mo
- Page 100 and 101:
Bringer J, Costalat G, Jaffiol C, R
- Page 102 and 103:
DeVries JH, Snoek FJ, Kostense PJ,
- Page 104 and 105:
Hirshberg B, Rother KI, Digon BJ, L
- Page 106 and 107:
Pankowska E, Lipka M, Wysocka M, Sz
- Page 108:
Tamborlane WV, Fredrickson LP, Aher