Endokrinologie-Skript 1) Cushing-Syndrom (CS) - Leipzig-Medizin.de
Endokrinologie-Skript 1) Cushing-Syndrom (CS) - Leipzig-Medizin.de
Endokrinologie-Skript 1) Cushing-Syndrom (CS) - Leipzig-Medizin.de
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
<strong>Endokrinologie</strong>-<strong>Skript</strong><br />
Anmerkung: Dieses <strong>Skript</strong> basiert auf <strong>de</strong>n Vorlesungsthemen, nicht auf <strong>de</strong>n dort konkret gelesenen Informationen<br />
& Schwerpunkten. Falls Euch Fehler o<strong>de</strong>r Unstimmigkeiten auffallen (die lassen sich lei<strong>de</strong>r nie vermei<strong>de</strong>n),<br />
bitte ich Euch, sie mir im Forum per PN mitzuteilen, damit ich diese korrigieren kann.<br />
mit besten Wünschen für Klausuren u.ä.<br />
ms. naggy<br />
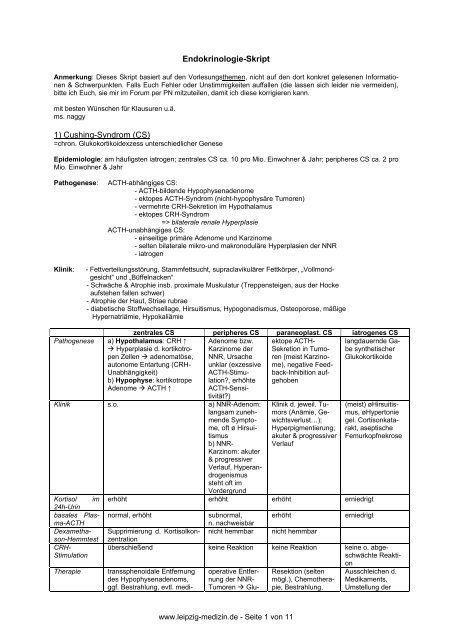
1) <strong>Cushing</strong>-<strong>Syndrom</strong> (<strong>CS</strong>)<br />
=chron. Glukokortikoi<strong>de</strong>xzess unterschiedlicher Genese<br />
Epi<strong>de</strong>miologie: am häufigsten iatrogen; zentrales <strong>CS</strong> ca. 10 pro Mio. Einwohner & Jahr; peripheres <strong>CS</strong> ca. 2 pro<br />
Mio. Einwohner & Jahr<br />
Pathogenese: ACTH-abhängiges <strong>CS</strong>:<br />
- ACTH-bil<strong>de</strong>n<strong>de</strong> Hypophysena<strong>de</strong>nome<br />
- ektopes ACTH-<strong>Syndrom</strong> (nicht-hypophysäre Tumoren)<br />
- vermehrte CRH-Sekretion im Hypothalamus<br />
- ektopes CRH-<strong>Syndrom</strong><br />
=> bilaterale renale Hyperplasie<br />
ACTH-unabhängiges <strong>CS</strong>:<br />
- einseitige primäre A<strong>de</strong>nome und Karzinome<br />
- selten bilaterale mikro-und makronoduläre Hyperplasien <strong>de</strong>r NNR<br />
- iatrogen<br />
Klinik: - Fettverteilungsstörung, Stammfettsucht, supraclavikulärer Fettkörper, „Vollmond-<br />
gesicht“ und „Büffelnacken“<br />
- Schwäche & Atrophie insb. proximale Muskulatur (Treppensteigen, aus <strong>de</strong>r Hocke<br />
aufstehen fallen schwer)<br />
- Atrophie <strong>de</strong>r Haut, Striae rubrae<br />
- diabetische Stoffwechsellage, Hirsuitismus, Hypogonadismus, Osteoporose, mäßige<br />
Hypernatriämie, Hypokaliämie<br />
Pathogenese a) Hypothalamus: CRH ↑<br />
Hyperplasie d. kortikotropen<br />
Zellen a<strong>de</strong>nomatöse,<br />
autonome Entartung (CRH-<br />
Unabhängigkeit)<br />
b) Hypophyse: kortikotrope<br />
A<strong>de</strong>nome ACTH ↑<br />
zentrales <strong>CS</strong> peripheres <strong>CS</strong> paraneoplast. <strong>CS</strong> iatrogenes <strong>CS</strong><br />
A<strong>de</strong>nome bzw.<br />
Karzinome <strong>de</strong>r<br />
NNR, Ursache<br />
unklar (exzessive<br />
ACTH-Stimulation?,<br />
erhöhte<br />
ACTH-Sensi-<br />
tivität?)<br />
Klinik s.o. a) NNR-A<strong>de</strong>nom:<br />
langsam zunehmen<strong>de</strong>Symptome,<br />
oft ø Hirsuitismus<br />
b) NNR-<br />
Karzinom: akuter<br />
& progressiver<br />
Verlauf, Hyperandrogenismus<br />
steht oft im<br />
Vor<strong>de</strong>rgrund<br />
Kortisol<br />
24h-Urin<br />
im<br />
basales Plas- normal, erhöht subnormal,<br />
ma-ACTH<br />
n. nachweisbar<br />
Dexametha- Supprimierung d. Kortisolkon-<br />
son-Hemmtest<br />
CRH-<br />
Stimulation<br />
ektope ACTH-<br />
Sekretion in Tumoren<br />
(meist Karzinome),<br />
negative Feedback-Inhibitionaufgehoben<br />
Klinik d. jeweil. Tumors<br />
(Anämie, Gewichtsverlust…);<br />
Hyperpigmentierung;<br />
akuter & progressiver<br />
Verlauf<br />
langdauern<strong>de</strong> Gabe<br />
synthetischer<br />
Glukokortikoi<strong>de</strong><br />
erhöht erhöht erhöht erniedrigt<br />
zentration<br />
nicht hemmbar nicht hemmbar<br />
erhöht erniedrigt<br />
(meist) øHirsuitismus,<br />
øHypertonie<br />
gel. Cortisonkatarakt,<br />
aseptische<br />
Femurkopfnekrose<br />
überschießend keine Reaktion keine Reaktion keine o. abgeschwächteReakti-<br />
Therapie transsphenoidale Entfernung<br />
<strong>de</strong>s Hypophysena<strong>de</strong>noms,<br />
ggf. Bestrahlung, evtl. medi-<br />
operativeEntfernung <strong>de</strong>r NNR-<br />
Tumoren Glu-<br />
www.leipzig-medizin.<strong>de</strong> - Seite 1 von 11<br />
Resektion (selten<br />
mögl.), Chemotherapie,<br />
Bestrahlung,<br />
on<br />
Ausschleichen d.<br />
Medikaments,<br />
Umstellung <strong>de</strong>r
kamentöse Überbrückung bis<br />
Wirkeintritt m. Mitotan (Adrenokortikolytikum),Ketoconazol<br />
(Inhibitor NNR-Enzyme),<br />
bei ausbleiben<strong>de</strong>m Therapieerfolg<br />
bilaterale Adrenalektomie<br />
2) Nebennierenrin<strong>de</strong>ninsuffizienz (NNRI)<br />
Prävalenz: 4-11 Fälle/100.000 EInwohner<br />
betroffene<br />
Areale<br />
kokortikoidsubstitutionstherapie<br />
kann nötig wer<strong>de</strong>n,<br />
Karzinom:<br />
schlechte Prognose(Mikrometastasen<br />
Lunge!)<br />
medikamentöse<br />
Therapie <strong>de</strong>s <strong>CS</strong><br />
Medikamente<br />
primäre NNRI (Mb. Addison) sekundäre NNRI tertiäre NNRI<br />
Schädigung aller 3 Rin<strong>de</strong>nschichten Ausfall d. Zonae fasciculata &<br />
reticularis<br />
Pathogenese - autoimmune Prozesse (Schmidt-<br />
<strong>Syndrom</strong>, Carpenter-<strong>Syndrom</strong>)<br />
- Infektionen (Tuberkulose, Histoplasmose,<br />
Cryptokokkose, CMV bei AIDS)<br />
- Metastasen, Amyloidose, Hämochromatose,<br />
Adrenalektomie, kongenitale<br />
adrenale Hypoplasie, ACTH- Resistenz-<br />
<strong>Syndrom</strong>e (alle selten)<br />
- Medikamente (Etomidat, Ketoconazol,<br />
Suramin, Metyrapon, Phenytoin, Barbiturate)<br />
bei Patienten mit eingeschränkter<br />
Hypophysen-Nebennierenachse<br />
- Hämorrhagie durch antikoagulative<br />
Therapie o<strong>de</strong>r hämorrhagische Infarzierung<br />
im Rahmen einer Sepsis (Meningokokken,<br />
gramnegative Erreger) Waterhouse-Friedrichsen-<strong>Syndrom</strong><br />
Klinik + klinische Manifestation ab 90%iger<br />
Zerstörung <strong>de</strong>s Gewebes, vor allem<br />
durch Cortisol- und Aldosteronmangel<br />
(Androgenmangel weniger gravierend)<br />
+ Kompensation <strong>de</strong>r chronischen Formen<br />
zunächst durch Steigerung <strong>de</strong>r ACTH-<br />
Produktion Hyperpigmentierung<br />
(Handlinien, Gesicht…)<br />
+beginnen<strong>de</strong> Dekompensation zeigt sich<br />
in Gewichtsverlust (+ Übelkeit, Erbrechen,<br />
Durchfall), Leistungmin<strong>de</strong>rung<br />
(Muskelschwäche), Hypotonie, Hypoglykämie,<br />
ausfallen<strong>de</strong> Scham- und Achselbehaarung<br />
(wg. Androgenmangel), psychische<br />
Verän<strong>de</strong>rungen (verringerter<br />
Antrieb, <strong>de</strong>pressive Verstimmung)<br />
+ Symptomatik d. akuten NNRI (Addison-Krise<br />
bei unerkannter NNRI, unzureichen<strong>de</strong>r<br />
Kortikoidtherapie bei bekannter<br />
NNRI, Waterhouse-Friedrichsen-<br />
<strong>Syndrom</strong>, Hämorrhagie) : Übelkeit und<br />
Erbrechen, Durchfall, Hypovolämie,<br />
Salzverlust, Exsikkose, diffuser Abdominalschmerz,<br />
starke Hypotonie Kreislaufschock,<br />
Schwäche, Somnolenz, Hy-<br />
perkaliämie, Hyponatriämie<br />
Diagnostik Hormonstatus: Plasma-ACTH ↑↑, Cortisol<br />
↓↓; Cortisol im 24h-Harn, ACTH-<br />
Stimulationstest (nicht in akuter Phase!);<br />
Elektrolyte; Immunologische Tests, CT…<br />
Therapie Cortisol-, Mineralkortikoid- und Volumensubstitution,<br />
ggf. Therapie d. Grun<strong>de</strong>rkrankung<br />
(Antibiose etc.), Kontrollen<br />
(RR, E-lyte, ACTH…)<br />
- ACTH-Mangel durch Hypophyseninsuffizienz(Hypophysena<strong>de</strong>nome,<br />
Kraniopharyngeome, Entzündungen,<br />
Traumata, Metastasen,<br />
Sheehan-<strong>Syndrom</strong> [postpartale<br />
Blutung & Nekrose d. Hypophyse])<br />
- ausser<strong>de</strong>m kann Ursache sein:<br />
akuter Glukokortikoi<strong>de</strong>ntzug (Atrophie<br />
d. betroffenen Zonen durch<br />
vermin<strong>de</strong>rte ACTH und CRH-<br />
Sekretion)<br />
- Ausfall von Glukokortikoi<strong>de</strong>n und<br />
Androgenen (Fähigkeit zur Aldosteronsynthese<br />
bleibt meist erhalten,<br />
da diese vorwiegend durch<br />
das Renin-Angiotensin-System<br />
reguliert wird)<br />
+ Hypoplasie <strong>de</strong>r NNR, oft TSH-<br />
und GH-Sekretion mitbetroffen<br />
+ Klinik ähnlich primärer NNRI,<br />
keine Hyperpigmentierung (ACTH<br />
zu niedrig), geringerer Volumenmangel,<br />
kaum Elektrolytstörungen<br />
(eher durch Erbrechen & Durchfall)<br />
+ in <strong>de</strong>r chronischen Form auch<br />
Arthralgien und Myalgien,<br />
orthostatische Hypotonie, Blässe<br />
+ Cortisolspiegel kann anfangs<br />
normal bleiben, jedoch keine/eingeschränkte<br />
Fähigkeit zur<br />
Stressreaktion<br />
CRH-Belastungstest (Unterscheidung<br />
hypothalamische o. hypophysäre<br />
Ursache), Bildgebung<br />
Hypophyse & Sellaregion, Basal-<br />
ACTH und Basal-Cortisol<br />
wie bei primärer NNRI, ohne Mineralkortikoi<strong>de</strong><br />
www.leipzig-medizin.<strong>de</strong> - Seite 2 von 11<br />
Ausfall d. Zonae<br />
fasciculata &<br />
reticularis<br />
- Insuffizienz d.<br />
Hypothalamus<br />
(Bestrahlung,<br />
Traumata,<br />
Raumfor<strong>de</strong>rungen,<br />
Sarkoidose)<br />
wie sekundäre<br />
NNRI<br />
wie sekundäre<br />
NNRI<br />
wie sekundäre<br />
NNRI
3) Autonome Schilddrüse und Mb. Basedow<br />
Epi<strong>de</strong>miologie: 1-2% <strong>de</strong>r erwachsenen Bevölkerung hat eine Hyperthyreose, die Hälfte davon Autonomie & MB<br />
Morbus Basedow (MB) Autonome Schilddrüse<br />
Epi<strong>de</strong>miologie Frauen häufiger betroffen, exogene Faktoren können zum Ausbruch<br />
führen (Jodzufuhr durch Kontrastmittel, Medikamente)<br />
50% d. Hyperthyreosen<br />
Pathogenese + Autoantikörper gg. Thyreotropinrezeptor (TRAK) Wirkung +funktionelle Autonomie<br />
wie TSH Suppression von TSH durch hohe T4-Spiegel (AK (TSH-unabhängig) von<br />
wirken länger als TSH)<br />
herdförmigen, meist knoti-<br />
+ meist auch TPO (AK gg. Thyroi<strong>de</strong>a-Peroxidase) und TAK (AK gen Arealen<br />
gg. Thyreoglobulin)<br />
+Proliferation aus normalen<br />
+ Assoziation mit HLA A1, B8, DR3<br />
Schilddrüsenfollikeln über<br />
Jahre hinweg (Stadium d.<br />
euthyreoten Autonomie) (<br />
somatische Mutation<br />
+Hyperthyreose meist durch<br />
exzessive Jodzufuhr induziert<br />
(Pharmaka, Kontrastmittel)<br />
+ ursächlich evtl. wachstumsför<strong>de</strong>rn<strong>de</strong><br />
Pepti<strong>de</strong><br />
(eGF? IGF-1?), die viell. von<br />
<strong>de</strong>r SD gebil<strong>de</strong>t wer<strong>de</strong>n<br />
+ tox. autonomes A<strong>de</strong>nom:<br />
Mutation d. TSH-Rezeptors<br />
Klinik +innerhalb weniger Wochen<br />
+ langsame Progression d.<br />
+ Merseburger-Trias: Exophtalmus, Struma, Tachykardie Symptome<br />
+ endokrine Orbitoopathie: extraorbitale Muskel- und Fibro- + spontane Remission nicht<br />
blastzellen tragen TSH-Rezeptor-Antigen T-Lympho-<br />
zu erwarten<br />
zyteninfiltration (entzündliche Schwellung d. Muskulatur, Muko- + autonomes Areal muss<br />
polysaccharidproduktion d. Fibroblasten (Exophtalmus)); Orbito- nicht zwangsweise zur Hypathie<br />
kann bei noch euthyreoter SD auftreten! engmaschige perthyreose führen, jedoch<br />
Kontrolle/Ausschluss an<strong>de</strong>rer Erkrankungen<br />
Gefahr d. Entwicklung einer<br />
+prätibiales Myxö<strong>de</strong>m: bilaterale indurierte Schwellungen an manifesten Hyperthyreose<br />
Tibia und Knöchelregion, Juckreiz, Blasenbildung und Ulzeration z.B. durch Jo<strong>de</strong>xposition<br />
sind möglich<br />
+ Symptomatik wie bei MB<br />
+ Akropachie: diffuse Schwellung an Fingern und Handrücken, (außer Immunspezifische<br />
später Auftreibung <strong>de</strong>r Finger- und Zehenendglie<strong>de</strong>r subpe- Symptome: Orbitopathie,<br />
riostale ossifizieren<strong>de</strong> Periostitis (auch bei behan<strong>de</strong>ltem MB Akropachie…)<br />
mgl.)<br />
+ lokales Druckgefühl, Kno-<br />
+katabole Stoffwechsellage: erhöhte Thermogenese, Glycogen-, ten kann als kosmetisch<br />
Cholesterin- & Proteinabbau erhöhtes Schwitzen, Schlaflosig- störend empfun<strong>de</strong>n wer<strong>de</strong>n<br />
keit, Unruhe, Gewichtsabnahme, Haarausfall<br />
+ kardiovaskuläre Auswir-<br />
+erhöhte Herzfrequenz, Muskelkontraktion, Nervenerregbarkeit, kungen & Beeinträchtigung<br />
beschleunigter Abbau <strong>de</strong>r NNR-Hormone Tremor, Hyperkine- d. Knochenstoffwechsels<br />
sien, Sinustachykardien, Tachyarrhythmien, hohe Blutdruckamplitu<strong>de</strong><br />
+ Struma (nicht obligatorisch): Schwirren, auskultat. Rauschen<br />
(durch erhöhte Vaskularisation)<br />
+ thyreotox. Krise: durch Jo<strong>de</strong>xposition, Manipulation (OP),<br />
Exsikkose Wasserverlust, hohe HF, Fieber, Erbrechen, Durchfälle,<br />
Verstärkung <strong>de</strong>s endokrinen Psychosyndroms von Erregungsphasen<br />
(Stadium I) über Halluzinationen (II) bis hin zum<br />
Koma (III) Letalität 30-50% Vorgehen: Thiamazol i.v.<br />
(Hemmung d. Hormonsynthese), dann Iodid i.v. (Hemmung d.<br />
Hormonausschüttung, nicht bei Iod-induzierter thyreotox. Krise!),<br />
evtl. Plasmapherese & subtotale Thyreoi<strong>de</strong>ktomie; begleitend:<br />
Volumen-, E-lyt- & Kaloriensubstitution, Betablocker, Glukokortikoi<strong>de</strong>,<br />
Sedativa, Thromboseprophylaxe, Temperatursenkung,<br />
Überwachung<br />
häufig Grund f. Ablation<br />
Diagnostik + Blickdiagnose, Labor sichert Befund<br />
+ Szintigraphie: verstärkte<br />
+ Hormonstatus: erhöhtes T3, T4 bei supprimiertem TSH Speicherung in umschriebe-<br />
+ Antikörperbestimmung: TPO, TAK, TRAK, MAK (mikrosomale nen Herd, bei <strong>de</strong>kompen-<br />
Schilddrüsenantikörper), jedoch nicht bei allen Pat. m. Immunhysiertem autonomen A<strong>de</strong>nom<br />
perthyreose nachweisbar!<br />
übriges Schilddrüsengewe-<br />
+Bildgebung: Sono (SD diffus echoarm, keine Knoten), MRT be supprimiert (durch TSH-<br />
(Ausschluss an<strong>de</strong>rweitiger Erkrankungen <strong>de</strong>r Orbita), Szintigra- Drosselung), Sonographi-<br />
www.leipzig-medizin.<strong>de</strong> - Seite 3 von 11
phie (gleichmäßig verstärkte Speicherung in <strong>de</strong>r gesamten SD)<br />
+ cave: in <strong>de</strong>r Schwangerschaft TBG ↑ T3 & T4 ↑, TSH ↓<br />
(Stimulation durch hCG) Hyperthyreose häufige Fehldiagnose<br />
Therapie + medikamentös, Thyreostatika (Euthyreose v.a. auch vor OP<br />
wichtig): Carbimazol, Thiamazol, Propylthiouracil, Perchlorat<br />
(selten, jedoch Prophylaxe bei Jo<strong>de</strong>xposition durch Hemmung<br />
<strong>de</strong>r Jodidaufnahme) 1 Jahr Therapie, dann Auslassversuch,<br />
50 % d. Pat.: dauerhafte Remission<br />
+ OP: Indikationen: große Struma, zusätzl. Knoten, Gravidität,<br />
Kin<strong>de</strong>salter, Jo<strong>de</strong>xposition, Ablehnung d. RJ-Therapie, Komplikationen:<br />
Hypoparathyreoidismus, Rekurrensparese; aber: sofortiger<br />
Wirkeintritt<br />
+ vor OP muss mit Thyreostatika Euthyreose angestrebt wer<strong>de</strong>n,<br />
sonst Gefahr thyreotox. Krise, wenn nötig „Plummerung“ (hochdosierte<br />
Iodidgabe Durchblutungsmin<strong>de</strong>rung, bessere Operabilität)<br />
+ Radioiod-Strahlentherapie: kleine SD, Ablehnung OP/erhöhtes<br />
OP-Risiko; Wirkeintritt erst nach 2-3 Monaten<br />
+regelmäßige Kontrollen, weil: Komplikation: Späthypothyreose<br />
+Nikotin-Abstinenz (Rauchen verstärkt Orbitopathie)<br />
endokrine Orbitopathie:<br />
sche Darstellung eines o<strong>de</strong>r<br />
mehrerer Knoten (Bildgebung<br />
wichtig für Differentialdiagnose)<br />
+ Supressionsszintigramm:<br />
Verabreichung von Trijodthyronin<br />
o<strong>de</strong>r L-Thyroxin<br />
über einige Tage – nur autonome<br />
Areale reichern<br />
weiterhin an<br />
+ TRH-Test: Beurteilung <strong>de</strong>s<br />
TSH-Anstiegs (supprimiert<br />
bei Autonomie)<br />
+ Hormonstatus: erhöhtes<br />
T3, T4 bei niedrigem/nicht<br />
nachweisbarem TSH<br />
+ zunächst medikamentös,<br />
Spontanremission jedoch<br />
seltener als bei MB, als<br />
Dauertherapie ungeeignet<br />
(außer bei multimorbi<strong>de</strong>n,<br />
inoperablen Patienten)<br />
+ operative & Radiojodtherapie<br />
wie bei MB<br />
+ Ablation wichtig v.a. bei<br />
Patienten, bei <strong>de</strong>nen Untersuchungsmetho<strong>de</strong>n<br />
mit<br />
Jodanwendung zu erwarten<br />
sind (Herzkatheter etc.)<br />
Stadium Definition<br />
0 keine Zeichen & Symptome<br />
I keine Symptome, nur Zeichen: Dalrymplesches Z. (Oberlidretraktion), Möbiussches Z. (Konvergenzschwäche),<br />
Graefsches Zeichen (Oberlid bleibt bei Blicksenkung zurück), Stellwagsches Zeichen<br />
(seltener Lidschlag), Glanzauge, weite Lidspalte, Bellsches Phänomen (Aufwärtsbewegung <strong>de</strong>r Augäpfel<br />
bei Augenschluss) ist u.U. aufgehoben, starrer Blick<br />
II Bin<strong>de</strong>gewebsbeteiligung (periorbitales Ö<strong>de</strong>m (Chemosis), Augentränen, Fremdkörpergefühl, evtl.<br />
Lichtempfindlichkeit)<br />
III Exophtalmus (>22mm) IIIa leicht, IIIb <strong>de</strong>utlich, IIIc stark ausgeprägt; behin<strong>de</strong>rter Lidschluss= Lagophtalmus<br />
IV Beteiligung <strong>de</strong>r extraorbitalen Augenmuskeln (retrobulbäre Schmerzen, Paresen Unscharf- & Doppelsehen,<br />
ausgeprägte Konvergenzschwäche, Heberschwäche)<br />
V Corneabefall<br />
VI Visusverschlechterung durch Druck auf N. opticus bis hin zur Erblindung<br />
Struma:<br />
euthyreote Struma:<br />
- sonografisch Sichtbare Vergrößerung (Männer >25 ml, Frauen >18ml), diffuse o<strong>de</strong>r knotige<br />
Hyperplasie ohne Entzündungszeichen<br />
- Klassifikation: diffus, einknotig, mehrknotig<br />
- Jodmangelgebiete en<strong>de</strong>mische Struma (>10% d. Kin<strong>de</strong>r vergrößerte SD)<br />
- Kompensation d. Jodmangels durch TSH-Stimulation Wachstum, außer<strong>de</strong>m Disposition<br />
(Faktoren noch nicht bekannt)<br />
- weitere Ursachen („sporadische Struma“): genetische Defekte <strong>de</strong>r SD-Hormonsynthese, stru<br />
migene Substanzen (Medikamente wie Thyreostatika, Lithium…), lokale Wachstumsfaktoren<br />
(IGF-1, eGF, fGF, VIP…)<br />
- Histologie: große kolloidgefüllte Follikel mit flachem Epithel, Zysten durch Verschmelzung,<br />
Nekrosen durch Kompression <strong>de</strong>s umliegen<strong>de</strong>n Gewebes sowie unzureichen<strong>de</strong> Vaskularisation<br />
www.leipzig-medizin.<strong>de</strong> - Seite 4 von 11
- Klinik: kleinere Strumen oft nicht störend, evtl. kosmetisch, bei weiterem Wachstum Einen<br />
gung d. Halsorgane: Trachea Dyspnoe, Ösophagus Dysphagie, N. recurrens Heiser<br />
keit, Vv. jugulares internae Einflussstauung, Zyanose, Schwellung v. Hals & Gesicht<br />
- Diagnostik: Sono, Palpation (verschieblich), SD-Parameter (normal)<br />
- Therapie: Beseitigung d. Jodmangels, bei an<strong>de</strong>ren Formen L-Thyroxingabe, ggf. OP<br />
multinodöse Struma:<br />
- sonographische Beurteilung <strong>de</strong>r Knoten und ggf. Selektion zur Feinna<strong>de</strong>laspirationszytologie (bspw. bei Mikrokalzifikation,<br />
suspektes Vaskularisierungsmuster in<strong>de</strong>r Doppler-Sono, Hypofunktion)<br />
- bei komplett knotigem Umbau Entscheidung zw. Verlaufsbeobachtung und chirurgischer Therapie<br />
- häufig mechanische Einschränkungen Lufu, nativ-CT, MRT<br />
- effektive Volumenreduktion durch Radioiodtherapie möglich<br />
Hypothyreose (HT)<br />
1 pro 4000 Neugeborene, 1% d. erwachsenen Bevölkerung<br />
primäre HT sekundäre HT tertiäre HT<br />
Definition zentrale Steuerung ist intakt, SD selbst ist nicht zur insuffiziente thyreo- Hypothalamus-<br />
Hormonsynthese befähigt<br />
trope Zellen <strong>de</strong>s HVL Insuffizienz<br />
Pathogenese + Ursachen: fehlen<strong>de</strong> Anlage, Zerstörung durch + Hypophysentumor, + Anlage<strong>de</strong>fekt,<br />
Thyreoditis (Hashimoto-T. häufigste Ursache f. -trauma, -<br />
Tumor, Entzün-<br />
HT), Tumor, extremer Jodmangel, postoperativ, entzündung, idiodung, idiopathisch<br />
nach Radiojodtherapie, Überdosierung von Thyreostatika<br />
und Lithium, genetische Defekte d. SD-<br />
Hormonsynthese<br />
+ Autoimmunthyreoditis: durch aktivierte T-Zellen,<br />
Autoimmunantikörper, erbliche Disposition<br />
pathisch<br />
Klinik + vermin<strong>de</strong>rte Wärmeproduktion, Störungen d. Fett- und Eiweißstoffwechsels, <strong>de</strong>r Muskelkontraktion<br />
und <strong>de</strong>r Herzfrequenz<br />
+beim Kind gestörte Gehirn- und Skelettentwicklung<br />
+ Müdigkeit, Psychose, Obstipation, Zyklusstörungen & Impotenz, Muskelkrämpfe, verlangsamte<br />
Reflexe, Gewichtszunahme, Karpaltunnelsyndrom, Bradykardie, Myxö<strong>de</strong>m, Frieren, allg. Schwäche<br />
+ Myxö<strong>de</strong>m-Koma: durch Überanstrengung, schwerer Infekt, Auskühlung Somnolenz, Koma,<br />
Untertemperatur, respiratorische Azidose, Hyponatriämie, Hypochlorämie, gel. Hypoglykämie <br />
Volumensubstitution, L-Thyroxin i.v., Glukokortikoi<strong>de</strong> i.v., evtl. Betablocker<br />
Diagnostik + TSH-Screening beim Neugeborenen<br />
+ Bildgebung Hypo- + TRH, TSH, T3,<br />
+ Labor: erhöhtes Basal-TSH, erniedrigte periphere physe<br />
T4 niedrig<br />
SD- Hormone, hypochrome Anämie, BSG erhöht, +TRH-Test (kein + Anstieg d. SD-<br />
Hypercholesterinämie, CK erhöht<br />
Anstieg)<br />
Hormone bei TRH-<br />
+ Sono: durchgemachte Entzündungen stellen sich + TSH & T3, T4 Gabe<br />
als echoarm dar<br />
+ SD-Antikörper: wenn positiv, gel. auch an<strong>de</strong>re<br />
Endokrinopathien (Diabetes mellitus, Morbus Addison)<br />
niedrig, TRH hoch<br />
Therapie + langsam gesteigerte Hormonsubstitution (sonst pektanginöse Beschwer<strong>de</strong>n), v.a. ältere Menschen<br />
(+ niedrigere Dosen)<br />
Schilddrüsenknoten:<br />
Epi<strong>de</strong>miologie: 20-30% d. Erwachsenen knotige Verän<strong>de</strong>rungen <strong>de</strong>r SD<br />
Klassifikation: benigne: Kolloidknoten, follikuläres A<strong>de</strong>nom, Zyste, Hashimoto-Thyreoditis, De-Quervain-<br />
Thyreoditis<br />
maligne: Karzinome mit C-Zell-Differenzierung (medullär, gemischt C-Zell-follikulär), Karzinome mit Follikeldifferenzierung<br />
(follikulär, papillär, anaplastisch, gering differenziert), Lymphom, Metastasen, an<strong>de</strong>res SD-Karzinom<br />
Klinik: asymptomatisch, mit SD-Symptomatik, mechanische Kompression<br />
diagnostische Möglichkeiten: Untersuchung: Anamnese, Inspektion, Palpation (Verschieblichkeit, LK-<br />
Schwellungen), Labor (TSH (wichtigster Screeningparameter Funktionsstörung), FT3, FT4, Calcitonin (Parameter<br />
f. medulläres SD-Carcinom), SD-Antikörper (TPOHashimoto-T., TRAKMb. Basedow)), Bildgebung (CT, Sonographie,<br />
MRT), funktionelle Bildgebung (Szintigraphie), Histologie (Feinna<strong>de</strong>lbiopsie), zukünftig: Molekularbiologie<br />
(Genexpressionsmuster)<br />
Anamnese: Erstauftreten, Progression, Qualität d. Beschwer<strong>de</strong>n, familiäres Auftreten von SD-Erkrankungen,<br />
an<strong>de</strong>re Therapien (Bestrahlung, Medikamente)<br />
Sonographie: 7,5-12 MHz-Schallkopf, Beurteilung v. Volumen (f. bei<strong>de</strong> Lappen getrennt), Parenchymstruktur,<br />
Knoten (Anzahl, Lage, Größe, Morphologie, Echomuster, Kalzifikationen), Hals-LK Aussagen zur Dignität selten<br />
sicher möglich<br />
www.leipzig-medizin.<strong>de</strong> - Seite 5 von 11
Szintigraphie: Untersuchung m. 99m Tc o. 123 I zur Unterscheidung hypo-, normo- und hyperfunktionelle Knoten;<br />
Auflösungsgrenze ca. 10mm, geringer prädiktiver Wert zum Malignomnachweis, bei Nachweis einer Autonomie<br />
hilfreich f. therapeutische Konsequenzen (vermeidung v. Jo<strong>de</strong>xzess, Indikation zur Abtragung)<br />
Feinna<strong>de</strong>laspirationszytologie: wichtigstes Verfahren zur Dignitätsbeurteilung, minimale Größe von 10mm<br />
empfohlen, bei nicht palpablem Knoten Sonographische Kontrolle, Gewinnen eines aussagekräftigen Aspirats<br />
durch fächerförmiges Punktieren verschie<strong>de</strong>ner Knotenareale<br />
Therapie: abhängig von Dignität d. SD-Knotens: euthyreoter SD-Knoten: OP-Indikation bei mechanischer Beeinträüchtigung,<br />
Malignomverdacht, Angst d. Patienten vor maligner Entartung o. kosmetischer Störung; medikamentöse<br />
Behandlung mit Jodid und Levothyroxin möglich<br />
SD-Malignome: Therapieziel ist vollständige Abtragung d. Malignoms, meist mit anschließen<strong>de</strong>r Radioiodtherapie,<br />
danach Substitutionstherapie (Euthyreose, TSH-Suppression); bei medullärem SD-Karzinom molekulargenetische<br />
Untersuchung und Abklärung weiterer endokriner Neoplasien<br />
Verlaufskontrollen: v.a. Labor- und Sonographiegestützt, Intervalle und Vorgehen je nach Befund<br />
Akromegalie:<br />
3-4 Neuerkrankungen pro Mio. Einwohner und Jahr<br />
Hyposhysena<strong>de</strong>nom m. Hypersekretion v. Somatotropin und IGF-1 (sekundär) Wachstum v. Organen, Knochen,<br />
Weichteilen (v.a. Kopf, Hän<strong>de</strong>, Füße), Stoffwechselstörungen (Diabetes mellitus)<br />
- normalerweise: GHRH und Hypoglykämie wirken stimulierend auf GH, Somatostatin und Blutzuckeranstieg<br />
hemmend; GH stimuliert Proteinsynthese, Fettsäurefreisetzung, IGF-1-Bildung (haupts. Leber)<br />
- häufigste Symptome: Hyperhidrose, Parästhesien an Hän<strong>de</strong>n (Karpaltunnelsyndrom) und Füßen, Kopfschmerzen,<br />
Müdigkeit, Arthralgien, Libidoverlust, Impotenz, Amennorhoe, Hypertonie, Schlafapnoe (durch Makroglossie)<br />
- bei Akromegalie vor Schluss d. Epiphysenfugen entsteht Gigantismus (Riesenwuchs mit akromegalen<br />
Zügen)<br />
- nach Pubertät Reaktivierung <strong>de</strong>s enchondralen und periostalen Wachstums, Gelenkverän<strong>de</strong>rungen<br />
durch Knorpelwachstum, Splanchnomegalie, Vergrößerung von Hän<strong>de</strong>n und Füßen, Vergröberung <strong>de</strong>r<br />
Gesichtszüge<br />
- häufig Hyperprolaktinämie Galaktorrhoe<br />
- Drucksymptome an Hirnnerven (z.B. Gesichtsfeldausfälle)<br />
- Diagnostik: Labor: IGF-1 erhöht, GH-Bestimmung nur unter Glukose-Suppressionsversuch; neuroradiologischer<br />
A<strong>de</strong>nomnachweis (MRT; ektope GH und GHRH-Sekretion extrem selten)<br />
- DD: MEN-1-<strong>Syndrom</strong>, Akromegaloid (konstitutionelle Eigenart <strong>de</strong>s Phänotyps)<br />
- Therapie: Operation (transnasal-transsphenoidal, Erhaltung normaler Hypophysenfunktion), Bestrahlung (Röntgen<br />
o. Protonen, Wirkung erst nach Monaten bis Jahren), Medikation (Dopaminagonisten, Octreotid [Somatostatinanalogon])<br />
mehrfache i.m.-Injektion am Tag nötig, Pegvisomant (GH-Rezeptorantagonist))<br />
- vermin<strong>de</strong>rte Lebenserwartung, frühzeitige Therapie anzustreben, Nachsorge<br />
Prolaktinom<br />
Epi<strong>de</strong>miologie: Inzi<strong>de</strong>nz: 6 pro 100.000 Einwohner<br />
Prolaktin-produzieren<strong>de</strong>s A<strong>de</strong>nom <strong>de</strong>s HVL, unklare Mutation, Altersgipfel zw. 30. und 40. LJ, in 20% d. Fälle<br />
MEN-I-assoziiert<br />
Klassifikation: Mikroa<strong>de</strong>nom (in 10% d. Fälle zu Lebzeiten nicht ent<strong>de</strong>ckt, Frauen 20mal häufiger als Männer,<br />
geringe Wachstumsten<strong>de</strong>nz), Makroa<strong>de</strong>nom (Frauen und Männer gleich häufig, oft Wachstumsten<strong>de</strong>nz)<br />
Klinik: + Galaktorrhoe, Suppresion <strong>de</strong>r Gonadotropinsekretion vermin<strong>de</strong>rte Sexualhormone Libido- und<br />
Potenzverlust, Oligo- bis Aspermie (Männer); Oligomenorrhoe, Amenorrhoe, Menorrhagie (Frauen); Osteoporose<br />
+ Druck <strong>de</strong>r Makroa<strong>de</strong>nome auf Chiasma opticum Sehfeldstörungen; Kopfschmerz, Hypophyseninsuffizienz<br />
Diagnostik: +Frauen früher als Männer durch Zyklusstörungen erkannt, bei Männern bei Erstdiagnose oft schon<br />
Gesichtsfel<strong>de</strong>inschränkungen<br />
+ Labor: Prolaktin stark erhöht (normal: 2-15ng/ml); Bildgebung: MRT (Sicherung & Größenbestimmung A<strong>de</strong>nom)<br />
DD: an<strong>de</strong>re Hypophysena<strong>de</strong>nome (Unterbin<strong>de</strong>n <strong>de</strong>n Transport von Prolaktininhibieren<strong>de</strong>m Dopamin), Hypothyreose,<br />
chron. Niereninsuffizienz, Leberzirrhose, Medikamente (Dopaminantagonisten (Metoclopramid, Phenothiazine),<br />
Anti<strong>de</strong>pressiva, Neuroleptika, H2-Blocker, Reserpin,Verapamil, Opiate), Schwangerschaft, Laktation,<br />
Stress, Schlaf<br />
Therapie: Dopaminagonisten (z.B. Bromocriptin, Cabergolin), nur bei nichtansprechen d. Therapie o. Größenzunahme<br />
transnasale-transsphenoidale Resektion, Bestrahlung<br />
Hormon-inaktive Hypophysentumoren<br />
>25% d. hypophysären A<strong>de</strong>nome, sezernieren häufig Untereinheiten d. Glykoproteine (FSH, LH, TSH)<br />
- Erkennung erst durch lokale Tumorwirkung (Gesichtsfel<strong>de</strong>inschränkungen, sekundäre Hyperprolaktinämie [siehe<br />
DD Prolaktimom])<br />
www.leipzig-medizin.<strong>de</strong> - Seite 6 von 11
- Diagnostik: Bestimmung aller Hypophysenhormone z. A. sezernieren<strong>de</strong>s A<strong>de</strong>nom (häufig Pseudoprolaktinom),<br />
Bestimmung periphere Hormone (Cortisol, T3, T4, Testosteron, Östradiol, IGF-1) z. A. Insuffizienz durch Druck<br />
Makroa<strong>de</strong>nom; Perimetrie, CT, MRT<br />
- Therapie: medikamentöse Therapie nicht ausreichend (außer Substitutionen), OP, häufige Rezidivrate, dann<br />
Bestrahlung<br />
Phäochromozytom (PZ)<br />
= Überfunktion d. chromaffinen Gewebes d. Nebennierenmarks (NNM) Katecholaminproduktion; 90% intraadrenal,<br />
10% extradrenal (Ganglien d. sympathischen Nervensystems)<br />
Inzi<strong>de</strong>nz: 1-2/100.000; ca. 0,2 % d. Hypertoniker<br />
- Teil d. MEN-II-<strong>Syndrom</strong>s (zus. m. medullärem SD-Karzinom & primärem Hyperparathyroidismu), von-Hippel-<br />
Lindau-<strong>Syndrom</strong>, Neurofibromatose Typ 1, familiäres Paragangliom; ca. 10% d. PZ maligne; famil. Häufung<br />
Pathogenese: 1/3 d. Pat. Adrenalinexzeß Tachykardien, 2/3 d. Pat. Adrenalin- & Noradrenalinexzeß Hypertonus,<br />
Tachykardien; malignes PZ bil<strong>de</strong>t vermehrt Dopamin kardiale Dekompensation<br />
Klinik: Schweißausbrüche, dauerhafter o<strong>de</strong>r paroxysmaler Hypertonus (Spitzen bis zu 300mmHg), Kopfschmerzen,<br />
Palpitationen, Nervosität, Tremor, Gewichtsverlust, Tachykardie<br />
Diagnostik: Verdacht bei: schwerer Retinopathie bei neu diagnostiziertem Hypertonus, therapierefraktärem Hypertonus<br />
Labor: Bestimmung d. Katecholamine im 24-h-Urin, Normetanephrin und Metanephrin im Plasma, Clonidin<br />
(zentraler alpha-2-Agonist)-Suppressionstest Abfall um mehr als 50% d. bereits Anfangs erhöhten Katecholaminwerte,<br />
molekulargenetische Abklärung; Bildgebung: MRT und CT d. Nebenniere, bei malignem PZ Octreotid-Szintigraphie<br />
- Abklärung familiäre Erkrankungen: z.B. Neurofibromatose-1 (Café-au-lait-Flecken, stammbetonte Neurofibrome…)<br />
Therapie: benignes PZ: laparoskopisch, möglichst unter Erhalt d. Organfunktion, vorher medikamentöse Therapie<br />
mit α-Blockern (Phenoxybenzamin, Prazosin, Doxazosin); malignes PZ: nuklearmedizinisch ( 131 I-MIBG)<br />
Conn-<strong>Syndrom</strong>/ primärer Hyperaldosteronismus (PHA)<br />
Hyperaldosteronismus = vom Renin-Angiotensin-System partiell o<strong>de</strong>r vollständig unabhängige Aldosteronsekretion<br />
erhöhte Na-Rückresorption (ENaC, Na-K-ATPase) Kaliurie, vermehrte Wasseransammlung im Intra- und<br />
Extrazellularraum Hypertonie<br />
Epi<strong>de</strong>miologie: hypokaliämische Variante: 0,5-2% d. Hypertoniepatienten, 75% Aldosteronproduzieren<strong>de</strong>s A<strong>de</strong>nom<br />
d. NNR, 25% idiopathische Hyperplasie, normokaliämische Variante: 8% d. Hyertoniepat., 75% bilaterale<br />
Hyperplasie, 25% A<strong>de</strong>nom 10% d. Hypertoniepatienten betroffen!<br />
Pathogenese:<br />
Klinik: Hypertonie Spätfolgen d. Hypertonus (kardio- & zerebrovaskuläre Ereignisse), linksventrikuläre Hyperplasie…<br />
Labor: Hypokaliämie, Hypernatriämie, Hyporeninämie<br />
Diagnostik: Screening durch Feststellung <strong>de</strong>s Aldosteron-Renin-Verhältnisses bei Hypertonikern mit schwerem,<br />
schlecht einstellbarem Hypertonus, spontaner Hypokaliämie, junge Hypertoniepat., Pat. mit unverhältnismäßig<br />
ausgeprägten Organschä<strong>de</strong>n (vor Bestiimung wenn mgl. Umstellung/Absetzen d. Medikation)<br />
Diagnosesicherung durch Fludrocortison-Suppressionstest keine Aldosteronsuppression bei PHA-Pat. (cave:<br />
Überwachung wg. Hypokaliämien, hypertensiven Krisen), Kochsalzbelastungstest (Suppression v. Aldosteron),<br />
außer<strong>de</strong>m: Captopriltest und oraler Kochsalzbelastungstest,<br />
Unterscheidung A<strong>de</strong>nom/bilaterale Hyperplasie: Orthostasetest (A<strong>de</strong>nom: kein/kaum Aldosteronanstieg – bilaterale<br />
Hyperplasie: Aldosteronanstieg >30%) ; CT/MRT NNR; Katheterisieren <strong>de</strong>r Nebennierenvenen unter Durchleuchtung<br />
Bestimmung <strong>de</strong>s Aldosteron/Kortisol-Quotienten >3 A<strong>de</strong>nom, 30 (Übergewicht ab BMI>25)<br />
Epi<strong>de</strong>miologie: Prävalenz: 60% d. Erwachsenen übergewichtig o. adipös, steigen<strong>de</strong> Prävalenz bei Kin<strong>de</strong>rn und<br />
Jugendlichen<br />
Pathogenese: Kalorienaufnahme höher als –verbrauch (häufigste Ursache); Endokrinopathien (Mb. <strong>Cushing</strong>,<br />
Hypothyreose…), Medikamente (durch Steigerung <strong>de</strong>s Appetits o<strong>de</strong>r Drosselung <strong>de</strong>s Antriebs, För<strong>de</strong>rung von<br />
Lipogenese: trizyklische Anti<strong>de</strong>pressiva, atypische Neuroleptika, Glukokortikoi<strong>de</strong>, Insulin…); seltene genetische<br />
Erkrankungen (z.B. primäre zentrale Leptinresistenz)<br />
www.leipzig-medizin.<strong>de</strong> - Seite 7 von 11
Klassifikation:<br />
BMI in kg/m²<br />
Normalgewicht 18,5-24,9<br />
Übergewicht (Präadipositas) 25-29,9<br />
Adipositas Grad I 30-34,9<br />
Adipositas Grad II 35-39,9<br />
Adipositas permagna >40<br />
Klinik: Dyspnoe, schnelle Ermüdbarkeit, Intertrigo, Striae, Hyperhidrose, erhöhtes Risiko für KHK, Kolon-, Prostata-<br />
und Mammacarcinom, Diabetes mellitus, Thrombembolien, Apoplex, Frauen: Hyperandrogenismus (Hirsuitismus,<br />
sek. Amenorrhoe, Akne), Arthropathien<br />
Diagnostik: Erfassung d. Fettverteilungsmusters, Ausschluss Endokrinopathien, Erfassung risikorelevanter Parameter<br />
(RR, Lipi<strong>de</strong>, BZ…)<br />
Therapie: konservativ: Motivation und Anleitung d. Patienten zur Gewichtsreduktion durch Ernährungsberatung<br />
(kalorienreduzierte, ballaststoffreiche Mischkost) & Bewegungssteigerung; medikamentöse Therapie: Orlistat<br />
(Lipasehemmer), Rimonabant (CB1-Blocker, erhöht Adiponektin), Sibutramin; bei BMI>40 evtl. operative Therapie<br />
(Magenband, Magenbypass)<br />
metabolisches <strong>Syndrom</strong><br />
= Symptom-/Risikofaktorkomplex, keine Diagnose! (WHO 1998)<br />
- verringerte Glukosetoleranz durch Insulinresistenz, hohe Plasmatriglyceri<strong>de</strong> (>150mg/dl), niedriges HDL<br />
(♀>50mg/dl, ♂>40mg/dl), essentielle Hypertonie (>130/85), abdominale Fettsucht (Taillenumfang, Waist-to-Hip-<br />
Ratio) erhöhtes Herz-Kreislaufrisiko (ab mehr als 3 d. 5 Kriterien)<br />
Fettgewebe als endokrine Drüse<br />
- v.a. abdominelles Fettgewebe m. Entstehung metabolisches <strong>Syndrom</strong> assoziiert; Fettverteilungsmuster abhängig<br />
von Alter, Geschlecht, Bewegungsgewohnheiten, Gesamtkörperfettmasse, genetischen Faktoren<br />
- Sekretion verschie<strong>de</strong>ner Adipokine (=alle vom Fettgewebe sezernierten Stoffe)<br />
- Adiponektin: antiproliferativ, antiinflammatorisch, insulinsensitivierend, antidiabetisch, antiartherogen, Senkung<br />
<strong>de</strong>s Herzinfarktrisikos, negative Korrelation mit Menge <strong>de</strong>s Fettgewebes<br />
- Leptin (“Sättigungshormon”, Wirkung im Hypothalamus: Sättigung, Energieumsatzsteigerung; bei adipösen<br />
Personen Leptinrestistenz) erhöhter Leptinspiegel Risikofaktor für Mamma-Ca<br />
- IL-6 (große Be<strong>de</strong>utung für Insulinresistenz durch Hemmung <strong>de</strong>r Bildung von Glukosetransportern, hemmt Lipogenese,<br />
för<strong>de</strong>rt Lipolyse), IL-8, IL-10 TNF-α (reduziert Insulinwirkung über Hemmung <strong>de</strong>r Phosphorylierung d.<br />
Insulinrezeptors, Beeinträchtigung <strong>de</strong>r Bildung <strong>de</strong>s Glukosetransportes GLUT4), CRP chronische Inflammation,<br />
Erhöhung <strong>de</strong>r Genese von Arteriosklerose<br />
- Resistin (Assoziation mit o.g. inflammatorischen Markern und Koronarverkalkung)<br />
- Angiotensinogen adipositasassoziierte Hypertonie<br />
- PAI-1 (Plasminogenaktivator-Inhibitor-1) als Risikofaktor für thromboembolische Komplikationen Inhibitor <strong>de</strong>r<br />
Fibrinolyse<br />
- IGF-I (Regulation von Proliferation, Apoptose und Differenzierung von Zellen)<br />
- 11β-HSD1 katalysiert die Umwandlung von Kortison und Kortisol<br />
- Steroidhormone durch P450-Aromatase-Aktivität <strong>de</strong>s Fettgewebes erhöhte Östrogenkonzentration Gynäkomastie<br />
beim Mann; vermin<strong>de</strong>rte SHBG (Sexualhormonbin<strong>de</strong>n<strong>de</strong>s Globulin)-Konzentration durch Hyperinsulinämie<br />
mehr freie Östrogene und Androgene Tumorerkrankungen, PCO<br />
- PCO-<strong>Syndrom</strong>: Leptin stimuliert LH-Sekretion vermehrte LH-Freisetzung+Hyperinsulinämie verstärkte<br />
Stimulation d. Theca interna Induktion v. Zysten, Hyperandrogenämie Hirsuitismus, Akne, Oligo- und Amenorrhoe<br />
bis hin zur Infertilität<br />
- Regulation immunologischer Prozesse<br />
zahlreiche Stoffe, die nicht nur mit metabolischem <strong>Syndrom</strong> assoziiert sind, son<strong>de</strong>rn auch mit Tumorerkrankungen<br />
Diabetes mellitus Typ 1 & 2<br />
Diabetes mellitus Typ 1 Diabetes mellitus Typ 2<br />
Epi<strong>de</strong>miologie Inzi<strong>de</strong>nz: 8-17/100.00, jährliche Steige- Prävalenz d. Diabetes insg.: 5%, davon<br />
rung um 3-4%<br />
90-95% Typ-2- Diabetiker<br />
Klassifikation Typ 1A (Autoimmun) komplexes gene- mono- (Mutation d. Insulinrezeptors, d.<br />
tisches Geschehen, Verdacht <strong>de</strong>r Trigge- Glukokinasegens, v. Transkriptionsfaktorrung<br />
durch Virusinfektion (evtl. Enteroviren)<br />
Angriff d. Inselzellen durch humorale<br />
und zelluläre Abweht<br />
Typ 1B (idiopathisch, bisher nur in Japan<br />
beobachtet) Ursache unklar (HbA1c<br />
genen…) und polygene Formen<br />
www.leipzig-medizin.<strong>de</strong> - Seite 8 von 11
normal, Inselzellen atrophisch ohne Autoimmunreaktion)<br />
Klinik Zerstörung <strong>de</strong>r B-Zellen abnehmen<strong>de</strong><br />
Insulinsekretion Hyperglykämie, Glucosurie,<br />
Aminoazidämie (durch gesteigerte<br />
Proteolyse), Ketoazidose (exzessive<br />
Lipolyse viel Acetyl-CoA Ketonkörper<br />
Initialsymptome: Polyurie, Polydipsie <br />
Exsikkose ischämische Abdominalschmerzen,<br />
Gewichtsverlust, Appetitlosigkeit,<br />
Ketoazidose (häufig bei Erstdiagnose)<br />
30% komatös o. stupurös <br />
Kussmaul’sche Atmung, Aceton-Geruch,<br />
tlw. Fieber, Tachykardie, Hypotonie<br />
Diagnostik hoher BZ, hoher HbA1c, niedriges C-<br />
Peptid (im Harn), bei Ketoazidose pH &<br />
Bicarbonat erniedrigt, Antikörpernachweis<br />
Therapie Einstellung durch Insulintherapie, Einstellen<br />
<strong>de</strong>s Blutzuckerwertes HbA1c als<br />
Langzeitparameter<br />
Insulintherapie: 1) Kombination aus Basalisulin<br />
mit Insulin Boli schnell wirken<strong>de</strong>n<br />
Insulins zu <strong>de</strong>n Mahlzeiten<br />
2) Insulinpumpe<br />
immer: Patientenschulung!<br />
+ disponieren<strong>de</strong> Faktoren: Adipositas,<br />
bewegungsarmer Lebensstil<br />
+ Insulinresistenz: gestörte Aufnahme und<br />
Verwertung im Muskelgewebe, Vermin<strong>de</strong>rte<br />
antilipolytische Wirkung im Fettgewebe<br />
Dyslipidämie Risikofaktor für KHK,<br />
gestörte Hemmung <strong>de</strong>r Glycogenolyse und<br />
Gluconeogenese in <strong>de</strong>r Leber erhöhter<br />
NBZ<br />
+ häufig jahrelang symptomlos und zufällig<br />
ent<strong>de</strong>ckt, auch im Rahmen von Spätschä<strong>de</strong>n<br />
(KHK)<br />
+Initialsymptome: Polyurie, Polydipsie,<br />
Gewichtsverlust trotz Polyphagie, Parästhesien,<br />
Sehstörungen, Pruritus, Fu-<br />
runkulose<br />
Glukose im Harn (fast immer beweisend,<br />
da sie erst ab sehr hohen BZ-Werten<br />
auftritt), NBZ, postprandialer BZ, Glukosetoleranztest,<br />
HbA1c, C-Peptid (Bestimmung<br />
<strong>de</strong>r Restfunktion d. Pankreas) im<br />
Plasma o. Harn<br />
nicht-medikamentös: Gewichtsreduktion,<br />
körperliche Aktivität. Patientenschulung<br />
orale Antidiabetika: Metformin (Drosselung<br />
d. hepatischen Glukosesekretion), Pioglitazon<br />
& Rosiglitazon (senken periphere<br />
Insulinresistenz), Sulfonylharnstoffe, Repaglinid<br />
& Nateglinid (steigern die Insulinsekretion),<br />
Acarbose & Miglitol (hemmen<br />
Kohlenhydratresorption)<br />
Insulintherapie: Anhebung <strong>de</strong>s Basalinsulins,<br />
abendliche Gabe von Mischinsulin,<br />
verhin<strong>de</strong>rung postprandialer Hyperglykämien<br />
durch Gabe von Insulinboli<br />
Glukosetoleranztest Diagnostische Kriterien 2h-OGTT: Werte Vollblut venös/kapillär in mmol/l: normale<br />
Glukosetoleranz: 11,0<br />
Komplikationen Hyperglykämie mit Ketoazidose und Coma diabeticum (meist bei Diabetes mell. Typ<br />
1, Entwicklung über Stun<strong>de</strong>n, Mortalität ca. 5%), Exsikkose, Hypotonie, Tachykardie,<br />
Stupor Beseitigung <strong>de</strong>s Flüssigkeits- und Insulin<strong>de</strong>fizits, Hypokaliämie oft durch<br />
Azidose ver<strong>de</strong>ckt Kaliumkomtrolle und ggf –substitution unter <strong>de</strong>r Therapie<br />
nichtketotisches hyperosmolares Koma: vorwiegend bei Diabetes mell. Typ 2, Mortalität<br />
15-50%! massive Hyperglykämie hohe Osmolarität (350-400 mosmol/l) ohne<br />
Azidose/Acetonurie sehr langsame Volumensubstitution, da Gefahr eines Hirnö<strong>de</strong>ms<br />
Hypoglykämisches Koma: schwere Hypoglykämie bei BZ Werten unter 40-50 mg/dl,<br />
Pat. handlungsunfähig; bei BZ-Werten
Endokrine Komata/Notfälle<br />
sibel Demyelinisierungen, Axonverlust<br />
distale symmetrische Polyneuropathie: nacheinan<strong>de</strong>r Verlust <strong>de</strong>r versch. Sensibilitäten<br />
an Füßen & (seltener) Hän<strong>de</strong>n Komplikation: Läsionen <strong>de</strong>r Füße (geför<strong>de</strong>rt durch<br />
Mikroangiopathien) wer<strong>de</strong>n nicht rechtzeitig bemerkt diabetisches Fußsyndrom <br />
Fußpflege!<br />
akute schmerzhafte Neuropathie, chronische schmerzhafte Neuropathie, Mononeuropathie,<br />
proximale motorische Neuropathie, autonome Neuropathie<br />
diabetische Nephropathie (diabet. Glomerulosklerose): wie bei an<strong>de</strong>ren Angiopathien,<br />
Bildung von AGES (Advanced Glycation End-Products); initiale Hyperfiltration<br />
durch Steigerung d. Reninaktivität erhöhtes Skleroserisiko<br />
Histologie: verdickte Basalmembran, Expansion mesangiale Matrix sklerotische<br />
Knoten<br />
Klinik/Diagnostik: zunächst Mikroalbuminurie & Hypertonie, dann Abnahme <strong>de</strong>r GFR,<br />
Proteinurie, bestehen<strong>de</strong>r Hypertonus bis hin zur terminalen Niereninsuffizienz<br />
Therapie: Prophylaxe durch optimale Diabeteseinstellung; im Frühstadium Gabe v.<br />
ACE-Hemmern o. AT1-Rezeptorblockern zur Senkung d. glomerulären Hypertonie;<br />
später können Dialyse und Nierentransplantation nötig wer<strong>de</strong>n<br />
makrovaskuläre Komplikationen: beschleunigte Artherosklerose durch Endothelschädigung<br />
chemotaktischer Faktor für Monozyten, Expression v. Adhäsionmolekülen,<br />
verstärkte Permeabilität für Plasmafaktoren (z.B. Lipoproteine) thrombogenes<br />
Atherom entsteht durch LDL-phagozytieren<strong>de</strong> Monozyten subendothelial (+ Stimulation<br />
d. Wachstums Extrazellulärmatrix) Zusammenspiel v. Dyslipidämie & gestörter Endothelfunktion<br />
KHK, pAVK<br />
Infektionen: Schwächung d. Immunsystems (v.a. zelluläre Immunantwort) etwas<br />
anfälliger f. Infektionen, v.a. aber schwererer Verlauf<br />
Diabetes: Coma diabeticum, nichtketotisches hyperosmolares Koma, hypoglykämisches Koma s. o.<br />
Schilddrüse: Myxö<strong>de</strong>mkoma, thyreotoxische Krise s.o.<br />
Hyperkalzämische Krise: meist als Folge d. paraneoplastischen <strong>Syndrom</strong>s (v.a. Plasmozytom, Mamma-Ca &<br />
nichtkleinzelliges Bronchial-Ca), primärer Hyperparathyreoidismus, chron. Niereninsuffizienz; Symptome: Adynamie,<br />
Muskelschwäche, initial Polyurie & Polydipsie, später Exsikkose & Anurie, Bewusstseinseinschränkungen bis<br />
hin zum Koma, Übelkeit, Erbrechen, Arrhythmie, Tachykardie, Oberbauchschmerzen Therapie: Sicherung <strong>de</strong>r<br />
Vitalfunktionen, Rehydratation, forcierte Diurese, evtl. Hämodialyse, Kalziumkarenz, Therapie d. jeweiligen Ursache<br />
(Bisphosphonate bei Tumor, Glukokortikoi<strong>de</strong> bei Sarkoidose, Plasmozytom & Vitamin-D-Intoxikation)<br />
Hypokalzämie: gesteigerte neuromuskuläre Erregbarkeit (Krämpfe) Ursachen: Hypoparathyreoidismus, Störungen<br />
<strong>de</strong>s Vitamin-D-Haushalts, Hypomagnesiämie, Hyperphosphatämie, vermehrte Kalziumbildung Symptome:<br />
Hand- und Fußspasmen (Pfötchenstellung, Kribbelparästhesien (z.B. um <strong>de</strong>n Mund herum)) bis hin zu generalisierten<br />
Krämpfen Therapie: Kalziumglukonat o. –chlorid, ggf. Sedierung<br />
Addisonkrise: s.o.<br />
Osteoporose<br />
=Skeletterkrankung, gekennzeichnet durch vermin<strong>de</strong>rte Belastbarkeit und erhöhtes Frakturrisiko<br />
Epi<strong>de</strong>miologie: weltweit häufigste Skeletterkrankung, Prävalenz: 12% d. Männer und Frauen zw. 50 u. 79 Jahren<br />
Klassifikation: idiopathische juvenile O. (Kin<strong>de</strong>r zw. 8. und 14. LJ), postmenopausale O. (Frauen zw. 51 & 75 J.,<br />
ca 30% d. Frauen), Altersosteoporose (>75 J., wg. vermin<strong>de</strong>rter Mobilität, unzureichen<strong>de</strong> Kalziumzufuhr, eingeschränkter<br />
Vitamin-D-Metabolismus, mil<strong>de</strong>r Hyperparathyreoidismus)<br />
+ auch: Einteilung nach T-Score <strong>de</strong>r Knochendichtemessung (Schweregrad)<br />
+ nicht-generalisierte, lokale Osteoporoseformen (Inaktivitätsosteoporose, Algodystrophie, periprothetische<br />
Osteopenie)<br />
Pathogenese: Missverhältnis zwischen Knochenbildung & -resorption negative Bilanz Struktur- und Materialverlust<br />
reduzierte mechanische Belastbarkeit ( Frakturanfälligkeit); Ursachen: Östrogenmangel nach Menopause,<br />
Inaktivität, Medikamente (Glukokortikoi<strong>de</strong>, Schilddrüsenhormone, Lithium…); sekundäre Osteoporose<br />
z.B. durch Endokrinopathien (Hyperthyreose, Diabetes mellitus…), neoplastische Knochenerkrankungen, chronisch-entzündliche<br />
Erkrankungen, chron. Erkrankungen von Niere, Lunge, Leber und Gastrointestinaltrakt etc.<br />
Klinik: Abnahme <strong>de</strong>r Körpergröße, Kyphosierung <strong>de</strong>r Brustwirbelsäule bis hin zur Berührung Rippenbogen-<br />
Beckenkamm leichte Vorwölbung d. Bauches, Tannenbaumphänomen: Falten vom Rücken zu <strong>de</strong>n Flanken,<br />
Gangunsicherheit, Atemnot durch Einenung<br />
Diagnostik: Knochendichtemessung, im Röntgenbild fällt osteopenische Knochenstruktur auf (erst ab Verlust v.<br />
30% d. Knochenmaterials), im fortgeschrittenen Stadium Wirbelkörperfrakturen; Labor: Kalzium, anorganisches<br />
Phosphat, AP<br />
www.leipzig-medizin.<strong>de</strong> - Seite 10 von 11
Therapie: Kalzium- und Vitamin-D-Substitution, antiresorptive Therapie (Bisphosphonate, Raloxifen), osteoanable<br />
Therapie (Teriparatid, Strontium), Schmerztherapie, Physiotherapie; Prophylaxe: Sturzprophylaxe, Mobilisierung,<br />
Nikotin- und Alkoholkarenz…<br />
Hyperparathyreoidismus<br />
primärer H. sekundärer H. tertiärer H.<br />
Definition autonome Parathormonsekretion erhöhte Parathormonpro-<br />
persistieren<strong>de</strong> vermehr-<br />
Calciumresorption im Darm, Calcium- duktion aufgrund Hypokalte Parathormonsekreti<br />
mobilisierung im Knochen und Calciumzämie kompensatori-<br />
on nach sekundärem<br />
rückresorption in <strong>de</strong>r Niere gesteigert sche Epithelkörperchen-<br />
Hyperparathyreoidis-<br />
Hyperkalzämie<br />
hyperplasie<br />
mus<br />
Pathogenese meist solitäres (80%), selten multiples Hypokalzämien z.B. durch Hyperplasie d. Epithel-<br />
(5%) A<strong>de</strong>nom, Hyperplasie (15%), sehr Niereninsuffizienz, Malabkörperchen bei sek. H.<br />
selten Karzinom<br />
sorption, vermin<strong>de</strong>rte<br />
bleibt nach Kalzium-<br />
Sonnenlichtexposition, normalisierung beste<br />
Leberzirrhose…<br />
hen<br />
Klinik meist klinisch asymptomatische Hyperkalzämie,<br />
nach langer Zeit „Stein (Nephrolithiasis)-,<br />
Bein (Knochenschmerzen)-,<br />
und Magenpein (peptische Gastroduo<strong>de</strong>nalulzera)“,<br />
Übelkeit, Erbrechen,<br />
Inappetenz, Polyurie, Polydipsie,<br />
QT-Verkürzung, Depression, Osteopenie<br />
hyperkalzämische Krise: s. o.<br />
DD 60% d. Hyperkalzämien sind Tumorbedingt<br />
(paraneoplastisch durch PTHrP-<br />
Sekretion o<strong>de</strong>r osteolytisch), an<strong>de</strong>re<br />
Ursachen f. Hyperkalzämie: Immobilisation,<br />
Vitamin D-Intoxikation, Hyperthyreose,<br />
Medikamente (Thiazi<strong>de</strong>, Lithium),<br />
FHH (familiäre hypokalziurische Hyperkalzämie)<br />
Diagnostik Labor: Gesamtkalzium, ionisiertes Kalzium,<br />
intaktes Parathormon, Parathormon-related<br />
Pepti<strong>de</strong> (PTHrP), Vit. D3,<br />
knochenspezif. AP, Kreatinin Bildgebung:<br />
evtl. Sonographie, Szintigraphie<br />
Therapie in schweren Fällen OP: Exstirpation Therapie d. Ursache: evtl. chirurgisch<br />
A<strong>de</strong>nom bzw. bei Hyperplasie alle E.- Vitamin-D-Substitution,<br />
körperchen, Reimplantation eines (halben)<br />
E. in <strong>de</strong>n M. brachioradialis (leichtere<br />
Erreichbarkeit bei Rezidiv), evtl.<br />
Konservierung d. übrigen E. Möglichkeit<br />
<strong>de</strong>r Reimplantation bei postoperativem<br />
Hypoparathyreoidismus<br />
in leichten Fällen konservative Behandlung:<br />
Motivation zur körperlichen Aktivität,<br />
Vitamin-D und Kalziumzufuhr vermin<strong>de</strong>rn,<br />
regelmäßige Kontrollen, evtl.<br />
Einsatz v. Bisphosphonaten, Östrogen-<br />
Gestagen-Präparate bei postmenopausalen<br />
Frauen<br />
Phosphatrestriktion…<br />
www.leipzig-medizin.<strong>de</strong> - Seite 11 von 11