Hauteffloreszenzen bei Infektionskranklheiten, Teil II, H. Klinker, P ...
Hauteffloreszenzen bei Infektionskranklheiten, Teil II, H. Klinker, P ...
Hauteffloreszenzen bei Infektionskranklheiten, Teil II, H. Klinker, P ...
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
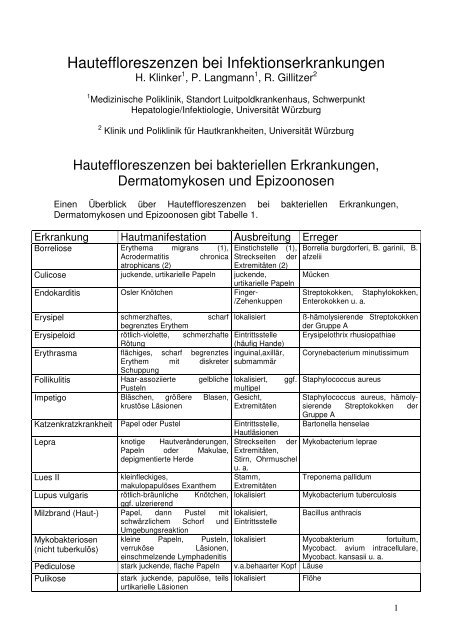
<strong>Hauteffloreszenzen</strong> <strong>bei</strong> Infektionserkrankungen<br />
H. <strong>Klinker</strong> 1 , P. Langmann 1 , R. Gillitzer 2<br />
1 Medizinische Poliklinik, Standort Luitpoldkrankenhaus, Schwerpunkt<br />
Hepatologie/Infektiologie, Universität Würzburg<br />
2 Klinik und Poliklinik für Hautkrankheiten, Universität Würzburg<br />
<strong>Hauteffloreszenzen</strong> <strong>bei</strong> bakteriellen Erkrankungen,<br />
Dermatomykosen und Epizoonosen<br />
Einen Überblick über <strong>Hauteffloreszenzen</strong> <strong>bei</strong> bakteriellen Erkrankungen,<br />
Dermatomykosen und Epizoonosen gibt Tabelle 1.<br />
Erkrankung Hautmanifestation Ausbreitung Erreger<br />
Borreliose Erythema migrans (1), Einstichstelle (1),<br />
Acrodermatitis chronica Streckseiten der<br />
atrophicans (2)<br />
Extremitäten (2)<br />
Culicose juckende, urtikarielle Papeln juckende,<br />
urtikarielle Papeln<br />
Endokarditis Osler Knötchen Finger-<br />
/Zehenkuppen<br />
Erysipel schmerzhaftes, scharf lokalisiert<br />
begrenztes Erythem<br />
Erysipeloid rötlich-violette, schmerzhafte Eintrittsstelle<br />
Rötung<br />
(häufig Hande)<br />
Erythrasma flächiges, scharf begrenztes inguinal,axillär,<br />
Erythem mit diskreter submammär<br />
Schuppung<br />
Follikulitis Haar-assoziierte gelbliche lokalisiert, ggf.<br />
Pusteln<br />
multipel<br />
Impetigo Bläschen, größere Blasen, Gesicht,<br />
krustöse Läsionen<br />
Extremitäten<br />
Katzenkratzkrankheit Papel oder Pustel<br />
Lepra knotige Hautveränderungen,<br />
Papeln oder Makulae,<br />
depigmentierte Herde<br />
Lues <strong>II</strong><br />
kleinfleckiges,<br />
makulopapulöses Exanthem<br />
Lupus vulgaris rötlich-bräunliche Knötchen,<br />
ggf. ulzerierend<br />
Milzbrand (Haut-) Papel, dann Pustel mit<br />
schwärzlichem Schorf und<br />
Umgebungsreaktion<br />
Eintrittsstelle,<br />
Hautläsionen<br />
Streckseiten der<br />
Extremitäten,<br />
Stirn, Ohrmuschel<br />
u. a.<br />
Stamm,<br />
Extremitäten<br />
lokalisiert<br />
lokalisiert,<br />
Eintrittsstelle<br />
Borrelia burgdorferi, B. garinii, B.<br />
afzelii<br />
Mücken<br />
Mykobakteriosen kleine Papeln, Pusteln,<br />
(nicht tuberkulös) verruköse Läsionen,<br />
einschmelzende Lymphadenitis<br />
Pediculose stark juckende, flache Papeln v.a.behaarter Kopf Läuse<br />
Pulikose<br />
stark juckende, papulöse, teils<br />
urtikarielle Läsionen<br />
Streptokokken, Staphylokokken,<br />
Enterokokken u. a.<br />
ß-hämolysierende Streptokokken<br />
der Gruppe A<br />
Erysipelothrix rhusiopathiae<br />
Corynebacterium minutissimum<br />
Staphylococcus aureus<br />
Staphylococcus aureus, hämolysierende<br />
Streptokokken der<br />
Gruppe A<br />
Bartonella henselae<br />
Mykobacterium leprae<br />
Treponema pallidum<br />
Mykobacterium tuberculosis<br />
Bacillus anthracis<br />
lokalisiert Mycobakterium fortuitum,<br />
Mycobact. avium intracellulare,<br />
Mycobact. kansasii u. a.<br />
lokalisiert<br />
Flöhe<br />
1
Scharlach fein-makulös, groblamelläre<br />
Schuppung<br />
Schwimmbadgranulo entzündliche Papeln mit<br />
m<br />
verruköser Oberfläche<br />
Sepsis petechiale, auch makulöse<br />
Effloreszenzen, Nekrosen<br />
Skabies<br />
Milbengänge, an deren Ende<br />
punktfömige Parasiten<br />
Tinea<br />
Toxisches<br />
Schocksyndrom<br />
Thrombidiose<br />
konzentrische, rot schuppende<br />
Herde, zentrifugale Ausbreitung<br />
makulöses Exanthem,<br />
nachfolgende Desquamation<br />
Quaddeln, Seropapeln und oft<br />
begleitender Hämorrhagie<br />
disseminiert<br />
Ellenbogen,<br />
Finger, Knie<br />
v. a. untere<br />
Körperhälfte<br />
Finger-Zwischenräume,<br />
Genitalbereich,<br />
Axillen<br />
ß-hämolysierende Streptokokken<br />
der Gruppe A<br />
Mykobacterium marinum.<br />
Meningokokken u. a., diverse<br />
Krätzmilbe (Sarcoptes scabiei)<br />
lokalisiert Trichophyton, Mikrosporum u. a.<br />
disseminiert Streptococcus pyogenes,<br />
Staphylococcus aureus<br />
v. a. Beine Trombidien (Laufmilben)<br />
Bakterielle Erkrankungen<br />
Scharlach<br />
Ausgelöst wird die Erkrankung durch das ►erythrogene Toxin ß-hämolysierender<br />
Streptokokken der Gruppe A. Die Übertragung der Streptokokken erfolgt durch<br />
Tröpfcheninfektion. Da es 5 verschiedene Serotypen gibt, kann Scharlach wiederholt<br />
auftreten. Die Fähigkeit zur Toxinbildung ist auf labilen DNA-Elementen der<br />
Streptokokken kodiert, sodass diese Fähigkeit verloren gehen oder auf andere<br />
Stämme übertragen werden kann (9). Als typische Kinderkrankheit (Auftreten<br />
zwischen 3 und 10 Jahren) tritt das Krankheitsbild meist in Zusammenhang mit einer<br />
Streptokokkenangina auf, selten nach einer Streptokokkeninfektion anderer<br />
Lokalisation (Wundscharlach).<br />
Nach einer Inkubationszeit von 3 bis 5 Tagen treten plötzlich hohes Fieber,<br />
Schluckbeschwerden sowie ein schweres allgemeines Krankheitsgefühl auf. Es<br />
findet sich eine Pharyngitis mit diffuser Rötung und Petechien, die Tonsillen sind<br />
geschwollen, meist hochrot, mit Stippchen belegt, die Kieferlymphknoten<br />
schmerzhaft geschwollen. Das ►Exanthem folgt 12 - 48 Stunden nach<br />
Fieberbeginn. Es entwickelt sich in den großen Beugen (axillär, inguinal)<br />
stecknadelkopfgroß bis feinfleckig, überzieht das gesamte Integument, wo<strong>bei</strong> es<br />
typischerweise die Mundpartie ausspart (periorale Blässe). Beim Betasten vermittelt<br />
es einen samtartigen Eindruck. Die Zunge ist weißlich belegt und zeigt am 3. – 4.<br />
Krankheitstag die typische Erdbeer- oder ►Himbeerzunge mit den ödematösen,<br />
prominenten, hochrot glänzenden Papillen. Am Ende der ersten Krankheitswoche<br />
sind Exanthem und Tonsillopharyngitis rückläufig, wo<strong>bei</strong> gleichzeitig eine<br />
►Desquamation einsetzt, die im Gesicht und am Stamm kleieförmig und<br />
palmoplantar ausgeprägt groblamellär verläuft. Die Schuppung kann unabhängig von<br />
einem vorausgegangenen Exanthem auftreten, was differentialdiagnostisch<br />
irreführend sein kann.<br />
Komplikationen sind akute bakterielle Infektionen (v.a. Otitis media, septische<br />
Arthritis, Myokarditis), sowie in 3% - 4% immunologisch bedingte Folgeerkrankungen<br />
wie rheumatisches Fieber oder Glomerulonephritis.<br />
2
Klinisch sind Fieber, Tonsillopharyngitis und ein kleinpapullöses, in den großen<br />
Beugen beginnendes Exanthem die wesentlichen Leitsymptome. Gesichert wird die<br />
Diagnose durch den Nachweis ß-hämolysierender Streptokokken im<br />
Tonsillenabstrich in Kultur (Ergebnis nach 24-48 Stunden) oder Schnelltest. Der<br />
Antistreptolysin-Titer steigt im Verlauf der Erkrankung. Nach 3-4 Wochen sollte eine<br />
Urinuntersuchung zum Ausschluß einer Glomerulonephritis durchgeführt werden.<br />
Differenzialdiagnosen umfassen das Kawasaki-Syndrom, das streptogene toxische<br />
Schocksyndrom, die infektiöse Mononukleose, sowie andere virale (Coxsackie,<br />
Adeno-, Masernviren), oder medikamentöse Exantheme.<br />
Die ►frühzeitige Antibiotikagabe kürzt den Krankheitsverlauf ab und verhindert<br />
Komplikationen. Antibiotikum der Wahl ist unverändert Penicillin, z.B. Penicillin V 3 x<br />
1,2 – 2,4 Mio.IE p.o. für 10 Tage. Bei engen Kontaktpersonen soll eine<br />
Umgebungsprophylaxe durchgeführt werden. Erkrankte gelten ab dem 2. Tag nach<br />
Beginn einer wirksamen Behandlung , ohne Antibiotikatherapie frühestens nach 3<br />
Wochen als nicht mehr infektiös.<br />
Toxisches Schocksyndrom<br />
Die Erstbeschreibung des Toxischen Schocksyndroms (TSS) als Krankheitsentität<br />
erfolgte <strong>bei</strong> jungen Frauen in Verbindung mit der Verwendung von Tampons (15).<br />
Inzwischen tritt es vermehrt im Rahmen anderer Eintrittspforten wie z.B. kutaner<br />
Abszesse, Wundinfektionen oder OP-Wunden auf (9).<br />
Der fulminante Krankheitsverlauf beruht auf der Produktion von ►Exotoxinen durch<br />
Staphylokokken der Phagengruppe I (Toxisches Schocksyndrom I Toxin) oder <strong>bei</strong><br />
nicht-menstruell assoziierten Formen Staphylokokken-Enterotoxinen B und C.<br />
►Leitsymptome eines Toxischen Schocksyndroms sind hohes Fieber, ein<br />
generalisiertes makulöses Exanthem, arterielle Hypotension, eine<br />
Multiorganbeteiligung sowie eine charakteristische Desquamation vor allem im<br />
Bereich der Hände und Füße während der Rekonvaleszenz in der zweiten<br />
Krankheitswoche (12).<br />
Ein Toxisches Schocksyndrom kann weiterhin auch von Streptokokken ausgelöst<br />
werden. Das streptogene Toxische Schocksyndrom zeigt einen Häufigkeitsgipfel im<br />
mittleren Lebensalter (20 - 50 Jahre), wo<strong>bei</strong> Patienten mit anderen<br />
Grunderkrankungen z.B. Diabetes mellitus, <strong>bei</strong> Wundheilungsstörungen oder nach<br />
Virusinfektionen, besonders gefährdet sind.<br />
Das hauptsächlich ► von Streptokokken der Gruppe A produzierte Toxin bewirkt<br />
durch die massive Freisetzung von Zytokinen (TNFα, IL1b, IL6) ein hochtoxisches<br />
Krankheitsbild mit Multiorganversagen.<br />
Bei vielen Patienten findet sich ebenfalls begleitend ► ein generalisiertes,<br />
makulöses Exanthem mit nachfolgender Desquamation, was neben den<br />
geschilderten systemischen Manifestationen diagnostisch richtungsweisend sein<br />
kann.<br />
Bei bestehendem Verdacht auf ein Toxisches Schocksyndrom können Abstriche<br />
auch von primär "unverdächtigen" oberflächlichen Hautläsionen, den Nasenvorhöfen,<br />
der Vagina, in Achselfalten und der Leistenregion für die Erregerdiagnostik<br />
entscheidend sein und sollten deshalb großzügig durchgeführt werden.<br />
3
Bei bis zu 60% der Patienten mit TSS lassen sich die entsprechenden Bakterien in<br />
der Blutkultur kulturell nachweisen.<br />
Neben einer evtl. Herdsanierung wird die ► antibiotische Therapie mit β-<br />
Laktamase-stabilen Penicillinen empfohlen. Alternativ kann die systemische<br />
Antibiose mit Clindamycin, Erythromycin, Vancomycin oder Teicoplanin erfolgen.<br />
Endocarditis<br />
Die Häufigkeit einer bakteriellen Endokarditis liegt <strong>bei</strong> 1-10 Fällen pro 100.000<br />
Einwohner jährlich, wo<strong>bei</strong> die Überlebenswahrscheinlichkeit nach 8 Jahren ca. 60%<br />
beträgt und im wesentlichen von einer frühen Diagnosestellung, Fehlen anderer<br />
schwerwiegender Begleiterkrankungen und dem Erregerspektrum abhängt.<br />
Die ► Klinik der Endokarditis umfasst als häufigstes Symptom Fieber (14), weiterhin<br />
Gewichtsverlust, thromboembolische Komplikationen (periphere Gefäßverschlüsse<br />
der Extremitäten, Schlaganfall, Zentralarterienverschluß mit Sehstörungen), und<br />
Immunphänomene (Glomerulonephritis, rheumatische Beschwerden). An der Haut<br />
können gering erhabene, purpurrote <strong>Hauteffloreszenzen</strong> von 2-5 mm Durchmesser<br />
auftreten und diagnostisch wegweisend sein ► (Osler Knötchen).<br />
Prädilektionsstellen für diese Veränderungen sind die Finger- und Zehenkuppen.<br />
Seltener treten septisch metastatische Herde (Nieren-, Milz-, Hirnabszesse) oder<br />
hämorrhagische Komplikationen (rupturiertes Aortenaneurysma) auf. In akuten Fällen<br />
steht die Sepsis und/oder die akute Herzinsuffizienz infolge Klappendysfunktion und -<br />
destruktion im Vordergrund. Laborchemisch finden sich neben einer BSG-<br />
Beschleunigung eine Anämie sowie Zeichen einer Akut-Phase-Reaktion<br />
(Leukozytose mit Linksverschiebung, CRP). Die wichtigsten Symptome sind in<br />
Tabelle 2 zusammengefasst.<br />
Symptom Häufigkeit (%)<br />
Fieber 90<br />
Schüttelfrost 40<br />
Nachtschweiß 25<br />
Gewichtsabnahme 25<br />
Husten 25<br />
Kopfschmerz 20<br />
Arthralgien/Myalgien 15<br />
Herzgeräusche 85<br />
Hautmanifestationen 20-50<br />
Embolische Phänomene > 50<br />
Osler-Knötchen 10-20<br />
Petechien 20-40<br />
Splenomegalie 20-60<br />
Tabelle 2<br />
Diagnostisch entscheidend ist neben der ►Echokardiographie die Abnahme von<br />
mindestens 4-6 ►Blutkulturen vor Beginn der antibiotischen Therapie. Bestimmte<br />
Bakteriämieerreger müssen per se den Verdacht auf eine Endokarditis lenken und<br />
Indikation für eine Abklärung in der Regel mittels transösophaealer<br />
Echokardiographie sein. Dazu gehören vergrünende Streptokokken, Streptococcus<br />
4
ovis, Staphylococcus aureus, Enterokokken (<strong>bei</strong> nicht erkennbarem Fokus),<br />
Haemophilus, Actinobacillus, Cardiobacterium, Eikenella, Kingella (= HACEK)<br />
Die Behandlung erfolgt mit einem ß-Laktam-Antibiotikum bzw. Glykopeptid in<br />
Kombination mit einem Aminoglykosid (z. B. Penicillin G 4-6 Wochen + Gentamicin<br />
2 Wochen). Die Notwendigkeit zur Klappenersatzoperation ist individuell abhängig<br />
von der Größe der Vegetationen und dem Grad der Klappeninsuffizienz (4).<br />
Sepsis<br />
Eine Sepsis als schwere Allgemeinreaktion wird durch Bakterien oder ihre<br />
Bestandteile (gramnegative Keime: Lipopolysacharide, Endotoxin; grampositive<br />
Bakterien Peptidoglykan, Lipoteichonsäure, Exotoxine) ausgelöst und führt zu einer<br />
►Freisetzung endogener Mediatoren (TNF-α, IL-1) mit dem klinischen Bild eines<br />
„systemic inflammatory response syndrome“ (SIRS) bis zum septischen Schock.<br />
Auslöser können Primärherde wie Abszesse, Pneumonie, Venenkatheter,<br />
Harnwegsinfektionen, sekundäre Streuherde oder nichtinfektiöse Ursachen wie z.B.<br />
Pankreatitis oder Polytraumata sein.<br />
Die Kenntnis der Eintrittspforte erlaubt Hinweise auf die Erregerart. ►Häufigste<br />
Erreger einer bakteriellen Sepsis sind E. coli, Staphylokoccus aureus, Koagulasenegative<br />
Staphylokokken, Enterokokken, Streptokokken, Enterobacter,<br />
Pseudomonas aeruginosa und Klebsiella (5).<br />
Die Klinik wird bestimmt durch Schüttelfrost, hohes Fieber oder Hypothermie. Initial<br />
ist die Kreislaufsituation hyperdynam, dann kommt es zu Zentralisation,<br />
Blutdruckabfall, Tachykardie und Tachypnoe. Laborchemisch finden sich eine<br />
Leukozytose oder Leukopenie mit Linksverschiebung im Differentialblutbild (>10%<br />
Stabkernige), CRP- und oft auch ein Lactat-Anstieg. Bei Verbrauchskoagulopathie<br />
zeigt sich ein Abfall von Thrombozyten und Gerinnungsfaktoren, <strong>bei</strong> Organversagen<br />
der Anstieg von Kreatinin, Transaminasen und Bilirubin.<br />
An der ►Haut entstehen insbesondere <strong>bei</strong> Meningokokkensepsis disseminierte<br />
petechiale, auch makulöse Effloreszenzen mit Betonung der unteren Körperhälfte.<br />
Nekrotische Ulzerationen sind gelegentlich <strong>bei</strong> Septikämie durch Pseudomonaden<br />
oder Stenotrophomonas maltophilia zu beobachten.<br />
Die Klinik eines septischen Krankheitsbildes erfordert zum Erregernachweis vor<br />
Beginn der Antibiotikatherapie die ►Asservierung von Blutkulturen und, je nach<br />
vermutetem Infektionsherd, die mikrobiologische Untersuchung von Sputum, Urin,<br />
Wundabstrich, Abszesspunktat, Katheterspitze oder Stuhlprobe. Eine Fokussuche ist<br />
unerlässlich.<br />
Die ►systemische Antibiotikatherapie erfolgt sofort nach Materialentnahme und<br />
richtet sich nach dem vermuten Infektionsherd, dem Erregerspektrum (ambulant,<br />
nosokomial) und sollte initial ein maximal breites Erregerspektrum treffen.<br />
Bei Patienten mit Antibiotikavorbehandlung sollte eine pseudomonaswirksame<br />
Substanz (Ceftazidim, Ciprofloxacin, Carbapeneme) und evtl. ein Antimykotikum<br />
zugegeben werden.<br />
Neben intensivmedizinischer Stabilisierung und Optimierung vitaler Funktionen ist die<br />
Sanierung der Eintrittspforte entscheidend für die Prognose.<br />
5
Erysipel<br />
Ein Erysipel stellt eine ►Entzündung des subepidermalen Hautgewebes durch ß-<br />
hämolysierende Streptokokken der Gruppe A, seltener der Gruppen C und G, oder<br />
Staphylococcus aureus dar. Eintrittspforten sind Miniläsionen (z. B. Tinea pedum),<br />
wo<strong>bei</strong> sich die Erreger über Lymphspalten in der Dermis ausbreiten.<br />
Klinisch imponiert ein ►schmerzhaftes, scharf begrenztes Erythem („flammende<br />
Rötung“) mit zunehmender Schwellung, verbunden mit Krankheitsgefühl,<br />
►Schüttelfrost und Fieber. Im weiteren Verlauf können Bläschen bis hin zu<br />
Nekrosen auftreten. Laborchemisch findet sich eine massiv beschleunigte<br />
Blutsenkung, eine CRP-Erhöhung sowie eine Leukozytose. Unbehandelt breitet sich<br />
die Entzündung flächig aus und kann zur Sepsis führen. Ein Problem stellt eine<br />
Persistenz der Erreger im Gewebe dar, die nach Wochen oder Monaten zu einem<br />
endogenen Rezidiv (rezidivierendes Erysipel) führen kann.<br />
Die Diagnose ist <strong>bei</strong> typischem klinischen Bild einfach zu stellen. Serologisch zeigen<br />
sich erhöhte Antikörper gegen Streptolysin oder Streptodornase (A-Streptokokken)<br />
und zunehmend Antikörper gegen Staphylokokkenprodukte.<br />
►Differenzialdiagnostisch ist an eine Phlegmone zu denken, die eine Entzündung<br />
des subkutanen Gewebes darstellt. Die Begrenzung ist eher unregelmäßig. Erreger<br />
sind Staphylokokken oder ß-hämolysierende Streptokokken, nach Tierbissen<br />
Pasteurella multocida, nosokomial auch Enterobakterien oder Pseudomonaden.<br />
Von einem Erysipel abzugrenzen ist ferner die nekrotisierende Fasziitis, eine rasch<br />
progrediente, mit heftigen Schmerzen, starker Rötung und Schwellung<br />
einhergehende, später dunkelrote oder blaugraue Hautverfärbung mit Bildung von<br />
Nekrosen zusammen mit einem septischen Krankheitsbild und Multiorganversagen.<br />
Als Fourniersche Gangrän wird die Infektion des männlichen Genitales mit Gangrän<br />
des Scrotums und des Dammes bezeichnet. Erreger der nekrotisierenden Fasziitis<br />
sind ß-hämolysierende Streptokokken der Gruppe A (Streptokokkengangrän Typ I),<br />
seltener eine Mischinfektion mit Anaerobiern und Enterobakterien (Typ <strong>II</strong> z.B. nach<br />
bauchchirurgischen Eingriffen). Eine unverzügliche chirugische Intervention ist neben<br />
der Antibiotikagabe unbedingt erforderlich.<br />
Die Therapie eines Erysipels besteht in der Gabe von Penicillin G ( 3-mal 10 Mio IE)<br />
für 10 bis 14 Tage i.v., alternativ Erythromycin (3-mal 1g i.v.) oder Cephalosporine<br />
der 1. oder 2. Generation (Cefazolin, Cefuroxim). Zusätzlich ist eine Sanierung<br />
erkennbarer Eintrittspforten erforderlich.<br />
Erysipeloid<br />
Erreger des Erysipeloids, einer klinisch dem Erysipel nicht unähnlichen Hautinfektion,<br />
ist ►Erysipelothrix rhusiopathiae, ein grampositives Stäbchenbakterium. Das<br />
Hauptreservoir des Erregers stellen ►Geflügel und Schweine dar. Die<br />
Übertragung erfolgt meistens im Rahmen beruflicher Exposition über kleine<br />
Hautverletzungen durch direkten Kontakt.<br />
6
An der Eintrittsstelle der Bakterien bildet sich eine rötlich-violette, schmerzhafte<br />
Rötung, die sich allmählich zentrifugal ausbreitet. Begleitend kommt es zu<br />
Lymphadenitis und Fieber.<br />
Die Erregerdiagnose kann aus Hautbiopsien und Blutkulturen gestellt werden. Selten<br />
können Endokarditiden auftreten (1). Die Therapie des Erysipeloids erfolgt mit<br />
Penicillin, <strong>bei</strong> Penicillinallergie können Chinolone eingesetzt werden.<br />
Follikulitis, Furunkel, Karbunkel<br />
Die ►staphylogene Infektion der Haarfollikel kann oberflächlich oder tief,<br />
abszedierend sein. Bei oberflächlicher Infektion im cranialen <strong>Teil</strong> des Haarfollikels<br />
bzw. im Bereich der Haaraustrittstelle kommt es zur Follikulitis mit dem typischen Bild<br />
einzelner bis multipler kleiner Haar-assoziierter gelblicher Pusteln, die <strong>bei</strong> geringer<br />
mechanischer Irritation kleine Mengen Pus entleeren.<br />
Bei tieferliegender Infektion des Haarbalges ohne Möglichkeit der Spontanentleerung<br />
kommt es zur ►Furunkelbildung, die sich meist durch einen zunehmend<br />
schmerzhaften, roten Knoten mit Randödem und gelegentlich zentral nachweisbarer<br />
Pore manifestiert. Durch zunehmende zentrale Einschmelzung unter teilweiser<br />
Einbeziehung angrenzender Follikel kommt es zu Fluktuation und letztendlich mit<br />
weiterer Einschmelzung des oberflächlichen Gewebes zur Spontanruptur und<br />
Entleerung.<br />
Die schwerste Verlaufsform des Furunkels mit Befall multipler Follikel und<br />
phlegmonöser Ausbreitung ist der ►Karbunkel. Dieser zeigt multiple<br />
Einschmelzungen mit gruppierten Pusteln, die ohne Behandlung zu größeren<br />
nekrotischen Arealen konfluieren. Follikulitiden, Furunkel und Karbunkel sind<br />
aufgrund der Eintrittspforte Haar auf behaarte Körperpartien beschränkt.<br />
Sonderformen eines Furunkels sind z.B. das Gerstenkorn (Hordeolum) durch<br />
staphylogenen Befall der Wimpernhaare.<br />
Die Diagnose erfolgt klinisch, ein Erregernachweis ist nur in schweren oder<br />
rezidivierenden Fällen notwendig.<br />
Die Therapie des Furunkels erfolgt lokal mittels ►Inzision. Bei drohenden<br />
Komplikationen (Phlegmone, Sepsis, Furunkel im Oberlippen-Nasen-Bereich mit der<br />
Gefahr einer Sinus-cavernosus-Thrombose, - cave mechanische Manipulationen im<br />
Gesichtsbereich!) oder multiplen Furunkeln oder Karbunkeln erfolgt die antibiotische<br />
Abdeckung mit Flucloxacillin oder Clindamycin. Bei rezidivierender Furunkulose ist<br />
eine Therapie für 1-2 Monate notwendig, daneben die Diagnostik prädisponierender<br />
Erkrankungen (z. B. Diabetes mellitus).<br />
Im Gegensatz zu obigen Follikel-assoziierten Entzündungen ist der Begriff<br />
►Abszess ein allgemeiner Oberbegriff und beschreibt eine nekrotisierende,<br />
einschmelzende Entzündung unter Bildung eines Eiter gefüllten Hohlraums, der im<br />
Prinzip in allen Organen entstehen kann.<br />
Abszesse entstehen posttraumatisch, hämatogen oder als fortgeleitete<br />
Weichteilinfektion. Typischer Erreger ist Staphylokokkus aureus.<br />
Klinisch finden sich eine lokale Rötung, Schwellung, Schmerzen, eine Überwärmung,<br />
später eine Fluktuation, Lymphangitis, Lymphadenitis, oft mit Fieber und<br />
Leukozytose.<br />
7
Die Diagnose eines Abszesses wird, soweit einsehbar, klinisch gestellt, <strong>bei</strong> tieferen<br />
Prozessen kann je nach Lokalisation eine Bildgebung mittels Sonographie,<br />
Computertomographie oder auch Magnetresonanztomographie notwendig sein. Der<br />
mikrobiologische Erregernachweis erfolgt nach Inzision oder Punktion.<br />
Therapeutisch vordringlich ist die chirurgische Inzision und Drainage. Bei<br />
ausgedehnter Weichteilinfiltration erfolgt die Gabe von Antibiotika wie Flucloxacillin,<br />
Clindamycin oder Cephalosporin (Cefazolin, Cefuroxim, Cefotiam) zur Verhinderung<br />
einer septischen Streuung.<br />
Impetigo<br />
Als Impetigo wird eine oberflächliche bakterielle Hautinfektion unter Bildung von<br />
Bläschen, die bis zu größeren Blasen konfluieren und im späteren Verlauf zu<br />
►krustösen Läsionen führen, bezeichnet. Durch ►Autoinokulation wird die<br />
Infektion oft über größere Hautareale verbreitet. Hauptsächlich sind Kinder betroffen.<br />
Erreger sind Staphylococcus aureus und hämolysierende Streptokokken der Gruppe<br />
A, oft als Mischinfektion. Infektiosität besteht bis zur Abheilung der letzten<br />
Effloreszenz. Eine Wiederzulassung zum Besuch von Gemeinschaftseinrichtungen<br />
kann 24 h nach Beginn einer wirksamen Antibiotikatherapie erfolgen, ohne Therapie<br />
nach Abheilung der befallenen Hautbezirke.<br />
Typisch sind vorwiegend im Gesicht und an den Extremitäten lokalisierte, häufig<br />
beetartige kleine Bläschen und Pusteln, nach deren Austrocknen dicke gelb-braune<br />
Krusten entstehen („Borkenflechte“).<br />
Diagnostisch wegweisend ist die typische Morphologie <strong>bei</strong> positivem<br />
Erregernachweis im Abstrichpräparat.<br />
Die Therapie erfolgt <strong>bei</strong> leichtem Verlauf lokal mit ►antiseptischen Maßnahmen in<br />
Form von feuchten Umschlägen mit Chinosollösung oder PVP-Jod-Lösung,<br />
Fusidinsäure oder Mupirocin, <strong>bei</strong> schwerem Befall oral mit einem Makrolid-<br />
Antibiotikum oder Cephalosporin der 1. Generation; <strong>bei</strong> Nachweis von<br />
Staphylokokken wird Flucloxacillin verabreicht.<br />
Katzenkratzkrankheit<br />
Haupterreger der Katzenkratzkrankheit ist ►Bartonella henselae, eindeutig ist die<br />
Ätiologie des Syndroms allerdings bislang nicht geklärt (10).<br />
Die weltweit vorkommende Erkrankung wird ►durch Katzen übertragen, die<br />
offensichtlich eine symptomlose Bakteriämie aufweisen können. Die Inokulation<br />
erfolgt über Kratzverletzungen oder vorbestehende Hautläsionen (Wunden,<br />
Rhagaden).<br />
Zunächst entsteht an der Eintrittsstelle eine ►Papel oder Pustel. Bei einem <strong>Teil</strong> der<br />
Patienten kommt es zum Auftreten von Allgemeinsymptomen in Form von Müdigkeit,<br />
Kopfschmerzen und Fieber. Nach ca. zwei Wochen entsteht eine ►regionale<br />
Lymphadenopathie, die eitrig einschmelzen kann. Während die Primärlaäsion über<br />
etwa 1-3 Wochen besteht, bildet sich die Lymphknotenschwellung nach 2-4 Monaten<br />
zurück.<br />
Die Diagnose kann anhand der Anamnese und des klinischen Befundes gestellt<br />
werden. Der Erregernachweis erfolgt mikroskopisch oder immunzytochemisch aus<br />
8
Lymphknotengewebe. Darüberhinaus können mittels Immunfluoreszenztest und<br />
Enzymimmunoassay Antikörper nachgewiesen werden.<br />
In der Regel ist der Verlauf der Erkrankung milde und bedarf keiner Therapie. Nur <strong>bei</strong><br />
schweren Verläufen wird antibiotisch mit Makroliden oder Doxycyclin behandelt.<br />
Erythrasma<br />
Das Erythrasma ist eine oberflächliche Dermatitis in Form eines flächigen, scharf<br />
begrenzten Erythems mit diskreter Schuppung dar. Die häufigsten Lokalisationen<br />
dieser ►intertriginösen Infektion sind inguinal und axillär, gelegentlich<br />
submammär. Prädisponierend sind ein feucht-warmes Milieu, besonders betroffen<br />
sind deshalb Patienten mit Adipositas, Hyperhidrosis oder Diabetes mellitus.<br />
Differentialdiagnostisch ist eine Verwechselung mit Dermatomykosen oder auch<br />
einer intertriginösen Psoriasis möglich.<br />
Der Erreger des Erythrasmas ist Corynebacterium minutissimum. Das Bakterium ist<br />
Bestandteil der normalen Hautflora, führt jedoch unter o. g. Bedingungen zum Bild<br />
des Erythrasmas.<br />
Therapeutisch im Vordergrund steht die Beseitigung der Milieufaktoren, daneben<br />
werden austrocknende oder antiseptisch/antimykotische (Azole) Externa verwendet.<br />
Borreliose<br />
Der Erreger der Lyme-Disease in Nordamerika ist überwiegend Borrelia burgdorferi<br />
(Erstbeschreibung durch W. Burgdorfer 1982(2)), während in Europa und Asien B.<br />
garinii und B afzelii überwiegen. Dies bedingt die differenten regionalen<br />
Verlaufsformen der Erkrankung.<br />
Nach Übertragung der Borrelien durch einen ►Zeckenbiss erfolgt zunächst eine<br />
lokale Vermehrung der Erreger, die <strong>bei</strong> 40%-60% der Patienten als ►Erythema<br />
migrans (Stadium I) sichtbar wird. Bei 15% der unbehandelten Patienten entwickeln<br />
sich Allgemeinsymptome mit Fieber, Kopfschmerzen, Nackensteife und Zeichen<br />
einer Encephalitis. Die Erreger breiten sich im weiteren Verlauf hämatogen und<br />
lymphogen aus. 5% der Patienten ohne Behandlung können eine ►chronische<br />
Neuroborreliose (Stadium <strong>II</strong>) entwickeln. Eine ►kardiale Mitbeteiligung im<br />
Stadium <strong>II</strong> der Erkrankung manifestiert sich meist als Rhythmusstörung, gelegentlich<br />
in Form einer Myoperikarditis oder einer leichtgradigen linksventrikulären Dysfunktion<br />
<strong>bei</strong> 5% der Patienten.<br />
Ungefähr 60% der Patienten ohne Therapie weisen Im Stadium <strong>II</strong>I eine<br />
Gelenkbeteiligung auf, die als ►Arthritis <strong>bei</strong> bis zu 10% der Patienten trotz einer 30<br />
tägigen Antibiotikatherapie persistiert. Diese Patienten weisen als Hinweis auf eine<br />
gesteigerte Immunreaktion eine höhere Konzentration spezifischer, gegen das outersurface-protein<br />
A von Borrelia burgdorferi (OaspA) gerichteter T-Zellen der Synovia<br />
auf. Als weitere, typische Manifestation im Stadium <strong>II</strong>I gilt die Acrodermatitis<br />
chronica atrophicans.<br />
Die typischen klinischen Manifestationen im Verlauf der Borrelieninfektion sind in<br />
Tab. 3 dargestellt:<br />
9
Stadieneinteilung<br />
Zeitraum nach<br />
Zeckenbiss<br />
Stadium I Tage bis<br />
Wochen<br />
Stadium <strong>II</strong> Wochen bis<br />
Monate<br />
Stadium <strong>II</strong>I Monate bis<br />
Jahre<br />
Tabelle 3<br />
Klinisches Bild Seropositivität<br />
(%)<br />
Therapie<br />
- Erythema migrans 20 – 50% Doxycyclin 2x100<br />
mg/d<br />
oder<br />
Amoxicillin 3x500<br />
- Neuroborreliose<br />
(Meningitis,<br />
Meningoenzephaliti<br />
s,<br />
Meningoradikulitis)<br />
- Karditis<br />
- Arthritis<br />
- Akrodermatitis<br />
chronica<br />
atrophicans<br />
- chronische<br />
Neuroborreliose<br />
(Enzephalopathie,<br />
Polyneuropathie)<br />
mg/d<br />
70 – 90% <strong>bei</strong> leichten Verläufen:<br />
wie oben, ansonsten:<br />
Ceftriaxon 1x2g/d<br />
oder<br />
3x2g/d<br />
Cefotaxim<br />
90 – 100% Ceftriaxon 1x2g/d<br />
oder Cefotaxim<br />
3x2g/d<br />
Die Diagnostik stützt sich auf den ►Antikörpernachweis. Bei einer akuten<br />
Erkrankung (unter einem Monat Dauer) sollen IgM und IgG im Serum zur<br />
Differenzierung einer akuten oder chronischen Phase bestimmt werden. Ein positiver<br />
Westernblot für IgM wird <strong>bei</strong> mindestens 2 der 3 Banden gegen 23, 39 und 41 kd<br />
angenommen, positive IgG-Antikörper sind <strong>bei</strong>m Nachweis von mindestens 5 der 10<br />
Banden (18, 23, 28, 30, 39, 41, 45, 58, 66, 93) vorhanden.<br />
Basierend auf Leitlinen der Infectious Diseases Society of America können folgende<br />
►Empfehlungen für die Therapie Erwachsener gegeben werden:<br />
Bei früher Infektion (lokal oder disseminiert) erfolgt die antibiotische Behandlung mit<br />
Doxycyclin, 100 mg (2mal /Tag) für 14 Tage oder Amoxicillin, 500 mg (3mal / Tag) für<br />
14 Tage, im Falle einer neurologischen Manifestation (Stadium <strong>II</strong>) und im Stadium <strong>II</strong>I<br />
wird mit Ceftriaxone, 2g i.v. (1x /Tag) für 14 – 21 Tage oder Cefotaxim, 2g i.v. ( 3x/<br />
Tag) für 14 – 21 Tage behandelt.<br />
Lues<br />
Der Erreger der Lues, Treponema pallidum, wird durch engen Kontakt, in der Regel<br />
venerisch, selten durch Bluttransfusion oder diaplazentar übertragen. Die<br />
Treponemen durchdringen die intakte Schleimhaut, vermehren sich an der<br />
Eintrittspforte, und befallen regionale Lymphknoten. Die Erkrankung verläuft in 3<br />
Stadien:<br />
10
Primärstadium (lokale Infektion)<br />
An der Eintrittsstelle bilden sich nach 3 Wochen kleine schmerzlose Papeln, die sich<br />
zu derben Geschwüren (harter Schanker, Ulcus durum) weiterentwickeln können,<br />
zusätzlich besteht eine lokale Lymphknotenschwellung ► (Primärkomplex). Nach 3-<br />
6 Wochen kommt es zur Abheilung unter Narbenbildung.<br />
Die Differentialdiagnose umfasst überwiegend andere sexuell übertragbare<br />
Erkrankungen wie das Granuloma inguinale, das Ulcus molle oder den Herpes<br />
simplex genitalis.<br />
Sekundärstadium (Disseminationsstadium)<br />
Hier besteht zu Beginn häufig eine Allgemeinsymptomatik mit Fieber,<br />
Krankheitsgefühl, Myalgien und Arthalgien. Über 75% der Patienten entwickeln einen<br />
symmetrisch angeordneten, kleinfleckigen, makulopapulösen Hautausschlag ►<br />
(Syphilide), besonders am Stamm und den Extremitäten. Die Hautveränderungen<br />
zeigen eine große Formenvielfalt („Chamäleon“) mit einem Spektrum von makulösen<br />
Syphiliden bis hin zu ulzerösen Läsionen, die allesamt erregerreich sind. Im<br />
Gegensatz zu anderen exanthematischen Erkrankungen finden sich diese<br />
Veränderungen typischerweise auch an den Handinnenflächen und Fußsohlen. Im<br />
Anogenitalbereich treten nässende ► Condylomata lata auf. Diese Effloreszenzen<br />
sind hochkontagiös.<br />
Differentialdiagnostisch ist in diesem Stadium an Virus- oder Arzneimittelexantheme<br />
zu denken, die Zuordnung ist rein klinisch allerdings oft schwierig.<br />
Tertiärstadium (Organmanifestationen)<br />
Bei bis zu 30% der unbehandelten Patienten kommt es nach einem symptomfreien<br />
Intervall von 3 - 30 Jahren zu Manifestationen in vielen Organen. Im Bereich der Haut<br />
treten braunrote, derbe, erhabene Knoten mit Tendenz zu Ulzeration und<br />
Narbenbildung auf. Derartige ► Gummata können sich in allen Organen entwickeln.<br />
Neben den beschriebenen Hautveränderungen manifestiert sich die Lues im<br />
Tertiärstadium als ► Neurosyphilis (Gummata, Tabes dorsalis oder Progressive<br />
Paralyse) und auch als ►kardiovaskuläre Syphilis (Medianekrose,<br />
Aneurysmabildung, in den meisten Fällen im Bereich der Aorta ascendens).<br />
Die ►Diagnose kann im Primärstadium (Ulcus durum) und z. T. im<br />
Sekundärstadium durch den Direktnachweis von Treponemen im Exsudat gestellt<br />
werden.<br />
Als serologischer Suchtest ist der Treponema-pallidum-Hämagglutinationstest<br />
(TPHA) etabliert. Die unspezifische Cardiolipin-Reaktion (VDRL ) wird erst in der<br />
zweiten Phase der Primärsyphilis positiv, im Spätstadium ist sie meist negativ. Die<br />
Bestätigung erfolgt mittels indirekter Immunfluoreszenztechnik (FTA-ABS-Test) zum<br />
Nachweis Treponemen-spezifischer IgG- und IgM-Antikörper. IgM-Antikörper sind 3-<br />
24 Monate nach Behandlungsende nicht mehr nachweisbar, während IgG-Antikörper<br />
lebenslang bestehenbleiben (Seronarbe).<br />
Bei Diagnosestellung einer Lues sollte immer auch an die Möglichkeit des Bestehens<br />
anderer sexuell übertragbarer Krankheiten, z.B. auch HIV-Infektion (11) oder<br />
Hepatitis B, gedacht und die serologische Untersuchung auf diese Erkrankungen<br />
ausgedehnt werden!<br />
Die ►Therapie der erworbenen Lues (Lues I und <strong>II</strong>) erfolgt mit Depot-Penicillin 2,4<br />
Mio.E. i.m. für 14 Tage, <strong>bei</strong> gleichzeitiger HIV-Infektion muß höher dosiert werden<br />
11
(Penicillin G 10 Mio.E. 2mal /Tag). Bei Lues <strong>II</strong>I und Neurolues muß intravenös<br />
(Penicillin G 10 Mio.E 2mal /Tag) behandelt werden.<br />
Bei Penicillinallergie gibt man Ceftriaxon (2g 1mal/Tag für 2 Wochen), <strong>bei</strong><br />
gleichzeitiger Cephalosporin-Allergie kann Doxycylin oder Minocyclin gegeben<br />
werden. Gyrase-Hemmer sind <strong>bei</strong> Lues unwirksam.<br />
Am 1. Behandlungstag, meist wenige Stunden nach Therapiebeginn, kann eine<br />
►Herxheimer- Reaktion (Fieber, Schüttelfrost, Zunahme der syphilitischen<br />
Läsionen) auftreten, die nicht mit einer Penicillinallergie verwechselt werden darf.<br />
Ausgelöst wird diese Reaktion durch bakterielle Zerfallsprodukte (Toxine). Eine<br />
Therapieunterbrechung ist nicht notwendig. Sie wird mit Antipyretika, <strong>bei</strong> schweren<br />
Manifestationen mit Prednisolon, behandelt.<br />
Tuberkulose<br />
Die Inzidenz der Tuberkulose hat sich in Deutschland zwar seit 1985 halbiert und<br />
beträgt mit 12,7 pro 100.000 Einwohner nur noch ein Zehntel der Inzidenz von 1960,<br />
alarmierend ist jedoch der Anstieg der Tuberkulose und der Erregerresistenz in<br />
einzelnen Staaten Osteuropas.<br />
Die primäre Infektion mit Mycobakterium tuberculosis erfolgt in den allermeisten<br />
Fällen durch Exspirationströpfchen, die <strong>bei</strong>m Husten und Niesen freigesetzt werden.<br />
Von extrapulmonalen Tuberkulosen (Lymphknoten, Urogenitalsystem, Knochen,<br />
Gelenke, Verdauungsorgane) geht ohne direkten Kontakt kein Infektionsrisiko aus.<br />
Gefährdet sind hier ggf. Metzger oder Tierärzte.<br />
Entsprechend der häufigsten Primärlokalisation einer Tuberkulose entsteht zunächst<br />
ein ►pulmonaler Primärkomplex mit einem radiologisch fassbaren, peripheren,<br />
nicht einschmelzenden Rundherd sowie unilateraler Vergrößerung von<br />
Hiluslymphknoten. Die Initialsymptomatik ist in der Regel mild und unspezifisch,<br />
weshalb länger als 3 Wochen bestehender Husten unbedingt, <strong>bei</strong> blutigem Auswurf<br />
sofort, abgeklärt werden sollte. Bei den meisten Infizierten ist die Erkrankung mit der<br />
Abheilung des Primärherdes beendet. Die Erreger persistieren allerdings in<br />
„abgekapselter“ Form. Eine positive Tuberkulinreaktion findet man 4-12 Wochen<br />
nach einer Neuinfektion.<br />
Eine ►Reaktivierung latenter Herde kann auch noch nach Jahrzehnten auftreten.<br />
Auch <strong>bei</strong> der postprimären Tuberkulose ist der häufigste Manifestationsort mit 60-<br />
80% die Lunge, die Erkrankung kann prinzipiell aber jedes Organsystem befallen und<br />
präsentiert sich dementsprechend vielgestaltig.<br />
Relativ häufig sind das Skelettsystem, Lymphknoten oder das Urogenitalsystem<br />
betroffen.<br />
Die Haut ist insgesamt ein seltener Manifestationsort einer Tuberkulose. Am relativ<br />
häufigsten tritt sie noch als ►Lupus vulgaris auf. Es entwickeln sich zunächst<br />
rötlich-bräunliche Lupusknötchen, die allmählich an Größe zunehmen. Das sog.<br />
„Sondenphänomen“, d. h. das Einbrechen einer Knopfsonde <strong>bei</strong> Druck auf das<br />
betroffene Hautareal (Einbruch in das zentral nekrotische Granulom), ist typisch für<br />
das Vorliegen einer Lupusläsion. Bei gewöhnlich chronischem Verlauf ist eine<br />
Ulzeration und auch die Zerstörung des darunterliegenden Gewebes möglich (Lupus<br />
ulcerosus bzw. mutilans).<br />
Sehr viel seltener als ein Lupus vulgaris ist ein tuberkulöser Primärkomplex der Haut<br />
oder eine Tuberculosis cutis miliaris disseminata <strong>bei</strong> schwerer Immunsuppression.<br />
12
Die Therapie einer Tuberkulose erfolgt mit einer Medikamentenkombination, wo<strong>bei</strong><br />
als Standard eine ►Behandlung über 6 Monate durchgeführt wird. In der<br />
Initialphase besteht diese aus Isoniazid (INH), Rifampicin (RMP), Pyrazinamid (PZA)<br />
und Ethambutol (EMB) oder Streptomycin (SM) über die Dauer von 2 Monaten, an<br />
die sich eine Stabilisierungsphase mit INH und RMP über einen Zeitraum von 4<br />
Monaten anschließt.<br />
Unter einer wirksamen tuberkulostatischen Therapie klingt die Ansteckungsfähigkeit<br />
nach 2-3 Wochen ab. Bei Vorliegen eines resistenten Stammes (Multiresistenz <strong>bei</strong><br />
fehlender Empfindlichkeit gegen INH und RMP) muss nach Austestung aller zur<br />
Verfügung stehender Medikamente nach dem individuellen Resistenzmuster<br />
behandelt werden.<br />
Atypische Mykobakteriosen<br />
Nicht-tuberkulöse, ubiquitär vorkommende Mykobakterien wie Mycobakterium<br />
fortuitum, Mycobacterium avium intracellulare oder Mycobacterium kansasii können<br />
<strong>bei</strong> Patienten mit HIV-assoziierter Immunschwäche schwere, disseminierte<br />
Infektionen, z. <strong>Teil</strong> mit einer Hautbeteiligung, hervorrufen. Diese Hautveränderungen<br />
können als kleine Papeln oder Pusteln, verruköse Läsionen oder auch<br />
einschmelzende Lymphadenitis oder Ulcera imponieren. Bei Auftreten derartiger<br />
Veränderungen <strong>bei</strong> AIDS-Patienten ist es deshalb wichtig, an eine mykobakterielle<br />
Ursache zu denken und entsprechende mikrobiologische Diagnostik (Ziehl-Neelsen-<br />
Färbung) aus Biopsiematerial o.ä. zu veranlassen.<br />
Daneben werden durch atypische Mykobakterien Inokulationsinfektionen der Haut,<br />
auch <strong>bei</strong> Immunkompetenten, hervorgerufen.<br />
Bedeutsam ist hier das durchaus häufiger vorkommende ►Schwimmbadgranulom<br />
(8). Erreger ist Mycobacterium marinum, welches in warmen Gewässern vorkommt.<br />
Etwa 3 Wochen nach einer oberflächlichen Verletzung entstehen lokal langsam<br />
wachsende, entzündliche Papeln mit verruköser Oberfläche. Häufig finden sich diese<br />
Veränderungen im Bereich der Finger oder Ellenbogen. Zur Diagnose führen die<br />
Anamnese (Verletzung in warmen Gewässern), der klinische Befund und die<br />
Histologie sowie Kultur. Therapeutisch empfiehlt sich die Exzision der Herde, ggf. ist<br />
eine systemische Behandlung mit Minocyclin oder antituberkulöse Therapie mit<br />
Rifampicin plus Ethambutol durchzuführen.<br />
Lepra<br />
Die Lepra wird durch Mycobacterium leprae (säurefeste Stäbchenbakterien)<br />
ausgelöst und manifestiert sich als chronisch granulomatöse Erkrankung der Haut,<br />
der Schleimhäute, peripherer Nerven und innerer Organe. Die Erkrankung ist<br />
weltweit, v.a. in Südostasien, Afrika, Lateinamerika aber auch in den europäischen<br />
Mittelmeerländern verbreitet. Die Übertragung erfolgt durch intensiven (d. h. langen<br />
und engen) Kontakt mit Patienten mit „offener Lepra“ (lepromatöse Lepra), der<br />
genaue Infektionsweg ist nicht bekannt.<br />
Klinisch finden sich <strong>bei</strong> der ►lepromatösen Lepra knotige Hautveränderungen an<br />
den Streckseiten der Arme und Beine, Stirn, Wange, Ohrmuschel. Durch<br />
13
Infiltrationen im Gesicht und Keratokonjunktivitis kommt es zum „Löwengesicht“,<br />
später tritt ein Schleimhautbefall mit chronischem Schupfen und Heiserkeit auf.<br />
Die ►tuberkuloide Lepra betrifft Haut und periphere Nerven. Auf der Haut zeigen<br />
sich Papeln oder Makulae, die nach Abheilung depigmentierte Herde hinterlassen,<br />
die gegen Berührung oder Hitze unempfindlich sind. Periphere Nerven sind später<br />
als verdickte Stränge tastbar, es treten Nervenschmerzen und an den Extremitäten<br />
trophische Ulcera und Verstümmelungen auf.<br />
Die Diagnosestellung erfolgt zunächst klinisch, wo<strong>bei</strong> ein großes Spektrum an<br />
Differenzialdiagnosen zu berücksichtigen ist. Erwogen werden sollte eine Lepra <strong>bei</strong><br />
Patienten mit einem langen Auslandsaufenthalt in entsprechenden Gebieten.<br />
Der mikroskopische Nachweis säurefester Bakterien erfolgt <strong>bei</strong> der lepromatösen<br />
Form in Hautläsionen oder im Nasenschleim (multibazilläre Lepra). Bei der<br />
tuberkuloiden Lepra ist M. leprae in Ausstrichpräparaten skarifizierter Haut nicht<br />
nachweisbar (paucibazilläre Lepra). Die histologische Untersuchung gestattet eine<br />
Klassifikation der Krankheit und eine Aussage zur Prognose.<br />
Die Behandlung erfolgt, nach Empfehlung der WHO, als kombinierte Therapie mit<br />
Dapson plus Rifampicin (paucibazilläre Lepra), zusätzlich mit Clofazimin <strong>bei</strong> der<br />
multibazillären Lepra (6).<br />
Hautmilzbrand<br />
Nachdem Milzbrand über viele Jahre fast ausschließlich eine Erkrankung in<br />
Entwicklungsgebieten war, ist das Interesse an dieser Erkrankung durch die<br />
Ereignisse der letzten Monate im Zusammenhang mit Bioterrorismus auch in den<br />
Industrienationen sprunghaft gestiegen.<br />
Erreger des Milzbrandes ist Bacillus anthracis, ein grampositives, aerobes,<br />
sporenbildendes Stäbchenbakterium. Die Sporen sind sehr widerstandsfähig und<br />
können über Jahrzehnte persistieren. ►Bacillus anthracis kommt ubiquitär vor.<br />
Anthrax ist primär eine Zoonose, betroffen sind pflanzenfressende Tiere, vor allem<br />
Ziegen, Schafe, Schweine und Rinder.<br />
Menschen sind nur sehr selten betroffen, ein gewisses Risiko besteht für Personen,<br />
die mit Tierhäuten, Fellen oder tierischen Knochen in Berührung kommen. Eine<br />
direkte Infektionsübertragung von Mensch zu Mensch findet nicht statt. Eine Infektion<br />
vieler Menschen kann nur stattfinden, wenn Milzbrandsporen in großer Menge als<br />
Aerosol verbreitet werden. Die für eine Infektion notwendige Erregermenge ist<br />
vergleichsweise hoch, die Infektionsdosis beträgt ca. 8.000-50.000 Keime.<br />
Die Übertragung von Milzbrand kann über die Haut, die Atemwege oder den<br />
Verdauungstrakt erfolgen. Die Inkubationszeit beträgt 2 –7 Tage, in seltenen Fällen<br />
bis zu 60 Tagen.<br />
Entsprechend der Übertragungswege kommt es zu drei verschiedenen klinischen<br />
Manifestationen.<br />
Mit Abstand am häufigsten ist der ►Hautmilzbrand nach direktem Kontakt mit<br />
erregerhaltigen tierischen Materialien über winzige Hautverletzungen. An der<br />
Eintrittsstelle entsteht zunächst eine Papel, die sich im Verlauf von wenigen Tagen<br />
zu einer Pustel mit später schwärzlichem Schorf und entzündlicher<br />
Umgebungsreaktion entwickelt (Pustula maligna). Die nicht schmerzhaften Läsionen<br />
haben einen Durchmesser von 1-3 cm, neben der Primärläsion können<br />
Tochtervesikel entstehen. In bis zu 80% der Fälle heilt die Effloreszenz innerhalb von<br />
2-3 Wochen unter Narbenbildung ab.<br />
14
Über eine Lymphangitis und hämatogene Streuung kann es zu einem schweren<br />
allgemeinen Krankheitsbild kommen, welches unbehandelt in 5-20% tödlich verläuft<br />
(7). Wesentlich verantwortlich hierfür ist ein Exotoxin.<br />
Der ►pulmonale Milzbrand verläuft zunächst unter dem Bild einer atypischen<br />
Pneumonie und geht dann innerhalb kurzer Zeit in ein septisch-toxisches<br />
Krankheitsbild über, welches fast immer letal endet. Radiologisch auffällig ist eine<br />
erhebliche Mediastinalverbreiterung.<br />
►Darmmilzbrand ist eine äußerst seltene Erkrankung, die mit starken abdominellen<br />
Schmerzen und blutigen Diarrhoen einhergeht und meistens rasch zum Tode führt.<br />
Die Therapie erfolgt antibiotisch mit Penicillin G, alternativ Doxycyclin oder<br />
Ciprofloxacin (3). Eine Impfung ist möglich, steht allerdings nur begrenzt zur<br />
Verfügung und ist aufwendig (mehrere Impfungen über mehrere Monate, häufige<br />
Boosterimpfungen)<br />
Dermatomykosen<br />
Dermatophyten besiedeln entweder die Hornschicht (Epidermomykosen) oder<br />
dringen in den Haarfollikel ein (Trichomykosen).<br />
►Epidermomykosen, die prinzipiell an allen Körperstellen auftreten können (Tinea<br />
corporis, Tinea manuum, Tinea inguinalis etc.), zeigen in der Regel konzentrische,<br />
rot schuppende Herde, von denen der Patient meist berichtet, dass sie eine<br />
zentrifugale Ausbreitung zeigen (13). Während der Randbereich aufgeworfen,<br />
schuppig und stark gerötet ist, kommt es mit zunehmendem Größerwerden des<br />
Herdes zentral zur Abblassung .<br />
Die oberflächliche ►Trichophytie zeigt lediglich eine geringe entzündliche Reaktion<br />
mit pityriasiformer Schuppung, dagegen findet sich <strong>bei</strong> der tiefen Trichphytie<br />
meistens eine erhebliche Entzündungsreaktion des perifollikulären Gewebes mit<br />
Bildung von Pusteln.<br />
Wenngleich das klinische Bild einer reifen, unbehandelten Läsion recht typisch ist,<br />
gibt es zahlreiche Hauterkrankungen mit ähnlichen Effloreszenzen, die<br />
differentialdiagnostisch abgegrenzt werden müssen. Insbesondere nummuläre und<br />
intertriginöse Ekzeme, Psoriasisläsionen und erythematöse, annuläre Dermatosen<br />
(z.B. chronisch diskoider Lupus erythematosus) zeigen ein ähnliches<br />
Effloreszenzbild. Anamnestische Angaben helfen sehr oft <strong>bei</strong> der Zuordnung. So<br />
kommt die Tinea corporis relativ häufig <strong>bei</strong> Landwirten mit Viehhaltung vor. Auch das<br />
Halten von Haustieren mit Fellerkrankungen geben wichtige Hinweise.<br />
Die häufigste Manifestation der Pilzerkrankung findet sich in den lateralen<br />
Zehenzwischenräumen und zeigt mazerierte, schuppige Läsionen, die vom Patienten<br />
oft nicht registriert werden, gelegentlich aber Eintrittpforten für Streptokokken und<br />
Staphylokokken sind, die ein Fußerysipel verursachen (s. o.).<br />
Die bisher erwähnten oberflächlichen Dermatomykosen können bis auf wenige<br />
Ausnahmen (ausgedehnte oder refraktäre Fälle, Nagelmykosen) lokal mit<br />
antimykotischen Cremes und Salben behandelt werden.<br />
Im Gegensatz dazu entziehen sich tiefe Trichomykosen einer Lokalbehandlung<br />
gänzlich und bedürfen einer systemischen Therapie, da durch den Follikelbefall<br />
auch tiefe Hautanteile infiziert werden und Lokaltherapeutika nicht so tief mit<br />
ausreichendem lokalen Wirkungsspiegel vordringen. Am häufigsten treten diese<br />
Trichomykosen im Bartbereich, gelegentlich auch am behaarten Kopf (Mikrosporie,<br />
Favus) auf. Typisch sind livid-rote furunkelartige Tumore mit einzelnen kleinen<br />
15
Pusteln und pyogener Superinfektion. In Extremfällen kann der ganze Bartbereich<br />
betroffen sein. Durch Epilieren einzelner Haare aus dem Herd kann oft bereits<br />
mikroskopisch ein Pilznachweis geführt werden, der jedoch immer durch eine<br />
Pilzkultur bestätigt und der Erreger klassifiziert werden sollte.<br />
Bei einer Trichomykose sollte eine konsequente systemische Antimykose<br />
(Itraconazol oder Terbinafin) meist über Monate, unter Kontrolle der Laborparameter,<br />
insbesondere Leberenzyme, erfolgen.<br />
Epizoonosen<br />
Da<strong>bei</strong> handelt es sich um ►Hauterkrankungen durch Ektoparasiten, wo<strong>bei</strong> in<br />
vielen Fällen der Mensch nur als Nebenwirt fungiert. Wenngleich in unseren<br />
Klimazonen Insektenstiche und Bisse eher harmlos verlaufen und eine geringe<br />
Komplikationsrate aufweisen, werden wir durch den Fernreisetourismus zunehmend<br />
mit blutsaugenden Parasiten konfrontiert, deren Stich bzw. Biss zusätzlich die<br />
Gefahr der Übertragung gefährlicher Infektionskrankheiten (Malaria, Schlafkrankheit,<br />
Leishmaniose) birgt. Deshalb sollte immer der Ort und Zeitpunkt eines<br />
Stichereignisses erfragt und gegebenenfalls eine Tropenerkrankung in das Spektrum<br />
der Differenzialdiagnosen eingeschlossen werden.<br />
Abgesehen von der Gefahr der Übertragung von Infektionen durch diese Vektoren,<br />
sollten Insektenstiche <strong>bei</strong> Juckreiz differenzialdiagnostisch nicht übersehen werden –<br />
die aufwendige und kostenintensive Abklärung anderer Dermatosen kann damit u. U.<br />
vermieden werden (z.B. bullöse Insektenstichreaktion vs. blasenbildende<br />
Autoimmunerkrankung). Prinzipiell bestehen sehr große interindividuelle<br />
Unterschiede <strong>bei</strong> der Reaktion auf Insektenstiche. Während einzelne Personen<br />
kaum Stichreaktionen aufweisen, kann <strong>bei</strong> anderen Menschen ein Stich zu<br />
ausgeprägter Lokalreaktion mit Schwellung und Rötung führen.<br />
Im folgenden sollen die in unseren Klimazonen am häufigsten auftretenden<br />
Epizoonosen kurz besprochen werden, wo<strong>bei</strong> auf eine zoologische Systematik<br />
verzichtet wird und nur die häufigsten Infestationen beschrieben werden.<br />
Pedikulose<br />
►Läuse (Kopf, Kleider und Filzläuse) saugen in mehrstündigem Abstand Blut. An<br />
der Einstichstelle kommt es zu stark juckenden, flachen Papeln. Intensives Kratzen,<br />
welches dazu dient, durch den Kratzschmerz den Juckreiz zu eliminieren, führt häufig<br />
zu Sekundärinfektion und Ekzematisation. Epidemisches Auftreten von Kopfläusen in<br />
Kindergärten und Schulen ist nicht selten und wird oft bereits von Eltern <strong>bei</strong><br />
Vorstellung ihres Kindes erwähnt. Die Verdachtsdiagnose kann schnell durch den<br />
Nachweis von ►Nissen (an Haaren und Kleidung klebenden Eiern), seltener durch<br />
den direkten Nachweis der Läuse bestätigt werden. Therapeutisch müssen sowohl<br />
die Laus wie auch die Eier abgetötet bzw. entfernt werden. Neben dem<br />
mechanischen Entfernen (Waschen, Lauskamm) kommen verschiedene lokal<br />
applizierbare Mittel (Permethrin, Goldgeist, Hexachlorcyclohexan) zum Einsatz.<br />
16
Pulikose<br />
Durch ►Flohstiche, meist im Bereich von Stellen, an denen die Kleider dem Körper<br />
anliegen, kommt es zu stark juckenden, papulösen, teils urtikariellen Läsionen.<br />
Typisch sind meist gruppierte, in Dreierkombination angeordnete und oft durch<br />
Kratzen zentral exkoriierte Papeln im Gürtelbereich. Neben der direkten,<br />
antipuriginösen Therapie steht die Entwesung der Kleidung und Wohnung im<br />
Vordergrund. Meist reicht es aus, die komplette getragene Kleidung zu waschen,<br />
wenn Flohstiche außerhalb der eigenen häuslichen Umgebung aquiriert wurden.<br />
Mückenstiche (Culicose)<br />
Neben den meist sehr juckenden urtikariellen Papeln durch Mückenstiche ist<br />
insbesondere die lokale Infektion, die in ein Erysipel (siehe Streptokokken und<br />
Staphylokokkeninfektionen) übergehen und persistierende Infiltrate<br />
(Pseudolymphome) bilden kann, eine unangenehme Komplikation. Eine<br />
Maximalvariante des Mückenstichs ist die bullöse Reaktion mit meist praller Blase<br />
auf erythematösem Grund (Culicosis bullosa). Langfristig können durch chronische<br />
Irritation (Kratzen) an der ehemaligen Stichstelle ►Histiozytome entstehen, die oft<br />
an papulöse Pigmentnaevi errinnern und von Patienten immer wieder mechanisch<br />
bear<strong>bei</strong>tet werden. Die beste Therapie ist wohl das Meiden von Insektenstichen<br />
durch Anwendung von Repellents, Tragen langer, luftiger Kleidung, Moskitonetze<br />
über dem Bett, um insbesondere Kinder vor den nachtaktiven Insekten zu schützen.<br />
Juckende Stiche können durch Externa mit Steroid und antimikrobiellem Zusatz<br />
symptomatisch bis zum Sistieren des Juckreizes behandelt werden.<br />
Skabies<br />
Skabies (Krätze) ist eine relativ häufige, gelegentlich epidemisch auftretende höchst<br />
pruriginöse Hauterkrankung, die durch Krätzmilben, die ausschließlich die<br />
Hornschicht besiedeln, verursacht wird.<br />
Typisch sind die ekzematösen Hautveränderungen an den ►Prädilektionsstellen<br />
wie Finger-Zwischenräumen, Genitalbereich, Brustbereich und Axillen. Da<strong>bei</strong> handelt<br />
sich meist um Regionen mit dünner Haut und hoher Temperatur. Sofern keine<br />
eindeutigen Milbengänge und an deren Ende punktfömige Parasiten erkennbar sind,<br />
ist das Freibleiben von Handinnenflächen und Fußsohlen (cave: nicht <strong>bei</strong><br />
Säuglingen) sowie des Kopfes eine wesentliche diagnostische Hilfe.<br />
Differentialdiagnostisch können aber allergische Hand-Ekzeme mit vorwiegendem<br />
Befall der Fingerzwischenpartien und Finger-/Handrücken vor abschließender<br />
allergologischer Testung und Berufsanamnese oft schwer abgegrenzt werden. Auch<br />
atopische Ekzeme müssen gelegentlich in die Differentialdiagnose einbezogen<br />
werden. Wenn eine umgehende diagnotische Zuordnung nicht möglich ist, wird eine<br />
Skabies-verdächtige Hautmanifestation ex juvantibus primär als Skabies behandelt.<br />
Therapieziel ist die Elimination der Milben (meist nur 10-20 Milben pro Wirt) und das<br />
Vermeiden einer Reinfektion. Mittel der Wahl unter den heute angebotenen Externa<br />
17
ist Permethrin. Bei epidemieartigem Ausbruch in Pflegeheimen wird aus<br />
organisatorischen Gründen oft systemisch mit Ivermectin (Einmaldosis) erfolgreich<br />
behandelt. Während der Lokaltherapie sollte der Bettbereich durch mehrtägiges<br />
Lüften und Nichtbenützen saniert werden, da in dieser Periode nicht auf dem<br />
Menschen lebende Parasiten absterben. Neben der Therapie von Kontaktpersonen<br />
ist auch eine konsequente antiekzematöse Nachbehandlung empfehlenswert, da<br />
gerade postskabiöse Papeln stark juckende Beschwerden verursachen und oft durch<br />
Kratzen reaktiviert werden.<br />
Erntekrätze (Thrombidiose)<br />
Der Stich der Larven der Trombidien (Laufmilben), die sich im Herbst oft in großer<br />
Dichte im Gebüsch und auf Gräsern aufhalten, führt zu meist zahlreichen<br />
Hauterscheinungen mit Quaddeln, Seropapeln und oft begleitender Hämorrhagie.<br />
Das anfallsartige Auftreten, die Jahreszeit und die ►stropholusartige<br />
Hautveränderung sind meist diagnoseweisend. Aufgrund der in der Regel<br />
einmaligen Attacke kommt es zu einem synchronen Abheilen der Läsionen binnen 1-<br />
2 Wochen, weshalb eine symptomatische antipruriginöse Lokaltherapie in den<br />
meisten Fällen ausreichend ist.<br />
Danksagung:<br />
Herrn Prof. Dr. Klaus Fleischer, Chefarzt der Tropenmedizinischen Abteilung der<br />
Missions-ärztlichen Klinik Würzburg, danken wir herzlich für die Überlassung der<br />
Abbildung 9.<br />
Literatur<br />
1. Artz AL, Szabo S, Zabel LT, Hoffmeister HM (2001) Aortic valve endocarditis with<br />
paravalvular abscesses caused by Erysipelothrix rhusiopathiae. Eur J Clin Microbiol<br />
Infect Dis 20 : 587-588<br />
2. Burgdorfer W, Barbour AG, Hayes SF, Benach JL, Grunwaldt E, Davis JP (1982)<br />
Lyme disease – a tick-borne spirochetosis? Science 216: 1317-1319<br />
3. Doganay M, Aydin N (1991) Antimicrobial susceptibility of Bacillus anthracis.<br />
Scand J Infect Dis 23:333-335<br />
4. Ehlert O. (1992) Operationsindikationen <strong>bei</strong> bakterieller Endokarditis. Dtsch Med<br />
Wschr 117: 1647-1649<br />
5. Geerdes- Fenge HF, Lode H, Ziegler D, Hund M, Wagner F, Fangmann W, Loehr<br />
A (1994) Erregerspektrum der Sepsis. Chemotherapie J 3: 131-143<br />
6. Grosset JH, Cole ST (2001) Genomics and the chemotherapy of leprosy. Lepr Rev<br />
72:429-440<br />
7. LaForce FM (1994) Anthrax. Clin Infect Dis 19: 1009-1014<br />
18
8. Leuenberger R, Bodmer T (2000) Clinical presentation and therapy of<br />
Mycobacterium marinum infection as seen in 12 cases. Dtsch Med Wschr 125:7-10<br />
9. Manders SM (1998) Toxin-mediated streptococcal and staphylococcal disease. J<br />
Am Acad Dermatol 39: 383-398<br />
10. Maurin M, Birtles R, Raoult D (1997) Current knowledge of Bartonewlla species.<br />
Eur J Clin Microbiol Infect Dis 16: 487-506<br />
11. Musher DM, Baughn RE (2000) Syphilis. In: Gorbach SL, Bartlett JG, Blacklow<br />
NR (ed.): Infectious Diseases, 2. Auflage: 980-986, W.B. Saunders Company,<br />
Philadelphia<br />
12. Reingold A.L., N. T. Hargrett, K. N. Shands et al.(1982) Toxic shock syndrome<br />
surveillance in the United States, 1980 to 1981. Ann. Int. Med. 96/2, 875-880<br />
13. Rinaldi MG (2000) Dermatophytosis: epidemiological and microbiological update.<br />
J Am Acad Dermatol 43: 120-124<br />
14. Scheld WM, Sande MA (1995) Endocarditis and intravascular infections. In:<br />
Mandell GL, Bennet JE, Dolin R (ed.): Principles and practice of infectious diseases,<br />
4. Auflage: 740, Churcill Livingston, New York<br />
15. Todd J, Fishaut M, Kapral F, Welch T (1978) Toxic-shock syndrome associated<br />
with phage-group-I staphylococci. Lancet <strong>II</strong>: 1116-1118<br />
Priv. Doz. Dr. Hartwig <strong>Klinker</strong><br />
Schwerpunkt Hepatologie/Infektiologie<br />
Medizinische Poliklinik, Standort Luitpoldkrankenhaus<br />
Josef-Schneider-Str. 2<br />
D-97080 Wuerzburg<br />
Tel.: 0931/201-36179<br />
Fax: 0931/201-36485<br />
e-mail: h.klinker@medizin.uni-wuerzburg.de<br />
www.medpoli.uni-wuerzburg.de/hepinf<br />
19