Falk Gastro-Kolleg Darm - Dr. Falk Pharma GmbH
Falk Gastro-Kolleg Darm - Dr. Falk Pharma GmbH
Falk Gastro-Kolleg Darm - Dr. Falk Pharma GmbH
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
<strong>Falk</strong><br />
<strong>Gastro</strong>-<strong>Kolleg</strong><br />
<strong>Darm</strong><br />
Enddarmerkrankungen<br />
Zusammenfassung<br />
Für den Patienten ist die Proktologie ein Thema, das er ungern seinem Arzt gegenüber<br />
verbalisiert. Für den Arzt ist es ein Thema, das er gerne hintenanstellt. Selbst an großen<br />
renommierten Kliniken führt die Proktologie häufig nur ein Schattendasein und wird im<br />
Rahmen der Ausbildung (<strong>Gastro</strong>enterologie, Allgemeinchirurgie, Allgemeinmedizin,<br />
Dermatologie) nur wenig vermittelt. Dadurch kann vielen Patienten von ihren Ärzten nur<br />
geringe Hilfestellung gegeben werden. Dieser Beitrag widmet sich der Analfissur, dem<br />
Hämorrhoidalleiden, der Analfistel und der Stuhlinkontinenz. Themen, die sowohl für den<br />
klinisch tätigen als auch für den Arzt in der Praxis eine hohe Relevanz besitzen. Für alle<br />
genannten Bereiche haben sich während der letzten 10 Jahre neue konservative und<br />
operative Therapiemöglichkeiten etabliert.<br />
Selbst ein so banales Volksleiden wie das Hämorrhoidalleiden wird differenziert mit<br />
verschiedenen schonenden Methoden therapiert. Die Analfissur ist nicht nur chirurgisch<br />
behandelbar. Neue konservative Methoden wie die Nitroglycerinsalbe und das Botulinumtoxin<br />
haben das Therapiespektrum erweitert.<br />
PD <strong>Dr</strong>. A.J. Kroesen<br />
Abteilung für Allgemein- und<br />
Viszeralchirurgie<br />
Krankenhaus Porz am Rhein<br />
Urbacher Weg 19<br />
51149 Köln<br />
Schlüsselwörter<br />
Analfissur | Inkontinenz | Hämorrhoiden | Abszess<br />
Fragebeantwortung unter<br />
www.falkfoundation.de<br />
<strong>Falk</strong> <strong>Gastro</strong>-<strong>Kolleg</strong><br />
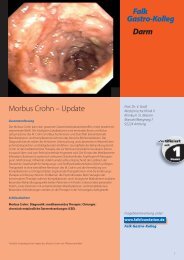
Titelbild: Endosonografie – Analkanal; transsphinktäre Analfistel 7°° SSC
Enddarmerkrankungen<br />
Einleitung<br />
Enddarmerkrankungen gehören zum viszeralmedizinischen Alltag. Dennoch werden<br />
sie in der klinischen Ausbildung, vor allem an Universitätskliniken häufig stiefmütterlich<br />
behandelt. Daher ist eine detaillierte Kenntnis unabdingbar und sollte zum Spektrum<br />
der Viszeralchirurgie und <strong>Gastro</strong>enterologie gehören.<br />
Analfissur<br />
Definition<br />
Man unterscheidet zwischen der primären und sekundären Analfissur. Die primäre<br />
Analfissur differenziert zwischen der akuten – auch rezidivierenden – und der chronischen<br />
Fissur.<br />
Die akute Analfissur ist ein schmerzhafter, frischer, wetzsteinförmiger Defekt mit<br />
glatten Wundrändern im Analkanal. Die Lokalisation befindet sich zwischen Linea<br />
dentata und Analrand.<br />
In ca. 90–99% der Fälle findet sie sich im Bereich der hinteren Kommissur; zweithäufigste<br />
Lokalisation ist die vordere Kommissur mit 1% für Männer und 10% für<br />
Frauen.<br />
Die chronische Analfissur imponiert als ein längliches, schmierig belegtes Ulkus, auf<br />
dessen Grund häufig die quer verlaufenden Fasern des M. sphincter ani internus sichtbar<br />
sind. Im Verlauf können sich sekundäre Veränderungen entwickeln: hypertrophe<br />
Analpapille (histol. Fibrom) am proximalen Fissurrand in Höhe der Linea dentata, Vorpostenfalte<br />
(sekundäre Mariske, Wachposten) am distalen Fissurende, narbig aufgeworfene<br />
Ränder (kallös, unterminiert), freiliegende und evtl. fibrosierte Internusfasern.<br />
Die Definition der chronischen Analfissur ist nicht einheitlich. Einige Autoren definieren<br />
sie nach dem zeitlichen Bestehen (länger als 6, 8 oder 12 Wochen), andere nach<br />
morphologischen Kriterien.<br />
P Akute Analfissur: schmerzhafter<br />
frischer Defekt mit glatten<br />
Wundrändern im Analkanal<br />
P Chronische Analfissur: längliches,<br />
schmierig belegtes Ulkus<br />
Epidemiologie<br />
Die Analfissur kommt bei beiden Geschlechtern gleichmäßig verteilt und in jedem<br />
Lebensalter vor, mit einem Häufigkeitsgipfel zwischen dem 30. und 40. Lebensjahr.<br />
Genaue Zahlen zur Inzidenz liegen nicht vor.<br />
Ätiopathogenese<br />
Zur Entstehungsursache der Analfissur bestehen 5 gängige Theorien:<br />
1. Mechanische Faktoren<br />
Die übermäßige Dehnung des Analkanals durch die Passage harter Faeces scheint<br />
eine häufige Ursache zu sein. Begünstigend kommt eine verminderte Elastizität des<br />
Analkanals oder eine vermehrte Vulnerabilität des Anoderms hinzu.<br />
P Mechanische, infektiöse, vaskuläre<br />
und muskuläre Faktoren und<br />
der M. Crohn können zur Genese<br />
der Analfissur beitragen<br />
2. Infektiöse Faktoren<br />
Eine Kryptitis mit submuköser Fistel zum Analkanal kann ein Fissur-Ulkus zur Folge<br />
haben. Die überwiegend dorsale Lokalisation der Krypten erklärt die hintere Kommissur<br />
als Prädilektionsstelle.<br />
3. Vaskuläre Faktoren<br />
Post-mortem-Angiografien haben gezeigt, dass im posterioren Analkanal bei einem<br />
Teil der Bevölkerung eine relative Ischämie besteht. Dieser Aspekt erklärt zusätzlich<br />
die hintere Kommissur als Prädilektionsstelle der Analfissur.
4. Neuromuskuläre Faktoren<br />
Ein primärer Sphinkterhypertonus kann zu einer funktionellen Analstenose mit<br />
mangelnder/reduzierter Elastizität des Afters und den oben beschriebenen Folgen<br />
führen. Allerdings könnte der erhöhte Analsphinktertonus eine Folge der vermehrten<br />
Schmerzhaftigkeit im Analkanal sein.<br />
5. Morbus Crohn<br />
Der anorektale M. Crohn kann ebenfalls mit einer Analfissur einhergehen. Allerdings<br />
ist hier die Ätiopathogenese vollkommen losgelöst von der klassischen Analfissur zu<br />
sehen, und die M. Crohn-Fissur darf unter keinen Umständen nach den gleichen<br />
Therapieprinzipien wie die idiopathische Analfissur behandelt werden, da z. B. aus<br />
einer Fissurektomie leicht ein nicht mehr abheilendes Ulkus entstehen kann. (Abb. 1)<br />
Abb. 1<br />
Ausgeprägte Analfissuren<br />
beim Morbus Crohn –<br />
Cave: keine chirurgische<br />
Intervention!<br />
Klassische Symptomatik<br />
Die Symptomatik der Fissur ist im Wesentlichen durch einen defäkationsabhängigen<br />
Schmerz oder eine Blutung gekennzeichnet. Der Schmerz kann stechend, brennend,<br />
dumpf oder drückend sein und sowohl während als auch nach der Defäkation auftreten<br />
und in die Umgebung ausstrahlen. Zusätzliche Symptome können sein:<br />
Pruritus und Nässen.<br />
Als Komplikationen der Erkrankung kann eine Kryptitis mit Analabszess oder Fistelbildung<br />
entstehen.<br />
Diagnostik<br />
Die Analfissur kann nach Spreizung der Nates, evtl. bei gleichzeitigem Pressen, mittels<br />
Inspektion und Palpation diagnostiziert werden. Spekulumeinstellung und Sondierung<br />
mit der Hakensonde sind zum Ausschluss einer Fistel hilfreich, gerade aber bei<br />
der frischen akuten Analfissur dem Patienten nicht zumutbar. Im Zweifel, vor allem<br />
zum Ausschluss eines Abszesses sollte eine Narkoseuntersuchung vorgenommen<br />
werden. Differenzialdiagnostisch sollten neben den sekundären Analfissuren die Kryptitis,<br />
der Analabszess und die Fistel ausgeschlossen werden.<br />
Therapie<br />
Die Behandlung der akuten Analfissur ist zunächst konservativ. Als allgemeine Basistherapie<br />
erfolgt eine Stuhlregulierung mittels Ballaststoffen oder Lactulose zur<br />
Erreichung eines geformten Stuhls und somit einer physiologischen Dehnung des<br />
Analkanals.<br />
P Eine akute Analfissur wird zunächst<br />
konservativ behandelt, vor allem beim<br />
M. Crohn: Ballaststoffe, topische Nitrate,<br />
eventuell Botulinumtoxin
Die topische Applikation von Nitraten oder Kalziumantagonisten kann den reaktiven<br />
Sphinkterhypertonus lösen und die Heilung durch eine Steigerung der Durchblutung<br />
fördern. Der unkritische Einsatz von Laxanzien ist nicht sinnvoll. Nitrate (0,25%ige<br />
ISDN-Salbe) haben hier die besten Therapieerfolge. Alternativ können auch Kalziumantagonisten<br />
oder Botulinumtoxin eingesetzt werden.<br />
Die chronische Analfissur stellt hingegen eine größere therapeutische Herausforderung<br />
dar. Auch hier steht zunächst eine den Analsphinktertonus senkende Medikation<br />
im Vordergrund: topisches Nitroglycerin (Glyceroltrinitrat), Isosorbiddinitrat, Nifedipin,<br />
Diltiazem und zur lokalen Injektion Botulinumtoxin.<br />
Da chronische Analfissuren in der Regel eine schlechtere Abheilungstendenz als akute<br />
Fissuren haben, sollte nur ein Therapiezyklus von jeweils 2 Wochen erfolgen und bei<br />
Versagen gleich ein operatives Verfahren zum Einsatz kommen (Abb. 2).<br />
P Chronische Analfissur: Senkung des<br />
Analsphinktertonus, z. B. durch<br />
topisches Nitroglycerin, Botulinumtoxin<br />
Akute/Chronische Analfissur<br />
Abb. 2<br />
Nitrate/Kalziumantagonisten<br />
Akute Fissur<br />
Chronische Fissur<br />
Botulinumtoxin<br />
Fissurektomie<br />
Algorithmus Analfissur<br />
Operative Therapie<br />
Die heutzutage gebräuchlichen Therapien sind:<br />
1. Die Fissurektomie nach Gabriel<br />
Mit dieser Technik wird das vernarbte Fissurgewebe flach exzidiert. Es werden nur die<br />
Fasern des M. sphincter ani internus entfernt, die fibrosiert sind. Auf eine Sphinkterotomie<br />
wird verzichtet. Ein wesentlicher Bestandteil der operativen Therapie ist die Entfernung<br />
der hypertrophen Analpapille. Marisken (Vorpostenfalten) werden abgetragen,<br />
da diese sich in den Wundgrund hineinlegen und die Abheilung behindern<br />
können. Beteiligte Krypten und Fisteln werden im Fissurgrund gespalten.<br />
Die Rezidivquote bei dieser Technik ist niedrig. Sie beträgt ca. 2–3%.<br />
P Mehrere operative Verfahren zur<br />
Therapie der Analfissur sind etabliert<br />
2. Die laterale offene (Parks) und die laterale geschlossene (Notaras) subkutane<br />
Sphinkterotomie<br />
Beide Verfahren sollen durch die Sphinkteromyotomie eine Senkung des Analsphinkterdrucks<br />
bewirken.<br />
Beide Techniken werden im angloamerikanischen Raum breit angewandt. Die offene<br />
und geschlossene Sphinkterotomie sind gleich effektiv (Nelson). Hasse et al. ermittelten<br />
in einem Kollektiv von 209 Patienten, die im Zeitraum von 1986–1997 sphinkterotomiert<br />
(nach Parks) und nach 67–183 Monaten nachuntersucht worden waren,<br />
eine Heilungsrate von 94,7% und eine Inkontinenzquote von 21% (Stadium II/III nach<br />
Parks). Daher wird die laterale Sphinkterotomie als operative Therapie der Analfissur in<br />
Deutschland sehr kritisch bewertet.<br />
3. Posteriore Sphinkteromyotomie nach Eisenhammer<br />
Bei dieser Technik erfolgt nach Exzision der Fissur eine komplette Sphinkterotomie im<br />
Wundgrund bis zur Linea dentata. Wegen der daraus resultierenden Schwächung des<br />
M. sphincter ani internus und wegen der Schlüssellochdeformität ist diese Operation<br />
nicht zu empfehlen und heutzutage obsolet.
4. Analdilatation:<br />
Dieses Verfahren gilt heute als obsolet, da die Dilatation nicht dosierbar ist. Folge ist<br />
eine hohe Inkontinenzrate aufgrund irreparabler Sphinkterzerreißungen.<br />
Hämorrhoiden<br />
Definition<br />
Der Plexus haemorrhoidalis ist ein zirkulär in der Submukosa des distalen Rektums bis<br />
unmittelbar oberhalb der Linea dentata breitbasig aufsitzendes, feingeflechtiges<br />
Gefäßpolster. Er ist ein wichtiger Bestandteil des analen Kontinenzorgans und für die<br />
Feinabdichtung des Verdauungstrakts verantwortlich. Bei einer Vergrößerung spricht<br />
man von Hämorrhoiden. Im Fall von Beschwerden, bezeichnet man dies als Hämorrhoidalleiden.<br />
Klassifikation<br />
Die Hämorrhoidenvergrößerung wird entsprechend ihrer Größe und des Prolapsgrads<br />
vor den Analkanal eingeteilt. Am häufigsten wird die Einteilung nach Goligher in<br />
4 Grade verwendet:<br />
P Hämorrhoiden werden nach<br />
4 Graden eingeteilt<br />
I° nur proktoskopisch sichtbar vergrößerter Plexus haemorrhoidalis superior<br />
II° Prolaps bei der Defäkation – retrahiert sich spontan<br />
III° Prolaps bei der Defäkation – retrahiert sich nicht spontan, nur manuell reponibel<br />
IV° Prolaps permanent fixiert – irreponibel<br />
Epidemiologie<br />
Zuverlässige epidemiologische Studien zur Prävalenz der Hämorrhoiden liegen nicht<br />
vor.<br />
Ätiopathogenese<br />
Die Ätiologie ist im Wesentlichen genauso hypothetisch wie bei der Analfissur. Begünstigende<br />
Faktoren sind: falsches Ernährungs- und Defäkationsverhalten, anorektale<br />
Funktionsstörungen, familiäre Disposition und intraabdominelle <strong>Dr</strong>ucksteigerung<br />
unterschiedlicher Genese.<br />
Symptome<br />
Das führende Symptom ist die transanale schmerzlose Blutung. Sie kann einmalig,<br />
rezidivierend oder kontinuierlich über einen längeren Zeitraum auftreten. Durch<br />
Störung der Feinkontinenz kann es zu einer schleimigen und fäkulenten Sekretion<br />
kommen, was zu Irritationen der perianalen Haut mit Pruritus, Brennen und Nässen<br />
führt. Symptome des fortgeschrittenen Hämorrhoidalleidens sind ein <strong>Dr</strong>uck- oder<br />
Fremdkörpergefühl und u. U. Schmerzen infolge Inkarzeration und/oder Thrombosierung<br />
des Prolaps. Die Größe der Hämorrhoiden korreliert nicht mit den Beschwerden.<br />
Diagnostik – Sind alle perianalen Knoten Hämorrhoiden?<br />
Das Laienverständnis und auch viele Ärzte machen aus einem breiten Bild von perianalen<br />
Veränderungen immer Hämorrhoiden. Neben der Anamnese sind immer<br />
Inspektion, Palpation, Proktoskopie und Rektoskopie erforderlich. Als sehr wichtiger<br />
Aspekt ist anzumerken, dass Hämorrhoiden in der Regel nicht tastbar sind. Differenzialdiagnostisch<br />
infrage kommen: Marisken, Analthrombosen, Anal- bzw. Anodermpro<br />
P Nicht alle perianalen Knoten sind<br />
Hämorrhoiden.<br />
Hämorrhoiden sind in der Regel nicht<br />
tastbar.
laps, Analfissur, Analfibrome, Anal- und Rektumkarzinom, Rektumpolypen, rektale<br />
Varizen, kavernöse Hämangiome und Angiodysplasien. Bei jeder peranalen Blutung<br />
ist auch bei diagnostiziertem Hämorrhoidalleiden immer eine komplette Koloskopie<br />
zum Ausschluss eines Rektumkarzinoms zwingend notwendig.<br />
Therapie<br />
Nur symptomatische Hämorrhoiden bedürfen einer Therapie. Der alleinige Nachweis<br />
eines vergrößerten Hämorrhoidalplexus ist keine Therapieindikation!<br />
Konservative Therapie<br />
Basistherapie ist die Optimierung der Ernährungsgewohnheiten und des Defäkationsverhaltens.<br />
In einer Metaanalyse (Alonso-Coello et al.) von 7 randomisierten kontrollierten<br />
Studien konnte gezeigt werden, dass eine ballaststoffreiche Ernährung bei der<br />
Behandlung symptomatischer Hämorrhoiden eine positive Wirkung hat.<br />
Für die medikamentöse Therapie stehen die Hämorrhoidenmittel zur Verfügung. Als<br />
Lokaltherapeutika kommen eine Vielzahl von Salben, Cremes und Suppositorien zur<br />
Anwendung. Wirkstoffe, die von der WHO als „essential drugs“ zur Therapie des Hämorrhoidalleidens<br />
bezeichnet werden, sind entweder Lokalanästhetika (z. B. Lidocain),<br />
Adstringentia (z. B. Policresulen) oder Antiphlogistika (z. B. Kortikosteroide). Die medikamentöse<br />
Therapie ist keine kausale, sondern lediglich eine symptomatische bzw.<br />
adjuvante Therapie zur Linderung akuter Beschwerden. Dabei haben sich auch Mesalazin-Suppositorien<br />
als wirksam erwiesen.<br />
P Eine ballaststoffreiche Ernährung,<br />
Lokalanästhetika, Adstringenzien,<br />
Antiphlogistika (Kortikosteroide,<br />
Mesalazin) gehören zur konservativen<br />
Therapie der Hämorrhoiden<br />
Eingeschränkt invasive Verfahren<br />
Sklerosierung<br />
Die intrahämorrhoidale Sklerosierung (Injektions- oder Verödungstherapie), 1936 von<br />
Blond und Hoff erstbeschrieben, wird vor allem beim Hämorrhoidalleiden I. und<br />
II. Grades eingesetzt. Die Komplikationsrate ist gering (< 1%), die Rezidivquote nach<br />
3 Jahren mit 68% jedoch hoch. Als Mittel der Wahl gelten Polidocanol-Lösungen<br />
(= Aethoxysklerol® 3%- und 4%ig).<br />
Die Sklerosierungsverfahren sollten jedoch maximal bis zu einem zweitgradigen<br />
Hämorrhoidalleiden angewandt werden. Am besten ist dieses Verfahren für symptomatische<br />
erstgradige Hämorrhoiden geeignet, die sich nicht mit einer Gummibandligatur<br />
versorgen lassen.<br />
P Sklerosierung, Gummibandligatur<br />
und Doppler-gesteuerte Hämorrhoidalarterienligatur<br />
sind eingeschränkt<br />
invasive Verfahren<br />
Gummibandligatur<br />
Die Gummibandligatur (nach Barron, 1963) eignet sich zur Behandlung des Hämorrhoidalleidens<br />
II. und III. Grades. In einer systematischen Review wurde die Ligatur mit<br />
der konventionellen Hämorrhoidektomie verglichen (Shammugam et al.). Die Autoren<br />
raten bei einem Hämorrhoidalleiden II. Grades wegen der geringen Nebenwirkungen<br />
und Komplikationen zur Ligatur.<br />
Doppler-gesteuerte Hämorrhoidalarterienligatur<br />
Die Doppler-gesteuerte Hämorrhoidalarterienligatur unterbindet proximal des Hämorrhoidalplexus<br />
die zuführenden Äste der Aa. rectalis superior. Nach ersten Studien<br />
liegt die Rezidivrate um 5% nach maximal 5 Jahren. Die Anschaffung des Geräts ist<br />
jedoch sehr teuer, welches den Wert des Verfahrens, vor allem in Anbetracht dessen,<br />
dass das Hauptkonkurrenzverfahren die wesentlich billigere Gummibandligatur darstellt,<br />
mindert.
Operative Therapie<br />
Die operative Therapie ist bei konservativ nicht erfolgreich zu behandelnden bzw.<br />
persistierenden Beschwerden indiziert. Das Ziel der operativen Behandung ist die<br />
Wiederherstellung normaler anatomischer Verhältnisse und keinesfalls die komplette<br />
Entfernung des vergrößerten Hämorrhoidalplexus.<br />
Kontraindikationen: Als Kontraindikationen der Hämorrhoidektomie gelten entzündliche<br />
Analerkrankungen wie Abszess, Fistel oder Gangrän. Hier ist vorrangig die Behandlung<br />
des entzündlichen Geschehens erforderlich; das Hämorrhoidalleiden wird<br />
zu einem späteren Zeitpunkt saniert. Akute Komplikationen des Hämorrhoidalleidens<br />
wie Thrombose, Inkarzeration und durch sie bedingter irreponibler Prolaps sollten primär<br />
analgetisch und antiphlogistisch therapiert werden. Je nach Verlauf kann eine<br />
spätere Operation erforderlich werden.<br />
Insbesondere ein Hämorrhoidalleiden während einer Schwangerschaft sollte nur<br />
konservativ durch lokal abschwellende Maßnahmen behandelt werden, da sich das<br />
Hämorrhoidalleiden nach der Entbindung in der Regel sehr gut zurückbildet.<br />
Operationsverfahren<br />
Klassische Hämorrhoidektomie<br />
Bei den klassischen Hämorrhoidektomieverfahren (Milligan-Morgan, Parks, Fansler-<br />
Arnold, Ferguson) besteht das Prinzip darin, je nach Ausprägung des Hämorrhoidalleidens<br />
den Hämorrhoidenplexus zu resezieren bzw. zu verkleinern unter Mitnahme<br />
des zuführenden Gefäßes. Je nach Technik wird das Anoderm geschont/belassen. Für<br />
alle Techniken gilt, dass die Rezidivraten unter 3% liegen. Der Nachteil dieser Verfahren<br />
ist eine erhöhte postoperative Schmerzhaftigkeit und die etwas längere Abheilungsdauer.<br />
P Hämorrhoidektomie bei<br />
Hämorrhoiden Grad III und IV<br />
Stapler-OP nach Longo<br />
Im Vergleich zur konventionellen Hämorrhoidektomie hat die Methode laut 6 systematischen<br />
Reviews folgende Vorteile: kürzere OP-Dauer, kürzerer Krankenhausaufenthalt,<br />
kürzere Rekonvaleszenz und Arbeitsunfähigkeit, geringere postoperative Schmerzen<br />
und höhere Patientenzufriedenheit. Hinsichtlich der Komplikationen gab es keine<br />
signifikanten Unterschiede; jedoch waren die Spätergebnisse nach konventioneller<br />
Hämorrhoidektomie signifikant besser in Bezug auf einen Rezidivprolaps, jedoch nicht<br />
signifikant erhöht bei der Reoperationsrate (Abb. 3).<br />
Hämorrhoiden I–III° ⇒ Gummibandligatur<br />
Abb. 3<br />
Hämorrhoiden III/IV° ⇒ Hämorrhoidektomie<br />
+ ausgeprägter Mukosaprolaps ⇒ ggf. Staplerhämorrhoidektomie<br />
Algorithmus Hämorrhoidalleiden<br />
Perianalvenenthrombose<br />
Definition<br />
Bei der Perianalvenenthrombose handelt es sich um ein akutes, spontan auftretendes<br />
Blutgerinnsel in den subkutan oder subanodermal verlaufenden Venen der äußeren<br />
Analregion.
Ätiologie<br />
Die genaue Ursache ist auch hier nicht geklärt. Harter, aber auch durchfallartiger Stuhl,<br />
Sitzen auf kalten Unterlagen, anstrengende körperliche Tätigkeiten, Rad fahren, Bodybuilding,<br />
Joggen, hormonelle Einflüsse usw. werden als Ursachen diskutiert.<br />
Symptomatik<br />
Die Patienten klagen über schmerzhafte, blau-livide, teils blutende bis pflaumengroße<br />
Knoten am Analrand.<br />
Die Diagnose wir durch die klinische Inspektion gestellt. Es ist darauf zu achten, dass<br />
Perianalvenenthrombosen an der Anokutanlinie liegen und sich durch diese topografische<br />
Gegebenheit von der Hämorrhoidalthrombose unterscheiden.<br />
P Akute Perianalvenenthrombose:<br />
Eröffnung in Lokalanästhesie.<br />
Ältere, wenig symptomatische Knoten<br />
können konservativ behandelt werden.<br />
Therapie<br />
Bei akuten Knoten wird die Thrombose durch eine breite Eröffnung der darüberliegenden<br />
Haut in Lokalanästhesie entfernt. Danach folgt eine sekundäre Wundheilung<br />
mit Betaisodona-Sitzbädern. Bei älteren, wenig symptomatischen Knoten erfolgt eine<br />
konservative Therapie mit antiphlogistischen Salben (Voltaren-Gel und Sitzbädern mit<br />
Betaisodona). Hierunter kommt es zur Resorption des Knotens und zur Beseitigung<br />
der Beschwerden innerhalb von 2–3 Wochen.<br />
Analfisteln/Perianalabszess<br />
Definition<br />
Analfisteln sind Gänge, die von den kryptoglandulären <strong>Dr</strong>üsen im Intersphinktärraum<br />
ausgehen und blind enden oder sich entsprechend der unten angegebenen Klassifikation<br />
einen Weg nach außen und in den Analkanal bahnen.<br />
Klassifikation<br />
1. Intersphinktäre Analfisteln (die Gänge verlaufen zwischen dem inneren und äußeren<br />
Schließmuskel),<br />
2. transsphinktäre Analfisteln (die Gänge durchqueren beide Schließmuskelanteile),<br />
3. suprasphinktäre Analfisteln (die Gänge verlaufen zwischen Schließmuskel und<br />
Beckenbodenmuskel),<br />
4. extrasphinktäre Analfisteln (die Gänge verlaufen außerhalb der Schließmuskeln und<br />
haben ihren Ursprung nur ausnahmsweise in einer Proktodealdrüse).<br />
Analfisteln der Ausbreitung 1 und 2 machen ca. 80% des Patientenguts aus.<br />
Diagnostik<br />
Die Diagnostik erfolgt in erster Linie klinisch und durch eine digitale Untersuchung,<br />
idealerweise in Narkose.<br />
Die anale Endosonografie und die Kernspintomografie sind ideale Methoden, um den<br />
genauen Verlauf der Fisteln in Relation zum Analsphinkter darzustellen. Konventionelle<br />
radiologische Fisteldarstellungen erbringen keine chirurgisch verwertbaren Zusatzinformationen<br />
und gelten daher heutzutage als obsolet.<br />
P Anale Endosonografie und<br />
Kernspintomografie erlauben eine<br />
Klassifizierung von Analfisteln
Therapie<br />
Die Therapie des Abszesses und des Fistelleidens ist regelhaft eine operative, wobei je<br />
nach Erscheinungsform und Krankheitsstadium eine mehr oder weniger dringliche<br />
OP-Indikation gegeben ist. Der Abszess muss unverzüglich nach Diagnosestellung<br />
freigelegt werden, um eine Ausbreitung der Entzündung mit einem in der Folge sogar<br />
septischen Verlauf zu vermeiden. Die oftmals ambulant begonnene Antibiotikatherapie<br />
ist strikt abzulehnen. Eine notfallmäßige Entlastung durch Punktion und sparsame<br />
Inzision kann die Zeit bis zum Beginn der definitiven operativen Therapie erleichtern.<br />
Sie ersetzt aber nicht eine adäquate, d. h. ausreichend weite chirurgische Eröffnung.<br />
In der definitiven chirurgischen Therapie der Fisteln konkurrieren unterschiedliche<br />
Verfahren. Im Wesentlichen sind hier 3 zu nennen:<br />
1. die Fistulotomie (Fistelspaltung),<br />
2. die Fistelexzision mit ggf. plastischem Verschluss des inneren Fistelostiums,<br />
3. die temporäre Fadendrainage.<br />
P Perianalabszesse müssen rasch<br />
drainiert/operiert werden<br />
P Mehrere OP-Verfahren bei Fisteln<br />
Die Fistulotomie gilt als Standardverfahren für submuköse Fisteln. Hierbei wird das<br />
Fisteldach mitsamt Subkutangewebe und Haut mit dem Messer durchtrennt, die Fistel<br />
wird „gespalten“. Wichtig ist die Kürettage des Fistelbodens, um alles entzündliche<br />
Material der Proktodealdrüse zu entfernen.<br />
Die Fistelexzision mit gleichzeitigem plastischem Verschluss des inneren Fistelostiums<br />
stellt eine zusätzliche, häufige Operationsmethode dar. Sie ist atypisch verlaufenden<br />
Fisteln mit hohem sphinkterdurchbohrendem Gang vorbehalten. Hier wird durch<br />
einen plastischen Verschluss des inneren Fistelostiums bei gleichzeitiger Exzision des<br />
extra- und transsphinktärischen Anteils der Fistel die Durchtrennung einer größeren<br />
Muskelportion mit anschließender Stuhlinkontinenz vermieden. Die Rezidivrate beträgt<br />
jedoch ca. 20%.<br />
Die temporäre Fadendrainage einer Fistel hat ebenfalls große klinische Bedeutung. Sie<br />
verfolgt ein völlig anderes Prinzip als die früher häufig geübte Vorgehensweise der<br />
„Fadenbehandlung der Fistel nach Hippokrates“. Während dabei eine langsame Durchtrennung<br />
der Muskulatur angestrebt wurde, die „wie der <strong>Dr</strong>aht den Eisblock“ die<br />
Muskulatur ohne kontinenzschwächende Narbe durchschneiden sollte, wird bei der<br />
Fadendrainage eine Schlinge locker in die Fistel eingelegt. Dieser Faden wirkt als<br />
Docht und ist in der Lage das Fistelsystem so zu drainieren, dass mit zunehmender<br />
Abheilung der Abszesswunde kein neuerlicher Sekretstau auftritt. Durch die Fadendrainage<br />
können Nebengänge der Fistel ausreichend abdrainiert werden, sodass sie<br />
u. U. sogar verkleben, und das Fistelsystem auf einen Hauptgang reduziert werden<br />
kann. Diese temporäre Fadendrainage der Fistel hat einen besonderen Platz in der<br />
Behandlung hoher Fisteln als Vorbereitung auf eine Exzision mit plastischem Verschluss<br />
und bei Analfisteln des Morbus Crohn.<br />
P Fadendrainage von Fisteln<br />
bei M. Crohn<br />
Die Nachbehandlung einer Fisteloperation entspricht der üblichen Nachbehandlung<br />
septischer analer Operationen. Hier sollte eine flache und ausreichend breit eröffnete<br />
Wunde entstehen, die postoperativ die Applikation von Tamponaden überflüssig<br />
macht. Die Behandlung mit Sitz- oder Duschbädern und der Vorlage von Salbenkompressen<br />
mit antiseptischen Zubereitungen fördert die sekundäre Wundheilung.<br />
Postoperativ ist es ferner wichtig, dass die Wundhöhle und der Analkanal regelmäßig<br />
ausgetastet werden, um einem vorzeitigen Verkleben der Wundränder entgegenzuwirken.<br />
Diese digitale Austastung sollte zumindest in der ersten Woche postoperativ<br />
täglich erfolgen. Eine zusätzliche Antibiotikagabe ist nicht notwendig.<br />
Stuhlinkontinenz<br />
Stuhlinkontinenz ist mit 4 Millionen Betroffenen ein häufiges Problem. Die Scham<br />
vieler Patienten, aber auch das Unvermögen vieler Ärzte bewirken eine hohe Dunkelziffer,<br />
obwohl es heutzutage für viele verschiedene Ursachen der Inkontinenz effektive<br />
Therapieformen gibt, um die Inkontinenzerscheinungen deutlich zu mindern bzw.<br />
auch zu heilen.<br />
P Stuhlinkontinenz ist ein häufiges<br />
Problem
Klassifikation<br />
Man unterscheidet verschiedene Arten der Stuhlinkontinenz:<br />
Grad 1: Leichte Form – unkontrollierter Abgang von Winden/leichte Verschmutzung<br />
der Wäsche (Stuhlschmieren).<br />
Grad 2: Mittlere Form – unkontrollierter Abgang von dünnflüssigem Stuhl/unkontrollierbarer<br />
Abgang von Winden/gelegentlich unkontrollierter Stuhlabgang.<br />
Grad 3: Schwere Form – Stühle und Winde gehen vollständig unkontrolliert ab.<br />
Ursachen der Stuhlinkontinenz<br />
• Schädigung des Schließmuskels oder der Analhaut<br />
• Beckenbodeninsuffizienz<br />
• Formen der Beckenbodeninsuffizienz<br />
• Rektozele<br />
• Cul-de-Sac-Syndrom<br />
• Verstopfung/<strong>Darm</strong>motilitätsstörungen<br />
Notwendige Untersuchungen<br />
Bevor therapeutische Schritte zur Behandlung der Stuhlinkontinenz eingeleitet<br />
werden können, müssen einige Untersuchungen vorgenommen werden. Basis dieser<br />
Untersuchungen ist eine genaue Befragung über die Stuhlgangsgewohnheiten, die<br />
Beschaffenheit des Stuhls und die genauen Umstände, unter denen eine Inkontinenz<br />
überhaupt erst auftritt.<br />
Der nächste Schritt ist eine ausgiebige körperliche Untersuchung durch einen auf diesem<br />
Gebiet erfahrenen Chirurgen/Koloproktologen. Hierüber werden die wichtigsten<br />
Erstinformationen über die Ursache der Stuhlinkontinenz erhoben. Ergeben sich aus<br />
dieser Untersuchung Hinweise auf einen Schließmuskeldefekt, sollte als nächste<br />
Untersuchung eine Endosonografie des Schließmuskels vorgenommen werden. Damit<br />
lassen sich die verschiedenen Anteile des Schließmuskels sehr gut darstellen.<br />
Fisteln und Defekte des Schließmuskels sind sehr zuverlässig zu erkennen (Abb. 4).<br />
P Befragung nach Stuhlgewohnheiten,<br />
körperliche Untersuchung und<br />
Endosonografie stehen im<br />
Vordergrund bei der Diagnostik<br />
Abb. 4<br />
Anale Endosonografie:<br />
M. sphincter-ani-internus-<br />
Defekt 11°°–5°° SSL<br />
10
Die Wertigkeit für die weitere Therapieplanung ist sehr hoch. Ergänzend sollte noch<br />
eine Analmanometrie erfolgen. Diese dient jedoch nur dazu, um vor einer Therapie<br />
einmalig die Funktion des Schließmuskels zu beziffern.<br />
Als zusätzliche Spezialuntersuchung ist es in einigen Fällen sinnvoll, eine Defäkografie<br />
(Stuhlentleerung unter Röntgendokumentation) oder eine dynamische Kernspintomografie<br />
des Beckenbodens durchzuführen.<br />
Therapie<br />
Konservative Therapiemöglichkeiten<br />
Der erste therapeutische Schritt ist das Biofeedbacktraining. Bei dieser Therapieform<br />
wird dem Betroffenen mit einem Trainingsgerät die Aktivität des Schließmuskels<br />
bewusst gemacht, und es ist in hervorragender Weise zur Therapie einer reinen<br />
Schließmuskelschwäche geeignet. Allerdings dauert es bis zu 4 Monate, bis sich die<br />
Beschwerden entscheidend bessern. Günstig ist die Kombination des Beckenbodentrainings<br />
mit einer über das Trainingsgerät angelegten direkten Reizstromtherapie.<br />
Die Kombination dieser beiden Methoden bringt die besten Ergebnisse.<br />
Eine häufig auch vorgenommene Beckenbodengymnastik unter Anleitung eines Physiotherapeuten<br />
verbessert zwar das Bewusstsein für den Schließmuskel und Beckenboden,<br />
allerdings gibt es keine Studien, die einen messbaren Erfolg dieser Methode<br />
zur Beseitigung einer Inkontinenz belegen.<br />
P Biofeedback ist erfolgreich bei<br />
intaktem Analsphinkter<br />
Chirurgische Therapiemöglichkeiten<br />
Analsphinkternaht<br />
Besteht ein Defekt des Schließmuskels durch Fisteln, Entzündungen, nach Geburten<br />
oder infolge einer zu aggressiven Fistelchirurgie, besteht mit der Schließmuskelnaht<br />
eine wirkungsvolle Möglichkeit einer technisch zwar anspruchsvollen, aber für den<br />
Betroffenen wenig belastenden Operation die Kontinenz wiederherzustellen. Bei diesem<br />
Verfahren werden über eine perianale Inzision die Muskelstümpfe des durchtrennten<br />
Schließmuskels aufgesucht und mit einer Naht wieder miteinander verbunden.<br />
Die Ergebnisse nach diesem Eingriff sind gut. Allerdings kommt es nach diesem<br />
Eingriff durch die unmittelbare Nähe zum <strong>Darm</strong>ausgang häufiger zu Wundinfekten,<br />
die meist jedoch folgenlos ausheilen.<br />
Sakrale Neuromodulation<br />
Die sakrale Nervenmodulation hat sich als ein sehr erfolgreiches Therapieverfahren für<br />
viele Formen der Stuhlinkontinenz bewährt. Bei diesem Verfahren wird über eine<br />
Stimulationselektrode an S2–4 der Beckenboden über eine Dauerstimulation von<br />
einem implantierten Schrittmacher aus stimuliert.<br />
Das Verfahren wird zunächst in einer 2-wöchigen Testphase getestet. Hierbei wird<br />
eine nur 0,5 mm durchmessende Elektrode mittels einer Punktion durch die Haut<br />
an den zu stimulierenden Nerv gebracht. Über einen äußerlich getragenen Schrittmacher<br />
erfolgt die dauerhafte Stimulation des Nervs mit einer schwachen Spannung<br />
von 1–2 Volt.<br />
Bringt diese Testphase den erwünschten Erfolg, so wird in einem zweiten Eingriff der<br />
Schrittmacher implantiert, der dann dauerhaft den gewünschten Strom abgibt. Die<br />
Batterie hält in der Regel 5–7 Jahre, je nach Beanspruchung. In einem kleinen Eingriff<br />
in lokaler Betäubung wird diese dann ausgetauscht.<br />
Ca. 85% der Patienten schließen die Testphase erfolgreich ab. Die Anzahl der Inkontinenzepisoden<br />
lässt sich im Schnitt von 15/Woche auf 1–2/Woche senken.<br />
Neurostimulierte Gracilisplastik<br />
Bei diesem Verfahren wird der Schließmuskel durch einen um den After herumgeschlungenen<br />
Beinmuskel (M. gracilis) verstärkt bzw. bei starker Zerstörung des<br />
Schließmuskels ersetzt. Um eine Dauerkontraktion des Muskels zu gewährleisten, wird<br />
der Nerv dieses Muskels ebenfalls über einen Schrittmacher stimuliert. Die Aus- und<br />
P Analsphinkternaht bei Defekten<br />
des Schließmuskels<br />
P Sakrale Neuromodulation<br />
P Neurostimulierte Gracilisplastik bei<br />
starker Zerstörung des Schließmuskels<br />
11
Einschlusskriterien für diesen Eingriff sind die gleichen wie für die sakrale Neuromodulation.<br />
Der Eingriff kommt bei einem Versagen der Neuromodulation bzw. bei<br />
starker Zerstörung des Schließmuskels zum Einsatz. Es handelt sich hierbei um einen<br />
biologischen Ersatz des Schließmuskels. Allerdings lässt die Muskelleistung nach<br />
5–6 Jahren bei insgesamt guten Langzeitergebnissen etwas nach.<br />
Stomaanlage<br />
Bei allen Erfolgen einer modernen konservativen und chirurgischen Inkontinenztherapie<br />
ist im Einzelfall die Anlage eines künstlichen <strong>Darm</strong>ausgangs, vor allem für die<br />
Patienten, die für keins der oben angeführten Verfahren infrage kommen, eine Alternative,<br />
die schnell zu einer deutlichen Besserung der Lebensqualität führt. Die Angst<br />
und Scham hält viele Betroffene davon ab diesen Eingriff vornehmen zu lassen. Diejenigen,<br />
die sich jedoch diesem Eingriff unterziehen, sind häufig angenehm von der<br />
raschen Verbesserung ihrer Lebensqualität überrascht und geben fast durchweg an,<br />
dass sie diesen Schritt bereits vorher hätten vornehmen lassen sollen (Abb. 5).<br />
Stuhlinkontinenz<br />
Abb. 5<br />
Anamnese, Untersuchung, Endoskopie<br />
Keine Entleerungsstörungen<br />
Entleerungsstörungen<br />
Endosonografie<br />
Analmanometrie<br />
Endosonografie<br />
Defäkografie<br />
Analmanometrie<br />
Analsphinkterdefekt<br />
Kein Analsphinkterdefekt<br />
Keine<br />
Intussuszeption<br />
Intussuszeption<br />
Sphinkter-Repair<br />
Sphinkter-Nadel-<br />
EMG<br />
Keine irreversible<br />
Störung<br />
Irreversible<br />
Störung<br />
Rektopexie<br />
Biofeedback<br />
Sacralnervenstimulation<br />
Neurostimulierte<br />
Gracilisplastik<br />
Algorithmus Stuhlinkontinenz<br />
12
Zu empfehlende Literatur<br />
Literatur<br />
1 AWMF-Leitlinien Analfissur, Hämorrhoidalleiden.<br />
Link: http://www.uni-duesseldorf.de/AWMF/ll/ll_081.htm.<br />
2 Bode M, Eder S, Schürmann G.<br />
Perianales Fistelleiden bei Morbus Crohn – Biologika und Chirurgie:<br />
Ein lohnendes Konzept?<br />
Z <strong>Gastro</strong>enterol 2008; 46: 1376–1383.<br />
3 Heitland W.<br />
Fisteln und Fissuren. Teil I: Perianale Fisteln.<br />
Chirurg 2008; 79: 430–438.<br />
4 Heitland W.<br />
Fisteln und Fissuren. Teil II: Fissuren.<br />
Chirurg 2008; 79: 439–443.<br />
5 Lange J, Mölle B, Girona J (Hrsg).<br />
Chirurgische Proktologie.<br />
Springer-Verlag, Heidelberg 2006.<br />
6 Schiedeck TH.<br />
Diagnostik und Therapie der Stuhlinkontinenz.<br />
Chirurg 2008; 79: 379–389.<br />
7 Stein E.<br />
Proktologie – Lehrbuch und Atlas.<br />
Springer-Verlag, Heidelberg 2003.<br />
13
Fragen zu Enddarmerkrankungen<br />
Frage 1:<br />
Analfissuren entstehen nicht durch:<br />
w Morbus Crohn<br />
w Transsphinktäre Analfisteln<br />
w Erhöhten Analsphinktertonus<br />
w Harte Faeces<br />
w Minderdurchblutung der posterioren Kommissur<br />
<strong>Falk</strong><br />
<strong>Gastro</strong>-<strong>Kolleg</strong><br />
<strong>Darm</strong><br />
Frage 2:<br />
Wie wird die Analfissur beim Morbus Crohn behandelt?<br />
w Mit lateraler Sphinkteromyotomie nach Parks<br />
w Mit geschlossener Sphinkteromyotomie nach Notaras<br />
w Mit Eisenhammer-Sphinkterotomie<br />
w Mit Fissurverschorfung<br />
w In erster Linie konservativ<br />
Frage 3:<br />
Welche Aussage zu Hämorrhoiden trifft nicht zu?<br />
w Hämorrhoiden werden nach 4 Graden eingeteilt<br />
w Salben stellen nur eine symptomatische Therapie dar<br />
w Marisken entsprechen äußeren Hämorrhoiden<br />
w Gummibandligaturen werden bei Hämorrhoiden II. Grades angewandt<br />
w Die Sphinkterdilatation in Narkose ist obsolet<br />
Bitte beachten Sie:<br />
Bei der Beantwortung der Fragen<br />
ist immer nur 1 Antwort möglich.<br />
Die Beantwortung der Fragen und<br />
Erlangung des Fortbildungszertifikats<br />
ist nur online möglich.<br />
Bitte gehen Sie dazu auf unsere Homepage<br />
www.falkfoundation.de.<br />
Unter dem Menüpunkt <strong>Falk</strong> <strong>Gastro</strong>-<strong>Kolleg</strong><br />
können Sie sich anmelden und die Fragen<br />
beantworten.<br />
Bitte diesen Fragebogen nicht<br />
per Post oder Fax schicken!<br />
Frage 4:<br />
Welche Technik gehört nicht zu den eingeschränkt invasiven/<br />
konservativen Verfahren?<br />
w Gummibandligatur<br />
w Sklerosierung<br />
w Salbenbehandlung<br />
w Stapler-Hämorrhoidektomie<br />
w Doppler-gesteuerte Hämorrhoidenligatur<br />
Frage 5:<br />
Welche Aussage zur Perianalvenenthrombose stimmt?<br />
w Jede Perianalvenenthrombose muss operiert werden<br />
w Ältere Perianalvenenthrombosen können konservativ behandelt werden<br />
w Bei jeder Perianalvenenthrombose müssen auch Hämorrhoiden mitentfernt<br />
werden<br />
w Perianalvenenthrombosen sind immer asymptomatisch<br />
w Perianalvenenthrombosen sind gleichbedeutend mit Hämorrhoidalthrombosen<br />
Wichtig:<br />
Fragebeantwortung unter<br />
www.falkfoundation.de<br />
<strong>Falk</strong> <strong>Gastro</strong>-<strong>Kolleg</strong><br />
14
Frage 6:<br />
Transsphinktäre Analfisteln werden wie operiert?<br />
w Stadiengerecht, möglichst ohne Analsphinkterdestruktion<br />
w Immer gespalten<br />
w Immer mit Rektumwand-Flap versorgt<br />
w Immer mit Fadendrainagen versorgt<br />
w Durch Fibrinverklebung verschlossen<br />
<strong>Falk</strong><br />
<strong>Gastro</strong>-<strong>Kolleg</strong><br />
<strong>Darm</strong><br />
Frage 7:<br />
Zur Diagnostik der Stuhlinkontinenz gehört nicht:<br />
w Endosonografie<br />
w Analmanometrie<br />
w Endoskopie<br />
w Analsphinkter-EMG<br />
w Radiologische Fisteldarstellung<br />
Frage 8:<br />
Eine Voraussetzung für ein erfolgreiches Biofeedbacktraining ist:<br />
w Alter über 30 Jahre<br />
w Morphologisch und nerval intakter Analsphinkter<br />
w Schwangerschaft<br />
w 1000 €<br />
w Nachweis eines Analsphinkterdefekts<br />
Frage 9:<br />
Wo wird bei der sakralen Neuromodulation die Elektrode platziert?<br />
w Am N. pudendus<br />
w Direkt am Analsphinkter<br />
w An der Sakralwurzel S2–4 mit der besten motorischen Antwort des Beckenbodens<br />
w Im Periduralraum<br />
w Am Coccygoid<br />
Frage 10:<br />
Der Nachteil der neurostimulierten Gracilisplastik ist:<br />
w Ein Nachlassen des therapeutischen Effekts nach 5–6 Jahren<br />
w Schwere Gangstörungen nach Muskeltransposition<br />
w Die Schrittmachergröße<br />
w Allergien<br />
w Analsphinkterspasmen<br />
15