OA Dr. Rudolf Ganger, Wien - Vinzenz Gruppe
OA Dr. Rudolf Ganger, Wien - Vinzenz Gruppe
OA Dr. Rudolf Ganger, Wien - Vinzenz Gruppe
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Strategien zur Behandlung von<br />
Deformitäten und Längendifferenzen<br />
der unteren Extremität<br />
Kinderorthopädie „State of the Art“<br />
<strong>Wien</strong>, 15.11. 2008<br />
R. <strong>Ganger</strong><br />
Orthopädisches Spital Speising<br />
Abt. f. Kinderorthopädie (F. Grill)<br />
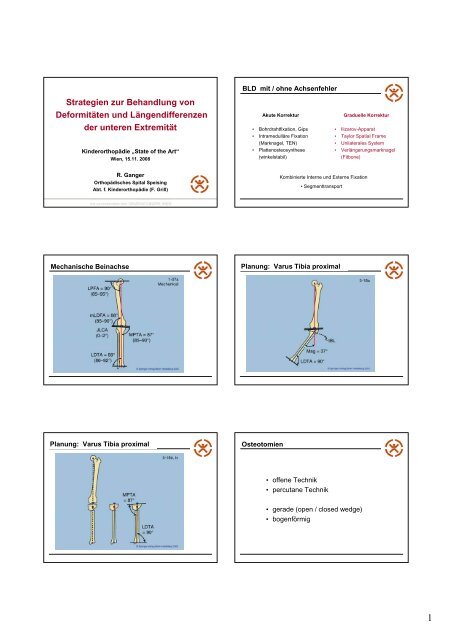
BLD mit / ohne Achsenfehler<br />
Akute Korrektur<br />
• Bohrdrahtfixation, Gips<br />
• Intramedulläre Fixation<br />
(Marknagel, TEN)<br />
• Plattenosteosynthese<br />
(winkelstabil)<br />
Graduelle Korrektur<br />
• Ilizarov-Apparat<br />
• Taylor Spatial Frame<br />
• Unilaterales System<br />
• Verlängerungsmarknagel<br />
(Fitbone)<br />
• Kombinierte Interne und Externe Fixation<br />
• Segmenttransport<br />
Mechanische Beinachse Planung: Varus Tibia proximal<br />
Planung: Varus Tibia proximal Osteotomien<br />
• offene Technik<br />
• percutane Technik<br />
• gerade (open / closed wedge)<br />
• bogenförmig<br />
1
Osteotomien<br />
Percutane Bohrloch - Osteotomie<br />
Prinzip Kallusdistraktion<br />
Korrekturmethoden<br />
Spezielle Indikationen für verschiedene Apparate:<br />
• Ätiologie (congenital, metabolisch, posttraumatisch,<br />
postinfektiös,…)<br />
• Art der Deformität (unilevel, multilevel, BLD)<br />
• Knochenreife (offene / geschlossene Wachstumsfuge)<br />
• Kenntnisse des Chirurgen<br />
• Verfügbarkeit des Systems (Kosten,…)<br />
Prinzip Kallusdistraktion<br />
Korrekturmethoden<br />
Speising 1980 - 2008:<br />
Korrekturmethoden<br />
Unilateraler Fixateur:<br />
• Orthofix – Fixateur (Orthofix)<br />
• Dynafix – Fixateur (Biomet)<br />
• Fixation mit Schrauben<br />
(Durchmesser 5 oder 6 mm)<br />
Optimale Indikation:<br />
• Diaphysäre und distale Femurdeformitäten<br />
• Distale Femurverlängerung<br />
2
Unilateraler Fixateur<br />
Posttraumat. BLD linker OS – 3,6cm, kein Achsenfehler, Dynafix 8.2000<br />
Unilateraler Fixateur<br />
Mögliche Komplikationen während Verlängerung:<br />
Femur:<br />
• Achsenfehlstellung: Varus und Antecurvation<br />
Tibia:<br />
• Achsenfehlstellung: Valgus and Antecurvation<br />
Unilateraler Fixateur<br />
Neue Entwicklungen:<br />
Unilateraler Fixateur<br />
10.2000 4.2001 4.2002, 1 J. nach Abbau<br />
Posttraumat. BLD linker OS – 3,6cm, kein Achsenfehler, Dynafix 8.2000<br />
Unilateraler Fixateur<br />
Mögliche Komplikationen während Verlängerung:<br />
Unilateraler Fixateur – Entwicklung<br />
Erlaubt graduelle Translation<br />
Varus Antecurvation<br />
3
Unilateraler Fixateur – Entwicklung<br />
Ringfixateure<br />
Ilizarov Ringfixateur:<br />
Erlaubt graduelle Angulation<br />
Gavril A. Ilizarov<br />
Jeder Apparat ist eine individuelle Konstruktion<br />
für eine vorgegebene Deformität<br />
Ilizarov Ringfixateur<br />
Fibulaaplasie: residuelle Valgusdeformität<br />
Unilateraler Fixateur – Entwicklung<br />
MAC-System: erlaubt graduelle Angulation und Translation<br />
Ilizarov Ringfixateur<br />
Ilizarov Ringfixateur<br />
Fibulaaplasie, OP 1982<br />
A.E., 10J., Vit.D-resistente Rachitis<br />
Multiapicale und multidirectionale Deformität<br />
4
Ilizarov Ringfixateur Ilizarov Ringfixateur<br />
Taylor Spatial Frame Taylor Spatial Frame<br />
Taylor Spatial Frame<br />
Taylor Spatial Frame<br />
Gavril A. Ilizarov<br />
Charles J. Taylor<br />
Traditional<br />
Ilizarov Frame<br />
Rotations Deformität Translations Deformität<br />
Angulations Deformität Angulations / Translation Deformität<br />
Taylor Spatial Frame<br />
Ringfixateur<br />
• Graduelle Korrektur mit 6 Teleskopstäben simultan<br />
in allen Ebenen (HEXAPOD – System)<br />
• Kombination mit Internet - Software - Programm<br />
• 6.1999 – 6.2008: 538 TSF - Segmente<br />
5
Taylor Spatial Frame<br />
Login - Seite<br />
Eingabe von<br />
username und<br />
password<br />
Simultane Deformitätenkorrektur in allen Ebenen<br />
Graduierte Teleskop -<br />
Fast Fx – Stäbe:<br />
Long 195 - 311mm<br />
Medium 143 - 205mm<br />
Short 116 - 152mm<br />
X-Short 91 - 121mm<br />
Taylor Spatial Frame - Komponenten<br />
Universal-Gelenke<br />
Graduierte Teleskop - Stäbe<br />
Deformitäten - Seite<br />
Eingeben<br />
reference<br />
ring<br />
Der ORIGIN<br />
befindet sich<br />
am Ende des<br />
blauen<br />
Fragments<br />
6
Select frame - Seite<br />
Eingeben<br />
proximaler<br />
und distaler<br />
Ring<br />
vom Menü<br />
Prescription - Seite<br />
Stabwechsel<br />
werden angezeigt<br />
durch Farben<br />
über die<br />
Anzahl der Tage<br />
Taylor Spatial Frame<br />
OP<br />
10.2004<br />
G.G., 14 J., posttraumat. Deformität: Valgus dist. Femur 15°, BLD – 5,7cm,<br />
kompensat. Varus prox. Tibia 7°<br />
Mount frame - Seite<br />
Bestimme<br />
den MODE<br />
Die mounting<br />
parameters<br />
charakterisieren<br />
die Position<br />
des<br />
reference<br />
ring<br />
am Knochen<br />
im Vergleich<br />
zum ORIGIN<br />
Prescription - Seite<br />
Stäbe werden<br />
gewechselt<br />
an den<br />
überlappenden<br />
Tagen<br />
Taylor Spatial Frame<br />
.<br />
G.G., 14 J., posttraumat. Deformität: TSF dist. Femur, TSF prox. Tibia<br />
10.0<br />
Bestimme<br />
die Position<br />
des<br />
ORIGIN<br />
(virtuelles<br />
Scharnier)<br />
Apparatabbau<br />
3.2005<br />
Normalisierung<br />
von Beinachse<br />
und<br />
Längendifferenz<br />
7
Taylor Spatial Frame<br />
G.G., 14 J., posttraumat. Deformität: TSF dist. Femur, TSF prox. Tibia<br />
TSF - Multiapicale Planung<br />
L.J., 17J., Achondroplasie: Korrektur gegen Varus und Verlängerung von 6 cm<br />
TSF - Multiapicale Planung TSF - Multiapicale Planung<br />
TSF – Multiapicale Korrektur<br />
• Bilevel-Korrektur beider Tibiae<br />
simultan<br />
• Verlängerung von 6 cm<br />
TSF – Multiapicale Korrektur<br />
8
TSF bei kurzen Knochen<br />
Start mit Gewindestäben, wenn TSF-Standard-Extremely-Short-Stäbe (59 – 76 mm)<br />
anfangs zu lang.<br />
TSF – juveniler M.Blount<br />
A.D., 5 J., Genua vara<br />
TSF – juveniler M.Blount TSF – juveniler M.Blount<br />
TSF – juveniler M.Blount TSF – juveniler M.Blount<br />
Varus 69° Varus 48°<br />
IR ~ 60° IR ~ 60°<br />
9
Postoperatives Management<br />
• Verlängerungsstart 6 -10 Tage<br />
postoperativ (altersabhängig)<br />
• Verlängerung von 1 mm / Tag<br />
• Verlängerung und Apparatpflege<br />
durch den Patienten<br />
• Intensive heilgymnastische Therapie<br />
Taylor Spatial Frame<br />
TSF versus Ilizarov:<br />
Vorteile<br />
• Planung identisch<br />
• Rascher präoperativer Apparatbau<br />
• Kein Scharnierwechsel intra-/post-OP<br />
(TSF: virtueller <strong>Dr</strong>ehpunkt)<br />
• Höhere Genauigkeit bei mehrdimensionalen<br />
Korrekturen (Manner, J Child Orthop. 2007)<br />
• Bessere Abschätzung der Korrekturperiode<br />
(TSF: <strong>Dr</strong>ehplan)<br />
• Bessere Patientencompliance<br />
Taylor Spatial Frame<br />
TSF versus Ilizarov:<br />
Vorteile<br />
• Speziell geeignet für kombinierte Deformitäten<br />
Bei Rotationsdeformität:<br />
DREHPUNKT: Knochenmitte auf Osteotomiehöhe<br />
Keine Translationsdeformität trotz exzentrischer<br />
Knochenposition im Apparat.<br />
Postoperatives Management<br />
• Klinische und radiologische Kontrollen<br />
wöchentlich während der Verlängerungsphase<br />
• Monatliche Kontrolle während<br />
der Konsolidierungsphase<br />
• Apparatabnahme nach Knochenheilung<br />
Genauigkeit: TSF versus Ilizarov<br />
1D - Korrektur<br />
2D - Korrektur<br />
3D - Korrektur<br />
4D - Korrektur<br />
TSF Ilizarov<br />
100%<br />
91,8%<br />
91,1%<br />
66,7%<br />
79,3%<br />
48,6%<br />
28,6%<br />
n = 208 Segmente bei 155 Patienten (TSF: n = 129, Ilizarov: n = 79)<br />
HM Manner et al.:The Taylor Spatial Frame. Advanced Accuracy in Deformity Correction?<br />
J Child Orthop (2007) 1:55-61<br />
Taylor Spatial Frame<br />
K.A., 12 J., Torsions-, Varusfehlstellung beide UE<br />
0%<br />
Tibia Korrektur: 35° IR, 8° Valgisierung, 1cm Verlängerung<br />
10
Taylor Spatial Frame<br />
ISKD<br />
ISKD<br />
Korrektur linke UE<br />
5.2003 5.2003 7.2003<br />
Monitor System<br />
P.A., 42 J.<br />
Hypochondroplasie<br />
Akutkorrektur<br />
Varus 15°<br />
Verlängerung<br />
graduell 4 cm<br />
Verlängerungsmarknägel<br />
ISKD<br />
Cole, J.D. et al.: The intramedullary skeletal kinetic distractor (ISKD):<br />
First clinical results of a new intramedullary nail for lengthening of the femur and tibia.<br />
Injury 32 (Suppl. 4):129-39, 2001.<br />
ISKD<br />
6.2003 7.2003 8.2003 1.2004 11.2006<br />
L.L., 18 J., BLD linke Tibia – 4 cm<br />
ISKD<br />
5.2004 8.2005: nach Spongiosaplastik und Verplattung<br />
P.A., 42 J.<br />
Hypochondroplasie<br />
Akutkorrektur<br />
Varus 15°<br />
Verlängerung<br />
graduell 4 cm<br />
11
Power Supply<br />
Transmitter<br />
Receiver<br />
Subcutaneous<br />
Tissue<br />
.<br />
.<br />
Fitbone Fitbone<br />
Fitbone<br />
Fitbone<br />
Schwarz: prä-OP<br />
Grün: post-OP<br />
Rot: nach Verlängerung<br />
Fitbone ®<br />
Skin<br />
Distraction-Nail<br />
(Motor / Gear)<br />
Bone<br />
6.2007 7.2007<br />
© with permission of<br />
Prof. Baumgart, München<br />
M.M., geb. 1979<br />
BLD Femur – 3 cm<br />
6.2007<br />
retrograder<br />
Femurnagel<br />
FITBONE<br />
S.M., geb. 1988<br />
BLD Tibia – 3,2 cm<br />
6.2007<br />
Tibianagel<br />
FITBONE<br />
.<br />
.<br />
.<br />
Fitbone<br />
8.2007 11.2007<br />
Fitbone<br />
3.2008<br />
M.M., geb. 1979<br />
BLD Femur – 3 cm<br />
6.2007<br />
retrograder<br />
Femurnagel<br />
FITBONE<br />
M.M., geb. 1979<br />
BLD Femur – 3 cm<br />
6.2007<br />
retrograder<br />
Femurnagel<br />
FITBONE<br />
S.M., geb. 1988<br />
BLD Tibia – 3,2 cm<br />
6.2007<br />
Tibianagel<br />
FITBONE<br />
12
Intramedulläre Verlängerungsverfahren<br />
Indikationen:<br />
• geschlossene Wachstumsfugen<br />
• ausreichender intramedullärer Durchmesser<br />
(FITBONE: Minimum 12 mm)<br />
• Verlängerung bis 8 cm<br />
• moderate Deformitäten<br />
• uniapicale Deformitäten<br />
Komplikationen<br />
Korrektur Extern / Intern<br />
• Fehlerhafte Planung und Umsetzung<br />
(Unvollständige Korrektur)<br />
• Gefäß-, Nervenschäden<br />
• Weichteil -, Knocheninfektionen<br />
(Pininfektionen)<br />
Komplikationen<br />
Korrektur Extern / Intern<br />
• Verzögerte Konsolidierung<br />
• Fraktur der Verlängerungsstrecke<br />
nach Apparatabbau<br />
• Gelenksstörungen<br />
(Dislokation, Bewegungseinschränkung)<br />
Intramedulläre Verlängerungsverfahren<br />
• Materialkosten hoch<br />
• OP-Technik aufwendig<br />
• Frühergebnisse ausgezeichnet<br />
(Callusbildung, Beweglichkeit)<br />
• 6.2007 – 11.2008: 12 FITBONE – Patienten<br />
Komplikationen<br />
Alternative Technik<br />
Korrektur BLD:<br />
Verkürzung<br />
OS kontralateral,<br />
Platte<br />
Weichteilinfektion (Pininfektion)<br />
13
Alternative Technik<br />
Korrektur BLD:<br />
Verkürzung<br />
US kontralateral,<br />
Marknagel<br />
Alternative Technik<br />
Korrektur Achsenfehlstellung:<br />
Temporäre Hemiepiphysiodese mit 8-plates:<br />
Alternative Technik<br />
Temporäre Hemiepiphysiodese mit 8-plates:<br />
10 Monate post-OP:<br />
Mechanische<br />
Beinachse<br />
ausgeglichen<br />
Alternative Technik<br />
Korrektur Achsenfehlstellung:<br />
Temporäre Hemiepiphysiodese mit 8-plates:<br />
Alternative Technik<br />
Temporäre Hemiepiphysiodese mit 8-plates:<br />
M.A., 6 J., idiopathische Genua valga?<br />
4. LJ., TSF beide US<br />
Revalgisierung re > li<br />
Danke !<br />
14