physiotime | Sommer 2014
Ihr Gesundheitsmagazin für mehr Lebensqualität - www.physiotime.berlin
Ihr Gesundheitsmagazin für mehr Lebensqualität - www.physiotime.berlin
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
24 // ORTHOPÄDIE ORTHOPÄDIE // 25<br />
Privatpraxis für Orthopädie,<br />
Unfallchirurgie & Sportmedizin<br />
Dr. med. Christian Merettig erklärt:<br />
Morbus Scheuermann<br />
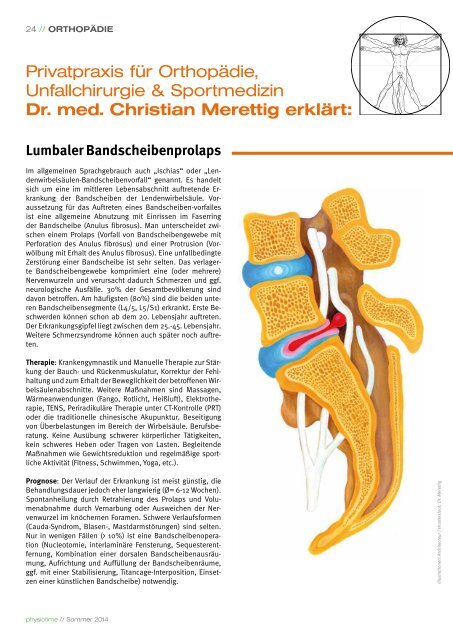
Lumbaler Bandscheibenprolaps<br />
Im allgemeinen Sprachgebrauch auch „Ischias“ oder „Lendenwirbelsäulen-Bandscheibenvorfall“<br />
genannt. Es handelt<br />
sich um eine im mittleren Lebensabschnitt auftretende Erkrankung<br />
der Bandscheiben der Lendenwirbelsäule. Voraussetzung<br />
für das Auftreten eines Bandscheiben-vorfalles<br />
ist eine allgemeine Abnutzung mit Einrissen im Faserring<br />
der Bandscheibe (Anulus fibrosus). Man unterscheidet zwischen<br />
einem Prolaps (Vorfall von Bandscheibengewebe mit<br />
Perforation des Anulus fibrosus) und einer Protrusion (Vorwölbung<br />
mit Erhalt des Anulus fibrosus). Eine unfallbedingte<br />
Zerstörung einer Bandscheibe ist sehr selten. Das verlagerte<br />
Bandscheibengewebe komprimiert eine (oder mehrere)<br />
Nervenwurzeln und verursacht dadurch Schmerzen und ggf.<br />
neurologische Ausfälle. 30% der Gesamtbevölkerung sind<br />
davon betroffen. Am häufigsten (80%) sind die beiden unteren<br />
Bandscheibensegmente (L4/5, L5/S1) erkrankt. Erste Beschwerden<br />
können schon ab dem 20. Lebensjahr auftreten.<br />
Der Erkrankungsgipfel liegt zwischen dem 25.-45. Lebensjahr.<br />
Weitere Schmerzsyndrome können auch später noch auftreten.<br />
Therapie: Krankengymnastik und Manuelle Therapie zur Stärkung<br />
der Bauch- und Rückenmuskulatur, Korrektur der Fehlhaltung<br />
und zum Erhalt der Beweglichkeit der betroffenen Wirbelsäulenabschnitte.<br />
Weitere Maßnahmen sind Massagen,<br />
Wärmeanwendungen (Fango, Rotlicht, Heißluft), Elektrotherapie,<br />
TENS, Periradikuläre Therapie unter CT-Kontrolle (PRT)<br />
oder die traditionelle chinesische Akupunktur. Beseitigung<br />
von Überbelastungen im Bereich der Wirbelsäule. Berufsberatung.<br />
Keine Ausübung schwerer körperlicher Tätigkeiten,<br />
kein schweres Heben oder Tragen von Lasten. Begleitende<br />
Maßnahmen wie Gewichtsreduktion und regelmäßige sportliche<br />
Aktivität (Fitness, Schwimmen, Yoga, etc.).<br />
Im allgemeinen Sprachgebrauch auch „Rundrücken“ oder<br />
„Lehrlingsbuckel“ genannt. Es handelt sich um eine im Jugendalter<br />
auftretende Wachstumsstörung im Bereich der<br />
Grund- und Deckplatten der Brust- und/oder Lendenwirbelsäule<br />
mit vermehrter Rundrückenbildung (juvenile Kyphose).<br />
Die Ursache der Scheuermann-Erkrankung ist nicht bekannt.<br />
Eine familiäre Häufung mit autosomal dominantem Erbgang<br />
wird angegeben. Mechanische und genetische Faktoren mit<br />
einer Minderbelastbarkeit der Wirbelkörper, Veränderungen<br />
der Wirbelkörperrandleisten, Vitaminmangel usw. können<br />
eine Rolle spielen. Bandscheibenvorwölbungen in die spongiösen<br />
Wirbelkörperanteile (Schmorl´sche Knötchen) sind<br />
die typischen Zeichen der Erkrankung im Röntgenbild (siehe<br />
Graphik). Schwere Krankheitsverläufe sind zwar selten, sie<br />
können jedoch eine Keilwirbelbildung zur Folge haben. 10%<br />
der Gesamtbevölkerung sind betroffen. Der Morbus Scheuermann<br />
ist die häufigste Erkrankung im Jugendalter (20%).<br />
Erste körperliche Beschwerden können schon ab dem 10.<br />
Lebensjahr auftreten. Der Erkrankungsgipfel liegt zwischen<br />
dem 12.-16. Lebensjahr. Geschlechts-verhältnis männlich :<br />
weiblich = 2 : 1. Die krankheits-typischen Veränderungen an<br />
den Wirbeln sind zum Wachstumsende stabilisiert. Weitere<br />
Schmerzsyndrome durch die Wirbelsäulenfehlstellung können<br />
auch später noch auftreten.<br />
Therapie: Krankengymnastik und Manuelle Therapie zur Stärkung<br />
der Rückenmuskulatur und zum Erhalt der Beweglichkeit<br />
der betroffenen Wirbelsäulenabschnitte. Weitere Maßnahmen<br />
sind Wärmeanwendungen (Heißluft, Rotlicht, Fango),<br />
Massagen, Elektrotherapie, TENS oder auch Akupunktur.<br />
Begleitende medikamentöse Behandlung (Muskelrelaxantien,<br />
entzündungshemmende Schmerzmittel). Beseitigung<br />
von Überbelastungen im Bereich der Wirbelsäule. Berufsberatung.<br />
Keine Ausübung schwerer körperlicher Tätigkeiten,<br />
kein schweres Heben oder Tragen von Lasten. Begleitende<br />
Maßnahmen wie Gewichtsreduktion, Training der Bauch- und<br />
Rückenmuskulatur, regelmäßige sportliche Aktivität (Fitness,<br />
Gymnastik, Rückenschule, Schwimmen, etc.).<br />
Prognose: Der Verlauf der Erkrankung ist gutartig, schwere<br />
Verlaufsformen sind selten. Nur bei schweren Verläufen während<br />
der Pubertät ist manchmal eine Korsettversorgung (bei<br />
Krümmungen ab 45 Grad: Milwaukee-, Boston-Korsett) oder<br />
eine Operation (fixierte Kyphosen am knöchern ausgewachsenen<br />
Skelett ab einem Winkel von 60° Grad, Kombination<br />
einer ventralen Bandscheibenausräumung, Aufrichtung und<br />
Auffüllung der Bandscheibenräume durch eigenen Knochen<br />
mit einer dorsalen Stabilisierung) notwendig.<br />
Prognose: Der Verlauf der Erkrankung ist meist günstig, die<br />
Behandlungsdauer jedoch eher langwierig (Ø= 6-12 Wochen).<br />
Spontanheilung durch Retrahierung des Prolaps und Volumenabnahme<br />
durch Vernarbung oder Ausweichen der Nervenwurzel<br />
im knöchernen Foramen. Schwere Verlaufsformen<br />
(Cauda-Syndrom, Blasen-, Mastdarmstörungen) sind selten.<br />
Nur in wenigen Fällen (> 10%) ist eine Bandscheibenoperation<br />
(Nucleotomie, interlaminäre Fensterung, Sequesterentfernung,<br />
Kombination einer dorsalen Bandscheibenausräumung,<br />
Aufrichtung und Auffüllung der Bandscheibenräume,<br />
ggf. mit einer Stabilisierung, Titancage-Interposition, Einsetzen<br />
einer künstlichen Bandscheibe) notwendig.<br />
Illustrationen: Architecteur / shutterstock; Dr. Merettig<br />
Illustrationen: Dr. Merettig<br />
KONTAKT<br />
Dr. med. Christian Merettig<br />
Kurfürstendamm 37<br />
10719 Berlin<br />
Tel.: 030. 88 92 90 90<br />
www.privatpraxis-orthopaede.de<br />
www.bandscheibenvorfall24.de<br />
<strong>physiotime</strong> // <strong>Sommer</strong> <strong>2014</strong><br />
physiolutions.de