Le basi anatomiche del danno propriocettivo negli esiti di ... - MediK
Le basi anatomiche del danno propriocettivo negli esiti di ... - MediK
Le basi anatomiche del danno propriocettivo negli esiti di ... - MediK
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
STECCO LE BASI ANATOMICHE DEL DANNO PROPRIOCETTIVO NEGLI ESITI DI DISTORSIONE DELLA CAVIGLIA<br />
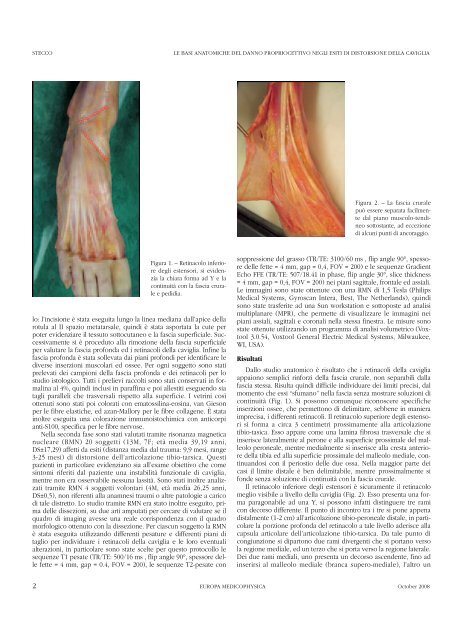
Figura 1. – Retinacolo inferiore<br />
degli estensori, si evidenzia<br />
la chiara forma ad Y e la<br />
continuità con la fascia crurale<br />
e pe<strong>di</strong><strong>di</strong>a.<br />
lo: l’incisione è stata eseguita lungo la linea me<strong>di</strong>ana dall’apice <strong>del</strong>la<br />
rotula al II spazio metatarsale, quin<strong>di</strong> è stata asportata la cute per<br />
poter evidenziare il tessuto sottocutaneo e la fascia superficiale. Successivamente<br />
si è proceduto alla rimozione <strong>del</strong>la fascia superficiale<br />
per valutare la fascia profonda ed i retinacoli <strong>del</strong>la caviglia. Infine la<br />
fascia profonda è stata sollevata dai piani profon<strong>di</strong> per identificare le<br />
<strong>di</strong>verse inserzioni muscolari ed ossee. Per ogni soggetto sono stati<br />
prelevati dei campioni <strong>del</strong>la fascia profonda e dei retinacoli per lo<br />
stu<strong>di</strong>o istologico. Tutti i prelievi raccolti sono stati conservati in formalina<br />
al 4%, quin<strong>di</strong> inclusi in paraffina e poi allestiti eseguendo sia<br />
tagli paralleli che trasversali rispetto alla superficie. I vetrini così<br />
ottenuti sono stati poi colorati con ematossilina-eosina, van Gieson<br />
per le fibre elastiche, ed azan-Mallory per le fibre collagene. È stata<br />
inoltre eseguita una colorazione immunoistochimica con anticorpi<br />
anti-S100, specifica per le fibre nervose.<br />
Nella seconda fase sono stati valutati tramite risonanza magnetica<br />
nucleare (RMN) 20 soggetti (13M, 7F; età me<strong>di</strong>a 39,19 anni,<br />
DS±17,29) affetti da <strong>esiti</strong> (<strong>di</strong>stanza me<strong>di</strong>a dal trauma: 9,9 mesi, range<br />
3-25 mesi) <strong>di</strong> <strong>di</strong>storsione <strong>del</strong>l’articolazione tibio-tarsica. Questi<br />
pazienti in particolare evidenziano sia all’esame obiettivo che come<br />
sintomi riferiti dal paziente una instabilità funzionale <strong>di</strong> caviglia,<br />
mentre non era osservabile nessuna lassità. Sono stati inoltre analizzati<br />
tramite RMN 4 soggetti volontari (4M, età me<strong>di</strong>a 26,25 anni,<br />
DS±0,5), non riferenti alla anamnesi traumi o altre patologie a carico<br />
<strong>di</strong> tale <strong>di</strong>stretto. Lo stu<strong>di</strong>o tramite RMN era stato inoltre eseguito, prima<br />
<strong>del</strong>le <strong>di</strong>ssezioni, su due arti amputati per cercare <strong>di</strong> valutare se il<br />
quadro <strong>di</strong> imaging avesse una reale corrispondenza con il quadro<br />
morfologico ottenuto con la <strong>di</strong>ssezione. Per ciascun soggetto la RMN<br />
è stata eseguita utilizzando <strong>di</strong>fferenti pesature e <strong>di</strong>fferenti piani <strong>di</strong><br />
taglio per in<strong>di</strong>viduare i retinacoli <strong>del</strong>la caviglia e le loro eventuali<br />
alterazioni, in particolare sono state scelte per questo protocollo le<br />
sequenze T1 pesate (TR/TE: 500/16 ms , flip angle 90°, spessore <strong>del</strong>le<br />
fette = 4 mm, gap = 0.4, FOV = 200), le sequenze T2-pesate con<br />
Figura 2. – La fascia crurale<br />
può essere separata facilmente<br />
dal piano muscolo-ten<strong>di</strong>neo<br />
sottostante, ad eccezione<br />
<strong>di</strong> alcuni punti <strong>di</strong> ancoraggio.<br />
soppressione <strong>del</strong> grasso (TR/TE: 3100/60 ms , flip angle 90°, spessore<br />
<strong>del</strong>le fette = 4 mm, gap = 0,4, FOV = 200) e le sequenze Gra<strong>di</strong>ent<br />
Echo FFE (TR/TE: 507/18.41 in phase, flip angle 30°, slice thickness<br />
= 4 mm, gap = 0,4, FOV = 200) nei piani sagittale, frontale ed assiali.<br />
<strong>Le</strong> immagini sono state ottenute con una RMN <strong>di</strong> 1,5 Tesla (Philips<br />
Me<strong>di</strong>cal Systems, Gyroscan Intera, Best, The Netherlands), quin<strong>di</strong><br />
sono state trasferite ad una Sun workstation e sottoposte ad analisi<br />
multiplanare (MPR), che permette <strong>di</strong> visualizzare le immagini nei<br />
piani assiali, sagittali e coronali nella stessa finestra. <strong>Le</strong> misure sono<br />
state ottenute utilizzando un programma <strong>di</strong> analisi volumetrico (Voxtool<br />
3.0.54, Voxtool General Electric Me<strong>di</strong>cal Systems, Milwaukee,<br />
WI, USA).<br />
Risultati<br />
Dallo stu<strong>di</strong>o anatomico è risultato che i retinacoli <strong>del</strong>la caviglia<br />
appaiono semplici rinforzi <strong>del</strong>la fascia crurale, non separabili dalla<br />
fascia stessa. Risulta quin<strong>di</strong> <strong>di</strong>fficile in<strong>di</strong>viduare dei limiti precisi, dal<br />
momento che essi “sfumano” nella fascia senza mostrare soluzioni <strong>di</strong><br />
continuità (Fig. 1). Si possono comunque riconoscere specifiche<br />
inserzioni ossee, che permettono <strong>di</strong> <strong>del</strong>imitare, sebbene in maniera<br />
imprecisa, i <strong>di</strong>fferenti retinacoli. Il retinacolo superiore degli estensori<br />
si forma a circa 3 centimetri prossimamente alla articolazione<br />
tibio-tasica. Esso appare come una lamina fibrosa trasversale che si<br />
inserisce lateralmente al perone e alla superficie prossimale <strong>del</strong> malleolo<br />
peroneale, mentre me<strong>di</strong>almente si inserisce alla cresta anteriore<br />
<strong>del</strong>la tibia ed alla superficie prossimale <strong>del</strong> malleolo me<strong>di</strong>ale, continuandosi<br />
con il periostio <strong>del</strong>le due ossa. Nella maggior parte dei<br />
casi il limite <strong>di</strong>stale è ben <strong>del</strong>imitabile, mentre prossimalmente si<br />
fonde senza soluzione <strong>di</strong> continuità con la fascia crurale.<br />
Il retinacolo inferiore degli estensori è sicuramente il retinacolo<br />
meglio visibile a livello <strong>del</strong>la caviglia (Fig. 2). Esso presenta una forma<br />
paragonabile ad una Y, si possono infatti <strong>di</strong>stinguere tre rami<br />
con decorso <strong>di</strong>fferente. Il punto <strong>di</strong> incontro tra i tre si pone appena<br />
<strong>di</strong>stalmente (1-2 cm) all’articolazione tibio-peroneale <strong>di</strong>stale, in particolare<br />
la porzione profonda <strong>del</strong> retinacolo a tale livello aderisce alla<br />
capsula articolare <strong>del</strong>l’articolazione tibio-tarsica. Da tale punto <strong>di</strong><br />
congiunzione si <strong>di</strong>partono due rami <strong>di</strong>vergenti che si portano verso<br />
la regione me<strong>di</strong>ale, ed un terzo che si porta verso la regione laterale.<br />
Dei due rami me<strong>di</strong>ali, uno presenta un decorso ascendente, fino ad<br />
inserirsi al malleolo me<strong>di</strong>ale (branca supero-me<strong>di</strong>ale), l’altro un<br />
2 EUROPA MEDICOPHYSICA October 2008