2000-19 Klinik der primären ziliären Dyskinesie (Clinical features of ...
2000-19 Klinik der primären ziliären Dyskinesie (Clinical features of ...
2000-19 Klinik der primären ziliären Dyskinesie (Clinical features of ...
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Schweiz Med Wochenschr <strong>2000</strong>;130: Nr <strong>19</strong><br />
Teil einen längeren Gebrauch von Antibiotika nötig. Bei einer HR-<br />
CT-Kontrolle mit 21 Jahren sah man keine Progredienz <strong>der</strong> Bronchiektasen<br />
im linken Unterlappen.<br />
Die jetzt 15jährige Schwester R. S. wurde im Alter von 3 Tagen<br />
wegen einer Aspirationspneumonie und einer beidseitigen Rhinitis<br />
in unsere <strong>Klinik</strong> verlegt. Im Thorax-Röntgenbild (Abb. 4) sah man<br />
den typischen Situs inversus des Kartagener-Syndroms. Die Ziliendiagnose<br />
wurde später mittels einer Nasenschleimhautbiopsie gemacht<br />
und zeigte den gleichen kombinierten Defekt wie bei <strong>der</strong><br />
Schwester. Der klinische Verlauf war bis zum 10. Lebensjahr nicht<br />
so schwer wie bei <strong>der</strong> älteren Schwester. Es dominierten Otitiden<br />
und Sinusitiden. Erst später gesellten sich obstruktive Bronchitiden<br />
dazu. Die Lungenfunktion zeigte ebenfalls eine mittelschwere obstruktive<br />
Störung mit leichter Lungenüberblähung. Ein HR-CT<br />
wurde bis jetzt nicht durchgeführt. Die Therapie ist die gleiche wie<br />
bei <strong>der</strong> Schwester.<br />
Der Cousin, <strong>der</strong> jetzt 20jährige P. V., war uns ebenfalls seit dem 1.<br />
Lebensjahr bekannt. Die Zuweisung erfolgte wegen eines neonatalen<br />
Atemnot-Syndroms am ersten Lebenstag. Im Thorax-Röntgenbild<br />
fand man eine Aspirationspneumonie, die sich auch unter Antibiotika<br />
nur langsam zurückbildete. In <strong>der</strong> Folge, d.h. in den ersten<br />
2 Lebensjahren, traten dann gehäuft Otitiden, Rhinitiden und<br />
Therapie<br />
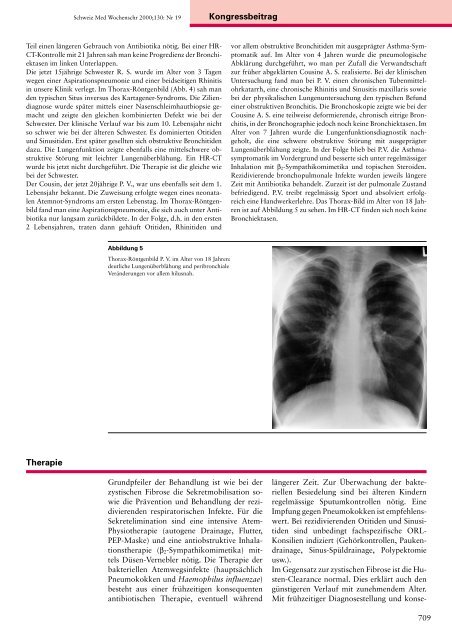
Abbildung 5<br />
Thorax-Röntgenbild P. V. im Alter von 18 Jahren:<br />
deutliche Lungenüberblähung und peribronchiale<br />
Verän<strong>der</strong>ungen vor allem hilusnah.<br />
Kongressbeitrag<br />
Grundpfeiler <strong>der</strong> Behandlung ist wie bei <strong>der</strong><br />
zystischen Fibrose die Sekretmobilisation sowie<br />
die Prävention und Behandlung <strong>der</strong> rezidivierenden<br />
respiratorischen Infekte. Für die<br />
Sekretelimination sind eine intensive Atem-<br />
Physiotherapie (autogene Drainage, Flutter,<br />
PEP-Maske) und eine antiobstruktive Inhalationstherapie<br />
(β2-Sympathikomimetika) mittels<br />
Düsen-Vernebler nötig. Die Therapie <strong>der</strong><br />
bakteriellen Atemwegsinfekte (hauptsächlich<br />
Pneumokokken und Haemophilus influenzae)<br />
besteht aus einer frühzeitigen konsequenten<br />
antibiotischen Therapie, eventuell während<br />
vor allem obstruktive Bronchitiden mit ausgeprägter Asthma-Symptomatik<br />
auf. Im Alter von 4 Jahren wurde die pneumologische<br />
Abklärung durchgeführt, wo man per Zufall die Verwandtschaft<br />
zur früher abgeklärten Cousine A. S. realisierte. Bei <strong>der</strong> klinischen<br />
Untersuchung fand man bei P. V. einen chronischen Tubenmittelohrkatarrh,<br />
eine chronische Rhinitis und Sinusitis maxillaris sowie<br />
bei <strong>der</strong> physikalischen Lungenuntersuchung den typischen Befund<br />
einer obstruktiven Bronchitis. Die Bronchoskopie zeigte wie bei <strong>der</strong><br />
Cousine A. S. eine teilweise deformierende, chronisch eitrige Bronchitis,<br />
in <strong>der</strong> Bronchographie jedoch noch keine Bronchiektasen. Im<br />
Alter von 7 Jahren wurde die Lungenfunktionsdiagnostik nachgeholt,<br />
die eine schwere obstruktive Störung mit ausgeprägter<br />
Lungenüberblähung zeigte. In <strong>der</strong> Folge blieb bei P.V. die Asthmasymptomatik<br />
im Vor<strong>der</strong>grund und besserte sich unter regelmässiger<br />
Inhalation mit β2-Sympathikomimetika und topischen Steroiden.<br />
Rezidivierende bronchopulmonale Infekte wurden jeweils längere<br />
Zeit mit Antibiotika behandelt. Zurzeit ist <strong>der</strong> pulmonale Zustand<br />
befriedigend. P.V. treibt regelmässig Sport und absolviert erfolgreich<br />
eine Handwerkerlehre. Das Thorax-Bild im Alter von 18 Jahren<br />
ist auf Abbildung 5 zu sehen. Im HR-CT finden sich noch keine<br />
Bronchiektasen.<br />
längerer Zeit. Zur Überwachung <strong>der</strong> bakteriellen<br />
Besiedelung sind bei älteren Kin<strong>der</strong>n<br />
regelmässige Sputumkontrollen nötig. Eine<br />
Impfung gegen Pneumokokken ist empfehlenswert.<br />
Bei rezidivierenden Otitiden und Sinusitiden<br />
sind unbedingt fachspezifische ORL-<br />
Konsilien indiziert (Gehörkontrollen, Paukendrainage,<br />
Sinus-Spüldrainage, Polypektomie<br />
usw.).<br />
Im Gegensatz zur zystischen Fibrose ist die Husten-Clearance<br />
normal. Dies erklärt auch den<br />
günstigeren Verlauf mit zunehmendem Alter.<br />
Mit frühzeitiger Diagnosestellung und konse-<br />
709