Peer-Review-Verfahren Kennzahl/Tracer
Peer-Review-Verfahren Kennzahl/Tracer
Peer-Review-Verfahren Kennzahl/Tracer
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
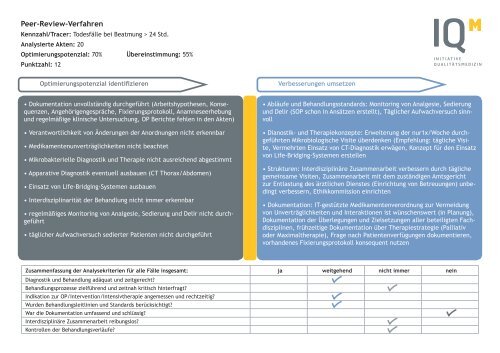
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong><br />
<strong>Kennzahl</strong>/<strong>Tracer</strong>: Todesfälle bei Beatmung > 24 Std.<br />
Analysierte Akten: 20<br />
Optimierungspotenzial: 70% Übereinstimmung: 55%<br />
Punktzahl: 12<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
• Dokumentation unvollständig durchgeführt (Arbeitshypothesen, Konsequenzen,<br />
Angehörigengespräche, Fixierungsprotokoll, Anamneseerhebung<br />
und regelmäßige klinische Untersuchung, OP Berichte fehlen in den Akten)<br />
• Verantwortlichkeit von Änderungen der Anordnungen nicht erkennbar<br />
• Medikamentenunverträglichkeiten nicht beachtet<br />
• Mikrobakterielle Diagnostik und Therapie nicht ausreichend abgestimmt<br />
• Apparative Diagnostik eventuell ausbauen (CT Thorax/Abdomen)<br />
• Einsatz von Life-Bridging-Systemen ausbauen<br />
• Interdisziplinarität der Behandlung nicht immer erkennbar<br />
• regelmäßiges Monitoring von Analgesie, Sedierung und Delir nicht durchgeführt<br />
• täglicher Aufwachversuch sedierter Patienten nicht durchgeführt<br />
• Abläufe und Behandlungsstandards: Monitoring von Analgesie, Sedierung<br />
und Delir (SOP schon in Ansätzen erstellt), Täglicher Aufwachversuch sinnvoll<br />
• Dianostik- und Therapiekonzepte: Erweiterung der nur1x/Woche durchgeführten<br />
Mikrobiologische Visite überdenken (Empfehlung: tägliche Visite,<br />
Vermehrten Einsatz von CT-Diagnostik erwägen, Konzept für den Einsatz<br />
von Life-Bridging-Systemen erstellen<br />
• Strukturen: Interdisziplinäre Zusammenarbeit verbessern durch tägliche<br />
gemeinsame Visiten, Zusammenarbeit mit dem zuständigen Amtsgericht<br />
zur Entlastung des ärztlichen Dienstes (Einrichtung von Betreuungen) unbedingt<br />
verbessern, Ethikkommission einrichten<br />
• Dokumentation: IT-gestützte Medikamentenverordnung zur Vermeidung<br />
von Unverträglichkeiten und Interaktionen ist wünschenswert (in Planung),<br />
Dokumentation der Überlegungen und Zielsetzungen aller beteiligten Fachdisziplinen,<br />
frühzeitige Dokumentation über Therapiestrategie (Palliativ<br />
oder Maximaltherapie), Frage nach Patientenverfügungen dokumentieren,<br />
vorhandenes Fixierungsprotokoll konsequent nutzen<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong><br />
<strong>Kennzahl</strong>/<strong>Tracer</strong>: Beatmung > 24 h und Tod<br />
Analysierte Akten: 16<br />
Optimierungspotenzial: 94% Übereinstimmung: 19%<br />
Punktzahl: 12<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
• Differentialdiagnostik/-therapie Hämodynamischer Störungen (Monitoring<br />
Katecholamintherapie, Volumentherapie, Hypothermieprotokolle, neurologische<br />
Diagnostik)<br />
• Sepsis/Multiorganversagen (keine Behandlungspfade, verzögerte Fokussuche,<br />
fehlende kalkulierte Antibiotikatherapie, verbesserungswürdiges Ernährungskonzept,<br />
schlechte interdisziplinäre Kooperation und Kommunikation)<br />
• Beatmungsmedizin (fehlende Dokumentation, Hyperkapnie Strategien unzureichend,<br />
weaning-Protokoll nicht umgesetzt)<br />
• Nierenversagen: nephrologisches Behandlungskonzept nicht leitliniengerecht<br />
• Gerinnungsmanagement: Einzel-Faktorengabe ohne Spiegel/Gerinnungsanalytik?<br />
• Dokumentation: Arbeitshypothesen, Therapieziele, Ableitung von Konsequenzen<br />
fehlt häufig, Inkonsequenz bei festgelegter Therapie und Restriktion<br />
• Abläufe/ SOPs/ Behandlungspfade müssen aktualisiert und ergänzt werden<br />
• Behandlungsstandards dann auch überwiegend als Ductus der Intensivmedizin<br />
anwenden<br />
• Interdisziplinäre Zusammenarbeit verbessern<br />
• Diagnostik- und Therapiekonzepte Hämodynamik und Sepsis / Focussuche/Antibiosen<br />
verbessern<br />
• Strategie therapeutische Kühlung und hypoxischer Hirnschaden / Diagnostik<br />
und Therapie<br />
• Dokumentation in allen Bereichen verbessern, insbesondere Beatmungsprotokolle,<br />
Weaning-Protokolle,<br />
• Verläufe/Strategie/Tagestherapieziele festlegen<br />
• IABP oder SOP Abverlegung kardiogener Schock zur Uni Halle<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?