Download PDF
Download PDF
Download PDF
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
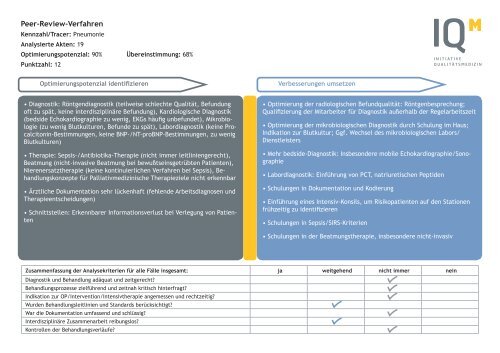
Peer-Review-Verfahren<br />
Kennzahl/Tracer: Pneumonie<br />
Analysierte Akten: 19<br />
Optimierungspotenzial: 90% Übereinstimmung: 68%<br />
Punktzahl: 12<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
• Diagnostik: Röntgendiagnostik (teilweise schlechte Qualität, Befundung<br />
oft zu spät, keine interdisziplinäre Befundung), Kardiologische Diagnostik<br />
(bedside Echokardiographie zu wenig, EKGs häufig unbefundet), Mikrobiologie<br />
(zu wenig Blutkulturen, Befunde zu spät), Labordiagnostik (keine Procalcitonin-Bestimmungen,<br />
keine BNP-/NT-proBNP-Bestimmungen, zu wenig<br />
Blutkulturen)<br />
• Therapie: Sepsis-/Antibiotika-Therapie (nicht immer leitliniengerecht),<br />
Beatmung (nicht-invasive Beatmung bei bewußtseinsgetrübten Patienten),<br />
Nierenersatztherapie (keine kontinuierlichen Verfahren bei Sepsis), Behandlungskonzepte<br />
für Palliativmedizinische Therapieziele nicht erkennbar<br />
• Ärztliche Dokumentation sehr lückenhaft (fehlende Arbeitsdiagnosen und<br />
Therapieentscheidungen)<br />
• Schnittstellen: Erkennbarer Informationsverlust bei Verlegung von Patienten<br />
• Optimierung der radiologischen Befundqualität: Röntgenbesprechung;<br />
Qualifizierung der Mitarbeiter für Diagnostik außerhalb der Regelarbeitszeit<br />
• Optimierung der mikrobiologischen Diagnostik durch Schulung im Haus;<br />
Indikation zur Blutkultur; Ggf. Wechsel des mikrobiologischen Labors/<br />
Dienstleisters<br />
• Mehr bedside-Diagnostik: Insbesondere mobile Echokardiographie/Sonographie<br />
• Labordiagnostik: Einführung von PCT, natriuretischen Peptiden<br />
• Schulungen in Dokumentation und Kodierung<br />
• Einführung eines Intensiv-Konsils, um Risikopatienten auf den Stationen<br />
frühzeitig zu identifizieren<br />
• Schulungen in Sepsis/SIRS-Kriterien<br />
• Schulungen in der Beatmungstherapie, insbesondere nicht-invasiv<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren<br />
Kennzahl/Tracer: COPD und Tod<br />
Analysierte Akten: 18<br />
Optimierungspotenzial: 56% Übereinstimmung: 72%<br />
Punktzahl: 7<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
• Ärztliche Dokumentation und Visitenbefunde sehr unvollständig<br />
• Mikrobakteriologische Diagnostik nicht ausreichend ausgeschöpft<br />
• Differentialdiagnostik und Differentialtherapie der respiratorischen Insuffizienz<br />
unter besonderer Berücksichtigung kardialer Ursachen<br />
• Frühzeitiges Erkennen SIRS / Sepsis<br />
• Nicht ausreichende Antikoagulation bei Vorhofflimmern<br />
• Fehlende Klassifizierung der Patienten nach gängigen Scoring-Systemen<br />
(z.B. CRB 65 oder ATS, SIRS/Sepsis-Kriterien)<br />
• Verbesserung der ärztlichen Dokumentation, ggf. Einsatz von EDV-Systemen<br />
• Aufnahme erweiterter mikrobiologischer Diagnostik in die Behandlungsstandards<br />
• Schulung der ärztlichen Mitarbeiter in Scoring-Systemen und Einsatz derselben<br />
• Optimierung der Kodierung (4/18 Fehlkodierungen) durch Mitarbeiterschulung<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren<br />
Kennzahl/Tracer: Pneumonie und Tod<br />
Analysierte Akten: 20<br />
Optimierungspotenzial: 80% Übereinstimmung: 80%<br />
Punktzahl: 9<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
• Differentialdiagnostik und Differentialtherapie der Sepsis: frühzeitige Abnahme<br />
von Blutkulturen; rechtzeitiges Adaptieren der Antibiose; fehlende<br />
Laktatmessungen; Diagnostik der Infektion mittels PCT; Kontrolle der Blutzuckerwerte<br />
und Zieleinhaltung, MRT Diagnostik bei v.a. Spondylodiscitis<br />
• Leitlinien Therapie der ambulant erworbenen Pneumonie (Leitlinie):<br />
Leitlinie nicht berücksichtigt, Mikrobiologische Diagnostik ausbauen (früher<br />
durchführen)<br />
• Differentialtherapie unstimmig: Kontrolle Anti Faktor Xa und Dosisanpassung,<br />
Lungenprotektive Beatmung nicht konstant umgesetzt, Erwägung von<br />
Pilzdiagnostik oder atypischer Keimdiagnostik unter Chemo, Gabe von Diuretika<br />
in der Anurie bei Niereninsuffizienz, Antibiotikaregime den Leitlinien<br />
anpassen<br />
• Dokumentation unzureichend: ärztliche Dokumentation, Visitendokumentation<br />
(CA/OA), Therapielimitierung, Aufklärung über invasive Maßnahmen<br />
kontinuierlich ausfüllen<br />
• Antibiotikaleitlinie erstellen im Konsens mit den Gesellschaften (schon in<br />
Arbeit)<br />
• Laktatmessung in die Blutgasanalysegeräte integrieren<br />
• Sepsisdiagnostik auffrischen<br />
• Wöchentliche Visite mit der Mikrobiologie (bisher 1x pro Monat)<br />
• MRT Beatmungsgerät sinnvoll bei großer Neurologie<br />
• Ärztliche Dokumentation kontrollieren, Dokumentation der OA und CA Visiten<br />
auf extra Zettel<br />
• Besetzung der Intensivstation überdenken bei großer Station und hohem<br />
Standard, nachts „nur“ Bereitschaftsdienst<br />
• zeitgerecht Therapie von Komplikationen (Pneumothorax), frühzeitige<br />
Verlegung auf Intensivstationdurchführen<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren<br />
Kennzahl/Tracer: Pneumonie und Tod<br />
Analysierte Akten: 19<br />
Optimierungspotenzial: 60% Übereinstimmung: 63%<br />
Punktzahl: 8<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
• Diagnostik und Therapie verbesserungsbedürftig: Diagnostik durchgeführt<br />
ohne daraus Konsequenzen zu ziehen, Thorax im Liegen als Verlaufskontrolle,<br />
Volumentherapie, Antibiotikastandard, Obduktion bei unklaren Todesfällen<br />
fehlte<br />
• Palliativmedizinisches Konzept: bisher nicht vorhanden, klare Angaben<br />
zur Begrenzung therapeutischer Maßnahmen fehlen<br />
• Dokumentation lückenhaft: Arbeitsdiagnosen, Differentialdiagnosen,Th<br />
erapieziele Verlegungsbericht bzw. Anordnungen fehlen gänzlich, Medikamentengabe<br />
nicht nachvollziehbar, Befundunterschriften vom durchführenden<br />
Arzt fehlen<br />
• Entlassungsbriefe oftmals extrem knapp<br />
• Diagnostik und Therapie: SOP‘s für Diagnostikstrategie bei Pneumonie,<br />
zur Infusionstherapie und Standard-Antibiotikatherapie<br />
• Palliativmedizinisches Konzept: klare Angaben zur Therapiebegrenzung<br />
dokumentieren und einhalten<br />
• Dokumentation: Verlegungsbericht mit Anordnungen für die Station etablieren,<br />
Medikamentengabe in den Stationskurven muss klar ersichtlich<br />
dokumentiert sein, Befundunterschriften müssen dem Untersucher zuzuordnen<br />
sein (Umsetzung mit der EDV), Entlassbriefe sollten den Verlauf im<br />
Sinne einer Epikrise inhaltlich logisch darstellen (Konzept überarbeiten)<br />
• Arbeitsdiagnosen, Differentialdiagnosen und Therapieziele dokumentieren<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren<br />
Kennzahl/Tracer: Pneumonie, verstorben<br />
Analysierte Akten: 18<br />
Optimierungspotenzial: 77,7% Übereinstimmung: 44,4%<br />
Punktzahl: 10<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
• Dokumentation: Aufnahmedokumentation auf unterschiedlichen Aufnahmebögen,<br />
Atemfrequenz bei Aufnahme nur vereinzelt angegeben, Blutgasanalysen/Sauerstoffsättigung<br />
unvollständig, ärztliche Dokumentation sporadisch,<br />
Therpieumstellung und -abbrüche nur als Anordnung dokumentiert<br />
• Antibiotikatherapie: Therapieanpassung bzw. Therapieumstellung oder<br />
Erweiterung der Diagnostik kann nicht gesehen werden<br />
• Kommunikation zw. Pflege und Ärztlichem Dienst: inhaltlich differierende<br />
Bewertungen im Bereich der Pflegedokumentation und der ärztlichen Dokumentation<br />
• Kritische Wertung der Aufnahmediagnose: begründete Zweifel an der Aufnahmediagnose<br />
in 4 Fällen (keine kritische Hinterfragung oder weitergehende<br />
Diagnostik)<br />
• Dokumentation im Ärztlichen Bereich: Tägliche ärztliche Befunddokumentation<br />
nach festgelegter Untersuchungsroutine, Therapieentscheidungen<br />
nachvollziehbar dokumentieren, Überprüfung der Therapieerfolge<br />
• Behandlungsstandards erstellen und bearbeiten: Diagnostik der Pneumonie,<br />
Antibiotikatherapien, Therapiekontrollen<br />
• Nachvollziehbare Identifikation der anordnenden Ärzte durch Handzeichen<br />
und Namensstempel<br />
• Einführung eines einheitlichen Aufnahmebogens mit Dokumentation der<br />
Vitalparameter inklusive Atemfrequenz<br />
• Ärztliche Aufklärungen: Aufklärungsbögen (TEE/Gastroskopie) sind in der<br />
Mehrzahl nur unzureichend ausgefüllt<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren<br />
Kennzahl/Tracer: Pneumonie und COPD und Tod<br />
Analysierte Akten: 17<br />
Optimierungspotenzial: 23% Übereinstimmung: 77%<br />
Punktzahl: 2<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
• Teile einer stationären Patientenkurve fehlte, bzw. zeigte eine unvollständige<br />
Verlaufsdokumentation<br />
• Ein Fall mit zu eng wirkender antibiotischer Therapie<br />
• Keine nachvollziehbare Begründung der Entscheidung zur Verlegung auf<br />
die Palliativstaion vorhanden<br />
• Erstellung von Standards für die antibiotische Therapie. Allerdings zeigte<br />
die überwiegende Mehrzahl der 17 Akten ein der Situation gut angepaßtes<br />
Antibiotikaregime.<br />
• Dokumentation der Indikation zur palliativmedizinischen Behandlung<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?