Download PDF
Download PDF
Download PDF
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
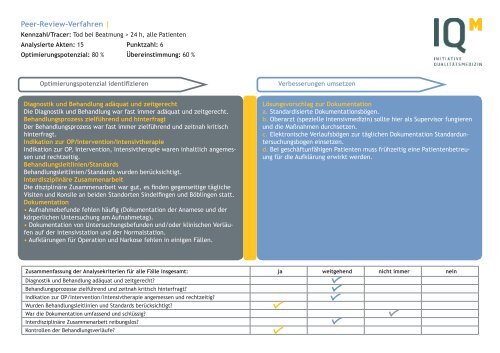
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 15 Punktzahl: 6<br />
Optimierungspotenzial: 80 % Übereinstimmung: 60 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Die Diagnostik und Behandlung war fast immer adäquat und zeitgerecht.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Der Behandlungsprozess war fast immer zielführend und zeitnah kritisch<br />
hinterfragt.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Indikation zur OP, Intervention, Intensivtherapie waren inhaltlich angemessen<br />
und rechtzeitig.<br />
Behandlungsleitlinien/Standards<br />
Behandlungsleitlinien/Standards wurden berücksichtigt.<br />
Interdisziplinäre Zusammenarbeit<br />
Die disziplinäre Zusammenarbeit war gut, es finden gegenseitige tägliche<br />
Visiten und Konsile an beiden Standorten Sindelfingen und Böblingen statt.<br />
Dokumentation<br />
• Aufnahmebefunde fehlen häufig (Dokumentation der Anamese und der<br />
körperlichen Untersuchung am Aufnahmetag).<br />
• Dokumentation von Untersuchungsbefunden und/oder klinischen Verläufen<br />
auf der Intensivstation und der Normalstation.<br />
• Aufklärungen für Operation und Narkose fehlen in einigen Fällen.<br />
Lösungsvorschlag zur Dokumentation<br />
a. Standardisierte Dokumentationsbögen.<br />
b. Oberarzt (spezielle Intensivmedizin) sollte hier als Supervisor fungieren<br />
und die Maßnahmen durchsetzen.<br />
c. Elektronische Verlaufsbögen zur täglichen Dokumentation Standarduntersuchungsbogen<br />
einsetzen.<br />
d. Bei geschäftunfähigen Patienten muss frühzeitig eine Patientenbetreuung<br />
für die Aufklärung erwirkt werden.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 15 Punktzahl: 15<br />
Optimierungspotenzial: 73 % Übereinstimmung: 20 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Indikationen zur apparativen Diagnostik zu selten z.B. CT-Diagnostik, Verlauf<br />
Laborparameter. • Invasive Diagnostik und Therapie zu selten: PICCO,<br />
Volumentherapie bei Sepsis Indikation zur Dialyse.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Es fehlen durchgehend Arbeitshypothesen und Therapieentscheidungen.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Erfolgte häufig verzögert oder unzureichend.<br />
Behandlungsleitlinien/Standards<br />
Zu Antibiotikatherapie, Schmerztherapie und Sepsisbehandlung nicht nachvollziehbar.<br />
Kontrollen der Behandlungsverläufe<br />
Erfolgt oft lückenhaft und ist nur dürftig dokumentiert.<br />
Interdisziplinäre Zusammenarbeit<br />
Konsile finden sich nur wenige.<br />
Neurologie: keine Stellungnahmen, keine neurologische Verlaufskontrolle.<br />
Dokumentation des postoperativen Tumorboards fehlt.<br />
Dokumentation<br />
• Ärztl. Dokumentation fehlt weitgehend; insbesondere in der Intensivakte<br />
• Therapieentscheidungen sind selten dokumentiert • Dokumentation von<br />
Konsilleistungen fehlen oder sind spärlich in der Ausführung.<br />
Diagnostik und Behandlung adäquat und zeitgerecht - Lösungsvorschlag<br />
Implementierung von Leitlinien z. B. Sepsis, Akutes Nierenversagen.<br />
Behandlungsprozess zielführend und hinterfragt - Lösungsvorschlag<br />
Arbeitshypothesen implementieren und dokumentieren Diagnostik und Therapie<br />
anpassen.<br />
Indikation zur OP/Intervention/Intensivtherapie - Lösungsvorschlag<br />
Implementierung von leitlinienorientierter Diagnostik und Therapie (siehe<br />
Behandlungsleitlinien/Standards).<br />
Behandlungsleitlinien/Standards - Lösungsvorschlag<br />
Schmerztherapie: Messung der Schmerzstärke, Sepsis: Schulung im Bereich<br />
der Sepsisdiagnostik, Antibiotika: Erarbeitung einer Antibiotika-Leitlinie).<br />
Kontrollen der Behandlungsverläufe<br />
Siehe Dokumentation.<br />
Interdisziplinäre Zusammenarbeit<br />
Das interdisziplinäre Management (Radiologe –Neurologe – (Notarzt) und Intensivmediziner)<br />
ist zu fokussieren.<br />
Dokumentation - Lösungsvorschläge<br />
• Vereinbarung mit der Neurologie zur Konsildokumentation und Anforderung<br />
über Fax. • Nutzung des in der Intensivakte dazu vorgesehenen Feldes<br />
zur ärztlichen Dokumentation. • Regelmäßige Dokumentation der Therapieentscheidungen<br />
mit Begründung/Befund in den OA- oder CA-Visiten.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 15 Punktzahl: 6<br />
Optimierungspotenzial: 53 % Übereinstimmung: 64 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Diagnostik und Therapiestandards sind zeitgemäß. Problem: 4 bis zu 30 km<br />
auseinanderliegende Standorte.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Behandlungsprozesse werden tagsüber von Fachärzten gelenkt. Problem:<br />
Nacht, Feiertage und außerhalb des Zentralhauses.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Schnittstellenprobleme bei Patienten aus den Außenbereichen. Befundlaufzeiten<br />
bei bakteriologischer Diagnostik zu lang.<br />
Behandlungsleitlinien/Standards<br />
Leitlinien durchgängig anwenden: Weaningprotokoll, Sedierungskonzept.<br />
Kontrollen der Behandlungsverläufe<br />
• Tägliche Visiten durch Fachärzte. Änderungen der Therapie nicht immer<br />
dokumentiert • Übergang von NIV auf invasive Beatmung wird unterschiedlich<br />
gehandhabt<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Störungen der interdisziplinären Zusammenarbeit.<br />
Dokumentation<br />
Die Dokumentation auf mehrere Dokumente verteilt. POC Diagnostik (z.B.<br />
Blutgasanalysen) Ausdruck vom Gerät eingeklebt. • Therapieentscheidungen<br />
selten schriftlich • Interdisziplinäres Konsil nicht dokumentiert • Arztbriefe<br />
abschließend durch OA/CA nicht abgezeichnet • Aufklärungsgespräche:<br />
Kommentare wenig ausführlich<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Keine Verbesserungen.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Bündelung der personellen Resourcen für eine größere Intensiveinheit (bereits<br />
vorgesehen).<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Intensivmedizin im Zentralhaus zu konzentrieren (bereits in Planung).<br />
Behandlungsleitlinien/Standards<br />
Bereits bestehende SOPs stärker ins Bewußtsein rufen.<br />
Kontrollen der Behandlungsverläufe<br />
• Änderungen auf dem Therapiebogen mit Zeit, Änderung und Handzeichen<br />
• Definition der Abbruchkriterien für NIV entsprechend Empfehlungen<br />
• Zusätzliche Schulung des Pflegepersonals in Beatmungstechniken (z.B.<br />
Atemtherapeut)<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Verbesserungen.<br />
Dokumentation<br />
• Bündelung der Dokumente • Kontrolle der ärztl. Dokumentation durch<br />
die OÄ • Workflow für Entlaßdokumente via KIS optimieren • Schriftl. Dokumentation<br />
der interdisziplinären Visite mit Zeit und Teilnehmern • Festlegung<br />
von Therapiebegrenzung nach Konsens (Namen der Beteiligten Entscheidungsträger)<br />
• Einspeisen der POC Diagnostik in die Labor EDV<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 15 Punktzahl: 6<br />
Optimierungspotenzial: 60 % Übereinstimmung: 73 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Operative ITS: dass in der Nacht dringliche ärztli. Maßnahmen häufig verzögert<br />
stattfinden, oder auf den nächsten Vormittag verschoben werden.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
In Fällen mit sehr hohem Eingriffsrisiko Entscheidung zum geplanten operativen<br />
Vorgehen.<br />
Behandlungsleitlinien/Standards<br />
Keine Angaben.<br />
Kontrollen der Behandlungsverläufe<br />
• Schmerzdokumentation auf den Intensivstationen nicht durchgängig dokumentiert<br />
• Neurolog. Status, Lokalbefund, chir. Kontrollen nach kompliziertem<br />
Verlauf einer Carotis-OP nicht aus den Unterlagen erkennbar<br />
Interdisziplinäre Zusammenarbeit<br />
Nach Aktenlage nicht hinreichend beurteilbar (s. Kontrollen der Behandlsungsverläufe),<br />
von den beteiligten Kollegen als positiv beschrieben.<br />
Dokumentation<br />
• Ärztl. Dokumentation chir. Visiten und Befunde auf der Intensivstation<br />
nicht etabliert • Therapieentscheidungen und Entscheidungen zur Therapiebegrenzung<br />
nicht immer dokumentiert • Konsiliarbefunde meist nicht in<br />
der Patientenakte vorhanden • Teilweise Unterschiede zwischen ärztl. und<br />
pflegerischer Dokumentation • Unterschiedliche Dokumentationsstandards<br />
auf den beiden Intensivstationen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Sicherstellen ärztlicher Präsenz auf der Intensivstation rund um die Uhr (z.<br />
B. 3-Schichtsystem).<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie - Lösungsvorschlag<br />
• Abwägen alternativer Therapiestrategien<br />
• Dokumentierte Fallkonferenzen/Tumorboard, Checklisten zur Risikoevaluation,<br />
Dokumentation der Inhalte von Aufklärungsgesprächen<br />
Behandlungsleitlinien/Standards<br />
Keine Angaben.<br />
Kontrollen der Behandlungsverläufe Lösungsvorschlag<br />
• Schmerzmessung auch auf der Intensivstation • Postoperativen Überwachungsstandard<br />
in der Carotischirurgie definieren<br />
Interdisziplinäre Zusammenarbeit<br />
Interdisziplinäre Fallbesprechungen/Tumorboard standardisiert etablieren.<br />
Dokumentation Lösungsvorschlag<br />
• Dokumentation der Visiten und Befunde der Operateure auf der Intensivstation<br />
• Tägliche Entscheidung zur Änderung/Fortführung der Therapie<br />
beschreiben, Entscheidung zur Therapiebegrenzung besonders deutlich dokumentieren<br />
• Konsilanforderung/Befundung über KIS • Besprechungen/Visiten<br />
gemeinsam mit der Pflege durchführen • Angleichen der Dokumentationsstandards/Scores<br />
auf den Intensivstationen<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 15 Punktzahl: 11<br />
Optimierungspotenzial: 73 % Übereinstimmung: 33 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Diagnostik/Therapie hämodynamischer Störungen nicht nachvollziehbar,<br />
Echos werden zu selten eingesetzt • Volumentherapie: Art und Menge der<br />
eingesetzten Präparate nicht nachvollziehbar • Beatmung: Indikation und<br />
Einstellung nicht nachvollziehbar (BGA Kontrollen? Weaningversuche? Alternativen?)<br />
Behandlungsprozess zielführend und hinterfragt Keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie Keine Angaben.<br />
Behandlungsleitlinien/Standards<br />
• Reanimationen (im Notarztdienst) entsprechen nicht immer den Leitlinien<br />
• Sepsistherapie: nicht zeitnahe umgesetzt -Therapieleitlinien?<br />
Kontrollen der Behandlungsverläufe<br />
Visiten werden von den Ärzten nicht dokumentiert.<br />
Interdisziplinäre Zusammenarbeit<br />
• Konsiliaruntersuchungen nicht immer nachvollziehbar • Neurologie - eigenständiger<br />
Befundbogen?<br />
Dokumentation<br />
• Therapieempfehlung und Dok. nicht nachvollziehbar • Keine Therapieziele<br />
• Dok. auf ITS unzureichend • Dok. der täglichen ärztlichen Befunde unstrukturiert<br />
• Die Dok. der Ultraschallbefunde, BGA-Befunde, Konsile anderer<br />
Fachabteilungen, Weaning-Protokolle sind nicht immer nachvollziehbar<br />
• Gespräche mit Angehörigen werden nicht ausreichend dokumentiert<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Kardiale Ultraschalluntersuchungen häufiger zur hämodynamischen Therapiesteuerung<br />
einsetzen • PICCO-Systeme häufiger einsetzen • Die Voraussetzungen<br />
für nichtinvasive Beatmung (NIV) sollten erweitert werden<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Angaben.<br />
Behandlungsleitlinien/Standards<br />
Behandlungsstandards erstellen, bearbeiten, dokumentieren<br />
• Sepsis • Respiratoreinstellungen und Weaning, ggf. Unterstützung durch<br />
Beatmungstherapeuten? • Sedierung • Volumen-, Katecholamintherapie<br />
Kontrollen der Behandlungsverläufe<br />
Tägliche Visitendokumentation mit Namenszeichen.<br />
Interdisziplinäre Zusammenarbeit<br />
• Interdis. zeitnahe Zusammenarbeit • Verbessern Mitarbeiter mit qualifizierter<br />
intensivmed. Ausbildung erhöhen • Wechselseitigen Bereitschaftsdienst<br />
(chir.-anästh./-internistische Abteilungen) besser organisieren<br />
Dokumentation<br />
Dokumentation im Bereich der ITS mit Unterstützung der IT<br />
• Tägliche ärztl. Befunddokumentation • Therapieentscheidungen • Überprüfung<br />
der Tagestherapieziele • Gespräche mit Angehörigen beschreiben<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 15 Punktzahl: 14<br />
Optimierungspotenzial: 87 % Übereinstimmung: keine Angabe<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Notaufnahme: Saubere Dokumentation mit Behandlungsplan und Dokumentation<br />
der Leistungen. Zielgerichtete, prompte Antibiose bei Sepsis.<br />
Behandlungsprozess ziel führend und hinterfragt<br />
Chirurgische Normalstationen: Bei Verlegungen von den Intensivstationen<br />
ist in einigen Akten nicht erkennbar, ob der Pat. noch im Krankenhaus lag.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Einige Verläufe lassen vermuten, dass die Patienten noch nicht für die Normalstationen<br />
geeignet waren.<br />
Behandlungsleitlinien/Standards<br />
Intensivstationen (beide): Verlässliche Umsetzung bereits eingeführter Behandlungsstandards<br />
(Beatmung, Weaning, Sepsistherapie).<br />
Kontrollen der Behandlungsverläufe Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit Keine Angaben.<br />
Dokumentation<br />
• Ärztl. Dok.: Krankheitsverläufe, Behandlungsziele, Zieländerungen, Differenzialdiagnosen<br />
nicht klar erkennbar • Tod und Todeszeitpunkt nicht<br />
vermerkt, Kurven für die Intensivstationen nicht strukturiert • Anamnese,<br />
Aufnahmebefund, Aufklärung zu Operationen, Op-Bericht • Pflegedok.: Auf<br />
den Intensivstationen praktisch nicht erkennbar. Auf den Normalstationen<br />
sehr lückenhaft. Insbesondere an Wochenenden gibt es in einigen Kurven<br />
nicht einen Eintrag.<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Keine Angaben.<br />
Behandlungsprozess ziel führend und hinterfragt<br />
Keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Einrichtung einer IMC wäre wünschenswert (bereits geplant).<br />
Behandlungsleitlinien/Standards<br />
Keine Angaben.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
Zwischenzeitlich hat es im Haus zahlreiche und umfassende Änderungen<br />
auf verschiedenen organisatorischen und fachlichen Ebenen gegeben, so<br />
dass die doch erheblichen Lücken in der Patientenversorgung weitgehend<br />
geschlossen sind.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 15 Punktzahl: 9<br />
Optimierungspotenzial: 66 % Übereinstimmung: 60 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Häufig verzögerte Diagnostik und Therapie (Diagnostik Aspirationspneumonie,<br />
Intubation, Beginn Antibiose etc.) • EKG häufig fehlend bzw. keine<br />
regelmäßigen Kontrollen<br />
Behandlungsprozess zielführend und hinterfragt<br />
Beatmungsstrategie: Beatmungseinstellung? BGA? AZV.<br />
Indikation zur OP/Intervention/Intensivtherapie Keine Angaben.<br />
Behandlungsleitlinien/Standards<br />
• Häufig Sedierung mit Kombination Midazolam/Fentanyl und teilweise<br />
hohe Dosen • Häufige Verwendung von FFP<br />
Kontrollen der Behandlungsverläufe<br />
Keine täglichen körperlichen Untersuchungen auf ITS.<br />
Interdisziplinäre Zusammenarbeit<br />
Probleme in der Zusammenarbeit mit Pflege – Anordnungen werden teilweise<br />
nicht umgesetzt.<br />
Dokumentation<br />
• Beatmung: In der Dok. keine Beatmungseinstellung • Therapieentscheidungen<br />
sind nicht dokumentiert • Dok. bei außergewöhnlichen Ereignissen<br />
fehlt häufig • Intensivkurve: keine Dok. der Chirurgie • Ärztl. Dok. auf<br />
der Normalstation mangelhaft • Oft Diskrepanzen in den verschiedenen<br />
Dokumenten (falsche Diagnosen, verschiedene OP-Daten etc.) • Visitendok.<br />
teilw. nicht passend (Gesprochene Sätze z.B. „wieder einmal zu wenig<br />
Zeit...“)<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Fortbildung zum Thema Sepsis • Überlegungen zur Personalsituation im<br />
ärztlichen Dienst • Diskussion im Haus bzgl. EKG-Möglichkeit auf der Intensivstation<br />
Behandlungsprozess zielführend und hinterfragt<br />
Diskussion im Team bzgl. Beatmungsstrategie.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Angaben.<br />
Behandlungsleitlinien/Standards<br />
• Nochmalige Diskussion im Team zum Thema Sedierung (Scoring für Sedierung<br />
eingeführt, Medikamente geändert) • Diskussion zur Gerinnung: Faktoren<br />
vs. Frischplasma<br />
Kontrollen der Behandlungsverläufe<br />
Diskussion im Team bzgl. täglicher Untersuchungen.<br />
Interdisziplinäre Zusammenarbeit<br />
Diskussion auf Ebene der GF zum Thema Zusammenarbeit Medizin-Pflege.<br />
Dokumentation<br />
• Überarbeitung des Beatmungsblattes, bzw. korrekte Verwendung des bestehenden<br />
• Diskussion in den Teams bzgl. Verbesserungsmöglichkeiten in<br />
der gesamten ärztlichen Dokumentation<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 15 Punktzahl: 8<br />
Optimierungspotenzial: 87 % Übereinstimmung: 13 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Die bildgebende Diagnostik war nicht durchgehend zeitgerecht • Die kalkulierten<br />
antimikrobiellen Therapien waren nicht immer der klin. Diagnose<br />
angemessen • Die Antibiose nicht immer zeitgerecht angesetzt worden<br />
Behandlungsprozess zielführend und hinterfragt Im Wesentlichen ja.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Nicht durchgehend zeitgerecht gestellt (Verfügbarkeit von ITS-Kapazitäten?).<br />
Behandlungsleitlinien/Standards<br />
• Behandlungsstandards wurden erkennbar umgesetzt • Behandlung septischer<br />
Pat.: deutlich zu verbessern (zeitgerechte Antibiose, Volumentherapie,<br />
Therapie von Störungen des Säure-Basen-Haushaltes) • Ernährung häufig<br />
kalorisch nicht ausreichend • Beatmung häufig mit hohen Titalvolumina<br />
Kontrollen der Behandlungsverläufe<br />
Regelmäßig kontrolliert und Konsequenzen abgeleitet.<br />
Interdisziplinäre Zusammenarbeit Ja.<br />
Dokumentation<br />
• Pflegerische Dok. war umfassend • Ärztl. Dok. ist ausbaufähig, aber in<br />
den bestehenden Strukturen durchaus überzeugend • Teilweise fanden sich<br />
Inkongruenzen zwischen Dok. und Arztbrief • Optimierbar bei interdisziplinären<br />
Therapieentscheidungen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Laborstandards • Zeitnahe bildgebende Diagnostik<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Verbesserngen.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Strukturelle Lösungen anstreben.<br />
Behandlungsleitlinien/Standards<br />
Eine Aktualisierung der verfolgten Therapiestrategien wurde empfohlen<br />
(bereits eingeleitet).<br />
• Sepsistherapie (Fokussuche, Antibiotikatherapie, mikrobiologische Diagnostik<br />
• Supportive Sepsistherapie: Volumentherapie inkl. Steuerung der<br />
Volumentherapie, Behandlung des Septischen Schocks • Behandlung von<br />
Störungen des Säure-Basen-Haushaltes • Behandlung Pneumonie • Ernährung<br />
• Beatmung<br />
Kontrollen der Behandlungsverläufe<br />
Keine Verbesserungen.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Verbesserungen.<br />
Dokumentation<br />
• Dokumentation der Therapieziele • Die nicht übereinstimmende Dok. von<br />
Verlauf- und Arztbrief sollte aus forensicher Sicht vermieden werden<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 15 Punktzahl: 5<br />
Optimierungspotenzial: 53 % Übereinstimmung: 73 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• OP-Indikation und OP-Strategie: schwere Vorerkrankungen nicht adäquat<br />
berücksichtigt • Bei der Stellung der OP-Indikation im Tumorboard lagen<br />
wichtige Befunde noch nicht vor<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Die Abklärung eines Sturzereignisses wurde nicht zeitgerecht durchgeführt<br />
• Die Sepsistherapie wurde bei einem multimorbiden Patienten nach<br />
der Entscheidung gegen eine Therapielimitierung nicht zeitgerecht durchgeführt<br />
• In einem Fall wurde bei klinischen Zeichen einer Sepsis die antibiotische<br />
Therapie nicht zeitgerecht eskaliert<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Intensivmedizinische nicht zeitgerecht initiiert (1 Fall).<br />
Behandlungsleitlinien/Standards<br />
Protokolle und Pläne zu Weaning, Ernährung, Sedierung, Lagerung, Reanimation<br />
liegen nicht vor.<br />
Kontrollen der Behandlungsverläufe Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit Keine Angaben.<br />
Dokumentation<br />
• Ärztl. Verlaufs- und Visitendokumentation ist oft nur in Stichworten vorhanden<br />
oder fehlt • Patientenaufklärungen waren z.T. mangelhaft, d.h.<br />
ohne Datum/Uhrzeit • Gespräche mit Angehörigen werden außerhalb von<br />
Ethikprotokollen nicht ausreichend dokumentiert<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Perioperative Sicherheitscheckliste mit Risikoevaluation einführen (Operation<br />
von Hochrisikopatienten, perioperatives Management) • OP-Indikationen<br />
im Tumorboard nach Stagingbefunde und Ergebnisse der Voruntersuchungen<br />
stellen<br />
Behandlungsprozess zielführend und hinterfragt<br />
Eine Strategie zur Verbesserung der Schnittstelle Übermittlung von mikrobiologischen<br />
Befunden sollte mit dem Labordienstleiter erarbeitet werden.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Bei Verschlechterung des AZ auf der Normalstation sollte ein kompetenter<br />
Ansprechp. zeitnah intensivmedizinische Maßnahmen initiieren können.<br />
Behandlungsleitlinien/Standards<br />
Weaning-, Lagerungs- und Ernährungsstrategien sollten vor allem bei Risikopatienten<br />
dokumentiert werden.<br />
Kontrollen der Behandlungsverläufe Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Bei speziellen Krankheitsbildern (z.B. Sturz) sollte standardisiert eine interdisziplinäre<br />
Abklärung zur Diagnosestellung stattfinden.<br />
Dokumentation<br />
Die Dokumentation von Visiten/Therapie und Diagnoseschritten, Verläufen<br />
und Angehörigengesprächen sollte in der Patientenakte aufgenommen werden,<br />
ggf. in einem elektronischen Patientendatenmanagementsystem.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 11 Punktzahl: 9<br />
Optimierungspotenzial: 91 % Übereinstimmung: 33 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Differentialdiagnostik und Differentialtherapie von Infektionen<br />
o Verbesserung der mikrobiologischen Diagnostik<br />
o Kalkulierte Initialtherapie breiter anlegen<br />
• Hämodynamisches Monitoring intensivieren (Echokardiographie, zentralvenöse<br />
Sauerstoffsättigung/Pulsoxymetrie)<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Therapieziele definieren und Konzepte darauf ausrichten • Bildgebende<br />
Diagnostik häufiger einsetzen (Sonographie) • Sicherstellung der protektiven<br />
Ventilation im Lungenversagen<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Angaben.<br />
Behandlungsleitlinien/Standards<br />
Keine Angaben.<br />
Kontrollen der Behandlungsverläufe<br />
Zeitverzug in der Behandlung bei durch Pflegende frühzeitig festgestellte<br />
Auffälligkeiten.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
Darstellen von Arbeitshypothesen und Konsequenzen.<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Sepsisleitlinie berufsgruppenübergreifend implementieren (wohl bereits<br />
in Bearbeitung) • Initiale kalkulierte antibiotische Therapie zügig und ausreichend<br />
dosiert einsetzen • Diagnostik- und Therapiekonzepte überarbeiten:<br />
erweitertes hämodynamisches Monitoring, Labordiagnostik, Bildgebung<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Bei Versagen der antibiotischen Initialtherapie konsequente Fokussuche<br />
mit Gewinnung von Proben sowie adäquater Bildgebung • Bei der Beatmungstherapie<br />
im Lungenversagen das Ziel „Atemhubvolumen 6 ml/kg ideales<br />
KG“ berufsgruppenübergreifend realisieren<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Angaben.<br />
Behandlungsleitlinien/Standards<br />
Keine Angaben.<br />
Kontrollen der Behandlungsverläufe<br />
Normalstation: bei durch Pflegende beschriebene Auffälligkeiten zügige<br />
ärztliche Abklärung, ggf. über Scoring-Systeme bzw. „Medical-Intervention-<br />
Team“ (wohl bereits in Bearbeitung).<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 14 Punktzahl: 5<br />
Optimierungspotenzial: 93 % Übereinstimmung: 43 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Invasives Monitoring haemodynamischer Störungen nicht ausreichend. (Invasiven<br />
Blutdruckmessung bei Applikation von Noradrenalin.)<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Pleuraempyem: keine Spülung mit Antiseptika • „Kardiale Dekompensation:<br />
PiCCO und/oder eine Echokardiografie zu selten<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• Problematisch: Schnittstelle zwischen externem Operateur, eigener Klinik<br />
sowie ITS (bereits organisatorisch gelöst) • Notfallversorgung einer GIB unbefriedigend<br />
Behandlungsleitlinien/Standards<br />
• Fehlende Dokumentation der (geänderten) Beatmungsparameter<br />
• Weaningprozess nicht hinreichend dokumentiert<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
keine Angaben.<br />
Dokumentation<br />
• Ärztl. Dok. sehr unterschiedlich • Peripheren Stationen: kaum Pflegedokumentation<br />
• Aufgrund spärlicher ärztlicher und pflegerischer ITS-Dokumentation<br />
waren Therapieziele und/oder –konzepte schwer erkennbar.<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Nutzung einer invasiven Blutdruckmessung (Steuerung applizierter Katecholamine,<br />
arterielle BGAs).<br />
Behandlungsprozess zielführend und hinterfragt<br />
Aggressivere Therapie zur Reduktion der Keimzahl bei Pleuraempyem.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Notfallversorgung einer GIB: Nutzung eines anästhesiologischen Arbeitsplatzes<br />
(z.B. Schockraum) und mindestens Stand by der Anästhesie (raschere<br />
Volumensubstitution und ggf. Transfusion).<br />
Behandlungsleitlinien/Standards<br />
Anwendung eines Weaningprotokolls und eines Beatmungsdokumentationsbogens.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
• Dok.: Therapieentscheidungen, Angehörigengespräche, Entscheid zur<br />
Therapiebegrenzung • Pflegedok.: PDL Änderungen bereits begonnen •<br />
Ärztl. Dok.: Unterstützung durch AiW anderer Fachrichtungen, Entlastung<br />
von nichtärztlicher Tätigkeit durch eine Stations-Sekretärin? • Aufwachraum<br />
ab 18 Uhr geschlossen, fehlende jegliche IMC-Kapazität Nutzung des<br />
AWR über Nacht als IMC?<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 15 Punktzahl: 7<br />
Optimierungspotenzial: 67 % Übereinstimmung: 73 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Umsetzen der Antibiose teilweise verzögert • Fehlinterpretationen (keine<br />
Demo der RöBilder)<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Unzureichende Dokumentation der Schmerzscore, keine Dokumentation<br />
per VAS • Klare Angaben zur Schmerzmedikation fehlen<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Indikation zur Aufnahme auf die Intensiv unklar.<br />
Behandlungsleitlinien/Standards<br />
• Primäre Antibiose bei CAP mit Gyrasehemmer? • Bei massiver Blutung und<br />
DIC keine konsequente Behandlungsstrategie • Stellenwert der Regionalanästhesie<br />
bei pAVK<br />
Kontrollen der Behandlungsverläufe<br />
Nach Gabe von Sedativa über Perfusor Halbwertszeiten?<br />
Interdisziplinäre Zusammenarbeit<br />
Interdisziplinäre Absprachen + Visiten nicht ausreichend dokumentiert.<br />
Dokumentation<br />
• Dok. der Angehörigengespräche nicht ausreichend • Arztbriefe spiegeln<br />
nicht den Krankheitsverlauf wieder • Akten teils unvollständig da Unterlagen<br />
der Fachabteilungen fehlten • EKG Befundung nicht immer nachvollziehbar<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Keine Angaben.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Pain nurse (schon umgesetzt).<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Ein Frühwarnsystem ist von der Klinik schon im Aufbau.<br />
Behandlungsleitlinien/Standards<br />
• Standards festlegen (nach Aussagen schon in Arbeit) • Ggf. auch Gabe<br />
von Gerinnungsfaktoren erwägen • Gemeinsame Diskussion mit Gefäßchirurgie<br />
und Anästhesie im frühen Behandlungsablauf<br />
Kontrollen der Behandlungsverläufe<br />
Spiegelbestimmung, Zusatzdiagnostik (Neurologie).<br />
Interdisziplinäre Zusammenarbeit<br />
Tägliche Dokumentation während der Konsile/Visiten.<br />
Dokumentation<br />
• Kontrolle der ärztlichen Dokumentation durch die OÄ/CÄ, Dokumentation<br />
der Entscheidungsprozesse • Schreiben eines gemeinsamen Arztbriefes<br />
über den kompletten Aufenthalt • Akten im KIS zusammenführen, Optimierung<br />
der Scanprozesse • EKG Befunde in der Akte abheften<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 15 Punktzahl: 5<br />
Optimierungspotenzial: 20% Übereinstimmung: 100 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Die Aufnahme von Notfallpatienten in der Ambulanz schließt derzeit Verzögerungen<br />
in der Diagnostik und Therapie bei einzelnen Patienten nicht sicher<br />
aus.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Kapazitätsprobleme der Intensivstation führen zur frühzeitigen Verlegung<br />
Kritische Zustandsänderungen werden daher möglicherweise verspätet erfasst<br />
und behandelt.<br />
Behandlungsleitlinien/Standards<br />
Keine Angaben.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
• Patientenakten waren nach Ausdruck der digitalen Daten teilweise unvollständig<br />
• Aufnahmebefund, Therapieziele, Dokumentation von ärztlichen<br />
Entscheidungen und Therapielimitierungen noch verbesserungsfähig<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Überlegungen zur Reorganistation/Umstrukturierung der Notfallambulanz<br />
und Verbesserung der Dokumentation sollten in einer besseren Organisation<br />
der Notfallambulanz resultieren.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Die Klinik hat auf dieses Problem schon mit der Einrichtung und Erweiterung<br />
einer IMC-Station reagiert.<br />
Behandlungsleitlinien/Standards<br />
Keine Angaben.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
Insgesamt kann die Qualität der Dokumentation bezüglich Aufnahmebefund,<br />
Therapieziele, Dokumentation von ärztlichen Entscheidungen und<br />
Therapielimitierungen verbessert werden.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
Peer-Review-Verfahren |<br />
Kennzahl/Tracer: Tod bei Beatmung > 24 h, alle Patienten<br />
Analysierte Akten: 15 Punktzahl: 5<br />
Optimierungspotenzial: 33 % Übereinstimmung: 93 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Kapazitätsprobleme im operativen Bereich? • Ungünstige Versorgung von<br />
Notfallpatienten<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• Nach interventionellen und operativen Eingriffen werden Pat. teils auf<br />
der internistischen, teils auf der operativen Intensivstation betreut • Aus<br />
Kapazitätsgründen muss eine Verlegung auf die Allgemeinstation jedoch<br />
häufig dann schon erfolgen, wenn die akute Bedrohung der Vitalfunktionen<br />
überwunden ist. Die damit verbundene drastische Verringerung der pflegerischen<br />
Zuwendung und Überwachung der Vitalfunktionen kann für diese<br />
Patienten eine potenzielle Gefährdung darstellen<br />
Behandlungsleitlinien/Standards Keine Angaben.<br />
Kontrollen der Behandlungsverläufe Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit Keine Angaben.<br />
Dokumentation<br />
Ärztliche Dok. bezüglich Therapiezielen, therapeutischer Konsequenzen<br />
aus Befunden und Therapieabbruch nicht immer zufriedenstellend.<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Keine Angaben.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• Eine klarere Trennung der Intensivbehandlung von Patienten der chirurgischen<br />
und internistisch-konservativen Fachabteilungen könnte hilfreich<br />
sein • Eine ausreichend dimensionierte Intermediate-Care-Station wäre geeignet,<br />
die Versorgung dieser Patientengruppe, die aufgrund des demografischen<br />
Wandels zunehmen wird, zu verbessern<br />
Behandlungsleitlinien/Standards<br />
Keine Angaben.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
Keine Angaben.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?