28. – 29.09.2012 Messe Stuttgart - ZM-Online
28. – 29.09.2012 Messe Stuttgart - ZM-Online
28. – 29.09.2012 Messe Stuttgart - ZM-Online
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Befund bis auf die Schwellungszunahme unverändert<br />
im Vergleich zur Voruntersuchung<br />
dar. Das allgemeine Befinden des Patienten<br />
war weiterhin unbeeinflusst und altersentsprechend<br />
gut (keine B-Symptomatik).<br />
In der wiederholten sonografischen Untersuchung<br />
zeigte sich das Gewebe homogen<br />
strukturiert. Es wurde erneut ein MRT durchgeführt<br />
(Abbildungen 2a bis 2c). Bildmorphologisch<br />
korrelierte nun der Befund im<br />
Bereich der Temporalregion und der Parotisloge<br />
rechts am ehesten mit einem Lymphom.<br />
Zudem waren an Zahl und Größe vermehrt<br />
Lymphknoten zervikal erkennbar. In Intubationsnarkose<br />
wurde ein 2 cm x 2 cm messendes<br />
Gewebsstück aus der Tiefe der temporalen<br />
Raumforderung für eine erneute<br />
histopathologische Untersuchung entnommen<br />
(Abbildung 3). Makroskopisch wies das<br />
Gewebe eine käsig bröckelige Konsistenz<br />
auf. Zudem wurde eine Gewebeprobe zur<br />
mikrobiologischen Untersuchung eingesandt,<br />
wobei kein spezifischer Erreger nachgewiesen<br />
werden konnte.<br />
Das pathologische Gutachten ergab diesmal<br />
das Vorliegen eines B-Zell-Non-Hodgkin-<br />
Lymphoms. Aufgrund der schwierigen<br />
Diagnostik des eingesandten Präparats<br />
wurde eine referenzpathologische Untersuchung<br />
in Würzburg (Referenzzentrum<br />
für Lymphknotendiagnostik und Hämatopathologie)<br />
durchgeführt. Diese bestätigte<br />
die Diagnose eines Non-Hodgkin-Lymphoms<br />
der B-Zellreihe. Klassifiziert wurde<br />
das Lymphom als teils follikulär, teils diffus<br />
wachsendes follikuläres Lymphom Grad 1<br />
(Abbildungen 4 und 5).<br />
Der Patient wurde auf eigenen Wunsch<br />
nach Komplettierung des Tumorstagings<br />
in eine heimatnahe onkologische Praxis<br />
zur Durchführung der tumorspezifischen<br />
Immunchemotherapie bestehend aus Rituximab<br />
und Bendamustin (R-Bendamustin)<br />
überwiesen.<br />
Diskussion<br />
Definitionsgemäß bezeichnen maligne<br />
Lymphome eine heterogene Gruppe bösartiger<br />
Krankheiten des lymphatischen<br />
Systems [Dreyling M, 2007]. Eine einheitliche<br />
Lymphomklassifikation stellt die WHO-<br />
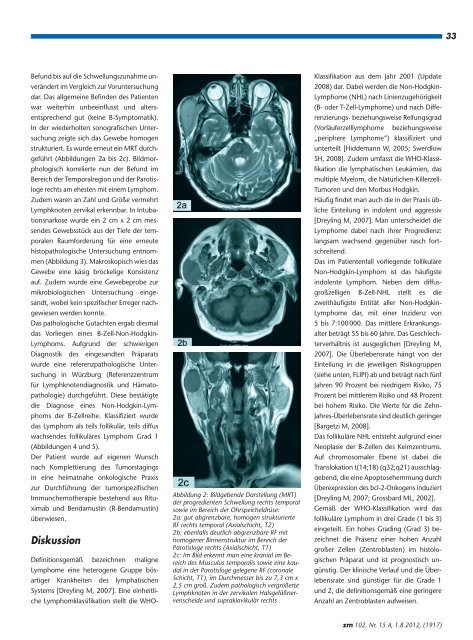
Abbildung 2: Bildgebende Darstellung (MRT)<br />
der progredienten Schwellung rechts temporal<br />
sowie im Bereich der Ohrspeicheldrüse:<br />
2a: gut abgrenzbare, homogen strukturierte<br />
RF rechts temporal (Axialschicht, T2)<br />
2b: ebenfalls deutlich abgrenzbare RF mit<br />
homogener Binnenstruktur im Bereich der<br />
Parotisloge rechts (Axialschicht, T1)<br />
2c: Im Bild erkennt man eine kranial im Bereich<br />
des Musculus temporalis sowie eine kaudal<br />
in der Parotisloge gelegene RF (coronale<br />
Schicht, T1), im Durchmesser bis zu 7,3 cm x<br />
2,5 cm groß. Zudem pathologisch vergrößerte<br />
Lymphknoten in der zervikalen Halsgefäßnervenscheide<br />
und supraklavikulär rechts<br />
Klassifikation aus dem Jahr 2001 (Update<br />
2008) dar. Dabei werden die Non-Hodgkin-<br />
Lymphome (NHL) nach Linienzugehörigkeit<br />
(B- oder T-Zell-Lymphome) und nach Differenzierungs-<br />
beziehungsweise Reifungsgrad<br />
(Vorläuferzelllymphome beziehungsweise<br />
„periphere Lymphome“) klassifiziert und<br />
unterteilt [Hiddemann W, 2005; Swerdlow<br />
SH, 2008]. Zudem umfasst die WHO-Klassifikation<br />
die lymphatischen Leukämien, das<br />
multiple Myelom, die Natürlichen-Killerzell-<br />
Tumoren und den Morbus Hodgkin.<br />
Häufig findet man auch die in der Praxis übliche<br />
Einteilung in indolent und aggressiv<br />
[Dreyling M, 2007]. Man unterscheidet die<br />
Lymphome dabei nach ihrer Progredienz:<br />
langsam wachsend gegenüber rasch fortschreitend.<br />
Das im Patientenfall vorliegende follikuläre<br />
Non-Hodgkin-Lymphom ist das häufigste<br />
indolente Lymphom. Neben dem diffusgroßzelligen<br />
B-Zell-NHL stellt es die<br />
zweithäufigste Entität aller Non-Hodgkin-<br />
Lymphome dar, mit einer Inzidenz von<br />
5 bis 7:100 000. Das mittlere Erkrankungsalter<br />
beträgt 55 bis 60 Jahre. Das Geschlechterverhältnis<br />
ist ausgeglichen [Dreyling M,<br />
2007]. Die Überlebensrate hängt von der<br />
Einteilung in die jeweiligen Risikogruppen<br />
(siehe unten, FLIPI) ab und beträgt nach fünf<br />
Jahren 90 Prozent bei niedrigem Risiko, 75<br />
Prozent bei mittlerem Risiko und 48 Prozent<br />
bei hohem Risiko. Die Werte für die Zehn-<br />
Jahres-Überlebensrate sind deutlich geringer<br />
[Bargetzi M, 2008].<br />
Das follikuläre NHL entsteht aufgrund einer<br />
Neoplasie der B-Zellen des Keimzentrums.<br />
Auf chromosomaler Ebene ist dabei die<br />
Translokation t(14;18) (q32;q21) ausschlaggebend,<br />
die eine Apoptosehemmung durch<br />
Überexpression des bcl-2-Onkogens induziert<br />
[Dreyling M, 2007; Grossbard ML, 2002].<br />
Gemäß der WHO-Klassifikation wird das<br />
follikuläre Lymphom in drei Grade (1 bis 3)<br />
eingeteilt. Ein hohes Grading (Grad 3) bezeichnet<br />
die Präsenz einer hohen Anzahl<br />
großer Zellen (Zentroblasten) im histologischen<br />
Präparat und ist prognostisch ungünstig.<br />
Der klinische Verlauf und die Überlebensrate<br />
sind günstiger für die Grade 1<br />
und 2, die definitionsgemäß eine geringere<br />
Anzahl an Zentroblasten aufweisen.<br />
zm 102, Nr. 15 A, 1.8.2012, (1917)<br />
33