Mémoire DESC - Antoine Mouton - desc orthopedie
Mémoire DESC - Antoine Mouton - desc orthopedie
Mémoire DESC - Antoine Mouton - desc orthopedie
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
Université Bordeaux 2 – Victor Segalen<br />
Année universitaire 2008-2009<br />
Ostéotomie « idéale » dans les cals vicieux de fracture du pilon<br />
tibial. Analyse d’une série de 9 patients.<br />
<strong>Mémoire</strong> présenté en vue de l’obtention<br />
Du<br />
D.E.S.C. de Chirurgie Orthopédique<br />
Dr MOUTON <strong>Antoine</strong><br />
Sous la direction du Professeur JUDET.
Table des matières<br />
Physiopathologie ............................................................................................................... 5<br />
Clinique.............................................................................................................................. 9<br />
Technique chirurgicale ..................................................................................................... 12<br />
Matériel et Méthode........................................................................................................ 16<br />
Evaluation clinique.......................................................................................................................................................... 16<br />
Evaluation radiologique. ............................................................................................................................................... 17<br />
Résultats.......................................................................................................................... 18<br />
Mécanismes......................................................................................................................................................................... 18<br />
Traitement initial ............................................................................................................................................................. 18<br />
Séquelles............................................................................................................................................................................... 18<br />
Suites opératoires ............................................................................................................................................................ 19<br />
Evaluation finale............................................................................................................................................................... 20<br />
Analyse radiologique ...................................................................................................................................................... 21<br />
Discussion ........................................................................................................................ 22<br />
Conclusion ....................................................................................................................... 27<br />
Bibliographie.................................................................................................................... 28
Introduction<br />
La prise en charge des chevilles douloureuses dans les séquelles de<br />
fracture du pilon tibial est dans la plupart des indications, après un<br />
traitement médical bien conduit, une arthrodèse tibio talienne, et dans<br />
une moindre mesure une arthroplastie prothétique de cheville. De<br />
façon rare mais non exceptionnelle, une incongruence articulaire<br />
persiste après le traitement initial et une indication d’ostéotomie, dite<br />
« idéale », visant à rétablir l’anatomie en reproduisant le trait de<br />
fracture, peut être posée.<br />
L’objectif de cette étude est de discuter des possibilités de sauvetage<br />
secondaires de cheville, d’en discuter les indications et d’étudier<br />
rétrospectivement les résultats de 9 patients opérés entre 2002 et 2008.<br />
Le but du traitement dans les fractures articulaires du pilon tibial est<br />
de restaurer le plus précisément possible l’anatomie. L’articulation<br />
tibio-talienne supporte peu les défauts de réduction. Le moindre défaut<br />
intra articulaire augmente considérablement le stress articulaire en c<br />
réant des pics de contraintes et en modifiant les zones de contraintes<br />
sur des zones non destinées à ces charges[1]. Ce stress est encore<br />
majoré par le raccourcissement malléolaire latéral, et par les<br />
malalignements talaires, même ci ceux-ci sont minimes, ces deux<br />
défauts étant fréquemment retrouvés dans les fractures obliques de la<br />
malléole latérale associées aux fractures marginales postérieures du<br />
pilon tibial.[2]<br />
3
La résultante de ces modifications est très fréquemment la survenue<br />
d’une dégradation articulaire rapide, c’est-à-dire une arthrose tibio<br />
talienne.<br />
Dans des cas rares, mais non exceptionnels, il existe un cal vicieux<br />
articulaire, avec des lésions cartilagineuses très localisées, et le reste<br />
de l’articulation reste sain. Il faut pour cela réunir certaines<br />
conditions : il s’agit de fractures - séparations pures sans enfoncement,<br />
à trait simple. C’est le cas le plus souvent des fractures marginales<br />
postérieures, mais peut survenir aussi dans le cadre de fractures<br />
marginales antérieures, mais celles-ci s’accompagnent en règle de<br />
tassements plus ou moins importants. Lorsque le déplacement a été<br />
non ou insuffisamment corrigé, le talus peut venir se mettre à cheval r<br />
sur la marche d’escalier résiduelle, créant une arthrose très localisée,<br />
en bande, sur le dôme talien.<br />
Il semble alors logique, et ce de façon intuitive, de corriger ce défaut<br />
en rabaissant le fragment concerné afin de restaurer l’anatomie.<br />
L’objet de cette étude est d’étudier rétrospectivement les résultats<br />
cliniques et radiologiques d’une série continue de 9 patients opérés<br />
entre 2002 et 2008.<br />
4
Physiopathologie<br />
Dans le cadre d’une cheville séquellaire d’un traumatisme, il faut<br />
comprendre le mécanisme fracturaire, c’est-à-dire comprendre les<br />
traits fondamentaux, le sens des déplacements élémentaires,<br />
l’importance des éventuels enfoncements. En effet c’est de cela que<br />
vont être discutées les indications thérapeutiques.<br />
Les chevilles qui présentent un certain degré d’incongruence<br />
articulaire après une fracture séparation seront celles qui seront<br />
candidates à une chirurgie secondaire de correction visant à rétablir<br />
l’anatomie.<br />
Le cas le plus fréquent est une fracture séparation marginale<br />
postérieure associée à une fracture bimalléolaire. Cette fracture est en<br />
effet une fracture qui nous le verrons a peu de composante de<br />
tassement ostéochondral et entraîne rapidement une incongruence<br />
articulaire.<br />
Le mécanisme lésionnel le plus fréquent est le traumatisme de cheville<br />
en rotation externe et abduction de Duparc, réalisant des fractures inter<br />
tuberculaires à trait spiroïde, avec fragment marginal postérieur.<br />
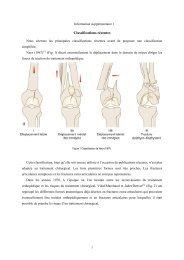
Le trait malléolaire latéral est oblique en bas et en avant. Le<br />
déplacement élémentaire du fragment distal malléolaire est une<br />
ascension et un recul autour d’un axe horizonto-frontal, et une rotation<br />
externe autour d’un axe vertical.<br />
5
Sens des déplacements élémentaires du fragment malléolaire latéral.<br />
Le trait de fracture tibial est frontal, également oblique en bas et en<br />
avant, le plus souvent postéro-externe, dans la continuité du trait de<br />
fracture malléolaire. Le déplacement élémentaire du fragment<br />
marginal postérieur est identique à celui du fragment malléolaire :<br />
Le fragment marginal postérieur est reculé, ascensionné et présente<br />
également un trouble de rotation.<br />
Dépalcement élémentaire du fragment marginal postérieur.<br />
6
Il existe donc un déplacement d’un bloc composé du fragment<br />
malléolaire distal, du fragment marginal postérieur, solidarisés par<br />
l’intermédiaire du ligament tibio fibulaire postérieur, et également du<br />
talus, l’articulation talo-fibulaire restant intacte. Les ligaments fibulo-<br />
taliens, et fibulo calcanéen ne sont en effet pas rompus. Ce bloc<br />
comprenant le talus suit donc les déplacements élémentaires des 2<br />
fragments en rotation, ascension et recul, et le talus vient alors se<br />
mettre à cheval sur la marche d’escalier tibiale créée.<br />
Trait de fracture élémentaire sur une coupe axiale. Conflit localisé et subluxation postérieure.<br />
Déplacement d’un bloc postéro-externe incluant le talus<br />
7
Si ce déplacement n’a pas été réduit, ou insuffisamment, la fracture<br />
consolide en position vicieuse. Le talus reste subluxé en postéro<br />
externe, et à cheval sur l’incongruence articulaire, créant des douleurs,<br />
une raideur et un défaut d’axe de l’arrière pied.<br />
8
Clinique<br />
La présentation clinique est alors souvent un patient qui consulte pour<br />
des douleurs sur une cheville enraidie en équin. Les articulations sous<br />
jacentes de l’arrière pied et du médio pied peuvent s’enraidir<br />
considérablement, en réaction, comme c’est en règle le cas lorsqu’une<br />
cheville souffre. Il existe un valgus de l’arrière pied.<br />
Les radiographies de cheville sont systématiquement en charge, de<br />
face, face rotation interne 30° et profil. Elles montrent un aspect de<br />
faux pincement tibio talien à prédominance externe qui peut sembler<br />
complet, une pince bimalléolaire élargie, un talus subluxé en dehors.<br />
Le talus est en flexion plantaire, à cheval sur la marche d’escalier<br />
tibiale. Il peut exister une déminéralisation plus ou moins pommelée<br />
de décharge qui fait souvent évoquer le diagnostic d’algodystrophie.<br />
Ceci est souvent la cause d’un retard thérapeutique dans les problèmes<br />
de cal vicieux de cheville.<br />
9
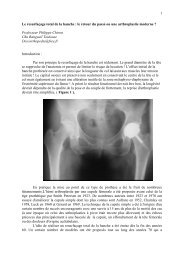
Aspect de faux pincement tibio talien.<br />
L’examen qui permet de préciser les lésions articulaires est le scanner<br />
couplé à l’arthroscanner. Les acquisitions du scanner avec<br />
reconstructions dans les 3 plans de l’espace permettent de préciser les<br />
anciens traits de fracture malléolaires et du pilon tibial, leur direction,<br />
le déplacement élémentaire de chaque fragment ; le scanner permet de<br />
confirmer le caractère de séparation de la fracture, et l’absence<br />
d’enfoncement. Il confirme le conflit localisé.<br />
L’arthroscanner montre alors le respect des surfaces cartilagineuses en<br />
dehors de la zone de conflit. Il existe une arthrose très localisée, avec<br />
des lésions taliennes en bande, correspondant à la zone au contact<br />
avec la marche d’escalier.<br />
Cet examen permet donc de confirmer l’indication d’une chirurgie de<br />
correction articulaire, et de planifier l’intervention.<br />
10
Coupe de scanner confirmant le trait simple, d’une fracture séparation pure, sans enfoncement, la marche<br />
d’escalier avec zone de contact localisée, subluxation postérieure du talus ; arthroscanner confirmant le respect<br />
des surfaces cartilagineuses en dehors de cette zone de contact.<br />
11
Technique chirurgicale<br />
Les principes fondamentaux de ce type de chirurgie de sauvetage<br />
seront de rétablir la perte de congruence articulaire et la désaxation en<br />
reproduisant les traits élémentaires de la fracture initiale de façon à<br />
mobiliser les fragments et les réduire en position anatomique.<br />
Nous décrivons ici l’exemple le plus fréquent d’une fracture<br />
bimalléolaire avec fracture marginale postérieure consolidée en cal<br />
vicieux du tibia et de la malléole. Nous l’avons vu il s’agit en fait d’un<br />
déplacement initial simultané des 2 fragments, le talus suivant les<br />
fragments mobilisés, et la correction de ces défauts ne peut se<br />
concevoir que de façon simultanée, permettant de cooriger<br />
l’incongruence articulaire, et en réduisant le talus, la désaxation.<br />
Le patient est installé en décubitus latéral du coté opposé à la cheville<br />
opérée, un garrot pneumatique à la racine de la cuisse, le membre<br />
inférieur laissé libre dans le champ opératoire de manière à le laisser<br />
libre pour pouvoir réaliser des clichés de fluoroscopie.<br />
Un coussin rigide est placé sous la cheville, laissant l’arrière pied dans<br />
le vide afin de permettre des manœuvres de varus valgus.<br />
L’incision est latérale, légèrement en arrière de la malléole, et<br />
arciforme à sa partie basse. L’abord tibiotalien est ensuite<br />
transfibulaire, reprenant le trait de fracture selon un plan oblique en<br />
bas et en avant. La localisation des traits peut être plus ou moins<br />
difficile, la difficulté augmentant en général avec l’ancienneté des<br />
lésions.<br />
12
La face postérieure de l’épiphyse et de la métaphyse tibiale est<br />
exposée par une fenêtre passant en arrière des fibulaires, en respectant<br />
leur gaine. Un contrôle du trait de fracture est alors réalisé par la<br />
fenêtre postérieure et par la fenêtre transmalléolaire. Il s’agit en fait du<br />
point de sortie corticale du trait.<br />
Le fragment malléolaire distal est laissé solidaire du talus, et récliné<br />
légèrement vers l’arrière, permettant d’avoir un contrôle<br />
endoarticulaire.<br />
On confirme la présence de cartilage sain sur la majeure partie des<br />
surfaces articulaires tibiale et talienne.<br />
Le point d’entrée du trait d’ostéotomie articulaire est repéré.<br />
La direction du trait est alors définie en contrôlant de façon simultanée<br />
les 2 fenêtres, en se guidant également avec le scanner.<br />
Le fragment marginal a consolidé en cal vicieux en créant un<br />
élargissement antéro – postérieur de quelques millimètres.<br />
L’ostéotomie du pilon tibial est réalisée au ciseau fin, dans la direction<br />
de l’ancienne fracture, guidée par le scanner. Un premier trait est<br />
réalisé, puis l’épaississement de 3 à 5mm est réséqué. C’est cette<br />
résection qui permet de mobiliser, et donc re<strong>desc</strong>endre et de déroter le<br />
fragment marginal à sa position anatomique.<br />
Le contrôle visuel de la réduction est réalisé au niveau articulaire,<br />
mais il devient difficile, car la malléole doit être re<strong>desc</strong>endue, avec le<br />
talus, de façon obligatoirement simultanée à la correction du<br />
déplacement marginal postérieur pour obtenir une bonne réduction. Le<br />
fragment malléolaire distal est en effet <strong>desc</strong>endu en bas et en avant et<br />
13
en dérotation. Ceci est permis par les larges surfaces de contact qu’a<br />
créées l’ostéotomie oblique.<br />
La vision articulaire devenant nulle, il faut s’aider de clichés de<br />
fluoroscopie pour confirmer la bonne réduction.<br />
La correction du trouble rotationnel est un des aspects les plus<br />
difficiles à réaliser, et il faut s’aider de multiples incidences<br />
radioscopiques pour confirmer la bonne congruence articulaires.<br />
Il faut parfois procéder à une libération de la fibrose qui a pu<br />
s’interposer en avant de l’articulation tibio-talienne, pour permettre au<br />
talus de retrouver sa position anatomique.<br />
Le fragment tibial ainsi re<strong>desc</strong>endu est maintenu en place par une<br />
plaque console postérieure de 3 à 5 trous.<br />
La malléole latérale est réparée, en veillant à maintenir la réduction en<br />
position anatomique. Une synthèse solide est assurée par une plaque<br />
latérale, plus ou moins associée à des vis de neutralisation.<br />
L’incision est refermée sur un drain et une immobilisation plâtrée est<br />
alors immédiatement réalisée.<br />
L’immobilisation est conservée 45 jours par une botte platrée,<br />
bivalvée pour permettre de débuter une rééducation douce précoce.<br />
L’appui est autorisé entre le 45è et le 60 ème jour post opératoire.<br />
14
Clichés post-opératoires de la même patiente. L’interligne est restauré<br />
(clichés non en charge)<br />
15
Matériel et Méthode<br />
Il s’agit d’une série continue de 9 patients opérés de 2002 à 2008. Le<br />
groupe est composé de 4 hommes et de 5 femmes, dont l’age moyen<br />
au moment du traumatisme était de 48 ans, avec des extrêmes de 33 à<br />
66 ans.<br />
Un patient a été suivi jusqu’à 8 mois après l’intervention, puis a été<br />
perdu de vue.<br />
Le délai moyen entre le traumatisme initial et l’ostéotomie est de 12<br />
mois, avec des extrêmes de 3 mois à 28 mois.<br />
Deux fractures sont survenues dans un contexte d’arrêt de travail.<br />
Huit patients étaient en activité au moment de l’accident, le dernier<br />
étant retraité. Cinq avaient un travail physique ou nécessitant des<br />
déplacements quotidiens.<br />
Evaluation clinique.<br />
Les patients ont été revus en consultation par le même clinicien,<br />
permettant d’interroger le patient, d’examiner ses mobilités et<br />
d’établir un score de Kitaoka de la cheville[3].<br />
Les mobilités de l’articulation sous talienne ont été évaluées<br />
cliniquement sur une échelle de 0 (ankylose) à 3 (mobilité normale,<br />
symétrique au coté sain)<br />
16
Evaluation radiologique.<br />
Un bilan radiographique a été réalisé, comprenant des incidences de<br />
cheville en charge de face, face en rotation interne de 30°, profil<br />
standart, profil en hyperflexion et hyperextension.<br />
17
Résultats<br />
Mécanismes<br />
Le traumatisme initial était 3 fois une chute d’un lieu élevé, une fois<br />
un traumatisme à haute vitesse (moto), et 5 fois une chute de la<br />
hauteur du patient. Les lésions initiales étaient 6 fois une fracture<br />
bimalléolaire avec fracture marginale postérieure du pilon tibial, une<br />
fracture diaphysaire de tibia irradiée au pilon tibial, une fracture<br />
comminutive du pilon tibial avec ascension d’un fragment marginal<br />
antero-interne, une fracture du pilon tibial antéro interne emportant la<br />
malléole médiale, une fracture du pilon tibiale associée à une fracture<br />
bifocale de la fibula.<br />
Deux fractures étaient ouvertes, stade II de la classification de Gustilo.<br />
Un patient avait une luxation sous talienne du coté opposé, et un<br />
patient une fracture de L1 associée.<br />
Traitement initial<br />
Huit patients avaient eu un traitement chirurgical initial, comprenant<br />
des ostéosynthèses internes associées dans 2 cas à un fixateur externe.<br />
Les deux patients avec un fixateur externe posaient un problème<br />
d’écoulement sur fiche.<br />
Séquelles<br />
Les patients se plaignaient de douleurs, de limitation du périmètre de<br />
marche. Les articulations sous jacentes étaient enraidies.<br />
L’articulation sous talienne était estimée en moyenne à 1,6 (min 0<br />
18
max 3), la mobilité globale du médio-pied était moins limitée, évaluée<br />
à 2,25 en moyenne (min 1, max 3).<br />
Six patients présentaient un cal vicieux malléolaire latéral associé au<br />
cal vicieux marginal postérieur, et ont été opérés par voie<br />
transmalléolaire latérale permettant de réaliser des gestes de dérotation<br />
et d’abaissement de la malléole.<br />
Un patient qui ne fait pas partie du groupe prédominant des 6 fractures<br />
bimalléolaires avec marginale postérieure a eu une ostéotomie de la<br />
tubérosité calcanéenne de valgisation associée au geste intra<br />
articulaire tibial, ce patient ayant eu une traumatisme de pilon tibial et<br />
du calcanéum par une chute d’un lieu élévé (accident de parapente),<br />
avec fusion spontanée en varus de l’articulation sous talienne. En<br />
postopératoire ce patient a eu une lésion du nerf tibial postérieur avec<br />
anesthésie plantaire post-opératoire.<br />
Suites opératoires<br />
Un patient a eu un démontage précoce nécessitant une réintervention à<br />
3 semaines. Il ne fait pas partie non plus du groupe « malléole externe<br />
– marginale postérieure ». Ce patient a eu une arthrodèse tibio-talienne<br />
6 mois après l’intervention dans un autre établissement.<br />
Les autres patients ont eu des suites opératoires simples, avec un appui<br />
repris entre le 45 ème jour et le 3è mois post-opératoire.<br />
Quatre patients ont nécessité une réintervention pour ablation de<br />
matériel d’ostéosynthèse.<br />
19
Evaluation finale<br />
Le recul moyen est de 22 mois (min 6- max 57).<br />
Au dernier recul 6 patients étaient satisfaits et se déclaraient améliorés<br />
par l’intervention.<br />
Une patiente reste douloureuse mais a refusé l’arthrodèse tibio<br />
talienne jusqu’à présent, à 10 mois de recul.<br />
Une autre patiente à 26 mois de recul reste douloureuse, avec un score<br />
de Kitaoka à 29 et un pincement complet tibio-talien. L’anatomie du<br />
pilon et de la pince bimalléolaire ayant été restituée, une solution<br />
d’arthroplastie prothétique a été envisagée, mais celle-ci n’a pas été<br />
réalisée.<br />
Pour les 8 patients non arthrodésés l’arc de mobilité moyen de<br />
l’articulation tibio-talienne est de 26° (min 10- max 40).<br />
La mobilité sous talienne clinique moyenne préopératoire en excluant<br />
le patient arthrodésé est de 1,6 (min 0 max 3), celle post opératoire est<br />
de 2,5 (min 1 max 3).<br />
Le score de cheville de Kitaoka moyen au dernier recul est de 68,<br />
correspondant à 5 patients avec des bons résultats (score compris entre<br />
75 et 89) et 2 patients avec des mauvais résultats (inférieur à 60), un<br />
patient arthrodésé (score non réalisé), et un patient perdu de vue.<br />
20
Analyse radiologique<br />
Radiologiquement, les chevilles observées ne sont jamais normales et<br />
présentent toujours un certain degré de remaniement, associant un<br />
pincement articulaire dont l’importance est variable selon les patients.<br />
Deux patientes ont un pincement complet, global pour l’une et localisé<br />
en externe pour la deuxième, ce sont les patientes avec un mauvais<br />
résultat.<br />
Il n’y a pas d’insuffisance de correction.<br />
21
Discussion<br />
Il n’a pas été retrouvé d’article dans la littérature reportant des séries<br />
d’ostéotomie de cheville pour cal vicieux articulaire. Cheleuitte en<br />
2003 décrit une série de techniques « à la carte », dont certaines sont<br />
similaires, mais il ne publie pas de résultats cliniques[2].<br />
Pourtant ce type de « sauvetage » de cheville peut sembler logique<br />
dans certains cas.<br />
Dans le cadre des séquelles de fracture de la cheville, il faut dégager<br />
les indications chirurgicales en fonction de plusieurs éléments.<br />
L’âge est un premier facteur à prendre en compte, en effet plus le<br />
patient est jeune plus on sera tenté « de se battre » pour sauver la<br />
cheville. Les tares du malade interviennent également dans la décision<br />
finale.<br />
L’état du cartilage restant est primordial à évaluer. C’est le rôle du<br />
scanner et de l’arthroscanner. Les patients qui ont le plus de chance<br />
d’avoir un cartilage préservé sont ceux qui ont des mobilités<br />
extrêmement réduites. En effet on comprend que des mobilités<br />
conservées sur une arête tibiale ainsi créée par le cal vicieux entraînent<br />
une dégradation articulaire rapide. En revanche si la cheville n’a<br />
quasiment aucune mobilité, parce que le talus est à cheval sur la<br />
marche d’escalier, le reste du cartilage est préservé, et cela peut durer<br />
longtemps, même chez des patients qui ont repris l’appui, c’est ce qui<br />
explique l’intervalle très long entre le traumatisme initial et<br />
l’ostéotomie « idéale » de la série.<br />
22
La cause d’une désaxation doit être évaluée, soit incongruence<br />
articulaire, susceptible d’être corrigée par le rétablissement<br />
anatomique, soit désordre extra articulaire, faisant orienter le<br />
traitement vers une autre technique.<br />
Il faut également évaluer l’état des articulations sous jacentes, et l’état<br />
de la cheville controlatérale, qui a pu avoir des traumatismes, une<br />
éventuelle arthrodèse. En effet faudra se battre pour préserver des<br />
mobilités tibio-taliennes si les articulations sous jacentes sont très<br />
enraidies, et/ou si la cheville opposée est déjà arthrodésée.<br />
En fonction de ces éléments on s’orientera alors vers une arthrodèse<br />
tibio-talienne, une arthroplastie prothétique, et parfois une ostéotomie<br />
« idéale » visant à restituer l’anatomie.<br />
Cette étude porte sur un nombre limité de patients. Par nature (post<br />
traumatique), le groupe de malade est peu homogène, mais les patients<br />
avaient tous en commun un cal vicieux intra articulaire, avec une<br />
arthrose localisée, et ont tous eu une chirurgie comportant une<br />
ostéotomie intra articulaire. Il ressort cependant un groupe<br />
prédominant de patients avec des séquelles de fracture de cheville par<br />
rotation externe et abduction présentant un cal vicieux d’un bloc<br />
composé d’un fragment tibial marginal postérieur, et du fragment<br />
distal malléolaire qui reste solidaire du talus.<br />
Les résultats sont assez variables, sans que l’on puisse faire de<br />
statistique fiable compte tenu du faible nombre de malades. Il est<br />
23
intéressant de savoir que quelques patients ont des résultats<br />
fonctionnels remarquables<br />
Proposer une telle intervention à un patient peut être considéré comme<br />
un pari. Il est essentiel d’informer le patient de l’inconnue et de<br />
l’absence de pronostique possible sur l’avenir de sa cheville, il faut<br />
donc expliquer sa démarche pour justifier une telle intervention.<br />
.<br />
Le fait de supprimer une butée intra articulaire ne permet jamais de<br />
retrouver des mobilités de chevilles complètes, et laisse souvent une<br />
arthrose. Mais la restauration de la congruence articulaire permet de<br />
rééquilibrer les contraintes et de corriger une désaxation frontale de<br />
l’arrière pied. L’arthrose est alors souvent centrée, et bien tolérée ou<br />
mieux tolérée, et on assiste dans certains cas à un assouplissement des<br />
articulations sus et sous taliennes, ce qui participe aux bons résultats<br />
globaux.<br />
24
Arthrose tibio talienne, mais bien tolérée. Le talus a été recentré.<br />
La prépondérance des séquelles de fracture marginale postérieure<br />
associée à une fracture bimalléolaire par abduction et rotaion externe<br />
dans cette étude soulève de nouveau le débat sur l’importance de<br />
restituer l’anatomie en réalisant une réduction à foyer ouvert lors du<br />
traumatisme. McDaniel et Wilson en 1977[4] avaient montré la<br />
supériorité en termes de résultats fonctionnels, de critères cliniques<br />
objectifs et radiologiques des patients opérés à foyer ouvert par<br />
rapport aux patients ayant eu un traitement à foyer fermé. Les auteurs<br />
avaient démontré cette supériorité pour les fractures de volume<br />
important. La surface seuil nécessitant une réduction est alors<br />
controversée dans les différentes études.<br />
Comme l’a montré Ferries[5] il est très difficile d’apprécier le volume<br />
réel emporté sur des clichés radiographiques, l’incidence faisant varier<br />
considérablement l’estimation que l’on peut faire. En pratique en<br />
traumatologie le scanner est rarement réalisé en cas de fracture<br />
bimalléolaire, même associée à une fracture marginale postérieure.<br />
Le volume réel a également une importance moindre si on considère<br />
que le fragment marginal postérieur se déplace en bloc avec le<br />
fragment malléolaire distal, en emportant le talus.<br />
Les détracteurs de la chirurgie à ciel ouvert s’appuient essentiellement<br />
sur des études cadavériques, dont certaines en enlevant jusqu’à 40%<br />
de la surface tibiale postérieure ne retrouvent pas de modification de<br />
la position du talus. L’étude de Raasch de 1992[6] montre qu’associée<br />
25
à une lésion fibulaire et du ligament tibiofibulaire antérieur, une<br />
fracture marginale postérieure s’accompagne d’une forte instabilité<br />
postérieure. Sa conclusion est qu’une réduction anatomique et une<br />
stabilisation de la fracture de la fibula peut suffire à stabiliser une<br />
cheville traumatisée. Fitzpatrick[1] dans une autre étude cadavérique<br />
montrait après fracture postérieure une modification des zones de<br />
contraintes, le stress étant majoré sur des zones non en charge.<br />
Lindsjö a montré dans une étude clinique le taux beaucoup plus<br />
important d’arthrose dans les fracture bimalléolaires avec fragment<br />
marginal postérieur que dans les fractures bimalléolaires isolées.[7]<br />
Dans notre pratique quotidienne en traumatologie, nous observons<br />
qu’il est difficile de réduire anatomiquement une malléole tant que le<br />
fragment marginal n’est pas réduit. C’est ce que souligne Gardner<br />
dans son étude[8], montrant que pour stabiliser une malléole latérale,<br />
celle-ci doit être parfaitement en position anatomique, et cela implique<br />
une réduction du fragment marginal postérieur. Cela est conforté par<br />
la notion de déplacement en « bloc ».<br />
Ce geste de réparation en aigu est également beaucoup plus simple<br />
qu’à distance et moins couteux, avec des résultats beaucoup plus<br />
stéréotypés. La prépondérance de ces fractures dans cette étude nous<br />
incite à continuer à réduire et ostéosynthéser ces fractures, quel que<br />
soit leur volume.<br />
26
Conclusion<br />
Devant une cheville post traumatique douloureuse, le diagnostic<br />
d’algodystrophie est trop souvent posé, scintigraphie à l’appui. Il faut<br />
réaliser un scanner à la recherche d’une incongruence articulaire, d’un<br />
défaut de réduction d’un déplacement simple pouvant être corrigé.<br />
L’ostéotomie idéale de correction d’un cal vicieux intra articulaire est<br />
une indication rare, mais il faut savoir en poser l’indication dans<br />
quelques cas particuliers. Les résultats fonctionnels en sont<br />
difficilement prévisibles, mais certains patients ont des résultats<br />
remarquables, et les patients de cette série ont été majoritairement<br />
améliorés. Cette chirurgie ne coupe pas les ponts à d’autres<br />
interventions. Il faut savoir prévenir le patient de l’aléa thérapeutique.<br />
Une chirurgie intra articulaire n’est donc pas vouée à l’échec<br />
lorsqu’elle est logique et systématisée, avec une planification pré-<br />
opératoire précise.<br />
Cette chirurgie est difficile, et il faut pour l’éviter continuer à réparer<br />
les lésions et à restaurer l’anatomie en aigu.<br />
27
Bibliographie<br />
1. Fitzpatrick, D.C., et al., Kinematic and contact stress Analysis of<br />
Posterior Malleolus fractures of the Ankle. J Orthop Trauma,<br />
2004. 18(5): p. 271-278.<br />
2. Cheleuitte, D. and J. Early, Failed Internal Fixation About the<br />
Distal Tibia. Techniques in Orthopaedics, 2003. 17(4): p. 479-<br />
489.<br />
3. Kitaoka, H.B., L.J. Alexander, and R.S. Adelaar, Clinical rating<br />
systems for ankle hindfoot, midfoot, hallux and lesser toes. Foot<br />
Ankle, 1991. 15: p. 349-353.<br />
4. McDaniel, W.J. and F.C. Wilson, Trimalleolar fractures of the<br />
ankle. An end result study. Clin Orthop Relat Res, 1977(122): p.<br />
37-45.<br />
5. Ferries, J.S., et al., Plain radiographic interpretation in<br />
trimalleolar ankle fractures poorly assesses posterior fragment<br />
size. J Orthop Trauma, 1994. 8(4): p. 328-31.<br />
6. Raasch, W.G., J.J. Larkin, and L.F. Draganich, Assessment of the<br />
posterior malleolus as a restraint to posterior subluxation of the<br />
ankle. J Bone Joint Surg Am, 1992. 74(8): p. 1201-6.<br />
7. Lindsjo, U., Operative treatment of ankle fracture-dislocations.<br />
A follow-up study of 306/321 consecutive cases. Clin Orthop<br />
Relat Res, 1985(199): p. 28-38.<br />
8. Gardner, M.J., et al., Fixation of posterior malleolar fractures<br />
provides greater syndesmotic stability. Clin Orthop Relat Res,<br />
2006. 447: p. 165-71.<br />
28