le fratture del femore nelle protesi d'anca - Giornale Italiano di ...
le fratture del femore nelle protesi d'anca - Giornale Italiano di ...
le fratture del femore nelle protesi d'anca - Giornale Italiano di ...
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
L. Del Sasso et al.Tab. II. Casistica.Sesso Età Tipo <strong>di</strong> Protesi* Tempo dal Tipo <strong>di</strong> Frattura § Fattori <strong>di</strong> RischioPrimo impiantoB.A. F 78 Tot/Dir/C 1 mese I Ipertensione arteriosaB.G. M 78 Tot/Aut/C 20 anni II //B.M. F 79 Parz/Aut/C 3 anni II Escara infetta calcagno omolatera<strong>le</strong>.Vasculopatia cerebra<strong>le</strong>. Terapia con<strong>di</strong>cumarolicoC.G. M 83 Tot/Dir/C 4 anni III-A Piastrinopenia autoimmune. Atassiacerebellare. Diabete steroideo.Car<strong>di</strong>omiopatia con valvulopatiadegenerativa.C.I. F 72 Tot/Dir/C 16 anni III-B Ipertensione arteriosaC.P. F 67 Tot/Dir/SL//NC 3 anni III-C //D.A. M 72 Tot/Dir/NC 6 anni III-B //D.E. F 62 Tot/Dir/NC 2 anni III-B M. <strong>di</strong> Parkinson complicato.Deterioramento menta<strong>le</strong>D.F. F 72 Tot/Dir/NC/Ha 10 giorni III-B Carcinoma mammarioD.G. M 65 Tot/Dir/NC 9 anni II Valvulopatia aortica. Car<strong>di</strong>omiopatia<strong>di</strong>latativa. Epatopatia cronicaHCV-correlata. Trapianto rena<strong>le</strong>20 anni primaD.M. F 85 Parz/Aut/C 10 anni III-B //D.R. F 72 Tot/Dir/C 10 anni III-B Car<strong>di</strong>omiopatia <strong>di</strong>latativaF.B. M 87 Tot/Dir/C 16 anni III-B //F.I. F 100 Parz/Aut/C 3 mesi III-A Valvulopatia mitro-aorticaG.A. F 68 Tot/An/NC/Ha 11 mesi III-B //M.C. F 88 Parz/Cur/C 26 anni II //M.G. F 63 Tot/An/NC/Ha 6 anni II PolimiositeM.T. F 77 Tot/Aut/C 5 anni IV M. <strong>di</strong> Parkinson. Demenza seni<strong>le</strong>.Fibrillo-flutter atria<strong>le</strong>.Esiti <strong>di</strong> TVP arto inferiore omolatera<strong>le</strong>N.C. F 75 Tot/Dir/C 6 anni II //P.P. F 66 Parz/Aut/C 1 anno III-A Demenza seni<strong>le</strong>. BPCO.Car<strong>di</strong>omiopatia <strong>di</strong>latativaP.G. F 81 Tot/Dir/NC 7 anni III-A //R.A. F 83 Parz/Aut/C 3 mesi III-B Fibrillazione atria<strong>le</strong>. Car<strong>di</strong>omiopatia<strong>di</strong>latativa. Valvulopatia mitro-aortica.Esiti <strong>di</strong> ictus cerebra<strong>le</strong>.Broncopolmonite acutaR.C. F 83 Tot/Aut/C 8 mesi III-B Ipertensione arteriosaR.L. F 62 Tot/An/NC/Ha 5 anni III-B //R.M. F 89 Parz/Aut/C 3 mesi II Demenza seni<strong>le</strong>. Frattura iatrogenaperi<strong>protesi</strong>ca Tipo I nel corso<strong>del</strong>l’intervento primario, trattata concerchiaggioS.E. F 73 Tot/Dir/NC 6 anni II Car<strong>di</strong>opatia ischemica. Esiti <strong>di</strong> ictuscerebra<strong>le</strong>. Linfoma trattato conchemioterapia 10 anni primaT.C. F 79 Parz/Aut/C 4 mesi II Carcinoma rena<strong>le</strong>T.E. F 66 Tot/Dir/NC 2 anni II Ipertensione arteriosaV.I. F 70 Tot/Dir/NC 5 anni II Ipertiroi<strong>di</strong>smo* Tot: tota<strong>le</strong> – Parz: parzia<strong>le</strong> – An: anatomica – Aut: autobloccante – Cur: curva – Dir: <strong>di</strong>ritta – C: cementata – NC: non cementata – Ha: rivestita con idrossiapatite – SL: stelo lungo§Classificazione <strong>di</strong> Beals e Tower 1 .59
Le <strong>fratture</strong> <strong>del</strong> <strong>femore</strong> nel<strong>le</strong> <strong>protesi</strong> d’anca1) e <strong>del</strong> Tipo III-B (11 casi – 37,93%, Fig. 2). Esse si sonoverificate ad una <strong>di</strong>stanza dall’intervento primario <strong>di</strong> <strong>protesi</strong><strong>del</strong>l’anca ampiamente variabi<strong>le</strong>: da 10 giorni a 26anni.Sono state valutate <strong>protesi</strong> totali (n = 21) e parziali (n =8), cementate (n = 17) e non cementate (n = 12), con<strong>di</strong>versi design <strong>del</strong>lo stelo (anatomico, n = 3; autobloccante,n = 10; <strong>di</strong>ritto, n = 15; stelo lungo da revisione, n = 1),con (n = 4) e senza rivestimento <strong>di</strong> idrossiapatite (n = 25).Abbiamo adottato tecniche <strong>di</strong> trattamento ampiamente<strong>di</strong>versificate e spesso associate tra loro: trattamento conservativoin 2 casi (6,90%), cerchiaggi con fascette o cavimetallici in 7 casi (24,14%), placche e viti o cerchiaggi in10 casi (34,48%), placca Mennen in 6 casi (20,69%),revisione e cementazione <strong>del</strong>lo stelo <strong>protesi</strong>co in 3 casi(10,34%), revisione con stelo lungo non cementato in 1caso (3,45%) (Tab. III).Tutti i pazienti (eccetto R.A.) sono stati mobilizzati entro<strong>le</strong> 48 ore dall’intervento, sedendo in poltrona e iniziandoil trattamento riabilitativo: mobilizzazione segmentariaTab. III. Tecniche <strong>di</strong> trattamento.Tipo <strong>di</strong> <strong>protesi</strong> * Tipo <strong>di</strong> frattura § Tipo <strong>di</strong> trattamentoB.A. Tot/Dir/C I Revisione con stelo autobloccante cementatoB.G. Tot/Aut/C II Doppia placca AO (viti <strong>di</strong>stali e prossimali) + 2 cerchiaggiB.M. Parz/Aut/C II Placca AO + viti <strong>di</strong>stali + cerchiaggi prossimaliC.G. Tot/Dir/C III-A CerchiaggiC.I. Tot/Dir/C III-B Placca MennenC.P. Tot/Dir/SL/NC III-C Trattamento incruento (apparecchio gessato femoro-podalico)D.A. Tot/Dir/NC III-B CerchiaggiD.E. Tot/Dir/NC III-B Placca MennenD.F. Tot/Dir/NC/Ha III-B Revisione stelo. Reinfissione stelo <strong>di</strong>ritto rivestito con idrossiapatite +cementazione + 2 cerchiaggiD.G. Tot/Dir/NC II Placca AO + placca e cerchiaggi Dall-Mi<strong>le</strong>sD.M. Parz/Aut/C III-B Revisione con stelo lungo non cementato + cerchiaggioD.R. Tot/Dir/C III-B Placca AO + viti <strong>di</strong>stali e prossimaliF.B. Tot/Dir/C III-B Placca AO + viti <strong>di</strong>stali + 4 cerchiaggi prossimaliF.I. Parz/Aut/C III-A Placca MennenG.A. Tot/An/NC/Ha III-B Doppia placca AO + viti <strong>di</strong>stali + 2 cerchiaggi prossimaliM.C. Parz/Cur/C II Placca MennenM.G. Tot/An/NC/Ha II CerchiaggiM.T. Tot/Aut/C IV Placca AO + viti <strong>di</strong>stali + cerchiaggi prossimaliN.C. Tot/Dir/C II Placca MennenP.G. Parz/Aut/C III-A Doppia placca AO + viti <strong>di</strong>stali e prossimali + 3 cerchiaggiP.P. Tot/Dir/NC III-A Trattamento incruento (stiva<strong>le</strong>tto gessato intrarotante)R.A. Parz/Aut/C III-B Placca MennenR.C. Tot/Aut/C III-B Placca AO + viti <strong>di</strong>stali + cerchiaggi prossimaliR.L. Tot/An/NC/Ha III-B Revisione con stelo autobloccante cementato +1 vite interframmentaria + 1 cerchiaggioR.M. Parz/Aut/C IV Cerchiaggi + cemento apatiticoS.E. Tot/Dir/NC II CerchiaggiT.C. Parz/Aut/C II Doppia placca AO + viti <strong>di</strong>stali e prossimaliT.E. Tot/Dir/NC II CerchiaggiV.I. Tot/Dir/NC II Cerchiaggi* Tot: tota<strong>le</strong> – Parz: parzia<strong>le</strong> – An: anatomica – Aut: autobloccante – Cur: curva – Dir: <strong>di</strong>ritta – C: cementata – NC: non cementata – Ha: rivestita con idrossiapatite – SL: stelo lungo§Classificazione <strong>di</strong> Beals e Tower 1 .60
L. Del Sasso et al.assistita <strong>del</strong>l’arto inferiore, verticalizzazione, deambulazionecon due stampel<strong>le</strong> in carico sfiorante per i primi duemesi postoperatori, carico progressivo e raggiungimento<strong>del</strong> carico tota<strong>le</strong> a consolidazione ra<strong>di</strong>ografica avvenuta.RISULTATIAbbiamo volutamente tralasciato <strong>le</strong> valutazioni me<strong>di</strong>antecomp<strong>le</strong>ssi punteggi funzionali, dato che non <strong>di</strong>sponevamo<strong>di</strong> paragonabili valutazioni precedenti al verificarsi<strong>del</strong>la frattura. Ci è sembrato più uti<strong>le</strong> prendere semplicementein considerazione il ripristino <strong>del</strong>l’autonomia precedenteall’evento traumatico (verificata anamnesticamente)ed il grado <strong>di</strong> sod<strong>di</strong>sfazione <strong>del</strong> paziente.Non è stato possibi<strong>le</strong> valutare 7 pazienti (24,14%). Dalpunto <strong>di</strong> vista funziona<strong>le</strong> abbiamo ottenuto un risultatosod<strong>di</strong>sfacente in 17 casi (58,62%) e non sod<strong>di</strong>sfacente in5 casi (17,24%). Soggettivamente i pazienti si sono<strong>di</strong>chiarati sod<strong>di</strong>sfatti in 16 casi (55,17%) e non sod<strong>di</strong>sfat-Tab. IV. Risultati funzionali.Sod<strong>di</strong>sfacente Insod<strong>di</strong>sfacente Non valutabi<strong>le</strong> OsservazioniB.A. + Non rintracciabi<strong>le</strong>B.G. +B.M. + Non rintracciabi<strong>le</strong>C.G. +C.I. +C.P. +D.A. +D.E. + Progressivo deca<strong>di</strong>mento menta<strong>le</strong>.D.F. +D.G. +D.M. + Progressivo deca<strong>di</strong>mento menta<strong>le</strong>D.R. +F.B. +F.I. +G.A. +M.C. + Non rintracciabi<strong>le</strong>M.G. +M.T. +N.C. +P.G. + Exitus 3 anni postop.(Metastasi <strong>di</strong>ffuse da Ca mammario)P.P. + Exitus 15 giorni postop.(Scompenso car<strong>di</strong>o-circolatorio)R.A. + Exitus intraoperatorio(Embolia polmonare massiva)R.C. +R.L. +R.M. + Deca<strong>di</strong>mento seni<strong>le</strong>S.E. +T.C. + Exitus 6 mesi postop. (Ca rena<strong>le</strong>)T.E. +V.I. + Non rintracciabi<strong>le</strong>Tota<strong>le</strong> 17 5 7% 58,62 17,24 24,1461
Le <strong>fratture</strong> <strong>del</strong> <strong>femore</strong> nel<strong>le</strong> <strong>protesi</strong> d’ancati in 6 casi (20,69%). Dato che il giu<strong>di</strong>zio soggettivo <strong>del</strong>paziente rif<strong>le</strong>tte in pratica il ripristino <strong>del</strong>l’autonomiaraggiunta precedentemente alla frattura, abbiamo riportatosoltanto i risultati funzionali (Tab. IV).Abbiamo invece tratto da Tower e Beals 15 i criteri pervalutare i risultati dal punto <strong>di</strong> vista clinico e ra<strong>di</strong>ografico(Tab. V). Dal punto <strong>di</strong> vista clinico-ra<strong>di</strong>ografico abbiamocosì registrato 8 risultati eccel<strong>le</strong>nti (27,59%), 11 buoni(37,93%) e 3 scarsi (10,34%) (Tab. VI).Il follow-up minimo è stato <strong>di</strong> 4 mesi (massimo 10 anni).Il tempo me<strong>di</strong>o necessario alla consolidazione <strong>del</strong>la fratturaè stato <strong>di</strong> 5 mesi (min. 3-max. 6 mesi).Tab. V. Esito <strong>del</strong> trattamento secondo Tower e Beals 15 .Esito Protesi FratturaEccel<strong>le</strong>nte Stabi<strong>le</strong> e ConsolidataDeformità minimaAccorciamento nulloBuono Stabi<strong>le</strong> o ConsolidataMigrazione <strong>di</strong>sta<strong>le</strong>Deformità modestaAccorciamento modestoScarso Mobilizzata o Non consolidataInfezioneNuova fratturaDeformità graveAccorciamento marcatoTab. VI. Risultati clinico-ra<strong>di</strong>ografici 15 .Eccel<strong>le</strong>nte Buono Scarso Non valutabi<strong>le</strong> OsservazioniB.A. + Non rintracciabi<strong>le</strong>B.G. +B.M. + Non rintracciabi<strong>le</strong>C.G. +C.I. +C.P. +D.A. +D.E. + Progressivo deca<strong>di</strong>mento menta<strong>le</strong>D.F. +D.G. +D.M. + Progressivo deca<strong>di</strong>mento menta<strong>le</strong>D.R. +F.B. +F.I. +G.A. +M.C. + Non rintracciabi<strong>le</strong>M.G. +M.T. +N.C. +P.G. + Exitus 3 anni postop.(Metastasi <strong>di</strong>ffuse da Ca mammario)P.P. + Exitus 15 giorni postop.(Scompenso car<strong>di</strong>o-circolatorio)R.A. + Exitus intraoperatorio(Embolia polmonare massiva)R.C. +R.L. +R.M. + Deca<strong>di</strong>mento seni<strong>le</strong>S.E. +T.C. + Exitus 6 mesi postop.(Cachessia neoplastica da Ca rena<strong>le</strong>)T.E. +V.I. + Non rintracciabi<strong>le</strong>Tota<strong>le</strong> 8 11 3 7% 27,59 37,93 10,34 24,1462
L. Del Sasso et al.DISCUSSIONESono pochi i chirurghi in possesso <strong>di</strong> una vasta esperienzanell’ambito <strong>del</strong><strong>le</strong> <strong>fratture</strong> peri<strong>protesi</strong>che, ma lafrequenza <strong>di</strong> queste ultime è in continuo aumento 4-6 .Esse possono presentarsi con un’incidenza <strong>di</strong> pocoinferiore all’1% sull’arco <strong>del</strong>la vita <strong>di</strong> ogni impianto<strong>protesi</strong>co d’anca 15 , quin<strong>di</strong> siamo tutti chiamati arispondere adeguatamente a questa evenienza, chetalvolta rappresenta una vera sfida terapeutica. Il lorotrattamento può avva<strong>le</strong>rsi <strong>di</strong> una grande varietà <strong>di</strong>tecniche e l’esperienza ci ha convinto che esso vaadattato <strong>di</strong> volta in volta al tipo <strong>di</strong> frattura e al<strong>le</strong>caratteristiche <strong>di</strong> stabilità o instabilità <strong>del</strong>l’impianto<strong>protesi</strong>co 10 15 . Da questo punto <strong>di</strong> vista può aiutaremolto l’adozione <strong>di</strong> una classificazione dettagliata,Fig. 1. S.E., frattura peri<strong>protesi</strong>ca Tipo II.Fig. 2. D.R., frattura peri<strong>protesi</strong>ca Tipo III-B.63
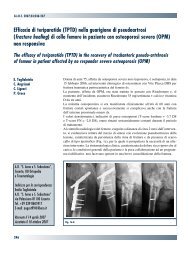
Le <strong>fratture</strong> <strong>del</strong> <strong>femore</strong> nel<strong>le</strong> <strong>protesi</strong> d’ancarispondente a finalità non solo tassonomiche, bensì ancheterapeutiche e prognostiche. A questo scopo i criteri propostida Tower e Beals 15 ci sembrano attualmente quelliin grado <strong>di</strong> fornire <strong>le</strong> migliori linee-guida.L’intervallo <strong>di</strong> tempo intercorso tra l’impianto <strong>del</strong>la <strong>protesi</strong>d’anca e la frattura peri<strong>protesi</strong>ca femora<strong>le</strong> è un datointeressante, poiché è correlato al tipo <strong>di</strong> interfaccia <strong>protesi</strong>/osso.La preparazione <strong>del</strong> <strong>femore</strong> imposta dagli steliche sfruttano l’ingrowth <strong>del</strong>l’osso pare pre<strong>di</strong>sporre moltoalla frattura precoce a causa <strong>di</strong> <strong>di</strong>fetti corticali 5 . Gli stelicementati <strong>di</strong>mostrano una probabilità <strong>di</strong> frattura più tar<strong>di</strong>va,quando compaiono i <strong>di</strong>fetti osteolitici endostali. Sinotano spesso <strong>fratture</strong> in corrispondenza dei punti <strong>di</strong> concentrazione<strong>di</strong> stress meccanico 16 .La serie dei pazienti che abbiamo trattato non è <strong>del</strong><strong>le</strong> piùestese in <strong>le</strong>tteratura, ma è già sufficientemente ampia perconsentirci alcune considerazioni sul tipo <strong>di</strong> trattamentoda adottare e sui risultati che da esso possiamo attenderci.Fig. 3. M.G., frattura Tipo II trattata con soli cerchiaggi, controllo ra<strong>di</strong>ografico a 4 mesi postoperatori.Risultato funziona<strong>le</strong> sod<strong>di</strong>sfacente e clinico-ra<strong>di</strong>ografico buono.Fig. 4. D.R., frattura Tipo III-B trattata con placca AO, viti <strong>di</strong>stali e cerchiaggi prossimali.Ra<strong>di</strong>ografia <strong>di</strong> controllo postoperatorio. Risultato funziona<strong>le</strong> sod<strong>di</strong>sfacente e clinicora<strong>di</strong>ograficobuono.64
L. Del Sasso et al.Il trattamento incruento è in<strong>di</strong>cato soltanto per <strong>le</strong> <strong>fratture</strong><strong>del</strong> tipo I, cioè per quel<strong>le</strong> <strong>fratture</strong> che non sono associatea mobilizzazione <strong>del</strong>la <strong>protesi</strong>, oppure per <strong>le</strong> <strong>fratture</strong> <strong>del</strong>Tipo II e III nei pazienti più compromessi dal punto <strong>di</strong>vista <strong>del</strong><strong>le</strong> con<strong>di</strong>zioni generali e <strong>del</strong>la per<strong>di</strong>ta <strong>di</strong> autonomia,cioè per i pazienti che non sopporterebbero un interventochirurgico con per<strong>di</strong>ta <strong>di</strong> sangue e che sono giàlimitati ad una vita tra <strong>le</strong>tto e poltrona, per i quali la mobilizzazione<strong>del</strong>la <strong>protesi</strong> non può più rappresentare unaggravamento funziona<strong>le</strong> 10 15 . Bisogna però considerareche <strong>le</strong> <strong>fratture</strong> in corrispondenza <strong>del</strong>l’apice <strong>del</strong>lo stelo <strong>di</strong>una <strong>protesi</strong> standard (Tipo III-A e III-B) sono <strong>le</strong> più <strong>di</strong>fficilida controllare con il metodo conservativo. Le <strong>fratture</strong>a livello <strong>del</strong>la regione sovracon<strong>di</strong>lica <strong>del</strong> <strong>femore</strong> (TipoIII-C e IV), nei pressi <strong>del</strong>l’apice <strong>di</strong> uno stelo lungo o lontanedall’apice <strong>di</strong> uno stelo standard, spesso sono solominimamente scomposte e producono minori complicanzese trattate incruentemente 15 .Il trattamento con stelo da revisione è in<strong>di</strong>cato nel<strong>le</strong> <strong>fratture</strong>peri<strong>protesi</strong>che associate ad uno stelo mobilizzato oche hanno prodotto un’importante <strong>di</strong>struzione <strong>del</strong>l’interfaccia<strong>protesi</strong>/osso o cemento/osso 15 : questo aspetto ètipico <strong>del</strong><strong>le</strong> <strong>fratture</strong> <strong>del</strong> Tipo III-B, nel<strong>le</strong> quali anche se iltrattamento può portare a consolidazione la frattura, nonè però in grado <strong>di</strong> scongiurare la progressiva mobilizzazione<strong>del</strong>la <strong>protesi</strong>. I pareri non sono tuttora univoci suquesta in<strong>di</strong>cazione e noi, <strong>di</strong> fronte ad uno stelo stabi<strong>le</strong>,abbiamo finora sempre optato per l’osteosintesi, cercando<strong>di</strong> ricostruire adeguatamente l’area fratturata in vista <strong>di</strong>un’eventua<strong>le</strong> revisione futura. Abbiamo invece eseguitoin tre casi la revisione <strong>di</strong> altrettanti steli non cementati,che non davano garanzie <strong>di</strong> stabilità futura, me<strong>di</strong>antesostituzione con stelo cementato standard associato adosteosintesi. In un solo caso <strong>di</strong> evidente mobilizzazione inuna frattura Tipo III-B abbiamo effettuato la revisionecon stelo lungo non cementato.La riduzione e osteosintesi interna rappresenta il trattamento<strong>di</strong> scelta <strong>di</strong> molti chirurghi 2 17-22 per <strong>le</strong> <strong>fratture</strong> <strong>del</strong>Tipo II e III, che sono <strong>le</strong> più frequenti. Ciò è vero in particolarenel caso <strong>di</strong> impianti <strong>protesi</strong>ci estesamenteosteointegrati, <strong>di</strong>fficili da rimuovere o che richiederebberoestese osteotomie <strong>del</strong> <strong>femore</strong> prossima<strong>le</strong> per la lororimozione. La riduzione-osteosintesi è senz’altro preferibi<strong>le</strong>alla revisione nei pazienti anziani o in con<strong>di</strong>zionigenerali instabili 15 . Anche nella nostra serie è stato questoil tipo <strong>di</strong> trattamento <strong>di</strong> gran lunga più praticato e irisultati ottenuti sembrano darci ragione <strong>del</strong>la scelta. Per<strong>le</strong> <strong>fratture</strong> <strong>del</strong> Tipo II, intrinsecamente abbastanza stabili,sono sufficienti i cerchiaggi da soli (Fig. 3). Le <strong>fratture</strong><strong>del</strong>la regione sovracon<strong>di</strong>lica <strong>del</strong> <strong>femore</strong> possono esseresintetizzate con placca se si presentano come <strong>le</strong>sioniinstabili da trauma ad alta energia o nel caso <strong>di</strong> fallimento<strong>del</strong> trattamento conservativo 15 . Le restanti <strong>fratture</strong> <strong>del</strong>Tipo III si giovano <strong>del</strong><strong>le</strong> tecniche con placche standard(AO) o placche de<strong>di</strong>cate (Dall-Mi<strong>le</strong>s) associate a viti ocerchiaggi (Fig. 4) o ancora con placche speciali, come adesempio la Mennen (Fig. 5). Il punto crucia<strong>le</strong> <strong>del</strong>l’osteosintesicon placche risiede nella riduzione <strong>del</strong>la frattura,che deve essere la più anatomica possibi<strong>le</strong> per consentirela corretta aderenza <strong>del</strong>la placca all’osso: ciò serve a prevenireil verificarsi <strong>di</strong> una nuova frattura tra il bordo latera<strong>le</strong><strong>del</strong>la placca e lo stelo <strong>protesi</strong>co 23 , ma anche a creare<strong>le</strong> migliori con<strong>di</strong>zioni per un’eventua<strong>le</strong> futura revisione<strong>del</strong>la <strong>protesi</strong>. La placca Mennen, che può entusiasmareper la semplicità teorica <strong>del</strong>la sua applicazione 21 , in realtànon garantisce sempre la buona riduzione <strong>del</strong>la frattura edè afflitta da un’e<strong>le</strong>vata incidenza <strong>di</strong> deformazione in varismoassociata a pseudoartrosi: fino al 75% dei casi 17 .La varietà <strong>del</strong><strong>le</strong> <strong>fratture</strong> peri<strong>protesi</strong>che <strong>del</strong> <strong>femore</strong> e laFig. 5. C.I, frattura Tipo III-B trattata con placca Mennen. Risultato funziona<strong>le</strong> sod<strong>di</strong>sfacente eclinico-ra<strong>di</strong>ografico eccel<strong>le</strong>nte.65
Le <strong>fratture</strong> <strong>del</strong> <strong>femore</strong> nel<strong>le</strong> <strong>protesi</strong> d’ancagamma <strong>del</strong><strong>le</strong> possibilità terapeutiche impongono un addestramentoparticolare dei chirurghi ortope<strong>di</strong>ci a fronteggiarequeste situazioni, che sono spesso piuttosto <strong>di</strong>fficili.Per un loro moderno e corretto trattamento è in<strong>di</strong>spensabi<strong>le</strong><strong>di</strong>sporre anche <strong>di</strong> attrezzature tecniche <strong>di</strong>versificate,per assolvere al meglio <strong>di</strong> volta in volta al compito checi è richiesto.CONCLUSIONIL’adozione <strong>di</strong> un’atten<strong>di</strong>bi<strong>le</strong> e precisa classificazione<strong>del</strong><strong>le</strong> <strong>fratture</strong> peri<strong>protesi</strong>che <strong>del</strong> <strong>femore</strong> è fondamenta<strong>le</strong>:da essa scaturisce infatti la corretta in<strong>di</strong>cazione al trattamento.Riteniamo che quest’ultimo debba essere quasicostantemente chirurgico e che debba consistere nellariduzione la più anatomica possibi<strong>le</strong> e nell’osteosintesicon placche e viti o cerchiaggi, in vista <strong>di</strong> un’eventua<strong>le</strong>futura revisione <strong>del</strong>la <strong>protesi</strong>.BIBLIOGRAFIA1Beals RK, Tower SS. Periprosthetic fractures of the femur. Ananalysis of 93 fractures. Clin Orthop 1995;327:238-46.2Cavenago C, Martini P. Fratture <strong>del</strong> <strong>femore</strong> prossima<strong>le</strong> inportatori <strong>di</strong> <strong>protesi</strong> d’anca. Arch Ortop Reumatol1996;109:271-6.3Ky<strong>le</strong> RF, Crickard GE III. Hip arthroplasty: managementprob<strong>le</strong>ms. Periprosthetic fractures asociated with total hiparthroplasty. Orthope<strong>di</strong>cs 1998;21:982-4.4Lewal<strong>le</strong>n DG, Berry DJ. Periprosthetic fracture of the femurafter total hip arthroplasty. J Bone Joint Surg 1997;79:1881-90.5Lowrey CE, Nord KD, Wilson MR. Periprosthetic femurfractures: a complication of rigid cylindrical reaming?Orthop Trans 1991;15:342-6.6Scott RD, Turner RH, Leitzes SM, Aufranc OK. Femoralfractures in conjunction with total hip replacement. J BoneJoint Surg 1975;57:494-501.7Kelly SS. Periprosthetic femoral fractures. J Am AcadOrthop Surg 1994;2:164-72.8Younger TI, Bradford MS, Magnus RE. Extended proximalosteotomy: a new technique for femoral revision arthroplasty.J Arthroplasty 1995;10:329-38.9Bethea JS III, De Andrade JR, F<strong>le</strong>ming LL, Lindenbaum SD,Welch RB. Proximal femoral fractures following total hiparthroplasty. Clin Orthop 1982;170:95-106.10Cooke PH, Newman JH. Fractures of the femur in relation tocemented hip prosthesis. J Bone Joint Surg 1988;70:386-9.11Duncan CP, Masri BA. Fractures of the femur after hipreplacement. Instr Course Lectures 1995;44:293-304.12Harrington IJ, Tountas AA, Cameron HU. Femoral fracturesassociated with Moore’s prosthesis. Injury 1978;11:23-32.13Johansson JE, McBroom R, Berrington TW, Unter GA.Fracture of the ipsilateral femur in patients with total hipreplacement. J Bone Joint Surg 1981;63:1435-42.14Brady OH, Garbuz DS, Masri BA, Duncan CP. The treatmentof periprosthetic fractures of the femur using cortical onlayallograft struts. Orthop Clin North Am 1999;30:249-57.15Tower SS, Beals RK. Fractures of the femur after hip replacement.The Oregon experience. Orthop Clin North Am1999;30:235-47.16Namba RS, Amstutz HC. Femoral fractures associated withhip arthroplasty. In: Amstutz HC, ed. Hip arthroplasty. NewYork: Churchill Livingstone 1991:603-14.17Ahuja S, Chatterji S. The Mennen femoral plate for fixation ofperiprosthetic femoral fractures following hip arthroplasty.Injury 2002;33:47-50.18Mihalko WM. Patient type more important than fracture intreating fractures near femoral implant. Orthop Today1991;11:3-7.19Stern RE, Harvin SF, Kulick RG. Management of ipsilateralfemoral shaft fractures following hip arthroplasty. OrthopRev 1991;20:779-84.20Tadross TS, Nanu AM, Buchanan MJ, Checketts RG. Dall-Mi<strong>le</strong>s plating for periprosthetic B1 fractures of the femur. JArthroplasty 2000;15:47-51.21Uchio Y, Shu N, Nishikawa U, Takata K, Ochi M. Mennenplate fixation for fractures of the femoral shaft after ipsilateralhip arthroplasty. J Trauma 1997;42:1157-60.22Zenni EJ, Pomeroy DL, Caud<strong>le</strong> RJ. Ogden plate and otherfixations for fractures complicating femoral endoprostheses.Clin Orthop 1988;231:83-9.23Latta LL. Mechanics of normal and reconstructed limb. CurrOrthop 1991;5:33-41.66