patologia-oncologica
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
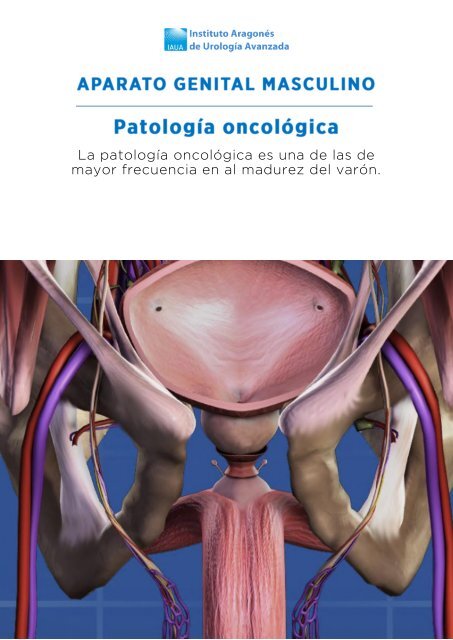
La patología oncológica es una de las de<br />
mayor frecuencia en al madurez del varón.<br />
Instituto Aragonés de Urología Avanzada | APARATO GENITAL MASCULINO 1
Instituto Aragonés de Urología Avanzada | APARATO GENITAL MASCULINO 2
Patología Oncológica<br />
Tumores de testículo<br />
Cáncer de Testículo<br />
1. Casi todo cáncer de testículo es generalmente uno de<br />
estos dos tipos: seminoma y no seminomatoso. Otros<br />
tipos son poco comunes (más).<br />
2. Esta enfermedad ocurre con más frecuencia en<br />
hombres entre los 20 y 39 años de edad. Representa<br />
sólo el 1 por ciento de todos los cánceres que padecen<br />
los hombres (más).<br />
3. Los factores de riesgo incluyen tener un testículo sin<br />
descender, cáncer previo de testículo y antecedentes<br />
familiares de cáncer de testículo (más).<br />
4. Los síntomas incluyen un abultamiento, inflamación o<br />
engrandecimiento de un testículo; dolor o molestia en<br />
un testículo o en el escroto; y dolor sordo y persistente<br />
en el abdomen inferior, espalda o ingle (más).<br />
5. El diagnóstico incluye generalmente análisis de sangre,<br />
ecografía y biopsia (más).<br />
6. El tratamiento puede, por lo general, curar el cáncer de<br />
testículo (más), pero los exámenes regulares de<br />
seguimiento son muy importantes (más).<br />
Instituto Aragonés de Urología Avanzada | Cáncer de Testículo 3
¿Qué es el cáncer de testículo?<br />
El cáncer de testículo es una enfermedad en la que las<br />
células se hacen malignas (cancerosas) en uno o en ambos<br />
testículos.<br />
Los testículos (también llamados testes o gónadas) son un<br />
par de glándulas sexuales masculinas. Ellos producen y<br />
almacenan los espermatozoides y son también la fuente<br />
principal de testosterona (las hormonas masculinas) en los<br />
hombres. Estas hormonas controlan el desarrollo de los<br />
órganos reproductores y de otras características físicas<br />
masculinas. Los testículos están situados bajo el pene en una<br />
bolsa, una especie de saco, llamada escroto.<br />
Dadas las características de las células del tumor, el cáncer<br />
de testículo puede clasificarse generalmente en dos tipos:<br />
seminoma y no seminoma. Otros tipos de cáncer de testículo<br />
son poco comunes y no se abarcan en este documento. Los<br />
seminomas pueden ser uno de tres tipos: clásico, anaplásico<br />
o espermatocítico. Los tipos de tumores no seminomatosos<br />
incluyen el coriocarcinoma, carcinoma embrionario, teratoma<br />
y tumores de saco vitelino. Los tumores testiculares pueden<br />
contener células de seminoma y de no seminoma.<br />
El cáncer de testículo sólo representa el 1 por ciento de todos<br />
los cánceres en los hombres en Estados Unidos. Se calcula<br />
que unos 8.000 hombres en Estados Unidos son<br />
diagnosticados con cáncer de testículo y cerca de 390<br />
mueren por esta enfermedad cada año (Estadísticas actuales<br />
en el National Cancer Institute) . El cáncer de testículo afecta<br />
con más frecuencia a los hombres entre los 20 y 39 años de<br />
Instituto Aragonés de Urología Avanzada | ¿Qué es el cáncer de testículo? 4
edad y es la forma más común de cáncer en hombres entre<br />
los 15 y 34 años de edad. Este tipo de cáncer es más común<br />
en hombres blancos, especialmente los de descendencia<br />
escandinava. La tasa de la ocurrencia de cáncer de testículo<br />
ha incrementado más del doble entre los hombres blancos en<br />
los últimos 40 años, pero apenas ahora está empezando a<br />
aumentar entre los hombres negros. No se conoce la razón<br />
por las diferencias raciales en la incidencia de este cáncer.<br />
¿Cuáles son los factores de riesgo de cáncer de<br />
testículo?<br />
No se conocen las causas exactas del cáncer de testículo. Sin<br />
embargo, los estudios muestran que varios factores<br />
aumentan la probabilidad de que un hombre padezca cáncer<br />
de testículo.<br />
1. Testículo sin descender (criptorquidia): Normalmente,<br />
los testículos descienden del vientre hasta el escroto<br />
antes del nacimiento. Los hombres con un testículo que<br />
no bajó al escroto tienen un mayor riesgo de padecer<br />
cáncer de testículo. No hay cambio en el riesgo ni<br />
siquiera después de haberse realizado la cirugía para<br />
colocar el testículo en el escroto. El riesgo mayor se<br />
aplica a ambos testículos.<br />
2. Anormalidades congénitas: Los hombres que nacen con<br />
anormalidades en los testículos, pene o riñones, así<br />
como los que tienen hernias inguinales (hernia en la<br />
ingle, donde se junta el muslo con el vientre) pueden<br />
tener un riesgo mayor.<br />
Instituto Aragonés de Urología Avanzada | ¿Qué es el cáncer de testículo? 5
3. Cáncer de testículo previo: Los hombres que han tenido<br />
con anterioridad cáncer de testículo tienen un riesgo<br />
mayor de padecer cáncer en el otro testículo.<br />
4. Antecedentes familiares de cáncer de testículo: El<br />
riesgo de cáncer de testículo es mayor en los hombres<br />
que tienen su hermano o su padre con la enfermedad.<br />
¿Cómo se detecta el cáncer de testículo?<br />
¿Cuáles son los síntomas del cáncer de<br />
testículo?<br />
La mayoría de los cánceres de testículo los encuentran los<br />
hombres mismos. También, los médicos, por lo general,<br />
examinan los testículos durante los exámenes físicos de<br />
rutina. Entre los chequeos regulares, si un hombre nota<br />
cualquier cosa fuera de lo común en los testículos, deberá<br />
hablar con el médico. Los hombres deberán ver al médico si<br />
notan cualquiera de los síntomas siguientes:<br />
Un bulto que no duele o inflamación en cualquiera de<br />
los testículos<br />
Dolor o molestia en un testículo o en el escroto<br />
Cualquier engrandecimiento de un testículo o cambio<br />
en cómo se siente<br />
Una sensación de pesadez en el escroto<br />
Un dolor sordo en el abdomen inferior, espalda o ingle<br />
(el área donde se junta el muslo con el vientre)<br />
Una acumulación repentina de fluido en el escroto<br />
Instituto Aragonés de Urología Avanzada | ¿Cómo se detecta el cáncer de testículo?<br />
¿Cuáles son los síntomas del cáncer de testículo?<br />
6
Estos síntomas pueden ser causados por cáncer o por otras<br />
afecciones. Es importante ver a un médico para determinar la<br />
causa de cualquiera de estos síntomas.<br />
¿Cómo se diagnostica el cáncer de testículo?<br />
Para ayudar a encontrar la causa de los síntomas, el médico<br />
evalúa la salud general del hombre. El médico realiza también<br />
un examen físico y puede ordenar pruebas de laboratorio y<br />
de diagnóstico. Estas pruebas incluyen:<br />
Análisis de sangre que miden los niveles de los<br />
marcadores de tumores. Los marcadores de tumores<br />
son sustancias que se encuentran en cantidades<br />
mayores de lo normal cuando hay cáncer presente. Los<br />
marcadores tumorales como alfa-fetoproteína (AFP),<br />
gonadotropina coriónica humana subunidad β (βHCG) y<br />
lactato deshidrogenasa (LDH) pueden sugerir la<br />
presencia de un tumor de testículo, aun cuando sea<br />
demasiado pequeño para ser detectado durante un<br />
examen físico o en pruebas con imágenes.<br />
La ecografía es una prueba en la que ondas de sonido<br />
de alta frecuencia se hacen rebotar en tejidos y órganos<br />
internos. Sus ecos producen una imagen llamada<br />
sonograma. La ecografía del escroto puede mostrar la<br />
presencia y el tamaño de una masa en el testículo.<br />
También es útil para descartar la presencia de otros<br />
problemas, como la inflamación debida a una infección<br />
o una acumulación de fluido no relacionada con cáncer.<br />
La biopsia es el examen microscópico del tejido<br />
testicular hecho por un patólogo para determinar si hay<br />
Instituto Aragonés de Urología Avanzada | ¿Cómo se detecta el cáncer de testículo?<br />
¿Cuáles son los síntomas del cáncer de testículo?<br />
7
cáncer presente. En casi todos los casos en los que se<br />
sospecha que haya cáncer, se extrae todo el testículo<br />
afectado por medio de una incisión en la ingle. Este<br />
procedimiento se llama orquiectomía inguinal radical.<br />
En casos raros (por ejemplo, cuando un hombre tiene<br />
sólo un testículo), el cirujano realiza una biopsia<br />
inguinal; extrae una muestra de tejido del testículo a<br />
través de una incisión en la ingle y procede con la<br />
orquiectomía sólo si el patólogo encuentra células<br />
cancerosas. (El cirujano no corta a través del escroto<br />
para extraer el tejido, porque si el problema es la<br />
presencia de cáncer, este procedimiento podría causar<br />
que se disemine la enfermedad.)<br />
Si se encuentra cáncer, será necesario realizar más exámenes<br />
para saber si el cáncer se ha diseminado desde el testículo a<br />
otras partes del cuerpo. La determinación del estadio (etapa<br />
o extensión) de la enfermedad ayuda al médico a planear el<br />
tratamiento adecuado.<br />
¿Cuál es el tratamiento para el cáncer de<br />
testículo? ¿Cuáles son los efectos secundarios<br />
del tratamiento?<br />
Instituto Aragonés de Urología Avanzada | 8
Aunque la incidencia de cáncer de testículo se ha elevado en<br />
años recientes, más del 95 por ciento de los casos pueden<br />
curarse. El tratamiento tiene más posibilidades de éxito<br />
cuando el cáncer de testículo se detecta al principio.<br />
Además, el tratamiento puede ser menos agresivo y puede<br />
causar menos efectos secundarios.<br />
La mayoría de los hombres con cáncer de testículo pueden<br />
curarse con cirugía, radioterapia o quimioterapia. Los efectos<br />
secundarios dependen del tipo de tratamiento y pueden ser<br />
diferentes para cada persona.<br />
Los seminomas y los tumores no seminomatosos crecen y se<br />
diseminan en forma diferente y se tratan de manera<br />
diferente. Los tumores no seminomatosos tienden a crecer y<br />
diseminarse más rápidamente, mientras que los seminomas<br />
son más sensibles a la radiación. Si un tumor contiene células<br />
seminomas y no seminomatosas, se trata como tumor no<br />
seminomatoso. El tratamiento también depende de la etapa<br />
o estadio del cáncer, de la edad del paciente y de su salud en<br />
general, y de otros factores. Los hombres reciben el<br />
tratamiento con frecuencia de un equipo de especialistas,<br />
que pueden ser el cirujano, el oncólogo médico y el oncólogo<br />
radiólogo.<br />
Los tres tipos de tratamiento estándar son:<br />
Instituto Aragonés de Urología Avanzada | ¿Cuál es el tratamiento para el cáncer de<br />
testículo? ¿Cuáles son los efectos secundarios del tratamiento?<br />
9
La cirugía para extraer el testículo por medio de una<br />
incisión en la ingle se llama orquiectomía inguinal<br />
radical. Es posible que los hombres estén preocupados<br />
de que al perder un testículo se afectará su capacidad<br />
de tener relaciones sexuales o que serán estériles (que<br />
no podrán tener hijos). Sin embargo, los hombres que<br />
tienen un testículo sano todavía pueden tener<br />
erecciones normales y producir espermatozoides. Por lo<br />
tanto, la operación para extraer un testículo no hace al<br />
hombre impotente (incapaz de tener erecciones) y rara<br />
vez interfiere con su fertilidad (la capacidad de tener<br />
hijos). Los hombres también pueden tener un testículo<br />
artificial, llamado prótesis, que se coloca en el escroto<br />
cuando se realiza la orquiectomía o después.<br />
Es posible que se extraigan también algunos de los<br />
ganglios linfáticos que están situados en la parte<br />
profunda del abdomen (disección de ganglios<br />
linfáticos). Este tipo de cirugía generalmente no cambia<br />
la capacidad del hombre de tener erecciones u<br />
orgasmos, pero puede causar problemas de esterilidad<br />
si interfiere con la eyaculación. Los pacientes querrán<br />
hablar con el médico acerca de la posibilidad de extraer<br />
los ganglios linfáticos usando una técnica especial de<br />
cirugía que conserva los nervios, la cual puede<br />
preservar la capacidad de eyacular normalmente.<br />
La radioterapia usa rayos de alta energía para destruir<br />
células cancerosas y para reducir el tamaño de los<br />
Instituto Aragonés de Urología Avanzada | ¿Cuál es el tratamiento para el cáncer de<br />
testículo? ¿Cuáles son los efectos secundarios del tratamiento?<br />
10
tumores. La radioterapia es una terapia local; afecta<br />
solamente las células cancerosas que se encuentran en<br />
las áreas bajo tratamiento. La radiación externa<br />
(proveniente de una máquina fuera del cuerpo) se<br />
apunta hacia los ganglios linfáticos del abdomen y se<br />
utiliza para los seminomas. En general se administra<br />
después de la cirugía. Ya que los tumores no<br />
seminomatosos son menos sensibles a la radiación, los<br />
hombres que tienen este tipo de cáncer, por lo general,<br />
no se someten a radioterapia.<br />
La radioterapia afecta tanto las células normales como<br />
las cancerosas. Los efectos secundarios de la<br />
radioterapia dependen principalmente de la dosis del<br />
tratamiento. Los efectos secundarios comunes son la<br />
fatiga, cambios en la piel donde se realiza el<br />
tratamiento, pérdida de apetito, náuseas y diarrea. La<br />
radioterapia interfiere con la producción de<br />
espermatozoides, pero la mayoría de los pacientes<br />
recuperan su fertilidad en un periodo de 1 a 2 años.<br />
La quimioterapia es el uso de fármacos para destruir las<br />
células cancerosas. Cuando se administra quimioterapia<br />
a pacientes de cáncer de testículo, ordinariamente se da<br />
como terapia adyuvante (después de cirugía) para<br />
destruir células cancerosas que pueden haber quedado<br />
en el cuerpo. La quimioterapia puede también ser el<br />
tratamiento inicial si el cáncer está en un estadio<br />
avanzado; es decir, si se ha diseminado fuera del<br />
testículo al tiempo del diagnóstico. La mayoría de los<br />
Instituto Aragonés de Urología Avanzada | ¿Cuál es el tratamiento para el cáncer de<br />
testículo? ¿Cuáles son los efectos secundarios del tratamiento?<br />
11
fármacos contra el cáncer se administran por inyección<br />
en la vena (inyección intravenosa, IV).<br />
La quimioterapia es una terapia sistémica, lo cual quiere<br />
decir que los fármacos viajan por el torrente sanguíneo<br />
y afectan tanto las células normales como las<br />
cancerosas en todo el cuerpo. Los efectos secundarios<br />
dependen en gran parte de los fármacos específicos y<br />
de la dosis. Los efectos secundarios comunes son las<br />
náuseas, la pérdida de pelo, fatiga, diarrea, vómitos,<br />
fiebre, escalofríos, tos y falta de aliento, llagas en la<br />
boca o erupciones en la piel. Otros efectos secundarios<br />
son el mareo, entumecimiento, falta de reflejos o<br />
dificultad para oír. Algunos fármacos contra el cáncer<br />
interfieren con la producción de espermatozoides.<br />
Aunque la reducción de los recuentos de<br />
espermatozoides es permanente en algunos pacientes,<br />
muchos otros recuperan su fertilidad.<br />
Algunos hombres con cáncer de testículo recurrente o<br />
en un estadio avanzado pueden someterse a<br />
tratamiento con altas dosis de quimioterapia. Estas altas<br />
dosis de quimioterapia destruyen las células cancerosas,<br />
pero también pueden destruir la médula ósea, la cual<br />
crea y almacena las células sanguíneas. Dicho<br />
tratamiento solamente se puede realizar si el paciente<br />
también se somete a un trasplante de médula ósea. En<br />
un trasplante, las células madre de la médula ósea se<br />
extraen del paciente antes de que se administre la<br />
quimioterapia. Estas células se congelan temporalmente<br />
Instituto Aragonés de Urología Avanzada | ¿Cuál es el tratamiento para el cáncer de<br />
testículo? ¿Cuáles son los efectos secundarios del tratamiento?<br />
12
y después se descongelan y se regresan al cuerpo del<br />
paciente por medio de una aguja (como si fuera una<br />
transfusión de sangre) después de que se haya<br />
administrado la quimioterapia a altas dosis.<br />
Los hombres con cáncer testicular deberán hablar con el<br />
médico acerca de sus preocupaciones sobre la función<br />
sexual y la fertilidad. Es importante saber que los hombres<br />
con cáncer de testículo con frecuencia tienen problemas de<br />
fertilidad aun antes de que se trate el cáncer. Si un hombre<br />
tiene problemas preexistentes de fertilidad o si va a tener un<br />
tratamiento que puede llevar a la infertilidad, tal vez querrá<br />
preguntar al médico sobre los bancos de semen (congelar el<br />
semen antes del tratamiento para usarlo en el futuro). Este<br />
procedimiento puede permitir que algunos hombres tengan<br />
hijos aun cuando el tratamiento cause pérdida de fertilidad.<br />
¿Es necesario un tratamiento de seguimiento?<br />
¿Qué es lo que implica?<br />
Los exámenes regulares de seguimiento son muy<br />
importantes para los hombres que han recibido tratamiento<br />
de cáncer testicular. Como todos los cánceres, el cáncer<br />
testicular puede recurrir. Los hombres que han tenido cáncer<br />
de testículo deberán ver a su médico con regularidad y<br />
reportar de inmediato cualquier síntoma inusual. El<br />
seguimiento puede variar según los tipos y estadios (etapas)<br />
diferentes de cáncer de testículo. En general, los pacientes<br />
son examinados con frecuencia por el médico y se les<br />
realizan regularmente análisis de sangre para medir los<br />
niveles de los marcadores tumorales. También se les toman<br />
Instituto Aragonés de Urología Avanzada | ¿Es necesario un tratamiento de<br />
seguimiento? ¿Qué es lo que implica?<br />
13
adiografías regulares y tomografías computarizadas,<br />
llamadas escanogramas o TAC (imágenes detalladas de<br />
áreas internas del cuerpo creadas por una computadora<br />
conectada a una máquina de rayos X). Los hombres que han<br />
tenido cáncer de testículo tienen una probabilidad mayor de<br />
desarrollar cáncer en el testículo que queda. Los pacientes<br />
que se someten a quimioterapia tienen también un riesgo<br />
mayor de ciertos tipos de leucemia, así como de otros tipos<br />
de cáncer. Un cuidado regular de seguimiento asegura que<br />
se discuta cualquier cambio en la salud y que los problemas<br />
se tratan tan pronto como sea posible.<br />
Instituto Aragonés de Urología Avanzada | ¿Es necesario un tratamiento de<br />
seguimiento? ¿Qué es lo que implica?<br />
14
Tumores de pene<br />
CARCINOMA ESCAMOSO DE PENE<br />
El 95% de los tumores de pene. El 5% restante corresponde a<br />
sarcomas (lo más común), melanomas o tumores de células<br />
basales.<br />
INTRODUCCION:<br />
Es en Occidente una entidad rara (0,4-0.6% de los tumores<br />
del varón en Europa y USA). Su Incidencia: 1\100.000<br />
varones\año. En algunos países de Africa y América<br />
constituye hasta el 10% de los tumores del varón. (Cancer<br />
2004;101:1357) El estudio de 1605 pacientes de la base de<br />
datos SEER (Surveillance, Epidemiology, End Results del<br />
National Cancer Institut) indica que al diagnóstico son "in<br />
situ" el 37%; Localizados: 39%; Regionales: 13% y con lesiones<br />
a distancia: 7,4%. (Cancer 2004;101:1357).<br />
No hay pruebas concluyentes de asociación racial (se ha<br />
publicado que es más frecuente en blancos que en afroamericanos;<br />
que es igual y que es dos veces más frecuente<br />
en afro-americanos), aunque parece que en afro-americanos<br />
es de presentación significativamente más precoz; más<br />
agresivo en su presentación y con peor supervivencia<br />
específica. (Cancer 2004;101:1357). Se asocia a edad<br />
avanzada y a promiscuidad sexual. Aunque aparece hasta en<br />
el 22% de los pacientes, no se puede decir que se asocia a<br />
enfermedades venéreas.<br />
Instituto Aragonés de Urología Avanzada | CARCINOMA ESCAMOSO DE PENE 15
Todas las evidencias sugieren que la etiología es<br />
multifactorial pero la infección por Papiloma-virus humano<br />
(que aparecen en el 20-70%; 50% de los tumores)<br />
especialmente HPV-16 (el más comúnmente detectado) y<br />
HPV-18, juega sin duda un papel. Recientes datos indican<br />
(Urol Oncol 21;431:2003) que HPV codifica proteínas E-6; E-7<br />
que inactivan p53 y pRb, desregulando el crecimiento celular<br />
e incrementando la susceptibilidad del DNA a la<br />
carcinogénesis.<br />
Etiológicamente ligado a fimosis y/o balanitis crónica (no<br />
existe en varones circuncidados al nacer). Ocasionalmente<br />
procede de lesiones pre-malignas: Leucoplasia y Balanitis<br />
Xerótica Obliterans, propias de diabéticos. Se ha publicado la<br />
transformación maligna de Condiloma Acuminado (Tumor<br />
papilar de pene y genitales, con frecuencia múltiple y que<br />
asienta en prepucio, glande, piel peneana o incluso uretra<br />
(5% de los casos). Tiene un carácter benigno y etiología<br />
víriva. Es causado por humanpapilloma virus, de los que se<br />
han descrito más de 40 subtipos. Los 6,11,42-44 se asocian a<br />
escasa displasia; los 16,18,31,33,35,39 tienen una más alta<br />
asociación a carcinoma. Se tratan con Podofilino (WartecÒ).<br />
PATOLOGIA<br />
Lesiones premalignas:<br />
Carcinoma “in situ” La Enfermedad de Bowen (carcinoma<br />
escamoso intraepidérmico hallado en localizaciones<br />
múltiples) y Eritroplasia de Queyrat (localizado solo en pene)<br />
corresponden a carcinoma "in situ"(J Urol 151:829;1994). La<br />
Instituto Aragonés de Urología Avanzada | Lesiones premalignas: 16
asociación del Bowen a enfermedad sistémica maligna es,<br />
harto, dudosa.<br />
La Eritroplasia de Queyrat es una lesión exclusivamente<br />
peneana, localizada en glande o prepucio de varones no<br />
circuncidados, papulosa, rojiza, elevada, indolora similar a<br />
lesiones de balanitis o inflamación.<br />
El 10% desarrolla carcinoma escamoso y el 2% desarrolla<br />
metástasis.<br />
La enfermedad de Bowen progresa a enfermedad invasiva en<br />
5-10% de los casos.<br />
Mención especial merece la Papulosis Bowenoide.<br />
Enfermedad de origen viral aunque factores hormonales o<br />
inmunológicos juegan un papel. Descrita en los últimos 70, se<br />
caracteriza por pápulas en glande y piel de pene, en<br />
pacientes jóvenes y circuncidados, sexualmente promiscuos<br />
y con papilomavirus presentes. Histológicamente<br />
corresponde a lesiones displásicas del epitelio a veces<br />
difíciles de distinguir de un Bowen o un Queyrat. Tiene un<br />
carácter benigno, un curso indolente y responden a<br />
tratamiento conservador (podofilino, excisión, láser, ahora<br />
está de moda Imiquimod crema al 5% que se utiliza también<br />
el Ca “in situ”.) o regresan espontáneamente.<br />
Carcinoma verrucoso o Tumor de Buschke-Lowënstein (la<br />
mayoría de autores lo consideran la misma entidad): Descrito<br />
inicialmente en la cavidad oral, ha sido reconocido en varios<br />
órganos (laringe, vulva, vagina, ano y pene). Constituye el 10-<br />
16% de los tumores malignos y típicamente son grandes<br />
Instituto Aragonés de Urología Avanzada | Lesiones premalignas: 17
tumores generalmente ulcerados que corresponden a<br />
carcinoma escamoso bien diferenciado, sin atipia y con raras<br />
mitosis (sin embargo los de localización no peneana se<br />
comportan con mayor agresividad).<br />
Aunque bien diferenciada es una lesión maligna.<br />
Se trata con cirugía. Las recidivas son frecuentes. El<br />
tratamiento con radioterapia es ineficaz.<br />
Carcinoma escamoso: La mayoría de las lesiones se<br />
desarrollan del glande o prepucio. Son exofíticas o ulceradas<br />
e histológicamente no se diferencian de los carcinomas<br />
escamosos de otras localizaciones. Las lesiones son<br />
habitualmente de bajo grado. La afectación ganglionar es el<br />
factor pronóstico más influyente en el pronóstico.<br />
CLINICA:<br />
Jamás se presenta en pacientes circuncidados en la infancia.<br />
El 25-75% de los pacientes con cáncer de pene padece<br />
fimosis. Comienzan por pequeñas lesiones que crecen<br />
progresivamente. Tienen aspecto papilar o ulcerativo. Este<br />
último se asocia a peor pronóstico. Las lesiones son poco<br />
dolorosas. El 15-50% de los pacientes esperan más de un año<br />
para consultar. La diseminación es típicamente ganglionar. Se<br />
afectan inicialmente los ganglios inguinales. Las metástasis a<br />
distancia son muy escasas (1-10%). Se acompaña de<br />
hipercalcemia en hasta el 20%.<br />
Instituto Aragonés de Urología Avanzada | Lesiones premalignas: 18
CLASIFICACIÓN ESTADIAL: TNM y el Jackson System<br />
Tis: Carcinoma in situ;<br />
Ta: carcinoma verrucoso<br />
T1: El tumor invade tejido conjuntivo subepitelial.<br />
T2: Invasión de cuerpo esponjoso o cavernoso.<br />
T3: Invasión de uretra o próstata.<br />
T4: Invasión de otros órganos.<br />
N1: Uno y superficial; N2: superficiales y múltiples; N3:<br />
inguinales profundos o ilíacos.<br />
PATOGENIA: Ocurre preferentemente en glande y prepucio.<br />
Se inicia con una placa dura o ulcerada y crece lentamente<br />
en forma papilar o ulcerada. Metastatiza en ganglios<br />
regionales inguinales.<br />
PRONOSTICO Y TRATAMIENTO:<br />
Todos los pacientes deben ser biopsiados para hacer el<br />
diagnóstico, determinar el estadio y valorar el tratamiento<br />
definitivo.<br />
Si afecta solo a prepucio, la circuncisión sola, se acompaña<br />
de 32-50% de recurrencias.<br />
Linfadenectomía inguinal: Debe hacerse bilateral porque los<br />
linfáticos peneanos de ambos lados comunican libremente<br />
entre sí. De hecho con adenopatías palpables en un lado y no<br />
palpable en el otro el riesgo de adenopatía en el no palpable<br />
Instituto Aragonés de Urología Avanzada | Lesiones premalignas: 19
es del 50% (algunos discuten que se haga bilateral en<br />
recurrencias tardías unilaterales pero parece razonable<br />
mantener el tratamiento bilateral).<br />
Técnicamente consiste en una Incisión inguinal horizontal dos<br />
centímetros por debajo del pliegue inguinal, conservación de<br />
la grasa subcutánea hasta fascia de Scarpa. Linfadenectomía<br />
de los ganglios superficiales limitados por el ligamento<br />
inguinal, sartorio y adductor mayor y apoyados en la fascia<br />
Lata.<br />
Algunos, los menos, realizan linfadenectomía de los ganglios<br />
profundos que son los de los vasos femorales situados en el<br />
llamado triángulo femoral y cuyo ganglio más característico<br />
es de Cloquet situado medial a vena femoral. Los vasos no se<br />
disecan en cara posterior por considerarse esos ganglios no<br />
relacionados.<br />
Se recomienda movilización precoz; vendaje compresivo de<br />
las heridas y media elástica para reducir el linfedema y el<br />
linfocele, así como la no utilización de heparina profiláctica<br />
que podría favorecer el linfocele (J Urol 172;494:2004).<br />
a) Adenopatías palpables:<br />
El 50% corresponde a tumor. Después de extirpado el<br />
primario y tras tratamiento con antibióticos, si persisten las<br />
adenopatías el 70-80% son tumorales.<br />
Los pacientes con adenopatías tumorales no tratados no<br />
sobreviven dos años.<br />
Instituto Aragonés de Urología Avanzada | Lesiones premalignas: 20
Debe hacerse linfadenectomía. Globalmente el 50% de los<br />
pacientes tienen supervivencia libre de enfermedad en 5<br />
años. El 80% en caso de afectación ganglionar única.<br />
b) Adenopatías no palpables:<br />
La linfadenectomía profiláctica pone en evidencia un 20-29%<br />
de N (+) (rango11%-62% en 266 casos de seis series<br />
diferentes (J Urol 2001;165:1138). Su indicación es discutida.<br />
La recidiva ganglionar en pacientes tratados con expectación<br />
puede llegar al 60% y es dependiente del grado.<br />
La supervivencia de pacientes con ganglios afectados<br />
ocultos y extirpados es del 80-90% mientras que la de los<br />
operados cuando se hacen evidentes es del 33% (J Urol<br />
154;1364:1995)(J Urol 173;816:2005).<br />
La EBU desaconseja linfadenectomía en pacientes con tumor<br />
menor de 2 cm o menores de 4 cm bien diferenciados (Brith<br />
J Urol 77:883;1996).<br />
Los factores relacionados con la afectación ganglionar son: el<br />
grado, el estadio y la afectación venosa tumoral (Current<br />
Opinion in Urology 7:312;1997)(J Urol 156:1637;1996).<br />
Todos los pacientes con grado 3 deben ser sometidos a<br />
linfadenectomía (J Urol 155:1626;1996).<br />
En estadio pT1 el riesgo es próximo al 0% (4-14%) None of<br />
15 pT1 tumors exhibited vascular invasion or lymph node<br />
metastases.; >pT1 el riesgo sube al 55% (J Urol 2001;165:1138).<br />
El riesgo de afectación ganglionar en T1 G1-2 es del 6% (6<br />
series recogidas en Curr Opinion Urol 2005;15:350).<br />
Instituto Aragonés de Urología Avanzada | Lesiones premalignas: 21
En la literatura la afectación en pT2 oscila entre 39%-67%.<br />
Si el tumor es pT2 y tiene invasión vascular: 75% N(+) frente<br />
a 25% si no hay afectación vascular. Si el tumor es<br />
pobremente diferenciado en >50% el riesgo de N(+) es del<br />
61% (Only 4 of 25 patients (15%) with 50% or less poorly<br />
differentiated cancer in the penile tumor had metastases<br />
compared with 14 of 23 patients (61%) with greater than 50%<br />
poorly differentiated cancer (p = 0.001). (J Urol<br />
2001;165:1138).<br />
Solo los pacientes pT1 G1-2 con ganglios no palpables, están<br />
exentos de linfadenectomía profiláctica, Consensus is<br />
growing that patients with favorable prognostic factors<br />
(Stage T1-T2, grade 1-2) do not need to undergo prophylactic<br />
lymph node dissection. (Acta Urol Belg 64 (1996), pp. 99–101)<br />
c) Si existe afectación ilíaca la supervivencia no supera en<br />
ningún caso los 5 años.<br />
Complicaciones de la Linfadenectomía<br />
Han ido decreciendo. Un 45% de complicaciones menores<br />
(40% antes de los 30 días; linfedema: 10%; linfocele: 12%;<br />
Infección de herida: 7%; separación de bordes: 7% y 5%<br />
después de los 30 días; necrosis de herida: 2,5%; linfocele que<br />
requiere drenaje: 2,5%)(J Urol 2004;172:494)<br />
Tratamiento de Estadios T0, Ta, T1: Extirpación del tumor sin<br />
linfadenectomía. Vigilancia, especialmente los primeros dostres<br />
años.<br />
Instituto Aragonés de Urología Avanzada | Lesiones premalignas: 22
Tratamiento Estadio T2,T3: Debe incluir linfadenectomía. El<br />
riesgo de adenopatías es del 55-65%. En T2; 7 series con 225<br />
pacientes, 48%-90% (Urol Oncol 22;236:2004)<br />
Supervivencia: En el estudio SEER citado más arriba (Cancer<br />
2004;101:1357) con 1605 pacientes diagnosticados entre1973-<br />
1998; el 22% muere por cáncer peneano.<br />
Clásicamente the most important prognostic factor in penile<br />
cancer is nodal involvement at diagnosis. Node-negative<br />
patients have a 5-year disease-specific survival of 66%<br />
compared with 27% in node-positive patients.<br />
En el estudio SEER citado más arriba (Cancer 2004;101:1357)<br />
los factores influyentes son: Edad (mayores de 65 años;<br />
RR:1,54); Raza (afro-americanos; RR:2,21), estadio (localizado:<br />
2,67; regional: 5; Distancia: 13; referencia Ca “in situ” RR:1),<br />
ganglios (+); RR: 2,4.<br />
Localizado en pene la supervivencia oscila entre 60-90% (los<br />
bien diferenciados que son el 50% tienen una supervivencia<br />
del 80%). Con afectación linfática (30-40%).<br />
El tratamiento incluye la amputación total o parcial de pene y<br />
de los ganglios inguinales bilaterales.<br />
Requieren tratamiento complementario los pacientes de<br />
riesgo: Más de 2 ganglios afectados; afectación bilateral;<br />
afectación extranodal; afectación ganglios pélvicos.<br />
Instituto Aragonés de Urología Avanzada | Lesiones premalignas: 23
Quimioterapia: La asociación Cisplatino+5-FU, útil en otros<br />
tumores escamosos ha resultado menos alentadora.<br />
Los fármacos más eficientes Bleomicina (Respuesta: 21%),<br />
cisplatino (25%) y Metotrexate (61%) se han utilizado de<br />
forma conjunta con el objeto de potenciar sus efectos. El<br />
SWOG publicó los resultados de un estudio multicéntrico con<br />
Bleo-Cisplatino-Metotrexate en pacientes con tumor<br />
localmente avanzado o metastásico.<br />
Respuesta global: 32%; RC: 10% RP: 16%. El estudio tuvo un<br />
grave inconveniente la toxicidad (6/36 pacientes muertos<br />
por toxicidad)(J Urol 161;1823:1999).<br />
Pero la terapia está abierta a innovaciones por ej.<br />
(Carboplatin/Plaquitaxel) three cycles of paclitaxel 75<br />
mg/m2 and carboplatin AUC3 on days 1, 8, and 15 every 28<br />
days (Urology 2004;63:778)<br />
MISCELANEA<br />
Linfedema genital: La etiología es múltiple (infección,<br />
parasitosis, infección) pero frecuentemente es desconocida.<br />
El tratamiento es difícil. Se ha publicado como eficaz la<br />
extirpación de la piel de pene y escroto y la colocación de<br />
injerto libre (Urology 50:423;1997)<br />
Instituto Aragonés de Urología Avanzada | Lesiones premalignas: 24
Dónde estamos<br />
Instituto Aragonés de Urología Avanzada<br />
Policlínica Sagasta<br />
Calle de Mariano de la Gasca, 3<br />
50006, Zaragoza<br />
Horario: De lunes a viernes<br />
de 07.00h a 22.00h<br />
Contacta con nuestro equipo<br />
Tel: 976 218 131<br />
Fax: 976 227 936<br />
Horario de la Policlínica Sagasta<br />
De 7.00 a 22.00 de lunes a viernes<br />
info@iaua.com<br />
Instituto Aragonés de Urología Avanzada | Dónde estamos 25
La intención de este documento es proporcionar la<br />
información adecuada necesaria y sistemática para lectores y<br />
estudiantes interesados en medicina urológica, con la<br />
finalidad de lograr sus objetivos y proporcionar un mayor<br />
conocimiento a todos los profesionales de la salud y a los<br />
pacientes interesados en los problemas urológicos.<br />
Instituto Aragonés de Urología Avanzada | Contacta con nuestro equipo 26