Dispositifs interocclusaux - Belbacha Dental
Dispositifs interocclusaux - Belbacha Dental
Dispositifs interocclusaux - Belbacha Dental
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
Plan<br />
<strong>Dispositifs</strong> <strong>interocclusaux</strong><br />
J.-F. Carlier, J.-P. Ré<br />
Les dispositifs <strong>interocclusaux</strong> sont destinés à modifier les rapports des arcades dentaires l’une par rapport<br />
à l’autre, pour valider une hypothèse diagnostique ou dans un but thérapeutique pour rétablir une<br />
relation intermaxillaire perturbée. L’étiologie multifactorielle des dysfonctionnements de l’appareil<br />
manducateur place la gouttière occlusale dans un rôle diagnostique pour valider les implications<br />
comportementales, posturales et psychosociales des troubles ressentis. La simple introduction en bouche<br />
d’un appareillage, dont on aurait expliqué les effets attendus, sert de vecteur à la prise en charge<br />
psychologique du patient. Parmi les différents types de gouttières occlusales disponibles, on distingue<br />
clairement ceux qui ont pour objectif d’obtenir le relâchement musculaire, pour établir une position<br />
mandibulaire de référence, ou pour soulager les douleurs orofaciales (butée antérieure, plan de morsure<br />
rétro-incisif, gouttière de reconditionnement musculaire), et ceux qui sont utilisés pour rétablir<br />
l’alignement du complexe condylodiscal, dans les cas de luxation discale réductible ou pour favoriser le<br />
remodelage articulaire lorsque les conditions anatomiques normales ne sont plus réunies. Essentiellement<br />
utilisée comme moyen thérapeutique dans le traitement d’un dysfonctionnement de l’appareil<br />
manducateur, la gouttière occlusale est de préférence en résine dure et est positionnée à la mandibule,<br />
pour ne pas gêner phonétiquement et esthétiquement le patient et favoriser la compliance au traitement.<br />
Les gouttières occlusales complètes, recouvrant la totalité des dents de l’arcade, demeurent la règle même<br />
si les gouttières occlusales partielles, recouvrant seulement quelques dents, sont utilisées en urgence, pour<br />
une période limitée, dans l’attente de la confection d’un dispositif à recouvrement complet. Parmi les<br />
différents types de gouttières occlusales, les gouttières lisses sont indiquées dans le traitement des<br />
dysfonctionnements d’origine musculaire, pour reconditionner les muscles masticateurs tandis que les<br />
gouttières indentées sont plutôt indiquées pour recréer une nouvelle occlusion, en avant de la posture<br />
habituelle de la mandibule, notamment dans les dysfonctions d’origine articulaire. L’orthèse d’avancée<br />
mandibulaire (OAM), réalisée par un odontologiste sur prescription médicale, maintient la mandibule en<br />
propulsion pour agrandir l’espace rétrobasilingual collapsé, dans le traitement du syndrome d’apnées du<br />
sommeil modéré.<br />
© 2008 Elsevier Masson SAS. Tous droits réservés.<br />
Mots clés : Gouttière occlusale ; Bruxisme ; Troubles de l’articulation temporomandibulaire<br />
Introduction 1<br />
Rôle des dispositifs <strong>interocclusaux</strong> 1<br />
Différents dispositifs <strong>interocclusaux</strong> 3<br />
<strong>Dispositifs</strong> de thérapeutique musculaire 3<br />
<strong>Dispositifs</strong> de thérapeutique articulaire 7<br />
<strong>Dispositifs</strong> de temporisation 11<br />
Caractéristiques des gouttières 12<br />
■ Introduction<br />
Les dispositifs <strong>interocclusaux</strong> ou orthèses désignent des<br />
dispositifs intrabuccaux, recouvrant complètement ou partiellement<br />
l’une ou l’autre des arcades dentaires, destinés à modifier<br />
les rapports des arcades dentaires l’une par rapport à l’autre,<br />
pour rétablir un équilibre physiologique ou thérapeutique entre<br />
Odontologie<br />
les composants de l’appareil manducateur. Parmi les différents<br />
dispositifs <strong>interocclusaux</strong>, on inclut les plans de morsure, les<br />
différents types de gouttière occlusales, les butées occlusales<br />
antérieures, les butées postérieures, les orthèses d’avancée<br />
mandibulaire (Tableau 1).<br />
■ Rôle des dispositifs<br />
<strong>interocclusaux</strong><br />
23-390-A-10<br />
Une orthèse occlusale peut être utilisée, à titre diagnostique<br />
[1] , comme moyen réversible de tester les réponses musculaires<br />
ou articulaires avant un changement important motivé<br />
par des raisons prothétiques comme, par exemple, une modification<br />
de dimension verticale ou la création d’une antéposition<br />
mandibulaire [2] .<br />
Mais elle peut, également, être utilisée directement comme<br />
moyen thérapeutique, permettant de rétablir des contacts<br />
occlusaux ubiquitaires, réduisant ainsi l’activité musculaire des<br />
muscles masticateurs.<br />
1
23-390-A-10 <strong>Dispositifs</strong> <strong>interocclusaux</strong><br />
Tableau 1.<br />
Synthèse des différents types de dispositifs <strong>interocclusaux</strong>.<br />
Dispositif Butée antérieure Gouttière lisse Gouttière indentée<br />
Objectif Enregistrement RC Reconditionnement musculaire Repositionnement articulaire<br />
Indication Symptomatologie musculoarticulaire DAM persistants (DAM articulaire,<br />
En cas d’aggravation rapide ou<br />
de forme aiguë<br />
DAM non articulaire) et en présence :<br />
d’absence de résultat après le port d’une<br />
– d’algies musculoarticulaires aiguës<br />
gouttière occlusale lisse<br />
– d’importantes malocclusions établies<br />
Dans les cas de classe II présentant<br />
– et/ou de parafonctions majeures<br />
une insuffisance de calage occlusal<br />
postérieur ou en présence d’une<br />
luxation discale manifeste avec algies<br />
temporomandibulaires<br />
Contre-indication Participation du patient État dentaire, hygiène<br />
Participation du patient<br />
Principe Stabiliser la position de fermeture<br />
Lever les contractures en urgence<br />
(favoriser le réapprentissage<br />
de la posture de repos)<br />
Réalisation En bouche (ou au laboratoire ;<br />
sans articulateur)<br />
Port Continu (sauf repas) pendant<br />
quelques jours<br />
Ekberg [3] , lors d’une étude clinique randomisée et contrôlée<br />
portant sur 60 patients en 2003, a validé l’effet de la gouttière<br />
occlusale lisse sur le conditionnement musculaire en favorisant<br />
la résolution des contractures.<br />
Les orthèses permettent également de repositionner les pièces<br />
articulaires qui ont été déplacées sous l’effet des contraintes<br />
internes consécutives à un traumatisme, mandibulaire, crânien<br />
ou rachidien, voire à des forces occlusales générées par une<br />
altération des rapports intermaxillaires et des courbes<br />
fonctionnelles.<br />
L’intercuspidation maximale, obtenue par la contraction des<br />
muscles masticateurs, établit une relation équilibrée entre les<br />
différents composants, dentaires, articulaires et musculaires.<br />
Selon l’importance qui est accordée à l’un ou l’autre de ces<br />
différents facteurs, il est possible de privilégier une position de<br />
référence déterminant la position mandibulaire.<br />
Il est admis également que les dysfonctions et les douleurs<br />
orofaciales ont des étiologies multifactorielles, qui incluent les<br />
émotions, le comportement du patient, les conditions psychosociales.<br />
Les travaux de Dworkin et Leresche [4] ont conduit à<br />
établir des critères diagnostiques – le RDC-TMD (Research<br />
Diagnostic Criteria for Temporomandibular Disorders) – permettant<br />
de classer les dysfonctions (désordres musculaires,<br />
dérangements internes, arthrose, arthrite), selon les signes<br />
cliniques, dans une classification dite « Axe I » (somatique) et,<br />
en fonction de la douleur ressentie et de leur contexte biopsychosocial,<br />
dans une classification dite « Axe II » (psychologique)<br />
(Tableau 2).<br />
Bricot, Clauzade et Dupas [5-7] considèrent que le système<br />
musculaire régissant l’intercuspidation dentaire et la position<br />
mandibulaire, dans les conditions fonctionnelles, est en interrelation<br />
avec les muscles impliqués dans la posture céphalique,<br />
les muscles oculomoteurs et de la posture globale du corps. La<br />
gouttière occlusale devrait intégrer, selon ces auteurs, les<br />
informations ascendantes résultant d’une anomalie de la<br />
posture.<br />
La présence d’une gouttière occlusale dans la cavité buccale<br />
rappelle constamment au patient qu’il doit modifier sa façon de<br />
serrer les dents, qu’il doit supprimer certaines habitudes<br />
– Renforcement de la prise en charge du patient<br />
– Relaxation musculaire<br />
– Stabilisation d’OIM<br />
– Protection des dents<br />
Sur articulateur : surface occlusale lisse présentant<br />
des contacts occlusaux ponctuels, en relation<br />
centrée, sur l’ensemble des dents antagonistes<br />
et un guide antérieur<br />
Discontinu (essentiellement nocturne) pendant<br />
2 mois<br />
DAM : dysfonctionnement de l’appareil manducateur ; RC : relation centrée ; OIM : occlusion d’intercuspidie maximale.<br />
– État dentaire, hygiène<br />
– Participation du patient<br />
– Absence de recouvrement<br />
– Béance antérieure<br />
– Surplomb trop important<br />
– Abaissement condylien<br />
– Décompression de la zone bilaminaire<br />
– Repositionnement antérieur<br />
Sur articulateur :<br />
– surface occlusale indentée<br />
– butée antirétroposition<br />
– contacts antérieurs sur les dents<br />
naturelles<br />
Continu pendant 3 mois (sauf en cas<br />
de test thérapeutique : quelques jours<br />
seulement)<br />
Tableau 2.<br />
Critères diagnostiques de recherche des troubles temporomandibulaires<br />
selon Dworkin et Le Resche.<br />
Axe I : DTM cliniques Axe II : facteurs psychosociaux<br />
I. Désordres musculaires I. Grade de douleur chronique<br />
Douleur myofasciale Douleur de DTM au cours du dernier mois<br />
Douleur myofasciale Intensité caractéristique de la douleur (ICD) :<br />
avec limitation Points d’incapacité : jours d’incapacités<br />
d’ouverture<br />
+ score d’incapacité<br />
II. Déplacements Classification du grade de douleur chronique :<br />
du disque<br />
– grade 0 : incapacité faible<br />
Déplacement du disque – grade I : faible intensité<br />
avec réduction<br />
– grade II : forte intensité d’incapacité,<br />
Déplacement du disque incapacité forte<br />
sans réduction<br />
– grade III : limitation modérée<br />
Déplacement du disque<br />
sans réduction et sans<br />
limitation d’ouverture<br />
– grade IV : limitation sévère<br />
II. Dépression<br />
III. Arthralgie, arthrite,<br />
Normale<br />
arthrose<br />
Modérée<br />
Arthralgie<br />
Sévère<br />
Ostéoartrite de l’ATM III. Symptômes physiques non spécifiques<br />
Ostéoarthrose de l’ATM Normaux<br />
Modérés<br />
Sévères<br />
IV. Comportement inadapté<br />
ATM : articulation temporomandibulaire ; DTM : dysfonctionnement de<br />
l’appareil manducateur.<br />
parafonctionnelles et par conséquent, diminuer son activité<br />
musculaire. Cette prise de conscience permettrait au patient<br />
d’apprendre à éviter les positions mandibulaires nocives par<br />
l’établissement de nouveaux contacts.<br />
Greene et Laskin [8] soulignaient déjà, en 1972, l’importance<br />
des sensations neurophysiologiques et du psychisme dans le<br />
2 Odontologie
développement des dysfonctionnements de l’appareil manducateur<br />
(DAM) et l’intérêt thérapeutique essentiel de l’accompagnement<br />
des patients. Okeson [9] préconise d’inviter les patients<br />
à mettre de l’air entre les dents, pour constituer une sorte de<br />
gouttière virtuelle.<br />
■ Différents dispositifs<br />
<strong>interocclusaux</strong><br />
La prescription d’une gouttière occlusale doit prendre en<br />
compte les deux facteurs qui vont déterminer le plan de<br />
traitement : le diagnostic initial et l’objectif thérapeutique.<br />
Les dispositifs de décontraction musculaire, dont la surface<br />
est lisse pour « éviter que le contrôle des rapports intermaxillaires<br />
soient gérés par l’intercuspidation existante » selon Dawson<br />
[10] , couvrent l’arcade en totalité, qu’elle soit maxillaire ou<br />
mandibulaire, ou partiellement, ne présentant qu’un plan<br />
rétro-incisif.<br />
Ils annulent les effets des interférences susceptibles de<br />
provoquer un déplacement latéral ou sagittal de la mandibule<br />
lors de la contraction des muscles masticateurs. Ce sont en fait<br />
des dispositifs de désengrènement qui « en libérant » l’occlusion<br />
des habitudes nocives, créent une déprogrammation musculaire.<br />
A contrario, les dispositifs <strong>interocclusaux</strong> de repositionnement<br />
placent la mandibule dans une situation spatiale déterminée<br />
cliniquement pour replacer les pièces articulaires dans une<br />
situation asymptomatique. Leur surface est indentée de façon à<br />
guider la mandibule dans une nouvelle intercuspidation prenant<br />
en compte la position articulaire thérapeutique.<br />
Quel que soit le type de dispositif interocclusal choisi, sa mise<br />
en place dans la cavité buccale requiert quelques exigences de<br />
la part du praticien comme de la part du patient.<br />
La pose d’une gouttière occlusale est un acte médical thérapeutique<br />
et, à ce titre, réfléchi. Même s’il est rassurant de<br />
considérer cette thérapeutique comme réversible, il n’est pas<br />
certain que le port d’une gouttière ne modifie pas durablement<br />
le comportement du patient, au point de lui induire une<br />
dépendance néfaste. Le praticien doit être extrêmement vigilant<br />
à la non-irritabilité, à la stabilité, à la rétention du dispositif et<br />
il doit veiller au respect des fonctions orales.<br />
L’efficacité à long terme de ce traitement dépend en grande<br />
partie de la coopération du patient. La compréhension par le<br />
patient des objectifs recherchés est fondamentale, d’où l’importance<br />
des explications données par le praticien pour une bonne<br />
observance du traitement.<br />
<strong>Dispositifs</strong> de thérapeutique musculaire<br />
Depuis Posselt, cité par Unger [1] , il est admis qu’une prématurité<br />
peut être à l’origine d’une hyperactivité des muscles<br />
masticateurs. La suppression des perturbations occlusales et la<br />
restauration d’un schéma occlusal idéal réduit ou élimine<br />
l’hyperactivité musculaire et stabilise l’articulation temporomandibulaire<br />
(ATM). Selon Hue [11] , les douleurs musculaires<br />
résultent d’une hyperactivité musculaire liée à des contractions<br />
isométriques correspondant à une activité statique ou à des<br />
contractions isotoniques correspondant à une activité dynamique<br />
provoquée par des conditions occlusales perturbées. Le<br />
dispositif interocclusal, par suppression des contacts dentodentaires,<br />
élimine les boucles de rétroaction négative provoquées<br />
par la surabondance d’information proprioceptives d’origine<br />
musculaire et parodontale et favorise la mise en place de<br />
boucles de rétroaction positive aux dépens des anciennes<br />
habitudes nocives (Fig. 1).<br />
La destruction coronaire ou l’altération de la morphologie<br />
dentaire, par une reconstruction inadéquate, l’égression, la<br />
version ou la migration des dents, génère une occlusion<br />
d’intercuspidation maximale, qui place la mandibule dans une<br />
position déviée ou forcée par rapport au maxillaire. En neutralisant<br />
les altérations de forme et de position des dents, le<br />
dispositif interocclusal recrée une situation d’équilibre anatomique<br />
et physiologique, et réduit l’hyperactivité musculaire par le<br />
rétablissement d’un équilibre neuro-musculo-articulaire.<br />
Odontologie<br />
Statique<br />
Contractures<br />
d'immobilisation<br />
Position stable<br />
Gouttière de<br />
libération<br />
Boucle de rétroaction<br />
négative<br />
Hyperactivité<br />
musculaire<br />
Étiologie<br />
Traitement<br />
Processus<br />
Activité<br />
musculaire réduite<br />
Dynamique<br />
Déviations<br />
Réflexes d'évitement<br />
Position instable<br />
Gouttière de<br />
stabilisation<br />
Boucle de rétroaction<br />
positive<br />
Figure 1. Propositions thérapeutiques des gouttières occlusales.<br />
D’après [11] .<br />
Plan<br />
sagittal<br />
auxilliaire<br />
Plan<br />
sagittal<br />
auxilliaire<br />
Plan horizontal<br />
Plan sagittal médian<br />
Plan sagittal médian<br />
Plan<br />
sagittal<br />
auxilliaire<br />
Plan<br />
sagittal<br />
auxilliaire<br />
Plan sagittal médian<br />
Plan canin<br />
Plan molaire<br />
transversal<br />
transversal<br />
Plan canin<br />
transversal<br />
Plan molaire<br />
transversal<br />
Plan horizontal Plan horizontal<br />
Plan molaire<br />
transversal<br />
Plan canin<br />
transversal<br />
<strong>Dispositifs</strong> <strong>interocclusaux</strong> 23-390-A-10<br />
Plan canin<br />
transversal<br />
Plan sagittal médian<br />
Plan horizontal<br />
Plan molaire<br />
transversal<br />
Figure 2. Repères anatomiques d’alignement intermaxillaires.<br />
Cette approche thérapeutique impose de définir une position<br />
de référence, qui peut être squelettique, articulaire ou<br />
musculaire.<br />
La prise en compte de repères anatomiques, tels que les dents<br />
et les procès alvéolaires, ainsi que les axes de symétrie (Fig. 2)<br />
permet, selon Lieb [12] , de définir le réalignement qui sert de<br />
référence pour construire le dispositif interocclusal. Il est<br />
cliniquement vérifié qu’il est impossible d’adapter en bouche un<br />
dispositif interocclusal réalisé sur cette conception arbitraire de<br />
la symétrie faciale, ne tenant pas compte de l’adaptabilité des<br />
structures anatomiques consécutives au dysfonctionnement.<br />
Dawson [13] et les gnathologistes ont recours à une position<br />
de référence articulaire appelée relation centrée (RC), obtenue par<br />
une manipulation de la mandibule, qui permettrait d’obtenir un<br />
mouvement d’ouverture buccale reproductible en rotation pure,<br />
et réalignerait les pièces articulaires. Cette manipulation<br />
bimanuelle, qui maintient la coaptation condylodiscale au<br />
contact du versant antérieur de la cavité glénoïde par une<br />
pression digitale sous l’angle goniaque, est actuellement<br />
reconnue comme la plus reproductible par différents opérateurs.<br />
Jankelson [14] propose de déterminer une position de référence<br />
musculaire en stimulant sélectivement les faisceaux<br />
musculaires par le Myomonitor.<br />
Jeanmonod [15] favorise la relation intermaxillaire myodéterminée<br />
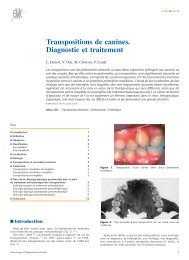
grâce à un plan de morsure rétro-incisif (Fig. 3), agissant<br />
3
23-390-A-10 <strong>Dispositifs</strong> <strong>interocclusaux</strong><br />
Figure 3. Butée occlusale antérieure recouvrant les dents antérieures.<br />
Figure 4. Jig universel constituant un obstacle sur le chemin de<br />
fermeture.<br />
comme troisième point d’appui d’un tripode composé des deux<br />
articulations temporomandibulaires et de l’appui antérieur.<br />
Lauret [16] et Bodere [17] ont montré qu’une simple butée<br />
occlusale antérieure permet d’obtenir une limitation de l’hyperactivité<br />
musculaire, transitoire, et d’enregistrer une relation<br />
myodéterminée, reproductible.<br />
Butée antérieure<br />
La butée occlusale antérieure regroupe différentes formes<br />
historiques depuis le « jig » de Lucia, qui avait initialement pour<br />
but de permettre l’enregistrement de la relation centrée, en<br />
plaçant les condyles dans une position la plus haute et la plus<br />
reculée dans la cavité glénoïde. Cette définition n’a plus cours<br />
aujourd’hui depuis que le rôle du complexe condylodiscal a été<br />
mieux cerné avec les progrès de l’imagerie. On l’utilise plutôt<br />
comme simple obstacle, lisse, sur le chemin de fermeture, qui,<br />
en débrayant les dents postérieures, supprime les afférences<br />
d’origine proprioceptive desmodontale à l’origine des contractions<br />
musculaires asynchrones et diminue l’hyperactivité<br />
musculaire. Dupas a proposé un jig universel composé d’un<br />
simple boîtier de fraise sectionnée maintenu sur l’arcade<br />
maxillaire par une cire à modeler (Fig. 4). Le contact des<br />
incisives mandibulaires sur cette surface lisse, d’étendue réduite,<br />
favorise extemporanément un relâchement neuromusculaire<br />
nécessaire à des enregistrements cliniques. L’intérêt principal de<br />
cette butée est sa facilité de réalisation, en urgence et directement<br />
en bouche, permettant de soulager les douleurs dues aux<br />
crispations et de confirmer leur origine musculaire.<br />
La butée occlusale antérieure est proposée pour des traitements<br />
de courte durée en cas de symptomatologie musculoarticulaire<br />
de forme aiguë. Elle est obligatoirement suivie d’un<br />
traitement stabilisateur, par gouttière ou par équilibration.<br />
Figure 5. Le jig provoque une augmentation de la pression articulaire<br />
rétrodiscale.<br />
Les contre-indications sont formelles :<br />
en cas de luxation discale, la pathologie est aggravée par<br />
augmentation de la compression articulaire sur la zone<br />
rétrodiscale [18] , surtout si le patient n’a pas bénéficié,<br />
parallèlement, de conseils et d’une rééducation comportementale<br />
visant à réduire les crispations musculaires (Fig. 5) ;<br />
le port continu de la butée peut provoquer des déplacements<br />
dentaires localisés, version, ingression des dents supports,<br />
égression des secteurs dentaires en inocclusion. Le traitement<br />
ne doit pas dépasser quelques jours ;<br />
le port nocturne est proscrit, devant les risques d’ingestion du<br />
dispositif, dus à sa petite taille et à sa faible rétention.<br />
La butée antérieure peut également être réalisée, extemporanément<br />
au cabinet ou, classiquement, au laboratoire de prothèse<br />
à partir de la prise d’empreinte du maxillaire et d’un court<br />
travail de laboratoire (résine acrylique transparente et/ou plaque<br />
thermoformée).<br />
Au cabinet, deux matériaux peuvent être proposés à la<br />
réalisation : une résine photopolymérisable (Revotek LC ® de<br />
GC) et une pâte thermoplastique (l’ISO Functional ® de GC).<br />
Le matériau est modelé sur les incisives centrales maxillaires,<br />
préalablement vaselinées, afin de permettre sa rétention et sa<br />
stabilité. Son volume doit être réduit en épaisseur et en largeur :<br />
il recouvre une demi-incisive centrale supérieure de part et<br />
d’autre du plan sagittal médian. Sa paroi palatine doit être<br />
homothétique à la face palatine des dents pour ne pas interférer<br />
sur le chemin de fermeture habituel de la mandibule. Le patient<br />
est invité à fermer doucement la bouche jusqu’à buter sur la<br />
pulpe des doigts du praticien, placés sur les faces vestibulaires<br />
des dents, de part et d’autre de l’arcade supérieure, ménageant<br />
une désocclusion postérieure d’environ 1 mm. Après durcissement<br />
du matériau, la butée est retirée et aménagée de façon à<br />
ne conserver qu’un contact punctiforme avec le bord libre d’une<br />
incisive mandibulaire.<br />
Au laboratoire, la butée est réalisée sur un modèle en plâtre,<br />
en extrapolant la hauteur nécessaire au désengrènement et en<br />
reproduisant la forme palatine des dents recouvertes pour éviter<br />
toute contrainte sur la mandibule. L’utilisation d’un articulateur<br />
n’est pas nécessaire à sa réalisation, l’équilibration clinique d’un<br />
contact unique antérieur étant très simple à réaliser en bouche.<br />
Système NTI-tss<br />
Ce jig, breveté au nom de « NTI-tension suppression system<br />
® » (NTI-tss) et proposé récemment dans l’arsenal thérapeutique<br />
des désordres temporomandibulaires (Fig. 6), va à<br />
l’encontre des contre-indications unanimement reconnues du<br />
jig et conduit à s’interroger sur l’effet du port nocturne systématique<br />
et occasionnellement diurne pour les patients souffrant<br />
de douleurs orofaciales. Du fait du caractère transitoire de la<br />
relaxation musculaire et de son action sélective sur les douleurs<br />
myofasciales, Bodere [17] doute de l’effet thérapeutique d’un jig<br />
et souligne ses effets iatrogènes lors d’un port à long terme. Son<br />
4 Odontologie
Figure 6. Le NTI-tension suppression system ® (NTI-tss).<br />
Figure 7. Plan de morsure rétro-incisif avec crochets de rétention.<br />
utilisation doit être limitée à la relaxation préalable à un<br />
enregistrement de la relation intermaxillaire, destinée à une<br />
analyse occlusale, ou à la réalisation d’une gouttière sur<br />
articulateur.<br />
Plaque de Hawley ou plan de morsure rétro-incisif<br />
Le plan de morsure rétro-incisif a été proposé par Shore, qui<br />
modifiait la plaque de Hawley. Il est formé d’une plaque<br />
palatine en résine acrylique, retenue par des crochets cavaliers<br />
et présentant un épaississement rétro-incisif, plan étendu de<br />
canine à canine qui empêche, par le contact sur le bloc insivocanin<br />
mandibulaire, l’intercuspidation de s’établir lors de la<br />
fermeture buccale (Fig. 7). Ce dispositif libère la mandibule des<br />
contraintes verticales et horizontales et des verrous occlusaux<br />
constitués par des dents en égression ou un guide antérieur trop<br />
abrupt.<br />
Jeanmonod [19] le préconise pour obtenir la sédation des<br />
crispations dans les muscles masticateurs et les muscles de la<br />
posture céphalique.<br />
Lors de la mise en bouche, le praticien s’assure de la parfaite<br />
stabilité et de sa rétention. Tout défaut d’adaptation condamne<br />
les effets attendus de ce dispositif, par stimulation des récepteurs<br />
parodontaux directionnels et à haut seuil de sensibilité qui<br />
engendre par voie réflexe des contractions musculaires. Par<br />
corrections successives de la résine, on obtient un contact<br />
généralisé et symétrique avec les bords libres des dents antérieures<br />
mandibulaires.<br />
Les indications du plan rétro-incisif sont essentiellement :<br />
la sédation des douleurs musculaires dues à l’hyperactivité<br />
musculaire ;<br />
l’obtention d’une relation intermaxillaire de référence<br />
myodéterminée et reproductible.<br />
Les contre-indications sont celles des butées antérieures :<br />
les dérangements intra-articulaires, qui seraient aggravés par<br />
l’augmentation de la pression ;<br />
le port prolongé du fait de l’égression possible des dents<br />
postérieures en inocclusion.<br />
Odontologie<br />
<strong>Dispositifs</strong> <strong>interocclusaux</strong> 23-390-A-10<br />
Figure 8. Gouttière de Ramfjord maxillaire.<br />
La plaque palatine, en résine acrylique transparente, construite<br />
au laboratoire, sur un simple occluseur [20] , doit recouvrir<br />
les faces palatines des dents jusqu’aux deuxièmes molaires et<br />
avoir un appui muqueux important. La rétention est obtenue<br />
par deux crochets boules par hémiarcade placés entre les<br />
prémolaires et entre les molaires.<br />
Si un certain nombre de dents sont absentes, on privilégie des<br />
crochets simples de prothèse amovibles, judicieusement répartis<br />
pour assurer la stabilité de la plaque. Des bourrelets de résine<br />
ou, mieux, des dents prothétiques viennent combler les édentements<br />
pour favoriser le positionnement physiologique de la<br />
langue. Le plan rétro-incisif, construit parallèlement à la ligne<br />
bipupillaire, est aménagé pour interdire tout contact postérieur,<br />
et permettre un contact de canine à canine avec le bord libre<br />
des dents mandibulaires, sans empiéter inutilement sur l’espace<br />
libre nécessaire à la phonation. Il est suffisamment large pour<br />
accompagner le recul mandibulaire associé à la disparition des<br />
crispations musculaires.<br />
L’ajustage en bouche, par soustraction, du talon rétro-incisif<br />
est indispensable pour assurer l’efficacité du plan de libération.<br />
Le talon rétro-incisif doit être plan, lisse, exempt de traces de<br />
meulage ou d’indentation susceptibles de modifier le placement<br />
de la mandibule.<br />
Il doit établir des contacts généralisés et symétriques avec le<br />
bloc incisivocanin mandibulaire. Le rattrapage de l’horizontalité<br />
des points de contacts avec le plan peut être obtenu par<br />
meulage des bords incisifs mandibulaires, sans rectifier le plan<br />
rétro-incisif.<br />
Le plan rétro-incisif doit être porté pendant quelques jours<br />
(8 jours maximum), en dehors des repas, en permanence, y<br />
compris la nuit. Dès la disparition des douleurs, l’enregistrement<br />
de la relation intermaxillaire myodéterminée permet de définir<br />
le plan de traitement stabilisateur grâce au montage en articulateur<br />
et à l’analyse occlusale. Le dispositif peut ensuite être<br />
aménagé en gouttière de stabilisation par adjonction de résine<br />
sur les secteurs latéraux en inocclusion, recréant un plan lisse et<br />
des contacts punctiformes avec les dents antagonistes.<br />
Gouttière de libération occlusale de Ramfjord<br />
et Ash<br />
Cette gouttière est l’archétype des dispositifs de reconditionnement<br />
neuromusculaire et c’est à elle que l’on a recours dès<br />
que l’origine musculaire des algies et des dysfonctions est<br />
avérée. Elle a été décrite par Ramfjord et Ash [21] et porte<br />
également dans la littérature le nom de « gouttière Michigan ».<br />
Il s’agit d’une plaque en résine acrylique, rigide, recouvrant<br />
l’ensemble des faces occlusales des dents postérieures jusqu’à 7<br />
à 8 mm des collets palatins et le bord libre des dents antérieures<br />
de toute une arcade, lui conférant une forme en « U » pour ne<br />
pas empiéter sur la zone d’appui postural lingual (zone rétroincisive)<br />
(Fig. 8).<br />
La surface occlusale est lisse au niveau des dents postérieures<br />
et présente un renforcement antérieur, de canine à canine, qui<br />
assure la désocclusion postérieure en propulsion et dans les<br />
mouvements de latéralité. Les contacts doivent être généralisés<br />
avec l’arcade antagoniste et seuls les points de contacts des<br />
5
.<br />
.<br />
23-390-A-10 <strong>Dispositifs</strong> <strong>interocclusaux</strong><br />
Figure 9. Contacts antérieurs et molaires sur la gouttière de Ramfjord.<br />
Figure 10. La gouttière de Ramfjord est réalisée sur articulateur.<br />
cuspides d’appui antagonistes doivent être conservés pour<br />
minimiser les stimulations proprioceptives desmodontales, à<br />
l’origine de l’hyperactivité musculaire (Fig. 9).<br />
Elle peut être maxillaire ou mandibulaire, mais l’aspect<br />
esthétique, la gêne phonétique, la notion de confort prêchent<br />
indiscutablement pour la gouttière occlusale mandibulaire [22] .<br />
La gouttière de reconditionnement neuromusculaire doit être<br />
construite au laboratoire, sur des modèles montés sur articulateur,<br />
en relation centrée, pour être livrée prête à poser et ne pas<br />
prolonger les séances d’ajustage en bouche, qui peuvent être<br />
mal supportées par un sujet algique. Deux techniques différentes<br />
sont habituellement utilisées, elles visent à répondre à deux<br />
impératifs contraires : la rigidité du plan occlusal et la préservation<br />
des conditions physiologiques :<br />
réalisation d’une base rigide en résine acrylique, selon un<br />
masque de cire à modeler reproduisant la forme finale et<br />
calibrant à2mml’épaisseur de la plaque palatine (Fig. 10).<br />
Le plan lisse occlusal est obtenu en refermant la branche<br />
supérieure de l’articulateur et maintenu par le pointeau incisif<br />
de façon à ménager une épaisseur de 1 mm au niveau des<br />
secteurs cuspidés [20] . Les indentations postérieures sont<br />
arasées à l’aide d’un cutter avant la fin de la polymérisation.<br />
La rétention de la plaque est assurée par un recouvrement<br />
jusqu’au tiers de la face vestibulaire. À la mandibule, on peut<br />
compléter la rétention par des crochets d’Adams ou des<br />
crochets boules au niveau des premières molaires. La gouttière<br />
est grattée et polie pour ne pas irriter la langue et<br />
modifier la posture mandibulaire ;<br />
thermoformage sous vide d’une plaque transparente de<br />
1,5 mm, qui est découpée à la limite des collets des dents<br />
pour assurer une rétention maximale. Le plan lisse occlusal<br />
est obtenu de la même façon que décrite précédemment, par<br />
apports successifs au pinceau de résine autopolymérisable en<br />
phase liquide pour favoriser l’adhésion à la base thermoplastique<br />
(Fig. 11).<br />
Les indentations sont arasées au cutter et il peut être nécessaire<br />
de renforcer par de la résine le rempart antérieur destiné à<br />
favoriser la désocclusion des dents postérieures au cours des<br />
Figure 11. Une base thermoformée est estampée sur le modèle monté<br />
en articulateur.<br />
excursions mandibulaires horizontales. Ce type de gouttière est<br />
plus indiqué à la mandibule, l’épaisseur réduite de sa base laisse<br />
plus de place à la langue et ne vient pas gêner dans la phonation.<br />
En outre, elle augmente faiblement la dimension verticale<br />
car les contacts généralisés sur les cuspides d’appui, vestibulaires<br />
à la mandibule, sont facilement obtenus du fait de l’orientation<br />
ad linguam des tables occlusales.<br />
Lors de la pose, il est essentiel de vérifier l’adaptation, la<br />
stabilité et la rétention de la gouttière. L’occlusion est contrôlée,<br />
ajustée pour obtenir des contacts généralisés sur les cuspides<br />
d’appui et la libération des secteurs cuspidés dans les mouvements<br />
de latéralité et de propulsion. Les traces de meulage<br />
doivent être scrupuleusement polies pour ne pas provoquer de<br />
microdéplacements de la mandibule.<br />
La gouttière est portée essentiellement la nuit, mais doit être<br />
rectifiée chaque semaine pour suivre les évolutions de la<br />
position mandibulaire à mesure que les crispations musculaires<br />
disparaissent. Cette gouttière amène le patient dans une<br />
position mandibulaire myodéterminée, mais présente une<br />
action sur la dimension verticale qui est difficile à évaluer, c’est<br />
pourquoi le port n’est pas permanent.<br />
Gouttière évolutive de Rozencweig<br />
Rozencweig [22] a proposé une synthèse des deux dispositifs<br />
décrits précédemment pour obtenir la résolution musculaire<br />
rapidement et stabiliser secondairement la position mandibulaire.<br />
La gouttière évolutive est réalisée comme une gouttière de<br />
Ramfjord et Ash, libérant la mandibule dans le plan horizontal<br />
et assurant la désocclusion postérieure par un plan incliné au<br />
niveau incivocanin. Tout contact postérieur à la canine est<br />
éliminé, dès la séance de pose, afin de favoriser le recul<br />
mandibulaire qui accompagne la décrispation. Lorsque la<br />
décontraction musculaire est obtenue, en général, en une<br />
semaine de traitement, les contacts antérieurs sont alors<br />
supprimés et la gouttière est transformée en gouttière de<br />
stabilisation.<br />
Gouttière hydrostatique<br />
C’est un dispositif hydraulique de libération occlusale prêt à<br />
l’emploi, commercialisé sous le nom Aqualizer ® (Fig. 12). Il est<br />
composé de deux enveloppes vinyliques planes, lisses et souples,<br />
remplies de liquide, réunies par une languette rigide en forme<br />
de W qui prend appui sur les faces vestibulaires des dents<br />
maxillaires et permet au patient de maintenir les tampons<br />
hydrauliques entre les dents postérieures, lors de la déglutition.<br />
L’insertion du dispositif créerait instantanément une occlusion<br />
myodéterminée qui faciliterait le repositionnement mandibulaire,<br />
en contrôlant les contractions musculaires qu’il égalise. Ce<br />
dispositif distribuerait simultanément toutes les forces occlusales<br />
en neutralisant les informations proprioceptives directionnelles<br />
desmodontales. L’accommodation musculaire en réponse à une<br />
position forcée par la façon dont les dents s’emboîtent est<br />
6 Odontologie
Figure 12. L’Aqualizer ® . Des tampons hydrauliques s’interposent entre<br />
les arcades au niveau molaire.<br />
supprimée. La mandibule se replace dans une position plus<br />
confortable, indépendante des dents, en équilibre avec l’ensemble<br />
du système stomatognathique. Généralement, dans les<br />
premières minutes, cette harmonie occlusomusculaire élimine la<br />
douleur faciale d’origine occlusale et les spasmes musculaires.<br />
Cette gouttière constitue surtout un moyen diagnostique<br />
différentiel avant d’entreprendre une thérapie occlusale plus<br />
lourde. Le soulagement de la douleur confirme le diagnostic<br />
neuromusculaire de la douleur qui est déclenchée ou aggravée<br />
par l’occlusion. Si les symptômes du patient ne s’améliorent pas<br />
de façon significative, ils ne sont pas liés à une perturbation<br />
occlusale et le traitement occlusal seul a peu de chances d’être<br />
couronné de succès. Elle permet de traiter en urgence une<br />
douleur aiguë articulaire ou musculaire.<br />
<strong>Dispositifs</strong> de thérapeutique articulaire<br />
Les dysfonctions de l’appareil manducateur sont très souvent<br />
liées à un dérangement interne de l’articulation temporomandibulaire,<br />
et les douleurs musculaires associées ne sont que<br />
l’expression d’une hyperactivité musculaire destinée à maintenir<br />
les pièces articulaires en place. Ces pathologies peuvent être<br />
traitées par un dispositif interocclusal qui place la mandibule<br />
dans une position thérapeutique, déterminée par le praticien,<br />
pour réduire les surcharges sur les structures articulaires et lever<br />
les contractures d’immobilisation.<br />
Weinberg [23] détermine radiographiquement une position<br />
condylienne idéale assurant une fonction articulaire physiologique<br />
(Fig. 13). Le défaut de centrage d’un ou des condyles serait<br />
à l’origine du dysfonctionnement, par la mise en place d’une<br />
attelle musculaire de protection destinée à ménager les structures<br />
articulaires atteintes. Le maintien, par une gouttière occlusale,<br />
de la position physiologique de référence repositionne le<br />
disque articulaire et le stabilise dans une nouvelle position, en<br />
équilibre avec les composants du système stomatognathique.<br />
Cette modification anatomique de la position condylienne<br />
conduit à un traitement stabilisateur de l’occlusion, faisant<br />
appel aux techniques de prothèses fixées ou d’orthodontie.<br />
Gouttière de repositionnement<br />
Cette gouttière, réalisée en résine acrylique transparente,<br />
maxillaire ou mandibulaire, présente des indentations très<br />
profondes, voire un mur de repositionnement, qui va conduire<br />
obligatoirement la mandibule dans la position thérapeutique,<br />
rétablissant la parfaite coaptation des structures articulaires.<br />
Farrar [24] a bien défini les différentes situations articulaires<br />
Odontologie<br />
Figure 13. Centrage radiologique<br />
de la tête condylaire dans la<br />
fosse mandibulaire selon Weinberg.<br />
<strong>Dispositifs</strong> <strong>interocclusaux</strong> 23-390-A-10<br />
rencontrées lors des dérangements internes de l’articulation<br />
temporomandibulaire.<br />
La luxation discale, réductible spontanément, est caractérisée<br />
par le basculement antéro-interne du disque articulaire sur la<br />
tête de condyle, lors de l’intercuspidation maximale et le<br />
repositionnement du disque avec retentissement d’un claquement<br />
au moment où le condyle vient se replacer sous le disque<br />
lors de l’ouverture buccale. Le mouvement d’ouverture se<br />
poursuit avec conservation de la coaptation discale jusqu’à<br />
l’ouverture maximale. Lors de la fermeture, le complexe condylodiscal<br />
garde son intimité jusqu’au moment où le condyle<br />
repasse le bourrelet postérieur du disque articulaire pour<br />
atteindre une position trop postérieure et recréer le basculement<br />
discal antéro-interne : c’est le claquement réciproque de<br />
fermeture. Le condyle exerce à ce moment une pression sur la<br />
zone rétrodiscale qui est plus ou moins douloureuse.<br />
La luxation discale irréductible est caractérisée par la perte de<br />
coaptation discale en intercuspidation maximale et par la<br />
limitation de l’ouverture buccale, due à l’obstacle que constitue<br />
le disque articulaire basculé en avant et en dedans, provoquant<br />
l’étirement et la pression douloureuse de la zone bilaminaire.<br />
La gouttière de repositionnement est indiquée dans les cas de<br />
luxation discale spontanément réductible, avec d’autant plus de<br />
succès que le claquement d’ouverture et le claquement de<br />
fermeture sont proches de l’intercuspidation maximale : Dawson<br />
[11] estime cette zone de succès thérapeutique à 5 mm<br />
d’ouverture buccale tandis que Farrar [24] considère comme<br />
maximale la distance de 2,5 mm en propulsion pour rétablir la<br />
coaptation condylodiscale. Une luxation discale avec claquement<br />
intervenant au-delà du bout à bout incisif ne peut être<br />
réduite par ce type d’orthèse.<br />
La gouttière de repositionnement peut être utilisée dans le cas<br />
d’une luxation irréductible récente, après la manipulation du<br />
corps mandibulaire décrite par Farrar et Mac Carthy pour<br />
replacer le condyle sous le disque. Dans ce cas, faute de<br />
stabiliser par une gouttière de repositionnement la position<br />
thérapeutique, la luxation discale se reproduit dès le retour en<br />
intercuspidation maximale.<br />
La limite de zone de rétablissement de la coaptation condylodiscale<br />
est le claquement de fermeture, c’est pourquoi de<br />
nombreux auteurs [13, 24-29] repèrent cliniquement la position<br />
thérapeutique sur le chemin de fermeture.<br />
Le patient est invité à ouvrir la bouche jusqu’au claquement<br />
d’ouverture puis à refermer en propulsion jusqu’au bout à bout<br />
incisif. Le praticien repère, au niveau dentaire, l’endroit précis<br />
où se produit le claquement de retour, qui s’accompagne d’un<br />
ressaut mandibulaire de décentrage. Après plusieurs répétitions<br />
du mouvement de rétropulsion, le patient peut contrôler le<br />
mouvement de sa mandibule pour arrêter le recul juste avant la<br />
perte de coaptation condylodiscale. Un strip plastifié, placé<br />
entre les incisives maxillaires et mandibulaires, aide le patient à<br />
garder le contact incisivocanin pendant cet apprentissage.<br />
La position thérapeutique est enregistrée par une triple<br />
épaisseur de cire Moyco Beauty Pink X hard ® (Fig. 14), placée<br />
entre les deux arcades au niveau des dents postérieures. Les<br />
dents antérieures sont dégagées de manière à permettre au<br />
patient de maintenir le contact dentodentaire à ce niveau<br />
pendant l’enregistrement et de reproduire les conditions de<br />
l’exercice. L’interposition de la cire d’occlusion lors de la<br />
rétrusion mandibulaire constitue une résistance qui aide le<br />
patient à contenir le retour du condyle en position luxée.<br />
L’épaisseur de cire et son degré de plasticité sont adaptés aux<br />
conditions de supraclusion du patient et le caractère abrupt de<br />
la luxation discale.<br />
La position du claquement de retour peut être aussi déterminée<br />
par des enregistrements axiographiques, qui indiquent, sur<br />
les plaques condyliennes parasagittales, les coordonnées verticales<br />
et horizontales dans un repère orthonormé, le ressaut<br />
articulaire de la luxation. La position thérapeutique est déterminée<br />
sur l’articulateur, en avant de la position du claquement de<br />
retour, par des cales placées dans les boîtiers condyliens ou par<br />
les vis de propulsion du boîtier condylien. L’insertion d’un<br />
7
23-390-A-10 <strong>Dispositifs</strong> <strong>interocclusaux</strong><br />
Figure 14. Enregistrement de la position thérapeutique après de la cire<br />
Moyco beauty pink X hard ® selon Farrar.<br />
Figure 15. Base acrylique en forme de U de la gouttière de repositionnement<br />
maxillaire (cliché du docteur A. Darthez).<br />
boîtier condylien correspondant au profil du tracé axiographique<br />
permet d’obtenir la décompression nécessaire au rétablissement<br />
de la coaptation discocondylienne.<br />
La gouttière peut être maxillaire ou mandibulaire. Mongini<br />
[29] réalise une gouttière maxillaire complète de stabilisation<br />
sur des modèles montés en position d’intercuspidation maximale<br />
sur un articulateur semi-adaptable, selon le principe du<br />
masque de cire dégageant les surfaces occlusales et les surfaces<br />
d’appui muqueux à7ou8mmdescollets palatins (Fig. 15). La<br />
rétention est assurée par le recouvrement de 3 mm des faces<br />
vestibulaires. Il adjoint un mur de repositionnement dans la<br />
région rétro-incisive, obligeant le patient à placer le corps<br />
mandibulaire en propulsion (Fig. 16). Ce mur assure le calage<br />
antirétrusion qui retient la mandibule en avant de la position<br />
de luxation discale, lors de la fermeture buccale. Les indentations<br />
profondes de la gouttière au niveau molaire assurent le<br />
calage postérieur et maintiennent la position de capture discale<br />
(Fig. 17).<br />
La gouttière de Gelb [7, 27, 30] est réalisée à la mandibule, sur<br />
des modèles montés en articulateur dans la position donnée par<br />
la cire d’enregistrement de la position thérapeutique, sur un<br />
articulateur semi-adaptable, selon le principe du masque de cire<br />
dégageant les surfaces occlusales et les surfaces d’appui linguales<br />
à 8 mm des collets. La rétention est assurée par des crochets<br />
d’Adams au niveau des premières molaires. Elle recouvre les<br />
faces occlusales des dents cuspidées et comble l’espace d’inocclusion<br />
créé par l’abaissement condylien lors de la propulsion<br />
matérialisée par la cire d’enregistrement. Les indentations sont<br />
très profondes et constituent un cône de guidage de chaque<br />
cuspide d’appui antagoniste (Fig. 18) favorisant l’accès à la<br />
position thérapeutique lorsque l’arcade mandibulaire arrive au<br />
Figure 16. Confection du mur de repositionnement rétro-incisif maxillaire<br />
(cliché du docteur A. Darthez).<br />
Figure 17. Contrôle du repositionnement de la mandibule par le mur<br />
rétro-incisif (cliché du docteur A. Darthez).<br />
Figure 18. Gouttière de repositionnement mandibulaire de Gelb.<br />
voisinage de l’intercuspidation maximale. Les dents antérieures<br />
ne sont pas recouvertes pour maintenir le contact en propulsion,<br />
et favoriser la proprioception dans le guidage des déplacements<br />
mandibulaires. La gouttière de repositionnement est<br />
portée en permanence pendant 4à6mois y compris pendant<br />
les repas.<br />
La réalisation au laboratoire d’une gouttière de repositionnement,<br />
dans une position thérapeutique définie par un enregistrement<br />
axiographique ou une cire d’enregistrement,<br />
s’accompagne souvent d’une séance fastidieuse de meulages en<br />
bouche destinée à la rendre confortable pour le patient, car<br />
8 Odontologie
.<br />
Figure 19. Ajout de résine sur la base thermoformée avant fermeture de<br />
la branche supérieure.<br />
Figure 20. Contrôle du repositionnement.<br />
l’articulateur ne reproduit pas la résilience articulaire, responsable<br />
de cette imprécision. Pour intégrer ces paramètres et éviter<br />
ces réglages délicats, une gouttière mandibulaire thermoformée<br />
de 1,5 mm d’épaisseur est réalisée préalablement au laboratoire<br />
et de la résine autopolymérisable est ajoutée secondairement sur<br />
les surfaces occlusales pour enregistrer la position thérapeutique<br />
(Fig. 19).<br />
Lorsque la résine est en phase plastique, la gouttière est<br />
reportée en bouche, et le patient est invité à reproduire le<br />
mouvement de rétrusion de la position bout à bout jusqu’à la<br />
position limite en avant de la luxation discale. Les excédents de<br />
résine sont éliminés de façon à créer un guide de repositionnement<br />
d’environ 1 mm, au niveau postérieur et de 2 mm au<br />
niveau prémolaire. Après polissage des surfaces occlusales, la<br />
gouttière est replacée en bouche et l’accès spontané des dents<br />
maxillaires dans les indentations de la gouttière indique<br />
l’authenticité de la position thérapeutique (Fig. 20).<br />
La disparition des signes articulaires s’accompagne de la<br />
correction progressive des guidages de mésialisation, selon les<br />
règles de l’équilibration occlusale, pour permettre le retour du<br />
complexe condylodiscal dans une position moins excentrée<br />
dans la cavité glénoïde, tout en conservant la coaptation des<br />
pièces articulaires. Ces aménagements successifs aboutissent à la<br />
transformation de la gouttière de repositionnement en une<br />
gouttière de stabilisation de la position articulaire thérapeutique.<br />
En cas de réapparition du claquement articulaire par un<br />
meulage excessif, il faut récréer le calage en propulsion pour<br />
rétablir la coaptation condylodiscale qui est maintenue par une<br />
gouttière d’antéposition.<br />
Gouttière d’antéposition<br />
La gouttière doit présenter une surface occlusale légèrement<br />
indentée, et un guide antirétrusion prémolaire afin d’empêcher<br />
Odontologie<br />
<strong>Dispositifs</strong> <strong>interocclusaux</strong> 23-390-A-10<br />
Figure 21. Gouttière d’antéposition avec indentations profondes recréant<br />
le calage et le guidage mandibulaire.<br />
Figure 22. L’antéposition recrée les conditions du guidage antérieur.<br />
le recul mandibulaire, et des contacts antérieurs sur les dents<br />
naturelles afin de conserver le contrôle proprioceptif. Elle<br />
reconstitue une nouvelle occlusion en avant de l’intercuspidation<br />
habituelle du patient.<br />
La gouttière d’antéposition est également indiquée dans les<br />
cas de dysfonctionnements de l’appareil manducateur persistants<br />
ou directement dans les situations de luxation discale<br />
manifeste avec algies temporomandibulaires importantes ou<br />
dans certaines situations de classe II présentant une insuffisance<br />
du calage occlusal postérieur et un verrouillage antérieur par la<br />
forte supraclusion.<br />
Il s’agit, selon le principe de Gelb [27] , d’une gouttière<br />
occlusale postérieure partielle. Cependant, l’antéposition<br />
assurant des contacts entre les dents antérieures elles-mêmes, les<br />
contacts occlusaux se font sur la totalité de l’arcade, comme<br />
pour une gouttière occlusale de recouvrement complet (Fig. 21).<br />
La gouttière d’antéposition est formellement contre-indiquée<br />
quand il est impossible, malgré l’antéposition, d’obtenir des<br />
contacts antérieurs avec un recouvrement d’au moins 2 mm<br />
(Fig. 22) (en l’occurrence les patients présentant une absence de<br />
recouvrement, une béance antérieure ou un surplomb trop<br />
important), chez les patients ne présentant pas une parfaite<br />
coopération ou les porteurs de prothèse adjointe.<br />
Actuellement, l’objectif de ce type de gouttière occlusale est<br />
de favoriser les échanges trophiques au sein de l’articulation, de<br />
faciliter le lissage du bourrelet postérieur du disque et, par<br />
frottement doux de la zone rétrodiscale, de créer, par fibrose<br />
collagénique, un néodisque.<br />
L’antéposition mandibulaire provoque une avancée et un<br />
abaissement condylien augmentant l’interligne articulaire<br />
postérieur. Cette avancée mandibulaire orthopédique va dans le<br />
sens de la physiologie de l’articulation temporomandibulaire et<br />
9
23-390-A-10 <strong>Dispositifs</strong> <strong>interocclusaux</strong><br />
n’a pas été décrite comme pathogène [31] . Cette nouvelle<br />
position serait plus propice à un retour vers le silence clinique<br />
par un remodelage de l’articulation [29] .<br />
Une gouttière d’antéposition ne signifie pas qu’un traitement<br />
prothétique ou orthodontique entérinant l’antéposition est<br />
ensuite systématiquement indiqué. Ce n’est que face à la<br />
récidive des symptômes après dépose de la gouttière occlusale<br />
que cette question peut se poser.<br />
Utilisée comme moyen thérapeutique, la gouttière occlusale<br />
doit être portée continuellement (24 heures sur 24, même<br />
pendant les repas) pendant environ 3 mois, ce qui implique que<br />
son encombrement soit compatible avec la vie sociale (esthétique,<br />
phonation...) [32] . Le sevrage est envisagé de façon progressive<br />
: par exemple, pendant quelques semaines, le patient ne<br />
porte sa gouttière occlusale que la nuit, puis une nuit sur deux,<br />
jusqu’à l’arrêt total. La remise en fonction masticatoire sans la<br />
gouttière occlusale est douce et progressive, une fois les crispations<br />
diurnes contrôlées.<br />
Si la gouttière d’antéposition est utilisée comme test thérapeutique,<br />
afin de valider une antéposition destinée à être figée<br />
prothétiquement ou orthodontiquement, le port de la gouttière<br />
occlusale est très court (quelques semaines), la réponse du<br />
patient étant quasi immédiate. Elle est remplacée rapidement<br />
par des prothèses provisoires ou des cales collées.<br />
Ce type de gouttière occlusale a été très longtemps utilisé<br />
dans l’espoir de repositionner le disque articulaire sur la tête<br />
condylienne.<br />
Avec cette technique, Williamson [33] , en 2005, sur<br />
464 patients, réussit à présenter 90 % de résultats positifs.<br />
Cependant, d’autres auteurs comme Orenstein [2] connaissent<br />
des succès à hauteur de 30 % seulement.<br />
Malheureusement, ces études, aux résultats cliniques très<br />
aléatoires, ne précisent pas les limites thérapeutiques de cette<br />
technique : une distance entre le claquement de retour et<br />
l’occlusion d’intercuspidie maximale supérieure à 2 mm, une<br />
laxité ligamentaire trop importante, une métaplasie irrémédiable<br />
du disque, une dysharmonie trop importante des bases squelettiques,<br />
une insuffisance de calage occlusal, des parafonctions ou<br />
tout simplement un port de gouttière occlusale discontinu.<br />
Gouttière de décompression<br />
Par essence, le fait de placer une gouttière occlusale constitue<br />
une décompression des structures articulaires, par l’augmentation<br />
de la dimension verticale. La perte de dimension verticale<br />
apparaissait déjà selon Costen, en 1934, comme la cause<br />
essentielle de l’apparition de dysfonctions et de douleurs<br />
orofaciales, en provoquant une compression des structures<br />
osseuses et fibreuses voisines de l’oreille interne et de la trompe<br />
d’Eustache. Christensen, cité par Unger [1] , proposait de rétablir<br />
la dimension verticale originelle par une orthèse occlusale pour<br />
diminuer cette hyperactivité musculaire et obtenir un déplacement<br />
des composants méniscocondyliens dans leurs cavités<br />
glénoïdes, favorisant la disparition des symptômes.<br />
La gouttière de décompression peut être réalisée par une<br />
simple base thermoformée sur un modèle mandibulaire, sans<br />
montage sur articulateur. L’épaisseur constante de la base<br />
thermoformée induit un abaissement condylien et une légère<br />
avancée mandibulaire après les quelques minutes nécessaires au<br />
patient pour répartir les contacts sur l’arcade. L’épaisseur de la<br />
gouttière peut être majorée unilatéralement pour soulager une<br />
douleur inflammatoire de type capsulite et limiter la compression<br />
due à l’œdème dans la zone bilaminaire (Fig. 23). Le port<br />
est permanent, limité dans le temps (3 semaines) et, à la<br />
sédation des douleurs, le traitement étiologique peut être mis en<br />
œuvre.<br />
Dans le cas de dégénérescence arthrosique, la gouttière de<br />
décompression a pour objectif de réduire le contact entre les<br />
surfaces osseuses pour permettre la réparation tissulaire et éviter<br />
l’ankylose. Elle est réalisée en résine acrylique transparente, sur<br />
des modèles montés sur articulateur en occlusion de relation<br />
centrée. La gouttière recouvre l’ensemble de l’arcade et sa<br />
surface occlusale est légèrement indentée, pour assurer la<br />
stabilisation des rapports intermaxillaires. Des feuilles d’étain de<br />
0,3 mm, pliées, sont placées, en nombre suffisant, dans le ou les<br />
Figure 23. Gouttière de décompression de l’articulation temporomandibulaire<br />
(ATM).<br />
Figure 24. Butée postérieure de<br />
décompression.<br />
boîtiers condyliens de manière à former une cale d’espacement<br />
qui produit un déplacement vertical de la tête condylienne. La<br />
gouttière est polymérisée sous pression, grattée et polie et doit<br />
être portée plusieurs mois. Si le patient ressent toujours la<br />
douleur articulaire après quelques jours de port, la gouttière doit<br />
être modifiée par adjonction de résine sur la surface occlusale.<br />
Gouttière à pivot ou butée postérieure<br />
C’est une gouttière mandibulaire de décompression sur<br />
laquelle des butées de résine sont ajoutées dans la région<br />
molaire pour créer une décompression intra-articulaire par<br />
abaissement du condyle. Elle constitue le point d’appui d’un<br />
levier du premier genre, formé par le corps mandibulaire, qui,<br />
par la contraction des muscles élévateurs controlatéraux, permet<br />
l’ouverture de l’interligne articulaire et favorise la réduction de<br />
la luxation discale. L’abaissement du condyle diminue la<br />
pression sur la zone rétrodiscale, soulage la douleur inflammatoire<br />
et favorise la disparition des contractures d’immobilisation.<br />
Krog Poulsen, cité par Unger [1] , obtient l’effet de levier par le<br />
port d’une fronde mentonnière. Plus simplement, des gouttières<br />
sectorielles, réalisées sur les molaires mandibulaires ou maxillaires,<br />
ont été proposées par différents auteurs.<br />
Elles sont indiquées dans les cas de luxation discale irréductible<br />
récente, dans l’attente de la réalisation d’une gouttière de<br />
repositionnement.<br />
Lors de situation d’urgence articulaire, où le patient ne<br />
possède plus l’amplitude d’ouverture suffisante pour réaliser une<br />
empreinte mandibulaire, une butée postérieure, répondant aux<br />
mêmes objectifs, peut être confectionnée directement en<br />
bouche, sous forme d’une masse de résine, appliquée en phase<br />
plastique sur les dernières molaires (Fig. 24). La rétention de ce<br />
dispositif est obtenue par l’effet d’empreinte dans les reliefs des<br />
faces occlusales et les espaces interdentaires. Les indentations<br />
doivent être éliminées pour ne pas bloquer la mandibule dans<br />
10 Odontologie
une position non physiologique, mais, au contraire, permettre<br />
l’avancée mandibulaire nécessaire au passage du condyle sous le<br />
disque et à la coaptation condylodiscale.<br />
Comme tous les dispositifs sectoriels, le port de la butée<br />
postérieure est de courte durée et ne doit pas dépasser une<br />
quinzaine de jours, sans risquer de provoquer une surcharge<br />
articulaire controlatérale, avec, à terme, une luxation discale, ou<br />
l’égression des dents placées en inocclusion.<br />
<strong>Dispositifs</strong> de temporisation<br />
Ces dispositifs <strong>interocclusaux</strong> n’ont pas d’objectif thérapeutique,<br />
mais sont utilisés pour vérifier cliniquement les postulats<br />
qui ont présidé à la conduite du traitement musculaire ou<br />
articulaire, ou pour permettre l’adaptation du patient à une<br />
nouvelle situation occlusale.<br />
Gouttière placebo<br />
Greene et Laskin [8] ont démontré l’effet placebo d’une<br />
orthèse occlusale en utilisant successivement, sur le même<br />
patient, différents types de plaques palatine, ayant ou non une<br />
action sur l’occlusion. Les résultats font apparaître qu’il n’y a<br />
pas de différences significatives entre la gouttière placebo et la<br />
gouttière dite active. Cela souligne l’intérêt thérapeutique de la<br />
simple prise en charge de ces patients, qui souvent connaissent<br />
les bienfaits de la gouttière occlusale qui a été prescrite dans<br />
leur entourage. Le patient a des représentations plus ou moins<br />
conscientes de son trouble, des circonstances de son apparition,<br />
de la façon de le prendre en charge et, si le praticien n’arrive<br />
pas à un accord sur ces représentations de la maladie, la<br />
thérapeutique ne fonctionne pas.<br />
La gouttière placebo est l’outil thérapeutique qui rassure le<br />
patient, car il montre que le praticien connaît son problème, et<br />
la gouttière matérialise le traitement cognitif qui a été induit<br />
par les explications données par le praticien. La gouttière est la<br />
plus neutre possible (Fig. 25), le plus souvent souple, pour ne<br />
pas créer une situation mandibulaire non contrôlée et simplement<br />
rappeler au patient qu’il doit modifier son comportement<br />
et ne doit pas serrer ses dents.<br />
Gouttière de stabilisation<br />
L’obtention de la position de référence doit s’accompagner de<br />
la validation à terme de cette nouvelle référence. À la suite<br />
d’une thérapeutique de reconditionnement musculaire, la<br />
gouttière de stabilisation régularise l’activité musculaire et<br />
favorise, selon Hue [11] , l’acquisition de boucles de rétroaction<br />
positive. La gouttière, modifiée par les corrections successives,<br />
est donc légèrement indentée. Elle assure le calage des pointes<br />
d’appui cuspidiennes dans l’occlusion thérapeutique et guide le<br />
désengrènement postérieur lors des mouvements excentrés. Pour<br />
Rozencweig [22] , la gouttière de stabilisation peut être réalisée au<br />
terme d’un ajustement occlusal pour maintenir les résultats<br />
acquis.<br />
La gouttière est indiquée dans tous les cas où le patient a<br />
perdu les références de son occlusion, en particulier après un<br />
Odontologie<br />
Figure 25. Gouttière placebo. Figure 26. La gouttière de stabilisation recrée les conditions de la<br />
cinématique mandibulaire.<br />
.<br />
.<br />
<strong>Dispositifs</strong> <strong>interocclusaux</strong> 23-390-A-10<br />
meulage sélectif mal contrôlé, une dépose généralisée de<br />
nombreuses restaurations prothétiques ou de restaurations à<br />
l’amalgame, une édentation non compensée (Fig. 26).<br />
Pour Okeson [9] , « les gouttières de stabilisation sont utilisées<br />
pour permettre la stabilisation articulaire, protéger les dents,<br />
redistribuer les forces, détendre les muscles masticateurs et<br />
diminuer le bruxisme ». Pour Orthlieb [34] , elle trouve son<br />
indication après le succès d’un repositionnement discal, soit par<br />
gouttière de repositionnement, soit par chirurgie intraarticulaire,<br />
pour maintenir la coaptation des pièces articulaires<br />
dans la nouvelle position de référence.<br />
D’une manière générale et quel que soit l’objectif recherché,<br />
le dispositif interocclusal a vocation, au terme des réglages<br />
successifs, à devenir une gouttière de stabilisation de la position<br />
de référence obtenue. La gouttière rétablit un nouveau schéma<br />
occlusal fonctionnel, avec ses structures de calage, de centrage<br />
et de guidage, qui peut être testé pendant plusieurs mois et qui<br />
conduit à un traitement stabilisateur définitif, par équilibration<br />
soustractive ou additive, prothèse ou orthodontie.<br />
Elle peut être proposée à titre de protection nocturne de<br />
l’occlusion en fin de traitement par reconstructions fixées de<br />
grande étendue, chez les patients à habitudes parafonctionnelles<br />
qui usent leurs dents ou mettent en péril leurs reconstitutions<br />
prothétiques [35] .<br />
Gouttière de protection nocturne<br />
C’est le Night Guard [22] de la littérature anglo-saxonne, qui<br />
vise à limiter les contacts intempestifs nocturnes qui pourraient<br />
fragiliser des reconstructions prothétiques ou implantaires. Chez<br />
les patients bruxomanes, les parafonctions nocturnes provoquent<br />
la destruction des structures dentaires de calage et de<br />
guidage et créent des facettes d’abrasion qui deviennent des<br />
facteurs d’entretien du bruxisme. On sait maintenant que<br />
l’occlusion n’est pas à l’origine du bruxisme, et que la gouttière<br />
n’arrête pas le bruxisme. Elle agit comme un véritable fusible,<br />
pour limiter les effets dévastateurs de ces contractions musculaires<br />
incontrôlées, et doit être remplacée dès qu’elle n’est plus<br />
en mesure de protéger efficacement les structures dentaires ou<br />
les restaurations prothétiques.<br />
Elle se présente classiquement comme une gouttière de<br />
stabilisation, maxillaire ou mandibulaire (Fig. 27) en résine dure<br />
et à recouvrement complet de l’arcade dentaire. Elle est réalisée<br />
sur des modèles montés en relation centrée et équilibrée sur<br />
l’articulateur. Les parafonctions nocturnes, abrasent rapidement<br />
les surfaces occlusales, réalisant, de ce fait, une autoéquilibration.<br />
Gouttière d’avancée mandibulaire<br />
Les odontologistes sont appelés à intervenir dans le traitement<br />
du syndrome d’apnées obstructives du sommeil modéré,<br />
par la confection d’orthèses d’avancée mandibulaire (OAM) qui<br />
viennent en alternative à la ventilation par pression positive<br />
continue [36] . Le syndrome d’apnée du sommeil est caractérisé<br />
11
23-390-A-10 <strong>Dispositifs</strong> <strong>interocclusaux</strong><br />
Figure 27. Gouttière de protection nocturne chez un bruxomane.<br />
Figure 28. Orthèse bibloc d’avancée mandibulaire dans le traitement<br />
du syndrome d’apnées obstructives du sommeil (SAOS) (cliché du docteur<br />
B. Mantout).<br />
par la survenue, pendant le sommeil, d’épisodes anormalement<br />
fréquents d’apnées (arrêt respiratoire de plus de 10 secondes) ou<br />
d’hypopnées (réduction de plus de la moitié du flux respiratoire<br />
pendant plus de 10 secondes). Les apnées correspondent à une<br />
obstruction complète par la langue de l’espace rétrobasilingual<br />
qui est collapsé pendant le mouvement respiratoire. L’orthèse<br />
d’avancée mandibulaire agit sur la posture de la langue, en<br />
abaissant et en tractant la mandibule, de manière à agrandir la<br />
filière pharyngée postérieure.<br />
La confection d’une orthèse d’avancée mandibulaire, suite à<br />
la prescription d’un médecin spécialiste du syndrome d’apnées<br />
obstructives du sommeil (SAOS) (pneumologue, oto-rhinolaryngologue<br />
[ORL]) est contre-indiquée aux patients atteints de<br />
désordres temporomandibulaires ou présentant une pathologie<br />
parodontale.<br />
Les orthèses bibloc sont confectionnées sur mesure par un<br />
laboratoire spécialisé sur les indications du praticien (Fig. 28).<br />
Deux gouttières, une sur chaque modèle, sont réunies par un<br />
dispositif de biellettes déterminant l’avancée mandibulaire. Lors<br />
de la séance d’empreinte, le praticien enregistre l’avancée<br />
mandibulaire maximale, qu’il peut modifier en remplaçant les<br />
biellettes par d’autres, plus courtes, selon les résultats de la<br />
polysomnographie de contrôle.<br />
L’orthèse monobloc est réalisée au laboratoire sur des modèles<br />
montés en articulateur dans la position de propulsion déterminée<br />
cliniquement (Fig. 29). Le patient est entraîné à se placer en<br />
propulsion maximale, au-delà du bout à bout incisif (10 à<br />
12 mm). La position en propulsion, reconnue confortable par le<br />
patient, est enregistrée par une cire extradure en « fer à cheval »<br />
Erkodent ® , de 10 mm d’épaisseur, placée sur les faces occlusales.<br />
Des gouttières thermoformées sont réalisées sur les modèles, et<br />
découpées à environ 7à8mmdescollets linguaux et palatins.<br />
Elles sont replacées sur l’articulateur et sont réunies par quatre<br />
Figure 29. Report de l’enregistrement en cire sur l’articulateur.<br />
Figure 30. Bases thermoformées et les quatre plots de liaison.<br />
plots de résine transparente, au niveau des secondes molaires et<br />
des premières prémolaires de chaque côté, pour former un<br />
ensemble rigide d’une hauteur approximative de 35 à 40 mm<br />
(Fig. 30). Une limitation de l’ouverture buccale inférieure à<br />
40 mm est une contre-indication de l’orthèse monobloc, car le<br />
volume important du dispositif risque d’empêcher sa mise en<br />
place. L’adaptation et la rétention de l’OAM sont contrôlées et<br />
le patient doit ressentir la position comme confortable. La<br />
gouttière est contrôlée après 8 jours. Si des tensions apparaissent<br />
dans les muscles masticateurs, les plots sont sectionnés et un<br />
nouvel enregistrement où la propulsion est réduite permet de<br />
solidariser les deux gouttières. Après l’intégration de ce dispositif,<br />
le patient doit revoir le spécialiste du sommeil pour vérifier<br />
l’amélioration de son oxymétrie et la diminution des apnées et<br />
des microéveils. Il doit également être informé du caractère<br />
temporaire de ces gouttières qui doivent être refaites régulièrement<br />
pour s’adapter à l’évolution de la maladie.<br />
Caractéristiques des gouttières<br />
La gouttière doit-elle être en matériau dur<br />
ou mou ?<br />
Déjà, en 1942, Mathews cité par Canal [37] recommandait les<br />
gouttières en résine acrylique molle ou en latex qui, de nos<br />
jours, sont toujours utilisées. Dawson [13] préconise ce type de<br />
gouttière seulement chez les patients atteints de sinusites<br />
chroniques et dont les dents maxillaires pourraient se déplacer<br />
légèrement sous la pression des sinus. Okeson [9] la propose<br />
également pour soulager les douleurs au niveau des dents<br />
postérieures dans le même type de pathologie. Pettengill [38]<br />
estime que les gouttières molles ou dures peuvent être utilisées<br />
de la même façon afin de réduire, à court terme, les douleurs<br />
musculaires. Cependant, les gouttières molles se détériorent<br />
rapidement.<br />
12 Odontologie
En outre, elles semblent favoriser la crispation. Rozencweig<br />
[22] parle de l’apparition d’un tic de morsure et<br />
Ramfjord [21] de plasticité qui risque d’inciter les bruxomanes à<br />
mâchonner.<br />
Okeson [9] , pour qui la gouttière souple demeure avant tout<br />
un protège-dents, a démontré, en 1987, qu’avec le port d’une<br />
gouttière souple (Fig. 31), l’activité électromyographique<br />
nocturne du masséter était augmentée pour cinq sujets sur dix<br />
alors qu’à l’inverse, avec une gouttière dure, huit sujets sur dix<br />
présentaient une diminution de l’activité. Enfin, il semble<br />
impossible d’équilibrer correctement une gouttière molle qui<br />
génère une relation intermaxillaire des plus fantaisistes. Le seul<br />
avantage de ce type de gouttière occlusale réside dans la<br />
simplicité de réalisation.<br />
La gouttière doit-elle être maxillaire<br />
ou mandibulaire ?<br />
Pour Okeson [9] , le premier avantage de la gouttière mandibulaire<br />
est son caractère esthétique. La profession du patient,<br />
surtout s’il est en relation avec du public, devient alors une<br />
condition à la situation topographique de l’orthèse. En outre,<br />
avec une gouttière au maxillaire, le patient rencontre des<br />
difficultés d’élocution [39] . Cependant, ces deux inconvénients<br />
ne se rencontrent que lorsque le port est diurne, ce qui est très<br />
rare dans les thérapies de reconditionnement musculaire.<br />
La gouttière mandibulaire favorise la compliance du patient<br />
dans le port continu des orthèses de repositionnement articulaire<br />
nécessité par le maintien permanent des structures<br />
articulaires.<br />
Rozencweig [22] souligne l’évidence de réaliser une gouttière<br />
en fonction du décalage des bases squelettiques.<br />
Chez les patients présentant une classe III squelettique, elle<br />
est réalisée, préférentiellement, à la mandibule. En revanche,<br />
dans les cas de classe II-1 ou II-2 marquées, seule la gouttière<br />
réalisée au maxillaire permet de compenser une anomalie de<br />
surplomb et de déverrouiller le guide antérieur (Fig. 32).<br />
Pour certains praticiens, la réalisation d’une gouttière maxillaire<br />
permet plus facilement le modelage d’un plan d’affrontement<br />
lisse et d’un guide antérieur, afin d’organiser la<br />
désocclusion immédiate (gouttière Michigan). Dans ce cas, le<br />
palais est toujours complètement dégagé, la gouttière maxillaire<br />
doit présenter une forme en « U » et ne pas empiéter sur la zone<br />
d’appui postural lingual (zone rétro-incisive).<br />
Si la gouttière mandibulaire rend l’équilibration plus facile à<br />
réaliser par une meilleure vision de la gouttière en bouche, elle<br />
offre aussi l’avantage de favoriser une meilleure posture de repos<br />
de la langue, cette dernière étant naturellement remontée vers<br />
le palais. La gouttière peut devenir une aide à la rééducation en<br />
cas de dysfonctionnement lingual ; en chassant la langue de sa<br />
position basse, elle l’oblige à prendre une meilleure position au<br />
maxillaire.<br />
Enfin, et surtout, une gouttière mandibulaire ne supprimera<br />
pas la proprioception parodontale des dents antéromaxillaires<br />
comme le ferait une gouttière maxillaire.<br />
Odontologie<br />
Figure 31. Gouttière molle.<br />
<strong>Dispositifs</strong> <strong>interocclusaux</strong> 23-390-A-10<br />
a b<br />
c d<br />
Figure 32. Indication de gouttière selon la classe d’angle. a : Classe I<br />
d’angle (Cl I) ; b : classe II/1 d’angle (Cl II/1) ; c : classe III d’angle (Cl<br />
III); d : classe II/2 d’angle (Cl II/2). Dans un cas de classe II/1, la gouttière<br />
occlusale est souvent indiquée au maxillaire.<br />
La gouttière doit-elle être complète ou partielle ?<br />
Le port d’une gouttière occlusale à recouvrement partiel doit<br />
être très limité dans le temps (même pour un port uniquement<br />
nocturne) du fait du très fort risque de migrations dentaires<br />
irréversibles (égressions postérieures/ingressions, versions des<br />
dents antérieures) résultant de l’absence de stabilisation de<br />
l’ensemble de l’arcade. Puisqu’elle ne présente pas les mêmes<br />
risques, la gouttière à recouvrement complet doit être la norme.<br />
Les gouttières occlusales partielles postérieures, réalisées en<br />
relation centrée ou dans des positions mandibulaires diverses,<br />
ne semblent montrer que des inconvénients : en dehors des<br />
risques importants de migrations dentaires, elles provoquent<br />
une instabilité mandibulaire majeure. Elles ne semblent pouvoir<br />
s’envisager que sur un temps court, sous la forme du collage<br />
d’une cale postérieure, en traitement d’urgence d’une capsulite<br />
aiguë d’une ATM.<br />
Quand doit-on prescrire une gouttière occlusale ?<br />
Depuis quelques années, suivant un consensus mondial,<br />
l’indication d’une gouttière occlusale en première intention<br />
dans le traitement d’un DAM est en nette régression. Un<br />
traitement initial par conseils, explications, rééducation comportementale<br />
comprenant de la gymnothérapie et de la physiothérapie<br />
musculoarticulaire se révèle souvent suffisant. Il est<br />
indispensable pour le patient de comprendre son rôle dans le<br />
principe et les enjeux de ce traitement.<br />
Après 4à8semaines d’approche non invasive, la gouttière de<br />
reconditionnement musculaire demeure, en seconde intention,<br />
indiquée dans les cas de DAM idiopathiques persistants.<br />
Toutefois, l’aggravation rapide ou l’absence de résultat au<br />
bout de 2à3mois indiquent une nécessaire réévaluation du<br />
diagnostic, de la forme ou du suivi de la prise en charge [34] .La<br />
prescription d’une gouttière occlusale d’antéposition est alors<br />
parfois proposée en troisième intention [3] .<br />
Si la gouttière occlusale ne doit plus être généralisée d’emblée<br />
pour traiter un dysfonctionnement de l’appareil manducateur, il<br />
persiste des indications de prescription.<br />
Avant la mise en place d’un dispositif interocclusal, il est<br />
indispensable d’assainir le contexte buccal (gingivite, parodontites,<br />
caries, etc.) et de réaliser un traitement prothétique<br />
13
.<br />
23-390-A-10 <strong>Dispositifs</strong> <strong>interocclusaux</strong><br />
provisoire de première intention dans les cas d’édentement<br />
important. En effet, il est impératif de rétablir les courbes<br />
fonctionnelles, en éliminant les grossières malocclusions<br />
(égressions, articulé inversé, destructions coronaires) et en<br />
favorisant la répartition des forces occlusales sur l’ensemble des<br />
arcades (compensation des édentations).<br />
La gouttière occlusale reste un élément d’une approche<br />
thérapeutique globale intervenant, essentiellement, pour<br />
renforcer la prise en charge personnelle du patient [1, 12] .<br />
■ Références<br />
[1] Unger F, Giumelli B, Mainetti JL. <strong>Dispositifs</strong> inter-occlusaux. EMC<br />
(Elsevier Masson SAS, Paris), Odontologie, 23-446-C-10,1994 : 7p.<br />
[2] Orenstein ES.Anterior repositioning appliances when used for anterior<br />
disk displacement with reduction: a clinical review. J Craniomandibular<br />
Pract 1993;11:141-5.<br />
[3] Ekberg E, Vallon D, Nilner M. The efficacy of appliance therapy in<br />
patients with temporomandibular disorders of mainly myogenous<br />
origin.Aramdomized, controlled, short-term trial. J Orofac Pain 2003;<br />
17:133-9.<br />
[4] Dworkin SF, Leresche L. Research diagnostic criteria for<br />
temporomandibular disorders: review, criteria, examinations and<br />
specifications critique. J Craniomandib Disord 1992;6:302-55.<br />
[5] Bricot B. Place de l’appareil manducateur dans le système tonique<br />
postural. Journées Internationales du CNO, Lyon, 1992.<br />
[6] Clauzade MA, Daraillans B. Concept ostéopathique de l’occlusion.<br />
Perpignan: SEOO; 1989.<br />
[7] Dupas PH. Diagnostic et traitement des dysfonctions craniomandibulaires.<br />
Paris: CDP; 1993.<br />
[8] Greene CS, Laskin DM. Splint therapy for the myofascial paindysfunction<br />
syndrome: a comparative study. J Am Dent Assoc 1972;84:<br />
624-8.<br />
[9] Okeson JP. Management of temporomandibular disorders and occlusion.<br />
St Louis: CV Mosby; 1998.<br />
[10] Dawson PE. Position optimale du condyle de l’ATM en pratique clinique.<br />
Rev Int Paro Dent Rest 1985;5:11-31.<br />
[11] Hue O. Manuel d’occlusodontie. Paris: Masson; 1992.<br />
[12] Lieb MN. Oral orthopaedic. In: Gelb H, editor. Clinical management of<br />
head, neck and TMJ pain and dysfunction. Philadelphia: WB Saunders;<br />
1977. p. 31-51.<br />
[13] Dawson PE. L’occlusion clinique. Paris: CdP; 1992.<br />
[14] Jankelson B. Neuro-muscular aspects of occlusion. Dent Clin North<br />
Am 1979;23:157-68.<br />
[15] Jeanmonod A. Occlusodontologie. Applications cliniques. Paris: CdP;<br />
1988.<br />
[16] Lauret JF. Étude expérimentale de la phase initiale de la diduction<br />
mandibulaire. [thèse], Université de Nantes, 1988.<br />
[17] Bodere C. Hyperactivité musculaire dans les douleurs myofasciales<br />
orofaciales. [thèse], Université Clermont Ferrand, 2007.<br />
J.-F. Carlier (jefcar@wanadoo.fr).<br />
3, rue Léon-Tassin, 02880 Bucy-le-Long, France.<br />
J.-P. Ré.<br />
71, place de la Liberté, 83000 Toulon, France.<br />
[18] Dos Santos J, De Rijk WG. Occlusal contacts: vectorial analysis of<br />
forces transmitted to TMJ and teeth. J Craniomandibular Pract 1993;<br />
11:118-25.<br />
[19] JeanmonodA. Le plan de morsure rétro-incisif. Cah Prothese 1982;37:<br />
91-105.<br />
[20] Unger F, Unger J, Hoornaert A. Les dispositifs inter-occlusaux. Les<br />
étapes de laboratoire. Art Tech Dent 1992;3:221-8 (311-9Art Tech Dent<br />
1993;4:3–11).<br />
[21] Ramfjord S, Ash M. Occlusion. Philadelphia: WB Saunders; 1983.<br />
[22] Rozencweig D. Algies et dysfonctionnements de l’appareil<br />
manducateur. Paris: CdP; 1994.<br />
[23] Weinberg LA. Position optimale du condyle de l’ATM en pratique clinique.<br />
Rev Int Paro Dent Rest 1985;1:11-27.<br />
[24] Farrar W, McCarty W. A clinical outline of temporomandibular joint:<br />
diagnosis and treatment. Normandy Study group; 1982.<br />
[25] Clark GT. Interocclusal appliance therapy. In: Mohl ND, Zarb GA,<br />
Carlsson GE, Rugh JD, editors. Textbook of occlusion. Chicago:<br />
Quintessence; 1988.<br />
[26] Farrar WB. Perturbation du ménisque articulaire et occlusion dentaire.<br />
Rev Int Paro Dent Rest 1985;5:35-47.<br />
[27] Gelb H. Clinical management of head, neck and TMJ pain dysfunction.<br />
Philadelphia: WB Saunders; 1977.<br />
[28] Mohl ND, Zarb GA, Carlsson GE, Rugh JD. Textbook of occlusion.<br />
Chicago: Quintessence; 1988.<br />
[29] Mongini F. The stomatognathic system: function, dysfunction and<br />
rehabilitation. Chicago: Quintessence; 1984.<br />
[30] Slavicek R. La stabilisation occlusale définitive. Converg Odontol<br />
1989;6:15-56.<br />
[31] Laurent M, Orthlieb JD, Bezzina S. Traitement prothétique en<br />
antéposition mandibulaire. Cah Prothese 2000;111:9-18.<br />
[32] Mantout B, Perez C, Orthlieb JD. Gouttières mandibulaires<br />
d’antéposition. Strat Prothet 2004;4:93-201.<br />
[33] Williamson EH. Temporomandibular dysfunction and repositioning<br />
splint therapy. Prog Orthod 2005;6:206-13.<br />
[34] Orthlieb JD, Chossegros C, Cheynet F, Giraudeau A, Mantout B,<br />
Perez C, et al. Cadre thérapeutique des dysfonctionnements de l’appareil<br />
manducateur (DAM). Inf Dent 2004;39:2626-32.<br />
[35] TomonagaA, Ikeda M, Kato H, Ohata N. Influence of sleep bruxism on<br />
dislodgement of dental restorations. Nippon Hotetsu Shika Gakkai<br />
Zasshi 2005;49:221-30.<br />
[36] Mantout B, Philip-Joet F, Cheynet F, Zattara H. Odontologie et apnées<br />
du sommeil. Synergie Prothet 2000;2:193-200.<br />
[37] Canal P, Curiel JP, Monsenego P. Les dysfonctions temporomandibulaires<br />
: approche thérapeutique. Rev Orthop Dento Faciale<br />
1987;21:403-32.<br />
[38] Pettengill CA, Growney MR, Schoff R, Kenworthy CR. A pilot study<br />
comparing the efficacy of hard and soft stabilizing appliances in treating<br />
patients with temporomandibular disorders. J Prosthet Dent 1998;79:<br />
165-8.<br />
[39] Dylina TJ. The basics of occlusal splint therapy. Dent Today<br />
2002;21:82-7.<br />
Toute référence à cet article doit porter la mention : Carlier J.-F., Ré J.-P. <strong>Dispositifs</strong> <strong>interocclusaux</strong>. EMC (Elsevier Masson SAS, Paris), Odontologie,<br />
23-390-A-10, 2008.<br />
Disponibles sur www.em-consulte.com<br />
Arbres<br />
décisionnels<br />
Iconographies<br />
supplémentaires<br />
Vidéos /<br />
Animations<br />
Documents<br />
légaux<br />
Information<br />
au patient<br />
Informations<br />
supplémentaires<br />
Autoévaluations<br />
14 Odontologie