Ortopedi
Ortopedi
Ortopedi
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
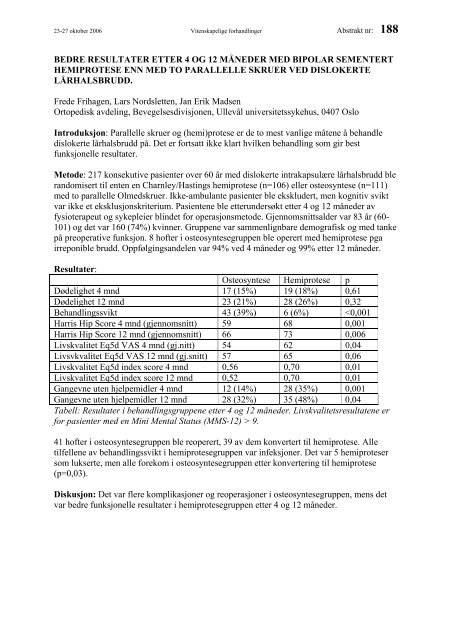
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 188<br />
BEDRE RESULTATER ETTER 4 OG 12 MÅNEDER MED BIPOLAR SEMENTERT<br />
HEMIPROTESE ENN MED TO PARALLELLE SKRUER VED DISLOKERTE<br />
LÅRHALSBRUDD.<br />
Frede Frihagen, Lars Nordsletten, Jan Erik Madsen<br />
<strong>Ortopedi</strong>sk avdeling, Bevegelsesdivisjonen, Ullevål universitetssykehus, 0407 Oslo<br />
Introduksjon: Parallelle skruer og (hemi)protese er de to mest vanlige måtene å behandle<br />
dislokerte lårhalsbrudd på. Det er fortsatt ikke klart hvilken behandling som gir best<br />
funksjonelle resultater.<br />
Metode: 217 konsekutive pasienter over 60 år med dislokerte intrakapsulære lårhalsbrudd ble<br />
randomisert til enten en Charnley/Hastings hemiprotese (n=106) eller osteosyntese (n=111)<br />
med to parallelle Olmedskruer. Ikke-ambulante pasienter ble ekskludert, men kognitiv svikt<br />
var ikke et eksklusjonskriterium. Pasientene ble etterundersøkt etter 4 og 12 måneder av<br />
fysioterapeut og sykepleier blindet for operasjonsmetode. Gjennomsnittsalder var 83 år (60-<br />
101) og det var 160 (74%) kvinner. Gruppene var sammenlignbare demografisk og med tanke<br />
på preoperative funksjon. 8 hofter i osteosyntesegruppen ble operert med hemiprotese pga<br />
irreponible brudd. Oppfølgingsandelen var 94% ved 4 måneder og 99% etter 12 måneder.<br />
Resultater:<br />
Osteosyntese Hemiprotese p<br />
Dødelighet 4 mnd 17 (15%) 19 (18%) 0,61<br />
Dødelighet 12 mnd 23 (21%) 28 (26%) 0,32<br />
Behandlingssvikt 43 (39%) 6 (6%) 9.<br />
41 hofter i osteosyntesegruppen ble reoperert, 39 av dem konvertert til hemiprotese. Alle<br />
tilfellene av behandlingssvikt i hemiprotesegruppen var infeksjoner. Det var 5 hemiproteser<br />
som lukserte, men alle forekom i osteosyntesegruppen etter konvertering til hemiprotese<br />
(p=0,03).<br />
Diskusjon: Det var flere komplikasjoner og reoperasjoner i osteosyntesegruppen, mens det<br />
var bedre funksjonelle resultater i hemiprotesegruppen etter 4 og 12 måneder.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 189<br />
TILFREDSHET, SMERTE OG LIVSKVALITET 4 MÅNEDER ETTER<br />
LÅRHALSFRAKTUR HOS PASIENTER BEHANDLET MED HEMIPROTESE<br />
ELLER SKRUER.<br />
Jonas Fevang, Jan-Erik Gjertsen, Stein Atle Lie, Tarjei Vinje, Leif Ivar Havelin, Kjersti<br />
Steindal, Ove Furnes, Lars B. Engesæter<br />
Nasjonalt Register for Leddproteser, Haukeland Universitetssykehus, 5021 BERGEN<br />
Hensikt: Å evaluere tilfredshet, livskvalitet og smerter hos pasienter med dislokerte<br />
lårhalsbrudd (Garden 3-4) behandlet med to skruer/pinner eller bipolar hemiprotese.<br />
Materiale og metode: I løpet av år 2005 rapporterte 53 av 55 sykehus til Hoftebruddregisteret.<br />
Standard registrerings-skjema utfylt av kirurg ble innsendt etter operasjon av<br />
hoftebrudd. Det ble registert 1054 pasienter med dislokerte lårhalsbrudd behandlet med<br />
pinner/skruer, mens 951 pasienter ble behandlet med bipolar hemiprotese. Et<br />
oppfølgingsskjema ble sendt ut til alle pasienter som fortsatt var i live 4 måneder etter<br />
primæroperasjonen. Dette inneholdt spørsmål om livskvalitet (EuroQol-5D), smerte<br />
(VAS) og tilfredshet (VAS). 642 (51%) pasienter besvarte og returnerte spørreskjemaet<br />
og 505 pasienter utfylte skjemaet korrekt hvorav 277 pasienter behandlet med skruer og<br />
228 pasienter behandlet med bipolar hemiprotese.<br />
Resultater: Etter 4 måneder var pasientene som primært ble behandlet med<br />
hemiprotese mer fornøyd og de hadde signifikant mindre smerter enn pasienter operert<br />
med skruer/pinner. Tap av livskvalitet (EuroQol-5D) var signifikant mindre for<br />
pasienter som hadde fått hemiprotese sammenlignet med de som ble behandlet med<br />
skruer/pinner.<br />
Konklusjon: Pasienter som primært blir operert med hemiprotese etter dislokert<br />
lårhalsbrudd er mer fornøyd og har mindre smerter 4 måneder etter operasjonen enn de<br />
som blir behandlet med skruer/pinner.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 190<br />
SEMENTERT ELLER USEMENTERT HEMIPROTESE VED DISLOKERTE<br />
MEDIALE LÅRHALSBRUDD - TIDLIGE RESULTATER FRA EN PROSPEKTIV<br />
RANDOMISERT STUDIE<br />
Figved W 1 , Opland V 2 , Frihagen F 1 , Jervidalo T 2 , Madsen JE 1 , Nordsletten L 1<br />
1) <strong>Ortopedi</strong>sk senter, Ullevål universitetssykehus, 0407 Oslo<br />
2) <strong>Ortopedi</strong>sk avdeling, Sykehuset Asker og Bærum, Postboks 83, 1309 Rud<br />
Innsetting av hemiprotese er en godt dokumentert og veletablert primærbehandling for<br />
dislokerte mediale lårhalsbrudd hos eldre, og er standardbehandling for denne pasientgruppen<br />
ved nær 2/3 av norske sykehus. Det finnes få gode studier som sammenlikner sementert og<br />
usementert hemiprotese ved behandling av lårhalsbrudd. Det er visse holdepunkter for at<br />
pasienter med sementert hemiprotese har mindre smerter. Det har vært rapportert alvorlige<br />
kardiovaskulære komplikasjoner og økt peroperativ dødelighet ved bruk av sement.<br />
Komplikasjonspanoramaet ved bruk av moderne usementerte hemiproteser er dårlig kartlagt.<br />
230 dislokerte lårhalsbrudd hos 223 pasienter over 70 år ble inkludert i en prospektiv<br />
randomisert studie ved Sykehuset Asker og Bærum og Ullevål universitetssykehus fra<br />
1.9.2004 til 15.8.2006. Pasientene ble randomisert til operasjon med en sementert (Spectron)<br />
eller usementert (Corail) bipolar hemiprotese og operert etter vanlige rutiner for øyeblikkelig<br />
hjelp. Pasientene blir fulgt med kontroller ved utreise fra sykehuset eller etter en uke, etter tre<br />
måneder og etter ett år. Studiens primære endepunkt er Harris hip score etter ett år.<br />
Fire pasienter i den usementerte gruppen ble konvertert til sementert protese peroperativt: En<br />
pga manglende protesestørrelse, to pga manglende rotasjonsstabilitet under preparering av<br />
femurkanalen og en fordi fracturen affiserte calcar. En pasient i den sementerte og to pasienter<br />
i den usementerte gruppen ble påført en periprotesisk fractur peroperativt. Det ble ikke<br />
registrert noen peroperative dødsfall, men en pasient fikk hjertestans og en fikk hjerteinfarkt<br />
under inngrepet, begge i den sementerte gruppen.<br />
Vi fant en signifikant forskjell i gjennomsnittlig operasjonstid som var 83 minutter (47-140) i<br />
den sementerte og 71 minutter (32-130) i den usementerte gruppen (p
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 191<br />
BEHANDLING AV UDISLOSERTE OG MODERAT DISLOSERTE<br />
LÅRHALSBRUDD MED OLMEDSKRUER<br />
Bjørgul K 1 ; Reikerås O 2<br />
1 <strong>Ortopedi</strong>sk avdeling, Sykehuset Østfold, 1601 Fredrikstad;<br />
2 <strong>Ortopedi</strong>sk avdeling, Rikshospitalet-Radiumhospitalet, 0020 Oslo<br />
Lårhalsbrudd kan behandles ikke-operativt, med ostesyntese eller protese. For disloserte<br />
lårhalsbrudd anbefales ofte protese, mens osteosyntese er anbefalt for udisloserte brudd. Vi<br />
har sammenlignet brudd med antatt godt tilhelningspotensiale (moderat disloserte brudd) med<br />
udisloserte brudd som ble behandlet med to parallelle skruer (Olmed).<br />
Materiale og metode<br />
225 udisloserte og 241 moderat disloserte frakturer ble fulgt prospektivt i 1- 6 år. Vi<br />
sammenlignet reoperasjonsrate og mortalitet.<br />
Resultat<br />
Total reoperasjonsrate for udisloserte var 18,7 % og 32,8 % for moderat disloserte frakturer.<br />
For tilhelningskomplikasjoner var raten for udisloserte 8,9 % og 19,5 % for moderat<br />
disloserte. Det var ingen forskjell i mortaliteten mellom de to gruppene.<br />
Konklusjon<br />
Denne studien viser at det er signifikant øket risiko for reoperasjon etter osteosyntese for<br />
moderat disloserte brudd i forhold til udisloserte. Vi anbefaler hemiprotese for disloserte<br />
brudd med antatt nedsatt tilhelningspotensiale, og osteosyntese for udisloserte brudd. Den<br />
beste behandlingen for moderat disloserte brudd er uavklart.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 192<br />
1-ÅRS MORTALITET FOR PASIENTAR MED DISLOKERTE<br />
LÅRHALSBROT BEHANDLA MED TO SKRUER ELLER BIPOLAR<br />
HEMIPROTESE.<br />
T. Vinje, J. Fevang, J-E Gjertsen, S.A. Lie, K Steindal, L.B Engesæter, L.I. Havelin, K<br />
Matre, O. Furnes<br />
Nasjonalt register for Leddproteser, <strong>Ortopedi</strong>sk avdeling, Haukeland<br />
Universitetssykehus, Bergen<br />
Mål: Å finna eitt-års mortalitet etter dislokerte lårhalsbrot og identifisera faktorar assosiert<br />
med auka risiko for død.<br />
Pasientar: 2045 pasientar behandla for dislokerte lårhalsbrot (Garden 3 og 4) blei i 2005<br />
rapportert til Nasjonalt Hoftebruddregister og inkludert i denne studien.<br />
Metode: I slutten av 2005 rapporterte 53 av 55 sjukehus operasjonar for proksimale<br />
femurfrakturar til hoftebruddregisteret. Pasientoverleving blei rekna ut ved hjelp av Kaplan-<br />
Meier overlevingsanalyse. Ulike faktorar sin påverknad for utfallet død blei estimert ved hjelp<br />
av Cox regresjon. Mortalitetsdata vart henta frå Folkeregisteret.<br />
Resultat: Av dei 2045 pasientane blei 1071 operert med 2 skruer og 974 med bipolar<br />
hemiprotese. 333 pasientar døyde i laupet av fyrste året etter operasjon, noko som gav samla<br />
eitt-års mortalitet etter dislokert lårhalsfraktur på 24%. Av desse var 170 opererte med 2<br />
skruer og 163 med bipolar hemiprotese. Faktorar assosiert med auka risiko for død var høg<br />
alder, mannleg kjønn, demens og høg ASA klasse. Korkje operasjonsmetode eller preoperativ<br />
ventetid verka inn på risiko for død.<br />
Konklusjon: Det var ingen signifikant skilnad i eitt-års mortalitet mellom pasientar operert<br />
med 2 skruer og dei operert med bipolar hemiprotese.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 193<br />
INGEN MEDISINSKE HOLDEPUNKTER FOR AT PASIENTER MED<br />
HOFTEBRUDD MÅ OPERERES OM NATTEN<br />
Engesæter LB, Lie SA, Vinje T, Gjertsen JE, Fevang J, Furnes O og Havelin LI<br />
Nasjonalt Hoftebruddregister, <strong>Ortopedi</strong>sk avdeling, Haukeland Universitetssykehus,<br />
Bergen<br />
Hvor mye det haster med å få operert en pasient med hoftebrudd er uavklart. Nasjonalt<br />
Hoftebruddregister har nå vært i drift i vel 1½ år. Basert på data i dette registeret har vi<br />
sett på effekten av preoperativ ventetid på risiko for postoperativ død, på risiko for<br />
reoperasjon og på pasientene sin livskvalitet (EQ-5D) 4 og 12 måneder postoperativt.<br />
Metode: Siden januar 2005 har vi registrert operasjoner for proksimale femurfrakturer i<br />
Norge. I tillegg sender registeret et spørreskjema direkte til pasientene 4 og 12 måneder<br />
postoperativt. Dette skjemaet inneholder bl.a. opplysninger om livskvalitet vurdert med<br />
EQ-5D (funksjon, smerter og angst). Opplysninger om død er innhentet fra<br />
folkeregisteret. Analyser ble utfør ved Cox-regresjon med justering for kjønn, alder og<br />
ASA-gruppering.<br />
Resultater: Per 21.08.06 var 8566 primære hoftebrudd rapportert. Gjennomsnittsalder<br />
ved fraktur var 81 år (8-104). 82 % var kvinner. 21 % (1777 pasienter) var døde og av<br />
de som var primæroperert etter januar 2005, var 5,7 % (491 hofter) reopererte. 3522 av<br />
de utsendte 4-måneders skjemaer og 1284 av 12-måneders skjemaer var mottatt fra<br />
pasientene i utfylt stand. For 48 % (n=4115) var klokkeslettet for bruddet rapportert.<br />
Av disse var 98 % operert innen 4 døgn etter frakturen, med en gjennomsnittlig tid fra<br />
fraktur til operasjon på 19 timer (median 16 timer). Disse pasientene ble delt inn i 3<br />
grupper etter tid fra fraktur til operasjon: 20 timer (1608 hofter, 40 %). Det var ingen forskjell mellom<br />
disse 3 gruppene i postoperativ mortalitet, i risiko for reoperasjon eller i livskvalitet 4<br />
og 12 måneder postoperativ. Heller ikke i separate analyser for frakturene gruppert som<br />
mediale og pertrochantære var det noen forskjell.<br />
Konklusjon: Dataene i Hoftebruddregisteret viser ingen effekt av preoperativ ventetid<br />
på postoperativ mortalitet, på risiko for reoperasjon eller på livskvalitet 4 eller 12<br />
måneder postoperativt.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 194<br />
EN ANALYSE AV 130 PASIENTER BEHANDLET FOR BRUDD I DISTALE FEMUR<br />
VED AKER UNIVERSITETSSYKEHUS I PERIODEN1999 TIL 2005.<br />
Trommer A, Clementsen T, Strømsøe K., <strong>Ortopedi</strong>sk avdeling, Aker US<br />
Bakgrunn: I perioden 1999 til 2005 har man i alt behandlet 3846 pasienter for brudd i<br />
lårbeinet. Nærmere 2900 pasienter ble behandlet for brudd i proksimale lårbeinsende, mens<br />
130 pasienter ble behandlet for brudd i nedre tredjedelen av lårbeinet. Som et ledd i<br />
kvalitetskontrollen av våre behandlingsrutiner har vi gjennomgått pasientmaterialet behandlet<br />
for brudd i denne delen av lårbeinet.<br />
Material og metode: Avdelingens eget hendelsesregister har dannet grunnlag for<br />
undersøkelsen. Alle pasienter innlagt ved ortopedisk avdeling blir fortløpende registrert med<br />
diagnose, tillegsdiagnoser, behandlinger og ”hendelser” i form av komplikasjoner relatert til<br />
den aktuelle innleggelse. Pasientene ble fulgt opp etter en enhetlig protokoll og<br />
etterkontrollert frem til radiologisk bruddtilheling. Journalene og røntgenbildene til samtlige<br />
pasienter er gjennomgått for evalueringen av materialet.<br />
Resultater: I perioden man refererer har man i alt behandlet 130 pasienter, 120 kvinner og 10<br />
menn, for brudd i nedre lårbeinsende. Median alder for gruppen var 85 (34-100) år. 120<br />
pasienter hadde en eller flere tilleggsdiagnoser, hvorav hjerte-karlidelser var hyppigst. 63<br />
pasienter ble behandlet konservativt mens 67 pasienter ble behandlet operativt. 6 pasienter var<br />
blitt behandlet ved annet sykehus og pga regiontilhørighet overflyttet til Aker<br />
universitetssykehus. Median liggetid for pasientene som gruppe var 8 (2-34) døgn<br />
(henholdsvis 4/14 konservativ/operativ). Av de 63 pasientene hvor en konservativ behandling<br />
ble innledet ble denne konvertert til operativ i løpet av de første 8 dagene hos 2 pasienter. 55<br />
pasienter ble behandlet med blodig reposisjon og osteosyntese med en AO 95 0 kondylplate og<br />
5 pasienter primært med lukket reposisjon og antegrad sperrenagling. En pasient med tidlig<br />
svikt etter distal sperrenagle (operert ved annet sykehus) ble reoperert 4 dager etter<br />
primæroperasjonen med fjerning av LIH nagler i proksimale femur og antegrad sperrenagling<br />
etter fjerning av den distale naglen. En pasient med en flere dager gammel, åpen grad 1 distal<br />
ekstraartikulær fraktur, ble operert med ekstern fiksasjon. To pasienter operert henholdvis<br />
med margnagle og vinkelplate, ble pga manglende tilheling operert med reosteosynthese og<br />
beintransplantasjon. 2 pasienter ble operert med en bred vinkelstabil LC-plate, hvorav en av<br />
disse ble reoperert med en AO kondylplate pga en svikt i den primære osteosyntesen. En<br />
pasient med bilaterale brudd døde under konservativ behandling tre dager etter innleggelsen<br />
Diskusjon: Det er fortrinnvis eldre pasienter, hovedsakelig kvinner, som tildrar seg brudd i<br />
nedre del av lårbeinet. De fleste pasientene har flere tilleggsdiagnoser og ofte betydelige<br />
riskofaktorer. Likevel tolererer disse pasientene åpen reposisjon og osteosyntese med en AO<br />
kondylplate godt. Relativt stabile brudd med manglende eller liten dislokasjon kan behandles<br />
konservativt. Ustabile dislokerte brudd som krever reposisjon i anestesi bør opereres. Velger<br />
man konservativ behandling må man raskt revurdere dette valget dersom pleie og<br />
omsorgsidealene ikke kan ivaretas tilfredstillende. AO 95 0 kondylplate er ved vår avdelingen<br />
fremdeles førstevalget som fiksasjonsalternativ i operativ behandling av denne<br />
pasientgruppen. Andre fiksasjonsmetoder må vurderes opp mot resultatene man har ved AOvinkelplate<br />
ved behandling av brudd i denne delen av lårbeinet.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 195<br />
EFFEKTEN AV HETEROTOP OSSIFIKASJON OG RESIDUAL DISLOKASJON PÅ<br />
KLINISKE RESULTATER 2 ÅR ETTER ACETABULARBRUDD<br />
Øvre S, Madsen JE, Røise O, <strong>Ortopedi</strong>sk Senter, Ullevål universitetsykehus<br />
Bakgrunn: Heterotop ossifikasjon 3 og restdislokasjon etter kirurgisk behandling av<br />
acetabularbrudd er kjent for å gi et dårligere klinisk 1,2 . Murphy og medarbeidere påviste en<br />
Odds Ratio på 1,41 for suboptimalt resultat ved heterotop ossifikasjon 4 . Hensikten med<br />
denne studien var å evaluere om det forelå kvantitativ endring i klinisk outcome ved<br />
restdislokasjon og heterotop ossifikasjon etter kirurgisk behandling av acetabularbrudd.<br />
Pasienter og metode: I en 10-årig prospektiv kohort fra 1993 ble 450 pasienter behandlet. 41<br />
døde initialt eller i løpet av de første 2 år. 201 pas. hadde 2 års follow-up. 13 ble eksludert<br />
pga. THR, 9 eksludert fordi outcome ble påvirket av andre skader enn acetabularbruddet og<br />
72 pasienter ble konservativt behandlet. Dette gav 107 pasienter til studien. Harris hip score<br />
(HHS) ble brukt som instrument for klinisk outcome. Etter Brooker 3 var det 11 grad<br />
1ektopisk beindannelse, 18 grad 2, 4 grad 3 og 1 grad 4. For 89 pasienter var det ingen<br />
residual dislokasjon i noen av de 3 røntgenprojeksjoner (ap, obturator og iliaca), mens 18 pas.<br />
hadde i gjennomsnitt et samlet step i de 3 på 3,9mm.<br />
Resultater:<br />
HHS<br />
Median Sd Min Max Opr.tid<br />
Snitt<br />
Alle (n=107) 88,2 93,0 14,3 36 100 218 min<br />
1. Uten step, uten oss. (n=63) 90,6 96,0 13,5 36 100 201 min<br />
2. Uten step, med oss. (n=26) 86,7 91,5 11,9 68 100 231 min<br />
3. Med step, uten oss. (n=10) 90,1 96,0 12,8 66 100 248 min<br />
4. Med step, med oss. (n=8) 71,8 79,5 20,2 37 90 276 min<br />
I gruppe 2 var Brooker grad 1,7 i snitt og 2,4 for gruppe 4. I gruppe 3 var det 4 enkle og 6<br />
komplekse brudd og 1 enkel og 7 komplekse i gruppe 4. Operasjonstilgangene i gruppe 3 var<br />
2 bakre, 6 fremre og 2 kombinerte. I gruppe 4 var det 2 bakre, 1 fremre, 1 kombinert og 4<br />
med triradiær/annen tilgang.<br />
Konklusjoner: Heterotop ossifikasjon gir nedsatt outcome undersøkt etter 2 år. Kombinert<br />
med gjenværende step i acetabulum er reduksjonen betydelig. Step i seg selv kan ikke<br />
forklare reduksjonen, men oppfattes å være indikasjon på vanskelige håndterbare brudd med<br />
lang operasjonstid. Bruk av triradiær/annen operasjonstilgang ser ut til å være en selvstendig<br />
negativ faktor.<br />
1. Matta JM. Fractures of the acetabulum: accuracy of reduction and clinical results in<br />
patients managed operatively within three weeks after the injury. J Bone Joint Surg Am<br />
1996;78-11:1632-45.<br />
2. Mears DC, Velyvis JH, Chang CP. Displaced acetabular fractures managed operatively:<br />
indicators of outcome. Clin Orthop 2003-407:173-86.<br />
3. Brooker AF, Bowerman JW, Robinson RA, Riley LH, Jr. Ectopic ossification following<br />
total hip replacement. Incidence and a method of classification. J Bone Joint Surg Am<br />
1973;55-8:1629-32.<br />
4. Murphy D, Kaliszer M, Rice J, McElwain JP. Outcome after acetabular fracture.<br />
Prognostic factors and their inter-relationships. Injury 2003;34-7:512-7.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 196<br />
USTABILE SACRUMFRAKTURER<br />
- FUNKSJONELLE RESULTATER ET ÅR ETTER SKADEN<br />
Tötterman A, Glott T*, Madsen JE, Røise O<br />
Ullevål Universitetssykehus, <strong>Ortopedi</strong>sk avdeling, Oslo<br />
*Sunnås sykehus, Forskningsenheten, Nesoddtangen<br />
Ustabile sacrumfrakturer er en spesiell utfordring i traumatologien, bland annet på<br />
grunn av den høye insidensen av tilleggskader. Lite er kjent om de funksjonelle<br />
resultatene etter slike frakturer og om faktorer som påvirker resultatene. Hensikten med<br />
denne studien var å beskrive funksjonelle resultater ett år etter skaden.<br />
Pasienter og metoder: 31 pasienter behandlet kirurgisk for ustabile sacrumfrakturer<br />
ble undersøkt gjennomsnittlig 1.4 (1.0-2.5) år etter skaden i en prospektiv cohort<br />
studie. Arbeidsstatus, selvstendighet i ADL og SF-36 blev undersøkt. I tillegg<br />
undersøkte vi om det forelå sammenheng mellom funksjon og variablene: multitraume,<br />
frakturkarakteristika, utfall i naturlige funksjoner, gangevne og nerveskade.<br />
-1,56<br />
-1,31<br />
-1,03<br />
-0,82<br />
-0,76<br />
-0,74<br />
-0,3<br />
-0,44<br />
Physical function<br />
Role physical<br />
Bodily pain<br />
General health<br />
Social function<br />
Mental health<br />
Vitality<br />
Role emotional<br />
-1,8 -1,6 -1,4 -1,2 -1 -0,8 -0,6 -0,4 -0,2 0<br />
Resultater: Pasientalder var 35<br />
(19-63) år, 58 % (n=18) var<br />
multitraumatiserte. Det var 8<br />
kvinner og 23 menn. 15 måneder<br />
etter skaden hadde 65 % av<br />
pasientene fått igjen normal ADL,<br />
men kun 33 % var tilbake i arbeid.<br />
Alle aspekter av selvopplevd helse<br />
var påvirket, spesielt de fysiske<br />
domenene (Se figur). Multitraume<br />
og problem i forhold til naturlige<br />
funksjoner hadde en negativ effekt<br />
på resultatene.<br />
Frakturkarakteristika var ikke<br />
assosiert med resultatene.<br />
Figur 1. Relativ reduksjon av SF-36 poeng hos pasienter med<br />
sacrumfraktur ett år etter skaden sammenlignet med Norsk referanse<br />
populasjon (Cohen effekt mål, stor effekt >0.8).<br />
Konklusjoner: Konsekvensene av en ustabil sacrumfraktur er betydelige ett år etter<br />
skaden, spesielt hos multitraumatiserte pasienter med utfall i naturlige funksjoner. Til<br />
tross for at majoriteten av pasientene oppnår selvstendighet i daglige funksjonene har<br />
ett flertal signifikante problemer mht arbeidsevne. Alle aspekter av selvopplevd helse<br />
(sosial-, mental- og fysisk-) er påvirket. I rehabiliteringen av disse pasienter bør alle<br />
aspekter av funksjonsnedsettelse identifiseres for å optimalisere etterbehandlingen.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 197<br />
KOMPLIKASJONER VED KIRURGISK BEHANDLING AV 149<br />
ACHILLESSENERUPTURER VED HAUKELAND UNIVERSITETSSYKEHUS<br />
Natvik T, Fevang JM.<br />
<strong>Ortopedi</strong>sk avdeling, Haukeland Universitetssykehus<br />
Bakgrunn: Ved HUS behandler vi de aller fleste achillessenerupturer operativt med senesutur<br />
og gipsing i plantarflektert stilling og overgang til ortose (evt. omgipsing til nøytral stilling)<br />
etter 2-3 uker. Total gips- og ortosetid 6-8 uker. Inngrepet gjøres enten på<br />
Sentraloperasjonsavdelingen (SOP) eller på poliklinikken i lokal – eller spinalanestesi. Vi har<br />
hatt enkelte pasienter med svært ressurskrevende komplikasjoner. Vi ønsket derfor å se<br />
nærmere på insidensen av komplikasjoner og om anestesivalg eller operasjonssted hadde<br />
betydning for utfallet.<br />
Materiale og metode: Retrospektiv undersøkelse av alle pasienter behandlet operativt for<br />
achillesseneruptur i 2004 og 2005.<br />
Resultater: 149 pasienter ble operert i løpet av disse 2 årene, 123 (83%) menn og 26 (17%)<br />
kvinner. Alder 40 (20-84) år hos menn og 43 (26-89) år hos kvinner. 73 på venstre side, 76 på<br />
høyre side. 87 ble operert på SOP, og 62 på poliklinikken. 126 (85%) ble operert i<br />
lokalanestesi, og 23 (15%) i spinalanestesi. Blodtomhet ble brukt hos 20 pasienter.<br />
Komplikasjoner Total antall (%) SOP (%) Polikl. (%)<br />
Sårinfeksjon 3 (2,0) 2 (2,3) 1 (1,6)<br />
Sårruptur uten infeksjon 5 (3,4) 4 (4,6) 1 (1,6)<br />
DVT 2 (1,3) 2 (2,3) 0<br />
Reruptur 2 (1,3) 1 (1,1) 1 (1,6)<br />
Kontroll ved annet sykehus 7 (4,7) 5 (5,7) 2 (3,2)<br />
Annet* 1 (0,7) 1 (1,1) 0<br />
Ingen 129 (86,6) 72 (82,8) 57 (91,9)<br />
*Forlenget sene, senere reoperert med forkortning.<br />
Det var ingen forskjell i gjennomsnittlig ASA score mellom pasientene operert på SOP og<br />
poliklinikken (1,3). Gjennomsnittlig tid fra ruptur til operasjon hos pasienter operert på SOP<br />
og poliklinikken var hhv. 4,4 dager (0-62) og 1,8 dager (0-9). 90% av pasientene ble operert<br />
innen 5 døgn etter skaden. Hos disse var det ingen signifikant forskjell i<br />
komplikasjonsfrekvens mellom pasienter operert på SOP og poliklinikk. Imidlertid var det<br />
signifikant høyere komplikasjonsfrekvens hos pasienter operert med blodtomhet (p=0,02) og<br />
spinalanestesi (p=0,03).<br />
Konklusjon: Komplikasjonsfrekvensen er lav. Det var ikke økt komplikasjonsfrekvens hos<br />
pasienter operert på poliklinikk i lokalanestesi. Det var større komplikasjonsfrekvens hos<br />
pasienter som ble operert med blodtomhet og spinalanestesi.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 198<br />
PATELLA LUKSASJONER BEHANDLET VED ORTOPEDISK AVDELING<br />
AKER UNIVERSITETSSYKEHUS I PERIODEN 1999 TIL 2005<br />
E.F. Brouwer, K.Strømsøe. <strong>Ortopedi</strong>sk avdeling, Aker Universitetssykehus HF, Oslo, Norge<br />
Bakgrunn: Behandlingen av førstegangs traumatisk patellaluksasjon er omdiskutert. Vi ville<br />
se på korttids-resultatene av første gangs traumatisk patellaluksasjon operert med duplikasjon<br />
av det mediale patellaretinakelet i forbindelse med førstegangs luksasjon. Dette med bakgrunn<br />
i forestillingen om at en traumatisk luksasjon av patella fører til en femoropatellær instabilitet<br />
som disponerer for recidiverende luksasjon. Vi ønsket også å se på resultatene av sekundær<br />
stabilisering av en kronisk instabilitet i femoropatellær leddet ad modum Roux-Goldtwaith.<br />
Material og metode: Pasientene inkludert i denne undersøkelsen ble identifisert ved<br />
avdelingens hendelsesregister i perioden 1999 til 2005.. Diagnosen ble verifisert anamnestisk<br />
og ved klinisk undersøkelse. Skaden ved førstegangsluksasjon ble videre dokumentert med en<br />
MRI undersøkelse. Behandlingen av førstegangsluksasjoner var operasjon med fjerning av<br />
eventuelle osteochondrale frakturfragmenter og duplikasjon av det mediane retinakelet.<br />
Leilighetsvis ble inngrepet kombinert med lateral kapsulotomi. Det ble på selekterte pasienter<br />
med mistanke om tilleggsskade gjort artroskopisk eksaminasjon av kneleddet. Kronisk<br />
instabilitet ble operert ad modum Roux –Goldtwaith. Pasientenes journaler ble gjennomgått<br />
og der hvor ikke konklusiv avsluttende status var erkjennlig ble pasienten innkalt til en<br />
sluttvurdering.<br />
Resultater:Vi behandlet totalt 51 pasienter med median alder på 31 (16-96) år for patella<br />
luksasjoner. 36 var førstegangsluksasjoner hvorav 24 ble operert. 15 pasienter ble operert for<br />
residiverende patellaluksasjoner. Median alder for pasientene med førstegangsluksasjon var<br />
35 (13-94) år mens den for gruppen med recidverende luksasjoner var 27 (16-64) år. Median<br />
liggetid for førstegangs-luksasjongruppen (N=36) var 4.6 (2-16) døgn mens median liggetid<br />
var 5,4 (2-15) døgn for pasientene operert med Roux-Goldtwaith (N=15).. Alle pasientene<br />
som ble operert ble operert i spinalanestesi. En alvorlig komplikasjon ble registrert i gruppen<br />
med residiverende instabilitet hvor en pasient fikk en post operativ artritt som krevde<br />
reoperasjoner i form av gjenntatte skyllninger og artroskopisk/åpen synovektomi. Det ble ikke<br />
observert reluksasjoner hos noen av de opererte pasientene. Forskjellen i opptreningstiden og<br />
tiden pasientene var sykemeldt var ikke signifikant forskjellig mellom pasientene operert for<br />
førstegangsluksasjon eller for en recidiverende luksasjon.<br />
Diskusjon: Det er ingen enighet om behandlingen av den primære traumatiske<br />
patellaluksasjonen. Recidiverende luksasjoner er imidlertid i dag gjenstand for operativ<br />
behandling. Da består behandlingen vanligvis i en medialisering av kreftene i<br />
femoropatellærleddets lengdeakse. Ved primær traumatisk patellaluksasjon, uten kjente<br />
disponerende faktorer, ødelegges strukturene i det mediale retinakelet og stabiliteten i<br />
femoropatellærleddet forandres. Det er derfor logisk å reparere skaden man mener disponerer<br />
for senere instabilitet med primær sutur. For å oppnå tilstrekkelig ”stramning” medialt<br />
dupliseres retinakelet i tillegg med ca 1 cm. Preoperativ utredning med MR avdekker skadens<br />
omfang og eventuelle intraartikulære lesjoner som trenger behandling. Artroskopi er således<br />
kun i enkelte tilfeller nødvendig. Dersom MR undersøkelse ikke er mulig bør operasjonen<br />
regelmessig innledes med artroskopi. Resultatene etter stabiliserende medialisering av<br />
ligamentum patellae ved kronisk instabilitet viser seg også å gi resultater som er<br />
sammenlignbare med de man behandler med duplikasjon etter førstegangsluksasjonen.<br />
Usikkerheten omkring utviklingen av en ”mal tracking” og retropatellær chondropati ved<br />
residiverende lukasjoner, gjør imidlertid at vi anbefaler duplikasjon ved den primære skaden<br />
fremfor å avvente en ny lukasjon. Pasientene vi har behandlet vil følges opp over tid for å se<br />
på utviklingen av retropatellær chondropati/artrose.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 199<br />
ETTERUNDERSØKELSE AV PASIENTER OPERERT FOR MANGLENDE<br />
TILHELING AV CLAVICULAFRACTUR<br />
Wensaas A, Madsen J. E<br />
<strong>Ortopedi</strong>sk Senter, Ullevål universitetssykehus<br />
Bakgrunn: Platefiksasjon eventuelt med bentransplantasjon fra crista er etablert behandling<br />
ved symptomatiske claviculapseudartroser. Hensikten med denne studien er å kartlegge<br />
resultatene med denne behandlingen.<br />
Pasienter og metode: Studien er retrospektiv. Ved søk i sykehusets pasientregister er<br />
pasienter operert for claviculapseudartrose fra 1990 frem tom 2005 identifisert. Pasientene ble<br />
innkalt til klinisk og radiologisk etterundersøkelse. Disability of Arm Shoulder Hand (DASH)<br />
og Constant score ble registrert.<br />
Resultater: 23 pasienter ble i<br />
tidsrommet operert for<br />
claviculapseudartrose med<br />
platefiksasjon, 17 menn og 6<br />
DASH og Constant score hos 16<br />
pasienter 25 mnd etter<br />
plateosteosyntese for<br />
claviculapseudartrose<br />
kvinner. To pasienter er senere døde<br />
av andre årsaker.<br />
Gjennomsnittsalder var 42.1 (22 -<br />
120<br />
100<br />
Constant<br />
score 61) år<br />
ved operasjon. Pasientene var<br />
operert i gjennomsnitt 27.7 (5 -<br />
80<br />
operert<br />
side<br />
Constant 180)<br />
mnd. etter skaden. 18 pasienter ble<br />
operert med DCP plate, en med<br />
plate, en med T plate, en med<br />
rekonstruksjonsplate og to med<br />
60<br />
40<br />
20<br />
score<br />
uoperert<br />
side<br />
DASH<br />
score<br />
LCP<br />
Hook<br />
plate. Bentransplantat fra crista ble<br />
benyttet hos 14 pasienter. 6<br />
0<br />
pasienter ble reoperert pga komplikasjoner; en pga infeksjon på donorsted, to pga dyp<br />
infeksjon i operasjonssåret, en pga manglende tilheling, en pga en løsnet skrue og en med<br />
mistanke om dyp infeksjon hvor det viste seg å foreligge metastase fra storcellet<br />
lungecarcinom.<br />
16 pasienter møtte til etterundersøkelse med gjennomsnittlig oppfølgingstid 25<br />
(5 - 45) mnd. 15 av disse er tilhelet, mens en fortsatt har tydelig bruddspalte uten sikre tegn til<br />
tilheling. Gjennomsnittlig Constant score ved oppfølging er 81 (20 - 99) på operert side<br />
sammenlignet med 90,7 (70 - 100) på frisk side. Gjennomsnittlig DASH score ved oppfølging<br />
er 19,2 (0 – 63,3).<br />
1<br />
3<br />
Konklusjon: Undersøkelsen viser at metoden gir gode resultater med hensyn til tilheling.<br />
Constant score er noe lavere på operert enn på frisk side og DASH score er høyere enn i<br />
normalbefolkning. Dette indikerer at skulderfunksjonen ikke fullt ut normaliserer seg med<br />
denne behandlingen. Reoperasjonsraten pga komplikasjoner er høy, og infeksjoner er<br />
hovedproblemet.<br />
5<br />
7<br />
9<br />
11<br />
13<br />
15
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 200<br />
AFFEKSJON AV PLEXUS BRACHIALIS ETTER PLATEFIKSASJON AV CLAVICULA-<br />
PSEUDARTHROSER<br />
Bråten M, Russwurm H, Benum P<br />
<strong>Ortopedi</strong>sk avdeling, St. Olavs Hospital Trondheim<br />
Platefiksasjon av pseudarthroser i clavicula er et vanlig inngrep, og de publiserte resultater er gode.<br />
Til tross for den nære relasjon mellom clavicula og de underliggende nevrovaskulære strukturer er<br />
det rapportert få komplikasjoner fra disse strukturene. Vi har i løpet av de siste tre årene hatt tre<br />
pasienter med akutt plexusutfall etter platefiksasjon av clavicula-pseudarthroser, og presenterer<br />
våre erfaringer med disse.<br />
PASIENTER<br />
Pasient 1: 37 år gammel kvinne med hypertrofisk pseudarthrose midtre del av venstre clavicula.<br />
Ingen vesentlige nevrologiske fenomener preoperativt. Revisjon av pseudarthrose, reposisjon og<br />
fiksasjon med rekonstruksjonsplate. Ingen beintransplantasjon. Postoperativt komplett plexusutfall<br />
og paralytisk arm, normal sirkulasjon. Ny gransking av røntgenbilder ga mistanke om kompresjon<br />
fra callusklump under clavicula. Reoperert neste dag, det ble funnet en callusklump som ga kraftig<br />
kompresjon av plexus mot 1. costa. Etter at kompresjonen var eliminert hadde pasienten sakte<br />
klinisk framgang og hadde etter ett år bare moderate nevrologiske sekveler.<br />
Pasient 2: 29 år gammel mann med atrofisk pseudarthrose venstre side, ingen nevrologiske funn.<br />
Etter fiksasjon med rekonstruksjonsplate komplett radialisutfall, men noe motorisk funksjon i<br />
medianus og ulnaris. Normal sirkulasjon. Nærmere gransking av røntgenbilder ga mistanke om at<br />
en lite røntgentett beintapp på claviculas underside kunne være årsak til nerveutfallet. Dette ble<br />
verifisert ved reoperasjon samme kveld. Etter at kompresjonen var opphevet normaliserte den<br />
nevrologiske funksjon seg i løpet av få måneder.<br />
Pasient 3: 66 årig mann med pseudarthrose i midtskaftet av venstre clavicula. Fiksert med DCplate<br />
og beintransplantasjon. Postoperativt nummenhet i hele hånden, spesielt i ulnarisgebetet.<br />
Svekket gripekraft i hånd. Normal sirkulasjon. Tilstanden ekspektert i tre uker, men moderat<br />
nevrologisk forverring i denne perioden. Gransking av bilder ga mistanke om beinframspring<br />
under clavikula. Reoperasjon etter tre uker, beinknast som lå an mot plexus ble fjernet. Etter dette<br />
var det fortsatt noe trangt, trolig på grunn av at clavicula var for mye utrettet etter fiksasjon med<br />
DC-plate. Utført refiksasjon med rekonstruksjonsplate. Denne pasienten hadde senere en del<br />
fiksasjonsproblemer, men hadde jevn nevrologisk framgang etter første reoperasjon og er nå uten<br />
nevneverdige nevrologiske sekveler.<br />
DISKUSJON. Før operasjon av clavicula-pseudarthroser må en nøye vurdere om det foreligger<br />
callusmasser eller beinutspring under clavikula. Peroperativt må en forsikre seg om at plexus ikke<br />
ligger i klem etter platefiksasjonen. Hvis en pasient likevel får et signifikant nerveutfall<br />
postoperativt anbefaler vi tidlig reoperasjon hvis en komprimerende årsak ikke kan utelukkes.<br />
Akutte plexusutfall etter slike inngrep er selvfølgelig en meget alvorlig situasjon for både pasient<br />
og kirurg, men både den eksisterende litteratur samt våre erfaringer tyder på at prognosen er bra<br />
forutsatt at kompresjonen blir eliminert i tide.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 201<br />
ERFARING MED INTRAMEDULLÆR NAGLING AV FORKORTET MIDTRE<br />
CLAVICULAFRAKTUR VED SYKEHUSET ASKER OG BÆRUM HF<br />
Thorkildsen J, Hjall A, Opland V<br />
Sykehuset Asker og Bærum, Postboks 83, 1309 Rud<br />
Pasienter med lukket fractur i midtre tredjedel av clavicula med over 2 cm forkortning<br />
anbefales operativ behandling i deler av litteraturen, grunnet vedvarende plager hos mange<br />
pasienter som har vært behandlet konservativt. Disse pasientene har tradisjonelt vært<br />
behandlet konservativt ved vår avdeling, da plateosteosyntese også er forbundet med relativt<br />
hyppige komplikasjoner. Det har vært interesse for alternative operative metoder og på<br />
bakgrunn av dette har vi blitt kjent med Rockwood Clavicle Pin fra DePuy.<br />
Etter diskusjon i avdelingen har vi valgt å tilby denne intramedullære teknikken til pasienter<br />
med brudd i midtre tredjedel av clavicula med over 2cm forkortning som en akutt operasjon.<br />
Vi har forklart de aktuelle pasientene at dette er eksperimentell kirurgi, og informert om<br />
sannsynlige fordeler og ulemper. Pasientene har vært svært motiverte. I mai og juni i år har vi<br />
operert 7 voksne pasienter for 7 claviculafracturer.<br />
Vår erfaring så langt har vært at dette er en teknisk forholdsvis enkel operasjon, bortsett fra<br />
avbiting av naglen lateralt. Pasientene har svært lite smerter postoperativt og god funksjon.<br />
Pasientene virker å ha det såpass bra at de er i betydelig større aktivitet enn det vi har anbefalt<br />
dem. Vi har måttet fjerne to skruer tidlig grunnet perforasjon baktil. En pasient fikk en dyp<br />
infeksjon som er reoperert med intramedullær teknikk i to seanser. Han er nå infeksjonsfri og<br />
frakturen er tilhelet. Samtlige frakturer er tilhelet, nagler fjernet og alle pasientene angir at de<br />
er fornøyde med at de valgte operasjon.<br />
Vi har startet arbeidet for å iverksette en større prospektiv randomisert studie for å se nærmere<br />
på denne problemstillingen.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 202<br />
AC - LUKSASJONER BEHANDLET VED ORTOPEDISK AVDELING<br />
AKER UNIVERSITETSSYKEHUS I PERIODEN 1999 TIL 2005<br />
A. Yayhaei, Ø. Paulsrud og K.Strømsøe. <strong>Ortopedi</strong>sk avdeling, Aker Universitetssykehus HF,<br />
Oslo, Norge<br />
Innledning: På høstmøtet i 2001 refererte vi våre preliminære erfaringer med bruk av<br />
temporær artrodese med en Baltzerplate og ligamentsutur ved laterale clavikulafrakturer og<br />
luksasjonser grad III i AC-leddet (Bjerre/Strømsøe). Våre erfaringene med behandling av ACluksasjoner<br />
grad III presenteres nå for perioden 1999 til 2005.<br />
Material og metode: Pasientene inkludert i denne undersøkelsen ble identifisert ved<br />
avdelingens hendelsesregister. Alle inngrepene ble utført i ”Beach chair” leieog generell<br />
anestesi. Operasjonen besto i åpen reposisjon og temporær artrodese av AC- leddet med en<br />
Baltzerplate. Ligamentene mellom coracoid og kravebeienet ble regelmessig suturert når<br />
pasienten ble operert akutt. Pasienter med persisterende luksasjon av AC-leddet etter skade<br />
operert sekundært fikk utført reseksjon av laterale kravebeinende og en<br />
transpposisjonsplastikk av ligamentum coracoacromiale (a.m.Veawer Dunn) i tilegg til den<br />
temporære artrodesen. Postoperativ behandling var den samme for pasientne som ble operert<br />
og de som ikke ble operert: Collar Cuff bandasje i noen dager, så aktiv understøttet<br />
fysioterapi. Pasientene ble fulgt opp med etterkontroller etter 14 dager, 3 måneder og platen<br />
ble fjernet dagkirurgisk etter 4 mndr. med påfølgende røntgen og klinisk vurdering. Etter<br />
platefjerning ble regelmessig fysioterapi rekvirert. De fleste av pasientene som ikke ble<br />
operert valgte selv et konservativt behandlingsopplegg.<br />
Resultater: I perioden 1999 til 2005 har vi behandlet 106 pasienter, 94 menn og 12 kvinner<br />
med median alder på 37 (22-78) år for AC luksasjoner grad III. Åttini pasienter, 77 menn og<br />
12 kvinner ble behandlet med operasjon. 78 pasienter ble behandlet akutt mens 11 pasienter<br />
ble behandlet for en invertert skade. Median liggetid var 3 (2-13) døgn, med et total<br />
liggedøgnforbruk for alle pasientene på 389. Ingen perioperative komplikasjoner ble<br />
registrert. I oppfølningen av pasientene ble ingen sårkomplikasjoner med behov for<br />
behandling observert. Platen ble fjernet hos alle opererte pasienter på nær av en. Denne<br />
pasienten, en kvinne på 54 år, ønsket ikke en ny operasjon da hun hadde god bevegelse i<br />
skulderen og var smertefri. Det funksjonelle resultatet var godt hos alle pasientene bortsett fra<br />
to. Det ble hos disse to pasienter senere utført en reseksjon av laterale del av kravebeinet<br />
p.g.a smerter. Disse pasienten er nå uten vesentlige plager fra skulderen.<br />
Diskusjon: Indikasjonen til operativ behandling av dislokasjoner grad III i AC-leddet er<br />
omdiskutert. Retensjon av stillingen under funksjonell behandling har bydd på problemer ved<br />
behandling av denne type skader. Ved bruk av Baltzerplaten, som forbigående immobiliserer<br />
AC-leddet uten at gleno-humeral leddet blir immobilisert, viser våre erfaringer at man oppnår,<br />
både kosmetisk og funksjonelt, gode resultater. Inverterte skader med plager fra AC leddet<br />
profiterer av reseksjon av laterale kravebein og gjennoppretting av stabiliten med<br />
ligamentplastikk og temporær artrodese. Indikasjonen til akutt operasjon er relativ da<br />
resultatene ved inverterte skader også er god.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 203<br />
REPLANTASJON AV FINGRE PÅ BARN<br />
Hetland K R, Reigstad A, Waage S, Bye K, Haugstvedt J R, Myrseth L E, Røkkum<br />
M<br />
<strong>Ortopedi</strong>sk avdeling, Rikshospitalet, 0027 Oslo<br />
Fra 1984 til 2000 ble 66 fingre replantert (36) eller revaskularisert (30) på 47 barn.<br />
Det var 39 gutter og 8 jenter med gjennomsnittsalder 8,3 år (20 måneder - 15 år).<br />
Skadefrekvensen var betydelig høyere i helgene enn på hverdagene. 34 skader<br />
skjedde hjemme, 12 på lekeplasser og 1 ved bilulykke. Hyppigste skadeårsak var<br />
vedkløyver (15). Det var 10 klemskader (2 dører), 6 skarpe amputasjoner (2 øks), 5<br />
med sirkelsag, 4 med roterende redskap, 3 med landbruksmaskiner, 2<br />
eksplosjonsskader og 2 ring- eller wire-avulsjoner.<br />
52 fingre overlevde (79 %). Av 34 fingre med kompromittert sirkulasjon<br />
postoperativt ble 17 reoperert. 11 fingre fikk reanastomosert vener, og 3 ble dessuten<br />
behandlet med blodigler. 8 av disse 11 fingrene overlevde. 6 fingre ble operert med<br />
arterie-reanastomosering, og alle overlevde. Av 10 fingre som kun ble behandlet<br />
med igler, overlevde 6. De resterende 7 fingrene fikk ingen behandling og måtte<br />
etter hvert reamputeres. 1 – 5 år postoperativt var de funksjonelle resultatene etter<br />
Tamais scoringssystem: Excellent 65 %, Good 26 %, Fair 9 % og Poor 0 %.<br />
Fingerreplantasjon hos barn gir meget gode funksjonelle resultater. Postoperative<br />
sirkulasjonsforstyrrelser kan i storparten av tilfellene behandles vellykket med<br />
reoperasjon og/eller blodigler.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 204<br />
KAN NEDKJØLING AV AMPUTATET REDUSERE OVERLEVELSEN<br />
VED REPLANTASJON?<br />
Hetland K R, Røkkum M<br />
<strong>Ortopedi</strong>sk avdeling, Rikshospitalet, 0027 Oslo<br />
Fra 1983 til 2000 ble det replantert eller revaskularisert 818 fingre hos 545 pasienter.<br />
Det var 482 (88 %) menn og 63 (12 %) kvinner med gjennomsnittsalder 38 år (1-<br />
81). Den samlede overlevelsen av de replanterte fingrene var 76 %. Overlevelsen av<br />
203 tomler var 74 % og av 615 fingre 77 % (p=0,448). Skademekanismer som gav<br />
amputasjon med skarp avskjæring eller mild knusning (150 fingre) hadde en<br />
overlevelse på 94 %, mens amputasjon med grov knusning og avulsjoner (481<br />
fingre) gav overlevelse på 72 % (p
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 205<br />
REPLANTASJON AV ØRE<br />
Røkkum M<br />
<strong>Ortopedi</strong>sk avdeling, Rikshospitalet, 0027 Oslo<br />
En 37 år gammel mann ble angrepet under dans på en restaurant. Hans høre øre ble<br />
bitt av og tygget på. Øret ble først sydd på avaskulært. Senere ble vår enhet<br />
kontaktet. Vi klippet av øret igjen, preparerte frem blodårer og replanterte øret med<br />
sutur av en arterie og en vene. Samlet varm ischemitid var 19 timer. Postoperativt<br />
kom det til noe anstrengt venøs drenasje, og det ble supplert med<br />
blodiglebehandling. Sirkulasjonsforholdene normaliserte seg gradvis. Alt replantert<br />
vev innhelet, og det kosmetiske resultatet ble meget tilfredsstillende.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 206<br />
BEHANDLING AV SCAPHOID FRAKTUR OG PSEUDARTHROSE I NORGE I 2006<br />
Thorkildsen R, Reigstad O, Grimsgaard C<br />
Hånd- og mikrokirurgisk seksjon, <strong>Ortopedi</strong>sk avdeling, 0027 Rikshospitalet<br />
Introduksjon: Fraktur i os scafoid forekommer hyppig. Årlig innsidens i Norge er tidligere<br />
anslått til ca 1700. Scaphoid fraktur er etter distal radius fraktur den hyppigst forekommende<br />
fraktur i underarmen. I løpet av siste 6 års periode har vår avdeling hatt en økning fra 8-10<br />
pseudarthroser i året til 30-40. De henviste pasientene har fått forskjellig primærbehandling,<br />
og vi ønsket derfor å kartlegge praksis ved norske sykehus i dag.<br />
Materiale og metode: Vi kontaktet 60 norske sykehusavdelinger inkludert skadepoliklinikker<br />
i storbyene, og innhentet opplysninger om rutiner ved scaphoid fraktur, mistanke om dette, og<br />
behandling av etablert scaphoid pseudarthrose.<br />
Resultat: 53 avdelinger behandler akutte scaphoid frakturer. Udislokerte frakturer behandles<br />
med lav underarmsgips ut på tommel. 9 avdelinger immobiliserer primært under 8 uker, 19<br />
avdelinger fra 8-12 uker, 24 avdelinger i 12 uker. Ett lokalsykehus tilbyr skrueosteosyntese til<br />
udisloserte scaphoid frakturer. Alle avdelinger utvider gipsetiden ved manglende tilheling av<br />
frakturen. 5 avdelinger har 12 uker som maksimum gipsetid. 26 avdelinger utvider til 16 uker<br />
og 16 avdelinger gipser utover dette. Operasjonsindikasjon ved akutt scaphoid fraktur ved alle<br />
avdelinger er frakturer med dislokasjon eller diastase, med unntak av et lokalsykehus som<br />
gipsbehandler også disse frakturene. Ved klinisk mistanke om scaphoid fraktur og negativt<br />
røntgen gir 72 % av avdelingene gips i to uker før ny undersøkelse og billeddiagnostikk. 28 %<br />
avgjør i akuttfasen enten med MR (18 %), scintigrafi (4 %) eller CT (6 %). Tilheling vurderes<br />
ved klinisk- og røntgenologisk undersøkelse. Tvilstilfeller kontrolleres videre og utredes evt.<br />
med ytterligere billeddiagnostikk. 32 avdelinger behandler scaphoid pseudarthroser. 7<br />
avdelinger behandler < 2 per år, 13 behandler 2-5, 8 behandler 6-10, 2 behandler 11-20 og 2<br />
behandler > 20. Av de avdelinger som opererer scaphoid pseudarthroser benytter 12<br />
avdelinger seg av bentransplantasjon og pinnefiksasjon som sin standardmetode, 9 bruker<br />
Matti Russe metoden, 5 bruker hodeløskompresjonsskrue (Herbert) med eller uten<br />
bentransplantasjon, 3 bruker annen skrueosteosyntese med bentransplantasjon (1 AO skrue, 2<br />
Acutrak) og 3 avdelinger angir flere standardmetoder avhengig av operatør. I forbindelse med<br />
pseuarthroseoperasjon gipser 13 avdelinger i 8-12 uker, 13 avdelinger i minst 12 uker og 2<br />
avdelinger gipser i under 8 uker. 4 avdelinger var usikre eller hadde ingen standard gipsetid<br />
postoperativt.<br />
Diskusjon: Inntrykket er at sykehusavdelingene har gode rutiner for utredning og behandling<br />
av scaphoid frakturer. I litteraturen anbefales gipsbehandling av udisloserte scaphoid<br />
frakturer i 9-12 uker pga den langsomme tilhelingen i knokkelen og konservativ<br />
gipsbehandling av midtre og proksimale frakturer under 8 uker er det lite støtte for. Dislokerte<br />
frakturer bør opereres akutt. Operativ behandling av pseudarthroser i os scaphoid kan være<br />
teknisk vanskelig og det er ikke enighet om varigheten av den postoperative<br />
gipsimmobiliseringen. Få har lagt frem sine operative resultater i Norge, og man kan derfor<br />
ikke vurdere hvilken operasjonsmetode og etterbehandling som gir best resultat og hvorvidt<br />
operasjonsvolumet er stort nok ved den enkelte avdeling.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 207<br />
RESULTATER AV 83 SCAFOID PSEUDARTROSER FØRSTE GANG OPERERT<br />
VED RIKSHOSPITALET I PERIODEN 2003-2005<br />
Reigstad O, Grimsgaard C, Thorkildsen R<br />
Hånd- og mikrokirurgisk seksjon, <strong>Ortopedi</strong>sk avdeling, 0027 Rikshospitalet<br />
Introduksjon: fraktur i os scafoid forekommer hyppig. Menn i alderen 20-30 år er mest utsatt<br />
og skaden oppfattes ofte som en forstuvning. Adekvat primærbehandling er viktig.<br />
Tradisjonelt har en underarmsgips til IP ledd på tommel i 8 – 12 uker vært brukt. Dislokerte<br />
frakturer og fraktur som ledd i håndrotsluksasjoner har blitt operert. Korrekt forekomst av<br />
brudd er vanskelig å angi, mange brudd blir ikke diagnostisert akutt og avdekkes som<br />
etablerte pseudartroser senere ved røntgen undersøkelse for håndleddssmerter. Scafoid<br />
pseudartroser er plagsomme og disponerer for artrose i håndleddet.<br />
Pasienter og metode: alle pasienter henvist etter mislykket primærbehandling lokalt og<br />
manglende tilheling eller henvist med manifest scafoidpseudartrose ble identifisert ved<br />
gjennomgang av operasjonsprotokoller og datasystem. Etter eksklusjon av ferske frakturer (<<br />
4 mnd) og av 2 og 3 gangs operasjoner fant vi 83 scafoid pseudartroser, 85 % menn 15 %<br />
kvinner. Alder median 27,9 (14,5-70,8) år. Skadetidspunkt var median 18 (4-144) mnd<br />
tidligere. 44 pasienter (53 %) kontaktet ikke lege i tilknytting til skaden, 15 (18 %) kontaktet<br />
lege der skaden ble tolket som forstuvning, 11 (13 %) kontaktet lege, røntgen tolket negativt<br />
og pasientkontakt avsluttet, 9 (11 %) fikk gips i varierende lengde fra skadetidspunkt, og 2 ble<br />
operert (en som ledd i håndrotsluksasjon, en etter 1 mnd), begge utviklet pseudartrose. 17<br />
pasienter var forsøkt gipset 1-6 mnd etter skaden i inntil 3 mnd, ESWL forsøkt på to pasienter<br />
før henvisning til oss. Fraktur lokalisasjon: 30 % proksimale, 68 % midtscafoid og 2 %<br />
distale. Alle pasienter operert med volar tilgang, utskraping av spalte og cyster, bein fra crista<br />
(96,4 %) eller distale radius (3,6 %), pinnefiksasjon (96,4 %), T plate (2,4 %) eller Acutrak<br />
skrue (1,2 %). Gips først i 2 uker, så gipsskifte med suturfjerning og gips i minimum 3 mnd<br />
totalt. Pasienter er fulgt opp klinisk, røntgenbilder er vurdert av radiolog og seksjonens leger i<br />
plenum.<br />
Resultat: pasientene er fulgt opp i median 9 mnd (3-30 mnd). 2 pasienter pådro seg dyp<br />
infeksjon med behov for kirurgisk drenasje og langvarig antibiotika behandling, 2 pasienter<br />
fikk akutt eller subakutt CTS, operert uten videre problemer, 1 pasient ble behandlet for<br />
overfladisk sårinfeksjon. 75 (90 %) har tilhelt, 5 har ikke tilhelt, 3 er usikre. 7 av de 8 siste er<br />
proksimale frakturer. Av de ikke tilhelte har en fått håndleddsprotese, en utført<br />
firebeinsartrodese, en mislykket reoperert, en venter på reoperasjon og en er klinisk bra,<br />
ønsker ikke reoperasjon. De tre pasientene med usikker tilheling har ikke ønsket videre<br />
behandling. Hos de tilhelte har 2 i etterkant fjernet exostoser på scafoid og en fjernet<br />
processus styloideus radii.<br />
Diskusjon: resultatene etter operasjon er gode, beintransplantasjon og pinnefiksering er en<br />
pålitelig metode med forutsigbart resultat hos oss. Proksimale frakturer representerer en<br />
utfordring. Scafoid pseudartrose er et langvarig og alvorlig problem for en ung og aktiv<br />
pasient gruppe. Pasienter som presenterer håndleddssmerter etter traume må følges tett initialt<br />
for å fange opp okkulte brudd, og gipsbehandling ut i det akutte forløpet virker lite<br />
hensiktsmessig, de pasientene bør opereres eller henvises til operasjon.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 208<br />
USTABILE BRUDD I PROKSIMALE TIBIA BEHANDLET MED UNILATERAL<br />
VINKELSTABIL PLATE<br />
Larsen LB, Kristoffersen MH*, Hem ES*. Sykehuset i Telemark og Sykehuset i Vestfold*,<br />
ortopedisk avdeling.<br />
Bakgrunn: Plateosteosyntese av ustabile brudd i proksimale tibia har vært forbundet med<br />
betydelige bløtdelskomplikasjoner og høy risiko for forsinket eller feil tilheling(1). Vi ønsket<br />
å evaluere behandlingen med unilateral vinkelstabil plate på bikondylære og ekstra-artikulare<br />
brudd i proksimale tibia.<br />
Materiale og metode :I perioden februar 2004-desember 2006 er alle pas over 15 år på<br />
Sykehuset i Vestfold og Sykehuset i Telemark med brudd i proksimale tibia AO type 41-A2-<br />
A3 og 41-C1-C3 fortløpende vurdert med tanke på stabilisering med unilateral vinkelstabil<br />
plate(LCP). Disse ble videre fulgt opp med røntgenkontroll hver 6. uke frem til tilheling og så<br />
vurdert med tanke på feilstilling med måling av MPTA( medial proximal tibial angle) og<br />
PPTA(posterior proximal tibial angle)(2). Funksjonelt resultat ble målt med Lysholm score og<br />
bevegelsesutslag i kneledd (ROM) og komplikasjoner er registrert. Operasjonsprotokoller og<br />
elektronisk journal er gjennomgått med tanke på pasienter med brudd i proksimale tibia AO<br />
type 41-A2-A3, 41 B1-B3 og 41-C1-C3.<br />
Resultater: 109 pasienter ble primærbehandlet for kneskade hvor det ble påvist brudd AO<br />
type 41-A2-A3, B1-B3 og C1-C3. 50 pasienter er behandlet konservativt. 37 pasienter er<br />
operert for unikondylære brudd ( AO 41-B1-3). Det var 22 pasienter med 23 brudd som ble<br />
operert for bicondylære eller ekstra-artikulære brudd(AO 41-A2-A3 og 41-C1-C3) hvorav<br />
19 pasienter(20 brudd) med unilateral vinkelstabil plate De tre øvrige ble operert med bilateral<br />
plate fordi operatør fant kontraindikasjoner mot unilateral plate. Av 17 pasienter (18 brudd)<br />
som møtte til oppfølging var det to brudd AO type A3, syv C1, fire C2 og fem C3. Syv menn<br />
og fire kvinner. Alder: 59,8 år (32-87 år). Det var to åpne brudd(Gustilo I og IIIB). Syv<br />
pasienter hadde høyenergi-skader. Tre måtte reopereres med bengraft og plate på motsatt<br />
side, to pga forsinket tilheling og en pga ustabil primær osteosyntese. Elleve tilhelet med<br />
MPTA-vinkel utenfor referanseområdet(85-89°) og åtte tilhelet med PPTA-vinkel utenfor<br />
referanseområdet(77-84°) (2). Tre pasienter ble operert for kompartment syndrom hvorav to<br />
utviklet et drop-fot sekvele .<br />
MPTA PPTA Lysholm Tilhelingstid ROM kne<br />
mean 87,7° 81,8° 80,1 22,3 uker 124°<br />
range 76°-98° 66°-90° 27-99 9 – 85 uker 100°-150°<br />
Kliniske og radiologiske resultater hos 17 pasienter med brudd i proksimal tibia<br />
operert med unilateral vinkelstabil plate. Oppfølgingstid mean 11,8 mnd (3-23 mnd).<br />
Konklusjon: unilateral vinkelstabil plate kan være et godt alternativ ved osteosyntese av<br />
mange ustabile brudd i proksimale tibia. Korrekt alignment både postoperativt og etter<br />
tilheling er fortsatt en utfordring.<br />
Ref: 1. Krieg JC. Proximal tibial fractures: current treatment, results and problems.<br />
Injury 2003 Aug; 34 Suppl 1: A2-10.<br />
2. Paley D, Tetsworth K. Mechanical axis deviation of the lower limbs.<br />
Preoperativ planning of uniapical angular deformities of the tibia or femur. Clin<br />
Orthop 1992 Jul; 280: 48-64.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 209<br />
REKONSTRUKTION AV JUXTA-ARTICULAR NONUNIONS MED ELLER UTEN<br />
BEIN TAP, BRUK AV FORSKJELLIGE METODER<br />
Tajsic N.<br />
<strong>Ortopedi</strong>sk avdeling, UNN, 9038 Tromsø<br />
Vi beskriver 12 pasienter som har vært operert for nonunions av juxta-articular fractur i<br />
perioden fra 2005 til 2006. Man har brukt følgende operasjons teknikker:<br />
ekstern fiksasjon (Ilisarov, Spatial Taylor Frame), vaskularisert fibulae graft, og plate<br />
osteosintese.<br />
Tabellen med pasientene og case repports skal vises i foredraget.<br />
Konklusjon:<br />
Nonunions av juxta-articular fractur er både en sjelden og utfordrende klinisk problem i<br />
ortopedi. Noen ganger er det veldig vanskelig å behandle slike kliniske entiteter pga.<br />
tilleggsproblemer som diffus osteoporosis av små bein fragmenter, deformiteter, beintap,<br />
bløtdelsatrofi, infeksjon og leddkontraktur. Forskjellige kirurgiske teknikker kan supplere<br />
hverandre. Hver enkelt ortoped må vurdere ut fra sin kirurgisk kunnskap hvilken teknikk skal<br />
benyttes ved ovennevnte problemstillinger.<br />
Referanser:<br />
1. Carpenter CA, Jupiter JB. Blade plate reconstruction of metaphyseal nonunion<br />
of the tibia. Clin.Ortop. 1996;332:23-28<br />
2. Chapman MW, Finkemeier CG. Treatment of supracondylar nonunions of the<br />
femur with plate fixation and bone graft. J. Bone Joint Surg Am. 1999;81:1217-<br />
1228<br />
3. Johnson EE, Urist MR, Finerman GA. Distal metaphyseal tibial nonunion:<br />
deformity and bone loss treated by open reduction, internal fixation, and human<br />
bone morphogenetic protein (hBMP). Clin. Orthop. 1990;250:234-240<br />
4. King GJ, Schatzker J. Nonunion of a complex tibial plateau fracture. J Orthop.<br />
Trauma. 1991;5:209-212.<br />
5. Paley D, Catagni MA, Argnani F, Villa A, Benedetti GB, Cattaneo R. Ilisarov<br />
treatment of tibial nonunions with bone loss. Clin Orthop. 1989;241:146-165.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 210<br />
HUMERUS SKAFTFRACTURER OPERERT MED FIXION® EKSPANDERENDE<br />
MARGNAGLE<br />
Aas LK, Klungsøyr P<br />
Ålesund Sykehus, <strong>Ortopedi</strong>sk avdeling, 6026 Ålesund<br />
Vi har ved vår avdeling de siste 3 ½ årene brukt en ekspanderende margnagle (Fixion®) ved<br />
dislokerte, ustabile humerus skaftfracturer. Dette er en nagle som settes inn i deflatert tilstand,<br />
vanligvis ureamet, og så ekspanderes ved hjelp av en pumpe når den er på plass. Den får da en<br />
atskillig større diameter, og ved hjelp av langsgående ”vinger” gir dette rotasjonsstabilitet.<br />
Distal sperring er således ikke nødvendig. Naglen kan sperres proximalt ved behov, spesielt<br />
ved proximale fracturer. Dette forenkler prosedyren vesentlig i forhold til en tradisjonell<br />
nagle.<br />
17 pasienter er operert med dette implantatet i perioden januar –03 til august –06. 5 av<br />
fracturene var psudarthroser eller viste manglende tegn til tilheling ved minimum 6 uker. 2<br />
var patologiske fracturer p.g.a. skjelettmetastaser. De øvrige ble operert primært. Av disse var<br />
2 multitraumatiserte. 6 av pasientene var over 70 år, 4 av dem over 80. Alle fracturene var<br />
skaftfracturer, 11 i øvre tredjedel, av disse var to helt proximale tverrfracturer. 5 krevde åpen<br />
reposisjon (3 av disse var pseudarthroser). Alle unntatt en ble satt antegrad. 13 ble sperret i<br />
naglens proximale ende, 4 ble satt uten noen sperring.<br />
De to pasientene med patologiske fracturer døde hhv. 1 uke og 10 mndr etter operasjonen.<br />
Naglen fungerte etter intensjonen i begge tilfelle.<br />
De tre siste pasientene har mindre enn 12 ukers oppfølging når dette skrives, men resultatene<br />
hos disse vil fremlegges under presentasjonen.<br />
Av de øvrige 12 var det en som ikke tilhelet. Det var en 78 år gammel kvinne med en helt<br />
proximal, noe kominutt 6 uker gammel fractur som ble åpent reponert. Hun startet svært tidlig<br />
med meget aktiv bruk av armen (bl.a. snømåking). Hun ble reoperert med Philos-plate og<br />
grodde. De øvrige tilhelet. Av komplikasjoner er det registrert en pasient med sannsynlig<br />
radialisparese der det er noe usikkert om paresen forelå preoprativt. Ellers var det ingen<br />
komplikasjoner.<br />
I to tilfeller hadde man tekniske problemer under ekspansjonen av naglen. Utstyret for<br />
ekspansjon er noe forskjellig avhengig av om naglen skal sperres i proximale ende eller ikke,<br />
og problemene skyldtes at operatør ikke var klar over dette.<br />
Etter vår erfaring egner Fixion-naglen seg godt for pasienter med dislokerte, ustabile humerus<br />
skaftfracturer. Den er lett å sette inn, minimalt invasiv og operasjonstiden kan gjøres svært<br />
kort hvis fracturen lett lar seg reponere. Da utstyret avviker en del fra andre<br />
margnaglingssystemer, kreves det at man gjør seg godt kjent med utstyret på forhånd.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 211<br />
PREVENTION OF INJURIES AMONG MALE FOOTBALL PLAYERS – A<br />
PROSPECTIVE, RANDOMIZED INTERVENTION STUDY TARGETING PLAYERS<br />
WITH PREVIOUS INJURIES OR REDUCED FUNCTION<br />
Engebretsen AH, Myklebust G, Holme I, Engebretsen L, Bahr R<br />
Oslo Sports Trauma Research Center, NiH<br />
Objectives<br />
To examine the effect of targeted exercise programs to prevent injuries among male football<br />
players with a history of previous injury or reduced function in the ankle, knee, hamstring or<br />
groin<br />
Materials and methods<br />
A total of n=508 players representing 31 teams in the Norwegian 1 st , 2 nd or 3 rd division were<br />
included in the study. Based on a questionnaire with the inclusion criteria previous acute<br />
injury during the last 12 months to the ankle, knee, hamstring or groin or a reduced function<br />
with an average score less than 80% in either of the above mentioned four body parts, the<br />
players fulfilling any of the inclusion criteria for any of the four body parts, were divided into<br />
the high risk (HR) group (n=388), the rest in the low risk (LR) group. The high risk players<br />
were randomized individually, but within each team into two groups, the HR intervention<br />
group (n=193) and the HR control group (n=195), resulting in each team having players from<br />
all three group (HR intervention, HR control, and LR control). Each intervention player<br />
received training programs and equipment needed for the body part causing inclusion, and<br />
was instructed by the team physiotherapist to train three times a week for a ten weeks period<br />
in the preseason. Training/match exposure and injuries were reported for all players in the<br />
team throughout the season 2004.<br />
Results<br />
A total of 505 injuries were reported, sustained by 283 (55.7%) of the 508 players included in<br />
the study. The total incidence of injuries for all groups taken together was 4.7 injuries per<br />
1000 playing hours [4.3 to 5.1], 11.9 [10.4 to 13.5] for match injuries and 2.7 [2.3 to 3.1] for<br />
training injuries. For the different groups, the total injury incidence was 3.2 [2.5 to 3.9] in the<br />
LR control group, 5.3 [4.6 to 6.0] in the HR control group (P=0.0001 vs the LR control<br />
group), Z-test) and 4.9 [4.3 to 5.6] in the HR intervention group (P=0.50 vs the HR control<br />
group).<br />
For the main outcome measure, the sum of injuries to the ankle, knee, hamstrings and groin,<br />
the total incidence was 2.3 injuries per 1000 playing hours [2.1 to 2.6]. The corresponding<br />
figure was 1.3 [0.9 to 1.8] for the LR control group, 2.8 [2.3 to 3.3] in the HR control group<br />
and 2.6 [2.1 to 3.0] in the HR intervention group. There was a significantly lower injury risk<br />
in the LR control group compared to the two other groups (P=0.0002 vs the HR control<br />
group, P=0.001 vs the HR intervention group). However, there was no difference between the<br />
HR intervention group and the HR control group (P=0.57).<br />
In intention-to-treat and per-protocol analyses, we found no significant difference between the<br />
compliant HR intervention players and the HR control group in any of the four body parts.<br />
Conclusions<br />
We were able to identify the players with a significantly increased risk of injury through a<br />
questionnaire on previous injuries and joint and muscle function only.<br />
The introduction of specific preventive training programs did not affect the injury risk. This<br />
may be partly explained by a low compliance in the HR intervention group and the fact that<br />
19 of the 31 teams trained preventive exercises on a team basis, resulting in HR control group<br />
players carrying out the same exercises as the HR intervention group.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 212<br />
EN WEB-BASERT METODEBOK… DEL 1<br />
Eric Franssen<br />
Kirurgisk Avdeling, Sentral Sykehuset i Rogaland<br />
Ved Kirurgisk Avdeling, Stavanger Universitet Sykehus, har vi tatt i bruk en internettbasert<br />
metodebok. Den er tenkt og utviklet av en sluttbruker og derfor spesielt tilpasset legers behov.<br />
Målet var å lage et system som kunne brukes for lett å finne frem i all den informasjon som<br />
ligger i en metodebok. Vi ønsket også at den skulle kunne oppdateres på en enkel, men<br />
kontrollert måte. Vi mener å ha oppnåd disse målene.<br />
Den gir mulighet for webpublisering og dokumenthåndtering. Dokumentene kan redigeres,<br />
kommenteres og historisk etterspores i detalj. Innholdet vil produseres på nettet og vil<br />
dermed kunne brukes på forskjellige måter. For eksempel til presentasjoner, direkte utskrift<br />
og nedlasting til mobile enheter. Og her vil vår metodebok pga sitt format kunne tilpasses<br />
ulike behov.<br />
Vår metodebok er tilgjengelig på følgende internett adresse: www.metodeboken.no<br />
Vi ønsker å presentere vår løsning i løpet av 2 seanser. Første seanse blir brukt til å vise ulike<br />
måter å navigere i vår internettbasert metodebok, mens andre seanse blir brukt for å<br />
demonstrere hvordan vi legger til materiale samt webpublisering. Man vil også poengtere<br />
videre utviklingsmuligheter.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 213<br />
EN WEB-BASERT METODEBOK… DEL 2<br />
Eric Franssen<br />
Kirurgisk Avdeling, Sentral Sykehuset i Rogaland<br />
Ved Kirurgisk Avdeling, Stavanger Universitet Sykehus, har vi tatt i bruk en internettbasert<br />
metodebok. Den er tenkt og utviklet av en sluttbruker og derfor spesielt tilpasset legers behov.<br />
Målet var å lage et system som kunne brukes for lett å finne frem i all den informasjon som<br />
ligger i en metodebok. Vi ønsket også at den skulle kunne oppdateres på en enkel, men<br />
kontrollert måte. Vi mener å ha oppnåd disse målene.<br />
Den gir mulighet for webpublisering og dokumenthåndtering. Dokumentene kan redigeres,<br />
kommenteres og historisk etterspores i detalj. Innholdet vil produseres på nettet og vil<br />
dermed kunne brukes på forskjellige måter. For eksempel til presentasjoner, direkte utskrift<br />
og nedlasting til mobile enheter. Og her vil vår metodebok pga sitt format kunne tilpasses<br />
ulike behov.<br />
Vår metodebok er tilgjengelig på følgende internett adresse: www.metodeboken.no<br />
Vi ønsker å presentere vår løsning i løpet av 2 seanser. Første seanse blir brukt til å vise ulike<br />
måter å navigere i vår internettbasert metodebok, mens andre seanse blir brukt for å<br />
demonstrere hvordan vi legger til materiale samt webpublisering. Man vil også poengtere<br />
videre utviklingsmuligheter.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 214<br />
BETYDNINGEN AV LOGISTIKKEN OMKRING PASIENTER MED BEHOV FOR<br />
BEINAMPUTASJON OG REHABILITERING TIL PROTESEBRUK VED<br />
ORTOPEDISK AVDELING, AKER UNIVERSITETESSYKEHUS I PERIODEN 1999<br />
TIL 2005.<br />
S.Jack, P.J. Lerud og E. Bø*. <strong>Ortopedi</strong>sk avdeling, Avdelingen for Fysioterapi*, Aker<br />
universitetessykehus HF<br />
Bakgrunn: Historisk har indikasjonen til amputasjoner i underekstremiteten vært skader og<br />
ondartede svulster. I dag er indikasjonen til amputasjon i underekstremiteten fortrinnvis<br />
perifere sirkulasjonsforstyrrelser, enten i form av perifer arteriosklerose eller angiopathi<br />
relatert til en indremedisinsk grunnsykdom. Dette er multiorgansyke pasienter. Aker<br />
universitetssykehus har regionalt ansvar for pasienter med vaskulære sykdommer.<br />
Samarbeidet mellom Oslo Vaskulære Senter (OVS) og ortopedisk avdeling når det gjelder<br />
disse pasientene ble formalisert i 1999. Man presenterer her erfaringene fra dette samarbeidet.<br />
Material og metode: Pasienter med behov for amputasjon i underekstremiteten hvor man<br />
vurderer at rehabilitering til protesebruk er realistisk blir behandlet etter enhetlige<br />
retningslinjer i samarbeid med Oslo Vaskulære Senter og ortopedisk avdeling. Indikasjonen<br />
til amputasjon med plan om primær eller sekundær rehabilitering til protesebruk besluttes i<br />
samarbeid mellom spesialistene ved de to avdelingene og pasienten. Etter innleggelse av<br />
epidural anestesi et døgn før den planlagte operasjonen blir pasienten operert av ortoped og<br />
overført ortopedisk avdeling til videre behandling. Pasientene behandles med en gipshylse i 5<br />
dager. Etter fjerning av gipsen og ved tilfredsstillende sårforhold blir pasienten overflyttet til<br />
avdelingen for rehabilitering og protesetilpassingen og treningen innledes. Målsetningen er å<br />
kunne mobilisere pasientene med intermediærprotese i løpet av 7 til 10 dager. Endelig protese<br />
ferdigstilles etter 3 uker, og etter 4 uker skal pasienten kunne bruke denne. Man har i<br />
evalueringen av resultatene vurdert grunnlidelse, tilleggsdiagnoser, liggetid og<br />
komplikasjoner hos disse pasientene. Målsetningen ved innledningen av behandlingen,<br />
protesetilpassing, ble vurdert opp mot sluttresultatet.<br />
Resultater: 119 ble vurdert egnet for primær rehabilitering til protesebruk, 80 menn og 39<br />
kvinner med en snittalder på 68 (25-93) år. De fleste pasientene hadde alvorlige bidiagnoser i<br />
tillegg til primærdiagnosen. Syttito pasienter ble amputert under knenivå, 11 pasienter ble<br />
eksartikulært i kneleddet og 36 pasienter amputert på lårbeinsnivå.. 462 amputasjoner ble i<br />
alt i samme periode utført ved sykehuset på totalt 409 pasienter. Liggetiden i akuttavdelingen<br />
fra amputasjon til utskrivning til rehabiliteringsenheten var median 10 dager, (2 - 103 dager).<br />
Det ble registrert sårkomplikasjoner under det aktuelle sykehusoppholdet hos 21 (17%)<br />
pasienter. To pasienter døde i akuttavdelingen, de øvrige ble stort sett rehabilitert til<br />
protesebruk. Liggetiden på rehabiliteringsavdelingen var i snitt 42 dager for pasientene.<br />
Diskusjon: Tverrfaglig tilnærming i behandlingen av pasienter som ender opp med<br />
amputasjon i underekstremiteten er viktig dersom man ønsker primær rehabilitering til<br />
protesebruk. Pasientene representerer en risikogruppe med multiorganproblematikk. Mens<br />
rehabiliteringstiden for et ungt menneske uten tillegsrisiki er stipulert til 28 dager lå våre<br />
pasienter i 42 dager på rehabiliteringsavdelingen. Denne liggetiden var hovedsakelig relatert<br />
til tillegssykdommer og sårkomplikasjoner. Logistikken omkring denne pasientgruppen gjør<br />
at man ved Aker universitetessykehus føler bedret tilbudet til denne pasientgruppen og at<br />
ressursene kan brukes målrettet på den riktige pasientgruppen. At man ikke lykkes med<br />
målsetningen om rehabilitering til protesebruk hos alle pasientene er ikke utrykk for at man<br />
mislykkes, men gjennspeiler kompleksiteten hos denne gruppen av multiorgansyke pasienter.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 215<br />
POSTOPERATIV BEHANDLING AV PASIENTER OPERERT MED KNE- OG<br />
HOFTEPROTESER I NORGE I 2004<br />
Haug, K.J.<br />
<strong>Ortopedi</strong>sk avdeling, Sykehuset Telemark, Ulefossveien 55, 3710 Skien<br />
Innledning:<br />
Artroplastikker med innsetting av kunstige ledd i knær og hofter har vært praktisert i hvert fall<br />
i 40 år. Utviklingen av nye proteser og teknikker har medført at flere opereres nå i forhold til<br />
tidligere. I forbindelse med dette har det blitt opprettet mange institusjonsplasser for<br />
etterbehandling. Bare i Helse Sør har vi 434 ”godkjente senger” som staten til sammen<br />
overførte 138 millioner kroner til i 2003. Tidvis er nok flertallet av pasientene på mange av<br />
disse institusjonene nyopererte kne- og hoftepasienter. Kunnskapen omkring effekten av<br />
denne etterbehandling har vært dårlig. En studie på 200 pasienter ved Brigham/Harvard (1)<br />
viste ingen forskjell ved reduksjon av fysioterapi postoperativt i forhold til lengde på opphold,<br />
funksjon ved utskrivelse eller komplikasjoner etter total leddplastikk.<br />
Materiale og metode:<br />
For å kartlegge praksis ved andre sykehus i landet ble det utarbeidet et spørreskjema som ble<br />
sendt ut til 56 avdelinger som vi fant ut driver slik kirurgi. 8 sykehus svarte ikke på<br />
henvendelsen, et sykehus svarte at de ikke opererte proteser lenger. Det ble altså 47 svar som<br />
viste at det er ulik praksis i forhold til grad av tillatt postoperativ vektbelastning og bruk av<br />
opptreningsinstitusjoner her til lands.<br />
Resultater:<br />
Postoperativ vektbelastning: Når det gjaldt nivå av tillat aksial vektbelastning varierte dette<br />
fra sykehus til sykehus. Noen belaster alle fullt, noen delbelaster alle og noen gjør litt av<br />
hvert. Ingen oppga referanser til studier som underbygget deres tilnærming.<br />
Bruk av opptreningsinstitusjon: Avdelinger innen Helse Sør benyttet opptreningsopphold<br />
hyppigere enn resten av landet, mens Helse Midtnorge benyttet kun kurbad og ikke<br />
rehabiliteringssykehus. Helse Nord og Helse Vest benyttet i noen grad hjemmebasert<br />
fysioterapeutisk etterbehandling. Etter revisjonskirurgi så man tilsvarende situasjon. De fleste<br />
sendte pasientene til rehabilitering, men igjen sendte Helse Nord og Helse Vest noen pasienter<br />
hjem med fysioterapioppfølging lokalt. Helse Midtnorge sendte alle pasientene til kurbad,<br />
mens Helse Sør lot ganske mange komme til rehabiliteringssykehus. Helse Nord var<br />
vanskelig å tolke bl.a. fordi det utføres revisjonskirurgi på få sykehus. Heller ikke her hadde<br />
noen oppgitt referanser til grunnlaget for deres terapivalg.<br />
Varigheten av opptrening: Besvarelsene viste at det ikke var noe mening i å skille mellom<br />
ulike variabler. De fleste skrev at varigheten stort sett var mellom 2-4 uker, men at det så ut<br />
som revisjonsprotesene hadde noe lenger varighet enn primærprotesene.<br />
Konklusjon/diskusjon:<br />
Det er sprik mellom de ulike etterbehandlingsformene etter protesekirurgi her i landet.<br />
Man har ingen god forskning som sier noe om dette er nyttig eller ikke. Om det er viktig<br />
å evidensbasere dette kan man spørre seg, men pasientene tar det i hvert fall alvorlig og<br />
er avhengige av den informasjon vi gir dem. Dessuten koster behandlingen. For å kunne<br />
hevde noe med sikkerhet må det gjennomføres prospektive studier.<br />
Referanser:<br />
1. Effects of reducing physical therapy services on outcomes in arthroplasty. Liang et al. Med<br />
Care 1987; 25(4): 276-85
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 216<br />
HOFTE- OG KNEPROTESER INFISERT MED HVITE STAFYLOKOKKER<br />
BEHANDLET MED ANTIBIOTIKA UTEN OPERASJON.<br />
Slåstad J.<br />
<strong>Ortopedi</strong>sk avdeling, Rikshospitalet<br />
Bjørneklett A.<br />
Medisinsk avdeling, seksjon for klinisk immunologi og infeksjonssykdommer. Rikshospitalet.<br />
Gaustad P.<br />
Mikrobiologisk Institutt, Rikshospitalet.<br />
Vanlige behandlingsmetoder ved proteseinfeksjoner er kirurgisk debridement uten å fjerne<br />
protesen, en seanses revisjon eller to seansers revisjon med spacer. I noen spesielle tilfelle er<br />
det forhold som gjør at man vil avstå fra kirurgisk behandling. Det er rapportert gode<br />
behandlingsresultater med rifampicin/ciprofloksacin i kombinasjon. (1,2)<br />
Pasientmateriale og metode:<br />
Fra 2002 til 2004 har vi behandlet 5 pasienter med infisert hofte- og kneprotese, hvorav 4<br />
hadde fistulering, med antibiotika alene. Samtlige pasienter fikk leddet punktert, aspiratet ble<br />
sprøytet på blodkulturflasker og dyrket. Alle hadde oppvekst av Stafylococcus Epidermidis,<br />
sensitiv for rifampicin, men resistens eller intermediær resistens for ciprofloksacin.<br />
Vi valgte derfor å kombinere rifampicin med minocyclin til peroral behandling. Denne<br />
kombinasjonen er også rapportert å ha effekt (3).<br />
Dyrkning fra fistel ga oppvekst også av forskjellige andre bakterier.<br />
Gjennomsnittlig behandlingstid har vært 7,4 (14-12) mnd. Ingen pasienter vurderte å<br />
seponere pga bivirkninger.<br />
Resultater:<br />
Med en observasjonstid på 23 (14-41) mnd. etter seponert behandling er alle uten tegn til<br />
infeksjon. Alle fistler tørket inn etter ca 3-4 uker. Pasienten uten fistel ble punktert<br />
3 uker etter avsluttet behandling, det var ikke oppvekst i aspiratet.<br />
Konklusjon:<br />
Det er mulig å behandle proteser infisert med stafylococcus epidermidis med antibiotika med<br />
et godt resultat. Det er avgjørende at man får representativt materiale fra leddet til dyrkning.<br />
Ref.<br />
1. Zimmerli et al.: Jama, Mai 20. 1998-Vol219.No 19<br />
2. Pavoni et al.: Clin.Microbiol. Infect. 2004 Sep; 10(9):831-7.<br />
3 Segreti et al.: Clin. Infectious diseases 1998;27:711-3
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 217<br />
PROPIONIBACTERIUM ACNES: ET NYTT AGENS VED<br />
PROTESEINFEKSJONER.<br />
Henriksen, J.E.<br />
Kirurgisk avd. Reumakir. seksjon, Diakonhjemmets Sykehus, PB 23 Vinderen, 0319 Oslo<br />
Reumakirurgisk seksjon v Diakonhjemmets Sykehus har de siste årene hatt flere<br />
proteseinfeksjoner med Propionibacterium acnes, alle i skulderproteser. Det samme har vært<br />
rapportert (muntlig) fra andre sentre som driver med skulderproteser. Microben er en del av<br />
normalfloraen, er anaerob, vokser langsomt og kan være vanskelig å dyrke. Det finnes lite<br />
litteratur om dype infeksjoner med P. acnes.<br />
Vi vil beskrive mikroben og dens egenskaper, presentere resultatet av litteratursøk og<br />
redegjøre for våre erfaringer med proteseinfeksjoner med P.acnes ( 5 kasuistikker).<br />
Til sist vil vi diskutere behovet for et endret regime for antibiotikaprofylakse ved<br />
protesekirurgi i skulder.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 218<br />
TIDLIG INFEKSJON ETTER TOTALPROTESE I HOFTE<br />
– BEHANDLING OG RESULTATER 1998-2004<br />
Westberg M, Grøgaard B, Snorrason F<br />
<strong>Ortopedi</strong>sk Senter, Ullevål Universitetssykehus<br />
Bakgrunn<br />
En av de mest fryktede og alvorlige komplikasjonene til protesekirurgi er infeksjon.<br />
Proteseinfeksjoner kan inndeles i 4 kategorier: 1; Isolasjon av mikrobe ved revisjonskirurgi<br />
2; Tidlig infeksjon (4 uker<br />
post op). På bakgrunn av manglende vitenskapelige data er det fortsatt ingen konsensus på<br />
behandlingen av proteseinfeksjoner. Resultatene etter revisjon og samtidig bevaring av<br />
protesen ligger i litteraturen på kun 14 – 68 % infeksjonsfrihet mens de beste resultatene<br />
foreligger etter 2-seanse kirurgi med > 90 % infeksjonsfrihet. Vi har studert resultatene av<br />
type 2 infeksjoner behandlet ved Ullevål Universitetssykehus i perioden 1998 – 2004.<br />
Materiale og metode<br />
I perioden 1998 – 2004 er 88 pasienter diagnostisert med type 2 infeksjon etter protesekirurgi<br />
i hoften. 35 etter primær protese, 17 etter revisjonskirurgi og 36 etter protese etter fraktur. I<br />
gruppen med infeksjon etter primærprotese er 3 pasienter ekskludert pga manglende<br />
opplysninger. Det gir 32 pasienter hvorav 19 kvinner. Alder 70 (27-89) år. Resultatene er fra<br />
siste polikliniske kontroll etter 23 (5-93) måneders oppfølging. 5 pasienter er døde.<br />
Resultater<br />
I gruppen med infeksjon etter primære proteser var gjennomsnittelig BMI 30(18,5-49,5) og<br />
ASA 2,2. Operasjonstid 114 (74-200) minutter. Operatørs erfaring var fordelt mellom<br />
assistent lege og overlege 11:21. 3 av pasientene var diabetikere, 3 hadde kjent cancer<br />
sykdom og 1 var immunsupprimert. 1 pasient hadde etyl misbruk og 1 hadde en psykiatrisk<br />
lidelse. Det var oppvekst av staph.aureus hos 20 pasienter (63%), staph.epidermidis hos<br />
13(41%) og streptokokker hos 6(19%). Andre mikrober hos 10(31%). 11 pasienter hadde<br />
oppvekst av flere mikrober, 2 hadde ingen oppvekst.<br />
3 pasienter er kun antibiotikabehandlet, og infeksjonfrie etter i snitt 5 måneder, men 2 av disse<br />
har mest sannsynlig kun hatt overfladisk infeksjon og én pasient døde pga annen sykdom.<br />
29 pasienter ble bløtdelsrevidert etter i gjennomsnitt 22 dager etter index operasjon og<br />
antibiotikabehandlet. 20/29 er uten tegn til infeksjon ved siste polikliniske kontroll. Andelen<br />
vellykket behandlet ved bløtdelsrevisjon var 69%. Etter tilbakefall av infeksjon er det videre<br />
hos 1 pasient gjort én-seanse kirurgi 27 måneder etter index operasjon med vellykket resultat.<br />
Hos 3 pasienter er protesen fjernet etter henholdsvis 25-21-1,3 måneder. Èn av 3 er<br />
infeksjonsfrie. Hos 5/29 pasienter er det valgt 2-seanse kirurgi hvor protesen er fjernet etter<br />
henholdsvis 1,2-1,2-36-2,4-1,6 måneder med reimplantasjon etter i snitt 90 dager. 4/5 er<br />
infeksjonsfrie ved siste kontroll, én er fortsatt under behandling før reimplantasjon.<br />
Konklusjon<br />
Våre resultater avviker ikke fra hva som er kjent i litteraturen. Tidlig bløtdelsrevisjon er verdt<br />
å forsøke ved type 2 infeksjoner etter primær kirurgi.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 219<br />
NOIS-1: POSTOPERATIVE SÅRINFEKSJONER ETTER INNSETTING AV<br />
PROTESER I HOFTELEDD<br />
Furnes O 1 , Hajdu A 2,3 , Sorknes NK 2 , Løwer HL 2 , Eriksen HM 2<br />
1 2<br />
Haukeland Universitetssykehus, Helse Bergen, Avdeling for infeksjonsovervåking,<br />
Nasjonalt folkehelseinstitutt<br />
3<br />
European Programe for Intervention Epidemiology Training (EPIET)<br />
Bakgrunn<br />
Norsk overvåkingssystem for infeksjoner i sykehustjenesten (NOIS) ble vedtatt i 2005 basert<br />
på europeisk initiativ (IPSE; Improving Patient Safety in Europe) for å redusere insidens av<br />
postoperative sårinfeksjoner igjennom fortløpende, systematisk innsamling, analyse, tolkning<br />
og rapportering av overvåkingsdata. Innsetting av proteser i hofteledd er en vanlig operasjon<br />
som potensielt kan føre til alvorlige komplikasjoner som postoperative sårinfeksjon med<br />
påfølgende reoperasjon og langsiktig effekt på pasientens helse og mobilitet. Vi har analysert<br />
data for å vurdere grunnlinje insidensandel og for å identifisere risikofaktorer.<br />
Metode<br />
Alle sykehus som gjennomfører innsetting av hofteprotese ble invitert til å delta i<br />
overvåkingen. Operasjoner var kodet i NOMESCO-systemet. Pasienter som ble operert<br />
mellom 1.9. og 1.12. 2005 ble inkludert. Pasienter ble fulgt opp for overflatisk postoperativ<br />
sårinfeksjon diagnostisert av pasienten eller lege. Dyp infeksjon og infeksjon i organ/hulrom<br />
ble diagnostisert av lege. Oppfølging etter utskrivelse ble gjort via brev eller telefon etter 30<br />
dager.<br />
Resultater<br />
Tyve sykehus sendte inn data etter innsetting av hofteprotese. Totalt ble 1009 inngrep<br />
registrert og 966 ble overvåket i minst 25 dager eller endte med infeksjon i løpet av<br />
oppfølgingsperioden. Median alder ved operasjon var 73 år, og 72% var kvinner. 39<br />
infeksjoner ble registrert: 29 overflatiske (5 diagnostisert av pasienten og 24 av lege), 9 dype<br />
og 1 var i organ/hulrom. Insidensandel av infeksjoner etter innsetting av hofteprotese var 4.0<br />
% (39/966), insidensandel dype infeksjoner var 0,9 % (9/966). Ved O risikopoeng var det 3,3<br />
% infeksjoner og ved 1 risikopoeng var det 6,6 % infeksjoner. 64 % av infeksjonene oppsto<br />
etter utskrivelse.<br />
Vurdering og konklusjon<br />
Resultatene fra NOIS-1 tilsvarer funn av postoperative sårinfeksjon etter innsetting av protese<br />
i hofteledd fra andre undersøkelser i Europa (1,5 – 12,6 %). Sårinfeksjoner er en belastning<br />
for en stor og sårbar gruppe av hovedsakelig eldre pasienter. Økende risikopoeng var en god<br />
indikator for infeksjon, og blir derfor anbefalt benyttet til å prioritere forebyggende tiltak.<br />
Oppfølgingssystemet etter utskrivelse var en avgjørende faktor for påvisning av infeksjon.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 220<br />
TIDLIG POSTOPERATIVE DØDELIGHET FOR 244.275 HOFTE- OG<br />
KNEPROTESE OPERASJONER<br />
Stein Atle Lie 1 , Nicole Pratt 2 , Lars B. Engesæter 1 , Leif I. Havelin 1 , Phil Ryan 2 , Stephen<br />
Graves 2 , Ove Furnes 1<br />
1 Nasjonalt register for leddproteser, <strong>Ortopedi</strong>sk avdeling, Haukeland Universitetssykehus,<br />
Bergen, Norge<br />
2 The Australian National Joint Replacement Registry, DMAC, The University of Adelaide,<br />
Adelaide, Australia<br />
Det er en økt tidlig postoperative dødelighet (operasjonsrisiko) etter elektiv protesekirurgi.<br />
Denne dødeligheten er vanligvis assosiert med kardiovaskulære hendelser, så som dyp venøs<br />
trombose og ischemisk hjertesykdom.<br />
I denne studien ønsket vi å kvantifisere størrelsen på den økte dødeligheten og hvor lenge<br />
denne vedvarer.<br />
Material og metode: Vi studerte den tidlige postoperative dødeligheten etter innsetting av en<br />
total hofte- eller total kne- protese i de to nasjonale registrene for Australia og Norge. Disse<br />
registrene dekker mer enn 95 % av alle operasjoner for de to aktuelle landene. Kun pasienter<br />
med idiopatisk artrose, mellom 50 og 80 år, ble inkludert i denne studien. Totalt ble 244.275<br />
pasienter inkludert.<br />
Glattede intensitets kurver ble beregnet for den tidlige postoperative perioden, mens<br />
risikofaktorer ble studert med en ikke-parametrisk modell.<br />
Resultater: Dødeligheten var høyst umiddelbart etter operasjonen (~1 død per 10.000 pasient<br />
per dag). Dødeligheten avtok inntil den 3dje postoperative uken. Dødeligheten var, i<br />
prinsippet, den same for begge ledd og for begge land. Det var (ikke overraskende) en økende<br />
dødelighet for økende alder, og menn hadde en høyere dødelighet enn kvinner.<br />
Konklusjon: Muligheten for reduksjon av den tidlige postoperative dødeligheten er størst<br />
umiddelbart etter operasjonen, men er mulig innenfor de første 3 ukene.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 221<br />
LONG-TERM OCCURRENCE OF VENOUS THROMBOEMBOLISM AFTER<br />
MAJOR JOINT SURGERY<br />
Dahl OE 1 , Bjørnarå BT, 2 Gudmundsen TE 2<br />
1 Thrombosis Research Institute, London, United Kingdom<br />
2 Buskerud Hospital & University College, Drammen, Norway<br />
Background: The current incidence of clinical pulmonary embolism (PE) and deep venous<br />
thrombosis (DVT) after major joint surgery remains uncertain. Further, it is unknown whether<br />
the risk has changed in the population of interest through the last decade. The risk profile also<br />
varies between different surgical groups.<br />
Methods: A 13-year prospective registry (1989-2001) of all patients undergoing major hip<br />
and knee surgery at a Norwegian hospital was performed. All patients received<br />
thromboprophylaxis with low-molecular-weight heparin for about ten days. Patients with<br />
suspected PE and DVT underwent objective confirmatory radiological tests.<br />
Results: During the study period, 4932 patients underwent major joint surgery. The overall<br />
incidence of thromboembolic complications was 2·6% (135/4932). A total of 60 patients<br />
(1·2%) developed confirmed PE, while 75 (1·5%) had confirmed DVT. The mean time to<br />
readmission for PE was 42 days after total hip replacement (THR), 44 days after total knee<br />
replacement (TKR) and 24 days after hip fracture repair (HFR). The mean time to<br />
readmission for DVT was 45 days after THR, 31 days after TKR and 47 days after HFR. In<br />
patients undergoing elective THR and emergency HFR the cumulative rate of DVT and PE<br />
showed parallel increases reaching a plateau after 2-3 months. Following TKR, a more rapid<br />
increase in cumulative DVT and PE was observed reaching a plateau after approximately 1<br />
month. The annual incidence of DVT and PE remained stable during the study period.<br />
Interpretation: Patients undergoing major joint surgery who receive in-hospital<br />
thromboprophylaxis, have an elevated risk of venous thromboembolic complications for at<br />
least 2 months. Differences in the timing of DVT and PE development in the THR and HFR<br />
groups compared with those undergoing TKR suggests that these patients should be<br />
considered separately when determining the optimal thromboprophylactic regimen.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 222<br />
VASCULAR OUTCOMES FOLLOWING MAJOR JOINT SURGERY<br />
Dahl OE 1 , Caprini JA, Colwell CW Jr., Frostick SP, Haas S, Hull RD, Laporte S, Stein PD.<br />
1 Thrombosis Research Institute, London, United Kingdom; 2 Evanston Northwestern<br />
Healthcare, Evanston, USA; 3 Scripps Clinic, La Jolla, California, USA.; 4 Royal Liverpool<br />
University Hospital, Liverpool, United Kingdom; 5 Technische Universität München, München,<br />
Germany; 6 University of Calgary, Calgary, Canada; 7 University Hospital Bellevue, Saint-<br />
Etienne, France; 8 St. Joseph Mercy Oakland Hospital, Michigan, USA<br />
Background: Major orthopedic surgery is associated with potentially serious arterial and<br />
venous vascular complications.<br />
Methods: Using electronic databases and investigator contact, randomized and cohort studies<br />
reporting overall mortality and fatal vascular events were identified. Where possible, studies<br />
reporting high autopsy rates (>60 percent) were examined. Pooled incidences were calculated<br />
from eligible studies.<br />
Results: Pooled overall mortality and fatal pulmonary embolism (PE) for patients undergoing<br />
elective total hip replacement (THR), total knee replacement (TKR) and hip fracture repair<br />
(HFR) with and without prophylaxis are shown in the table below.<br />
Outcomes No Prophylaxis - % (95% CI) Prophylaxis - % (95% CI)<br />
Mortality Fatal PE Mortality Fatal PE<br />
Autopsy Studies<br />
THR and<br />
TKR<br />
0.44 (0.02-<br />
0.87)<br />
0.43 (0.01-<br />
0.85)<br />
- -<br />
HFR<br />
Cohort Studies<br />
15.9 (14.5-<br />
17.3)<br />
1.9 (1.4-2.4) 8.5 (7.3-9.7) 1.0 (0.6-1.5)<br />
THR and 0.93 (0.57- 0.36 (0.14- 0.57 (0.51- 0.18 (0.14-<br />
TKR 1.29) 0.59) 0.62) 0.21)<br />
HFR - - 3.2 (2.8-3.6) 0.30 (0-0.61)<br />
Vascular events contributed towards approximately 50 percent of all deaths with similar<br />
proportions due to ischaemic heart disease, cardiac failure and PE.<br />
Conclusion: Although prophylaxis results in a reduction in overall mortality and fatal PE,<br />
vascular events continue to be a common cause of mortality.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 223<br />
TO WHAT EXTENT SHOULD GROWTH FACTORS BE USED WHEN GROWING<br />
MESENCHYMAL STEM CELLS ON A HYALURONIC-ACID SCAFFOLD?<br />
Jakobsen, R. 1,2 , Shahdadfar, A. 1 , Engebretsen, L. 2,3 , Reinholt, F. 4 , and Brinchmann, J M.D 1 .<br />
1 Institute of Immunology, University of Oslo and Rikshospitalet University Hospital.<br />
2 Oslo Sports Trauma Research Center, Norwegian School of Sport Sciences, 3 Oslo<br />
Orthopaedic University Clinic, Ullevaal Hospital. 4 Institute of Pathology, University of Oslo<br />
and Rikshospitalet University Hospital.<br />
Background: Articular cartilage shows a very limited capacity for self-repair. One of ten<br />
patients seeking medical help due to knee pain has a significant cartilage injury. Half of these<br />
have a lesion that would benefit from surgical treatment.<br />
A new surgical strategy has been introduced where ex-vivo expanded autologous<br />
chondrocytes (CC) are implanted as a cell suspension into the chondral defect under a<br />
periosteal flap.<br />
A large body of literature suggests that adult mesenchymal stem cells derived from bone<br />
marrow (BM-MSC) or adipose tissue associated stem cells (AT-MSC) can be directed<br />
towards chondrogenesis, either by growth factors, culture in three-dimensional scaffolds or<br />
both. A detailed in vitro study comparing all three cell types and different culture strategies<br />
have not yet been performed.<br />
Materials and Methods: We compared CC, BM-MSC and AT-MSC from 3 human donors<br />
each, expanded on plastic and subsequently grown on a hyaluronic-acid scaffold (Hyaff,<br />
Fidia) with and without chondrogenic induction medium (BMP-6 and TGF-β1). Induction<br />
medium was used only in the first medium after the cell seeding onto the scaffold, or for the<br />
duration of the culture in scaffold.<br />
Assays for relevant genes in articular chondrogenesis (Sox9, Runx2, Collagen I, II and X,<br />
Aggrecan) were performed at day 7 and 28 after cell seeding, using real-time PCR.<br />
Morphology and extracellular matrix deposition were evaluated by Toluidine Blue stained<br />
sections examined under a light microscope.<br />
Cell harvest<br />
3 donors of each cell type<br />
CC<br />
AT/BM-MSC<br />
AT/BM-MSC<br />
AT/BM-MSC<br />
= induction medium (BMP-6, TGF- β 1)<br />
= cells in monolayer culture<br />
= cells in scaffold<br />
Day<br />
0<br />
Day<br />
4<br />
Day<br />
7<br />
Control - no induction<br />
Control - no induction<br />
Intra-scaffold induction, first 4 days<br />
Intra-scaffold induction, 3 weeks<br />
Histology (morphology)<br />
Real-time PCR (gene-expression)<br />
Western blot on supernatant (protein production)<br />
Day<br />
21
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 224<br />
MESENCHYMALE STAMCELLER I HYALURONSYRE-SCAFFOLD I<br />
BEHANDLING AV OSTEOCHONDRAL SKADE I EN KANINMODELL<br />
Løken S 1,2,3 , Jakobsen R 2 , Årøen A 2,3,4 , Heir S 2,3,5 , Shahdadfar A 2 , Brinchmann JE 2 ,<br />
Engebretsen L 1,3 , Reinholt FP 2<br />
1 Ullevål Universitetssykehus, 2 Rikshospitalet, 3 Senter for Idrettsskadeforskning, Norges<br />
Idrettshøyskole, 4 Akershus Universitetssykehus, 5 Martina Hansens Hospital<br />
Bakgrunn: Skadet leddbrusk tilheler ikke fullstendig. Bruskskader i videste forstand er en<br />
viktig årsak til smerter og funksjonssvikt. Autolog bruskcelleimplantasjon (ACI) har vært i<br />
bruk i flere år, men er ikke vist å gi bedre resultat enn alternative metoder. Ulemper ved ACI<br />
er donorstedsmorbiditet og en reartroskopifrekvens på 20-25 % blant annet pga overvekst av<br />
transplantatet. Ved ACI dannes heller ikke normal hyalin brusk, men blanding av fiberbrusk<br />
og hyalinlignende brusk. Ulike biomaterialer er blitt tatt i bruk for å lage såkalte scaffolds<br />
som cellene dyrkes i og deretter implanteres scaffold med celler i defekten. Dette forenkler<br />
den kirurgiske prosedyren og brusken kan i enkelte tilfeller implanteres artroskopisk.<br />
Dessuten kan cellene vokse 3-dimensjonalt noe som får cellene til å produsere mer collagen<br />
type II. Mesenchymale stamceller (MSC) er pluripotente celler som kan isoleres fra blant<br />
annet benmarg, fett og synovia og kan differensiere til bruskceller, beinceller, muskelceller,<br />
fettceller mm. Målet med denne studien var å se om MSC i et hyaluronsyre-scaffold (Hyaff-<br />
11®) ville gi et bedre reparasjonsvev i en stor osteochondral defekt i kaninkne sammenlignet<br />
med hyaluronsyre-scaffold uten celler.<br />
Materiale og metode: Beinmarg ble høstet i fra bakre crista på 12 New Zealand White<br />
kaniner. En kanin døde under denne prosedyren slik at 11 kaniner fullførte prosjektet. MSC<br />
ble isolert fra beinmargen, dyrket i autologt serum i 28 dager. Deretter overført til Hyaff-11.<br />
Kaninene ble operert med bilateral artrotomi, en 4 mm diameter og 1,5 mm dyp defekt ble<br />
laget i mediale femurkondyl og deretter ble Hyaff-11 med autologe MSC implantert det ene<br />
kneet og Hyaff-11 uten celler i det andre. 24 uker senere ble kaninene avlivet. Det ble laget<br />
histologiske snitt med H-E-farging som ble analysert med kvantitativ måling av brusk og<br />
beinfylling samt kvalitativ analyse av nydannet brusk.<br />
Resultater: Vi fant ingen forskjell på fyllingsgrad med og uten MSC. Ved kvalitativ analyse<br />
var det noe mer hyalinbrusk og clusterdannelse i gruppen med MSC (p
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 225<br />
PARECOXIB OG INDOMETACIN FORSINKER SENE-TIL-BEN TILHELING.<br />
Dimmen S 1 , Engebretsen L 1 , Nordsletten L 1 , Steen H 2 , Madsen JE 1<br />
1. <strong>Ortopedi</strong>sk senter, Ullevål Universitetssykehus 2. Biomekanisk lab, Rikshospitalet<br />
Tradisjonelle NSAIDs og nyere COX-2-hemmere er mye brukt for å redusere inflammasjon<br />
og smerte ved ortopediske traumer og kirurgi. Det er kjent at disse medikamentene forsinker<br />
bentilhelingen 1,2 . Også senetilhelingen kan hemmes 3 , og en nyere studie viser at sene-til-ben<br />
tilhelingen reduseres i en rotatorcuff modell 4 . Ved rekonstruksjon av korsbånd er<br />
hamstringssener stadig mer brukt som graft. En av de viktige premissene for et godt<br />
postoperativt resultat er en solid tilheling av senene i bentunnelen. De fleste av disse<br />
pasientene får rutinemessig NSAIDs eller COX-2-inhibitorer i det perioperative forløp.<br />
Hensikten vår var å vurdere disse medikamentenes effekt på tilhelingen av sene i en<br />
bentunnel.<br />
Metode<br />
60 Wistar hunnrotter ble randomisert til 3 grupper. Alle ble operert med frigjøring av<br />
Achillessenen fra muskulatur proksimalt, senen ble så trukket gjennom et borrehull i distale<br />
tibia og festet med en sutur fortil. Dyrene fikk så henholdsvis parecoxib (0,05 mg/100g),<br />
indometacin (0,0625 mg/100g) eller saltvann intraperitonealt 2 ganger daglig i 7 dager. Etter<br />
14 dager ble dyrene avlivet. Achillessenen ble fridissekert med bevart feste på calcaneus og<br />
intakt sene-til-ben innfestning. Mekanisk testing av pull-out styrken av senen fra bentunnelen<br />
ble gjort i en MTS-maskin.<br />
Resultater<br />
Vi fant signifikant lavere moment, energi og stivhet i pull-out styrken hos rotter som hadde<br />
fått parecoxib og signifikant lavere moment og energi hos rotter som hadde fått indometacin<br />
sammenlignet med placebogruppen. Det var ingen signifikant forskjell i defleksjon. ANOVA<br />
post hoc/Fischer PLSD test ble brukt, signifikans ved p
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 226<br />
KAN EN MODERNE RESORBERBAR KALSIUM FOSFAT COAT<br />
KONKURRERE MED EN PLASMASPRAYET HYDROXYAPPATITT (HA)<br />
COAT? BIOMEKANISKE KORTTIDSRESULTATER I EN KANINSTUDIE<br />
Reigstad O 1 , Johansson C 2 , Wennerberg A 3 , Røkkum M 1 , Reigstad A 1<br />
1 <strong>Ortopedi</strong>sk Avdeling, Rikshospitalet. 2 Avdeling for Klinisk medisin/Medisinsk<br />
Teknologi, Ørebro Universitet. 3 Biomaterialforskningen, Universitetet i Gøteborg<br />
Introduksjon: Beininnvekst på implantater er en forutsetning for stabilitet og feste, og<br />
dette fremmes ved valg av vevsvennlige metall- og metall legeringer.<br />
Overflatebehandling ved å endre ruhet og påføre beinstimulerende coater eller faktorer<br />
kan øke hastigheten på innveksten og den endelige bein implantat kontakten.<br />
Plasmaspraying med HA er en veletablert metode, og det er tidligere vist sterke<br />
biomekaniske, histomorfometriske og kliniske resultater. Langtidsundersøkelser av<br />
tykkere (> 150 µm) coater har vist problemer med avskalling av belegg, granulom<br />
dannelse, økt slitasje av linere, osteolyse og løsning. Plasmasprayet HA er nå tilgjengelig<br />
i tynnere utgaver, ned mot 50 µm, og disse har muligens færre sideeffekter. Bonit® er en<br />
ny, kommersielt tilgjengelig coat som påføres elektrokjemisk i vannbad. Den er en<br />
forløper for HA, og er fullstendig resorbert løpet av 6-12 uker.<br />
Materiale og metode: 120 skruformede implantater ble sandblåst og påført enten<br />
elektrokjemisk 15±5 µm Bonit® eller plasmasprayet med HA, ca 40 µm tykk. Alle skruer<br />
ble gammasterilisert. Skruens mikroruhet ble karakterisert med interferometer, kjemisk<br />
sammensetning i overflaten ved hjelp XPS (X-ray Photoelectron Spectroscopy). 30 NZW<br />
kaniner ble operert. Det ble implantert 6 skruer, 2 i proksimale tibia (kortikalt bein) og 1 i<br />
distale femur i begge lår. HA-belagte implantater ble brukt på den ene siden og Bonit®<br />
på den andre slik at kaninene blir sin egen kontroll. Kaninene ble avlivet etter 6, 12 og 52<br />
uker. Ved avliving gjøres removal torque (RTQ) måling på distale tibia skrue in situ.<br />
RTQ gir en biomekanisk grov tredimensjonal måling som reflekterer skjærekraften som<br />
må tilføres for å løsne skruen fra beinet. Proksimale tibia skrue og distale femurskrue<br />
sages ut med omkringliggende bein og prosesseres til histologi. Resultater av 6 og 12<br />
ukers RTQ fremlegges.<br />
Resultater: Overflate ruhets målinger viste Sa mean:1,511 µm for Bonit, 3,037 µm for<br />
HA skruene. Overflaten bestod hovedsakelig av kalsium, fosfat og oksygen, mens det i<br />
tillegg var spor av sink, natrium og klor på HA skruene. Resultater av 6 og 12 ukers RTQ<br />
måling viste en formidabel effekt i favør av plasmasprayet HA, tabell 1<br />
Tabell 1. Mean±SD (min-maks)<br />
Bonit® HA p-verdi<br />
6 u (n=10) 45±11 (27-62) 80±18 (51-110) 0.005<br />
12 u (n=9) 70±13 (62-103) 93±28 (62-103) 0.028<br />
Diskusjon: Korttidsresultatene viser overbevisende bedre innfesting for implantater<br />
belagt med HA sammenlignet med Bonit®. Langtidsmålinger vil vise om effekten holder<br />
seg. Histologi og histomorfometri vil vise bein-implantat kontakt og eventuell<br />
inflammasjon/fremmedlegemereaksjon.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 227<br />
FIBEROPTISKE BRAGG-GITRE: ET ALTERNATIV TIL STREKKLAPPER FOR Å<br />
MÅLE DEFORMASJON I BEN<br />
Fresvig T, Ludvigsen P, Steen H, Reikerås O<br />
Laboratorium for Biomekanikk, <strong>Ortopedi</strong>sk avdeling, Rikshospitalet-Radiumhospitalet<br />
Strekklapper er gullstandard for å måle deformasjon i ben, men disse evner seg ikke godt for<br />
in vivo målinger. Dette til dels pga størrelsen men også fordi det er tungvint å feste dem til<br />
ben. På grunn av størrelse og infeksjonsfare kan de heller ikke legges igjen i pasienten, og<br />
dermed ikke brukes til repeterte målinger over tid. Fiberoptiske Bragg-gitre oppfører seg som<br />
selektive lysfiltre. Gitrene slipper gjennom de fleste bølgelengdene av lys, men reflekterer<br />
bestemte spesifikke bølgelengder. Om Bragg-gitteret får en strekk langs fiberaksen, vil<br />
bølgelengden skifte, og denne endringen i bølgelengde gir slik et mål på strekk. De optiske<br />
fibrene er veldig tynne, omtrent samme tykkelse som en kirurgisk sutur. De er også lette å<br />
feste til ben, og kan bli etterlatt i pasienten mellom målinger.<br />
Material og metode<br />
Vi har undersøkt om fiberoptiske Bragg-gitre kan brukes som en metode for å måle<br />
deformasjon i ben gjennom å gjøre målinger på både akrylrør og human femur. På hvert<br />
oppsett brukte vi 4 fiberoptiske sensorer og 4 strekklapper. Disse ble plassert rundt<br />
sirkumferensen annenhver gang med 45°avstand. På denne måten fikk vi en direkte<br />
sammenlikning på de to typene sensorer.<br />
Resultater<br />
Standardavviket for målingene på akrylrøret for hver av sensorene varierte fra 1.0 til 5.2%.<br />
Lineariteten for hver av sensorene var svært høy, den laveste grad av linearitet av de totalt 8<br />
sensorene var R 2 =0.996. Korrelasjonen mellom de 8 sensorene varierte med r fra 0.986 til 1.0,<br />
dette med en signifikans på 0.01.<br />
Diskusjon/konklusjon<br />
Ben er ikke et ideelt isotropt materiale, og vi fant at strekkmålingene fra begge typer sensorer<br />
i benstudien viste mindre linearitet enn hva sensorene gjorde da man gjorde målingene på<br />
akrylrøret. Korrelasjonene mellom sensorene i benstudien viste også mindre linearitet enn i<br />
akrylrørstudien, med en Pearson korrelasjonskoeffisient fra 0.629 til 0.999 og et<br />
standardavvik for målingene på benrøret som varierte fra 3.1 til 31.5%. Disse forskjellene<br />
forklares fullt ut fra materialegenskapene til akrylrør i forhold til ben.<br />
Det ble ikke funnet noen signifikante forskjeller mellom strekklapper og optiske fibre, verken<br />
i studien av akrylrør eller ben. Vi konkluderer derfor med at fiberoptiske Bragg-gitre er en<br />
god metode for å gjøre dynamiske målinger av deformasjon for ben in vitro og burde være<br />
godt egnet for in vivo-målinger.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 228<br />
BONE DEGENERATION AND RECOVERY AFTER BISPHOSPHONATE<br />
TREATMENT OF OVARIECTOMIZED WISTAR RATS<br />
Huiskes R, Brouwers JEM, van Rietbergen B.<br />
Eindhoven University of Technology, Dept. Biomedical Engineering<br />
Den Dolech 2, WH 4.131, P.O. Box 513, 5600 MB Eindhoven, The Netherlands<br />
Introduction: Recently developed in vivo micro-CT scanners offer the possibility to study<br />
changes in bone microstructure in rats. Bisphosphonates are commonly used to treat<br />
osteoporosis. It is not well understood, however, what the influence of the time-point of<br />
treatment is. Therefore, the aim of this study was to determine the influence of early and late<br />
zoledronate treatment on the bone in ovariectomized rats using in vivo micro-CT.<br />
Methods and Materials: 29 female, Wistar rats were divided into an ovariectomy group<br />
(OVX, 5 rats), OVX and zoledronate (ZOL) at week 0 (8 rats), OVX and ZOL at week 8 (7<br />
rats) and a SHAM group (9 rats). CT-scans were made of the proximal tibia at weeks 0, 2, 4,<br />
8, 12 and 16, and bone structural parameters were determined in the metaphysis. An ANOVA<br />
and Bonferroni test compared the percentage changes at week 16 between all groups. A paired<br />
student t-test determined if bone microstructure significantly improved after ZOL treatment in<br />
the late ZOL group.<br />
Results: At week 16, all groups were significantly different from each other for BV/TV,<br />
Conn.D and Tb.N, except for the early ZOL and control groups, which were not significantly<br />
different for any structural parameter. After ZOL treatment at week 8, BV/TV, SMI, Tb.N and<br />
Tb.Th significantly improved in the late ZOL group.<br />
Discussion: Early ZOL treatment inhibited all bone microstructural changes seen after OVX.<br />
Late ZOL treatment significantly improved bone microstructure, although the structure did<br />
not recover to SHAM level. Early ZOL treatment was significantly better than late treatment,<br />
however, late treatment was still significantly more favorable than no treatment at all,<br />
indicating that the time-point of bisphosphonate treatment may be important.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 229<br />
MECHANICAL CONDITIONS DETERMINE THE GEOMETRY OF THE<br />
EPIPHYSIS<br />
Huiskes R, Braam S, Foolen J, van Donkelaar R<br />
Eindhoven University of Technology, Dept Biomedical Engineering<br />
Den Dolech 2, WH 4.131, PO Box 513, 5600 MB Eindhoven, The Netherlands<br />
Introduction: Fetal long-bone growth is the result of growth and subsequent mineralization of<br />
the cartilaginous epiphyses. Hence, the shapes of the epiphyses determine the geometries of<br />
the proximal and distal ends of long bones prior to bone remodeling. These regions contain<br />
many bony prominences which are important for bone functioning. It is unclear how<br />
morphogenesis of the epiphyses is controlled. Various developmental studies suggest that<br />
biochemical control processes and mechanical loading are both involved.<br />
We previously developed a 1D bone-growth model in which epiphysis development is<br />
controlled by the growth factors Indian hedgehog (Ihh), PTHrP and VEGF. The present study<br />
uses this finite element model to assess the effect of additional externally applied mechanical<br />
loading on the morphogenesis of the epiphysis.<br />
Methods: A 2D representation of a 16-days old anlage of a mouse metatarsal bone is used as<br />
the initial geometry in our finite element model of fetal bone development. This anlage only<br />
consists of cartilage and is not yet mineralized. We simulate bone development over several<br />
days during which the cartilage grows and mineralizes. This process is fully controlled by<br />
PTHrP, Ihh and VEGF. First, the computed and experimentally observed shapes of metatarsal<br />
bones at embryonic day 19 are compared for validation. Subsequently, two extended<br />
simulations are performed, one with and one without the presence of additional external<br />
loading.<br />
Results: The computed geometry compares well with the geometry of a mouse metatarsal<br />
bone at embryonic day 19. Without external mechanical loading in the extended simulation,<br />
the epiphysis develops a circular, non-physiological geometry. Both the application of<br />
mechanical constraints against growth and tensile forces during growth, significantly<br />
influence the geometry of the epiphysis.<br />
Discussion: External mechanical forces importantly determine the shape of the epiphysis<br />
during development. These forces drive bone morphology to a physiological geometry.<br />
External mechanical forces may arise from muscle contractions as well as from tensile forces<br />
which develop during growth due to stretching of tendons, ligaments, periosteum and<br />
perichondrium. It is challenging to determine the relative importance of these structures to<br />
eventual bone morphogenesis.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 230<br />
LOAD DISTRIBUTION IN THE HEALTHY AND OSTEOPOROTIC FEMUR IN<br />
A FALL TO THE SIDE<br />
Huiskes R, Verhulp E and van Rietbergen B<br />
Eindhoven University of Technology, Dept. Biomedical Engineering<br />
Den Dolech 2, WH 4.131, P.O. Box 513, 5600 MB Eindhoven, The Netherlands<br />
Due to remodeling of bone architecture an optimal structure is created that minimizes bone<br />
mass and maximizes strength. In the case of osteoporotic vertebral bodies, however, this<br />
process can create over-adaptation, making them vulnerable for non-habitual loads. In a<br />
recent study, micro-finite element models of a healthy and an osteoporotic human proximal<br />
femur were analyzed for the stance phase of gait. In the present study, tissue stresses and<br />
strains were calculated with the same proximal femur micro-finite element (micro-FE) models<br />
for a simulated fall to the side onto the greater trochanter. Our specific objectives were to<br />
determine the contribution of trabecular bone to the strength of the proximal femurs for this<br />
non-habitual load. Further, we tested the hypothesis that the trabecular structure of<br />
osteoporotic bone is over-adapted to habitual loads. For that purpose we calculated the load<br />
distributions and estimated the apparent yield and ultimate loads from linear analyses. Two<br />
different methods were used for this purpose, which resulted in very similar values, all in a<br />
realistic range. Distributions of maximal principal strain and effective strain in the entire<br />
model suggest that the contributions to bone strength of the trabecular and cortical structures<br />
are similar. However, a thick cortical shell is preferred over a dense trabecular core in the<br />
femoral neck. When the load applied to the osteoporotic femur was reduced to approximately<br />
61 % of the original value, strain distributions were created similar in value to those obtained<br />
for the healthy femur. Since a comparable reduction factor was found for habitual load cases,<br />
it was concluded that the osteoporotic femur was not ‘over-adapted’.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 231<br />
PHOTOCHEMICAL INTERNALISATION (PCI) - EN NY LYSKJEMISK<br />
BEHANDLINGSMETODE.<br />
Dietze A., Berg K.<br />
<strong>Ortopedi</strong>sk avd. SiV Tønsberg, Avd. for Strålingsbiologi, Rikshospitalet-<br />
Radiumhospitalet<br />
Bakgrunn:<br />
For en rekke lidelser er kombinasjon av kirurgiske tiltak med pre- eller postoperativ<br />
kjemoterapi eller strålebehandling nødvendig for å oppnå et akseptabelt<br />
behandlingsresultat. Innen ortopedisk kirurgi gjelder dette for bla. sarkomkirurgi, villonodulær<br />
synovitt eller revmatoide leddaffeksjoner. Spesifisitet og selektivitet av slik<br />
adjuvant terapi er per dd ikke tilstrekkelig og det er ønskelig å forbedre begge faktorene<br />
mht reduksjon av alvorlige bevirkninger. Fotokjemisk internalisering (PCI) er en<br />
videreutvikling av fotodynamisk terapi (PDT) og prekliniske studier har vist lovende<br />
resultater mht. økt effektivitet og spesifisitet i kombinasjon med medikamentell<br />
behandling.<br />
Metode:<br />
Behandlingen baserer seg på en kombinasjon av lyskjemisk behandling, så kalt<br />
fotodynamisk terapi (PDT), med cellegift og/eller andre legemidler. Lys kan brukes til<br />
å styre blant annet legemidler til de steder som ønskes behandlet. Ved siden av cellegift<br />
(bleomycin) er PCI også brukt til overføring av DNA (thymidin kinase), proteiner<br />
(gelonin) eller andre større molekyler. Forutsetning for PCI effekten er at legemidlene<br />
er tatt opp via endocytose og samlokaliseres med den fotosensibiliserende substansen til<br />
endocytiske vesikler. Lysbehandlingen åpner vesiklene pga en fotokjemisk reaksjon og<br />
frigir legemidlene kun i det belyste område.<br />
Konklusjon:<br />
PCI er en behandlingsmetode som kan optimere PDT behandlinger både mht<br />
spesifisitet og effektivitet. Det er mulig å bruke behandlingsmetoden på alle lesjoner<br />
hvor det er mulig å tilføre lys. Prekliniske studier utført på nakne mus viser at denne<br />
kombinasjonsbehandlingen gir en synergistisk effekt på tumorvekst sammenlignet med<br />
monobehandlingen. Samtidig er lysmengden som er nødvendig for å oppnå en<br />
behandlingseffekt redusert sammenlignet med PDT.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 232<br />
FOTOKJEMISK INTERNALISERING (PCI) AV GELONIN ØKER<br />
EFFEKTEN AV FOTODYNAMISK DESTRUKSJON AV MALIGNT FIBRØST<br />
HISTIOCYTOMA (MFH) I NAKNE MUS .<br />
Dietze A., Berg K., Høgset A.<br />
<strong>Ortopedi</strong>sk avd. SiV Tønsberg, Avd. for Strålingsbiologi, Rikshospitalet-<br />
Radiumhospitalet<br />
Bakgrunn:<br />
Fotokjemisk internalisering (PCI) er en nylig videreutvikling av så kalt fotodynamisk<br />
behandling (PDT). Behandlingen baserer seg på en kombinasjon av lyskjemisk<br />
behandling med legemidler som lokaliseres intracellulær til endocytiske vesikler.<br />
Metode:<br />
Behandlingene er utført på en human xenograft modell (TAX-1) på nakne mus.<br />
Aluminium phtalocyanin (AlPcS2a 10mg/kg) er brukt som fotosensitizer, og 25µl<br />
gelonin (2mg/ml) ble injisert 6 time før lysbehandlingen direkte in i tumoren.<br />
Tumorbærende mus ble randomisert til 5 behandlingsgrupper: 1: PCI, 2:PDT, 3: ingen<br />
behandling, 4:AlPcS2a + gelonin uten lys behandling, 5: kun Gelonin.<br />
Røt lys med 150mW/cm 2 fra en halogenlampe ble applisert med en dose på 150 J/cm 2 .<br />
Etter behandlingen ble tumorveksten målt 2 ganger i uken med et endepunkt på<br />
1000mm 3 . En egen gruppe tumorer (12 PDT/ 14 PCI) ble histologisk undersøkt 4 dager<br />
etter behandlingen.<br />
Resultater:<br />
Lysmikroskopisk undersøkelse av tumorene 4 dager etter behandlingen viste en<br />
intratumoral nekrosedybde på 3 mm med et nekroseareal på 75% (P
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 233<br />
IMMUNMODULASJON OG EX-VIVO IMMUNTESTING ETTER<br />
HOFTEPROTESEOPERASJON<br />
Bastian D 1 , Reikerås O 1 , Sun J 2 , Krohn CD 3 , Wang JE 2<br />
1 <strong>Ortopedi</strong>sk avdeling Rikshospitalet, Oslo<br />
2 Institutt for kirurgisk forskning, Universitet i Oslo<br />
3 Anest. avd., Rikshospitalet, Oslo<br />
Introduksjon<br />
Forandringer i den immunologiske reaksjonen etter multitraume eller større kirurgi oppfattes<br />
som kroppens fysiologiske forsvarsreaksjon. En slik immunologisk reaksjon styres via<br />
forskjellige cytokiner og immunkompetente celler, hvor monocyttene har en sentral rolle. Det<br />
er kjent at immunforsvaret er nedsatt etter større kirurgi. Ex-vivo testing av fullblod med<br />
lipopolysacharid (LPS) er en etablert metode for å kvantifisere en slik forandring i kroppens<br />
immunforsvar. Med denne studien ønsker vi å bidra til kartlegging av kroppens immunstatus<br />
etter større operasjoner.<br />
Material og metoder<br />
Fullblod hos 7 pasienter (alder 35-78 år) ble tatt ved operasjonsdagen, og ved dag 1,6,9 og 12.<br />
LPS ex-vivo testing ble utført som tidligere beskrevet. Tumor nekrosefaktor (TNF) alfa og<br />
Il6 ble analysert med ELISA. Dessuten ble det tatt diff. telling av blodcellene.<br />
Resultater<br />
IL 6 var bare signifikant forhøyet den første operasjonsdagen og var deretter i normområde.<br />
TNF-alfa var signifikant redusert ved dag 6 og normaliserte seg deretter. Monocyttene steg<br />
signifikant fra første dag til dag 9 og normaliserte seg ved dag 12. Monocyttene viste et<br />
omvent og forsinket mønster i forhold til TNF-alfa. Basofile fulgte samme kurve som<br />
lymfocyttene med depresjon postoperativt og normalisering 12. postoperative dag.<br />
Konklusjon<br />
I denne studien er det Il6 som gjenspeiler den aktuelle vevskaden under operasjonen.<br />
Monocyttene, som er ansett som hovedprodusent for TNF-alfa, stiger etter traume, men TNF<br />
aktiveringen er nedsatt. Denne inverse reaksjonen er normalisert ved 12 dager. Dette kan<br />
indikere at eventuell reoperasjon bør utstå til denne tid.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 234<br />
UTHENTING AV VEV TIL FORSKNING FRA AVDØDE. LOVER OG REGLER OG<br />
ERFARINGER FRA HVERDAGEN.<br />
Knut Harboe, Christian Lycke Ellingsen. Stavanger Universitetssjukehus (SUS), hhv. ort. avd.<br />
og avd. for patologi<br />
Bruk av materiale fra avdøde til forskning reguleres av Transplantasjonsloven av 1973 med<br />
oppdateringer og nye forskrifter som kom i mars 04. I tillegg kommer Biobankloven av 2003<br />
med tilhørende forskrifter.<br />
Dersom det skal hentes ut mer materiale enn det som vanligvis tas ut ved en obduksjon eller<br />
dette skal brukes på annen måte, kreves at de pårørende er informert og har hatt anledning til<br />
å nekte.<br />
For slikt uthentet materiale skal etableres en forskningsbiobank.<br />
Vi beskriver rutiner ved gjennomføring av forskningsprosjekt ved SUS der det ble hentet ut<br />
20 proximale femora fra 10 pasienter til bruk i testing av beinkvalitet og biomekaniske<br />
egenskaper ved spongiøst beinvev.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 235<br />
BEDRET PROTESEFUNKSJON FOR FEMURAMPUTERTE – EN PILOTSTUDIE<br />
Havik S. 1) , Witsø E. 2)<br />
1) <strong>Ortopedi</strong>sk avdeling, Sykehuset Levanger, 2) <strong>Ortopedi</strong>sk avdeling, St.Olavs Hospital,<br />
Trondheim<br />
Årlig foretaes det ca 360 femuramputasjoner i Norge. De vanligste årsakene er diabetes og<br />
arteriosklerose, mens traume og tumores står for under 15%. Femuramputerte som er i stand<br />
til det får tilbud om rehabilitering med femurprotese. Erfaringen viser at de fleste<br />
femuramputerte har betydelig dårligere gangfunksjon sammenliknet med pasienter amputert i<br />
kneleddsnivå.<br />
Den relativt dårligere protesefunksjon hos femuramputerte skyldes i hovedsak at<br />
amputasjonsstumpen er kon og at den ikke tåler endebelastning. Den kone formen gjør at<br />
man må bruke vakumforankring og en protesehylse som fatter om hele øvre del av femur for å<br />
sikre god kontakt mellom stump og protese. Etter som stumpen ikke er endebærende er man<br />
videre avhengig av å understøtte protesen mot bekkenringen. En stor vakumforankret<br />
protesehylse som hviler mot bekkenet gir betydelig innskrenket bevegelighet i hofteleddet og<br />
dermed redusert gangfunksjon. Røntgenbilder tatt med protese avslører videre at femur står<br />
abdusert og hviler mot lateralsiden i protesehylsen ved belastning. Dette gir kort vektarm for<br />
hofteabduktorene og ugunstige biomekaniske forhold ved gange. Protesebrukerne har i<br />
tillegg problemer med svette, irritasjon, gnagsår og hudinfeksjoner under hylsen.<br />
Ved ortopedisk avdeling, St.Olavs hospital har man i samarbeid med Scandinavian<br />
Customized Prosthesis (SCP) og Otto Bock utviklet en femur-kondyl-protese for<br />
implantasjon i femurstumpen hos låramputerte med dårlig protesefunksjon. Ideen er å<br />
modulere formen på femurstumpen og å gjøre den endebærende. Målet er at pasienten skal<br />
kunne bruke en lårprotese med en mindre protesehylse som tillater bedre bevegelighet i<br />
hofteleddet. Femur-kondyl-protesen vil også hindre at femurstumpen migrerer lateralt i<br />
hylsen. Vi tror man på denne måten kan bedre protesefunksjonen hos låramputerte og<br />
redusere mye av plagene relatert til protesebruken.<br />
Vi har startet opp en klinisk studie der vi planlegger å inkludere i alt 5 pasienter. Den første<br />
pasienten ble operert i april i år. I foredraget vil vi presentere prosjektet og noen få foreløpige<br />
resultater.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 236<br />
PROXIMAL VALGISERENDE TIBIAOSTEOTOMI SOM BEHANDLING AV<br />
GONARTROSE.<br />
Ellingsen G, Christiansen MH, Indrekvam K.<br />
Helse Bergen, <strong>Ortopedi</strong>sk klinikk, Kysthospitalet i Hagevik, 5217 Hagavik.<br />
Bakgrunn: Proximal valgiserende tibiaosteotomi er et alternativ til operasjon med uni- eller<br />
totalprotese ved unikompartmental medial gonartrose. Operasjonen tar sikte på smertelindring<br />
ved å endre belastningsaksen fra mediale til laterale kompartment og dermed gjenopprette den<br />
naturlige belastningsaksen. Aktuell studie tok sikte på å undersøke hvilke preoperatieve,<br />
operative og postoperative faktorer som kunne ha innvirkning på langtidsresultatet.<br />
Pasienter/ metode: I denne retrospektive studien ble det innhentet kliniske og<br />
røntgenologiske opplysninger om 99 pasienter (122 knær) som var blitt operert med lukket<br />
proximal valgiserende tibiaosteotomi. Alle var behandlet ved Kysthospitalet i Hagevik i<br />
perioden 1980 til 1993. Pasientene var gjennomsnittlig 62 år (21-86 år) og hadde en<br />
gjennomsnittlig artrosegrad (Kellgren & Lawrence) på 3,1 (1-4) ved operasjon. I 2004 ble det<br />
gjort ny klinisk og røntgenologisk undersøkelse av 24 pasienter (30 knær) som fortsatt var<br />
fungerende med sin tibiaosteotomi.<br />
Resultater: Etter en gjennomsnittlig oppfølgingstid på 19 år (11-25 år) var 41 pasienter (51<br />
knær) fortsatt fungerende med sin tibiaosteotomi, og 23 pasienter (26 knær) hadde fått total<br />
kneprotese. Forøvrig var 31 pasienter (39 knær) døde og 6 pasienter (6 knær) tapt for<br />
oppfølging. Ved bruk av Kaplan- Meiers overlevelsesanalyse fant vi henholdsvis 95%, 87%,<br />
75% og 74% overlevelse etter 5-, 10-, 15- og 20 år. Det var gjennomsnittlig 9 år (0,6-19 år) til<br />
endepunkt definert som innsetting av total kneprotese. Studien viste ingen signifikant<br />
sammenheng mellom økt overlevelse og artrosegrad, tidligere skade eller sykdom i aktuelle<br />
kne eller preoperativ fleksjon. Heller ikke preoperativ eller postoperativ vinkel, korrigert<br />
vinkel eller postoperative komplikasjoner hadde betydning for overlevelsen. Faktorer<br />
assosiert med signifikant økt sannsynlighet for overlevelse var alder på 60 år og eldre eller<br />
BMI mindre enn 25 kg/m² ved operasjonstidspunktet.<br />
Ved etterundersøkelsen hadde pasientene en relativ god funksjon med gjennomsnittlig<br />
knescore 58 og funksjonsscore 69 til tross for økt artrosegrad. Nittisyv prosent av pasientene<br />
uttalte at de ville tatt operasjonen igjen dersom de under de samme forutsetninger fikk velge<br />
på nytt.<br />
Konklusjon: I samsvar med tilsvarende studier viste denne studien god langtids overlevelse<br />
etter proximal valgiserende tibiaosteotomi. Etterkontrollen viste at tibiaosteotomi kan være et<br />
godt alternativ til kneprotese i forhold til smertelindring og opprettholdelse av funksjon.<br />
Behandlingen er også en metode som kan utsette behovet for kneprotese.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 237<br />
18-21 ÅRS PROTESEOVERLEVELSE FOR BIOMET AGC2000<br />
KNELEDDSPROTESE. EN PROSPEKTIV STUDIE<br />
Reigstad A, Myrseth LE, Røkkum M, Reigstad O<br />
Rikshospitalet, ortopedisk avd. (tidligere KMI)<br />
Med bakgrunn i de dårlige resultatene etter kneproteser med constrained<br />
leddmekanisme, var det lenge antatt at proteseoverlevelsen også for semiconstrained<br />
kneproteser ville bli langt kortere enn for hofteproteser. Biomet AGC2000 protesen ble<br />
tatt i bruk på Kronprinsesse Märthas Institutt (KMI) i 1985. Vi har tidligere publisert 10<br />
års overlevelsesresultater som var meget lovende. I denne studien refereres<br />
langtidsresultatene.<br />
Materiale og metode. I perioden 1979 – september 1988 foretok vi en prospektiv<br />
studie over 73 knær operert med AGC2000 protese hos 66 pasienter, 7 ble operert<br />
bilateralt. 51 knær ble operert for gonartrose, 22 for rheumatoid artritt. 34 knær var<br />
tidligere operert: 13 med synovectomi, 12 med osteotomi, 5 med constrained protese og<br />
4 med meniskfjerning. Pasientene ble fulgt med årlige kontroller de første 5 år, og det<br />
ble gjort en ny oppfølging etter 10 år ved polikliniske kontroller på KMI. Fra 1994 er<br />
det innhentet revisjonsdata fra Nasjonalt Register for Leddproteser..<br />
Resultater: Ved etterundersøkelsen var 2 proteser reviderte grunnet aseptisk løsning<br />
etter henholdsvis 13 og 14 år. 1 protese ble fjernet etter 1 år på grunn av dyp infeksjon.<br />
Dette kneet ble senere reartikulert med AGC protese som ble revidert 14 år senere. 44<br />
pasienter døde i oppfølgingstiden uten at protesen var revidert.<br />
Diskusjon: Biomet AGC2000 totalprotese for kneet gir meget gode langtidsresultater.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 238<br />
VALGISERENDE HØY TIBIAOSTEOTOMI VED MEDIAL KNEARTROSE<br />
-komplikasjoner og korttidsresultater<br />
Ludvigsen J og Raugstad TS<br />
<strong>Ortopedi</strong>sk avdeling, Stavanger Universitetsjukehus, Helse Stavanger HF<br />
Innledning: Kirurgisk behandling av gonartrose ved vår avdeling er enten valgiserende høy<br />
tibiaosteotomi (HTO), unikondylær protese (UKA) eller totalprotese (TKA). Vi ønsker å<br />
evaluere resultatene av våre valgiserende osteotomier og sammenligne dem med tidligere<br />
analyserte resultater for unikondylær protese (Oxford fase III) i perioden 2000-3.<br />
Materiale og metode: Vi har gjort en etterkontroll av 79 pasienter som i den aktuelle<br />
perioden fikk utført 81 HTO med minimum 1,5 års observasjonstid. Inngrepene ble utført ad<br />
modum Coventry med osteofiksasjon i form av 2-3 kramper (67 knær) inntil -02, hvoretter en<br />
i økende grad har benyttet ”first step” (14 knær). Postoperativt ble det gipset i inntil seks uker,<br />
og alle fikk tilbud om fysioterapi i rehabiliteringen etterpå. Det var 56 menn og 23 kvinner,<br />
hvis median alder var 57,5 år (38-77). Median observasjonstid er 40 måneder (20-65). Ved<br />
etterundersøkelsen var 8 pasienter enten revidert til totalprotese (7 stk) eller død (1 stk), de<br />
øvrige (71 stk) fikk tilsendt Oxford Knee Score selvevalueringsskjema, det samme som<br />
tidligere ble sendt til UKA-pasientene som ble operert i samme tidsrom.<br />
Resultater: Ved etterundersøkelsen var altså 7 av 81 HTO-knær (8,6%) revidert til<br />
totalprotese pga. smerteresidiv og artroseprogresjon. 4 pasienter utviklet pseudartrose, 3 i tibia<br />
og 1 i fibula, alle ble reoperert med plateosteosyntese og beintransplantasjon. 1 pasient med<br />
peroperativ skade av n. fibularis og fibularisparese fikk utført nervesutur etter 4 måneder med<br />
tilfredsstillende resultat. 1 pasient utviklet postoperativ leggvenetrombose og ble<br />
marevanbehandlet i 6 måneder. 2 pasienter fikk fjernet kramper pga. lokalt ubehag. 66 av 71<br />
pasienter som fikk tilsendt Oxford-skjemaet svarte, og gjennomsnittlig score var 26,4. Til<br />
sammenligning scoret UKA-pasientene (48 stk) gjennomsnittlig 21,9 poeng (best mulig score<br />
er 12, dårligste er 60). På tilleggsspørsmål om pasienten ville gjort samme operasjon igjen ved<br />
samme problemstilling, svarte 54 stk. ja, 9 av dem under tvil.<br />
Konklusjon: HTO-gruppen scorer noe dårligere på Oxford-skjemaet enn UKA-gruppen (26,4<br />
vs. 21,9). Imidlertid er pasientgruppene meget ulike, noe som også kommer frem i våre tall.<br />
HTO-gruppen er betydelig yngre (median alder 57,5 vs. 66 år hos UKA-gruppen), og<br />
inneholder dessuten flere menn (71% vs. 21% hos UKA-gruppen) med større krav til fysisk<br />
aktivitet. 82% av HTO-gruppen ville gjort samme operasjon igjen ved samme problemstilling,<br />
mot 85% i UKA-gruppen, noe som indikerer at de fleste er rimelig godt fornøyde med<br />
behandlingen.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 239<br />
NY RESEKSJONSPROTESE VED DNR<br />
Skjeldal S, Zaikova O, Norum O-J, Follerås G<br />
Kirurgisk klinikk 1, <strong>Ortopedi</strong>sk seksjon, Rikshospitalet-Radiumhospitalet HF avd DNR<br />
De siste 20 årene har vi benyttet Howmedicas reseksjonsprotese (HMRS). Denne protesen er<br />
nå vesentlig endret og har skiftet navn til GMRS. Vi valgte etter nøye overveielse å skifte til<br />
MUTARS fra Implantcast. Denne protesen er modulær og består av forankring-, ledd- og<br />
forlengelseskomponter. Det finnes ferdige proteser for skulder-humerus-albue, bekken-hoftefemur-kne<br />
og proximale tibia. Ved behov for spesielle proteser lages de etter mål. Sementfri<br />
stem anbefales ved god benkontakt, ved dårlig benkontakt eller redusert benkvalitet velges<br />
sementert løsning. Ved øket infeksjonsrisiko anbefaler firmaet sølvdekket protese. Bløtdeler<br />
festes ved hjelp av en polyethylenstrømpe (Trevira tube).<br />
Pasienter<br />
I løpet av 10 måneder har vi satt inn 22 proteser: 4 proximale humerus, 2 distale humerus, 1<br />
proximale ulna, 4 proximale femur, 6 distale femur, 2 kneartrodeser og 3 proximale tibia.<br />
Indikasjonene har vært metastase hos 4 pasienter, 1 benign bentumor, 1 bløtdelsarkom, 10<br />
primære maligne bentumores , 3 revisjoner for infeksjon (2 HMRS og en sementert lesjon )<br />
og 3 revisjoner for teknisk svikt (2 HMRS og 1 allograft).<br />
Resultater<br />
De tekniske løsninger og resultater har svart til forventningene. Protesen er brukervennlig og<br />
firmaet gir rask brukerstøtte under planlegging av operasjonen.<br />
To pasienter fikk komplikasjoner : en 24 år gammel mann måtte fjerne protesen etter hofte<br />
transposition og dyp infeksjon på grunn av kontaminering med tarminnhold<br />
(bekkeneksentrasjon). En 80 år gammel kvinne med reseksjon av distale femur og dårlig<br />
bløtdelsdekning fikk infeksjon som er under kontroll med ab.<br />
Hos tre pasienter med sølvdekket protese etter revisjon for infeksjon er det fortsatt ikke tegn<br />
til infeksjon.<br />
Vi er så langt godt fornøyd med valg av ny reseksjonsprotese som kan brukes ved store<br />
bentap ikke bare etter fjernelse av svulster men også etter tidligere proteseoperasjoner, skader<br />
og infeksjoner.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 240<br />
REDUCTION IN ORTHOPAEDIC SURGERY AMONG PATIENTS WITH<br />
CHRONIC INFLAMMATORY JOINT DISEASE IN NORWAY 1994 – 2004<br />
Furnes O 2,3 ,Fevang BTS 1,2 , Lie SA 2,4 , Havelin LI 2,3 , Engesæter LB 2,3<br />
1<br />
Department of Rheumatology, Haukeland University Hospital<br />
2<br />
The Norwegian Arthroplasty Register, Department of Orthopedic Surgery, Haukeland<br />
University Hospital<br />
3<br />
Department of Surgical Sciences, University of Bergen<br />
4<br />
Department of Health, University Research Bergen<br />
Objective: To study the incidence of joint replacement procedure, arthrodesis, and<br />
synovectomy among patients with chronic inflammatory joint disease during the period 1994<br />
to 2004.<br />
Methods: Data from the Norwegian Arthroplasty Register was used to find the number of<br />
joint replacement procedures performed in Norway 1994 - 2004. The incidences of<br />
arthrodeses and synovectomies were obtained from the Norwegian Patient Register. Incidence<br />
rates were calculated based on age, year, and gender specific population rates for the<br />
Norwegian population, obtained from Statistics Norway.<br />
Results: There were 8268 primary joint replacements, 3554 arthrodeses, and 5012<br />
synovectomies performed in patients with inflammatory arthritis (IA) during the study period.<br />
A reduction in joint replacement procedures and synovectomies took place during the period<br />
1994 to 2004, in patients with IA. For the oldest patients (80 years and older), no such trend<br />
was found. During the same time period, the incidence of joint replacements due to<br />
osteoarthritis increased. A significant reduction in the incidence of arthrodesis procedures was<br />
also found for the total study group, but not for the different subgroups.<br />
Conclusion: The incidence of joint replacements and synovectomies among patients with<br />
chronic inflammatory joint disease decreased from 1994 to 2004. This may be the result of<br />
improved medical treatment of these patients.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 241<br />
SELVRAPPORTERT HELSETILSTAND BLANT UNGE, VOKSNE MED<br />
TOTALPROTESE I HOFTELEDDET<br />
Engesæter IØ, Lie SA, Lehmann T & Engesæter LB<br />
Nasjonalt Register for Leddproteser, <strong>Ortopedi</strong>sk avdeling, Haukeland Universitetssykehus,<br />
Bergen<br />
Bakgrunn En hoftelidelse i barneårene kan føre til en totalprotese i ung, voksen alder. Dette<br />
kan medføre betydelige helsemessige problemer og bekymringer for pasienten. Hensikten<br />
med denne studien var å kartlegge selvrapportert helsetilstand blant unge voksne med<br />
totalprotese i hofteleddet, og sammenligne resultatene med standard verdier.<br />
Pasienter og metoder Pasientene som inngår i denne studien er personer født etter 1. januar<br />
1967 og registrert med en primær hofteprotese i Nasjonalt Register for Leddproteser (NRL).<br />
Total var det 489 pasienter og samtlige ble kontakt med brev og bedt om å fylle ut et<br />
spørreskjema om sin aktuelle hoftelidelse, samt generelle spørsmål om sin helsetilstand (EQ-<br />
5D). Svarprosenter etter én purring var på 80,2 % (392 pasienter).<br />
Resultater Studien viste at mer enn 50 % av pasientene rapporterte å ha i noen eller større<br />
grad problemer med henholdsvis gangevnen (52,8 %), vanlige gjøremål (51,0 %) og smerter<br />
(64,8 %). Helsetilstand til disse totalprotesepasientene var betydelig lavere enn angitt i<br />
befolkningsstudier for Sverige og Storbritannia (p
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 242<br />
FORSKJELLIGE KONTRASTMIDLERS PÅVIRKNING PÅ PERIPROTETISK<br />
BEINTETTHETSMÅLING MED DXA. EN METODESTUDIE PÅ<br />
KADAVERFEMORA.<br />
Jon Dahl , Berte Bøe*, Finnur Snorrason, Lars Nordsletten<br />
<strong>Ortopedi</strong>sk senter, Ullevål universitetssykehus<br />
*<strong>Ortopedi</strong>sk avdeling, Diakonhjemmet Sykehus<br />
Bakgrunn: Serielle beintetthetsmålinger med Dual Energy X-ray Absorbtiometry (DXA)<br />
brukes for å vurdere beintap rundt innvendige leddproteser over tid. Periprotetisk beintap er<br />
en prediktor for aseptisk løsning. Når man sammenligner sementerte og usementerte<br />
implantater vil kontrastmiddel i beinsementen påvirke disse målingene. I hvor stor grad denne<br />
påvirkningen skjer er i liten grad studert. Det har utviklet seg en slags konsensus om at det er<br />
rimelig å anta at røntgentett sement gir en økning på 20% i forhold til usementerte proteser.<br />
Det er grunn til å tro at dette er en underestimering og det er sikkert at det er forskjeller<br />
mellom de forskjelleige sementene på markedet.<br />
Metode: 15 kadaverfemora ble preparert på vanlig måte og det ble implantert Charnley R<br />
stammer i alle med høytrykk sementeringsteknikk. Vi brukte kontrastfri Simplex R sement,<br />
Simplex R sement med bariumkontrast og Palacos R sement med zirkoniumkontrast. Alle<br />
femur ble skannet med Lunar Prodigy densimeter preoperativt og etter implantasjon av<br />
protesestammen. Vi brukte ”Orto” modus og målte beintetthet (BMD) i alle Gruen soner og<br />
noen selvdefinerte områder.<br />
Resultater: Når vi skannet en centimeter tykke skiver av de forskjellige sementene på<br />
markedet i Norge fant vi store variasjoner mellom dem i BMD (0-1. 5g/cm 2 ). Dette skyldes at<br />
de inneholder forskjellig type og mengde kontrastmiddel. Når vi skannet kaverbeina med<br />
implanterte proteser var forskjellene ikke så store, men fortsatt høysignifikante. Det var som<br />
ventet størst forskjell i Gruensone 4 der det er lettest å skille sement og protese når man<br />
måler.<br />
Diskusjon: Vår studie viser at kontrastmiddel i beinsement i betydelig grad påvirker<br />
beintetthetsmålinger rundt protesestammer i kadaverbein. Det er stor variasjon mellom<br />
sementenes påvirkning på BMD alt etter hvilken type og hvor mye kontrastmiddel de<br />
inneholder. Dette viser at problemet med DXA målinger og sammenligning av periprotetisk<br />
beintap mellom sementerte og usementerte implantater ikke er løst. Vi planlegger en<br />
prospektiv randomisert studie for å undersøke dette videre.<br />
Denne studien har fått økonomisk støtte gjennom Charnleystipendet 2005.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 243<br />
RADIOSTEREOMETRISK ANALYSE ETTER INNSETTELSE AV TAPERLOC<br />
USEMENTERT HOFTEPROTESE MED TO FORSKJELLIGE<br />
HYDROXYAPATITTBELEGG. EN PROSPEKTIV RANDOMISERT STUDIE.<br />
1 1 2 2 2<br />
Bøe B., Heier T., Röhrl S., Snorrason F., Nordsletten L.<br />
1 2<br />
Kirurgisk avdeling, Diakonhjemmet sykehus og <strong>Ortopedi</strong>sk senter, Ullevål<br />
Universitetssykehus<br />
Det er tidligere vist at Taperloc stammen har over 90% overlevelse etter 10-15 år uten<br />
benmineral belegg. I 2003 startet Taperloc Oslo studien for å evaluere 2 forskjellige hydroxyl<br />
apatitt-belegg (HA). HA ble pålagt enten med vanlig plasmaspray teknikk ved høy varme,<br />
eller ved en elektrokjemisk kald metode (Bonemaster-BM). Hypotesen er at Taperloc vil<br />
fungere like godt med de to forskjellige HA belegg og at kombinasjonen sementert<br />
kopp/usementert stamme vil gi lite plastikkslitasje. Radiostereometrisk analyse (RSA) gjør<br />
det mulig å få sikre resultater av implantatets mikrobevegelser etter få måneder og anbefales<br />
sterkt i små kliniske studier med introduksjon av nye implantater (Kärrholm).<br />
48 pasienter ble inkludert (30 kvinner og 18 menn). 5 pasienter ble operert bilateralt (2<br />
kvinner og 3 menn). En pas. ekskludert pga periprostetisk fractur. Pasientene ble randomisert<br />
til Taperlocstamme med HA- eller BM-belegg. Alle fikk sementert SHP-kopp i acetabulum.<br />
Pasientene ble fulgt opp med klinisk undersøkelse, RSA og benmineralanalyser (DXA). RSA<br />
ble gjort etter Selvik-metoden (Selvik 1974). Presisjonen av analysene ble regnet ut til å være<br />
0,1mm for migrasjon og 0,19 grader for rotasjon.<br />
Resultater Femurstammene i studien sank mere enn det som kan tilskrives usikkerhet pga<br />
metoden. Etter 12 mnd. hadde protesene i HA-gruppen sunket 0,22mm og de i BM-gruppen<br />
0,38 mm (P>0.05). Mesteparten av migrasjonen ble registrert etter 3 måneder, HA 0,18 mm<br />
og BM 0,33 mm. I de andre aksene var det heller ingen forskjell i rotasjon eller migrasjon.<br />
1 års resultater Rotasjon (grader) Migrasjon (millimeter)<br />
Akse X Y Z X Y Z<br />
Bonemaster 0,15 0,41 -0,21 0,16 0,38 -0,19<br />
HA 0,04 0,44 -0,08 0,16 0,22 -0,12<br />
Diskusjon Hva som er akseptabel migrasjon vil variere noe etter design og coating på<br />
protesen. I vår studie er HA-belegget tykkere enn BM, 70 vs 5 mikrometer. Vi har tidligere<br />
vist at BM-pasientene har signifikant høyere bentetthet rundt stammen enn HA-pasientene.<br />
Kanskje kan raskere benremodellering føre til større migrasjon? Det er tidligere gjort en RSA<br />
studie på Taperloc uten benmineralbelegg. Her fant Wykman 0,34 mm migrasjon etter ett år<br />
på 9 pasienter. Det er også vist på andre usementerte proteser at de har migrert de 3 første<br />
månedene og etter dette vært stabile. Etter 12 mnd. ser det ut til at Taperlocstammen er et<br />
sikkert produkt også med benmineralbelegg.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 244<br />
ENDRINGER I BEKKENINNSTILLING SOM FEILKILDE VED<br />
SLITASJEMÅLING AV ACETABULARKOMPONENTER<br />
Foss, O A, Klaksvik J.<br />
Nasjonalt Kompetansesenter for <strong>Ortopedi</strong>ske Implantater, Trondheim.<br />
Bakgrunn: Målinger av polyetylenslitasje i acetabularkomponenter blir typisk utført ved<br />
sammenlikning av sekvensielle røntgen bekkenbilder opp mot røntgenbilde tatt 6-12 uker<br />
postoperativt. Endringer i avstanden fra sentrum av caputprotesen til et referansepunkt på<br />
acetabularkomponenten beskriver slitasjen. Vanligvis benyttes kun front (AP) bilder som<br />
medfører at endringer i caput-acetabular avstanden beskrives langs 2 akser. Forskjeller i<br />
bekkenorientering ved de enkelte røntgen opptakene påvirker avbildingen av bekkenet<br />
inkludert protesekomponenter og vil dermed påvirke lengden av den projiserte caputacetabular<br />
avstanden. Endringer i denne avstanden kan derfor feilaktig tolkes som slitasje<br />
alene mens endringen i virkeligheten påvirkes både av slitasje og bekkeninnestilling. Vi<br />
ønsket med denne studien å kvantifisere bekkenrotasjoner som feilkilde ved slitasjemålinger.<br />
Materiale og metode: Ved NKSOI er det utviklet et dataprogram som simulerer røntgen<br />
opptak av faste objekt. Transformasjonen fra et 3D objekt til et 2D bilde kan beskrives ved<br />
forskjellige, definerte orienteringer av objektet. Et virtuelt bekken med protesekomponenter<br />
ble simulert rotert og røntgen fotografert. Rotasjoners påvirkning på slitasjemål ble så<br />
beskrevet. Ved NKSOI er det og utviklet en metode som måler bekkenrotasjon mellom<br />
sekvensielle røntgen opptak. Bekkenrotasjoner ble målt i et klinisk materiale som bestod av<br />
262 bekkenbilder av 46 pasienter, 27 kvinner og 19 menn, alle med innsatt total<br />
hofteprotese(r). Av hver pasient forelå det minimum 3 røntgen bilder (mean 5.7, range 3 –<br />
10), og det kronologisk første av de sekvensielle røntgen bildene valgt som 0 bilde.<br />
Rotasjonsforskjellene ble angitt som absoluttverdier. Med bruk av disse verdiene ble klinisk<br />
relevante mål på rotasjoners effekt på slitasjemål bestemt.<br />
Resultat:<br />
Sammenhengen mellom bekkenrotasjoner<br />
og % feil i slitasjemålinger<br />
Kliniske rotasjonsforskjeller [grader]<br />
Rotasjonsakse 97.5 persentil Range<br />
Vertikal 3.4 0-5.9<br />
Transversal 9.7 0-14.5<br />
Konklusjon: Klinisk relevante bekkenrotasjoner gir maksimalt ca. 2,5 % feil i<br />
slitasjemålinger av acetabularkomponenter.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 245<br />
TOTALPROTESE I HOFTE ETTER LÅRHALSBRUDD.<br />
Jan-Erik Gjertsen, Stein Atle Lie, Jonas M Fevang, Tarjei Vinje, Leif Ivar Havelin, Lars B<br />
Engesæter og Ove Furnes<br />
Nasjonalt Register for Leddproteser, Haukeland Universitetssykehus, 5021 BERGEN<br />
Innledning:<br />
Totalproteser blir ofte brukt som behandling for havarerte osteosynteser etter<br />
lårhalsbrudd og blir nå i økende grad også benyttet som primær behandling ved<br />
akutte lårhalsbrudd. For å undersøke resultatene av totalproteser ved disse to<br />
indikasjonene har vi brukt data fra Nasjonalt Register for Leddproteser.<br />
Pasienter og metode:<br />
Vi inkluderte kun sementerte totalproteser hos pasienter over 60 år. Resultatene av primære<br />
totalproteser hos pasienter med akutte lårhalsbrudd (n=487) og sekvele etter lårhalsbrudd<br />
(n=8090) ble sammenlignet med totalproteser hos pasienter med coxartrose (n=55109).<br />
Hoftene ble fulgt i 0-18 år. Justerte overlevelseskurver ble beregnet ved hjelp av Cox<br />
regresjonsanalyser med justeringer for forskjeller i kjønn, alder og sementtype. Det ble gjort<br />
separate undersøkelser på undergrupper av pasienter operert med Charnleyproteser.<br />
Resultater:<br />
Resultatene totalt sett var gode. Cox justert overlevelse etter 5 år var 95,9% for pasienter med<br />
akutte frakturer, 95,9% for pasienter med sekvele og 97,1% for pasienter med coxartrose.<br />
Etter å ha justert for forskjeller i kjønn, alder og sementtype hadde pasienter med akutte<br />
frakturer en økt revisjonsrisiko i forhold til pasienter med coxartrose (RR 1,6 (95% CI 1,0-<br />
2,6) p=0,05). Pasienter med sekvele hadde en signifikant økt revisjonsrisiko (RR 1,3 (95% CI<br />
1,2-1,5) p
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 246<br />
23-27 ÅRS PROTESEOVERLEVELSE FOR ICLH DOBBELKOPP<br />
HOFTEPROTESER (RESURFACING) HOS PASIENTER UNDER 60 ÅR.<br />
EN PROSPEKTIV STUDIE<br />
Reigstad A, Røkkum M, Reigstad O<br />
Rikshospitalet, ortopedisk avd. (tidligere KMI)<br />
På 1970- tallet ble det utviklet flere sementerte dobbelkopper for hofteleddet (Tharies,<br />
Wagner, Townley, Tanaka, Paltrimieri-Trentani og ICLH). Rasjonalet var at en kopp-<br />
protese på caput femoris ville gi en mer fysiologisk situasjon i hofteleddet og at en urørt<br />
femurkanal uten sement ville gjøre en eventuell femurrevisjon enklere. Dobbelkopper<br />
ble spesielt anbefalt til yngre artosepasienter. Interessen for dobbelkopper forsvant da<br />
det viste seg at korttidsresultatene ble dårligere og revisjonsraten høyere enn ved<br />
konvensjonelle hofteproteser. Vi har også vist langt dårligere resultater for<br />
dobbelkopper i aldersgruppen 60-79 år. Denne studien gjelder resultatene for pasienter<br />
under 60 år.<br />
Materiale og metode. I perioden 1979-83 foretok vi en prospektiv studie over 56<br />
ICLH dobbelkopper hos 48 pasienter under 60 år. Mean alder var 51,8 år (25-59), 9<br />
menn og 47 kvinner. Det ble brukt anterolateralt snitt, operasjonstid 129 minutter (70-<br />
300). Ingen signifikante operative eller postoperative komplikasjoner oppsto. Alle<br />
hoftene var stabile og uten infeksjoner. Pasientene ble fulgt med årlige kontroller de<br />
første 5 år, og det ble gjort en ny oppfølging etter 10 år ved polikliniske kontroller på<br />
KMI og/eller ved innhenting av journal/rtg fra lokale sykehus. Fra 1987 er det innhentet<br />
revisjonsdata fra Nasjonalt Register for Leddproteser.<br />
Resultater: Skår for smerte, gangevne og bevegelsesutslag etter Merled’Aubignè/Postel<br />
var ved 1 års kontroll henholdsvis 5,8, 5,6 og 4,4. Etter 5 og 10 år var<br />
skår redusert til henholdsvis 5,6, 5,5, 4,5 og 5,2, 5,3, 4,5. Det ble utført 42 revisjoner,<br />
alle på grunn av aseptisk løsning. Vi utførte de fleste revisjonene.<br />
Diskusjon: Frekvensen av tidlige revisjoner ved dobbelkopp hofteproteser hos unge<br />
pasienter er så høy i denne serien at protesen ikke kan anbefales, selv om<br />
femurrevisjonen operasjonsteknisk er langt enklere enn ved sementerte femurproteser.<br />
Moderne dobbelkopper med usementert skålprotese og sementert caputprotese<br />
anbefales nå til yngre pasienter. Det er ikke dokumentert langtidsresultater som<br />
indikerer at dobbelkoppene kan måle seg med gode sementfrie femurproteser.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 247<br />
TIDLIG RESULTATER VED OMVENDT HYBRID HOFTEPROTESER<br />
Wangen H.<br />
<strong>Ortopedi</strong>sk avdeling Elverum Sykehuset Innlandet 2409 Elverum<br />
Introduksjon: Sementerte hofteproteser har vært og er førstevalget ved mange sykehus. På<br />
midten av 80 – tallet ble de sementfrie protesene presentert for fullt på det norske markedet.<br />
Det har vært vanligst å bruke bare sementfrie eller bare sementerte komponenter, enkelte<br />
miljøer har valgt å kombinere usementert kopp med sementert stamme, kalt hybrid protese.<br />
Tall fra proteseregistert har imidlertid vist isolert at sementerte kopper går bedre enn<br />
usementerte, mens enkelte usementerte stammer har gått bedre enn sementerte. Med støtte i<br />
dette og det faktum at man ved sykehuset ikke var fornøyd med tidligere brukte usementerte<br />
kopp, valgte man i 1999 å gå helt bort i fra sementfrie kopper ved primærproteser. Tanken var<br />
å ta det beste fra to ”verdener”, sementert kopp og usementert stamme, definert som en<br />
omvendt hybrid protese. Hos pasienter yngre enn 65 år, er kombinasjonen Elite pluss (Depuy)<br />
sementert kopp og Corail (Depuy) sementfri stamme med keramikk hode vårt førstevalg ved<br />
primærprotese i hofte.<br />
Vi ønsker nå å presentere 5 års resultater på de første 70 omvendte hybride hofteprotesene.<br />
Materiale og metode: I perioden 19.09.99 – 12.12.01 ble det ved ortopedisk avdeling Elverum<br />
satt inn totalt 70 omvendte hybride hofteproteser. 38 kvinner og 30 menn. 32 høyre og 38<br />
venstre. Alder median 54 år (28 – 66 ). En kvinne og en mann fikk i perioden bilaterale<br />
proteser. En pasient er emigrert og en har kun svart på Womac score pr brev da hun ikke<br />
ønsket å komme pga lang reisevei. For øvrig er alle undersøkt poliklinisk, totalt 68 proteser.<br />
Indikasjon: 52 primær artrose, 8 dysplasi, 6 sekvele fractur, 2 CLP, 1 sekvele stråling, 1<br />
avaskulær nekrose.<br />
Alle er operert med direkte lateral tilgang i sideleie. Etter vanlige rutiner fikk alle profylaktisk<br />
antibiotika, keflin 2g x 4 og fragmin 5000.<br />
Pasientene er kontrollert ca 5 år etter operasjon. Det er gjort klinisk undersøkelse samt Harris<br />
Hip Score og Womac score hvor 100 er best score. Hoftene er røntgenundersøkt med standard<br />
A-P projeksjon og sidebilde. Bildene er vurdert i forhold til polyetylenslitasje, løsning, og<br />
osteolyse.<br />
Resultater: Totalt 68 proteser er kontrollert klinisk og røntgenologisk. 1 er emigrert og 1 ville<br />
ikke møte til kontroll men har svart pr. brev. Komplikasjoner: 1 DVT po, 1 lungeemboli po,<br />
begge uten sekvele. 1 po infeksjon (staph. aureus) med løsning av kopp etter ett år. 1 po<br />
dropfot bestående etter 5 år.<br />
Røntgenologisk ikke påvist tegn til polyetylenslitasje, løsning eller osteolyse.<br />
Womac score median 82,9 (35,4 – 100) HHS median 93,5 (50 – 100)<br />
Konklusjon: Våre kliniske resultater mht HHS og Womac samsvarer godt med resultater i fra<br />
andre studier. Røntgenologisk er resultatene lovende uten røntgenologisk målbar polyetylen<br />
slitasje og osteolyse. I protesesammenheng er 5 år kort observasjonstid og resultatene må sees<br />
som foreløpige. Vi finner de imidlertid såpass lovende at vi foreløpig ikke ser grunn til å<br />
endre vår praksis med bruk av omvendt hybrid hofteprotese som førstevalg hos yngre<br />
pasienter.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 248<br />
RADIAL IMPACTION GRAFTING VED REVISJON AV HOFTE PROTESER<br />
PRELIMINÆRE RESULTATER<br />
Bierling R, Gebuhr P, Lind U, Zwart E<br />
Kysthospitalet i Hagavik, <strong>Ortopedi</strong>sk Klinikk Haukeland Universitets Sykehus<br />
Hvidøvre Sykehus Hvidøvre Danmark<br />
Sentrallasarettet Or.thopædiska klinikken, Vasterås Sverige<br />
Meander Medisch Centrum Amersfoort Nederland<br />
Introduksjon:<br />
Radiær benpakking er en revisjonsteknikk hvor man impakterer oppmalt allograft mot den<br />
insuffisiente femorale cortex. På denne måten rekonstruerer man benet, og sikrer en solid<br />
”seng” for en sementert revisjonsprotese.<br />
Material og metode:<br />
Vi ufører en ”prospective, multicenter baseline-control” studie for å evaluere resultater,<br />
sikkerhet og livskvalitet ved bruk av Radial Impaction Grafting, og sementert Spectron<br />
revisjonsprotese.<br />
88 pasienter er inkludert ved 4 sykehus. 59 kvinner og 29 menn.<br />
Gjennomsnittsalder 74 år (38-90).<br />
Bendefekter og osteolyse er klassifisert etter hhv Endo og Goetz.<br />
Ved behov ble det anvendt mesh og/ eller cerclage som forsterkning av cortex.<br />
”Fresh frozen Bonegraft” og koniske impactorer ble brukt.<br />
Pasientene følges med årlige intervaller. Ved evalueringen bruker vi Harris Hip Score,<br />
Womac/ SF36, Visual Analogue Score, samt røntgen.<br />
Resultater:<br />
Vi så 4 per-operative komplikasjoner i form av 3 femurfissurer, og 1 fraktur i trochanter<br />
major.<br />
Post-operativt så vi 6 femurfrakturer innen 6 mdr., 1 femurfraktur etter 1 år, 3 dislokasjoner<br />
og 1 trochanter major fraktur.<br />
Vi har 53 pasienter (80 %) med en follow up på 2 til 5 år<br />
Harris Hip Score har gått opp fra 45 (median 47) til 90 (median 93)<br />
VAS score etter 2 til 5 år er 5.5 (0 ingen smerter - 100 uutholdelige smerter)<br />
Det ble ikke funnet signifikante akselfeil av femurprotesen (mer enn 5 grader),<br />
eller synkning av protesen, heller ingen målbar osteolyse rundt stammen.<br />
Så langt 100 % overlevelse av stammen<br />
88.7 % av pasientene er svært fornøyd med revisjonen.<br />
Konklusjon:<br />
Radial Impaction Grafting er en god revisjonsteknikk.<br />
Teknikken virker sikker. Vi har ikke hatt alvorige komplikasjoner.<br />
De preliminære resultatene er gode, både subjektivt og objektivt.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 249<br />
BIRMINGHAM HIP RESURFACING. TIDLIGE RESULTATER OG ERFARINGER.<br />
Roel Bierling, Jens Eikås, Ole Dankert Lunde, Kathrine Haugen Buvik<br />
Kysthospitalet i Hagevik, <strong>Ortopedi</strong>sk Klinikk Haukeland Universitets Sykehus<br />
Introduksjon: I løpet av det siste ti-år har en på verdensbasis sett en økende<br />
interesse og bruk av Hip Resurfacing i behandlingen av den unge og aktive pasient<br />
med coxartrose.<br />
Ved tidligere generasjon Hip Resurfacing har man blant annet benyttet metall mot polyetylen<br />
artikulasjon med blandete resultater. Den nåværende resufacing teknikk baseres på en metallmetall-artikulasjon.<br />
Birmingham protesen er laget av Cobalt Chrom, koppen er porøs coated og belagt med<br />
Hydroxyapatitt, den settes inn ”press fit”. Caput delen støpes med Simplex sement. Det<br />
brukes bakre tilgang.<br />
Kysthospitalet i Hagevik begynte med Hip Resurfacing i november 2004.<br />
Materiale og metode:<br />
Pasienter med god beinkvalitet uten cyster i collum- caput overgang ble inkludert Fra<br />
november 2004 til september 2006 er det satt inn 42 BHR proteser, 25 menn og 13 kvinner. 4<br />
menn har fått bilateralt protese. Gjennomsnittsalder var 49.5 år (35-71) for menn, og 48.4 år<br />
(38-63) for kvinner.<br />
Det ble brukt vanlige kliniske og røntgenologiske undersøkelser og registreringer. I tillegg<br />
har våre fysioterapeuter utført funksjonell testing med registrering av Oxford Hip Score.<br />
Pasientene ble testet preoperativt, samt ved<br />
3 mndr., 6 mndr, 12 mndr. De vil bli videre fulgt med årlige intervaller<br />
Resultater:<br />
Preop. Oxford Score har vært 36.9 poeng (16-54) for menn, og 36.4 poeng (25-50) for<br />
kvinner.<br />
Etter 3 mnd. 19.6 poeng (12- 40) for menn, og 20.8 poeng (17-25) for kvinner.<br />
Etter 6 mnd. 17.5 poeng (13- 37) for menn, og 19.7 poeng (15-25) for kvinner.<br />
Pasientens subjektive vurdering av fornøydhet var etter 3 mnd. 27/30: svært fornøyd, 3/30<br />
fornøyd. Etter 6 mnd. 17/22 svært fornøyd, 5/22 fornøyd<br />
Vi har verken hatt per eller postoperative komplikasjoner så langt.<br />
Ingen proteser har luksert, og ingen collumfrakturer har inntruffet.<br />
Hos en pasient som var tiltenkt resurfacing ble det etter innsetting av kopp, besluttet å sette<br />
inn en stammeprotese med stort caput pga for dårlig beinkvalitet i caput- collum overgang<br />
Operasjonsteknisk er en resurfacingprotese mer krevende, gjennomsnitts operasjonstid er 130<br />
minutter<br />
Konklusjon: Foreløpige erfaringer og resultater med BHR er<br />
tilfredsstillende og pasientene har gjenvunnet svært god funksjon.<br />
Vi har så langt ikke hatt protese relaterte komplikasjoner.<br />
Pasientene vil følges videre som beskrevet.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 250<br />
HA-TITAN-STUDIEN<br />
Småbrekke A*, Nilsen RS**, Winge JF*, Brattebø J***, Olsen BA*, Reikerås O****<br />
* <strong>Ortopedi</strong>sk avdeling, UNN<br />
** IKT, HelseNord<br />
*** Kirurgisk avdeling, Helse-Bergen VOSS<br />
****<strong>Ortopedi</strong>sk avdeling, Rikshospitalet<br />
Hydroxylapatitt (HA) dekkede hofteproteser har vist seg å ha svært gode resultater på<br />
stammesiden. På kopp siden er resultatene mer ujevne; dårlige ved press fit kopper og noe<br />
bedre ved skru kopper. Disse forhold er bekreftet internasjonalt og i Norge ved<br />
langtidsstudier. På den annen side er langtidsresultatene ved usementerte hofteproteser uten<br />
Hydroksylapatitt (HA) også gode, først og fremst representert ved Zweymuller protese på<br />
stammesiden og Harris Galante på kopp siden.<br />
Det har derfor vært et spørsmål om man trenger HA dekke på titanproteser med god design og<br />
adekvat ruhet (Rt) på overflaten. Den aktuelle Rt på overflaten av en protese har vært usikker,<br />
men fra eksperimentelle studier er det vist at Rt i alle fall må være over 15 um. Dersom man<br />
ikke trenger HA for å fremme innvekst av ben mot en protese, vil dette være gunstig fordi HA<br />
på sikt kan være ustabilt og fremskaffe en betennelsesreaksjon som fører til osteolyse.<br />
Skifte til keramikkartikulasjoner har vist lovende resultater.<br />
Denne problemstillingen vil vi tatt opp i en prospektiv, randomisert langtidsstudie med<br />
usementerte hofteproteser med og uten HA.<br />
Hensikten med studien er å undersøke levetid og eventuelle biologiske konsekvenser av<br />
usementert titanprotese uten og med hydroxylapatittbelegg, og med keramikkartikulasjoner.<br />
Totalt 250 pasienter planlegges inkludert i studien i perioden 2004-07. Primærte endepunkt er<br />
overlevelse av protesen, pasientfornøydhet og funksjonsscore etter 10-15 år. Avvik på 5-10 %<br />
vil være av klinisk interesse.<br />
I august 2006 var 134 pasienter inkluderte i studien. 10 var etterkontrollerte etter 2 år.<br />
Vi vil presentere ide, inklusjons- og eksklusjonskriterier, internettbaset database med<br />
registrering av data ved operasjon og etterkontroller, samt et inntrykk etter de første 20 toårskontrollene.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 251<br />
LUXATIO COXAE CONGENITA – PRELIMINÆRE ERFARINGER FRA<br />
ET 10-ÅRSMATERIALE<br />
Terje Terjesen<br />
<strong>Ortopedi</strong>sk avdeling, Rikshospitalet, Oslo<br />
Hofteleddsluksasjon er ofte vanskelig å behandle og risikoen for komplikasjoner er betydelig.<br />
Hensikten med denne studien var å evaluere de preliminære resultatene for å se om<br />
behandlingsrutinene er tilfredsstillende.<br />
Pasienter og metoder<br />
I 10-årsperioden 1996-2005 var 79 pasienter (85 hofter) innlagt for medfødt hofteluksasjon.<br />
Det var 67 jenter (85%) og 12 gutter. 49 pasienter hadde sen-diagnostisert luksasjon,<br />
diagnostisert 12 (2 – 47) måneder etter fødselen, mens 30 hadde fått diagnosen ved fødselen<br />
og var behandlet med Frejkas pute som ikke hadde ført til målet (21 pasienter) eller hadde av<br />
ulike grunner (irreponibel luksasjon, reluksasjon, andre medfødte tilstander, sterkt premature)<br />
fått utsatt behandlingen. Plasterstrekk ble anvendt hos 70 pasienter, med varighet 14 (7-35)<br />
dager. Lukket manuell reposisjon ble alltid forsøkt hos pasienter under 2 år og lyktes hos 57%<br />
av hoftene, mens åpen, operativ reposisjon var nødvendig hos de resterende 43%. Åpen<br />
reposisjon var hyppigere blant de neonatalt diagnostiserte og alder ved reposisjon var lavere<br />
(gj.sn 8,7 måneder) enn ved sen-diagnostisert luksasjon (14,8 måneder). Samlet tid i hoftegips<br />
var 6 (3 – 9) måneder. Tre pasienter var 3 - 4 år ved reposisjon og hos disse ble det foretatt<br />
åpen reposisjon, femurosteotomi med forkortning og acetabulumosteotomi uten forutgående<br />
strekkbehandling. Reluksasjon i løpet av de første dagene eller ukene inntrådte hos 13 hofter<br />
(10 hofter etter lukket reposisjon og 3 etter åpen reposisjon) og ble behandlet med åpen<br />
reposisjon (10 hofter), åpen reposisjon pluss femur- og acetabulumosteotomi (2 hofter) og<br />
lukket reposisjon (1 hofte).<br />
Resultater<br />
Oppfølgingstiden etter reposisjon var 4,3 (1 – 10) år. Caputnekrose inntrådte i 10 hofter (12<br />
%) og var hyppigere hos dem uten synlig caputkjerne ved reposisjon, hos pasienter som hadde<br />
fått behandling ved andre sykehus tidligere, og i hofter som relukserte. I oppfølgingstiden<br />
utviklet 11 hofter subluksasjon. Fem av disse er blitt operert med kombinert femur- og<br />
acetabulumosteotomi, to med femurosteotomi, og de 4 siste observeres fortsatt.<br />
De røntgenologiske resultatene etter Severins klassifikasjon 3 år etter reposisjon (58 hofter)<br />
var gode hos 81% av hoftene og ikke tilfredsstillende (dysplasi eller subluksasjon) hos 19%,<br />
og omtrent samme resultater var det hos de 22 hoftene med observasjonstid 7- 10 år. Det var<br />
ikke signifikante forskjeller mellom neonatalt og sen-diagnostisert luksasjon og heller ikke<br />
mellom åpen og lukket reposisjon eller hvorvidt pasientene hadde fått behandling tidligere<br />
eller ikke.<br />
Diskusjon<br />
Pasienter med medfødt hofteluksasjon må følges til utvokst alder, men de preliminære<br />
resultatene etter 3 år og 7-10 år tyder på at utfallet er tilfredsstillende hos cirka 80% av<br />
pasientene. Frekvensen av partiell caputnekrose kan øke med lenger observasjonstid.<br />
Resultatene tyder på at det kan være fornuftig å sentralisere behandlingen og vente med<br />
reposisjon til det er synlig caputkjerne.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 252<br />
INTER-OBSERVER SAMSVAR VED STULBERGS KLASSIFIKASJON FOR<br />
LANGTIDSPROGNOSE VED CALVÉ-LEGG-PERTHES SYKDOM<br />
Ola Wiig, Terje Terjesen 1 , Svein Svenningsen 2<br />
<strong>Ortopedi</strong>sk Senter, Ullevål Universitetsykehus, Oslo,<br />
1 <strong>Ortopedi</strong>sk Avdeling, Rikshospitalet, Oslo,<br />
2 <strong>Ortopedi</strong>sk Avdeling, Sørlandet Sykehus, Arendal<br />
Behandling og prognose ved Calvé-Legg-Perthes sykdom baserer seg i stor grad på vurdering<br />
av røntgenbilder. Pålitelige og nøyaktige klassifikasjoner er derfor avgjørende. Hensikten med<br />
denne studien var å vurdere inter-observer samsvaret ved bruk av Stulbergs klassifikasjon for<br />
langtidsprognosen.<br />
Pasienter og metoder<br />
Vi vurderte et tilfeldig utvalg av røntgenbilder (5-årskontrollene) av 101 hofter hos 92<br />
pasienter i CLP landsstudiens med diagnoseår 1996-1998. Det var 69 gutter og 23 jenter.<br />
Gjennomsnittlig alder ved diagnose var 5.4 år. Bildene ble klassifisert etter Stulbergs 5<br />
grupper i to omganger, avbrutt av et konsensusmøte der kriteriene for klassifikasjonen ble<br />
klargjort og diskutert. Stulbergs klassifikasjon baserer seg på formen av caput og acetabulum<br />
og om leddet er kongruent. Dataene ble analysert med vektet kappa statistikk og vi regnet<br />
også ut prosent enighet. Hofter der 2 eller 3 undersøkere var enig i klassifiseringen, ble ansett<br />
som ”sann” Stulberg gruppe. For å se om enigheten ble bedre ved en enklere klassifikasjon,<br />
slo vi Stulberg gruppe 1 sammen med gruppe 2, og gruppe 4 sammen med gruppe 5, til en ny<br />
klassifisering i 3 grupper.<br />
Resultater<br />
23% av røntgenbildene ble klassifisert som ”sann” Stulberg gruppe 1, 29% som gruppe 2,<br />
41% som gruppe 3, 8% som gruppe 4, og ingen i gruppe 5. Vi oppnådde god enighet (vektet<br />
kappa= 0.64, 71% enighet) mellom de mest erfarne undersøkerne (TT og SS), og moderat<br />
enighet mellom OW og SS (vektet kappa =0.58, 66% enighet). Det var 80% enighet mellom<br />
de erfarne undersøkerne om sfærisk/ikke sfærisk caput, tilsvarende 61% mellom OW og SS.<br />
Vi oppnådde bedre enighet ved den reviderte, enklere 3-gruppe klassifikasjonen, da vektet<br />
kappa var 0.70 og enigheten var 81% mellom TT og SS. Det var ikke større enighet mellom<br />
undersøkerne etter konsensusmøtet.<br />
Diskusjon<br />
Vi oppnådde godt inter-observer samsvar mellom erfarne undersøkere ved bruk av Stulbergs<br />
klassifikasjon. Det var størst uenighet mellom Stulberg gruppe 2 og 3. Vi brukte Moses<br />
konsentriske ringer og definisjonen av sentrum av caput var den største årsaken til uenighet.<br />
Vi anbefaler den reviderte 3-gruppe klassifikasjonen, der skillet mellom gruppene avgjøres av<br />
om caputoverflaten er rund, oval eller flat.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 253<br />
PROKSIMAL FEMUR RESEKSJONSPLASTIKK HOS PASIENTER MED<br />
CEREBRAL PARESE OG LUKSERTE HOFTER<br />
Andreas Knaus og Terje Terjesen,<br />
<strong>Ortopedi</strong>sk avdeling, Rikshospitalet, Oslo<br />
Kronisk hofteluksasjon hos pasienter med cerebral parese (CP) kan gi så betydelige<br />
plager, spesielt smerter, at kirurgisk behandling er nødvendig. I slike tilfeller har vi de<br />
siste årene gjort reseksjon av proksimale femur. Hensikten med denne studien var å<br />
vurdere resultatene etter denne radikale prosedyre.<br />
Pasienter og metoder<br />
Siden 1998 har vi operert 22 pasienter med kronisk lukserte hofter, 20 pasienter med<br />
CP, 1 pasient med Down syndrom og 1 pasient med Artrogrypose (13 hadde unilateral<br />
luksasjon og 9 bilateral). Det var 12 gutter og 10 jenter med alvorlig grad av CP og<br />
ingen gangfunksjon. Operasjonsalder 15,6 (3-27) år. Operasjonsindikasjon var<br />
luksasjon av varighet mer enn 2 år, samt betydelige kliniske problemer som smerter (20<br />
pasienter) og problemer med stell (18 pasienter) og sittestillingen (9 pasienter).<br />
Operasjonen er en reseksjon av hele proksimale femur ned til 2-3 cm distalt for<br />
trochanter minor og bløtdelene sutureres over acetabulum og femurskaftet. 16<br />
operasjoner ble gjort bilateralt (hos de 9 pasienter med bilateral luksasjon og 7 med<br />
unilateral) og 6 operasjoner ble gjort unilateralt. 15 pasienter ble postoperativt behandlet<br />
med plasterstrekk i 2-5 uker og 1 med tibiastrekk (4 uker), 4 pasienter fikk hoftegips, 1<br />
strekk og hoftegips og 1 pasient hverken strekk eller gips.<br />
Etter en observasjonstid på 35 (3-72) måneder ringte vi til pasienter og pårørende og<br />
spurte om smerter, bevegelighet, funksjon, komplikasjoner og om de var fornøyd med<br />
operasjonen. Røntgenbilder ble vurdert med tanke på proksimal migrasjon av femur og<br />
forkalkninger etter operasjon.<br />
Resultater<br />
15 pasienter (68%) var fornøyd (9 svært fornøyd) med inngrepet, 4 var ikke fornøyd<br />
og 2 var usikre. 5 pasienter var døde. 2 av dem døde i det postoperative forløpet, den<br />
ene 2 uker postop. av ulcus ventriculi og den andre 11 dager postop. av<br />
respirasjonssvikt.<br />
Av postoperative komplikasjoner hadde 5 pasienter langvarige smerter opp til 6<br />
måneder, 1 fikk venetrombose i leggen, og 1 fikk ødem i leggen, mistet matlysten og<br />
måtte få gastrostomi. 1 pasient er reoperert pga smerter med reseksjon av heterotop<br />
ossifikasjon.<br />
Smertene (VAS-skala fra 1 til 10) var 7 (1-10) før operasjonen og var redusert til 2<br />
(1-7) nå. Alle hadde fått bedre bevegelighet i de opererte hoftene. Enkelte mente<br />
hoftene var blitt for løse, slik at sittestabiliteten var blitt dårligere. Alle 10 pasienter<br />
som ikke kunne sitte før operasjonen kunne sitte nå.<br />
Konklusjon<br />
Hos pasienter med alvorlig grad av CP og betydelige smerter eller andre store plager<br />
på grunn av kronisk hofteluksasjon har proksimal femurreseksjon en gunstig effekt, i<br />
det smerteplagene reduseres og bevegeligheten bedres. De fleste er godt fornøyd med<br />
inngrepet.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 254<br />
NASJONALT KORSBÅNDSREGISTER<br />
Granan L-P 1,2,3 , Engebretsen L 1,3,4 , Steindal K 1,5 , Bahr R 1,3 , Furnes ON 1,5<br />
1 Nasjonalt Korsbåndsregister, Bergen<br />
2 Forskerlinjen, Medisinske fakultet, Universitetet i Oslo, Oslo<br />
3 Senter for idrettsskadeforskning, Norges idrettshøgskole, Oslo<br />
4 <strong>Ortopedi</strong>sk Senter, Ullevål universitetssykehus, Oslo<br />
5 Nasjonalt Register for Leddproteser, Bergen<br />
Innledning: 7. juni 2004 ble verdens første nasjonale korsbåndsregister etablert i regi av<br />
Nasjonalt Register for Leddproteser. Registeret er eid av Norsk <strong>Ortopedi</strong>sk Forening, mens<br />
det vitenskapelige ansvaret ligger hos Senter for idrettsskadeforskning (OSTRC) ved Norges<br />
idrettshøgskole.<br />
Registreringen i Nasjonalt Korsbåndsregisters database foregår via innsendelse av<br />
papirbaserte operasjonsskjemaer i etterkant av det kirurgiske inngrep. Samtidig sendes det inn<br />
et KOOS-skjema som pasienten fyller ut preoperativt. All registrering skjer etter at pasienten<br />
har gitt sitt skriftlige samtykke.<br />
Hensikten med registeret er å kunne bidra til en kvalitetssikring og kvalitetsutvikling i<br />
behandlingen av pasienter med korsbåndsskader gjennom å:<br />
- Kunne utelukke metoder som gir et åpenbart dårlig resultat på et tidlig tidspunkt.<br />
- Vurdere resultatene etter kirurgisk behandling med ulike metoder.<br />
- Kartlegge betydningen av prognostiske faktorer.<br />
Nasjonalt Korsbåndsregister finansieres av midler fra OSTRC og har i etableringsfasen<br />
mottatt øremerkede midler fra Kvalitetssikringsfond II, Den norske lægeforening.<br />
Materiale og metode: Det forelagte materialet er deskriptive data hentet ut av Nasjonalt<br />
Korsbåndsregisters database 09.06.06 og er oppdaterte per denne dato.<br />
Resultater: Nasjonalt Korsbåndsregister har nå registrert 2793 primære<br />
korsbåndsrekonstruksjoner utført ved 57 ulike sykehus. Dette tilsvarer en oppslutning blant<br />
landets sykehus på over 90 %. Inngrepene fordeler seg med 2714 ACL rekonstruksjoner, 25<br />
PCL rekonstruksjoner og 54 kombinerte ACL og PCL rekonstruksjoner. Foreløpig er 31<br />
revisjoner registrert av rekonstruksjoner utført etter at registeret ble etablert. 78 % av primære<br />
ACL rekonstruksjoner er utført i aldersgruppen 16-39 år, mens kun 7 % av inngrepene er<br />
utført på personer eldre enn 44 år. Fotball, håndball og alpint/telemark står for 65 % av<br />
årsakene til de rekonstruerte ACL. Av 2714 primære ACL rekonstruksjoner var 1069 utført på<br />
knær uten ytterligere tilleggsskader. I overkant av en tredjedel av primære ACL<br />
rekonstruksjoner utføres poliklinisk, og 98,6 % av de primære ACL rekonstruksjoner er utført<br />
med enten BPTB- graft eller hamstring autograft.<br />
Konklusjon: Etter to års drift kan Nasjonalt Korsbåndsregister vise til en høy bidragsandel<br />
blant sykehusene og klinikkene i hele Norge, samtidig som en undersøkelse (se egen<br />
presentasjon) viste særdeles høye compliance-tall ved de deltagende sykehusene og<br />
klinikkene allerede i andre driftsår. Den gode responsen fra de norske ortopedene synes<br />
oppløftende med tanke på raskt å kunne tilbakeføre konstruktive tilbakemeldinger, i henhold<br />
til registerets målsetning, til det norske ortopediske samfunn.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 255<br />
COMPLIANCE-STUDIE NASJONALT KORSBÅNDSREGISTER<br />
Ytterstad, K 2,3 , Granan, LP 1,2,3 , Engebretsen L 1,3,4<br />
1 Nasjonalt Korsbåndsregister, Bergen<br />
2 Forskerlinjen, Medisinske fakultet, Universitetet i Oslo, Oslo<br />
3 Senter for idrettsskadeforskning, Norges idrettshøgskole, Oslo<br />
4 <strong>Ortopedi</strong>sk Senter, Ullevål universitetssykehus, Oslo<br />
Innledning: Nasjonalt korsbåndsregister ble opprettet 7. juni 2004 gjennom et samarbeid<br />
mellom Senter for Idrettsskadeforskning ved Norges idrettshøgskole og Nasjonalt register for<br />
leddproteser. Registeret er allerede godt etablert og forskningsmiljøer oppfordres til å bruke<br />
registerets data til forskning. I denne studien ønsket vi å undersøke compliance mellom<br />
registrete data i lokal operasjonsprotokoll, og korsbåndsregisteret og Norsk Pasientregister<br />
(NPR).<br />
Materiale og metode: Undersøkelsen ble foretatt for perioden 01.10.05-28.02.06 for antall<br />
operasjoner med prosedyrekodene NGE 45, NGE 41 og NGE 21. Det ble foretatt et<br />
randomisert stratifisert utvalg av sykehus. Vi delte sykehusene opp i 3 hovedgrupper: 1) Små<br />
sykehus: < 30 operasjoner per år. 2) Store Sykehus: ≥ 30 operasjoner per år. 3) Private<br />
sykehus. Operasjonsprotokoll på sykehusene ble brukt som gullstandard. Det ble gjort et<br />
utvalg på 14 sykehus, som representerer ca. 20 % av totalt antall sykehus i hver gruppe.<br />
Resultat: Data fra 11 av 14 sykehus er kommet inn per i dag.<br />
Datakilde Antall rapporterte Compliance mellom Compliance<br />
operasjoner<br />
datakilder<br />
Korsbåndsregisteret 170 Korsbåndsregisteret/ 92,4 %<br />
NPR<br />
NPR 184 Korsbåndsregisteret/ 102,4 %<br />
Operasjonsprotokoll<br />
Operasjonsprotokoll 166 Operasjonsprotokoll/ 90,2 %<br />
NPR<br />
Konklusjon: Compliance mellom datakildene Korsbåndsregisteret, NPR og<br />
Operasjonsprotokoll er høy. Resultatet av studien understøtter påstanden om at registeret er<br />
godt etablert, og at registerets data kan brukes til forskning.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 256<br />
HAMSTRINGSRUPTURER<br />
Lars Hemstad, Olav Røise, Lars Engebretsen<br />
<strong>Ortopedi</strong>sk senter, Ullevål Universitetssykehus<br />
Bakgrunn: Hamstringsruptur er en relativt sjelden tilstand og forekommer hyppigst i<br />
forbindelse med traumer i idrettssammenheng. Det synes ikke å foreligge noen konsensus<br />
vedrørende behandlingsregimer. I litteraturen er det relativt få artikler med beskjedne<br />
tallmateriale.<br />
Hensikten med denne studien var å se på våre erfaringer med kirurgi på pasientgruppen..<br />
Metode:5 pasienter ,(alder 29-49 år) er operert for hamstringsrupturer i tidsintervallet<br />
nov.01- juni 06. Operasjonsmetodene har variert avhengig av skadetyper. En er operert i<br />
akuttstadiet med sutur. Tegner activity-score ,VAS-smertescore, Kraftprestasjon i Hamstring<br />
og evt påvirkning av N. Ischiadicus pre- og postoperativt er brukt for å bedømme effekt av<br />
operasjonene.<br />
Ytterligere 2 pasienter med eldre rupturer opereres i disse dager og vil scores etter samme<br />
skjema.<br />
Resultater/diskusjon:<br />
Våre resultater og erfaringer med ulike operative prosedyrer fremlegges og vil bli diskutert<br />
opp mot litteraturdata.Vi har spesielt erfart at eldre rupturer ikke alltid lar seg suturere på<br />
plass og at påvirkning av N. Ischiadicus ofte synes å være et tilhørende problem for<br />
pasientgruppen.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 257<br />
RISIKOFAKTORER FOR AKUTTE KNESKADER BLANT MANNLIGE<br />
FOTBALLSPILLERE<br />
Engebretsen AH, Myklebust G, Holme I, Engebretsen L, Bahr R.<br />
Senter for idrettsskadeforskning, Norges Idrettshøgskole, Oslo.<br />
Innledning<br />
Fotball er verdens og Norges mest populære idrett. Akutte kneskader har vist seg å være blant<br />
de hyppigste skadene i fotball. Hensikten med denne studien var å undersøke faktorer som<br />
kan disponere for akutte kneskader i norsk herrefotball.<br />
Materiale og metode<br />
I alt 31 lag, totalt n=508 spillere, fra norsk 1., 2. og 3. divisjon i fotball for menn deltok i<br />
studien. Alle spillerne ble testet i forsesongen 2004 ved Norges idrettshøgskole for mulige<br />
risikofaktorer for kneskade, gjennom et to-delt spørreskjema (generell informasjon om<br />
spilleren og tidligere kneskader, og KOOS-skjemaet (Knee Injury and Osteoarthritis Outcome<br />
Score (Roos et al. (1998)))) og klinisk undersøkelse. Gjennom den påfølgende<br />
fotballsesongen ble alle akutte kneskader registrert av lagets fysioterapeut, og den totale<br />
trenings- og kampeksponeringen ble registrert på individnivå av lagets trener. Til de<br />
statistiske analysene ble generaliserte estimerte likninger i STATA (version 8, Texas, USA)<br />
brukt til univariate analyser av de kontinuerlig avhengige risikofaktorene. Det ble korrigert for<br />
eksponering, og risikofaktorer som hadde en P-verdi
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 258<br />
MENISKREPARASJONER UTFØRT MED FAST FIX® ALL-INSIDE METODE<br />
Kise N, Heir S, Ekeland A<br />
Martina Hansens Hospital, <strong>Ortopedi</strong>sk avdeling, postboks 23, 1306 Bærum postterminal<br />
Bakgrunn: All-inside meniskreparasjon ble introdusert på begynnelsen av 1990-tallet med<br />
resorberbare meniskpiler. I de senere år er det utviklet en rekke metoder og instrumentarier.<br />
Det er publisert varierende kliniske resultater, og laboratorietester har vist at konvensjonelle<br />
inside-out suturer har bedre pull-out styrke, fleksibilitet og motstand mot skjærekrefter enn<br />
mange av all-inside teknikkene. Dokumenterte fordeler med all-inside teknikker er kortere<br />
operasjonstid og mindre risiko for komplikasjoner. FasT Fix ® er en tredje generasjons allinside<br />
metode som ved laboratorietester har vist seg å ha fysiske egenskaper på høyde med<br />
inside-out suturer. Det foreligger så langt få kliniske studier av FasT Fix ® .<br />
Materiale og metode: Studien er retrospektiv og godkjent av REK og NSD. Pasienter operert<br />
med FasT Fix ® all-inside metode i perioden 2003-2005 er inkludert. Materialet består av 29<br />
meniskrupturer hos 29 pasienter, 15 menn og 14 kvinner, alder 14-48 år (mean 29). 23<br />
rupturer satt i mediale og 6 i laterale menisk. Åtte pasienter hadde samtidig ACL ruptur, og 3<br />
av disse ble rekonstruert i samme seanse, 3 ble rekonstruert senere. To pasienter hadde<br />
gjennomgått ACL rekonstruksjon før den aktuelle meniskrupturen.<br />
Som endepunkt for evaluering av resultatet av meniskreparasjon, er valgt reoperasjon pga<br />
reruptur eller manglende tilheling. Videre har 27 av de 29 pasientene fylt ut KOOS-skjema<br />
(Knee Injury and Osteoarthritis Outcome Score) for evaluering av knefunksjonen ved followup<br />
13,3 (3,2-29,8) mndr etter meniskreparasjonen.<br />
Resultater: Av 29 meniskrupturer operert med FasT Fix ® , var 5 (17 %) reoperert etter<br />
gjennomsnittelig 11,3 (2,6-16,0) mndr. Ingen av de 6 laterale meniskrupturene ble reoperert.<br />
Ingen av de 3 som i samme seanse ble ACL rekonstruert ble reoperert. To av de 5 pasientene<br />
med reruptur i menisken, hadde kjent ACL ruptur, men ble ikke rekonstruert før etter at<br />
menisken var reoperert. Begge disse rapporterte nytt traume før meniskreseksjonen.<br />
KOOS viste lavest score i kategoriene “Quality of life” med snittscore 55 (6-94) og<br />
“Sport/recreation” med snittscore 60 (5-100). I kategoriene “Pain”, “Symptoms” og “Activity<br />
of daily life” var scorene henholdsvis 82 (33-100), 77 (36-100) og 89 (43-100). Pasienter som<br />
er reoperert for reruptur i menisken scorer i snitt 46 i kategorien ”Quality of life” og 45 i<br />
kategorien ”Sport/recreation”.<br />
Konklusjoner: Et knapt år etter operasjon med FasT Fix ® all-inside menisksutur, var 5 av 29<br />
pasienter reoperert på grunn av reruptur eller manglende tilheling i menisken. Ingen av de 6<br />
med laterale rupturer ble reoperert, og ingen av de 3 som ble ACL rekonstruert i samme<br />
seanse ble reoperert. Pasienter som er reoperert på grunn av reruptur har lavere KOOS<br />
funksjonsscore enn pasienter der meniskreparasjonen har overlevd.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 259<br />
KULDEBANDASJE ETTER MENISKRESEKSJONER<br />
Kise N, Foss H, Ekeland A<br />
Martina Hansens Hospital, <strong>Ortopedi</strong>sk avdeling, postboks 23, 1306 Bærum postterminal<br />
Bakgrunn: Allerede i antikken ble kryoterapi brukt som terapeutisk tiltak ved vevsskade.<br />
Celsus (53 f. Kr.- 7 e. Kr.) beskrev inflammasjonens fem kardinaltegn; calor, rubor, tumor,<br />
dolor og functio laesa. Empiri har vist at symptomer begrenses og tilheling bedres ved tiltak<br />
som begrenser inflammasjonsprosessene. I dag behandles akutte skader etter RICE-prinsippet;<br />
R/rest, I/ice, C/compression, og E/elevation. Postoperativt anbefales avlastning, kompresjon,<br />
elevasjon, og i noen grad nedkjøling. I denne studien vil vi kartlegge effekt av kjølebandasje<br />
etter meniskreseksjoner.<br />
Materiale og metode: Studien er prospektiv og godkjent av REK og NSD. Trettifem<br />
pasienter, 27 menn og 8 kvinner i alder 42 år (17-71) som ble operert med meniskreseksjoner,<br />
ble randomisert til bandasjering med enten vanlig elastisk bind eller KoldBlue ®<br />
kuldebandasje. Atten pasienter fikk kuldebandasje (kuldebandasje-gruppen) og 17 fikk<br />
elastisk bind (elastisk bind-gruppen). De to gruppene var sammenliknbare med hensyn på<br />
kjønnsfordeling, alder, operasjonstid, type meniskruptur og annen patologi i samme kne.<br />
KoldBlue ® er laget av polyutrethane og vanngelè, den er elastisk, og har komprimerende<br />
effekt. Den kjøles i kjøleskap og har kjølende effekt 40-60 minutter etter applikasjon.<br />
Pasientene brukte KoldBlue ® 4 ganger i døgnet 4 døgn postoperativt. I samme periode ble<br />
analgetikaforbruk kartlagt, og smertenivå målt med VAS. Fjerde postoperative dag ble<br />
hevelse i kneet målt ved omkrets av kneet sammenliknet med preoperativ måling. KOOS ble<br />
målt preoperativt og etter 3 uker og 3 måneder, og Tegner score ble målt preoperativt og etter<br />
3 måneder. Varighet av krykkebruk og sykemelding ble kartlagt i de to gruppene.<br />
Resultater: Pasientene i kuldebandasje-gruppen brukte de første 4 postoperative døgnene 60<br />
% mindre analgetika enn pasientene i elastisk bind-gruppen. Gjennomsnittelig VAS de første<br />
4 døgnene var 2,9 ganger lavere i kuldebandasje-gruppen enn i elastisk bind-gruppen. Hevelse<br />
i kneet fjerde postoperative dag var lik for de to gruppene.<br />
Tre uker postoperativt hadde kuldebandasje-gruppen høyere gjennomsnittelig score i alle<br />
KOOS-kategorier. Tre måneder postoperativt var det ingen forskjell mellom de to gruppene.<br />
Gjennomsnittelig Tegner score steg fra 3,3 preoperativt til 5,3 tre måneder postoperativt for<br />
kuldebandasje-gruppen, men sank fra 4,1 preoperativt til 3,8 postoperativt for elastisk bindgruppen.<br />
Varighet av sykemelding og bruk av krykker var likt for de to gruppene.<br />
Konklusjoner: Pasienter som etter meniskreseksjon fikk kjølebehandling med KoldBlue ®<br />
bandasje 4 døgn, brukte 60 % mindre analgetika enn pasienter som brukte vanlig elastisk<br />
bind, og de hadde lavere smertescore målt med VAS. Tre uker postoperativt scoret pasientene<br />
i kuldebandasje-gruppen høyere i alle KOOS kategorier, men forskjellen var utvisket tre<br />
måneder postoperativt. Kuldebehandling hadde ingen effekt på grad av hevelse i kneet fjerde<br />
postoperative dag eller på varighet av sykemelding eller krykkebruk.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 260<br />
CLANCY PLASTIKK (BTB) I SEDASJON<br />
Kase, T., Christiansen, D∗., Aas, A, Berner, N., Arnulf,V.<br />
Ringvoll Klinikken, 1827 Hobøl. ∗Lovisenberg Diakonale sykehus, Oslo.<br />
Clancy plastikk utføres ved de fleste ortopediske avdelinger i Norge. Resursbruken i våre<br />
sykehus er meget forskjellig for disse pasientene. Det postoperative forløpet er lite undersøkt,<br />
men det rapporteres om sterke smerter og kvalmeproblematikk som forlenger<br />
sykehusoppholdet.<br />
Vi ønsker å presentere en anestesimetode som er enkel og som resulterer i utskrivning av<br />
besværsfri pasient 3 timer etter avsluttet operasjon. Samspill mellom anestesilege og kirurg<br />
gir et tilnærmet smertefritt og kvalmefritt postoperativt forløp i de første 4 postoperative<br />
dager. 97 pasienter som gjennomgikk Clancy plastikk (48 menn, 49 kvinner).<br />
På våken pasient umiddelbart etter 0,5 mg.Rapifen (i.v.) og påbegynt Propofol<br />
(10mg/kg/time i.v.), ble lokal anestesi (40 ml Xylocain 10mg/ml med Adrenalin) satt<br />
intraartikulært og infiltrert i planlagt incisjon. Pasientene ble under operasjonen holdt sedert<br />
med adekvat dose Propofol. Pasientene var selvpustende uten noen form for intubasjon. Alle<br />
fikk ca 4 l/min O2 på nesekateter. Ved operasjonens avslutning ble det satt Bupivacain<br />
(5mg/ml) 20ml intraarticulart.<br />
Kvalme og smerter ble registrert fra 1-2 timer postoperativt. Pasientene reiste hjem med<br />
cryocuff.. 4. postoperative dag ble cryocuff og spørreskjema innlevert i forbindelse med en<br />
skiftning på såret.<br />
Smerte: Det første postoperative døgnet hadde pasientene mest smerter. Kvinner hadde i<br />
gjennomsnitt mer smerter enn menn. Kvinner hadde gjennomsnitt VAS 4,58, mens menn<br />
hadde gjennomsnitt VAS 3,49. 41,7% av pasientene hadde smerter >5 denne dagen.<br />
Kvalme: Kvalme forekom i liten grad hos pasientene i denne studien. Det første postoperative<br />
døgnet så man sparsomme plager i form av kvalme med VAS gjennomsnitt på 1,34. Fra annet<br />
døgn var VAS 0. Det var ingen samvariasjon når det gjelder BMI, alder, lengde av anestesi<br />
eller operasjonstid, heller ikke blodtomhet tid i forhold til kvalme og smerter.<br />
Dette viser at sedering (selvpustende pasienter) med propofol går greit når kirurg behersker<br />
lokalanestesiteknikk av kneet. Kvalme var redusert til et minimum og smerte innenfor<br />
tolererbare og akseptable nivåer for pasienten.<br />
Vi tror godt satt lokalanestesi, cryocuff, fravær av larynksmaske og annen instrumentering i<br />
svelget, kan være viktige bidragende faktorer til at alle disse pasientene opplevde en Clancyplastikk<br />
i velbefinnende og derfor kunne håndteres dagkirurgisk.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 261<br />
SCREENINGTESTER FOR VURDERING AV KNEFUNKSJON HOS PASIENTER<br />
MED ISOLERT FREMRE KORSBÅNDSRUPTUR – OPPFØLGING ETT ÅR.<br />
Moksnes H, Risberg MA<br />
NAR, <strong>Ortopedi</strong>sk Senter, Ullevål universitetssykehus, 0407 Oslo og Norsk Idrettsmedisinsk<br />
Institutt (NIMI), Ullevål stadion, Pb 3843 0805 Oslo<br />
INNLEDNING: Knefunksjonen etter skade av fremre korsbånd (ACL) er uforutsigbar. Noen<br />
individer har evnen til å gjenvinne funksjonell knestabilitet gjennom rehabilitering, og disse<br />
omtales i litteraturen som copers. Andre individer opplever kneinstabilitet, de såkalte noncopers.<br />
Det er utviklet en screeningtest som skal kunne selektere hvilke pasienter som er<br />
potensielle copers. Hensikten med denne studien var å undersøke om screeningtesten kan gi et<br />
tidlig objektivt mål på hvilke pasienter som kan gjenvinne tilfredsstillende knefunksjon uten<br />
kirurgi.<br />
MATERIALE og METODER: 89 pasienter, 52% menn og 48% kvinner, med isolert ACL<br />
ruptur ble inkludert. De var 28,1 år (14-61 år) og ble screeningtestet 80 dager (± 37 dager)<br />
etter skade, og alle ble testet ett år etter inklusjon. Ved ettårskontroll var 43 pasienter uoperert<br />
og 46 pasienter operert. Screeningtesten inkluderte: fire hinketester, spørreskjema KOS-ADL,<br />
antall svikt og global VAS skala. Aktivitetsnivå før skade og på testtidspunkt ble registrert.<br />
Alle inkluderte ble invitert til å gjennomføre den samme screeningtesten ett år etter test en,<br />
respektivt ett år etter kirurgisk rekonstruksjon av ACL.<br />
RESULTATER: Ved inklusjon var 22 (24,7%) potensielle copers, 67 (75,3%) non-copers.<br />
Det var høysignifikante forskjeller (p
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 262<br />
PASIENTER OPERERT FOR ISOLERT SKADE AV BAKRE KORSBÅND VED<br />
ULLEVÅL UNIVERSITETSSYKEHUS I PERIODEN 1997-2005<br />
Lien OA, Engebretsen L, Johansen S, Ludvigsen TC,<br />
<strong>Ortopedi</strong>sk Senter, Ullevål Universitetssykehus.<br />
Ødegaard T,<br />
NIMI Ullevål.<br />
BAKGRUNN: Pasienter med isolert skade av bakre korsbånd (PCL) kan ha varierende grad<br />
av plager. Smerter og instabilitet er vanligst. Behandlingen kan være konservativ eller<br />
kirurgisk. Kirurgisk behandling består i å rekonstruere bakre korsbånd. Evt gjøres reinserering<br />
/ osteosyntese ved avulsjonsskade med benfragmenter.<br />
Det finnes få studier som omhandler resultater etter bakre korsbåndskirurgi. Ved Ullevål<br />
universitetssykehus har vi i perioden fra 1997 til 2005 gjort 51 rekonstruksjoner for isolert<br />
skade av PCL. Avulsjonsskader og kombinerte skader er ikke inkludert.<br />
MATERIALE: 15 kvinner og 36 menn. Gjennomsnittsalder ved operasjon var 27.7 år; noe<br />
lavere for kvinnene (24 år). Median oppfølgingstid var 3 år (1-9). Det ble benyttet<br />
patellarsenegraft hos 22 pasienter, hamstringssenegraft hos 28 hvorav 9 med to-tunnellteknikk<br />
i femur. 1 pasient fikk quadriceps allograft. 18 pasienter er operert med to-incisjonsteknikk,<br />
33 pasienter med en-incisjonsteknikk.<br />
METODE: Pasientene etterundersøkes klinisk av lege . Det taes vanlig stående røntgenbilder<br />
av knærne. Dessuten knestående belastningsbilde for å måle anteroposterior vandring.<br />
Pasientene fyller ut anerkjente spørreskjema: Cincinnatti knefunksjonsscore , 2000 IKDC<br />
kneevalueringsskjema, KOS vurdering av kneets tilstand med VAS-skala, Lysholm<br />
funksjonsscore ,Tegner funksjonsscore.<br />
Fysioterapeut gjør funksjonstesting av pasientene med hinketester .<br />
Det gjøres måling av stabilitet i kneet med KT-1000.<br />
Ultimo august er 14 pasienter etterundersøkt. De resterende er innkalt til undersøkelse og<br />
testing i september.<br />
Endelige resultater vil bli lagt frem. Foreløpige resultater: Gjennomsnitt Lysholm score 72,<br />
Tegner score 6,1. VAS funksjonsscore 62. Rtg differanse a-p glidning mellom opererte og<br />
ikke-opererte kne: 8 mm.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 263<br />
KNELUKSASJONER, 10ÅRS MATERIALE FRA ULLEVÅL US. 1996-2006.<br />
Sanchez. F.H, Johansen S, Ludvigsen T.C, Engebretsen L.<br />
<strong>Ortopedi</strong>sk avdeling, Ullevål Universitetssykehus.<br />
Bakgrunn/Innlednig:<br />
Ved kneluksasjon er 3 av 4 hovedstabiliserende kneligamenter rupturerte: fremre korsbånd<br />
(ACL), bakre korsbånd (PCL), mediale- (MCL) og laterale-collateral ligamenter (LCL). Det<br />
er begrenset kunnskap i litteraturen på epidemiologien ved kneluksasjoner. De fleste<br />
eksisterende studier har få pasienter. Ved UUS har vi fulgt alle kneluksasjoner operert eller<br />
behandlet konservativt siden 1. mai 1996. Hensikten med denne studien er å gi<br />
epidemiologiske data fra 168 kneluksasjoner behandlet ved <strong>Ortopedi</strong>sk senter, UUS fra 1.<br />
mai 1996 til 1.7.06. Pasienter med store intraartikulære frakturer er ikke med i materialet.<br />
Pasienter og metode:<br />
Dette er en deskriptiv analyse av kneluksasjoner behandlet ved ortopedisk avdeling UUS siste<br />
10 år (fra mai.1996 til juli 2006). Pasientene er fulgt prospektivt, men i denne studien angir vi<br />
kun data fra primærkontakten ved UUS.<br />
Studien karakteriserer pasienter, skademekanisme, skadeomfang og behandling. De aller<br />
fleste pasientene ble operert med artroskopisk rekonstruksjon av ACL og PCL og hvis mulig<br />
anatomisk reparasjon av mediale og laterale strukturer. Dersom kirurgien skjedde mer enn 2<br />
uker etter skade ble det utført rekonstruksjon av MCL med semitendinosus autograft og LCL<br />
og popliteussenekomplex med achilles allograft.<br />
Resultater:<br />
168 pasienter er inkludert i studien. Gjennomsnittsalder 34 år (12-80).<br />
59 % av skadene var høyenergy (bil,MC,alpin) og 41%lavenergy (langrennski,fotball)<br />
hvorav traffikulykker var 39% og idrett 36%.<br />
Tillegsskader var hyppig (fraktur,brusk,kapsel,coronarium/menisko-tibial ligament,nerve og<br />
kar). Karskade 6%.(en amputasjon). Nerveskade 23% (de fleste pertielle). Pasienter med<br />
totalutfall oppnådde ikke full remissjon. Pasienter med partielt utfall normaliserte seg.<br />
Diskusjon:<br />
Kneluksasjon er sjelden men alvorlig skade! I motsetning til tidligere litteratur, så viser våre<br />
studier at kneluksasjoner også kan oppstå ved lavenergi trauma f.eks ved fall på langrennski..<br />
Ved en akutt kneskade, skal alltid puls testes og nevrolgisk undersøkelse utføres.<br />
Hvis man har mistanke om karskade, bør ankel/arm index tas og hvis
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 264<br />
ARTROSKOPISK BEHANDLING AV FEMUROACETABULÆR IMPINGEMENT.<br />
TIDLIGE ERFARINGER.<br />
Løken S 1,2 , Lundgren K 1 , Ludvigsen T 1 , Engebretsen L 1,2<br />
1 2<br />
<strong>Ortopedi</strong>sk Senter, Ullevål Universitetssykehus og Senter for Idrettsskadeforskning, Norges<br />
Idrettshøyskole<br />
Bakgrunn: Femuroacetabulær impingement er en relativt nylig beskrevet tilstand i<br />
hofteleddet. Den typiske pasient får smerter vanligvis lokalisert til lysken ved fleksjon eller<br />
fleksjon kombinert med innadrotasjon fordi collum femoris kolliderer med fremre<br />
acetabularkant. Man skiller mellom cam-impingement og pincer-impingement Ved camimpingement<br />
er det er for lite off-set mellom caput og collum femoris pga påleiringer eller<br />
fordi caput er ”henger” bakover. En årsak til det siste kan være at pasienten har hatt en<br />
epifysiolyse som evt. kan ha vært subklinisk. Ved pincer-impingement er det en<br />
overhengende fremre acetabularkant som kan skyldes en retrovertert acetabulum. Camimpingement<br />
er vanligst hos menn med typisk symptomstart i 20-30 års alder. Pincer<br />
impingement er vanligst hos kvinner med typisk symptomstart i 30-40 årsalder.<br />
Kombinasjoner forekommer. En slik kronisk impingement kan føre til labrumskader og etter<br />
hvert bruskskader og er i økende grad regnet som en mulig årsak til artrose. Utredning består<br />
av røntgen bekken med ”cross-table” sidebilder (bedre enn Lauenstein-projeksjon) av begge<br />
hofter. Videre utredning: MR-artrografi med lokalbedøvelse i leddet. Tilstanden kan<br />
behandles artroskopisk med reseksjon av skadet labrum og brusk, reseksjon av bein på<br />
overgangen fortil mellom caput og collum ved cam-impingement og reseksjon av fremre<br />
acetabularkant ved pincer-impingement. Det er også beskrevet artroskopisk sutur av<br />
labrumskader samt avløsning og deretter refiksering etter beinreseksjon ved pincerimpingement.<br />
Materiale og metode: Vi har i perioden 1.1.2005-1.5.2006 operert 11 pasienter artroskopisk<br />
for femuroacetabulær impingement. 7 menn og 4 kvinner med gjennomsnittsalder 34 år. 7 ble<br />
operert i høyre hofte, 4 i venstre. Pasientene ble operert i sideleie på strekkbord ved hjelp av<br />
gjennomlysning og med spesielle artroskopi-instrumenter for hofteleddet. Først ble det gjort<br />
artroskopi av sentrale kompartment under distraksjon med reseksjon av evt labrumskade og<br />
løs brusk, deretter ble strekket sluppet opp og perifere kompartment ble artroskopert og det<br />
ble gjort reseksjon av bein.<br />
9 av pasientene fikk samtidig utført labrumreseksjon, 3 fikk utført bruskreseksjon og en<br />
pasient fikk fjernet fritt legeme. 3 av pasientene var tidligere artroskopert i samme hofte.<br />
Resultater: Gjennomsnittlig Harris Hip Score (HHS) preoperativt var 70 og etter 3 måneder<br />
86 (10 pasienter). En pasient mangler preoperativ HHS. Av 3 pasienter som har mer enn 1 års<br />
oppfølging er én pasient bedre (HHS økt fra 71 til 96), mens to er uendret. Det var ingen<br />
komplikasjoner.<br />
Konklusjon: Dette er tidlige resultater og må ikke tillegges for stor vekt. Pasienter med<br />
symptomer og funn forenlig med femuroacetabulær impingement der konservative tiltak ikke<br />
har ført fram kan vurderes med tanke på artroskopisk behandling.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 265<br />
RESULATATER ETTER OPEN WEDGE OSTEOTOMIER I PROXIMALE TIBIA<br />
Meskauskas V, Talsnes O.<br />
Sykehuset Innlandet, ortopedisk avdeling, 2418 Elverum.<br />
Bakgrunn: <strong>Ortopedi</strong>sk avdeling på Elverum brukte tidligere flere metoder for valgiserende<br />
osteotomier i tibia. Open wedge osteotomier med bruk av Puddi platen ble innført som rutine,<br />
samtidig ble det også rutinemessig innført bruk av ekstremitetsbilde med belastning. De første<br />
19 inngrepene er fulgt i avdelingen og etterundersøkt med nye ekstremitetsbilder, de er<br />
undersøkt klinisk og evaluert med funksjonsscore. Vi presenterer resultatene av denne<br />
oppfølgingen.<br />
Materiale og metode: Samtlige pasienter som ble operert med denne metoden ble innkalt til<br />
en radiologisk vurdering med ekstremitetsbilde og aksemålinger. Pre og postoperative akser<br />
ble sammenlignet. Det ble gjort en KOOS knescore, og pasientene vurderte smertereduksjon<br />
og tilfredshet med VAS scala. De vurderte også sitt aktivitetsnivå postoperativt sammenlignet<br />
med preoperativt nivå. Man registrerte i tillegg per/postoperative komplikasjoner,<br />
sykmeldingstid, operasjonstid og bevegelighet.<br />
Resultater: Gjennomsnittsalderen (operasjonstidspunkt) for pasientene var 50 år, 11 menn<br />
(12 osteotomier) og 7 kvinner, 14 høyre og 5 venstre knær ble operert. Pasientene ble i snitt<br />
undersøkt 22 mndr etter operasjonen (10-36mndr). Operasjonstiden var 136 min (90-181min).<br />
Preoperativt hadde pasientene en varusvinkel på 7,1grader (0-11) og belasningsaksen var<br />
19,3% over på medialsiden (50% tilsvarer en belastningsakse sentralt i kneet). Pasientenes<br />
egen vurdering av preoperativ smerte var 7,6 (5,2-10) på VAS (0=ingen smerte).<br />
Den preoperative planen var å valgisere i gjennomsnitt 10,8 grader for å oppnå en<br />
belastningsakse 62.5 % lateralt (jfr operasjonsmanualen til produsenten). Resultatet<br />
postoperativt var en valgus på 4,5 grader (0-10). Postoperativt hadde pasientene en VAS<br />
smertescore på 3,2 og pasienttilfredshet på 2,6 (0=svært fornøyd). Pasientene vurderte også<br />
sitt postoperative aktivitetsnivå noe høyere enn preoperativt. Gjennomsnittlig postoperativ<br />
sykmeldingstid var 21 uker (3 pas. var ufør ved operasjontidspunktet).<br />
Det var ingen peroperative komplikasjoner. Postoperativt var det 1 DVT, 2 overflatiske<br />
infeksjoner, 1 blødnig fra cristakanten (donorsted). Tre pasienter hadde vedvarende smerter,<br />
platene ble fjernet på disse uten ønsket effekt. En pasient er svært misfornøyd og vurderes for<br />
totalartroplastikk.<br />
Diskusjon: Ved sykehuset er metoden brukt av 4 overleger, det betyr få inngrep pr operatør.<br />
Metoden har i våre hender vært ukomplisert og forutsigbar, man har i stor grad oppnådd<br />
ønsket valgisering. Bruk av ekstremitetsbilder med belastning har vært svært nyttig både i den<br />
preoperative planleggingen og som evaluering postoperativt. Pasientene har oppnådd øket<br />
aktivitet og er i all vesentlighet tilfreds med inngrepet.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 266<br />
BIOMEKANISKE OG KLINISKE KARAKTERISTIKA HOS PASIENTER MED<br />
HOFTEARTROSE<br />
Fernandes L 1,3 , Rydevik K 1,3 , Storheim K 1 , Nordsletten L 2 , Risberg MA 1,3 ;<br />
1 NAR, 2 <strong>Ortopedi</strong>sk senter, Ullevål universitetssykehus 0407 Oslo og 3 NIMI, Pb 3843 0805<br />
Oslo<br />
INNLEDNING: Kjente risikofaktorer for utvikling av kneartrose er svakhet i quadriceps,<br />
instabilt ledd og endrede belastningsforhold i leddet. Få studier har sett på disse faktorene hos<br />
pasienter med hofteartrose. Så langt foreligger ingen studier som samtidig beskriver<br />
biomekanikk under gange og kliniske variabler hos hofteartrose pasienter. Formålet med<br />
denne studien var å beskrive biomekaniske og kliniske karakteristika hos pasienter med<br />
hofteartrose.<br />
MATERIALE og METODER: Førti-syv pasienter, 32 kvinner og 15 menn, alder 59.3(±10.1)<br />
år med hofte smerter >3 måneder, aktivitetsbegrensinger, og røntgenverifisert hofteartrose ble<br />
inkludert og testet på følgende variabler: WOMAC (diagnosespesifikt spørreskjema, 0-100<br />
mm), isokinetisk muskelstyrke (TechnoRev9000), hofte ROM (goniometer), og Qualisys Pro<br />
reflex og tre kraftplattformer (AMTI). Affisert side og kontralateral side ble sammenlignet<br />
mht styrke, bevegelighet og biomekaniske variabler.<br />
RESULTATER: WOMAC viste total score på 25.9(±15.4) mm, hvorav 26.9(±17.3) mm for<br />
smerte, 34.4(±21.5) mm for stivhet og 24.6(±15.7) mm for fysisk funksjon. Det var<br />
signifikant dårligere isokinetisk muskelstyrke på affisert side sammenlignet med kontralateral<br />
side: hofte ekstensjon 141/151 Nm (p
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 267<br />
REHABILITERING AV PASIENTER MED KNE- OG HOFTEPROTESE VED EN<br />
REHABILITERINGSINSTITUSJON.<br />
EN PROSPEKTIV, PRE-POST DESIGN STUDIE<br />
Bekkeseth OR, Sæteren E, Johansen KH, Lilleheie I, Eliassen S, Fredriksen LM, Mæhlum S,<br />
Risberg MA<br />
NIMI Ringerike, Helgelandsmoen, 3512 Hønefoss og NAR, <strong>Ortopedi</strong>sk senter, Ullevål<br />
universitetssykehus, 0407 Oslo<br />
INNLEDNING: Rehabilitering av pasienter etter kirurgiske inngrep ved<br />
opptreningsinstitusjoner har hatt mye fokus det siste året. Mer vitenskaplig dokumentasjon<br />
innen rehabilitering av ortopediske pasienter i institusjon etterspørres. Hensikten med denne<br />
studien var å evaluere et rehabiliteringstilbud til pasienter med innsatt protese i hofte og kne.<br />
MATERIALE og METODER: Fra januar til august 2006 ble 147 pasienter (101 pasienter<br />
med innsatt hofteprotese og 46 pasienter med innsatt kneprotese) inkludert og evaluert ved<br />
innkomst og avreise. Undersøkelsen besto av spørreskjema for pasienttilfredshet,<br />
smerteangivelse visuell analog skala (VAS) helserelatert livskvalitet og funksjon<br />
(COOPWONCA skjema), bevegelsesutslag i hofte og kne, , Harris Hip Score, 6 minutters<br />
gang test, og ”Time Up and Go” (TUG) testen. Rehabiliteringsprogrammet bestod av<br />
individuell trening med fysioterapeut (5 d/uke), gruppetrening (6 d/uke), og<br />
egentreningsprogram (7 d/uke).<br />
RESULTATER: Nittifire prosent av pasientene besvarte pasienttilfredshets-undersøkelsen.<br />
Gjennomsnittsalder var 65,6 år (SD 11,1 år), 60 % var kvinner og 40 % menn.. Nitti prosent<br />
var ”i stor grad” eller ”i svært stor grad” fornøyd med rehabiliteringstilbudet. Det var<br />
signifikant bedring i opplevd helse evaluert med COOPWONCA for alle variablene ved<br />
avreise sammenlignet med ankomst (p
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 268<br />
SCARF OSTEOTOMI VED STORE HALLUX VALGUS DEFORMITETER.<br />
RESULTATER ETTER 1-ÅRS OPPFØLGING<br />
Larsen LB, Runde A . Sykehuset i Telemark, ortopedisk avdeling.<br />
Bakgrunn: Vi ønsket å ta i bruk en metode egnet for større hallux valgus deformiteter, og<br />
Scarf osteotomi har vært anbefalt med gode resultater(1). Men det er og rapportert om<br />
betydelige komplikasjoner(2). Våre første erfaringer med metoden presenteres.<br />
Materiale og metode: Fra januar 2004 er alle pasienter med hallux valgus som er henvist til<br />
operasjon ved Sykehuset i Telemark, behandlet med Scarf osteotomi dersom<br />
IM(intermetatarsal)-vinkel har vært ≥ 15°. De 15 første pasientene presenteres, 13 kvinner og<br />
to menn. Gjennomsnittsalder 56,5 år ( 27-78 år). Røntgenbilder av foten er tatt med belastning<br />
preoperativt og etter 1 år. Osteotomien er utført som en ”omvendt” Scarf osteotomi med<br />
rotasjon i horisontalplanet i forhold til klassisk metode og fiksert med to 3.5 mm AOskruer(3).<br />
Samtidig er det gjordt adduktor-tenotomi og medial kapsulotomi. Ved utilstrekkelig<br />
re-alignment eller interfalangeus deformitet er det i tillegg utført Akin osteotomi på<br />
grunnfalang fiksert med K-pinne. De første 6 ukene postoperativt har pasientene kun belastet<br />
hælen, men kunnet bevege foten fritt. IM-vinkel og HV(hallux valgus)-vinkel er målt på<br />
elektroniske røntgenbilder. Preoperatvit og etter 1 år er det målt største omkrets rundt<br />
forfoten, AOFAS samt ROM i MTP-ledd I. Peri- og postoperative komplikasjoner er<br />
registrert.<br />
Resultater:<br />
AOFAS Omkrets HV-vinkel IM-vinkel ROM MTP<br />
(max 100) fot(cm)<br />
I<br />
PREOPR 59,3 25,9 41,3° 17,5° 87°<br />
mean(range) (49-78) (23-28,5) (33°-51°) (15°-20°) (70°-110°)<br />
1 ÅR 88,3 24,8 20,3° 8,0° 70,3°<br />
mean(range) (65-100) (22-27,5) (13°-31°) (5°-11°) (50°-100°)<br />
Tabellen viser kliniske og radiologiske resultater hos 15 pasienter 1 år etter Scarf osteotomi<br />
for hallux valgus.<br />
På to pasienter ble det utført Akin osteotomi som tilleggsprosedyre. Alle pasientene hadde<br />
tilhelet osteotomi etter 6 uker. Ingen pasienter ble behandlet for sårinfeksjon. Seks pasienter<br />
hadde redusert smerte- eller berøringssans i stortåen ved 1-års kontroll.<br />
Konklusjon: Våre første 15 pasienter operert med Scarf osteotomi har oppnådd god<br />
symptomlindring og korreksjon av deformiteten uten alvorlige komplikasjoner. Vi vil vurdere<br />
å tillate pasientene postoperativ belastning av forfoten på et tidligere tidspunkt enn seks uker.<br />
Ref:<br />
1. Weil LS. Scarf osteotomy for correction of hallux valgus. Historical perspective,<br />
surgical technique and results. Foot Ankle Clin 2000 Sept; 5(3): 559-80.<br />
2. Coetzee JC: Scarf osteotomy for hallux valgus repair: the dark side. Foot Ankle Int<br />
2003;24:29-33.<br />
3. Miller JM et al. The inverted Z bunionectomy: quantitative analysis of the scarf and<br />
inverted scarf osteotomies in fresh cadaveric matched pair specimens. J Foot Ankle<br />
Surg 1994 Sept-Oct; 33(5): 455-62.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 269<br />
FØRSTE RESULTATER MED SCARF-OSTEOTOMI FOR BEHANDLING AV<br />
HALLUX VALGUS VED AKER UNIVERSITETSSYKEHUS-EN PROSPEKTIV<br />
PILOTSTUDIE<br />
Hahn,A.<br />
<strong>Ortopedi</strong>sk avdeling Aker Universitetssykehus,Trondheimsveien 235,0514 Oslo<br />
Innledning: For operativ behandling av hallux valgus brukes det mest subcapitale<br />
forskyvningsosteotomi som Homann Thomassen og Mitchel.De siste årene har Chevronteknikken<br />
kommet mer i bruk. De to førstnevnte metodene har noen ulemper.Særlig at første<br />
strålet forkortes og at man får i følge sekundære metatarsalgier. En annen ulempe er at det<br />
trenges lang sykmelding og 6 uker med gipsbehandling.Scarfosteotomi er ikke got kjennt i<br />
Norge men er blitt anvendt i Europa og USA siden midten av 90 tallet. Scarfosteotomi er en<br />
Z-osteotomi som sikres med to skruer og etterbehandles uten gips i 4-5 uker med avlastende<br />
forfotskotøy.I en prospektiv studieprotokoll presenteres det her våre første resultater med<br />
denne type osteotomi i et utvalg av pasienter med hallux valgus.<br />
Metode og material:19 pasienter ( 18 kvinner ,1 mann) ble operert ved Aker<br />
Universitetssykehus med lateral release og sacrfosteotomi i tidsrommet april 2005 tom juli<br />
2006.Gjennomsnittlig oppfølningstid er 10 måneder.Gjennomsnittlig alder er 50 år. Hos alle<br />
pasienter ble det preoperativt og postoperativt utfyllt AOFAS –score og et forfotprotokoll.Det<br />
ble tatt røntgen av begge føtter stående og oblique både pre-og postoperativt.Intermetatarsal<br />
(IM)-hallux(HV)-og DMAA-vinkel ble både pre-og postoperativt ble bestemt. De subjektive<br />
smertene ble pre-og postoperativt evaluert med visuell analogscala (VASA).<br />
Resultater: VASA-score for smerter gikk ned fra preop. 6,8 i gjennomsnitt til 0,3 postop.AOFAS<br />
score forbedred seg fra preop. 70 i gjennomsnitt til 92 postop. Og sekundære<br />
transfermetatarsalgier ble ikke registrert.IM-vinkel ble redusert fra 14 til 6, HV-vinkel fra 27<br />
til 8 og DMMA-vinkel fra 10 til 3 i gjennomsnitt.En pasient var underkorrigert og en pasient<br />
var lett overkorrigert.Ingen av dem hadde subjektive plager.Vi har sett en pasient antagelig<br />
med sudeckdystrofi som gikk over etter noen måneder og en overfladisk sårinfeksjon.Hos to<br />
pasienter måtte det etterhvert pga ubehag fjernes en skrue.Alle pasientene var godt eller<br />
veldig godt fornøyd og alle ville la seg operere igjen.Det ble utført 7 tillegsingrep ( hammertå<br />
–op,Aikin-osteotomi etc).<br />
Diskusjon: Disse første resultater viser gode resultater og godt fornøyde pasienter.Alvorlige<br />
komplikasjoner ble ikke registrert. Selv den pasienten som ble noe overkorrigert hadde ingen<br />
plager ved etterkontroll. Dette skyldes sannsynnligvis at man hadde plantarisert godt og<br />
lateralisert godt men desverre gjort et for kraftig lateral release.Den pasienten som var<br />
underkorrigert hadde en stor utgangsfeilstilling med en utgangs IM-vinkel av 20 grader og en<br />
HV-vinkel av 42 grader samt en DMAA-vinkel av 22 grader.Her korrigerte man IM-vinkel til<br />
10 grader og HV-vinkel til 28 grader.Man mener at en antagelig burde ha gjort en Aikinosteotomi<br />
i tilleg.Pasienten selv var godt fornøyd.I literaturen er det beskrevet komplikasjoner<br />
i form av frakturer av den dorsale cortexveggen, caputnekrose etc. Denne komplikasjonen har<br />
vi ikke registrert,men antall pasienter som ingikk i undersøkelsen er ikke stor.Scarfosteotomi<br />
er en krevende teknikk med mange fallgruver som kan føre til komplikasjoner. Det skal<br />
nevnes at operatør har lært seg denne teknikken hos Dr. Barouk som har utviklet metoden.<br />
Dette kan ha gitt utslag for at visse feil ikke har blitt gjort. Scarf-osteotomien er en krevende<br />
teknikk med mange ” drawbacks” som kan være behaftet med alvorlige komplikasjoner.Det<br />
trenges en god opplaring og god veiledning i teknikken. Våre resultater anser vi som lovende<br />
og vi kommer til å fortsette å bruke denne teknikken og skal også følge pasientene videre<br />
opp.Pasienten følges videre opp.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 270<br />
EN LEDDBEVARENDE ALGORITME FOR BEHANDLING AV HAMMERTÆR<br />
Hahn,A.; Barouk, LS.<br />
<strong>Ortopedi</strong>sk avdeling Aker Universitetssykehus,Trondheimsveien 235,0546 Oslo<br />
Polyclinique du Tondu,France<br />
Innledning:<br />
Etter at de proximale problemene er løst ved hallux-valgus kirurgi i niveau av<br />
metatarsknoklene (Scarf-osteotomi,Weil-osteotomi etc.) blir vi ofte konfrontert med<br />
gjenværende problemer lenger distalt i form av hammertåfeilstilling og av en lang andre tå.<br />
Det er beskrevet forskjellige teknikker for behandling av hammertær.Mest brukt i Norge er<br />
artroplastik av PIP-ledd med en reseksjon av hode av grundfalangen.Også i de fleste andre<br />
anvendte teknikker reseseres ellers ødelegges leddene (artroplastikk DIP-ledd,artrodese PIPledd,etc.).Andre<br />
teknikker som transposisjon av den korte og lange flexorsene tar lang tid og<br />
kan være krevende og vil ikke alene korrigere en lang andre tå.<br />
Sammendrag:<br />
Vi beskriver en ny teknikk ( SRMP) for behandling av en lang andre tå og legger frem en<br />
enkel og effektiv algoritme for behandling av hammertær kun med bløtdelsingrep (<br />
kapsulotomi,seneforlengelse etc.) og med bevaring av leddene i de allerfleste tilfeller.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 271<br />
ANKELARTRODESER<br />
Bastian D, Paus AC<br />
<strong>Ortopedi</strong>sk avdeling, Rikshospitalet, Oslo<br />
Introduksjon: Ankelartrodeser kan utføres med forskjellig teknikk, opp til 30%<br />
komplikasjoner er nevnt i litteraturen ved noen av disse. Ved ortopedisk avdeling ved<br />
Rikshospitalet (KMI, SMH, OSR) har man benyttet 5 forskjellige operasjonsmetoder. Det<br />
presenteres her en retrospektiv gjennomgang av disse pasientene.<br />
Materiale og metode: I perioden oktober 1999 til mai 2006, ble det utført 71 ankelartrodeser<br />
hos 69 pasienter (38 kvinner, 31 menn). Gjennomsnittsalder var<br />
49 år (17-82 år). Operasjonsindikasjon var feilstilling etter nevromuskulære eller medfødte<br />
tilstander, artrose hos hemofilikere, revmatikere eller posttraumatisk artrose. Resultatene er<br />
basert på journalgjennomgang og røntgenbilder. Det ble benyttet 3 retrograde sperrenagler, i 6<br />
tilfeller utelukkende kramper, i 6 tilfeller kramper og skruer og i 2 tilfeller plate samt skruer. I<br />
de siste 54 ankler valgte man utelukkende skruefiksasjon enten med kryssende skruer og<br />
sliding graft (n=34) eller operasjonsmetoder a.m. Galley.<br />
Resultater: Det ble sett en overfladisk infeksjon. Gipstid var i gjennomsnitt 92 dager (55-135<br />
dager). Det fantes 13 pseudartroser etter primær ankelarthrodese (18%), derav 4 pseudartroser<br />
etter artrodese etter ankelprotesefjernelse.<br />
Den hele komplikasjonsfrekvensen ligger ved 33% (Stressfraktur, postoperativ<br />
smertesyndrom etc)<br />
Konklusjon:<br />
Ankelartrodese er en behandlingsmetode for ankelartrose og feilstillinger, som er forbundet<br />
med en moderat komplikasjonsfrekvens. I vårt lille materiale kan vi ikke se at en spesifikk<br />
operasjonsmetode skulle foretrekkes.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 272<br />
SENETRANSPOSISJONER FOR DROPPFOT HOS PASIENTER MED<br />
NEVROMUSKULÆR SKADE<br />
Hegna S, Hvaal K, Midjord J<br />
Fot/ankelseksjonen, <strong>Ortopedi</strong>sk avdeling, Ullevål universitetssykehus, 0407 oslo<br />
Bakgrunn: Senetransposisjoner er et behandlingsalternativ for pasienter med droppfot som<br />
ikke kan eller ikke ønsker å bruke droppfotskinne, og som har egnet donor muskelseneapparat.<br />
Vi ønsket å evaluere våre resultater med senetransposisjoner hos denne<br />
pasientgruppen.<br />
Pasienter og metoder: Tretten pasienter (15 ben) i alderen 15-67 (snitt 32) år ble i<br />
tidsrommet jan. 2000–juni 2006 operert med ulike senetransposisjoner for droppfot.<br />
Pasientene er retrospektivt vurdert ved gjennomgang av pasientjournal, røntgenbilder og<br />
laboratoriedata. Registrerte data var alder, kjønn, skadetype/årsak til droppfot, tilleggslidelser<br />
i aktuelle fot samt tidspunkt for skade/varighet av tilstanden, operasjonsmetode og<br />
tilleggsprosedyrer for aktuelle fot/ankel. Videre ble dorsalfleksjonsevnen og<br />
oppfølgingsperiode registrert. Flere hadde tilleggsplager som deformiteter, feilstillinger og<br />
artrose som ble kirurgisk adressert samtidig med ulike prosedyrer. I aug.-2006 ble alle<br />
kontaktet pr. telefon for å besvare et spørreskjema om nivå av funksjon og plager. Åtte svarte.<br />
Oppfølgingstiden var 3-20 (snitt 7,5) mnd. Kontrollene avsluttet ved tilfredsstillende resultat.<br />
Resultater: Fire pasienter hadde arvelig sensorisk-motor nevropati (tidl. Charcot-Marie-<br />
Tooth) hvorav 2 ble operert bilateralt. Disse ble operert med posticus til cuneiforme<br />
senetransposisjon og tilleggsprosedyrene: akillesseneforlengelse og kileosteotomi 1.metatars.<br />
To pasienter (3 ben) fikk utført lateral forskyvningsosteotomi på calcaneus, en pasient (2 ben)<br />
fikk utført trippelartrodese og en subtalar artrodese.<br />
To pasienter hadde droppfot etter tidligere prolapskirurgi. Av disse fikk en posticus til<br />
cuneiforme senetransposisjon og den andre fikk flyttet anticussenen til laterale cuneiforme da<br />
posticus viste seg uegnet. Begge pasientene fikk utført subtalar artrodese.<br />
To pasienter hadde peroneusparese etter traumatisk kneluksasjon, og ble operert med posticus<br />
til cuneiforme transposisjon, en med akillesseneforlengelse og en med subtalar artrodese.<br />
Tre pasienter hadde sequele med droppfot etter crusfraktur og losjesyndrom, alle tre ble<br />
operert med posticus til cuneiforme senetransposisjon, to fikk i tillegg akillesseneforlengelse<br />
og en av disse også calcaneus forskyvningsosteotomi og calcaneo-cuboid artrodese.<br />
En pasient hadde droppfot etter et kraftig plantarfleksjonstraume med totalruptur av anticus<br />
og ble operert med EHL til cuneiforme senetransposisjon.<br />
En pasient hadde droppfot etter gjennomgått polio 2 år gammel og fikk utført EHL til<br />
cuneiforme samt akillesseneforlengelse og MTP 1. artrodese.<br />
Alle pasientene oppnådde i løpet av oppfølgingstiden dorsalfleksjon til nøytral stilling i<br />
ankelleddet, tre til –5 grader, en til –10 grader og en til –15 grader. Gjennomsnittlig ROM var<br />
35 grader. Kun en pasient har fortsatt behov for skinne/ankelortose og er søkt inn til<br />
ankelartrodese grunnet artrose. 3 pasienter bruker fotseng. Alle pasientene er fornøyde med<br />
droppfotoperasjonen og ville tatt operasjonen på ny gitt samme problem. Ingen rapporterer<br />
form/fasongendring på foten som uttrykk for posticussvikt eller liknende feilstilling i bakfot.<br />
Det er ingen rapporterte sårinfeksjoner eller nerveskader. To har senere fått fjernet skruer.<br />
Diskusjon: Senetransposisjoner er et aktuelt alternativ til skinne/ortose for pasienter med<br />
droppfot etter nevromuskulær skade og har gode resultater og lav komplikasjonsfrekvens.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 273<br />
LISFRANC`S FRAKTURLUKSASJON<br />
Backer, P.C. Hvaal, K.<br />
Fot- og ankelseksjonen, <strong>Ortopedi</strong>sk avdeling, Ullevål universitetssykehus.<br />
Frakturluksasjon i tarsometatarsalrekken (Lisfrancs ledd) forekommer ved distorsjonsskader<br />
under sport, fallulykker eller trafikkulykker. Skaden blir lett underdiagnostisert eller sent<br />
oppdaget. Operativ reposisjon og fiksasjon er vår behandlingsmetode ved dislokasjon eller<br />
instabilitet. Vi har etterundersøkt en gruppe pasienter som ble operert for slik skade.<br />
Materiale<br />
I tiden fra mai 01 til mars 06 ble det ved US operert 15 pasienter med slik skade. Det var 2<br />
multitraumatiserte, 1 med utviklingshemming, en med alvorlig hodeskade. Disse ble<br />
ekskludert. Elleve pasienter ble inkludert, 7 kvinner og 4 menn i alder 15 til 59 år.<br />
Pasientene ble intervjuet over telefon. Observasjonstiden var 9 til 63 mnd.<br />
Osteosyntese alene var gjort hos 6 og artrodese i en eller flere stråler hos 5.<br />
Resultater<br />
Tid fra skade og til operasjon varierte fra timer, og opp til 23 dager. Det ble benyttet<br />
skruefikasjon i kombinasjon med pinner hos 10 og bare skruer hos 1.<br />
Tid i sykehus var fra 3 til 26 dager. Sykemeldingstid hos 8 av pas som var i arbeid varierte<br />
mellom 8 uker og 7 mnd. Alle som var i jobb, er tilbake i arbeid, 1 har byttet arbeid, 3 er<br />
student / skoleelev, 1 er hjemmværende. Ingen er uføre eller arbeidsledige.<br />
Det oppstå sårkomplikasjoner med mer en 2 ukers sekresjon og behov for sårskift hos 2 pas.<br />
Disse 2 pas fikk antibiotika.<br />
Pinner ble fjernet hos alle etter 6 – 22 uker.<br />
To pasienter hadde ingen plager under noen slags aktivitet. Tre hadde lette plager ved idrett /<br />
løp. Fem hadde plager i daglig gange. 1 hadde vedvarende smerter, denne pas bruker Paralgin<br />
Forte hver dag. 2 andre hadde at de bruker paracet av og til.<br />
Pre-operativ røntgenundersøkelse viste dislokasjon på under 2 mm hos 3 pasienter, de øvrige<br />
hadde dislokasjon på mer enn 2 mm. Intraartikulært brudd var funnet hos samtlige bortsett fra<br />
1.<br />
Postoperativt røntgenundersøkelse viste at alle var reponert til mindre enn 2 mm dislokasjon.<br />
<strong>Ortopedi</strong>sk hjelpemiddel middel benyttes av 5: 3 bruker fotsenger, 2 må ha ortopedisk fottøy.<br />
Diskusjon<br />
Hos samtlige, bortsett fra 1, ble operasjonen utsatt pga hevelse. Relativt mange (9) har<br />
smerter under aktivitet. Kun 2 pas angir at de ikke har fått varig mèn av skaden. 5 pas har<br />
søkt, eller skal søke erstatning fra trygdekontor eller forsikrings-selskap.<br />
Lisfranc`s frakturdislokasjon er en skade med stor risiko for varig men.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 274<br />
ADOLESCENT IDIOPATISK SKOLIOSE OPERERT I BERGEN MELLOM 1994<br />
OG 2005.<br />
Nilsen P.T.<br />
<strong>Ortopedi</strong>sk avdeling HUS, <strong>Ortopedi</strong>sk klinikk, Helse-Bergen, 5021 Bergen<br />
Fra 1994 har vi operert ryggdeformiteter etter 3D prinsippet ved Haukeland sykehus. 143<br />
pasienter er operert. 25 ble operert med fremre tilgang. 70 hadde sekundær skoliose, de fleste<br />
neuromuskulære, seks hadde adult skoliose, 7 congenitt skoliose og 6 ble operert for<br />
hyperkyfose. De 53 personene som ble operert for adolescent idiopatisk skoliose, vil bli<br />
presentert i dette foredraget.<br />
Kurvetyper og metoder.<br />
Antallet av de forskjellige kurvetyper etter King-Moe’s inndeling (1-5) var henholdsvis 11,<br />
14, 24 og 2. Bakre tilgang ble brukt på 46 pasienter, 5 ble operert med Isola instrumentarium<br />
og 41 med en av CD variantene ( CD, CCD og Legacy). Fremre tilgang med Kaneda III eller<br />
KASS ble brukt hos 8. Antall fusjonerte virvler var ved fremre tilgang 4-6 ( mean 5), ved<br />
bakre tilgang 6-14 (mean 11). Den største kurven målte i den “fremre” gruppen 55 grader (<br />
66-45) og i den “bakre” gruppen 60 ( 93-40). 47 av pasientene var piker.<br />
Komplikasjoner:<br />
En pike fikk lavgradig infeksjon etter 18 måneder. Etter at implantatene ble fjernet har hun<br />
hatt det bra. To andre piker har fått fjernet implantatene p.g.a. ubehag. 33 pasienter fikk utført<br />
thoraxplastikk ( ribbereseksjoner), og 2 av disse fikk hematomer som måtte evakueres med<br />
dren ( 1) eller aspirasjon. 3 hadde forbigående sensibilitets forstyrrelser i det ene benet, og en<br />
hadde forbigående meralgia parestetica..<br />
Resultat:<br />
Korreksjonsgraden ved de fremre operasjonene var 73% ( 51 –84), og ved de bakre 56% ( 20<br />
– 79). De pasientene som ble operert sent i perioden har best resutat. Noe “loss of correction”<br />
så vi mellom første og siste postoperativ kontroll, på det meste fra 32 til 44 grader ( en<br />
pasient). Klinisk var 4 pasienter noe ute av balanse ved den siste kontrollen, men ingen mer<br />
enn 2 cm. Bare seks pasienter hadde behov for ekstern blodtransfusjon. “Cell-saver” og<br />
retransfundibelt drenssystem ble brukt på de fleste.<br />
Konklusjon:<br />
Våre resultater er sammenliknbare med det som er puplisert fra andre sentra.<br />
Komplikasjonene er få og lite alvorlige, tilhelingsgraden er god ( 100%), og korreksjonen av<br />
feilstillingen er tilfredsstillende i gjennomsnitt ( over 50%). Vi har gjort “wake-up” test på<br />
alle peroperativt, og til nå har vi ikke sett medullaskade. Vi vurderer likevel å innføre<br />
monitorering av medullafunksjonen peroperativt. Vi er også i ferd med å gjøre en<br />
livskvalitetsundersøkelse ( SRS-22 skjema) – resutatet er så langt oppløftene, men<br />
undersøkelsen er ikke ferdig enda.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 275<br />
SKOLIOSE HOS PASIENTER MED RETT SYNDROM<br />
R Riise, R Sørensen, R Adobor, T Fresvig, T Bräuer, J I Brox<br />
<strong>Ortopedi</strong>sk avdeling, Rikshospitalet<br />
I 1966 ble syndromet først beskrevet av Dr Rett i Wien. Det dreier seg om en progredierende<br />
nevrologisk sykdom.<br />
Barnet er tilsynelatende normal ved fødsel og har noe utvikling etter fødsel. Men allerede ved<br />
1 års alder henger de etter den forventede psykomotoriske utvikling. De utvikler klare<br />
autistiske trekk. Påfallende er også mindre hodeomkrets og mental stagnasjon.<br />
Typisk klinisk bilde er<br />
• Epilepsi<br />
• Respiratorisk dysfunksjon<br />
• Økende motorisk dysfunksjon<br />
• ”hånd-vaske bevegelse”<br />
• Dyspraksi<br />
Prevalens 1:10.000 til 1:23.000, og i Norge tilsier det ca 135 jenter med Rett syndrom.<br />
• Vi registrerte 24 jenter med gjennomsnittlig skoliose på 31 grader målt med Cobbs<br />
metode. 5 pasienter hadde ikke skoliose, 19/24 hadde skoliose.<br />
•<br />
Vi har registrert 2 kurvemønstre<br />
1: Dobbel kurve/ikke tiltet bekken<br />
• 2: “Collapsing” spine<br />
Studien har et noe begrenset antall pasienter. Det kan diskuteres om de to kurvetyper<br />
gjenspeiler funksjonsnivå. Det er ennå for tidlig å si om kurvetypen vil ha kirurgisk<br />
konsekvens.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 276<br />
AVKLEMT HØYRE HOVEDBRONKUS SOM FØLGE AV HØYRE KONVEKS<br />
THORACAL LORDOSKOLIOSE OG PECTUS EXCAVATUS – EN KASUISTIKK<br />
Opheim I, Riise R, Adobor R, Sørensen R, Fresvig T, Naalsund A*<br />
<strong>Ortopedi</strong>sk avdeling, *lungemedisinsk avdeling, Rikshospitalet – Sognsvannsveien 0027<br />
OSLO<br />
Aktuelle pasient kom til utredning for høyre konveks thoracal lordoskolise (56 grader) samt<br />
pectus excavatum. Klinisk var han godt balansert fordi han hadde stor kompensasjonskurve<br />
mot venstre lumbalt (53 grader). Alment var han imidlertid redusert med betydelig vekttap<br />
siste året (BMI 14) samt dyspnoe ved lette anstrengelser.<br />
Utredning ved lungeavdelingen her avduket betydelig thoraxdeformitet med kollaps av høyre<br />
hovedbronkus og hyperinflatert, ikke ventilert høyre lunge. Avstanden mellom manubrium<br />
sterni og fremre del av columna ble målt til 1,9 cm på det smaleste.<br />
FVC 26% av forventet, FEV 23% av forventet, PEF 25% av forventet.<br />
Pasienten ble operert med bakre oppretting og kyfosering th3 – L1 samt costoplastikk på<br />
venstre side (costa 5, 6 og 7) 260406.<br />
Vi oppnådde med dette å åpne høyre hovedbronkus , CT postoperativt viste diameter 4 – 5<br />
millimeter (normalverdi 15 millimeter).<br />
Postoperativt har pasienten hatt regelmessig kontakt med ernæringsfysiolog.<br />
Funn fra røntgenutredning pre- og postoperativt samt oppfølging ved ortoped samt<br />
lungefysiologisk us i august/september 2006 vil bli gjennomgått i foredraget.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 277<br />
1-ÅRIG JENTE MED BETYDELIGE KONGENITTE FORANDRINGER I RYGG OG<br />
RIBBEN- EN KASUSTIKK<br />
R Riise, R Sørensen, I Opheim, R Adobor, JI Brox<br />
<strong>Ortopedi</strong>sk avdeling, Rikshospitalet<br />
1-årig jente med betydelige forandringer i både ryggvirvlene og multiple sammenvokste<br />
ribben. Tilstanden kan minne om Jarcho- Levin Syndrome (Hypoplastic, Fore-Shortened<br />
Thorax). Forandringene påvirker blant annet lungenes utvikling og funksjon.<br />
Prognosen for denne sykdommen er relativt dårlig. Vi utførte VEPTR operasjon for å gi<br />
mulighet for en bedre utvikling av lungefunksjonen. Oppfølging etter 1 år viser gode<br />
resultater.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 278<br />
AKUTT NEVROPATISK SMERTE ETTER SKOLIOSE KIRURGI HOS EN<br />
PASIENT MED DIABETES MELLITUS<br />
Adobor RD, Opheim I, Riise R, Sørensen R, Brox JI<br />
Seksj for Ryggkir og Fys Med, Ortop avd Riks-Radiumhospitalet HF, 0027 Oslo<br />
Bakgrunn:<br />
Nevrologiske komplikasjoner etter skoliose kirurgi er sjelden - 0,32 %.(Coe et al. 2006) De<br />
fleste er forbigående. Kurve størrelse og torakal hyperkyfose øker risikoen. Skoliose kirurgi<br />
med ISOLA (pedikkelskruer, sublaminære tråder og krokker) øker ikke risikoen (Girardi,<br />
2000). Det er ikke rapportert om diabetes mellitus øker risikoen for nevrologiske<br />
komplikasjoner etter skoliose kirurgi.<br />
Materiale:<br />
Vi omtaler en 14 år gammel jente med skoliose og diabetes mellitus. Skoliosen ble oppdaget<br />
da hun var 12 år gammel og diabetes ble påvist et år etter. Skoliosen var en King-Moe 11<br />
type; høyre konveks torakalt på 53°, og venstre konveks lumbalt på 32°. Torakalt var kyfosen<br />
utrettet. Bakre kirurgi ble utført med ISOLA fra T3 til L1. Ukomplisert operasjon, med 90 %<br />
korreksjon. Stagnara ”wake up” test var utført, som var upåfallende. Fire timer postoperativt<br />
opplevde pasienten sterke smerter i venstre fotrygg og ankel. Smertene økt ved lett berøring,<br />
men ikke ved annen berøring. Ingen kliniske holdepunker for cauda equina syndrom eller<br />
sentral ryggmarg skade. Tilstanden ble tolket som akutt nevropatisk smerte med karakter av<br />
allodyni. Pasienten fikk smertelindring med Lyrica (Pregabalin) 300mg x 2, gradvis bedre,<br />
kunne utskrives til hjemmet etter 6 døgn. Ved kontroll 3 mnd, ingen smerte i venstre fot, men<br />
fortsatt følsom for temperatur forandringer.<br />
Diskusjon.<br />
Nevropatisk smerte forårsakes av en primær lesjon eller dysfunksjon i nervesystemet.(Jørum<br />
2005) Forekomsten etter skoliose kirurgi er ikke systematisk undersøkt. Nevropatisk smerte<br />
etter kirurgi skyldes avklemming, eller skader på perifer nerver, eller ryggmargskade. Den<br />
kan provoseres av lett berøring av huden eller kulde eksponering. Det er ofte<br />
sensibilitetsendringer, knyttet til affeksjon av tynne fiber i perifere nervefibre eller sentrale<br />
baner. Tynnefibrer dysfunksjon er tidligste tegn til nevropati hos diabetikere. Ustabilt<br />
blodsukker kan utløse akutt smertefull nevropati som en variant av sensorisk polynevropati<br />
hos diabetikere. (Said 1996) Vår pasient har hatt diabetes mellitus i et år; ikke manifest perifer<br />
diabetes polynevropati, men smerter i den venstre foten i perioder med svingede blodsukker.<br />
Postoperativt har blodsukkeret vært svingede. Det er mulig tynn fiber dysfunksjon hos<br />
pasienten, kombinert med svingede blodsukker som er den mest sannsynlig forklaring på<br />
nevropatisk smerten. Evt strekk på ryggmargen i forbindelse med skoliose operasjonen kan<br />
ikke utelukkes.<br />
Konklusjon:<br />
Kirurgisk korreksjon av skoliose kan utløse en akutt sensorisk nevropati i en pasient med<br />
diabetes mellitus. Optimal regulering av serum glukose postoperativt kan hindre dette.<br />
Lyrica(Pregabalin) kan være effektiv behandling mot akutt oppstått nevropatisk smerte etter<br />
skoliose kirurgi.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 279<br />
DISKOGRAFI I UTREDNING AV KRONISKE DEGENERATIVE<br />
KORSRYGGLIDELSER- har det noe for seg?<br />
Kibsgaard L 1 , Nagelhus BO 2 , Johnsen LG 1 , Bjerkeset T 1<br />
<strong>Ortopedi</strong>sk 1 og Rtg. avd. 2 Sykehuset Levanger, 7600 Levanger<br />
Innledning: Bruk av diskografi i utredning av pasienter som skal opereres for kroniske<br />
degenerative korsrygglidelser er kontroversielt. Vi har retrospektivt gjort opp et 9-års<br />
materiale.<br />
Materiale og metode: I et operasjonsmateriale på 290 pasienter i perioden 1990-98 ble det<br />
ved vår avdeling utført 104 diskografier hos 61 pasienter. Det var 28 kvinner og 33 menn<br />
med median alder 43 år (20 – 59 år).Hovedindikasjonen for undersøkelsen var å lokalisere<br />
mer nøyaktig nivå for diskogene smerter hos pasienter med ”dark disc” på T2- weighted MRI.,<br />
spesielt for planlegging av hvilke nivåer som burde inngå i en fiksasjon samt naboskive<br />
problematikk.. Hoveddiagnosen for de undersøkte pasientene var degenerativ skivelidelse hos<br />
44, spondylolisthese hos åtte, segmental instabilitet og postdiskektomi syndrom hos fire hver<br />
og spinal stenose hos en.<br />
Undersøkelsen ble utført med pasienten i mageleie under optimal gjennomlysningsveiledning.<br />
Det ble brukt koaxial nåleteknikk. Som kontrastmiddel ble brukt Omnipaque 180 satt sentralt<br />
i nukleus pulposus. Umiddelbart etter injeksjonen ble det tatt CT med tynne snitt av aktuelle<br />
skiver. Det ble satt Lifurox intradiskalt før avslutning. Funnene ble registrert etter ” Dallas<br />
Discography Description”.Alle undersøkelsene ble utført av en røntgenolog ( BN).<br />
Resultater: Det ble injisert i L2 (n=7), L3 (n=34), L4 (n=45) og L5 ( n=18), og det ble påvist<br />
reproduserbare smerter i 42 skiver med henholdsvis fordeling fra proximalt til distalt på 28,<br />
33, 51 og 41% (p=0,388). Alle pasientene unntatt en ble fiksert, hvorav 36 (59%) ble fiksert<br />
over mer en ett nivå. De 44 pasientene med hoveddiagnose degenerativ skivelidelse som fikk<br />
utført diskografi var 77% fornøyde etter median 5 års observasjonstid mot 70% hos 70<br />
pasienter med samme diagnose som ikke ble utredet med diskografi.<br />
Det forelå en signifikant assosiasjon mellom grad av degenerert skive og anulusruptur (p<<br />
0.0001), mellom anulusruptur og reproduserbar smerte ( p = 0,031), men ikke mellom grad<br />
av skive degenerasjon og reproduserbar smerte ( p=0,589).<br />
Av komplikasjoner ble det registrert en kontrast reaksjon med urtikaria og lett<br />
luftvegsobstruksjon. Det var ingen infeksjoner.<br />
Konklusjon: Diskografi hos selekterte pasienter synes å kunne gi tilleggsinformasjon for<br />
riktigere beslutning vedr. behandlingtiltak, særlig basert på datidens MRI standard og<br />
beskrivelse. Undersøkelsen er imidlertid resurskrevende og kan være ubehagelig for<br />
pasienten.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 280<br />
LUMBALE SKIVEPROTESER – 32 PASIENTER MED 2 ÅRS PROSPEKTIV<br />
OPPFØLGING<br />
Braaten S, Rognsvåg T.<br />
Kysthospitalet i Hagevik, <strong>Ortopedi</strong>sk Klinikk, Helse Bergen HF<br />
Presentasjon av 32 pasienter operert i tidsrommet januar 03 – desember 03 med lumbal<br />
skiveprotese (ProDisc) ved Kysthospitalet i Hagevik, 26 kvinner og 6 menn. Mean alder 44 år<br />
(25-63), 29 pasienter operert i ett nivå og 3 pasienter i 2 nivå. Indikasjon for inngrepet var<br />
langvarige ryggsmerter og påvisbar skivedegenerasjon i ett eller 2 nivå på MR. 13 av 32<br />
pasienter var tidligere operert for skiveprolaps. Samtlige pasienter hadde positiv<br />
provokasjonsdiskografi som forundersøkelse. Postoperativt hadde 1 pasient retroperitonealt<br />
hematom, som ble evakuert, og 1 pasient hadde overflatisk sårinfeksjon, som tilhelet uten<br />
behandling.<br />
1 pasient hadde mekanisk komplikasjon; luksasjon av plastinnlegget og 1 pasient utviklet<br />
bukveggsbrokk. Ingen pasienter krevde transfusjoner og ingen pasienter har utviklet<br />
proteseinfeksjon.<br />
Resultatparametere er Oswestry Disability Index (ODI), pasienttilfredshet og arbeidsstatus.<br />
ODI preoperativt var 41%, etter 3 mnd 27%, 12 mnd 21% og 24 mnd 21%. Før operasjonen<br />
var 2 pasienter i arbeid, mens 24 mnd etter operasjonen 18 pasienter i arbeid. 24 pasienter<br />
oppga at de hadde stor nytte av inngrepet, 5 pasienter litt nytte og 3 pasienter ingen nytte.<br />
Resultatene ved lumbal skiveprotese viser 2 år etter inngrepet stor pasenttilfredshet og om lag<br />
halvering av Oswestry Disability Index. Uventet stor del av pasientene fungerte helt eller<br />
delvis arbeid etter 2 år.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 281<br />
VANNLATINGSPLAGER VED LUMBALE SKIVEPROLAPS<br />
Fallås T, Halvorsen M, Svenningsen S, Werner E og Beisland H.O.<br />
<strong>Ortopedi</strong>sk og Urologisk avd, Sørlandet Sykehus Arendal, 4809 Arendal<br />
Hensikt: Det er vel kjent at pasienter med lumbalt skiveprolaps risikerer forstyrrelse i<br />
blæretømmingsfunksjonen. For å kartlegge omfanget hos våre pasienter, har vi gjort en<br />
pilotstudie der blæretømmingen er vurdert med enkle non-invasive metoder.<br />
Materiale: 94 pasienter(41 kvinner og 53 menn) med isjas og MR-dokumentert lumbalt<br />
skiveprolaps er inkludert. 4 pas hadde prolaps i skive L3/L4, 37 i skive L4/L5 og 53 i skive<br />
L5/S1. Median alder 43 år for begge kjønn (17-71 år). Hos 59 av dem (22 kvinner og 37<br />
menn) ble det funnet indikasjon for operasjon. De resterende 35 (37%) ble ikke operert.<br />
Methode: Hos pasienter til operasjon ble blærefunksjonen undersøkt preoperativt, ved utreise<br />
fra sykehuset og ved kontroll 6-8 uker postoperativt. Pasienter som ikke skulle opereres, ble<br />
undersøkt bare en gang kort tid etter vurdering hos ryggspesialist.<br />
Blæretømmingsfunksjonen ble vurdert ved bruk av spørreskjema, uroflowmetri og<br />
resturinmåling med ultralyd.<br />
Resultater: I operasjonsgruppen anga 62% å ha normal vannlating preoperativt.<br />
Flowmetrikurvene ble imidlertid vurdert som normale bare hos 44%. Hos 38% ble<br />
bukpressing anvendt i betydelig grad. Relatert til skivenivå var flowkurven unormal hos 62%<br />
med L4/L5 prolaps og hos 51 % med L5/S1 prolaps.<br />
I gruppen for de som ikke skulle opereres hadde 69% ingen vannlatingsplager og bare<br />
12 % tømte seg hovedsakelig ved hjelp av bukpressen. 70% med L4/L5 prolaps og<br />
67% med L5/S1 prolaps hadde normal flowkurve.<br />
Ved utskrivelse etter operasjon hadde 56% normal flowkurve og ved kontroll 6-8 uker<br />
postoperativt var det normal kurve hos 68%.<br />
Pasienter med preoperativ unormal flowkurve hadde betydelig høyere tømmingsvolum og<br />
mer resturin enn de med normale kurver. Både tømmingsvolum og resturin avtok hos de som<br />
fikk normal flowkurve etter operasjon.<br />
Diskusjon: Denne enkle pilotstudie viser at vannlatingen påvirkes hos pasienter med lumbalt<br />
skiveprolaps i betydelig grad. De fleste bakenforliggende mekanismer er imidlertid lite belyst<br />
og det er nødvendig med mer inngående studier. Blæreproblemene må undersøkes nærmere<br />
med invasive målemetoder for å avklare om de enkle non-invasive målinger vi har gjort er<br />
tilstrekkelige for riktig diagnostikk. Den billeddiagnostiske fremstilling av prolapset kan bli<br />
bedre, spesiellt dets affeksjon av de medialt beliggende nerverøtter. Hvor mye av<br />
tømmingsprobleme kan være rent smertebtinget?
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 282<br />
REGISTRERING AV RYGGOPERASJONER 2004, KVALITETSSIKRING MED<br />
HOVEDVEKT PÅ PARESER OG MIKROKIRURGI<br />
Lønne G 1,2 , Solberg T 1 , Sørlie A 1 , Ingebrigtsen T 1,3<br />
1 Nevrokirurgisk avd, Universtetessykehuset Nord-Norge. 2 <strong>Ortopedi</strong>sk seksjon, Sykehuset<br />
Innlandet, Lillehammer. 3 Helse-Nord RHF, Bodø.<br />
Bakgrunn: Prospektiv registrering av ryggoperasjoner gir muligheter for kvalitetssikring av<br />
den spinalkirurgiske virksomheten, samt klinisk forskning. Mange pasienter spør om sjansen<br />
for bedring av symptomer etter operasjon. I denne studien viser vi hvordan egne kvalitetsdata<br />
kan brukes til å besvare et spørsmål mange pasienter har; kan man forvente bedring av en<br />
parese i benet etter en ryggoperasjon?<br />
Materialet og metode: Vi presenterer en prospektiv studie på 176 pasienter som ble operert i<br />
ett nivå av LS-kolumna med mikrokirurgisk teknikk ved Nevrokirurgisk avdeling, UNN i<br />
2004 . Pasientene ble kontrollert 3 og 12 måneder etter operasjon av en uavhengig observatør.<br />
Primært endepunkt var bedring av parese. Sekundære endepunkt var endring i smerte,<br />
funksjon, livskvalitet og yrkesstatus.<br />
Resultater: I vårt materiale ble det registrert 296 operasjoner i LS-kolumna. Av disse ble<br />
176 operert første gang i kun ett nivå med mikrokirurgisk teknikk. Førtitre pasienter hadde<br />
pareser preoperativ, og de ble som gruppe signifikant bedre etter ett år (p < 0.001). 32 ble<br />
bedre av paresen, 2 ble verre, 9 var uendret. Vi fant ingen statistisk signifikante prediktorer<br />
for bedring av paresen.<br />
Konklusjon: Registerdata er egnet til kvalitetssikring. Pasienter som har pareser preoperativt<br />
kan informeres om at de kan forvente en bedring ett år etter kirurgi.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 283<br />
FREMRE OSTEOSYNTESE VED BRUDD I RYGGSØYLEN<br />
Rossvoll I, Schnell Husby O, Rønningen H, Knobloch R<br />
<strong>Ortopedi</strong>sk avdeling, Nasjonalt senter for spinale lidelser.<br />
St. Olavs hospital, 7006 Trondheim<br />
Introduksjon<br />
Ved omfattende deformasjon av virvellegemet har frakturkirurgi via bakre tilgang<br />
begrensninger når det gjelder å gjenopprette stabilitet i fremre del av ryggsøylen. Fremre<br />
tilgang gir et bedre utgangspunkt for gjenoppretting av biomekanisk styrke. Erfaringer med<br />
denne metoden presenteres.<br />
Pasienter og metode<br />
Retrospektiv undersøkelse av 12 pasienter med brudd i thoracolumbalkolumna operert med<br />
osteosyntese via fremre tilgang til kolumna. Det var 3 kvinner og 9 menn, alder var mean 38<br />
(15-62) år. Frakturert virvel: Th 12 (2), L1 (3), L2 (4), L3 (1), L4 (2).<br />
6 pasienter hadde nevrologisk skade. Deformasjon av frakturert virvellegeme vurdert etter<br />
McCormack var median 7 (6-9) poeng. 5 pasienter var primært operert med bakre tilgang, 2<br />
pasienter fikk utført fremre og bakre osteosyntese i samme seanse.<br />
5 pasienter fikk bare utført fremre osteosyntese. Tid fra skade til fremre operasjon var median<br />
8 (2-91) dager. Det ble utført partiell reseksjon av frakturert virvel med dekompresjon av<br />
spinalkanalen og fjerning av tilgrensende mellomvirvelskiver. Det ble implantert titanbur hos<br />
11 pasienter. Tid fra operasjon til siste røntgenkontroll var mean 9 (3-23) mnd, til<br />
funksjonsskåre (8/12 pasienter) median 26 (7-73) mnd.<br />
Resultater<br />
Operasjonstid for fremre operasjon var mean 210 (152-317) minutter. Per-operativt blodtap<br />
(8/12 pasienter) var mean 988 (400-2500) ml. Det var ingen alvorlige per- eller postoperative<br />
komplikasjoner. Ingen pasienter er reoperert.<br />
Frakturrelatert kyfosevinkel (Cobb vinkel mellom øvre dekkplate på overliggende og nedre<br />
dekkplate på nedenforliggende virvel korrigert for ”naturlig” sagital vinkel i segmentet) var<br />
preoperativt mean 15 (-1-33) grader, postoperativt mean 5 (-12-16) grader, ved siste kontroll<br />
mean 9 (-12-24) grader. Graden av tap korreksjon av kyfosevinkel fra operasjon til siste<br />
kontroll var signifikant korrelert til alder (p
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 284<br />
DIREKTE REPARASJON AV BUEDEFEKT<br />
Gøthesen Ø.J., Indrekvam K., Bråten S.<br />
<strong>Ortopedi</strong>sk klinikk/Helse Bergen, Kysthospitalet i Hagevik, 5217 Hagavik.<br />
Bakgrunn/metode:<br />
Vi har etterundersøkt 33 pasienter ved Kysthospitalet i Hagevik, som i perioden 1997-2005<br />
ble operert for defekt i pars interarticularis, med direkte reparasjon og bentransplantat. Av<br />
disse ble 16 operert med Morscher-skruer, 16 med kanylerte AO 4,5mm titanskruer ad<br />
modum Buck, og en pasient fikk først Morscher-skruer, men måtte reopereres og fikk da<br />
titanskruer. Etterundersøkelsen er basert på gjennomgang av pasientjournaler,<br />
røntgenbeskrivelser og det kommende ryggregisterets spørreskjema, som bl.a. inneholder<br />
Oswestry disability index (ODI), EQ-5D-index og VAS. Operasjonsmetoden er først<br />
beskrevet av J.E. Buck i 1970, og består av en direkte reparasjon av pars interarticularis med<br />
bentransplantasjon og skruer. Ved Kysthospitalet i Hagevik brukte man først Morscherskruer,<br />
men gikk etter hvert over til å bruke kanylerte AO 4,5mm titanskruer. Titan gir mindre<br />
artefakter ved evt MR-undersøkelse og hevdes å ha osteoinduktive egenskaper. Titanskruene<br />
blir vanligvis ikke fjernet.<br />
Pasientene var mellom 13 og 45 år, med gjennomsnittsalder på 25,7 år. Karakteristisk for<br />
pasientenes plager var kroniske lave ryggsmerter med ingen eller bare periodevis utstråling til<br />
underekstremitetene, uten nevrologiske utfall. Radiologiske utvelgelseskriterier var<br />
spondylolyse med ingen/minimal (
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 285<br />
NASJONALT KVALITETSREGISTER FOR RYGGKIRURGI, - BAKGRUNN OG<br />
FREMDRIFT<br />
Ingebrigtsen T 1 , Solberg T 2, 3 , Skau PA 2 , Nygaard ØP 4 , Brox JI 5 , Hellum C 6 ,<br />
Fønnebø V, 7, 8 Berntsen G<br />
1 Helse Nord RHF, Bodø, 2 Nasjonalt Kvalitetsregister for Ryggkirurgi, Tromsø, 3<br />
Nevrokirurgisk avd. UNN-HF, Tromsø, 4 Nasjonalt Senter for Spinale Lidelser, St. Olavs<br />
Hospital, Trondheim, 5 <strong>Ortopedi</strong>sk avd., Rikshospitalet, Oslo, 6 <strong>Ortopedi</strong>sk avd., Ullevål<br />
Universitetssykehus, Oslo, 7 SKDE, Helse Nord RHF, Tromsø, 8 Institutt for<br />
Samfunnsmedisin, UiTø, Tromsø<br />
Bakgrunn: Helse Nord og Senter for Klinisk Evaluering og Dokumentasjon (SKDE) har fått i<br />
oppdrag å etablere og drifte Nasjonalt Kvalitetsregister for Ryggkirurgi. Målsetningen er å få<br />
frem klinisk relevante data som kan brukes til kvalitetssikring lokalt og nasjonalt.<br />
Materiale og metode: Registeret åpner for prospektiv online registrering av all kirurgi for<br />
degenerative tilstander i LS- kolumna. Kliniske effektmål er endepunkt. Pasientsamtykke må<br />
innhentes. Postoperativ oppfølgning etter 3 måneder (ved lokalsykehuset) og 1 år (per brev i<br />
regi av det sentrale registeret). Rapporter fra registeret vil oppdateres kontinuerlig og være<br />
tilgjengelig online for brukerne. Hvert sykehus skal kunne hente ut sine egne datafiler for<br />
internt kvalitetssikringsarbeid. Det er lagt vekt på en sterk forankring i de kliniske<br />
fagmiljøene. Enkle rutiner for utfylling, punching og lagring av spørreskjema og<br />
samtykkeerklæring må etableres ved de enkelte sykehus ved hjelp av ansvarlige<br />
kontaktpersoner. Opplæring vil bli gitt.<br />
Resultater: Finansiering sikres gjennom tilskudd fra Helse Nord. Personell er ansatt for å<br />
kunne drifte og videreutvikle registeret. Styringsgruppen er etablert. Spørreskjema er gjort<br />
tilgjengelige og kan bestilles kostnadsfritt. Det gies en oversikt over videre femdrift og<br />
oppstart. I tillegg gir vi en oversikt over ryggkirurgi i Norge fra 1999-2005 med fokus på<br />
operasjonsrater og regionale forskjeller og endringer over tid.<br />
7, 8
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 286<br />
EN NY OPERASJONSMETODE FOR SPINAL STENOSE. FØRSTE ERFARINGER<br />
MED X-STOP.<br />
Hasting Ø.<br />
<strong>Ortopedi</strong>sk avdeling, Martina Hansens Hospital, p.b.23, 1306 Bærum<br />
Spinal stenose gir smerter og/eller nummenhet i underekstremitetene på grunn av kompresjon<br />
av nerverøttene. Et klassisk symptom er at plagene øker med ekstensjon og lindres ved<br />
fleksjon. Plassforholdene i spinalkanalen bedres ved fleksjon (kyfosering), men det er<br />
avhengig av at aktuelle skivenivå, vanligvis ett eller to, er bevegelig. Dette fenomenet<br />
benyttes av X-stop, en titansylinder som settes inn mellom processus spinosi og utøver<br />
distraksjon. Dermed oppnår man en kyfosestilling som beholdes uansett pasientens posisjon<br />
og symptomene blir borte.<br />
I løpet av 1,5 år, fra desember 2004 til april 2006 ble det satt inn 11 X-stop hos 8 pasienter på<br />
Martina Hansens Hospital. Intensjonen var først og fremst å bruke det ved pasienter med mye<br />
co-morbiditet. (I samme periode ble det utført 130 vanlige rene dekompresjoner.)<br />
Gjennomsnittlig alder var 74 år (65-80) på operasjonstidspunktet. 1 pasient var i ASA gruppe<br />
1, 3 i gruppe 2 og 4 i gruppe 3. En pasient hadde degenerativ spondylolistese grad 1 (9mm).<br />
En pasient døde i oppfølgingsperioden etter 3 månederskontroll. Han var da noe verre enn før<br />
inngrepet. For de øvrige, etter observasjonstid på 5 – 18 mnd. (gj.snitt 7,8 mnd) er 5<br />
fornøyd/meget fornøyd med resultatet (62,5%) med symptomfrihet eller minimale symptom.<br />
Alle opplevde symptomlindring rett postoperativt og de 3 med tilbakefall fikk det før 6 ukers<br />
kontroll. 2 av de mislykkede var i ASA 3, og en i gruppe 1. Årsaken til de mislykkede<br />
operasjonene blir diskutert. Osteoporose må ikke overses. Betydelig degenerativ rygg er mer<br />
problematisk. Det kan synes som om de noe ”yngre” profitterer mest på X-stop.<br />
– stop plassert mellom processus spinosi.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 287<br />
ERFARINGER MED KIRURGISK BEHANDLING AV COLUMNAMETASTASER<br />
VED RADIUMHOSPITALET.<br />
Olga Zaikova, Sigmund Skjeldal, Gunnar Follerås, Ole-Jacob Norum<br />
Kirurgisk klinikk 1, Rikshospitalet-Radiumhospitalet HF, Montebello<br />
Anders Walløe, <strong>Ortopedi</strong>sk senter, Ullevål Universitetssykehus<br />
Roger Sørensen, Rolf Riise, Rikshospitalet-Radiumhospitalet HF, Gaustad<br />
Bakgrunn. De fleste pasienter med symptomgivende metastaser i columna behandles med<br />
stråleterapi. Noen få av dem opereres. Hos mange er det behov for rask avklaring om hvilken<br />
behandling som skal igangsettes. Vaktberedskap for kirurgisk behandling av<br />
columnametastaser startet ved Rikshospitalet-Radiumhospitalet 01.06.2005.<br />
Pasienter og metoder. Ved henvisning til ortoped registreres det prospektivt varighet av<br />
nevrologisk utfall, Frankel grad (A-E) og funksjonsstatus (Karnofsky) pasienter hadde før<br />
utvikling av de aktuelle symptomene og ved innleggelse. I perioden fra 01.06.05 til 31.05.06<br />
ble 122 pas. vurdert av ortoped, 23 av disse ble operert. Oppfølging er gjort ved gjennomgang<br />
av journaler retrospektivt. Median alder 67 år, 12 kvinner og 11 men. 6 pasienter ble operert<br />
samme dag som det ble besluttet om å operere, 2 operert neste dag, 13 pas. ventet 2 eller flere<br />
dager på operasjon og hos 2 pas. er det ukjent. 17 operasjoner ble startet mellom kl. 8.00 0g<br />
16.00, 5 mellom 16.00 og 21. 00, 1 pasient operert om natta. Hos 2 pasienter forverret Frankel<br />
grad seg fra D til C mellom første registrering og operasjon, en av disse ble operert samme<br />
dag som beslutning ble tatt og en ble operert neste morgen. Preoperativ Frankel grad var C<br />
hos 9 pas., D hos 8 pas., E hos 6 pas. Gjennomsnitt Karnofsky score før utvikling av de<br />
aktuelle symptomer var 85 og ved innleggelse 50. 16 pas. ble operert i thorakal columna, 7 i<br />
lumbal columna. Det er gjort 5 laminectomier uten fiksasjon, 17 fiksasjoner med bakre tilgang<br />
og 1 fiksasjon med fremre tilgang. Gjennomsnitt op. tid var 147 min og gj. blødning 1200 ml.<br />
Resultater. Komplikasjoner: 3 dura rift, 1 postoperativ blødning som førte til forverring av<br />
nevrologi og reoperasjon, 1 overfladisk sårinfeksjon behandlet med peroral antibiotika og 1<br />
dyp infeksjon (ikke fiksasjon) behandlet med antibiotika. Overlevelse: 6 pasienter døde innen<br />
6 uker postoperativt, 1 etter 8 uker, 1 etter 14 og 1 etter 15 uker. 14 pas. er i live per 01.08.06.<br />
Gjennomsnitt observasjonstid på disse er 27 uker. Kun 8 pas. er kontrollert ved pol. DNR.<br />
Frankel gr. hos pas. som levde ≥ 6 uker: Karnofsky status hos pas. som levde ≥ 6 uker*:<br />
preoperativt postoperativt Status før utvikling av de aktuelle 83<br />
Grad C 8 pasienter 2 pas.<br />
symptomene (gjennomsnitt):<br />
Grad D 4 pas. 3 pas. Status ved innleggelse (gjennomsnitt): 51<br />
Grad E 5 pas. 8 pas. Beste registrert status etter operasjon: 64<br />
Ukjent 2 pas.<br />
* p.o. status er ukjent hos 3 pasienter<br />
Diskusjon.<br />
Columnametastaser fører til dramatisk forverring av funksjonsnivå hos kreftpasienter.<br />
Forutsatt riktig indikasjonsstilling er kirurgi en effektiv behandling for å bedre gangevne og<br />
funksjonsnivå hos disse pasientene. Dette er resurskrevende behandling. Denne type kirurgi<br />
skal fortrinnsvis foregå på dagtid (med få unntak). Etter klinisk vurdering kan hastegrad på<br />
operasjon settes opp med tilfredsstillende pålitelighet. Vurdering av forventet levetid,<br />
indikasjon til kirurgi og nytteverdi av behandlingen er fortsatt en utfordring. Det er behov for<br />
større prospektive studier.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 288<br />
ERFARINGER MED BRUK AV B-TWIN VED PLIF-PROSEDYRER.<br />
Nordaas S. Skoglund A.<br />
<strong>Ortopedi</strong>sk avdeling, Sykehuset Innlandet HF, 2418 Elverum.<br />
Bakgrunn/Innledning: PLIF er en biomekanisk gunstig måte å gjøre ryggfusjon på.<br />
Hvis en bruker overbroende isodense benbroer mellom endeplatene som kriterium så har det<br />
vært vanskelig å dokumentere solid fusjon med ”stand alone devices”.<br />
B-Twin er et relativt nytt system som i følge utviklerne har gitt dokumentert tilheling uten<br />
bakre fiksasjon i tilfeller uten preoperativ patologisk instabilitet (1).<br />
Hensikten vår med denne studien var å finne ut om vi kunne reprodusere tilsvarende gode<br />
resultater og på den måten begrense traumatiseringen av muskulatur som vanligvis er<br />
nødvendig ved tradisjonell bakre fiksasjon.<br />
Pasienter og metode: Fra september 03 til mars 05 har vi operert 15 pasienter med B-Twin<br />
implantat. Alle pasientene blei preoperativt grundig informert om at dette var en ny metode,<br />
og at reoperasjon med bakre fiksasjon kunne bli nødvendig ved manglende tilheling. 11 av<br />
pasientene er operert i et nivå, 10 i L5-S1 og 1 i L4-L5. 4 pasienter er operert i både L4-L5 og<br />
L5-S1 nivå. Gjennomsnittsalder var 45(31-60). Det var 10 kvinner og 5 menn. Indikasjonene<br />
har vært kombinasjon av degenerativ skivelidelse og prolaps eller stenose i samme nivå med<br />
overvekt av ryggsmerter og varierende grad av utstrålende symptomer. Pasientene har fylt ut<br />
skjema for smertelokalisasjon, VAS-skala og ODI preoperativt og 6 uker og 3, 6, 12 og 18<br />
måneder etter operasjonen. Røntgen L-S-columna er utført 6 uker og 6, 12 og 18 måneder<br />
etter inngrepet.<br />
Resultater: 13 av pasientene har vært til 12 måneders kontroll. Av de 2 som mangler er den<br />
ene falt ut, mens den andre er reoperert. Det er foreløpig 2 pasienter som er reoperert<br />
henholdsvis ca 12 og 18 mnd etter primæroperasjonen, med instrumentell bakre fiksasjon med<br />
posterolateral beingrafting pga økende plager og manglende tilheling. De 13 pasientene som<br />
er fulgt opp på planlagt måte i 12 måneder hadde preoperativt en gjennomsnittlig ODI på<br />
36%. Etter 12 måneder var denne falt til 22%. Preoperativ VAS på ryggsmerter var for de<br />
samme 13 pasientene på 54 (0-100). Denne var etter 12 måneder falt til 27. For utstrålende<br />
smerter var tilsvarende preoperative VAS på 35. Den var etter 12 måneder falt til 18.<br />
Diskusjon: Etter å ha fulgt opp disse pasientene har vi erfart at det er svært vanskelig å få<br />
gode nok røntgenbilder til sikker evaluering av tilheling i de fusjonerte nivåene. Vi har<br />
opplevd å bedømme et nivå som tilhelt ved en kontroll for så ved neste å se at det likevel ikke<br />
var tilfelle. Hos de 2 reopererte er det hovedsakelig klinisk forverring som har ført til<br />
reoperasjon og peroperativt funn av bevegelighet i 2 av de 3 aktuelle nivåene. Etter at denne<br />
pilotstudien foreløpig har vist betydelig høyere rate av manglende tilheling enn det utviklerne<br />
av implantatet har erfart har vi valgt å avslutte vår bruk av B-Twin til tross for bra kliniske<br />
resultater så langt.<br />
1. Folman, Lee, Silvera, Gebstein. Journal of Spinal Disorders and Technics Vol.16, no.5.<br />
pp.455-460.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 289<br />
UNDERSØKELSE MED CT, MR OG MR ARTROGRAFI ETTER FØRSTE GANGS<br />
TRAUMATISK SKULDERLUKSASJON.<br />
Liavaag S.1, Stiris M. 2, Lindland E.3, Enger M. 4, Brox JI 5, Svenningsen S. 1<br />
1Ort.avd Sørlandet Sykehus serviceboks 605,4809Arendal,<br />
2 Rtg.avd. Aker Universitetssykehus Trondheimsv.235, 0514 Oslo<br />
3 Rtg.avd. Sørlandet Sykehus serviceboks 605 4809 Arendal,<br />
4 Ullevål USH, Ort.senter, Skadeavd., Legevakten Storgaten 40, 0182 Oslo<br />
5 Ort.avd. Rikshospitalet 0027 Oslo<br />
Bakgrunn: Det pågår i Norge en randomisert prospektiv studie av pasienter med første gangs<br />
traumatisk skulderluksasjon. De randomiseres til immobilisering med armen i enten<br />
innadrotert(inn) eller utadrotert(ut) stilling i tre uker. Noen av pasientene blir også undersøkt<br />
med computer tomografi(CT), magnet resonans tomografi(MR)og MRartrografi(Mra).<br />
Utvalg og metode: Fra Legevakten i Oslo rekrutteres pasienter til undersøkelse med CT, MR<br />
og MRa. Alle undersøkelser gjøres ved rtg.avdelingen på Aker sykehus. Bildene tolkes av en<br />
røntgenlege(MS) som ikke vet hvilken behandlingsgruppe pasientene er i. Senere blir<br />
målinger på de samme bildene utført av lege(EL) ved røntgenavdelingen på Sørlandet<br />
sykehus i Arendal. Det blir forsøkt å undersøke pasientene første gang innen 10 dager etter<br />
skaden. Ved første gangs undersøkelse gjøres CT og MR. Blod i leddet gir da en”autoartrografi”<br />
effekt ved MRus . Etter avsluttet behandling med immobilisering gjøres det en ny<br />
MR undersøkelse, men da med kontrastmiddel intraartikulært(MRa)<br />
Resultater: Av 22 pasienter i første undersøkelse uteble 2 til andre undersøkelse. Første<br />
undersøkelse ble utført i gjennomsnitt etter 8 dager (95 % KI 7-10). Nesten alle ble undersøkt<br />
med MRa innen 4 til 6 uker etter skaden(95 % KI 29-39). Ved CT hadde 18 av 22 Hill Sachs<br />
lesjon hvorav 12 ble gradert som stor. Benet Bankart fant vi hos 6 av 22 pasienter. Andelen<br />
med Bankart lesjon var ved MR 15/22 (68 %). Kapselskade ble påvist hos 18(82 %) av<br />
pasientene ved MR. HAGL (Humeral avulsion of the glenohumeral ligament) ble funnet hos<br />
13 av 22 dvs.(59 %). IGH (Inferior glenohumeral ligament) ruptur var det hos 12(54 %) av<br />
pasientene. HAGL og IGH fordelte seg nesten likt i ut og inn gruppa. Ved MRa var antall<br />
Bankart skader sunket fra 15(MR) til 9. Imidlertid fant man labrumskade i form av<br />
ALPSA(anterior labroligamentous periostal sleeve avulsion)hos 4 pasienter og<br />
GLAD(glenolabral articular disruption) hos en pasient. Ved MR artrografi fant man kun<br />
HAGL lesjon hos 2 av 20 pasienter (10 %).<br />
Konklusjon:I denne undersøkelsen var det lavere andel pasienter (68 %) med ordinær<br />
Bankart skade enn det som vanligvis(>90 %) angis i litteraturen. Det var en overraskende stor<br />
andel av pasientene som hadde kapselskade i form av HAGL/IGH lesjon på MR. Det kan<br />
synes som om de fleste av disse kapselskadene tilheler innen 4 til 6 uker etter skaden. Vi har<br />
ikke funnet dette beskrevet i litteraturen tidligere. Vårt materiale er foreløpig lite og vi er<br />
derfor forsiktige med å trekke noen slutninger.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 290<br />
FOREKOMST AV SKULDERLUKSASJONER I NORGE<br />
FORELØPIGE RESULTATER<br />
Liavaag S 1, Svenningsen S 1, Brox JI 2, Enger M 3, Soldal L 4<br />
1Ort.avd Sørlandet Sykehus serviceboks 605,4809Arendal<br />
2 Ort.avd. Rikshospitalet 0027 Oslo<br />
3 Ullevål USH, Ort.senter, Skadeavd., Legevakten Storgaten 40, 0182 Oslo<br />
4 Bergen kommunale legevakt Vestre strømkaien 19 5008 Bergen<br />
Bakgrunn:Skulderluksasjon er den hyppigst forekommende leddluksasjon av store ledd hos<br />
mennesker. Omtrent 95 % er fremre skulderluksasjon. Hovelius har tidligere gjort<br />
incidensstudier i Sverige. Det er ikke gjort liknende større studier i Norge. I mars i år startet<br />
vi en landsomfattende registrering av alle skulderluksasjoner som behandles ved sykehus og<br />
større legevaktsentraler i Norge. Målet er å få til en omfattende epidemiologisk undersøkelse<br />
med kartlegging av forekomst av førstegangs luksasjoner, reluksasjoner og fordeling av ulike<br />
typer luksasjoner. Flere andre viktige data registreres også, slik som skadeårsak, forekomst av<br />
ledsagende skade, sykemelding og om pasienten er operert eller venter på operasjon.<br />
Utvalg og metode: Alle sykehus og større legevaktssentraler er invitert med på<br />
undersøkelsen og alle unntatt fire har sagt seg villig til å delta. Pasientene blir registrert på et<br />
standardisert skjema. Det registreres om luksasjonen er påvist ved røntgenundersøkelse før<br />
reponering eller om den er reponer før innkomst til sykehus institusjon. Tid fra skade til<br />
reposisjon blir registrert. Pasientene får senere tilsendt to sykdomsspesifikke livskvalitets<br />
spørreskjema. Forekomst av reluksasjon samt vurdering av skulderfunksjon blir da registrert.<br />
Pasientene vil bli fulgt opp med senere undersøkelser etter et to og fire år. Det vil også bli<br />
innhentet data fra røntgenavdelingen på alle sykehus og deltagende legevaktssentraler for å<br />
sammenligne registrert forekomst i samme periode. Luksasjoner ved de større skisentra vil<br />
også bli registrert.<br />
Resultater Vi har fått inn data fra 25 behandlingsintitusjoner. Fra 1. mars til 22. august 2006<br />
ble det registrert 184 pasienter. Det var 101(54.9 %) første gangs luksasjoner og 81(44<br />
%)flergangs luksasjoner. Det var 21(11.4 %) i gruppen 3 til fem luksasjoner og 19(10.4 %) i<br />
gruppen mer enn fem luksasjoner. Hos to pasienter var ikke antall angitt. Kun 20<br />
pasienter(10.9 %) var reponert før innkomst til sykehus eller legevakt. Tid fra skade til<br />
reponering var i gjennomsnitt 9 timer Den varierte fra øyeblikkelig etter skaden til 17<br />
dager(95 % KI 3-15 t ). Diagnosen var verifisert med røntgen før reponering hos 159(86.4 %)<br />
I gruppen 3 til 5 luksasjoner var 4 av 21 pasienter (19 %) planlagt operert. Av 19 pasienter<br />
med mer enn 5 luksasjoner var fire(20 %) planlagt operert.<br />
Konklusjon: Oppfølging og registrering på de ulike sykehus og legevakter synes å fungere<br />
fint. Vi håper å få med de fire sykehusene som ikke har kunnet så langt.. Dataene vil bli<br />
sammenlignet med registreringer på røntgenavdelinger i samme periode.<br />
Forholdet antall luksasjoner og planlagt operasjon vil bli undersøkt nærmere.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 291<br />
5 ÅRS OPPFØLGING AV PASIENTER OPERERT FOR ØVRE<br />
LABRUMSKADE I SKULDER.<br />
C P Schrøder, Ø Skare, E Gjengedal og G Uppheim<br />
Lovisenberg Diakonale Sykehus (LDS)<br />
Behandling av øvre labrumskader(SLAP) er omdiskutert. Det er uenighet om<br />
degenerative avløsninger bør repareres og om SLAP skader hos pasienter over 40 år i<br />
det hele tatt bør stabiliseres. Ved isolerte SLAP skader har vi ved LDS valgt å<br />
stabilisere labrum uavhengig av alder og årsak til skaden. For å kunne vurdere verdien<br />
av behandlingen er pasientene fulgt prospektivt.<br />
Materiale og metode: Fra 1998 – 2001 ble 117 pasienter operert med fiksasjon av øvre<br />
labrum(120 skuldre). Totalt er 109 pasienter(112 skuldre) inkludert. Elleve pasienter<br />
var tidligere operert med acromionreseksjon. 59 % av pasientene hadde subacromial<br />
smerte preoperativt. Det ble påvist supraglenoidal cyste i 11 (9,1 %) skuldre. Tjuefire<br />
pasienter var langtids sykmeldt preoperativt. Uavhengig observatør utførte ved 2 års<br />
kontroll klinisk undersøkelse og Rowe score. Pasientene fylte selv ut i hvilken grad de<br />
var fornøyd med resultatet. Etter 5 år ble pasientene på ny kalt inn til tilsvarende<br />
undersøkelse. Totalt er 96 pasienter (98 skuldre) undersøkt klinisk etter 5 år. Sju<br />
pasienter er telefonintervjuet og sju pasienter har det av ulike årsaker ikke lykkes oss å<br />
få etterundersøkt. Total oppfølgingsandel på 94 %.<br />
Median alder i materialet var 43 år(range 20-66), 39 kvinner og 70 menn.<br />
Oppfølgingstiden var 63 mnd (48-97).<br />
Resultat: Gjennomsnittlig Rowe-score var preoperativt: 61.7(34-93), ved 2 år: 90.5(41-<br />
100) og ved 5 år 91.5(29-100). Endringen fra preoperativ score til score ved 2 år og til 5<br />
år er begge signifikante (p
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 292<br />
ARTROSKOPISK OSTEOSYNTESE AV INTRAARTIKULÆR GLENOID<br />
FRAKTUR. CASE RAPPORT<br />
Meknas.K , Knutsen Gunnar.<br />
<strong>Ortopedi</strong>sk avd.UNN<br />
Intraartikulære glenoid frakturer er uvanlig skade som utgjør ca 10 % av scapula frakturer.<br />
90 % av disse frakturer er ubetydelig dislosert og kan behandles konservativt. Ved affeksjon<br />
av 25 % av ledd flate er åpen reponering og skrue fiksasjon indisert.<br />
Vår pasient er en 46 år gammel man, overviktig, Fall trauma mot ve skulder 050806.<br />
RTG og CT påviste intraartikulær fraktur som omfatter 30 % av ledd flate med 10 mm<br />
diastase.<br />
Pasienten ble operert med artroskopisk reponering og fiksasjon med Richards skruer<br />
komplikasjons fritt.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 293<br />
MIKROTENOTOMI. - ER DEN EFFEKTIV VED LATERAL EPIKONDYLIT ?<br />
Kahled Meknas<br />
<strong>Ortopedi</strong>sk avd. UNN<br />
Bakgrunn<br />
Tendinitter er en kjent lidelse i klinikken, en bestemt form for tendinitt er lateral epikondylitt.<br />
Det er påvist angio-fibroblastiske forendringer i senen ved epikondylitter.<br />
Det er beskrevet over 40 ulike behandlings metoder for tennisalbue. Bl.annet flere kirurgiske<br />
metoder og de fleste baseres på ekstensor sene release. En del komplikasjoner er beskrevet<br />
etter kirurgiske inngrepp.<br />
En ny metode er publisert ganske nylig fra USA. Den baserer seg på mikrotenotomi ved hjelp<br />
av ” Bipolar Radiofrequency ” Detta antas å stimulere angiogenetiske vekstfaktorer, hvilket<br />
setter i gang en naturlig tilhelings prosess i senen uten å endre de anatomiske eller dynamiske<br />
forhold.<br />
Metode<br />
Studien er en prospektiv randomisert undersøkelse der 20 pasienter med kronisk lateral<br />
epikondylitt ble inkludert.<br />
10 pasienter ble operert med ekstensor sene release, og 10 pasienter med mikrotenotomi.<br />
Alle pasienter ble undersøkt med MR og IR termografi bilder preoperativ og 3 måneder post<br />
operativ. VAS og Mayo Elbow Performance Score ble brukt for evaluering av smerte og<br />
funksjon. Det ble brukt Yamar Dynamometer for evaluering av styrke både pre - og post<br />
operativt. Per i dag har man en 3 måneders oppfølgningstid.<br />
Resultat<br />
Mikrotenotomi gruppen viste signifikant smerte reduksjon p
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 294<br />
BENVEKST ETTER REPLANTASJON AV FINGRE HOS BARN<br />
Haugstvedt J-R, Hetland KR, Røkkum M<br />
Seksjon for hånd- og mikrokirurgi, <strong>Ortopedi</strong>sk avd., Rikshospitalet, Oslo<br />
Bakgrunn:<br />
Fra 1983 til 2000 replanterte vi 67 fingre hos 47 barn. Målet med denne studien var å se på<br />
bentilveksten etter en vellykket replantasjon av finger hos et barn.<br />
Metode:<br />
Pasientene ble innkalt til etterundersøkelse i 2005 og 2006. De pasienter som hadde fått gjort<br />
en artrodese i DIP leddet i forbindelse med replantasjonen ble ekskludert. Vi registrerte antall<br />
arterieanastomoser som var utført (1 eller 2). Fiksasjonsmetoden for all osteosyntese var<br />
pinner (”K-wires”). Hos noen pasienter ble det gjort en temporær transfiksasjon av et<br />
fingerledd.<br />
Ved oppfølgende kontroll ble det tatt røntgenbilder (front og side) av den replanterte finger<br />
samt av den tilsvarende finger på den ikke-skadede hånden. Lengden av den distale falangen<br />
ble målt på begge fingre. Dersom det ikke var kontrakturer eller fleksjonsstilling i noen ledd,<br />
så ble lengden målt på frontbildet. Ved kontrakturer ble lengden målt på sidebildet. Alle<br />
målinger ble gjort direkte på digitalbildene (i PACS) ved hjelp av verktøy tilgjengelig i<br />
bildeprogrammet. For statistiske analyser benyttet vi Wilcoxon Test.<br />
Resultat:<br />
I denne oppfølgende studien 9-16 år etter replantasjon av fingre hos barn, fant vi at veksten av<br />
en falang distalt for amputasjonsnivået var mindre (p
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 295<br />
MANGLENDE TILHELING ETTER DISTAL RADIUSFRACTUR.<br />
John Williksen. Ort. Avd. St. Olavs Hospital.<br />
Distal radiusfractur er som kjent en av de vanligste tilstandene innen ortopedi. Manglende<br />
tilheling etter en slik fractur er imidlertid en meget sjelden tilstand.<br />
Vår pasient er en 79 år gammel kvinne som ved juletider 2005 pådro seg en distal<br />
radiusfractur og som ble konservativt behandlet. Etter at hun fjernet gips hadde hun fortsatt<br />
store smerter og hun ble søkt inn til fjerning av distale ulna da man mente at hovedproblemet<br />
satt her.<br />
Ved klinisk undersøkelse fant man imidlertid at p.max for smerter var over radiocarpalleddet<br />
og at det var en viss grad av bevegelighet i fracturen. Rtg. viste at det forelå manglende<br />
tilheling i fracturen.<br />
Hun ble derfor operert med dorsal tilgang over radius, corticospongiøst bengraft fra crista<br />
samt en dorsal plate. Hun er nå i bedring.<br />
Manglende tilheling ved distale radiusfracturer er som nevnt en meget sjelden tilstand. I en<br />
studie av Watson-Jones som omfattet 3199 fracturer fant man 1 non-union. Anbefalt<br />
behandling er osteosyntese med bengraft og plate. Det største problemet kan være å<br />
gjenopprette lengden samt fiksasjon ved svært små fragmenter.<br />
Salvageprosedyre kan være håndleddsartrodese.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 296<br />
KONSERVATIV BEHANDLING AV DISTALE RADIUSFRAKTURER.<br />
EN SAMMENLIGNING AV TO GIPSEMETODER.<br />
Wik T S, Aurstad Å T, Finsen V<br />
<strong>Ortopedi</strong>sk avdeling, St Olavs Hospital, 7006 Trondheim<br />
Introduksjon: Distale radiusfrakturer utgjør omtrent 20 % av alle bruddskader. Det er ikke<br />
enighet om behandlingen, og det er lite vitenskaplig bevis som støtter valg av behandling. De<br />
fleste Colles frakturer behandles fortsatt konservativt med reposisjon og gips. Hvilken type<br />
gips man legger etter reponering varierer mellom ulike sykehus. Ved vår avdeling har vi brukt<br />
en dorsal laske som forsterkes til sirkulær gips etter ti dager. Vi har vært lite fornøyd med de<br />
røntgenologiske resultatene.<br />
Formålet med denne studien var å undersøke om en sirkulær gips holder bedre på<br />
reposisjonsstillingen enn en dorsal laske. I tillegg ville vi sammenligne hyppighet av<br />
komplikasjoner ved de to gipsemetodene.<br />
Materiale og metode: Vi inkluderte 72 kvinner over 50 år med Colles fraktur etter lavenergi<br />
traume hvor reposisjon og konservativ behandling med gips ble funnet indisert. De ble<br />
randomisert til to grupper: 34 pasienter fikk sirkulær gips etter reposisjon og 38 pasienter fikk<br />
dorsal laske som ble forsterket til en sirkulær gips etter ti dager. Pasientene ble kontrollert<br />
første dag, ti dager og fem uker etter skaden. Første og tiende dag markerte de<br />
smerteopplevelse siste døgn på en VAS-skala(0=ingen smerte; 100=verst tenkelige smerte).<br />
Pasientene noterte også antall smertestillende tabletter de inntok de første ti døgn. Bruddet ble<br />
røntgenkontrollert rett etter reposisjon og ved kontrollene ti dager og fem uker etter<br />
reposisjon.<br />
Resultater: Det var ingen forskjell i gjennomsnittlig dorsal vinkel, radial helningsvinkel, eller<br />
radial forkortning mellom de to gruppene ved noe tidspunkt. Opererasjon på grunn av<br />
redislokasjon ble utført hos 7 av de 34 pasientene immoblisert med sirkulær gips og hos 4 av<br />
de 38 med dorsal laske (p=0,39). Gruppen som fikk sirkulær gips anga høyere<br />
smerteopplevelse på VAS-skalaen første døgn, 50 vs 41 (p=0,16). Etter ti dager var VAS 23 i<br />
begge gruppene. Pasientene som fikk dorsal laske hadde et høyere inntak av smertestillende<br />
(p= 0,14). Antallet endringer av gipsen var likt i de to gruppene.<br />
Diskusjon: Bruk av sirkulær gips etter reponering av radiusfrakturer gir ikke bedre<br />
radiologisk resultat enn bruk av dorsal laske. Det er heller en tendens til at flere med sirkulær<br />
gips må opereres pga redislokasjon. Det er ikke forskjell i komplikasjonsforekomst mellom de<br />
to gipsemetodene.<br />
Konklusjon: Om en velger sirkulær gips eller dorsal laske etter reponering av Colles<br />
fractur ser ut til å være uten betydning både for det radiologiske resultatet og for<br />
pasientenes subjektive besvær.
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 297<br />
VURDERING AV ET AKTIVT REHABILITERINGSPROGRAM PÅ RISIKO FOR<br />
OSTEOPOROTISKE BRUDD OG LIVSKVALITET HOS<br />
OSTEOPOROSEPASIENTER MED RADIUSFRAKTUR - EN PILOTSTUDIE.<br />
Torstveit MK, Hakestad, KA, Axelsson Å, Høglund, JB, Nordsletten L, Risberg, MA.<br />
NAR, <strong>Ortopedi</strong>sk senter, Ullevål universitetssykehus, 0407 Oslo og NIMI, Ullevål stadion, Pb<br />
3843 0805 Oslo<br />
INNLEDNING: Norge ligger i verdenstoppen når det gjelder forekomst av brudd og<br />
osteoporose. Det er i økende grad blitt fokusert på aktiv rehabilitering som en av de viktigste<br />
faktorene når det gjelder å forebygge osteoporotiske brudd. Type trening, samt frekvens og<br />
varighet av aktiviteten som er nødvendig, er imidlertid fortsatt høyst usikkert.<br />
Hovedhensikten med denne pilotstudien var å evaluere et aktivt rehabiliteringsprogram på<br />
risiko for osteoporotiske brudd, samt livskvalitet for osteoporosepasienter med radiusfraktur.<br />
MATERIALE og METODER: Seks kvinner (60,6 ± 6,4 år) med radiusfraktur og lav<br />
benmineraltetthet (BMD) (t-score
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 298<br />
BEHANDLING AV SKAFOIDFRATURER.<br />
MOHR E, VALEN B, NYGÅRD Y.<br />
ORTOPEDISK SEKSJON, HAUGESUND SJUKEHUS, 5504 HAUGESUND.<br />
MATERIALET BESTÅR AV 209 PASIENTER FRA VÅR SEKSJON, FRA 1987 TIL<br />
2004. 74.2 % VAR MENN OG 25.8% VAR KVINNER. GJENNOM-<br />
SNITTSALDEREN VED SKADETIDSPUNKTET VAR 33,9 ÅR. SOM PRIMÆR<br />
KONSERVATIV BEHANDLING BLE DET BRUKT GIPSING, 2,1 MÅNEDER I<br />
SNITT. PRIMÆR OPERASJONSMETODE VED FOR STOR DIASTASE VAR<br />
ÅPEN REPONERING OG SKRUEFIKSERING. BEN-TRANSPLANTASJON BLE<br />
BRUKT VED FORSINKET ELLER MANGLENDE TILHELING . VI HAR<br />
INFORMASJON OM SLUTTRESULTATET HOS 204 PASIENTER.<br />
Tidlig immobilisering med gips gav tilfredsstillende tilheling hos 148 av 169 pasienter<br />
(87.6%). Av de resterende 21 ble 20 pasienter senere opererte med tilheling hos 18. En<br />
pasient ble senere reoperert uten tilheling.<br />
11 pasienter ble opererte halvakutt som primærbehandling pga. stor feilstilling og ni<br />
med tilheling (81,8%). To er senere reopererte med tilheling.<br />
24 pasienter gikk flere måneder med oversett fraktur, enten fordi pasienten selv<br />
ignorerte skaden eller fordi skaden i første omgang ble feilvurdert. 16 av desse<br />
pasientene fikk senere gips og da etter gjennomsnittlig 6,1 måneder, resten gikk hele<br />
tiden uten gips. Dette resulterte i tilheling hos bare fem av de 24 (20.8%). 15 paieneter i<br />
denne gruppe ble senere opererte med tilheling hos 11 og en pasient ble deretter<br />
reoperet med tilheling. Totalt 35 pasienter ble opererte for forsinket eller manglende<br />
tilheling. Totalt ble 46 pasienter opererte og hadde gjennomsnittsalder 24.9 år ved<br />
skadetidspunktet. Disse ved ved skadetidspunktet signifikant yngre enn de uopererte<br />
(24,9 mot 36.8 år; p = 0,0001). Menn ble signifikant oftere opererte enn kvinner,<br />
(27,6% mot 7.70%; p = 0,003).<br />
DE 24 FRAKTURENE SOM PRIMÆRT BLE OVERSETT TRENGTE<br />
SIGNIFIKANT OFTERE OPERASJON SAMMENLIGNET MED DE 169 SOM<br />
UMIDDDELBART BLE GIPSET, (62.5% MOT 17.28%, P = 0,000). VED 38 AV 46<br />
PRIMÆROPERASJONER (88,1%) BLE DET PÅVIST TILFREDSSTILLENDE<br />
TILHELING. DET ER UTFØRT 4 REOPERASJONER ETTER<br />
GJENNOMSNITTLIG 15,8 MÅNEDER. HOS 3 PASIENTER RESULTERTE DETTE<br />
I TILHELING MENS EN OPERASJON VAR MISLYKKET. 9 PASIENTER MED<br />
SYMPTOMFRI MANGLENDE TILHELING MOTSATTE SEG OPERASJON.<br />
SLUTTRESULTATET ETTER GIPSING OG/ELLER OPERASJON OG<br />
EVENTUELL REOPERASJON VAR TILHELING HOS 194 PASIENTER (94,1%).
23-27 oktober 2006 Vitenskapelige forhandlinger Abstrakt nr: 299<br />
CMC 1 – ARTROSE: FORANDRET DASH-SCORE ETTER OPERASJON<br />
Hendryk Strunz, Øyvind Hagen<br />
Martina Hansens Hospital, <strong>Ortopedi</strong>sk avdeling<br />
Egnet dokumentasjon av operasjonsresultater bør være tilgjengelig for pasienter og<br />
henvisende leger. Som intern kvalitetskontroll følger vi opp alle pasienter som opereres<br />
dagkirurgisk for lidelser i overekstremitet med Disability of Arm, Shoulder and Hand – score<br />
(DASH). Her presenteres resultatene for artrose i tommelens carpo-metacarpal ledd (CMC 1).<br />
Materiale og Metode<br />
DASH er validert for kvantifisering av overekstremitet-status. Forandring på 10 poeng eller<br />
mer betraktes som klinisk signifikant. DASH-skjemaet består av 30 spørsmål som berører<br />
funksjon av og symptomer i overekstremitetene. Det regnes ut en poengsum fra 0 (best) til<br />
100. Preoperativ DASH ble fortløpende registrert. 101 operasjoner på 93 uselekterte pasienter<br />
operert i tidsrommet 2002 - 2004 med median alder 60 år (44-78) ble inkludert.<br />
Operasjonsmetoder: Reseksjons-interposisjons-artroplastikk, n=96 og Artrodese trapeziummetacarp<br />
1, n=5. Pasientene ble tilsendt nytt DASH-skjema<br />
postoperativt. 83 pasienter (89 %) returnerte skjemaet median 32 (12-52) måneder<br />
postoperativt. Det ble analysert 91 operasjoner (8 pasienter operert bilateralt).<br />
Resultater<br />
Preoperativ DASH: median 45 (4-74), postoperativ median 19 (0-83). Det tilsvarer en<br />
reduksjon på 26 poeng for kohorten CMC 1 – artrose. Individuelt fant vi en reduksjon på 18<br />
poeng (mean).<br />
Postoperativ forandring i DASH-score på >= 10 poeng (minimal important change):<br />
reduksjon etter 63 av 91 (69 %) operasjoner, økning etter 4 av 91 (4 %).<br />
Det presenteres også postoperative forandringer av symptomer og ferdigheter gjennom<br />
analyse av utvalgte spørsmål i DASH-skjemaet.<br />
DASH<br />
Forandring i DASH<br />
N=91 Preoperativ Postoperativ kohort individet<br />
CMC 1 -artrose 45 19 -26 -18<br />
Diskusjon<br />
Denne studien har kartlagt og kvantifisert pasientevaluerte resultater etter operasjon for CMC<br />
1 – artrose: Vi fant en klinisk signifikant reduksjon av DASH-score for både pasientgruppen<br />
og individet. Med denne studien dokumenterer vi en postoperativ ”bedret” eller ”mye bedret”<br />
overekstremitet-status etter operasjon for CMC1 - artrose - iht. pasientenes egen vurdering.<br />
Resultatene kan brukes som uavhengig pasientinformasjon om operasjonsresultatene på vår<br />
avdeling og intern kvalitetskontroll.