Skript der Speziellen Pathologie orientiert am GK3 V 1.0 - Sts-net.de
Skript der Speziellen Pathologie orientiert am GK3 V 1.0 - Sts-net.de
Skript der Speziellen Pathologie orientiert am GK3 V 1.0 - Sts-net.de
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
Verdauungstrakt [8]<br />
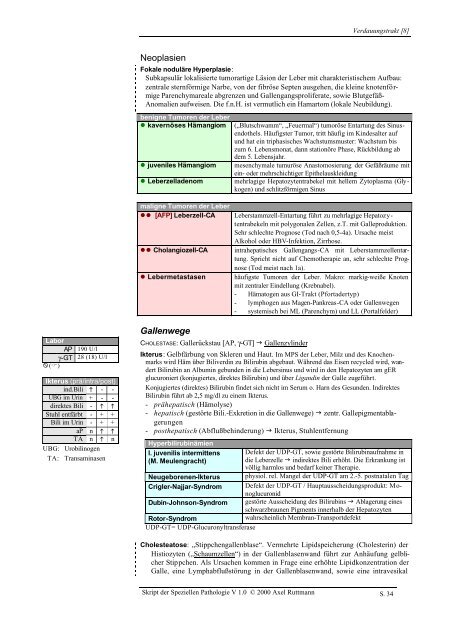
Neoplasien<br />
Fokale noduläre Hyperplasie:<br />
Subkapsulär lokalisierte tumorartige Läsion <strong><strong>de</strong>r</strong> Leber mit charakteristischem Aufbau:<br />
zentrale sternförmige Narbe, von <strong><strong>de</strong>r</strong> fibröse Septen ausgehen, die kleine knotenförmige<br />
Parenchymareale abgrenzen und Gallengangsproliferate, sowie Blutgefäß-<br />
Anomalien aufweisen. Die f.n.H. ist vermutlich ein H<strong>am</strong>artom (lokale Neubildung).<br />
benigne Tumoren <strong><strong>de</strong>r</strong> Leber<br />
• kavernöses Hämangiom<br />
• juveniles Hämangiom<br />
• Leberzella<strong>de</strong>nom<br />
maligne Tumoren <strong><strong>de</strong>r</strong> Leber<br />
•• [AFP] Leberzell-CA<br />
•• Cholangiozell-CA<br />
• Lebermetastasen<br />
(„Blutschw<strong>am</strong>m“, „Feuermal“) tumoröse Entartung <strong>de</strong>s Sinusendothels.<br />
Häufigster Tumor, tritt häufig im Kin<strong>de</strong>salter auf<br />
und hat ein triphasisches Wachstumsmuster: Wachstum bis<br />
zum 6. Lebensmonat, dann stationöre Phase, Rückbildung ab<br />
<strong>de</strong>m 5. Lebensjahr.<br />
mesenchymale tumuröse Anastomosierung <strong><strong>de</strong>r</strong> Gefäßräume mit<br />
ein- o<strong><strong>de</strong>r</strong> mehrschichtiger Epithelauskleidung<br />
mehrlagige Hepatozytentrabekel mit hellem Zytoplasma (Glykogen)<br />
und schlitzförmigen Sinus<br />
Leberst<strong>am</strong>mzell-Entartung führt zu mehrlagige Hepatozytentrabekeln<br />
mit polygonalen Zellen, z.T. mit Galleproduktion.<br />
Sehr schlechte Prognose (Tod nach 0,5-4a). Ursache meist<br />
Alkohol o<strong><strong>de</strong>r</strong> HBV-Infektion, Zirrhose.<br />
intrahepatisches Gallengangs-CA mit Leberst<strong>am</strong>mzellentartung.<br />
Spricht nicht auf Chemotherapie an, sehr schlechte Prognose<br />
(Tod meist nach 1a).<br />
häufigste Tumoren <strong><strong>de</strong>r</strong> Leber. Makro: markig-weiße Knoten<br />
mit zentraler Ein<strong>de</strong>llung (Krebnabel).<br />
- Hämatogen aus GI-Trakt (Pforta<strong><strong>de</strong>r</strong>typ)<br />
- lymphogen aus Magen-Pankreas-CA o<strong><strong>de</strong>r</strong> Gallenwegen<br />
- systemisch bei ML (Parenchym) und LL (Portalfel<strong><strong>de</strong>r</strong>)<br />
Labor<br />
AP 190 U/l<br />
γ-GT 28 (18) U/l<br />
X(C)<br />
Ikterus (prä/intra/post)<br />
ind.Bili h - -<br />
UBG im Urin + - -<br />
direktes Bili - h h<br />
Stuhl entfärbt - + +<br />
Bili im Urin - + +<br />
aP n h h<br />
TA n h n<br />
UBG: Urobilinogen<br />
TA: Trans<strong>am</strong>inasen<br />
Gallenwege<br />
CHOLESTASE: Gallerückstau [AP, γ-GT] g Gallenzylin<strong><strong>de</strong>r</strong><br />
Ikterus: Gelbfärbung von Skleren und Haut. Im MPS <strong><strong>de</strong>r</strong> Leber, Milz und <strong>de</strong>s Knochenmarks<br />
wird Häm über Biliverdin zu Bilirubin abgebaut. Während das Eisen recycled wird, wan<strong><strong>de</strong>r</strong>t<br />
Bilirubin an Albumin gebun<strong>de</strong>n in die Lebersinus und wird in <strong>de</strong>n Hepatozyten <strong>am</strong> gER<br />
glucuroniert (konjugiertes, direktes Bilirubin) und über Ligandin <strong><strong>de</strong>r</strong> Galle zugeführt.<br />
Konjugiertes (direktes) Bilirubin fin<strong>de</strong>t sich nicht im Serum o. Harn <strong>de</strong>s Gesun<strong>de</strong>n. Indirektes<br />
Bilirubin führt ab 2,5 mg/dl zu einem Ikterus.<br />
- prähepatisch (Hämolyse)<br />
- hepatisch (gestörte Bili.-Exkretion in die Gallenwege) g zentr. Gallepigmentablagerungen<br />
- posthepatisch (Abflußbehin<strong><strong>de</strong>r</strong>ung) g Ikterus, Stuhlentfernung<br />
Hyperbilirubinämien<br />
I. juvenilis intermittens<br />
(M. Meulengracht)<br />
Neugeborenen-Ikterus<br />
Crigler-Najjar-Syndrom<br />
Dubin-Johnson-Syndrom<br />
Rotor-Syndrom<br />
UDP-GT= UDP-Glucuronyltransferase<br />
Defekt <strong><strong>de</strong>r</strong> UDP-GT, sowie gestörte Bilirubinaufnahme in<br />
die Leberzelle g indirektes Bili erhöht. Die Erkrankung ist<br />
völlig harmlos und bedarf keiner Therapie.<br />
physiol. rel. Mangel <strong><strong>de</strong>r</strong> UDP-GT <strong>am</strong> 2.-5. postnatalen Tag<br />
Defekt <strong><strong>de</strong>r</strong> UDP-GT / Hauptausscheidungsprodukt: Monoglucuronid<br />
gestörte Ausscheidung <strong>de</strong>s Bilirubins g Ablagerung eines<br />
schwarzbraunen Pigments innerhalb <strong><strong>de</strong>r</strong> Hepatozyten<br />
wahrscheinlich Membran-Transport<strong>de</strong>fekt<br />
Cholesteatose: „Stippchengallenblase“. Vermehrte Lipidspeicherung (Cholesterin) <strong><strong>de</strong>r</strong><br />
Histiozyten („Schaumzellen“) in <strong><strong>de</strong>r</strong> Gallenblasenwand führt zur Anhäufung gelblicher<br />
Stippchen. Als Ursachen kommen in Frage eine erhöhte Lipidkonzentration <strong><strong>de</strong>r</strong><br />
Galle, eine Lymphabflußstörung in <strong><strong>de</strong>r</strong> Gallenblasenwand, sowie eine intravesikal<br />
<strong>Skript</strong> <strong><strong>de</strong>r</strong> <strong>Speziellen</strong> <strong>Pathologie</strong> V <strong>1.0</strong> © 2000 Axel Ruttmann S. 34