MTD_DDG_2017_04
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
12 Kongress aktuell<br />
diabeteszeitung · 2. Jahrgang · Nr. 4 · 26. April <strong>2017</strong><br />
Unterschätzt<br />
und hochgefährlich!<br />
Primäre Nebennierenrindeninsuffizienz:<br />
Handlungsstrategien für Diagnostik und Therapie<br />
Link zur<br />
aktuellen<br />
Leitlinie der<br />
Endocrine Society:<br />
„Diagnosis<br />
and Treatment of<br />
Primary Adrenal<br />
Insufficiency:<br />
An Endocrine<br />
Society<br />
Clinical Practice<br />
Guideline“<br />
MAINZ. Die primäre Nebennierenrindeninsuffizienz (Morbus<br />
Addison) ist eine unterschätzte aber potenziell lebensbedrohliche<br />
Erkrankung. Da sie häufig nicht erkannt wird, gab die Endokrinologin<br />
Prof. Dr. Dr. DAGMAR FÜHRER, Universitätsklinikum Essen,<br />
einen Überblick zu den aktuellen Empfehlungen der Endocrine<br />
Society 1 für Diagnose und Therapie der Autoimmunerkrankung.<br />
Bei welchen Patienten sollten<br />
also die Alarmglocken schellen?<br />
Vor allem bei kranken<br />
Patienten, die sich mit einem oder<br />
mehreren Symptomen vorstellen, die<br />
Sie sich nicht anders erklären können,<br />
sollten Sie aufmerksam sein,<br />
warnte Prof. Führer. Dazu zählen:<br />
• Dehydratation und Hypotonie<br />
(v.a. Orthostase)<br />
• Hyponatriämie und/oder Hyperkaliämie<br />
• Gewichtsverlust/Anorexie<br />
• Fieber<br />
• Abdominelle Schmerzen<br />
• Hyper-/Hypopigmentierung<br />
• Hypoglykämie<br />
In diesen Fällen sollte eine Diagnostik<br />
großzügig erfolgen, riet die<br />
Referentin. Der Standardtest ist der<br />
ACTH-Test. Dazu erhält der Patient<br />
i.v. 250 µg Adrenocorticotropin<br />
(ACTH). Pathologisch ist ein<br />
Serum-Cortisolwert nach 60 Minuten<br />
von < 18 µg/dl (500 nmol/l). Als<br />
alternativen Weg, um einem Morbus<br />
Addison auf die Spur zu kommen,<br />
nannte die Endokrinologin die Messung<br />
des morgendlichen Cortisols.<br />
Werte < 5µg/dl (< 140 nmol/l) bei<br />
gleichzeitig zweifach erhöhten Plasma-ACTH<br />
(Cave: EDTA-Röhrchen,<br />
gekühlt) gelten als relevant für die<br />
Diagnose der Autoimmunerkrankung.<br />
Welche Therapieoptionen<br />
ergeben sich?<br />
Bei dringendem Verdacht bzw. kritisch<br />
kranken Patienten gilt es, keine<br />
Zeit zu verlieren. Es sollte direkt<br />
nach der Blutentnahme mit der Therapie<br />
begonnen werden und nicht<br />
auf das Ergebnis der endokrinen<br />
Labordiagnostik gewartet werden:<br />
100 mg Hydrocortison als Bolus<br />
i.v., gefolgt von einer kontinuierlichen<br />
Infusion von 200mg/24 h per<br />
Perfusor.<br />
Für die langfristige Therapie empfiehlt<br />
sich die dauerhafte Medikation<br />
mit Hydrocortison 15–25 mg/d<br />
entweder<br />
Direkter Link zum<br />
Notfall-Ausweis<br />
www.endokrinologie.<br />
net/files/download/<br />
glukokortikoidenotfallausweis.pdf<br />
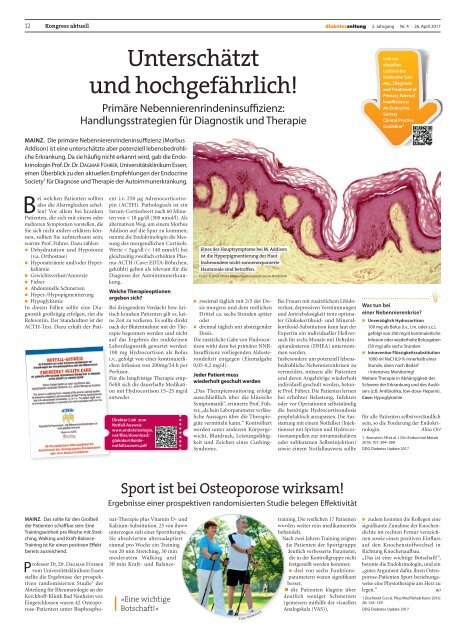
Eines der Hauptsymptome bei M. Addison<br />
ist die Hyperpigmentierung der Haut.<br />
Insbesondere nicht-sonnenexponierte<br />
Hautareale sind betroffen.<br />
Fotos: Science Photo Library/Gschmeissner, Steve, thinkstock<br />
• zweimal täglich mit 2/3 der Dosis<br />
morgens und dem restlichen<br />
Drittel ca. sechs Stunden später<br />
oder<br />
• dreimal täglich mit absteigender<br />
Dosis.<br />
Die zusätzliche Gabe von Fludrocortison<br />
wirkt dem bei primärer NNR-<br />
Insuffizienz vorliegenden Aldosterondefizit<br />
entgegen (Einmalgabe<br />
0,05-0,2 mg/d).<br />
Jeder Patient muss<br />
wiederholt geschult werden<br />
„Das Therapiemonitoring erfolgt<br />
ausschließlich über die klinische<br />
Symptomatik“, erinnerte Prof. Führer,<br />
„da kein Laborparameter verlässliche<br />
Aussagen über die Therapiegüte<br />
vermitteln kann.“ Kontrolliert<br />
werden unter anderem Körpergewicht,<br />
Blutdruck, Leistungsfähigkeit<br />
und Zeichen eines Cushing-<br />
Syndroms.<br />
Bei Frauen mit zusätzlichem Libidoverlust,<br />
depressiven Verstimmungen<br />
und Antriebslosigkeit trotz optimaler<br />
Glukokortikoid- und Mineralkortikoid-Substitution<br />
kann laut der<br />
Expertin ein individueller Heilversuch<br />
für sechs Monate mit Dehydroepiandosteron<br />
(DHEA) unternommen<br />
werden.<br />
Insbesondere um potenziell lebensbedrohliche<br />
Nebennierenkrisen zu<br />
vermeiden, müssen alle Patienten<br />
und deren Angehörige wiederholt<br />
individuell geschult werden, betonte<br />
Prof. Führer. Die Patienten lernen<br />
bei erhöhter Belastung, Infekten<br />
oder vor Operationen selbstständig<br />
die benötigte Hydrocortisondosis<br />
prophylaktisch anzupassen. Die Ausstattung<br />
mit einem Notfallset (Injektionsset<br />
mit Spritzen und Hydrocortisonampullen<br />
zur intramuskulären<br />
oder subkutanen Selbstinjektion)<br />
sowie einem Notfallausweis sollte<br />
Was tun bei<br />
einer Nebennierenkrise?<br />
• Unverzüglich Hydrocortison<br />
100 mg als Bolus (i.v., i.m. oder s.c.),<br />
gefolgt von 200 mg/d kontinuierliche<br />
Infusion oder wiederholte Bolusgaben<br />
(50 mg) alle sechs Stunden<br />
• Intravenöse Flüssigkeitssubstitution<br />
1000 ml NaCl 0,9 % innerhalb einer<br />
Stunde, dann nach Bedarf<br />
› intensives Monitoring!<br />
Weitere Therapie in Abhängigkeit der<br />
Schwere der Erkrankung und des Auslösers<br />
(z.B. Antibiotika, low-dose-Heparin).<br />
Cave: Hypoglykämie<br />
für alle Patienten selbstverständlich<br />
sein, so die Forderung der Endokrinologin.<br />
Alisa Ort<br />
1 Bornstein SR et al. J Clin Endocrinol Metab<br />
2016; 101: 364–389<br />
<strong>DDG</strong> Diabetes Update <strong>2017</strong><br />
Sport ist bei Osteoporose wirksam!<br />
Ergebnisse einer prospektiven randomisierten Studie belegen Effektivität<br />
MAINZ. Das sollte für den Großteil<br />
der Patienten schaffbar sein: Eine<br />
Trainingseinheit pro Woche mit Stretching,<br />
Walking und Kraft-Balance-<br />
Training ist für einen positiven Effekt<br />
bereits ausreichend.<br />
Professor Dr. Dr. Dagmar Führer<br />
vom Universitätsklinikum Essen<br />
stellte die Ergebnisse der prospektiven<br />
randomisierten Studie 1 der<br />
Abteilung für Rheumatologie an der<br />
Kerckhoff-Klinik Bad Nauheim vor.<br />
Eingeschlossen waren 42 Osteoporose-Patienten<br />
unter Bisphospho-<br />
nat-Therapie plus Vitamin D- und<br />
Kalzium-Substitution. 25 von ihnen<br />
unterzogen sich einer Sporttherapie.<br />
Sie absolvierten altersadaptiert<br />
einmal pro Woche ein Training<br />
von 20 min Stretching, 30 min<br />
moderatem Walking und<br />
30 min Kraft- und Balance-<br />
»Eine wichtige<br />
Botschaft!«<br />
Foto: thinkstock<br />
training. Die restlichen 17 Patienten<br />
wurden weiter rein medikamentös<br />
behandelt.<br />
Nach zwei Jahren Training zeigten<br />
die Patienten der Sportgruppe<br />
deutlich verbesserte Parameter,<br />
die in der Kontrollgruppe nicht<br />
festgestellt werden konnten:<br />
• drei von sechs Funktionsparametern<br />
waren signifikant<br />
besser,<br />
• die Patienten klagten über<br />
deutlich weniger Schmerzen<br />
(gemessen mithilfe der visuellen<br />
Analogskala (VAS)),<br />
• zudem konnten die Kollegen eine<br />
signifikante Zunahme der Knochendichte<br />
im rechten Femur verzeichnen<br />
sowie einen positiven Einfluss<br />
auf den Knochenstoffwechsel in<br />
Richtung Knochenaufbau.<br />
„Das ist eine wichtige Botschaft!“,<br />
betonte die Endokrinologin, und ein<br />
„gutes Argument dafür, ihren Osteoporose-Patienten<br />
Sport beziehungsweise<br />
eine Physiotherapie ans Herz zu<br />
legen.“<br />
ao<br />
1 Dischereit G et al. Phys Med Rehab Kuror 2016;<br />
26: 124–129<br />
<strong>DDG</strong> Diabetes Update <strong>2017</strong>