Einsatz von Statinen in der Primärprävention - DIMDI
Einsatz von Statinen in der Primärprävention - DIMDI
Einsatz von Statinen in der Primärprävention - DIMDI
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
Der <strong>E<strong>in</strong>satz</strong> <strong>von</strong> <strong>Stat<strong>in</strong>en</strong> <strong>in</strong> <strong>der</strong> <strong>Primärprävention</strong><br />
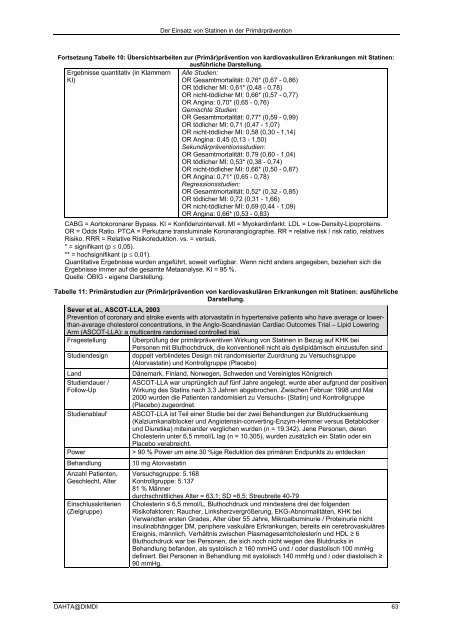
Fortsetzung Tabelle 10: Übersichtsarbeiten zur (Primär)prävention <strong>von</strong> kardiovaskulären Erkrankungen mit <strong>Stat<strong>in</strong>en</strong>:<br />
ausführliche Darstellung.<br />
Ergebnisse quantitativ (<strong>in</strong> Klammern Alle Studien:<br />
KI)<br />
OR Gesamtmortalität: 0,76* (0,67 - 0,86)<br />
OR tödlicher MI: 0,61* (0,48 - 0,78)<br />
OR nicht-tödlicher MI: 0,66* (0,57 - 0,77)<br />
OR Ang<strong>in</strong>a: 0,70* (0,65 - 0,76)<br />
Gemischte Studien:<br />
OR Gesamtmortalität: 0,77* (0,59 - 0,99)<br />
OR tödlicher MI: 0,71 (0,47 - 1,07)<br />
OR nicht-tödlicher MI: 0,58 (0,30 - 1,14)<br />
OR Ang<strong>in</strong>a: 0,45 (0,13 - 1,50)<br />
Sekundärpräventionsstudien:<br />
OR Gesamtmortalität: 0,79 (0,60 - 1,04)<br />
OR tödlicher MI: 0,53* (0,38 - 0,74)<br />
OR nicht-tödlicher MI: 0,66* (0,50 - 0,87)<br />
OR Ang<strong>in</strong>a: 0,71* (0,65 - 0,78)<br />
Regressionsstudien:<br />
OR Gesamtmortalität: 0,52* (0,32 - 0,85)<br />
OR tödlicher MI: 0,72 (0,31 - 1,66)<br />
OR nicht-tödlicher MI: 0,69 (0,44 - 1,09)<br />
OR Ang<strong>in</strong>a: 0,66* (0,53 - 0,83)<br />
CABG = Aortokoronarer Bypass. KI = Konfidenz<strong>in</strong>tervall. MI = Myokard<strong>in</strong>farkt. LDL = Low-Density-Lipoprote<strong>in</strong>s.<br />
OR = Odds Ratio. PTCA = Perkutane translum<strong>in</strong>ale Koronarangiographie. RR = relative risk / risk ratio, relatives<br />
Risiko. RRR = Relative Risikoreduktion. vs. = versus.<br />
* = signifikant (p ≤ 0,05).<br />
** = hochsignifikant (p ≤ 0,01).<br />
Quantitative Ergebnisse wurden angeführt, soweit verfügbar. Wenn nicht an<strong>der</strong>s angegeben, beziehen sich die<br />
Ergebnisse immer auf die gesamte Metaanalyse. KI = 95 %.<br />
Quelle: ÖBIG - eigene Darstellung.<br />
Tabelle 11: Primärstudien zur (Primär)prävention <strong>von</strong> kardiovaskulären Erkrankungen mit <strong>Stat<strong>in</strong>en</strong>: ausführliche<br />
Darstellung.<br />
Sever et al., ASCOT-LLA, 2003<br />
Prevention of coronary and stroke events with atorvastat<strong>in</strong> <strong>in</strong> hypertensive patients who have average or lowerthan-average<br />
cholesterol concentrations, <strong>in</strong> the Anglo-Scand<strong>in</strong>avian Cardiac Outcomes Trial – Lipid Lower<strong>in</strong>g<br />
Arm (ASCOT-LLA): a multicentre randomised controlled trial.<br />
Fragestellung Überprüfung <strong>der</strong> primärpräventiven Wirkung <strong>von</strong> <strong>Stat<strong>in</strong>en</strong> <strong>in</strong> Bezug auf KHK bei<br />
Personen mit Bluthochdruck, die konventionell nicht als dyslipidämisch e<strong>in</strong>zustufen s<strong>in</strong>d<br />
Studiendesign doppelt verbl<strong>in</strong>detes Design mit randomisierter Zuordnung zu Versuchsgruppe<br />
(Atorvastat<strong>in</strong>) und Kontrollgruppe (Placebo)<br />
Land Dänemark, F<strong>in</strong>land, Norwegen, Schweden und Vere<strong>in</strong>igtes Königreich<br />
Studiendauer /<br />
Follow-Up<br />
ASCOT-LLA war ursprünglich auf fünf Jahre angelegt, wurde aber aufgrund <strong>der</strong> positiven<br />
Wirkung des Stat<strong>in</strong>s nach 3,3 Jahren abgebrochen. Zwischen Februar 1998 und Mai<br />
2000 wurden die Patienten randomisiert zu Versuchs- (Stat<strong>in</strong>) und Kontrollgruppe<br />
(Placebo) zugeordnet.<br />
Studienablauf ASCOT-LLA ist Teil e<strong>in</strong>er Studie bei <strong>der</strong> zwei Behandlungen zur Blutdrucksenkung<br />
(Kalziumkanalblocker und Angiotens<strong>in</strong>-convert<strong>in</strong>g-Enzym-Hemmer versus Betablocker<br />
und Diuretika) mite<strong>in</strong>an<strong>der</strong> verglichen wurden (n = 19.342). Jene Personen, <strong>der</strong>en<br />
Cholester<strong>in</strong> unter 6,5 mmol/L lag (n = 10.305), wurden zusätzlich e<strong>in</strong> Stat<strong>in</strong> o<strong>der</strong> e<strong>in</strong><br />
Placebo verabreicht.<br />
Power > 90 % Power um e<strong>in</strong>e 30 %ige Reduktion des primären Endpunkts zu entdecken<br />
Behandlung 10 mg Atorvastat<strong>in</strong><br />
Anzahl Patienten,<br />
Geschlecht, Alter<br />
E<strong>in</strong>schlusskriterien<br />
(Zielgruppe)<br />
Versuchsgruppe: 5.168<br />
Kontrollgruppe: 5.137<br />
81 % Männer<br />
durchschnittliches Alter = 63,1; SD =8,5; Streubreite 40-79<br />
Cholester<strong>in</strong> ≤ 6,5 mmol/L, Bluthochdruck und m<strong>in</strong>destens drei <strong>der</strong> folgenden<br />
Risikofaktoren: Raucher, L<strong>in</strong>ksherzvergrößerung, EKG-Abnormalitäten, KHK bei<br />
Verwandten ersten Grades, Alter über 55 Jahre, Mikroalbum<strong>in</strong>urie / Prote<strong>in</strong>urie nicht<br />
<strong>in</strong>sul<strong>in</strong>abhängiger DM, periphere vaskuläre Erkrankungen, bereits e<strong>in</strong> cerebrovaskuläres<br />
Ereignis, männlich, Verhältnis zwischen Plasmagesamtcholester<strong>in</strong> und HDL ≥ 6<br />
Bluthochdruck war bei Personen, die sich noch nicht wegen des Blutdrucks <strong>in</strong><br />
Behandlung befanden, als systolisch ≥ 160 mmHG und / o<strong>der</strong> diastolisch 100 mmHg<br />
def<strong>in</strong>iert. Bei Personen <strong>in</strong> Behandlung mit systolisch 140 mmHg und / o<strong>der</strong> diastolisch ≥<br />
90 mmHg.<br />
DAHTA@<strong>DIMDI</strong> 63