CirugÃa Casos ClÃnicos. Volumen 3. Número 1
CirugÃa Casos ClÃnicos. Volumen 3. Número 1
CirugÃa Casos ClÃnicos. Volumen 3. Número 1
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
Guirao X et al. Rescate empírico del tratamiento antibiótico inicial en un caso de infección intraabdominal persistente<br />
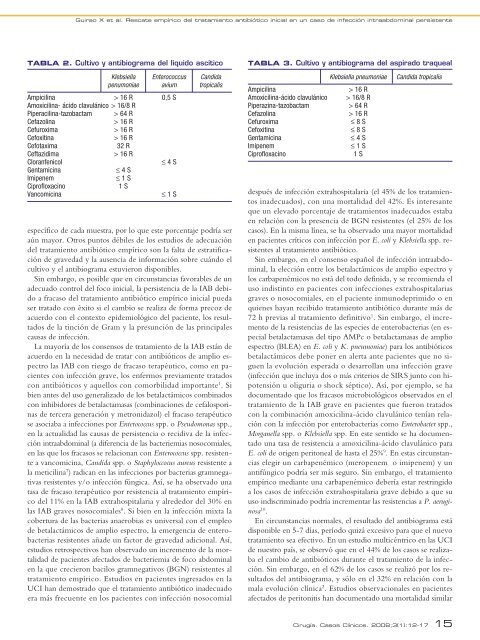
TABLA 2. Cultivo y antibiograma del líquido ascítico<br />
Klebsiella Enterococcus Candida<br />
penumoniae avium tropicalis<br />
Ampicilina > 16 R 0,5 S<br />
Amoxicilina- ácido clavulánico > 16/8 R<br />
Piperacilina-tazobactam > 64 R<br />
Cefazolina<br />
> 16 R<br />
Cefuroxima<br />
> 16 R<br />
Cefoxitina<br />
> 16 R<br />
Cefotaxima<br />
32 R<br />
Ceftazidima<br />
> 16 R<br />
Cloranfenicol<br />
≤ 4 S<br />
Gentamicina<br />
≤ 4 S<br />
Imipenem<br />
≤ 1 S<br />
Ciprofloxacino<br />
1 S<br />
Vancomicina<br />
≤ 1 S<br />
específico de cada muestra, por lo que este porcentaje podría ser<br />
aún mayor. Otros puntos débiles de los estudios de adecuación<br />
del tratamiento antibiótico empírico son la falta de estratificación<br />
de gravedad y la ausencia de información sobre cuándo el<br />
cultivo y el antibiograma estuvieron disponibles.<br />
Sin embargo, es posible que en circunstancias favorables de un<br />
adecuado control del foco inicial, la persistencia de la IAB debido<br />
a fracaso del tratamiento antibiótico empírico inicial pueda<br />
ser tratado con éxito si el cambio se realiza de forma precoz de<br />
acuerdo con el contexto epidemiológico del paciente, los resultados<br />
de la tinción de Gram y la presunción de las principales<br />
causas de infección.<br />
La mayoría de los consensos de tratamiento de la IAB están de<br />
acuerdo en la necesidad de tratar con antibióticos de amplio espectro<br />
las IAB con riesgo de fracaso terapéutico, como en pacientes<br />
con infección grave, los enfermos previamente tratados<br />
con antibióticos y aquellos con comorbilidad importante 1 . Si<br />
bien antes del uso generalizado de los betalactámicos combinados<br />
con inhibidores de betalactamasas (combinaciones de cefalosporinas<br />
de tercera generación y metronidazol) el fracaso terapéutico<br />
se asociaba a infecciones por Enterococcus spp. o Pseudomonas spp.,<br />
en la actualidad las causas de persistencia o recidiva de la infección<br />
intraabdominal (a diferencia de las bacteriemias nosocomiales,<br />
en las que los fracasos se relacionan con Enterococcus spp. resistente<br />
a vancomicina, Candida spp. o Staphyloccocus aureus resistente a<br />
la meticilina 7 ) radican en las infecciones por bacterias gramnegativas<br />
resistentes y/o infección fúngica. Así, se ha observado una<br />
tasa de fracaso terapéutico por resistencia al tratamiento empírico<br />
del 11% en la IAB extrahospitalaria y alrededor del 30% en<br />
las IAB graves nosocomiales 8 . Si bien en la infección mixta la<br />
cobertura de las bacterias anaerobias es universal con el empleo<br />
de betalactámicos de amplio espectro, la emergencia de enterobacterias<br />
resistentes añade un factor de gravedad adicional. Así,<br />
estudios retrospectivos han observado un incremento de la mortalidad<br />
de pacientes afectados de bacteriemia de foco abdominal<br />
en la que crecieron bacilos gramnegativos (BGN) resistentes al<br />
tratamiento empírico. Estudios en pacientes ingresados en la<br />
UCI han demostrado que el tratamiento antibiótico inadecuado<br />
era más frecuente en los pacientes con infección nosocomial<br />
TABLA <strong>3.</strong> Cultivo y antibiograma del aspirado traqueal<br />
Ampicilina<br />
Amoxicilina-ácido clavulánico<br />
Piperazina-tazobactam<br />
Cefazolina<br />
Cefuroxima<br />
Cefoxitina<br />
Gentamicina<br />
Imipenem<br />
Ciprofloxacino<br />
Klebsiella pneumoniae<br />
> 16 R<br />
> 16/8 R<br />
> 64 R<br />
> 16 R<br />
≤ 8 S<br />
≤ 8 S<br />
≤ 4 S<br />
≤ 1 S<br />
1 S<br />
Candida tropicalis<br />
después de infección extrahospitalaria (el 45% de los tratamientos<br />
inadecuados), con una mortalidad del 42%. Es interesante<br />
que un elevado porcentaje de tratamientos inadecuados estaba<br />
en relación con la presencia de BGN resistentes (el 25% de los<br />
casos). En la misma línea, se ha observado una mayor mortalidad<br />
en pacientes críticos con infección por E. coli y Klebsiella spp. resistentes<br />
al tratamiento antibiótico.<br />
Sin embargo, en el consenso español de infección intraabdominal,<br />
la elección entre los betalactámicos de amplio espectro y<br />
los carbapenémicos no está del todo definida, y se recomienda el<br />
uso indistinto en pacientes con infecciones extrahospitalarias<br />
graves o nosocomiales, en el paciente inmunodeprimido o en<br />
quienes hayan recibido tratamiento antibiótico durante más de<br />
72 h previas al tratamiento definitivo 1 . Sin embargo, el incremento<br />
de la resistencias de las especies de enterobacterias (en especial<br />
betalactamasas del tipo AMPc o betalactamasas de amplio<br />
espectro (BLEA) en E. coli y K. pneumoniae) para los antibióticos<br />
betalactámicos debe poner en alerta ante pacientes que no siguen<br />
la evolución esperada o desarrollan una infección grave<br />
(infección que incluya dos o más criterios de SIRS junto con hipotensión<br />
u oliguria o shock séptico). Así, por ejemplo, se ha<br />
documentado que los fracasos microbiológicos observados en el<br />
tratamiento de la IAB grave en pacientes que fueron tratados<br />
con la combinación amoxicilina-ácido clavulánico tenían relación<br />
con la infección por enterobacterias como Enterobacter spp.,<br />
Morganella spp. o Klebsiella spp. En este sentido se ha documentado<br />
una tasa de resistencia a amoxicilina-ácido clavulánico para<br />
E. coli de origen peritoneal de hasta el 25% 9 . En estas circunstancias<br />
elegir un carbapenémico (meropenem o imipenem) y un<br />
antifúngico podría ser más seguro. Sin embargo, el tratamiento<br />
empírico mediante una carbapenémico debería estar restringido<br />
a los casos de infección extrahospitalaria grave debido a que su<br />
uso indiscriminado podría incrementar las resistencias a P. aeruginosa<br />
10 .<br />
En circunstancias normales, el resultado del antibiograma está<br />
disponible en 5-7 días, período quizá excesivo para que el nuevo<br />
tratamiento sea efectivo. En un estudio multicéntrico en las UCI<br />
de nuestro país, se observó que en el 44% de los casos se realizaba<br />
el cambio de antibióticos durante el tratamiento de la infección.<br />
Sin embargo, en el 62% de los casos se realizó por los resultados<br />
del antibiograma, y sólo en el 32% en relación con la<br />
mala evolución clínica 2 . Estudios observacionales en pacientes<br />
afectados de peritonitis han documentado una mortalidad similar<br />
Cirugía. <strong>Casos</strong> Clínicos. 2008;3(1):12-17 15