Last ned 4/2011 - Kirurgen.no
Last ned 4/2011 - Kirurgen.no
Last ned 4/2011 - Kirurgen.no
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
MINImalt INVASIV KIRURGI<br />
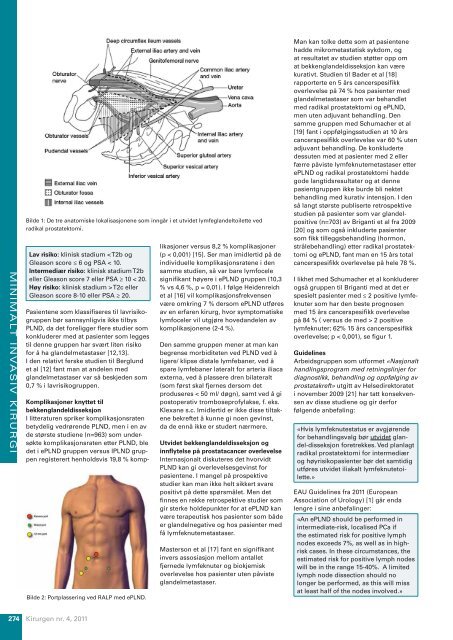
Bilde 1: De tre anatomiske lokalisasjonene som inngår i et utvidet lymfeglandeltoilette ved<br />
radikal prostatektomi.<br />
Lav risiko: klinisk stadium < T2b og<br />
Gleason score ≤ 6 og PSA < 10.<br />
Intermediær risiko: klinisk stadium T2b<br />
eller Gleason score 7 eller PSA ≥ 10 < 20.<br />
Høy risiko: klinisk stadium > T2c eller<br />
Gleason score 8-10 eller PSA ≥ 20.<br />
Pasientene som klassifiseres til lavrisikogruppen<br />
bør sannsynligvis ikke tilbys<br />
PLND, da det foreligger flere studier som<br />
konkluderer med at pasienter som legges<br />
til denne gruppen har svært liten risiko<br />
for å ha glandelmetastaser [12,13].<br />
I den relativt ferske studien til Berglund<br />
et al [12] fant man at andelen med<br />
glandelmetastaser var så beskjeden som<br />
0,7 % i lavrisikogruppen.<br />
Bilde 2: Portplassering ved RALP med ePLND.<br />
Komplikasjoner knyttet til<br />
bekkenglandeldisseksjon<br />
I litteraturen spriker komplikasjonsraten<br />
betydelig vedrørende PLND, men i en av<br />
de største studiene (n=963) som undersøkte<br />
komplikasjonsraten etter PLND, ble<br />
det i ePLND gruppen versus lPLND gruppen<br />
registerert henholdsvis 19,8 % komplikasjoner<br />
versus 8,2 % komplikasjoner<br />
(p < 0,001) [15]. Ser man imidlertid på de<br />
individuelle komplikasjonsratene i den<br />
samme studien, så var bare lymfocele<br />
signifikant høyere i ePLND gruppen (10,3<br />
% vs 4,6 %, p = 0,01). I følge Heidenreich<br />
et al [16] vil komplikasjonsfrekvensen<br />
være omkring 7 % dersom ePLND utføres<br />
av en erfaren kirurg, hvor symptomatiske<br />
lymfoceler vil utgjøre hovedandelen av<br />
komplikasjonene (2-4 %).<br />
Den samme gruppen mener at man kan<br />
begrense morbiditeten ved PLND ved å<br />
ligere/ klipse distale lymfebaner, ved å<br />
spare lymfebaner lateralt for arteria iliaca<br />
externa, ved å plassere dren bilateralt<br />
(som først skal fjernes dersom det<br />
produseres < 50 ml/ døgn), samt ved å gi<br />
postoperativ tromboseprofylakse, f. eks.<br />
Klexane s.c. Imidlertid er ikke disse tiltakene<br />
bekreftet å kunne gi <strong>no</strong>en gevinst,<br />
da de ennå ikke er studert nærmere.<br />
Utvidet bekkenglandeldisseksjon og<br />
innflytelse på prostatacancer overlevelse<br />
Internasjonalt diskuteres det hvorvidt<br />
PLND kan gi overlevelsesgevinst for<br />
pasientene. I mangel på prospektive<br />
studier kan man ikke helt sikkert svare<br />
positivt på dette spørsmålet. Men det<br />
finnes en rekke retrospektive studier som<br />
gir sterke holdepunkter for at ePLND kan<br />
være terapeutisk hos pasienter som både<br />
er glandelnegative og hos pasienter med<br />
få lymfeknutemetastaser.<br />
Masterson et al [17] fant en signifikant<br />
invers assosiasjon mellom antallet<br />
fjer<strong>ned</strong>e lymfeknuter og biokjemisk<br />
overlevelse hos pasienter uten påviste<br />
glandelmetastaser.<br />
Man kan tolke dette som at pasientene<br />
hadde mikrometastatisk sykdom, og<br />
at resultatet av studien støtter opp om<br />
at bekkenglandeldisseksjon kan være<br />
kurativt. Studien til Bader et al [18]<br />
rapporterte en 5 års cancerspesifikk<br />
overlevelse på 74 % hos pasienter med<br />
glandelmetastaser som var behandlet<br />
med radikal prostatektomi og ePLND,<br />
men uten adjuvant behandling. Den<br />
samme gruppen med Schumacher et al<br />
[19] fant i oppfølgingsstudien at 10 års<br />
cancerspesifikk overlevelse var 60 % uten<br />
adjuvant behandling. De konkluderte<br />
dessuten med at pasienter med 2 eller<br />
færre påviste lymfeknutemetastaser etter<br />
ePLND og radikal prostatektomi hadde<br />
gode langtidsresultater og at denne<br />
pasientgruppen ikke burde bli nektet<br />
behandling med kurativ intensjon. I den<br />
så langt største publiserte retrospektive<br />
studien på pasienter som var glandelpositive<br />
(n=703) av Briganti et al fra 2009<br />
[20] og som også inkluderte pasienter<br />
som fikk tilleggsbehandling (hormon,<br />
strålebehandling) etter radikal prostatektomi<br />
og ePLND, fant man en 15 års total<br />
cancerspesifikk overlevelse på hele 78 %.<br />
I likhet med Schumacher et al konkluderer<br />
også gruppen til Briganti med at det er<br />
spesielt pasienter med ≤ 2 positive lymfeknuter<br />
som har den beste prog<strong>no</strong>sen<br />
med 15 års cancerspesifikk overlevelse<br />
på 84 % ( versus de med > 2 positive<br />
lymfeknuter; 62% 15 års cancerspesifikk<br />
overlevelse; p < 0,001), se figur 1.<br />
Guidelines<br />
Arbeidsgruppen som utformet «Nasjonalt<br />
handlingsprogram med retningslinjer for<br />
diag<strong>no</strong>stikk, behandling og oppfølging av<br />
prostatakreft» utgitt av Helsedirektoratet<br />
i <strong>no</strong>vember 2009 [21] har tatt konsekvensen<br />
av disse studiene og gir derfor<br />
følgende anbefaling:<br />
«Hvis lymfeknutestatus er avgjørende<br />
for behandlingsvalg bør utvidet glandel-disseksjon<br />
foretrekkes. Ved planlagt<br />
radikal prostatektomi for intermediær<br />
og høyrisikopasienter bør det samtidig<br />
utføres utvidet iliakalt lymfeknutetoilette.»<br />
EAU Guidelines fra <strong>2011</strong> (European<br />
Association of Urology) [1] går enda<br />
lengre i sine anbefalinger:<br />
«An ePLND should be performed in<br />
intermediate-risk, localised PCa if<br />
the estimated risk for positive lymph<br />
<strong>no</strong>des exceeds 7%, as well as in highrisk<br />
cases. In these circumstances, the<br />
estimated risk for positive lymph <strong>no</strong>des<br />
will be in the range 15-40%. A limited<br />
lymph <strong>no</strong>de dissection should <strong>no</strong><br />
longer be performed, as this will miss<br />
at least half of the <strong>no</strong>des involved.»<br />
274 <strong>Kirurgen</strong> nr. 4, <strong>2011</strong>