Toracica Medicina - SIMeR
Toracica Medicina - SIMeR
Toracica Medicina - SIMeR
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
dossier n n n n n n n n n n n n n n n n n n n n n n n n n n n n n n n n n<br />
18 <strong>Medicina</strong> <strong>Toracica</strong> • 1/2009<br />
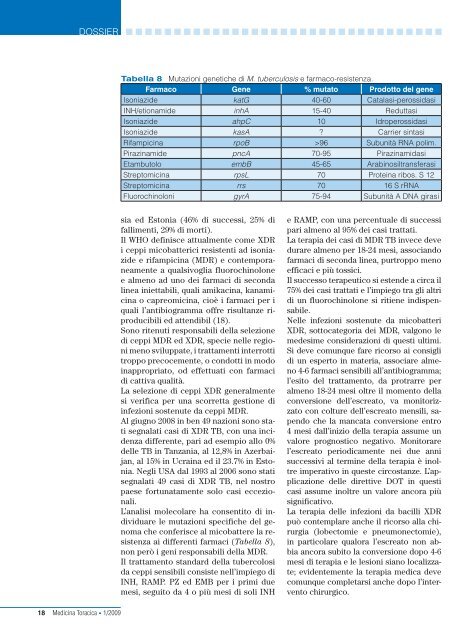
tabella 8 Mutazioni genetiche di M. tuberculosis e farmaco-resistenza.<br />
Farmaco Gene % mutato Prodotto del gene<br />
isoniazide katG 40-60 Catalasi-perossidasi<br />
iNH/etionamide inhA 15-40 reduttasi<br />
isoniazide ahpC 10 idroperossidasi<br />
isoniazide kasA ? Carrier sintasi<br />
rifampicina rpoB >96 subunità rNA polim.<br />
Pirazinamide pncA 70-95 Pirazinamidasi<br />
etambutolo embB 45-65 Arabinosiltransferasi<br />
streptomicina rpsL 70 Proteina ribos. s 12<br />
streptomicina rrs 70 16 s rrNA<br />
Fluorochinoloni gyrA 75-94 subunità A dNA girasi<br />
sia ed Estonia (46% di successi, 25% di<br />
fallimenti, 29% di morti).<br />
Il WHO definisce attualmente come XDR<br />
i ceppi micobatterici resistenti ad isoniazide<br />
e rifampicina (MDR) e contemporaneamente<br />
a qualsivoglia fluorochinolone<br />
e almeno ad uno dei farmaci di seconda<br />
linea iniettabili, quali amikacina, kanamicina<br />
o capreomicina, cioè i farmaci per i<br />
quali l’antibiogramma offre risultanze riproducibili<br />
ed attendibil (18).<br />
Sono ritenuti responsabili della selezione<br />
di ceppi MDR ed XDR, specie nelle regioni<br />
meno sviluppate, i trattamenti interrotti<br />
troppo precocemente, o condotti in modo<br />
inappropriato, od effettuati con farmaci<br />
di cattiva qualità.<br />
La selezione di ceppi XDR generalmente<br />
si verifica per una scorretta gestione di<br />
infezioni sostenute da ceppi MDR.<br />
Al giugno 2008 in ben 49 nazioni sono stati<br />
segnalati casi di XDR TB, con una incidenza<br />
differente, pari ad esempio allo 0%<br />
delle TB in Tanzania, al 12,8% in Azerbaijan,<br />
al 15% in Ucraina ed il 23.7% in Estonia.<br />
Negli USA dal 1993 al 2006 sono stati<br />
segnalati 49 casi di XDR TB, nel nostro<br />
paese fortunatamente solo casi eccezionali.<br />
L’analisi molecolare ha consentito di individuare<br />
le mutazioni specifiche del genoma<br />
che conferisce al micobattere la resistenza<br />
ai differenti farmaci (Tabella 8),<br />
non però i geni responsabili della MDR.<br />
Il trattamento standard della tubercolosi<br />
da ceppi sensibili consiste nell’impiego di<br />
INH, RAMP. PZ ed EMB per i primi due<br />
mesi, seguito da 4 o più mesi di soli INH<br />
e RAMP, con una percentuale di successi<br />
pari almeno al 95% dei casi trattati.<br />
La terapia dei casi di MDR TB invece deve<br />
durare almeno per 18-24 mesi, associando<br />
farmaci di seconda linea, purtroppo meno<br />
efficaci e più tossici.<br />
Il successo terapeutico si estende a circa il<br />
75% dei casi trattati e l’impiego tra gli altri<br />
di un fluorochinolone si ritiene indispensabile.<br />
Nelle infezioni sostenute da micobatteri<br />
XDR, sottocategoria dei MDR, valgono le<br />
medesime considerazioni di questi ultimi.<br />
Si deve comunque fare ricorso ai consigli<br />
di un esperto in materia, associare almeno<br />
4-6 farmaci sensibili all’antibiogramma;<br />
l’esito del trattamento, da protrarre per<br />
almeno 18-24 mesi oltre il momento della<br />
conversione dell’escreato, va monitorizzato<br />
con colture dell’escreato mensili, sapendo<br />
che la mancata conversione entro<br />
4 mesi dall’inizio della terapia assume un<br />
valore prognostico negativo. Monitorare<br />
l’escreato periodicamente nei due anni<br />
successivi al termine della terapia è inoltre<br />
imperativo in queste circostanze. L’applicazione<br />
delle direttive DOT in questi<br />
casi assume inoltre un valore ancora più<br />
significativo.<br />
La terapia delle infezioni da bacilli XDR<br />
può contemplare anche il ricorso alla chirurgia<br />
(lobectomie e pneumonectomie),<br />
in particolare qualora l’escreato non abbia<br />
ancora subito la conversione dopo 4-6<br />
mesi di terapia e le lesioni siano localizzate;<br />
evidentemente la terapia medica deve<br />
comunque completarsi anche dopo l’intervento<br />
chirurgico.