Ärzteblatt Oktober 2010 - Ärztekammer Mecklenburg-Vorpommern
Ärzteblatt Oktober 2010 - Ärztekammer Mecklenburg-Vorpommern
Ärzteblatt Oktober 2010 - Ärztekammer Mecklenburg-Vorpommern
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
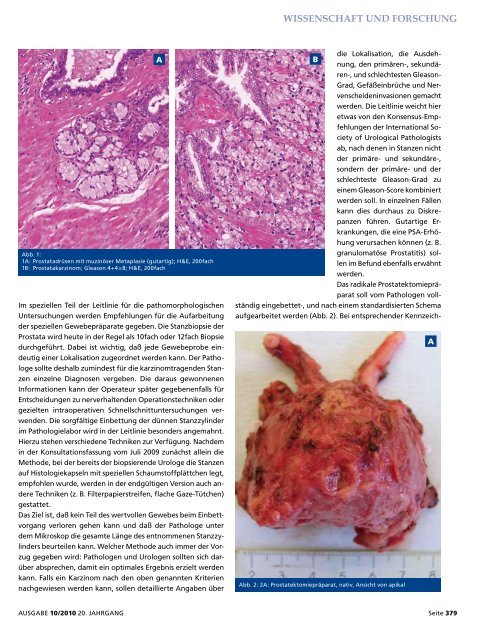
Abb. 1:<br />
1A: Prostatadrüsen mit muzinöser Metaplasie (gutartig); H&E, 200fach<br />
1B: Prostatakarzinom; Gleason 4+4=8; H&E, 200fach<br />
Im speziellen Teil der Leitlinie für die pathomorphologischen<br />
Untersuchungen werden Empfehlungen für die Aufarbeitung<br />
der speziellen Gewebepräparate gegeben. Die Stanzbiopsie der<br />
Prostata wird heute in der Regel als 10fach oder 12fach Biopsie<br />
durchgeführt. Dabei ist wichtig, daß jede Gewebeprobe eindeutig<br />
einer Lokalisation zugeordnet werden kann. Der Pathologe<br />
sollte deshalb zumindest für die karzinomtragenden Stanzen<br />
einzelne Diagnosen vergeben. Die daraus gewonnenen<br />
Informationen kann der Operateur später gegebenenfalls für<br />
Entscheidungen zu nerverhaltenden Operationstechniken oder<br />
gezielten intraoperativen Schnellschnittuntersuchungen verwenden.<br />
Die sorgfältige Einbettung der dünnen Stanzzylinder<br />
im Pathologielabor wird in der Leitlinie besonders angemahnt.<br />
Hierzu stehen verschiedene Techniken zur Verfügung. Nachdem<br />
in der Konsultationsfassung vom Juli 2009 zunächst allein die<br />
Methode, bei der bereits der biopsierende Urologe die Stanzen<br />
auf Histologiekapseln mit speziellen Schaumstoffplättchen legt,<br />
empfohlen wurde, werden in der endgültigen Version auch andere<br />
Techniken (z. B. Filterpapierstreifen, flache Gaze-Tütchen)<br />
gestattet.<br />
Das Ziel ist, daß kein Teil des wertvollen Gewebes beim Einbettvorgang<br />
verloren gehen kann und daß der Pathologe unter<br />
dem Mikroskop die gesamte Länge des entnommenen Stanzzylinders<br />
beurteilen kann. Welcher Methode auch immer der Vorzug<br />
gegeben wird: Pathologen und Urologen sollten sich darüber<br />
absprechen, damit ein optimales Ergebnis erzielt werden<br />
kann. Falls ein Karzinom nach den oben genannten Kriterien<br />
nachgewiesen werden kann, sollen detaillierte Angaben über<br />
AUSGABE 10/<strong>2010</strong> 20. JAHRGANG<br />
A B<br />
WISSENSCHAFT UND FORSCHUNG<br />
die Lokalisation, die Ausdehnung,<br />
den primären-, sekundären-,<br />
und schlechtesten Gleason-<br />
Grad, Gefäßeinbrüche und Nervenscheideninvasionen<br />
gemacht<br />
werden. Die Leitlinie weicht hier<br />
etwas von den Konsensus-Empfehlungen<br />
der International Society<br />
of Urological Pathologists<br />
ab, nach denen in Stanzen nicht<br />
der primäre- und sekundäre-,<br />
sondern der primäre- und der<br />
schlechteste Gleason-Grad zu<br />
einem Gleason-Score kombiniert<br />
werden soll. In einzelnen Fällen<br />
kann dies durchaus zu Diskrepanzen<br />
führen. Gutartige Erkrankungen,<br />
die eine PSA-Erhöhung<br />
verursachen können (z. B.<br />
granulomatöse Prostatitis) sollen<br />
im Befund ebenfalls erwähnt<br />
werden.<br />
Das radikale Prostatektomiepräparat<br />
soll vom Pathologen vollständig<br />
eingebettet-, und nach einem standardisierten Schema<br />
aufgearbeitet werden (Abb. 2). Bei entsprechender Kennzeich-<br />
Abb. 2: 2A: Prostatektomiepräparat, nativ, Ansicht von apikal<br />
A<br />
Seite 379