Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
Nintedanib (Ofev ® )<br />
Frühe Diagnose und Therapie auch bei<br />
langsamer Progredienz entscheidend<br />
Bei dem vorgestellten Fall handelt es sich um eine sehr langsame Verlaufsform der idiopathischen Lungenfibrose (IPF), bei<br />
welcher der Patient aufgrund unregelmäßiger Vorstellung bei letztendlich gesicherter Diagnose bereits eine Sauerstoff-<br />
Langzeittherapie und pulmonale Rehabilitation verordnet bekam.<br />
Eine Fallpräsentation von Dr. Christina Imlinger<br />
❙❙<br />
Im Februar 2008 wurde ein damals<br />
55-jähriger Patient mit einer unklaren interstitiellen<br />
Lungenerkrankung (ILD) unserer<br />
Ambulanz zugewiesen. Er klagte über diskrete<br />
Belastungsdyspnoe. Den Nikotinkonsum<br />
hatte er seit zehn Jahren eingestellt, war aber<br />
zuvor starker Raucher mit 90 pack-years.<br />
Lungenfunktion. Lungenfunktionell zeigte<br />
sich eine leichtgradige Einschränkung der<br />
Diffusionskapazität mit einer DL CO von 69%<br />
sowie eine leichtgradige Restriktion mit einer<br />
FVC und einer TLC von jeweils 86%. In<br />
der Blutgasanalyse wurde eine gute Oxygenierung<br />
bei Normokapnie gemessen.<br />
Bildgebung. Bildgebend waren die Veränderungen<br />
nicht eindeutig zuordenbar, es lag<br />
zwar ein Honeycombing vor, zum typischen<br />
UIP-Muster fehlten jedoch die Bronchiektasen,<br />
sowie ein basoapikaler Gradient.<br />
Histologie. Der damalige Diagnose-Goldstandard<br />
erforderte eine Histologie, somit<br />
erfolgte chirurgischerseits umgehend eine<br />
videoassistierte Thorakoskopie zur histologischen<br />
Diagnosesicherung. Der histologische<br />
Befund lautete gewöhnliche interstitielle<br />
Pneumonie (UIP).<br />
Weiterer Verlauf<br />
Nach unauffälligem intra- und postoperativem<br />
Verlauf wurde der Patient am zweiten<br />
postoperativen Tag entlassen. Pneumologischerseits<br />
wurde dem damaligen Standard<br />
entsprechend eine Triple-Therapie mit<br />
Prednisolon in absteigender Dosierung,<br />
Azathioprin und ACC eingeleitet. Diese wurde<br />
gut vertragen. Bei den folgenden dreimonatlichen<br />
Kontrollen zeigten sich stabile<br />
Lungenfunktionsbefunde, der Patient war<br />
beschwerdefrei. Im Oktober 2009 erlitt der<br />
Patient einen Myokardinfarkt mit zweifacher<br />
Stentimplantation, die Triple-Therapie wurde<br />
darüber hinaus bis Februar 2010 fortgesetzt.<br />
Erst 2012 wurde die Triple-Therapie in<br />
der PANTHER-Studie 1<br />
als eher schädlich<br />
und nicht effektiv eingestuft. Bei weiterhin<br />
völlig stabilen Befunden kamen schließlich<br />
Zweifel an der Diagnose auf, die Triple-<br />
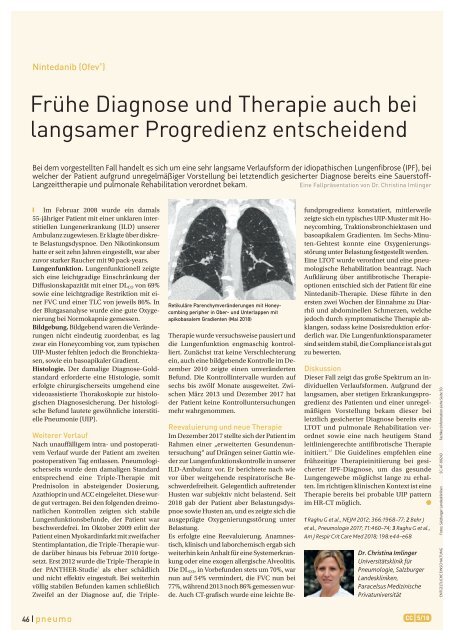
Retikuläre Parenchymveränderungen mit Honeycombing<br />
peripher in Ober- und Unterlappen mit<br />
apikobasalem Gradienten (Mai <strong>2018</strong>)<br />
Therapie wurde versuchsweise pausiert und<br />
die Lungenfunktion engmaschig kontrolliert.<br />
Zunächst trat keine Verschlechterung<br />
ein, auch eine bildgebende Kontrolle im Dezember<br />
2010 zeigte einen unveränderten<br />
Befund. Die Kontrollintervalle wurden auf<br />
sechs bis zwölf Monate ausgeweitet. Zwischen<br />
März 2013 und Dezember 2017 hat<br />
der Patient keine Kontrolluntersuchungen<br />
mehr wahrgenommen.<br />
Reevaluierung und neue Therapie<br />
Im Dezember 2017 stellte sich der Patient im<br />
Rahmen einer „erweiterten Gesundenuntersuchung“<br />
auf Drängen seiner Gattin wieder<br />
zur Lungenfunktionskontrolle in unserer<br />
ILD-Ambulanz vor. Er berichtete nach wie<br />
vor über weitgehende respiratorische Beschwerdefreiheit.<br />
Gelegentlich auftretender<br />
Husten war subjektiv nicht belastend. Seit<br />
<strong>2018</strong> gab der Patient aber Belastungsdyspnoe<br />
sowie Husten an, und es zeigte sich die<br />
ausgeprägte Oxygenierungsstörung unter<br />
Belastung.<br />
Es erfolgte eine Reevaluierung. Anamnestisch,<br />
klinisch und laborchemisch ergab sich<br />
weiterhin kein Anhalt für eine Systemerkrankung<br />
oder eine exogen allergische Alveolitis.<br />
Die DL CO , in Vorbefunden stets um 70%, war<br />
nun auf 54% vermindert, die FVC nun bei<br />
77%, während 2013 noch 86% gemessen wurde.<br />
Auch CT-grafisch wurde eine leichte Befundprogredienz<br />
konstatiert, mittlerweile<br />
zeigte sich ein typisches UIP-Muster mit Honeycombing,<br />
Traktionsbronchiektasen und<br />
basoapikalem Gradienten. Im Sechs-Minuten-Gehtest<br />
konnte eine Oxygenierungsstörung<br />
unter Belastung festgestellt werden.<br />
Eine LTOT wurde verordnet und eine <strong>pneumo</strong>logische<br />
Rehabilitation beantragt. Nach<br />
Aufklärung über antifibrotische Therapieoptionen<br />
entschied sich der Patient für eine<br />
Nintedanib-Therapie. Diese führte in den<br />
ersten zwei Wochen der Einnahme zu Diarrhö<br />
und abdominellen Schmerzen, welche<br />
jedoch durch symptomatische Therapie abklangen,<br />
sodass keine Dosisreduktion erforderlich<br />
war. Die Lungenfunktionsparameter<br />
sind seitdem stabil, die Compliance ist als gut<br />
zu bewerten.<br />
Diskussion<br />
Dieser Fall zeigt das große Spektrum an individuellen<br />
Verlaufsformen. Aufgrund der<br />
langsamen, aber stetigen Erkrankungsprogredienz<br />
des Patienten und einer unregelmäßigen<br />
Vorstellung bekam dieser bei<br />
letztlich gesicherter Diagnose bereits eine<br />
LTOT und pulmonale Rehabilitation verordnet<br />
sowie eine nach heutigem Stand<br />
leitliniengerechte antifibrotische Therapie<br />
initiiert. 2,3<br />
Die Guidelines empfehlen eine<br />
frühzeitige Therapieinitiierung bei gesicherter<br />
IPF-Diagnose, um das gesunde<br />
Lungengewebe möglichst lange zu erhalten.<br />
Im richtigen klinischen Kontext ist eine<br />
Therapie bereits bei probable UIP pattern<br />
im HR-CT möglich.<br />
●<br />
1 Raghu G et al., NEJM 2012; 366:1968–77; 2 Behr J<br />
et al., Pneumologie 2017; 71:460–74; 3 Raghu G et al.,<br />
Am J Respir Crit Care Med <strong>2018</strong>; 198:e44–e68<br />
Dr. Christina Imlinger<br />
Universitätsklinik für<br />
Pneumologie, Salzburger<br />
Landeskliniken,<br />
Paracelsus Medizinische<br />
Privatuniversität<br />
ENTGELTLICHE EINSCHALTUNG Fotos: Salzburger Landeskliniken SC-AT-00243 Fachkurzinformation siehe Seite 50<br />
46 <strong>pneumo</strong> CC 5/18