Peer-Review-Verfahren | HELIOS Klinikum Emil von Behring | 29.8 ...
Peer-Review-Verfahren | HELIOS Klinikum Emil von Behring | 29.8 ...
Peer-Review-Verfahren | HELIOS Klinikum Emil von Behring | 29.8 ...
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
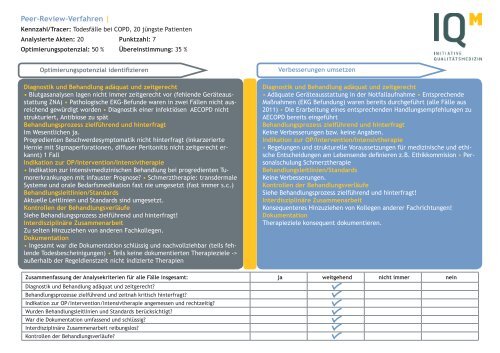
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | <strong>HELIOS</strong> <strong>Klinikum</strong> <strong>Emil</strong> <strong>von</strong> <strong>Behring</strong> | <strong>29.8</strong>.2012<br />
Kennzahl/Tracer: Todesfälle bei COPD, 20 jüngste Patienten<br />
<strong>Review</strong>leiter: Dr. Karsten Pracht<br />
Analysierte Akten: 20 Punktzahl: 7<br />
<strong>Review</strong>team: Dr. Bernd Schmidt, Dr. Guido Schneiders,<br />
Optimierungspotenzial: 50 % Übereinstimmung: 35 %<br />
Dr. Ekkehard Schuler<br />
Optimierungspotenzial identifizieren<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Blutgasanalysen lagen nicht immer zeitgerecht vor (fehlende Geräteausstattung<br />
ZNA) • Pathologische EKG-Befunde waren in zwei Fällen nicht ausreichend<br />
gewürdigt worden • Diagnostik einer infektiösen AECOPD nicht<br />
strukturiert, Antibiose zu spät<br />
Behandlungsprozess zielführend und hinterfragt<br />
Im Wesentlichen ja.<br />
Progredienten Beschwerdesymptomatik nicht hinterfragt (inkarzerierte<br />
Hernie mit Sigmaperforationen, diffuser Peritonitis nicht zeitgerecht erkannt)<br />
1 Fall<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• Indikation zur intensivmedizinischen Behandlung bei progredienten Tumorerkrankungen<br />
mit infauster Prognose? • Schmerztherapie: transdermale<br />
Systeme und orale Bedarfsmedikation fast nie umgesetzt (fast immer s.c.)<br />
Behandlungsleitlinien/Standards<br />
Aktuelle Leitlinien und Standards sind umgesetzt.<br />
Kontrollen der Behandlungsverläufe<br />
Siehe Behandlungsprozess zielführend und hinterfragt!<br />
Interdisziplinäre Zusammenarbeit<br />
Zu selten Hinzuziehen <strong>von</strong> anderen Fachkollegen.<br />
Dokumentation<br />
• Ingesamt war die Dokumentation schlüssig und nachvollziehbar (teils fehlende<br />
Todesbescheinigungen) • Teils keine dokumentierten Therapieziele -><br />
außerhalb der Regeldienstzeit nicht indizierte Therapien<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Adäquate Geräteausstattung in der Notfallaufnahme • Entsprechende<br />
Maßnahmen (EKG Befundung) waren bereits durchgeführt (alle Fälle aus<br />
2011) • Die Erarbeitung eines entsprechenden Handlungsempfehlungen zu<br />
AECOPD bereits eingeführt<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Verbesserungen bzw. keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• Regelungen und strukturelle Voraussetzungen für medizinische und ethische<br />
Entscheidungen am Lebensende definieren z.B. Ethikkommision • Personalschulung<br />
Schmerztherapie<br />
Behandlungsleitlinien/Standards<br />
Keine Verbesserungen.<br />
Kontrollen der Behandlungsverläufe<br />
Siehe Behandlungsprozess zielführend und hinterfragt!<br />
Interdisziplinäre Zusammenarbeit<br />
Konsequenteres Hinzuziehen <strong>von</strong> Kollegen anderer Fachrichtungen!<br />
Dokumentation<br />
Therapieziele konsequent dokumentieren.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | ELBLANDKLINIKUM Meißen | 6.9.2012<br />
Kennzahl/Tracer: Todesfälle bei COPD, 20 jüngste Patienten<br />
Analysierte Akten: 15 Punktzahl: 10<br />
Optimierungspotenzial: 67 % Übereinstimmung: 53 %<br />
<strong>Review</strong>leiter: Dr. Wolfgang Krahwinkel<br />
<strong>Review</strong>team: Dr. Kai-Uwe Döbel, Prof. Dr. Thomas<br />
Manger, Dr. Wolfram Schummer<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Exazerbierte COPD: O2-Therapie ohne zeitnahe BGA • Respiratorischer<br />
Azidose: zu spät NIV bzw. invasive Beatmung • Nicht immer eine Antibiose<br />
(trotz CRP-Erhöhung ) • Einmalig zu hoher PEEP bei invasiver COPD-Beatmung<br />
• Intravenöse Bikarbonattherapie bei respiratorischer Azidose auch<br />
unter NIV. NaBi als Dauerinfusion bei metabolischer Azidose • Moxifloxacingabe<br />
bei Leberversagen nicht sinnvoll<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Dormicumperfusor: Analgosedierungkonzept • Fehlende Aufwach- und<br />
Spontanatmungsversuche, Dok. Sedierungstiefe • Oft fehlende erkennbare<br />
Entscheidung zum Weaning • COPD und abendliche Radedormgabe<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• Antimykotische Therapie eher zu großzügig • STEMI: invasive Diagnostik<br />
einmalig fehlend<br />
Behandlungsleitlinien/Standards<br />
Siehe unter Diagnostik und Behandlung adäquat und zeitgerecht und Behandlungsprozess<br />
zielführend und hinterfragt<br />
Kontrollen der Behandlungsverläufe<br />
Siehe unter Dokumentation.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Verbesserungen.<br />
Dokumentation<br />
• Unzureichende Dokumentation der Therapieziele • Dokumentation Todesumstände<br />
nicht immer vorhanden<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• BGA vor, zeitnah nach Beginn und im Verlauf der 02 Therapie • Einsatz<br />
NIV und invasive Beatmung entsprechend Leitlinien bei COPD • Bikarbonatgabe<br />
bei metabolischer Azidose entsprechend den üblichen Empfehlungen<br />
• Kausale Behandlung der respiratorischen Azidose!<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Überdenken Analgosedierungsschemata • Einführung tgl. Spontanatmungsversuch<br />
• Tgl. Aufwachversuch und Weaning-Konzept/-Protokoll •<br />
Benzodiazepinen bei COPD mit ventilatorischer Insuffizienz überdenken<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Angaben.<br />
Behandlungsleitlinien/Standards<br />
• Leitlinie COPD und NIV umsetzen • Standards zum Spontanatemversuch,<br />
Aufwachversuch, Erfassung Sedierungstiefe bereits eingeführt • Standardisiertes<br />
Protokoll bzgl. der Dokumentation <strong>von</strong> Therapiebegrenzungen bereits<br />
eingeführt<br />
Kontrollen der Behandlungsverläufe<br />
Siehe unter Dokumentation.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Verbesserungen.<br />
Dokumentation<br />
Diesbzgl. Dokumentation sollte verbessert werden.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | Kliniken Ludwigsburg-Bietigheim, <strong>Klinikum</strong> Ludwigsburg | 12.9.2012<br />
Kennzahl/Tracer: Todesfälle bei COPD, 20 jüngste Patienten<br />
<strong>Review</strong>leiter: Prof. Dr. Günter Görge<br />
Analysierte Akten: 20 Punktzahl: 9<br />
<strong>Review</strong>team: Dr. Joachim Große, Dr. Werner Lindemann,<br />
Optimierungspotenzial: 60 % Übereinstimmung: 65 %<br />
Dr. Guido Schneiders, Prof. Dr. Henry Weigt<br />
Optimierungspotenzial identifizieren<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Blutkulturen, CRP, PCT werden vergleichsweise selten bestimmt • Die Abgrenzung<br />
bei Patienten mit Luftnot zur kardialen Erkrankungen erfolgt oft<br />
zu spät oder fehlt • COPD-Patienten auf verschiedene Kliniken (Innere/Kardiologie<br />
bzw. Anästhesie) • Bei hämodynamisch instabilen Patienten fehlt<br />
oft ein invasives Kreislauf-Monitoring • Auf IMC ist die Personalisierung (ein<br />
Arzt für 18 Patienten) unzureichend<br />
Behandlungsprozess zielführend und hinterfragt<br />
S. Vorschläge unter Diagnostik und Behandlung adäquat und zeitgerecht.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
In der Regel angemessen und rechtzeitig.<br />
Behandlungsleitlinien/Standards<br />
Leitlinien liegen im PC vor.<br />
Kontrollen der Behandlungsverläufe<br />
Fast komplett fehlende ärztliche Dokumentation (Therapieentscheidungen,<br />
Gespräche mit Angehörigen) Ausnahme: Intensivstation.<br />
Interdisziplinäre Zusammenarbeit<br />
Schnittstellenproblematik personell, bei Abläufen und zeitlich.<br />
Dokumentation<br />
• Siehe unter Kontrollen der Behandlungsverläufe • Unterschiedliche Arztbriefe,<br />
die teils nach intern aber auch nach extern versendet werden •<br />
Arztbriefe sind häufig nicht vom CA unterschrieben<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Entwurf eines gemeinsamen Aufnahmebogens (Anamnese, Untersuchung),<br />
Ärztlicher Anordnungsbogen • Einführung Laborstandard „Patient mit Luftnot“<br />
• Ausreichende ärztliche Personalisierung IMC • Tragbares/mobiles<br />
Herzecho • Einführung der in der Notfallversorgung eingesetzten Ärzte in<br />
die Grundlagen der Echokardiographie • Feste Zuständigkeit „COPD-Patienten<br />
auf nicht-internistischen Stationen!“<br />
Behandlungsprozess zielführend und hinterfragt<br />
Siehe unter Diagnostik und Behandlung adäquat und zeitgerecht.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Verbesserungen.<br />
Behandlungsleitlinien/Standards<br />
Keine Verbesserungen.<br />
Kontrollen der Behandlungsverläufe<br />
Handlungsanweisung ärztliche Dokumentation, Überarbeitung der Patientenkurven<br />
mit ausreichend Platz zur Dokumentation.<br />
Interdisziplinäre Zusammenarbeit<br />
Große IMC Station geht in Kürze in Betrieb. Feste Ansprechpartner bei<br />
„ausgelagerten“ Patienten.<br />
Dokumentation<br />
• Berechnung der Zeitanteile Dok. durch Ärzte tägliche Gegenzeichung<br />
durch OÄ/OA • Unterschrift unter die Entlassbriefe durch den zuständigen<br />
CA • Kontrolle der Umsetzung in der Kliniksbesprechung und bei Visite<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | SRH Zentralklinikum Suhl | 20.9.2012<br />
Kennzahl/Tracer: Todesfälle bei COPD, 20 jüngste Patienten<br />
Analysierte Akten: 19 Punktzahl: 5<br />
Optimierungspotenzial: 60 % Übereinstimmung: 40 %<br />
<strong>Review</strong>leiter: Dr. Oliver Franke<br />
<strong>Review</strong>team: Dr. Markus Grebe, Dr. Walter Luyken,<br />
Dr. Karsten Schulze<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Mikrobiol. Übermittlung Befund z.T sehr lang • Diagnostik z.T. nicht fokussiert<br />
• Pilzinfektionen bei Risikopat.: späte/keine Würdigung • Blutkulturen<br />
z.T. spät oder nur singulär • Zeitpunkt der ersten Antibiose vereinzelt<br />
sehr spät • Uneinheitliches Vorgehen bei Reflux, Prophylaxe, usw.) •<br />
Antikoagulation breit gefächert, Vorgehen bei HIT ungenügend 1 Fall<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Tagestherapieziele im Verlauf besser kennzeichnen<br />
• Laborbefunde fokussieren<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine größeren Schnittstellenprobleme.<br />
Behandlungsleitlinien/Standards<br />
• Standards zur COPD Behandlung generell vorhanden • ITS: nicht <strong>von</strong> der<br />
Pneumologie erwirkte Standards (Sidenafil, Vasopressin und Hydrocortison ,<br />
nicht EBM, z.T. offlabel-use) • ITS und IMC: Strategie zur Verhinderung <strong>von</strong><br />
beatmungsassoziierten Pneumonien erkennbar dokumentierten<br />
Kontrollen der Behandlungsverläufe Erscheint generell erfüllt.<br />
Interdisziplinäre Zusammenarbeit Erscheint prinzipiell erfüllt.<br />
Dokumentation<br />
• Differenzierung der Stadien der COPD • Therapieentscheidungen nicht<br />
immer dokumentiert • Tagestherapieziele definieren und dokumentieren<br />
• Zeitstempel Bronchoskopie auf den Befunden fehlt • Kodierprobleme:<br />
COPD Stadien/ Herzinsuffizienz<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• SOP Infektiologisches Vorgehen • SOP Reflux im Haus abgleichen • SOP<br />
Antikoagulation (NMH/UFH) auch bei Niereninsuffizienz und Vorgehen bei<br />
HIT • Verbesserung der Befundzeiten mit der Mikrobiologie<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Dokumentaionsverbesserung auf hohem Niveau • Arbeiten mit Standard-<br />
Reihen hinterfragen<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Verbesserungen.<br />
Behandlungsleitlinien/Standards<br />
• Fachdiskussion z.B. zum Sidenafil-Einsatz mit allen beteiligten Fachabteilungen<br />
• VAP-Bundle SOP<br />
Kontrollen der Behandlungsverläufe<br />
Keine Verbesserungen.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Verbesserungen.<br />
Dokumentation<br />
• Kontrolle der ärztlichen Dokumentation durch die OÄ • Tägliche Entscheidung<br />
zur Änderung/Fortführung der Therapie beschreiben • EDV Änderung<br />
zur Einbindung der Uhrzeit (Bronchoskopiebefunde) • Kodierschulung<br />
und Arztfreigabe obligat machen zumindest bei Verstorbenen Pat. •<br />
Nutzung vorheriger Daten bei der Kodierung (z.B. COPD Stadium)<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | Johanniter-Krankenhaus Genthin - Stendal | 27.9.2012<br />
Kennzahl/Tracer: Todesfälle bei COPD, 20 jüngste Patienten<br />
<strong>Review</strong>leiter: Dr. Andreas Gremmelt<br />
Analysierte Akten: 18 Punktzahl: 6<br />
<strong>Review</strong>team: Dr. Guido Csomós, Dr. Joachim Hilbig,<br />
Optimierungspotenzial: 39 % Übereinstimmung: 56 %<br />
Dr. Norbert Krauss<br />
Optimierungspotenzial identifizieren<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Ohne definitive Diagnose auf die Normalstation verlegt, Maßnahmen erfolgen<br />
dann ggf. verzögert • Auf ITS erfolgt eine Echokardiografie z.T. verzögert<br />
weil ein Gerät über längere Distanz geholt werden muss • Beurteilung<br />
der SaO2 z.B. mittels Pulsoxymetrie auf Normalstation nicht möglich<br />
Behandlungsprozess zielführend und hinterfragt<br />
Therapieziele und Therapieverzicht werden nicht immer deutlich bzw. werden<br />
nicht durchgehend aufgezeichnet.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Verzicht auf ITS-Therapie jeweils nachvollziehbar aber nicht niedergelegt.<br />
Behandlungsleitlinien/Standards<br />
• Antibiose teils unverändert über längere Zeit ohne Adaptation an Krankheitsverlauf<br />
oder neue Befunde • Sepsis gelegentlich nicht erkannt bzw.<br />
nicht konsequent therapiert • Wenig Blutkulturen auch bei unklarem septischen<br />
Bildern • Selten Befunde der Lungenfunktion (Spirometrie) erhoben<br />
Kontrollen der Behandlungsverläufe<br />
Keine Auffälligkeiten.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Auffälligkeiten.<br />
Dokumentation<br />
• Im Krankenhausteil Genthin komplett fehlende ärztl. Dok. auf ITS • Auf<br />
Normalstation nicht durchgehend tägl. ärztl. Dok. <strong>von</strong> Visite und Verlauf<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Beschaffung eines BGA-Geräts für die Notaufnahme und Schaffung eines<br />
Bettenpuffers in diesem Bereich (ist in Planung) • Beschaffung eines transportablen<br />
Echokardiografiegeräts für ITS und Op • Beschaffung je eines<br />
Pulsoxymeters für jede Normalstation<br />
Behandlungsprozess zielführend und hinterfragt<br />
Dokumentation <strong>von</strong> Arbeitsdiagnosen, Therapiezielen und ggf. Therapiebeschränkung.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Dokumentation bei Verzicht auf erweiterte Maßnahmen.<br />
Behandlungsleitlinien/Standards<br />
• Tägliche Überprüfung der Antibiose • Sepsisdiagnostik und standartisierte<br />
Therapie einpflegen • Indikation zur Blutkultur häufiger prüfen • Indikation<br />
zur Spirometrie häufiger prüfen<br />
Kontrollen der Behandlungsverläufe<br />
Keine Verbesserungen.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Verbesserungen.<br />
Dokumentation<br />
Tägliche ärztliche Dokumentation <strong>von</strong> Patientenstatus, Verlauf und Therapiezielen<br />
(Anforderungen auf ITS höher als auf Normalstation.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | Bundeswehrkrankenhaus Berlin | 15.8.2012<br />
Kennzahl/Tracer: Todesfälle bei COPD & Herzinsuffizienz, 20 jüngste Patienten <strong>Review</strong>leiter: Prof. Dr. Ulrich Nellessen<br />
Analysierte Akten: 20 Punktzahl: 5<br />
<strong>Review</strong>team: Dr. Hubert Bannier, Dr. Guido Csomós,<br />
Optimierungspotenzial: 30 % Übereinstimmung: keine Angabe<br />
Dr. Andreas Meyer<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Keine Angaben.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Ausgedehnte intensivmedizinische Behandlung auch bei sehr betagten und<br />
schwerstkranken Patienten.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine rechtzeitige Unterbringung in einem kardiologischen Zentrum<br />
(1 Fall).<br />
Behandlungsleitlinien/Standards<br />
• Überdosierung <strong>von</strong> Antikoagulanzien (1Fall)<br />
• Reanimation nicht Leitliniengerecht (1 Fall)<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
Sehr gute Dokumentation.<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Keine Angaben.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Thema für die Ethikkommission.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Invasive Kardiologie sinnvoll?<br />
Behandlungsleitlinien/Standards<br />
• Standards der Antikoagulazientherapie erstellen.<br />
• Reanimationsprotokoll entwickeln.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
Keine Verbesserungen.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | <strong>HELIOS</strong> St. Marienberg Klinik Helmstedt | 28.6.2012<br />
Kennzahl/Tracer: Todesfälle bei COPD & Pneumonie, 20 jüngste Patienten <strong>Review</strong>leiter: Dr. Stefan Lönnecker<br />
Analysierte Akten: 20 Punktzahl: 7<br />
<strong>Review</strong>team: Dr. Thorsten Lange, Dr. Stefan Lenz,<br />
Optimierungspotenzial: 65 % Übereinstimmung: 35 %<br />
Dr. Frank Melz<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung<br />
a. Aufnahmemanagement: Schwächen in der zeitgerechten Diagnostik (z.B.<br />
Blutgasanalyse)<br />
b. Therapieziele nicht formuliert<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Apparative Diagnostik häufiger einsetzen (Herz-Echo, Pulskonturanalyse<br />
(z.B. PICCO)<br />
Behandlungsleitlinien/Standards<br />
Mikrobiologische Diagnostik (incl. Blutkulturen) und Messung des PCT (wird<br />
schon umgesetzt) sollte früher und regelmäßig erfolgen.<br />
Kontrollen der Behandlungsverläufe<br />
Hier wurden Schwächen in der Erfassung <strong>von</strong> behandlungsrelevanten Veränderungen<br />
an Wochenenden beobachtet.<br />
Dokumentation<br />
a. In der ärztlichen Dokumentation fehlt häufig eine Beschreibung der Arbeitsdiagnose<br />
und der abgeleiteten Konsequenzen bei Behandlungsumstellungen<br />
oder -Abbrüchen.<br />
b. Arztbriefe spiegeln nicht immer den Krankheitsverlauf wieder.<br />
c. Die Todesfeststellungen spiegeln nicht immer den Krankheitsverlauf wieder<br />
oder beschreiben den zum Tode führenden Verlauf unzureichend.<br />
Diagnostik und Behandlung<br />
ad a. POCT-Gerät in der Notaufnahme platzieren (wurde bereits umgesetzt);<br />
standardisierter IT-gestützter Aufnahmebogen mit eingebetteter<br />
Checkliste für Diagnostik und Therapie wurde im letzten Jahr eingeführt.<br />
Eine Erweiterung des Aufnahmebogens mit differenziertem Vorgehen für<br />
die häufigsten Arbeitsdiagnosen wird empfohlen.<br />
ad b. Therapieziele täglich überprüfen und ggf. neu formulieren.<br />
Kontrollen der Behandlungsverläufe<br />
Das Management der Visiten an Wochenend- und Feiertagen sollte kritisch<br />
überprüft werden. Da nicht alle Patienten visitiert werden können, könnten<br />
Checklisten für das Pflegepersonal über zu meldende Vorkommnisse<br />
oder Befunde erstellt werden.<br />
Dokumentation<br />
ad a. Täglich die Entscheidung zur Änderung oder Fortführung der Therapie<br />
beschreiben. Angehörigengespräche konsequenter dokumentieren. Frage<br />
nach Patientenverfügungen dokumentieren.<br />
ad b. Kontrolle der Arztbriefe durch Oberarzt oder Chefarzt vor Freigabe<br />
ad c. Die Todesfeststellungen sollten nur <strong>von</strong> Ärzten ausgefüllt werden, die<br />
den Patienten und den Behandlungsverlauf kennen. Fortbildung der Assistenten<br />
und Kontrolle durch Oberarzt oder Chefarzt.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | Evangelisches Krankenhaus Düsseldorf | 7.8.2012<br />
Kennzahl/Tracer: Todesfälle bei COPD & Pneumonie, 20 jüngste Patienten <strong>Review</strong>leiter: Dr. Oda Rink<br />
Analysierte Akten: 18 Punktzahl: 9<br />
<strong>Review</strong>team: Dr. Georg Nilius, Dr. Georg Röggla,<br />
Optimierungspotenzial: 75 % Übereinstimmung: 56 %<br />
Prof. Dr. Torsten Schröder, Dr. Wulf<br />
Staemmler<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• „Verlegenheitsdiagnose“? (septischer Schock, Herz?) • Tazobac als Standardtherapie<br />
der Pneumonie • Atemfrequenz + Lungenfunktion nicht dokumentiert,<br />
BGA Kontrolle bei AECOPD und Hyperkapnie zu spät, NIV zu spät<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Deeskalation der Antibiotikatherapie nicht erfolgt • Antibiotikabehandlung<br />
2 mal pro Tag gewechselt • Die primäre Arbeitsdiagnose wurde nicht<br />
hinterfragt<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Intensivtherapie bei septischem Schock(?)<br />
Behandlungsleitlinien/Standards<br />
• Langzeiternährung parenteral vs. enteral • Indikation zur invasiven Beatmung<br />
zu spät, Erschöpfung • COPD: Kontroll BGA zu spät, antiobstruktive<br />
Therapie unzureichend (2 Fälle) • Sepsis Therapie: Messung zentral venöse<br />
Sättigung!<br />
Kontrollen der Behandlungsverläufe<br />
In den analysierten Akten nachvollziehbar<br />
Interdisziplinäre Zusammenarbeit<br />
• Konsile der Pneumologen waren nicht vorhanden, keine Lungenfunktion<br />
durchgeführt(?) oder nicht dokumentiert • Vorliegende EKG’s waren alle<br />
nicht befundet<br />
Dokumentation<br />
• Arbeitsdiagnosen und Therapieentscheidungen • Kodierung in mehreren<br />
Fällen nicht korrekt (septischer Schock, kardiale Probleme)<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Diagnose präzisieren, Kodierung anpassen • Antibiotikaleitfaden nach der<br />
S3 Leitlinie Pneumonie • Messung der AF und Lungenfunktion regelmäßig,<br />
BGA Kontrollen bei Hyperkapnie nach 2h • Konzept NIV konsequent umsetzen<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Ggf. Einführung <strong>von</strong> mikrobiologischen Visiten • Antibiotikaleitfaden (siehe<br />
1a) • Tägliche Dokumentation der Therapieentscheidung<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• Primärtherapie nach Standard!<br />
Behandlungsleitlinien/Standards<br />
• Konzept / Standard zur Ernährungstherapie • Indikation zur Beatmung<br />
bei COPD / Pneumonie präzisieren • Standard bei COPD zur antiobstruktiven<br />
Therapie • Einführung der Messung <strong>von</strong> zentral venöser Sättigung<br />
Kontrollen der Behandlungsverläufe<br />
Ok<br />
Interdisziplinäre Zusammenarbeit<br />
• Konsile sollten in den Akten vorhanden sein • Absprache mit der Kardiologie<br />
zur Befundung der EKG’s<br />
Dokumentation<br />
• Tägliches Dokumentieren <strong>von</strong> Arbeitsdiagnosen/Therapieentscheidungen<br />
• Gemeinsame Schulungen/Fortbildungen mit den Kodierassistenten<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | Sana Hanse-<strong>Klinikum</strong> Wismar | <strong>29.8</strong>.2012<br />
Kennzahl/Tracer: Todesfälle bei COPD & Pneumonie, 20 jüngste Patienten <strong>Review</strong>leiter: PD Dr. Maria Eberlein-Gonska<br />
Analysierte Akten: 20 Punktzahl: 8<br />
<strong>Review</strong>team: Dr. Henning Baberg, Dr. Steffen Kohler,<br />
Optimierungspotenzial: 45 % Übereinstimmung: 40 %<br />
PD Dr. Martin Mohren<br />
Optimierungspotenzial identifizieren<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Infektionsmanagement, Nutzung der mikrobiologischen Diagnostik:<br />
o Zeitgerechte Anordnung? o Verordnetes Medikament? o Dosierung?<br />
• Cortison: Unterschiedliche nicht nachvollziehbare Dosierungen<br />
Behandlungsprozess zielführend und hinterfragt<br />
Arbeitsdiagnosen, Problemerkennung lag vor.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
NIV auf Normalstation:<br />
• Professionelle Möglichkeit der Durchführung? • Rechtzeitige Rückverlegung<br />
auf ITS oder IMC?<br />
Behandlungsleitlinien/Standards<br />
• Infektionsmanagement unter Berücksichtigung mikrobiologischer Diagnostik<br />
nicht immer nach LL<br />
Kontrollen der Behandlungsverläufe<br />
• Insgesamt gute Nachvollziehbarkeit des klinischen Behandlungsverlaufes<br />
(ITS und IMC)<br />
Interdisziplinäre Zusammenarbeit Keine Auffälligkeiten.<br />
Dokumentation<br />
• Die Dok. war beim Wechsel der Versorgungseinheit ITS-IMC-Normalstation<br />
häufig nicht auffindbar (Verlegungsbericht?) • In einem Fall fand sich keine<br />
Dokumentation des Konsilbefundes seitens der ITS und damit keine Nachvollziehbarkeit,<br />
warum keine Rückverlegung auf ITS erfolgt ist<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Überprüfung des Infektionsmanagements (Antibiotikaregimes) insbesondere<br />
unter Berücksichtigung der Leitlinie infektexazerbierte COPD.<br />
• (Rechtzeitige) Berücksichtigung der mikrobiologischen Diagnostik mit<br />
notwendiger Verbesserung der Zusammenarbeit mit den diesbezüglichen<br />
externen Partnern (Frage der Struktur- und Prozessqualität).<br />
• Überprüfung des Corticosteroidtherapieregimes.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Verbesserungen.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• Überprüfung des Einsatzes der nicht-invasiven Beatmung auf Normalstation<br />
bzw. konsequente Rückverlegung auf Intensivstation.<br />
Behandlungsleitlinien/Standards<br />
Siehe unter Diagnostik und Behandlung adäquat und zeitgerecht.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Verbesserungen.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Verbesserungen.<br />
Dokumentation<br />
Keine Angaben.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt? 1<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?<br />
1 Dies gilt nicht für die Berücksichtigung der Leitlinie der infektexazerbierten COPD; diesbezüglich wurde ein eindeutiges Verbesserungspotential festgestellt.
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | NÖ Landesklinikum Krems | 2.7.2012<br />
Kennzahl/Tracer: Todesfälle bei Pneumonie, 20 jüngste Patienten<br />
Analysierte Akten: 20 Punktzahl: 8<br />
Optimierungspotenzial: 35 % Übereinstimmung: 35 %<br />
<strong>Review</strong>leiter: Dr. Georg Röggla<br />
<strong>Review</strong>team: Dr. Axel Menzebach,<br />
Prof. Dr. Norbert Weiss<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Risikoerfassung in der Notaufnahme ist nicht durchgehend erkennbar (z.B.<br />
Entscheidung: Normalstation, Intermediate Care oder Intensiv - palliative<br />
Therapieentscheidung)<br />
Behandlungsleitlinien/Standards (berücksichtigt?)<br />
• Bei V.a. Aspirationspneumonie wurden nicht in allen Fällen alle Möglichkeiten<br />
in Betracht gezogen (Umstellung der antibiotischen Therapie, Indikation<br />
zur Bronchoskopie); • Standards zur initialen kalkulierten antibiotischen<br />
Therapie waren nicht erkennbar.<br />
Kontrollen der Behandlungsverläufe<br />
• Trotz Durchführung einer Untersuchung und eindeutigem Ergebnis keine<br />
Änderung im Therapieschema (z.B. Notwendige Eskalation, Deeskalation<br />
nach Antibiogramm); • Fehlende Konsequenz der Entscheidung zur palliativen<br />
Therapie.<br />
Interdisziplinäre Zusammenarbeit (reibungslos?)<br />
In keinem der ausgewählten Fälle wurde eine Obduktion durchgeführt.<br />
(Auch nicht bei unklarer Todesursache.)<br />
Dokumentation (umfassend und schlüssig?)<br />
• Ärztliche Dokumentation oft nicht nachvollziehbar, Therapieentscheidungen<br />
sind oft nicht dokumentiert Arztbriefe spiegeln nicht den Krankheitsverlauf<br />
wieder; • Laborbefunde schlecht lesbar; • Dosierung der Perfusoren<br />
nicht nachvollziehbar; • Kodierung der Hauptdiagnose in einigen Fällen<br />
nicht richtig; • Fehlende Begründung bei Opiattherapie<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Überlegung, ob Etablierung eines Risikoscores für Patienten im Notfallaufnahmebereich<br />
sinnvoll wäre (z.B. CRB-65 Score für Pneumonie).<br />
Behandlungsleitlinien/Standards (berücksichtigt?)<br />
• Besprechung im Team bzgl. Entwicklung Antibiose-Leitlinien zur initialen<br />
kalkulierten antibiotischen Therapie bei hospitalisierten Patienten mit<br />
leichter – schwerer – Aspirationspneumonie.<br />
• Besprechung im Team bzgl. Entwicklung eines Standards zur Indikation<br />
für bronchoskopische Diagnostik und Therapie bei Pneumonie.<br />
Kontrollen der Behandlungsverläufe<br />
Besprechung im Team, auch in Zusammenhang mit ärztlichem Dekurs.<br />
Interdisziplinäre Zusammenarbeit (reibungslos?)<br />
Überlegungen innerhalb des Hauses bzgl. Obduktionsrate.<br />
Dokumentation (umfassend und schlüssig?)<br />
• Kontrolle der ärztlichen Dokumentation durch die OÄ.<br />
• Entscheidung zur Wahl/Änderung/Fortführung der Therapie beschreiben.<br />
• Überdenken der Labor- und Perfusorendokumentation durch die Abteilungsleitung.<br />
• Mögliche Fortbildung der Kodierverantwortlichen zum Thema LKF Kodierung.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | Malteser Krankenhaus St. Hildegardis, Köln | 31.7.2012<br />
Kennzahl/Tracer: Todesfälle bei Pneumonie, 20 jüngste Patienten<br />
<strong>Review</strong>leiter: Dr. Andreas Eichler<br />
Analysierte Akten: 17 Punktzahl: 11<br />
<strong>Review</strong>team: Prof. Dr. Hans Hölschermann,<br />
Optimierungspotenzial: 53 % Übereinstimmung: 53 %<br />
Prof. Dr. Dirk Kaiser, Dr. Falk Kühn,<br />
Dr. Andreas Müller<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Die Flüssigkeitstherapie sollte standardisiert werden, insbesondere das<br />
Vorgehen bei Hypernatriämie.<br />
• Aspirationspneumonien: Bronchoskopie (Trachealsekret vor Antibiose )<br />
• Diagnostik und Therapie im Verlauf unschlüssig, neuaufgetretene Begleiterkrankungen<br />
werden nicht verfolgt<br />
Behandlungsprozess zielführend und hinterfragt<br />
Fehlende Arbeitsdiagnosen und Therapieentscheidungen<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• Indikation zu Bronchoskopien zu spät<br />
• Neurologische Konsil zu spät<br />
Behandlungsleitlinien/Standards<br />
• Antibiotikaleitlinie überarbeiten<br />
• Fehlender Standard für Infusionstherapie<br />
Kontrollen der Behandlungsverläufe<br />
Fehlende Supervision durch CA und OA<br />
Interdisziplinäre Zusammenarbeit<br />
Siehe oben neurolgisches Konsil, Mikrobiologie<br />
Dokumentation<br />
Ärztliche Dokumentation fehlt völlig<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Als Standardlösung sollten Iso-Lösungen in Erwägung gezogen werden.<br />
• Frühzeitig Bronchoskopie<br />
• Ggf. mikrobiologische Visiten einführen<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Angaben.<br />
Behandlungsleitlinien/Standards<br />
• Antibiotikaleitlinie überarbeiten<br />
• Standard für Infusionstherapie erarbeiten<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Siehe oben neurolgisches Konsil, Mikrobiologie<br />
Dokumentation<br />
• Dokumentationstandards für alle Abteilungen<br />
• Kontrolle der Maßnahmen durch OÄ und CA<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | Universitätsklinikum Schleswig-Holstein - Campus Kiel | 20.8.2012<br />
Kennzahl/Tracer: Todesfälle bei Pneumonie, 20 jüngste Patienten<br />
<strong>Review</strong>leiter: Prof. Dr. Jochen Strauß<br />
Analysierte Akten: 20 Punktzahl: 3<br />
<strong>Review</strong>team: Dr. Markus Bauer, Dr. Karl-Matthias<br />
Optimierungspotenzial: 50 % Übereinstimmung: 15 %<br />
Deppermann, Dr. Karlheinz Doerwald,<br />
PD DR. Bernhard Witzenbichler<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Aufnahmebefunde vorhanden, meist Arbeitsdiagnosen formuliert • Bei<br />
Aufnahmediagnose Pneumonie wurden pulmonale Auskultationsbefunde<br />
nicht durchgängig erhoben • Die Blutgasanalysen in keinem Fall arteriell.<br />
Die erste Gabe des Antibiotikums war nicht in allen Fällen eindeutig nachvollziehbar<br />
Behandlungsprozess zielführend und hinterfragt<br />
Konnte nicht beantwortet werden.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Da alle Fälle innerhalb einer Klinik behandelt wurden, konnten Schnittstellenprobleme<br />
nicht geprüft werden.<br />
Behandlungsleitlinien/Standards<br />
Standards und Leitlinien wurden eingehalten.<br />
Kontrollen der Behandlungsverläufe<br />
Fehlende ärztliche Dokumentation:<br />
• Visiten (tägliche Visiten, OA, Chefarzt) • Physikalische Untersuchungsbefunde<br />
• Ärztliche Übergaben<br />
Interdisziplinäre Zusammenarbeit Keine Angaben.<br />
Dokumentation<br />
• Therapieentscheidungen nicht nachvollziehbar • Ärztliche Verordnungen<br />
sowie pflegerische Beobachtungen und Maßnahmen waren gut dokumentiert<br />
und schlüssig<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Arterielle Punktionen liefern in Bezug auf den Gaswechsel validere Informationen<br />
als venöse Blutentnahmen.<br />
• Die Zeit <strong>von</strong> der Diagnose „Pneumonie“ bis zum ersten Antibiotikum ist<br />
ergebnisrelevant und sollte deshalb nachvollziehbar dokumentiert werden.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Konnte nicht beantwortet werden.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Nicht überprüfbar.<br />
Behandlungsleitlinien/Standards<br />
Keine Verbesserungen.<br />
Kontrollen der Behandlungsverläufe<br />
Siehe Dokumentation.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
• Nutzen der vorhanden Möglichkeiten, mehr (Selbst-)Disziplin.<br />
• Nachfrage und Kontrolle der Dokumentation bei Visiten durch OA/CA.<br />
• Vorstellen exemplarischer Fälle auf einer M&M-Konferenz.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt? *<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe? *<br />
* Nicht beurteilbar, weil Untersuchungsbefunde und eine ärztliche Dokumentation über Zustand der Patienten und Therapiezieländerungen meist fehlte<br />
entfällt<br />
Nicht zu beurteilen
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | SLK-Kliniken Heilbronn <strong>Klinikum</strong> am Plattenwald, Bad Friedrichshall | 22.8.2012<br />
Kennzahl/Tracer: Todesfälle bei Pneumonie, 20 jüngste Patienten<br />
<strong>Review</strong>leiter: Dr. Constanze Vollmer<br />
Analysierte Akten: 20 Punktzahl: 8<br />
<strong>Review</strong>team: Dr. Ulrich Beyer, Prof. Dr. Rainer Engemann,<br />
Optimierungspotenzial: 55 % Übereinstimmung: keine Angabe<br />
Prof. Dr. Stefan Riedl, Prof. Dr. Thomas<br />
Schiedeck<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Diagnostik und Initialtherapie erfolgten überwiegend zeitnah und leitliniengerecht<br />
• Blutgasanalysen: in NA nicht regelhaft bei Pneumonie<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Tracer für Intensivstationverlegung bzw. primäre Aufnahme des Patienten<br />
auf Intensivstation ist nicht nachvollziehbar. Begrenzte Möglichkeiten Iso-<br />
Patienten auf ITS aufzunehmen.<br />
Behandlungsleitlinien/Standards<br />
Analysierte Beatmungsfälle waren ohne fachliche Beanstandungen, durchweg<br />
lungenprotektive Beatmung.<br />
Kontrollen der Behandlungsverläufe Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit Keine Angaben.<br />
Dokumentation<br />
• Pflege auf Normalstation überwiegend gut • Pflege/Ärzte Intensiv vorbildlich<br />
• Ärzte auf Normalstation z.T. absolut unzureichend – Therapieziele/Therapieentscheidungen<br />
nicht nachvollziehbar, Abschussberichte sind<br />
trotz komplexen Verlaufs sehr kurz, klinischer Verlauf nicht nachvollziehbar<br />
• Kommunikation Ärzte/Pflege auf Normalstation nicht nachvollziehbar<br />
• Medikamentenanordnungen im Kardexblatt werden durch die Pflege bereits<br />
über mehrere Tage voraus vorgeschrieben • Therapiebegrenzungsbogen<br />
ohne Palliativ Management<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• BGA / Pulsoxymetrie: in NA regelmäßig durchführen. (OA Herr Dr. Naser,<br />
PDL) • SOP: Behandlung <strong>von</strong> Pneumoniepatienten (bereits in Entwicklung)<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• Verlegungen <strong>von</strong> Normalstation auf ITS: Im Rahmen der kollegialen Beratung<br />
wird das MET Konzept erläutert • Mit dem anstehenden Neubau wird<br />
die Kapazität bzgl. <strong>von</strong> Iso-Patienten auf Intensivstation größer<br />
Behandlungsleitlinien/Standards<br />
Keine Verbesserungen.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
• Eine Verbesserung der ärztlichen Dokumentation auf Normalstation (Visitendokumentation,<br />
Festhalten <strong>von</strong> vereinbarten Therapiezielen ) ist zwingend<br />
erforderlich (CA/OÄ) • Die Gepflogenheit der Pflege über mehrere<br />
Tage bereits die Medikation im Kardex vorzuschreiben wird eingestellt<br />
(PDL) • Zusätzlich zu dem Therapiebegrenzungsbogen wird ein Ergänungsbogen<br />
zum palliativmedizinischem Management entwickelt<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | Universitätsklinikum Leipzig | 12.9.2012<br />
Kennzahl/Tracer: Todesfälle bei Pneumonie, 20 jüngste Patienten<br />
<strong>Review</strong>leiter: Dr. Chrisitan Freyer<br />
Analysierte Akten: 20 Punktzahl: 10<br />
<strong>Review</strong>team: Dr. Jörg Fritzsch, Prof. Drr. Ulrich Nellessen,<br />
Optimierungspotenzial: 45 % Übereinstimmung: 40 %<br />
Dr. Karsten Schulze, PD Dr. Tobias Schürholz<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• In Einzelfällen nicht sicher nachvollziehbare Therapie und Diagnostik<br />
• Erhebung/Dokumentation der Vitalparameter und Patientendaten (Normalstation)<br />
uneinheitlich<br />
Behandlungsprozess zielführend und hinterfragt<br />
Therapieumstellung o. erweiterten Diagnostik nicht in jedem Fall nachvollziehbar.<br />
Auffällig gehäuft ist dies wenige Tage vor dem Ableben des Pat.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• 17 <strong>von</strong> 20 Pneumonien wurden nicht in der pneumologischen Fachabteilung<br />
behandelt • Zuordnung der Patienten zur Fachabteilung aus der Aufnahmestation<br />
nicht in jedem Fall nachvollziehbar<br />
Behandlungsleitlinien/Standards<br />
Standards für eine differenzierte, kalkulierte antibiotische Therapie bei<br />
Rezidivpneumonien oder Nichtansprechen auf die primäre Therapie war<br />
nicht in jedem Fall erkennbar.<br />
Kontrollen der Behandlungsverläufe Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
• Konnte in den Akten nicht nachvollzogen werden (keine schriftliche Dokumentation<br />
der Konsiltätigkeit) nicht immer vorhanden war.<br />
Dokumentation<br />
• Das Eintreten einer klinischen Verschlechterung zeigt sich durchgehend<br />
<strong>von</strong> der Pflege gut dokumentiert • Diskrepant dazu ist die ärzt. Dok.<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Einführung einheitlicher Dokumentationen der Vitalparameter.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Keine Angaben.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
<strong>Verfahren</strong>sanweisung, die die Zuordnung der Patienten mit Pneumonie einer<br />
Fachabteilung regelt.<br />
Behandlungsleitlinien/Standards<br />
Keine Angaben.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
<strong>Verfahren</strong>sanweisung, die die Dokumentation der konsiliarischen Untersuchungen<br />
durch den ausführenden Facharzt beinhaltet.<br />
Dokumentation<br />
Einführung einheitlicher ärztlicher und pflegerischer Dokumentation.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | Universitätsklinikum Magdeburg | 24.9.2012<br />
Kennzahl/Tracer: Todesfälle bei Pneumonie, 20 jüngste Patienten<br />
<strong>Review</strong>leiter: Prof. Dr. Norbert Weiss<br />
Analysierte Akten: 20 Punktzahl: 8<br />
<strong>Review</strong>team: PD Dr. Jörg Brederlau, Dr. Christian Freyer<br />
Optimierungspotenzial: 55 % Übereinstimmung: 75 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Strukturiere Risikostratefizierung <strong>von</strong> Patienten mit ambulant erworbener<br />
Pneumonie bzgl. stationärer Therapie (intensivmedizinischer Versorgung<br />
nicht durchgängig nachvollziehbar • Wenn hier<strong>von</strong> abgewichen wurde, war<br />
dies nicht durchgängig dokumentiert und nachvollziehbar • Strukturierte<br />
und dokumentierte Erfassung <strong>von</strong> Vitalparametern fehlt<br />
Behandlungsprozess zielführend und hinterfragt<br />
Auf der Intensivstation wurde eine Fehlintubation verzögert diagnostiziert.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• Systematische Erfassung <strong>von</strong> SIRS-Kriterien nicht nachvollziehbar 1 Fall,<br />
verzögerte Einleitung einer intensivmedizinischen Behandlung • Indikation<br />
zur ITS Betreuung zu eng gestellt (knappe Kapazität)<br />
Behandlungsleitlinien/Standards<br />
• Standards für antibiotische Therapie bei Rezidivpneumonie oder Nichtansprechen<br />
nicht durchwegs erkennbar • Klinikstandard zur Thromboembolieprophylaxe<br />
existiert nicht Thromboembolieprophylaxe bei internistischen<br />
Patienten wurde in einigen Fällen trotz fehlender Kontraindikationen gegen<br />
niedermolekulare Heparin mit unfraktioniertem Heparin i.v. oder s.c.<br />
durchgeführt<br />
Kontrollen der Behandlungsverläufe Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit Keine Angaben.<br />
Dokumentation Keine Angaben.<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• SOP „ambulante Pneumonie“ wurde mittlerweile erstellt, Mitarbeiter<br />
werden geschult • Erfassung <strong>von</strong> Vitalparametern (z.B. Atemfrequenz) bei<br />
Erstvorstellung und im Verlauf sinnvoll. (mittleres medizinisches Personal)<br />
Behandlungsprozess zielführend und hinterfragt<br />
Implementierung einer expiratorischen CO2 Messung zur Erhöhung der Therapiesicherheit?<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• SIRS: regelmäßige Schulung der Mitarbeiter erforderlich • Alternativen<br />
zur Schaffung zusätzlicher Intensivtherapiebetten durch Schaffung zusätzlicher<br />
Kapazitäten an Intermediate Care Betten werden überlegt<br />
Behandlungsleitlinien/Standards<br />
• Standard zur antibiotischen Therapie wurde entwickelt, wird zum<br />
01.01.2013 in Kraft treten • Die Etablierung eines Standards zur Thromboembolieprophylaxe<br />
sollte überlegt werden.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
Keine Angaben.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | NÖ Landesklinikum Neunkirchen | 24.9.2012<br />
Kennzahl/Tracer: Todesfälle bei Pneumonie, 20 jüngste Patienten<br />
<strong>Review</strong>leiter: Gerhard Kronik<br />
Analysierte Akten: 20 Punktzahl: 9<br />
<strong>Review</strong>team: Dr. Jörg Fritzsch, Dr. Michael Liebetrau<br />
Optimierungspotenzial: 75 % Übereinstimmung: 35 %<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Befundung in Bezug auf Blutkulturen zu lange (ca. 7 Tage).<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Antibiotikaregime: Wenige verschiedene Präparate, Kombination der Präparate<br />
zu verbessern • Präparatwahl: Es wird oft nicht unterschieden um<br />
welche Pat. es sich handelt • Kein Wechsel bzw. ein Wechsel ohne Blutkulturabnahme<br />
(siehe auch Punkt 1a) • Die Therapieziele für die Patienten<br />
sind nicht genau festgelegt und wechseln relativ häufig<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Angaben.<br />
Behandlungsleitlinien/Standards<br />
Die Bestimmung <strong>von</strong> Procalcitonin zur Differenzierung <strong>von</strong> Infekten bisher<br />
nicht in Betracht gezogen.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
• Ärztliche Dokumentation und auch Pflegedokumentation sehr gut.<br />
• In einigen Fällen wurde die falsche Hauptdiagnose kodiert.<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Diskussion in der Region (Regionalmanagement, Ärztliche Direktionen, Primararzt<br />
Pathologie) über die Möglichkeit einer schnelleren Befundung<br />
(gleiche Problematik auch in Wiener Neustadt).<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Diskussion im Team, unter Einbezug des Antibiotikabeauftragten, zum<br />
Thema Antibiose • Diskussion im Team bzgl. Festlegung und Beibehaltung<br />
der Therapiezie<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Angaben.<br />
Behandlungsleitlinien/Standards<br />
Diskussion im Team zum Thema Procalcitoninbestimmung.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Angaben.<br />
Dokumentation<br />
• Ev. LKF-Fortbildung der Kodierbeauftragten.<br />
• Nochmalige Information zum Thema Definition der LKF-Hauptdiagnose<br />
(siehe Beilage).<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | Universitätsklinikum Carl Gustav Carus Dresden | 14.8.2012<br />
Kennzahl/Tracer: Todesfälle bei Pneumonie & COPD, 20 jüngste Patienten <strong>Review</strong>leiter: Dr. Karls-Matthias Deppermann<br />
Analysierte Akten: 17 Punktzahl: 8<br />
<strong>Review</strong>team: Prof. Dr. Gernot Marx, Dr. Georg Nilius,<br />
Optimierungspotenzial: 53 % Übereinstimmung: 76 %<br />
Dr. Otto Traindl<br />
Optimierungspotenzial identifizieren<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• 1 Fall: chirurgische Therapie verzögert • Nicht-invasiven Beatmung sollte<br />
anhand eines Protokolls mit Dokumentation <strong>von</strong> Beatmungsdrücken und<br />
den korrelierenden Blutgasanalysen bzw. klinischem Erfolg erfolgen. Dabei<br />
sollten die Patienten kontinuierlich überwacht werden.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Arbeitsdiagnosen waren häufig nicht dokumentiert.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• Bei Verlegungen <strong>von</strong> einer Intensivstation auf andere Stationen fehlte<br />
zum Teil die Dokumentationen. • Der Krankheitsverlauf konnte bei Verlegungen<br />
schlecht nachvollzogen werden.<br />
Behandlungsleitlinien/Standards<br />
Behandlungsleitlinien/Standards wurden berücksichtigt.<br />
Kontrollen der Behandlungsverläufe<br />
Schriftliche Dokumentationen der Behandlungsabläufe weisen ein deutliches<br />
Verbesserungspotential auf.<br />
Interdisziplinäre Zusammenarbeit<br />
Die Konsiliartätigkeit erfolgte in einem angemessenen Zeitrahmen und<br />
wurde ausreichend dokumentiert.<br />
Dokumentation<br />
• Die Dokumentation <strong>von</strong> Behandlungsverlauf, und insbesondere Therapieentscheidungen<br />
mit Benennung der Hauptprobleme fehlte häufig • Dies<br />
gilt auch für Therapiebegrenzungen und Angehörigengespräche • Die Dokumentation<br />
nach Reanimationen war zum Teil lückenhaft<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Keine Angaben.<br />
Behandlungsprozess zielführend und hinterfragt<br />
Siehe unter Dokumentation.<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Siehe unter Dokumentation.<br />
Behandlungsleitlinien/Standards<br />
Keine Verbesserungen.<br />
Kontrollen der Behandlungsverläufe<br />
Siehe unter Dokumentation.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Verbesserungen.<br />
Dokumentation<br />
a. Verbesserung der Dokumentation in der Akte im Hinblick auf wesentliche<br />
Therapieentscheidungen, Behandlungsabläufe, Therapiebegrenzungen, Angehörigengespräche.<br />
b. Erarbeitung <strong>von</strong> standardisierten Übergabeprotokollen (Optimierung <strong>von</strong><br />
Schnittstellen).<br />
c. Erarbeitung einheitlicher Intensivdokumentationen.<br />
d. Erarbeitung einer Reanimationsprotokolls.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | <strong>HELIOS</strong> Klinik Hüls | 20.9.2012<br />
Kennzahl/Tracer: Todesfälle bei Pneumonie & COPD, 20 jüngste Patienten<br />
Analysierte Akten: 19 Punktzahl: 12<br />
Optimierungspotenzial: 95 % Übereinstimmung: 37 %<br />
Optimierungspotenzial identifizieren<br />
<strong>Review</strong>leiter: Prof. Dr. Jörg Meyer<br />
<strong>Review</strong>team: Dr. Bert Hildebrandt, Prof. Dr. Abderrahman<br />
Machraoui, Dr. Ulrich Müschenborn,<br />
Dr. Bernd Schmidt<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Differentialdiagnostik und Differentialtherapie <strong>von</strong> Infektionen<br />
• Verbesserung der mikrobiologischen Diagnostik • Kalkulierte Initialtherapie<br />
zeitgerecht beginnen • Die Volumentherapie ist manchmal nicht nachvollziehbar,<br />
Diuretikagabe (z.B. jede 2. Infusion mit 40 mg Furosemid)<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Therapieziele definieren und Konzepte darauf ausrichten<br />
• Gewichtskontrollen<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Angaben.<br />
Behandlungsleitlinien/Standards<br />
Keine Angaben.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Nicht relevant.<br />
Dokumentation<br />
• Ärztliche Dokumentation nicht immer schlüssig<br />
• Darstellen <strong>von</strong> Arbeitshypothesen und Konsequenzen fehlt<br />
• Befunde sicher archivieren<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Sepsisleitlinie berufsgruppenübergreifend implementieren • Bei Versagen<br />
der antibiotischen Initialtherapie konsequente Fokussuche mit Gewinnung<br />
<strong>von</strong> Proben sowie adäquater Bildgebung; PCT-Diagnostik auf der Intensivstation<br />
(ist wohl bereits umgesetzt) • Überarbeitung der Volumen- und Diuretikatherapie<br />
(z.B. SOPs)<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Diagnostik- und Therapiekonzepte überarbeiten: erweitertes hämodynamisches<br />
Monitoring, Labordiagnostik, Bildgebung • Definition, welche Patienten<br />
wie oft gewogen werden sollen<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Angaben.<br />
Behandlungsleitlinien/Standards<br />
Keine Angaben.<br />
Kontrollen der Behandlungsverläufe<br />
Keine Angaben.<br />
Interdisziplinäre Zusammenarbeit<br />
Nicht relevant.<br />
Dokumentation<br />
• Ärztl. Dokumentation verbessern • Ggf. durch SOP (insbesondere vor dem<br />
Hintergrund des Einsatzes <strong>von</strong> Honorarärzten) • EKG-Streifen sicher mit Patientendaten<br />
beschriften, mikrobiologische Befunde im System sicher speichern<br />
(ist wohl bereits implementiert), BGA-Gerät an das KISS anschließen<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
nicht beurteilbar<br />
Kontrollen der Behandlungsverläufe?