Peer-Review-Verfahren | HELIOS Klinikum Emil von Behring | 29.8 ...
Peer-Review-Verfahren | HELIOS Klinikum Emil von Behring | 29.8 ...
Peer-Review-Verfahren | HELIOS Klinikum Emil von Behring | 29.8 ...
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | NÖ Landesklinikum Krems | 2.7.2012<br />
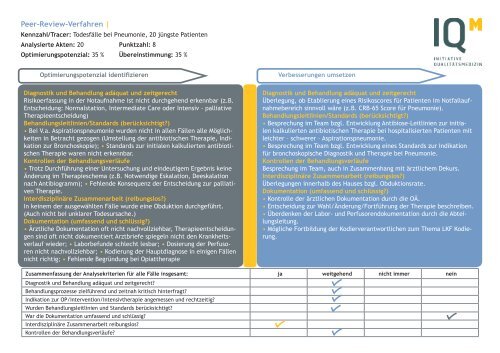
Kennzahl/Tracer: Todesfälle bei Pneumonie, 20 jüngste Patienten<br />
Analysierte Akten: 20 Punktzahl: 8<br />
Optimierungspotenzial: 35 % Übereinstimmung: 35 %<br />
<strong>Review</strong>leiter: Dr. Georg Röggla<br />
<strong>Review</strong>team: Dr. Axel Menzebach,<br />
Prof. Dr. Norbert Weiss<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Risikoerfassung in der Notaufnahme ist nicht durchgehend erkennbar (z.B.<br />
Entscheidung: Normalstation, Intermediate Care oder Intensiv - palliative<br />
Therapieentscheidung)<br />
Behandlungsleitlinien/Standards (berücksichtigt?)<br />
• Bei V.a. Aspirationspneumonie wurden nicht in allen Fällen alle Möglichkeiten<br />
in Betracht gezogen (Umstellung der antibiotischen Therapie, Indikation<br />
zur Bronchoskopie); • Standards zur initialen kalkulierten antibiotischen<br />
Therapie waren nicht erkennbar.<br />
Kontrollen der Behandlungsverläufe<br />
• Trotz Durchführung einer Untersuchung und eindeutigem Ergebnis keine<br />
Änderung im Therapieschema (z.B. Notwendige Eskalation, Deeskalation<br />
nach Antibiogramm); • Fehlende Konsequenz der Entscheidung zur palliativen<br />
Therapie.<br />
Interdisziplinäre Zusammenarbeit (reibungslos?)<br />
In keinem der ausgewählten Fälle wurde eine Obduktion durchgeführt.<br />
(Auch nicht bei unklarer Todesursache.)<br />
Dokumentation (umfassend und schlüssig?)<br />
• Ärztliche Dokumentation oft nicht nachvollziehbar, Therapieentscheidungen<br />
sind oft nicht dokumentiert Arztbriefe spiegeln nicht den Krankheitsverlauf<br />
wieder; • Laborbefunde schlecht lesbar; • Dosierung der Perfusoren<br />
nicht nachvollziehbar; • Kodierung der Hauptdiagnose in einigen Fällen<br />
nicht richtig; • Fehlende Begründung bei Opiattherapie<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
Überlegung, ob Etablierung eines Risikoscores für Patienten im Notfallaufnahmebereich<br />
sinnvoll wäre (z.B. CRB-65 Score für Pneumonie).<br />
Behandlungsleitlinien/Standards (berücksichtigt?)<br />
• Besprechung im Team bzgl. Entwicklung Antibiose-Leitlinien zur initialen<br />
kalkulierten antibiotischen Therapie bei hospitalisierten Patienten mit<br />
leichter – schwerer – Aspirationspneumonie.<br />
• Besprechung im Team bzgl. Entwicklung eines Standards zur Indikation<br />
für bronchoskopische Diagnostik und Therapie bei Pneumonie.<br />
Kontrollen der Behandlungsverläufe<br />
Besprechung im Team, auch in Zusammenhang mit ärztlichem Dekurs.<br />
Interdisziplinäre Zusammenarbeit (reibungslos?)<br />
Überlegungen innerhalb des Hauses bzgl. Obduktionsrate.<br />
Dokumentation (umfassend und schlüssig?)<br />
• Kontrolle der ärztlichen Dokumentation durch die OÄ.<br />
• Entscheidung zur Wahl/Änderung/Fortführung der Therapie beschreiben.<br />
• Überdenken der Labor- und Perfusorendokumentation durch die Abteilungsleitung.<br />
• Mögliche Fortbildung der Kodierverantwortlichen zum Thema LKF Kodierung.<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?