Peer-Review-Verfahren | HELIOS Klinikum Emil von Behring | 29.8 ...
Peer-Review-Verfahren | HELIOS Klinikum Emil von Behring | 29.8 ...
Peer-Review-Verfahren | HELIOS Klinikum Emil von Behring | 29.8 ...
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
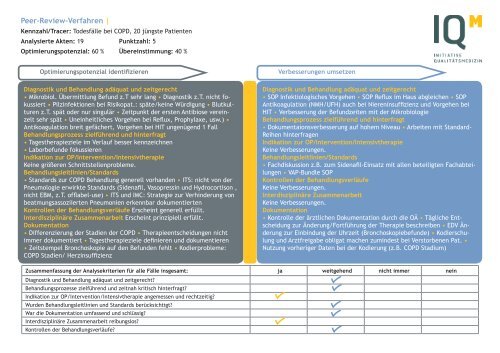
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | SRH Zentralklinikum Suhl | 20.9.2012<br />
Kennzahl/Tracer: Todesfälle bei COPD, 20 jüngste Patienten<br />
Analysierte Akten: 19 Punktzahl: 5<br />
Optimierungspotenzial: 60 % Übereinstimmung: 40 %<br />
<strong>Review</strong>leiter: Dr. Oliver Franke<br />
<strong>Review</strong>team: Dr. Markus Grebe, Dr. Walter Luyken,<br />
Dr. Karsten Schulze<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Mikrobiol. Übermittlung Befund z.T sehr lang • Diagnostik z.T. nicht fokussiert<br />
• Pilzinfektionen bei Risikopat.: späte/keine Würdigung • Blutkulturen<br />
z.T. spät oder nur singulär • Zeitpunkt der ersten Antibiose vereinzelt<br />
sehr spät • Uneinheitliches Vorgehen bei Reflux, Prophylaxe, usw.) •<br />
Antikoagulation breit gefächert, Vorgehen bei HIT ungenügend 1 Fall<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Tagestherapieziele im Verlauf besser kennzeichnen<br />
• Laborbefunde fokussieren<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine größeren Schnittstellenprobleme.<br />
Behandlungsleitlinien/Standards<br />
• Standards zur COPD Behandlung generell vorhanden • ITS: nicht <strong>von</strong> der<br />
Pneumologie erwirkte Standards (Sidenafil, Vasopressin und Hydrocortison ,<br />
nicht EBM, z.T. offlabel-use) • ITS und IMC: Strategie zur Verhinderung <strong>von</strong><br />
beatmungsassoziierten Pneumonien erkennbar dokumentierten<br />
Kontrollen der Behandlungsverläufe Erscheint generell erfüllt.<br />
Interdisziplinäre Zusammenarbeit Erscheint prinzipiell erfüllt.<br />
Dokumentation<br />
• Differenzierung der Stadien der COPD • Therapieentscheidungen nicht<br />
immer dokumentiert • Tagestherapieziele definieren und dokumentieren<br />
• Zeitstempel Bronchoskopie auf den Befunden fehlt • Kodierprobleme:<br />
COPD Stadien/ Herzinsuffizienz<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• SOP Infektiologisches Vorgehen • SOP Reflux im Haus abgleichen • SOP<br />
Antikoagulation (NMH/UFH) auch bei Niereninsuffizienz und Vorgehen bei<br />
HIT • Verbesserung der Befundzeiten mit der Mikrobiologie<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Dokumentaionsverbesserung auf hohem Niveau • Arbeiten mit Standard-<br />
Reihen hinterfragen<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Verbesserungen.<br />
Behandlungsleitlinien/Standards<br />
• Fachdiskussion z.B. zum Sidenafil-Einsatz mit allen beteiligten Fachabteilungen<br />
• VAP-Bundle SOP<br />
Kontrollen der Behandlungsverläufe<br />
Keine Verbesserungen.<br />
Interdisziplinäre Zusammenarbeit<br />
Keine Verbesserungen.<br />
Dokumentation<br />
• Kontrolle der ärztlichen Dokumentation durch die OÄ • Tägliche Entscheidung<br />
zur Änderung/Fortführung der Therapie beschreiben • EDV Änderung<br />
zur Einbindung der Uhrzeit (Bronchoskopiebefunde) • Kodierschulung<br />
und Arztfreigabe obligat machen zumindest bei Verstorbenen Pat. •<br />
Nutzung vorheriger Daten bei der Kodierung (z.B. COPD Stadium)<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?