Peer-Review-Verfahren | HELIOS Klinikum Emil von Behring | 29.8 ...
Peer-Review-Verfahren | HELIOS Klinikum Emil von Behring | 29.8 ...
Peer-Review-Verfahren | HELIOS Klinikum Emil von Behring | 29.8 ...
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
<strong>Peer</strong>-<strong>Review</strong>-<strong>Verfahren</strong> | Evangelisches Krankenhaus Düsseldorf | 7.8.2012<br />
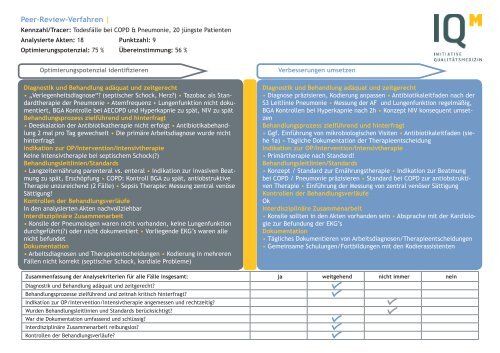
Kennzahl/Tracer: Todesfälle bei COPD & Pneumonie, 20 jüngste Patienten <strong>Review</strong>leiter: Dr. Oda Rink<br />
Analysierte Akten: 18 Punktzahl: 9<br />
<strong>Review</strong>team: Dr. Georg Nilius, Dr. Georg Röggla,<br />
Optimierungspotenzial: 75 % Übereinstimmung: 56 %<br />
Prof. Dr. Torsten Schröder, Dr. Wulf<br />
Staemmler<br />
Optimierungspotenzial identifizieren<br />
Verbesserungen umsetzen<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• „Verlegenheitsdiagnose“? (septischer Schock, Herz?) • Tazobac als Standardtherapie<br />
der Pneumonie • Atemfrequenz + Lungenfunktion nicht dokumentiert,<br />
BGA Kontrolle bei AECOPD und Hyperkapnie zu spät, NIV zu spät<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Deeskalation der Antibiotikatherapie nicht erfolgt • Antibiotikabehandlung<br />
2 mal pro Tag gewechselt • Die primäre Arbeitsdiagnose wurde nicht<br />
hinterfragt<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
Keine Intensivtherapie bei septischem Schock(?)<br />
Behandlungsleitlinien/Standards<br />
• Langzeiternährung parenteral vs. enteral • Indikation zur invasiven Beatmung<br />
zu spät, Erschöpfung • COPD: Kontroll BGA zu spät, antiobstruktive<br />
Therapie unzureichend (2 Fälle) • Sepsis Therapie: Messung zentral venöse<br />
Sättigung!<br />
Kontrollen der Behandlungsverläufe<br />
In den analysierten Akten nachvollziehbar<br />
Interdisziplinäre Zusammenarbeit<br />
• Konsile der Pneumologen waren nicht vorhanden, keine Lungenfunktion<br />
durchgeführt(?) oder nicht dokumentiert • Vorliegende EKG’s waren alle<br />
nicht befundet<br />
Dokumentation<br />
• Arbeitsdiagnosen und Therapieentscheidungen • Kodierung in mehreren<br />
Fällen nicht korrekt (septischer Schock, kardiale Probleme)<br />
Diagnostik und Behandlung adäquat und zeitgerecht<br />
• Diagnose präzisieren, Kodierung anpassen • Antibiotikaleitfaden nach der<br />
S3 Leitlinie Pneumonie • Messung der AF und Lungenfunktion regelmäßig,<br />
BGA Kontrollen bei Hyperkapnie nach 2h • Konzept NIV konsequent umsetzen<br />
Behandlungsprozess zielführend und hinterfragt<br />
• Ggf. Einführung <strong>von</strong> mikrobiologischen Visiten • Antibiotikaleitfaden (siehe<br />
1a) • Tägliche Dokumentation der Therapieentscheidung<br />
Indikation zur OP/Intervention/Intensivtherapie<br />
• Primärtherapie nach Standard!<br />
Behandlungsleitlinien/Standards<br />
• Konzept / Standard zur Ernährungstherapie • Indikation zur Beatmung<br />
bei COPD / Pneumonie präzisieren • Standard bei COPD zur antiobstruktiven<br />
Therapie • Einführung der Messung <strong>von</strong> zentral venöser Sättigung<br />
Kontrollen der Behandlungsverläufe<br />
Ok<br />
Interdisziplinäre Zusammenarbeit<br />
• Konsile sollten in den Akten vorhanden sein • Absprache mit der Kardiologie<br />
zur Befundung der EKG’s<br />
Dokumentation<br />
• Tägliches Dokumentieren <strong>von</strong> Arbeitsdiagnosen/Therapieentscheidungen<br />
• Gemeinsame Schulungen/Fortbildungen mit den Kodierassistenten<br />
Zusammenfassung der Analysekriterien für alle Fälle insgesamt: ja weitgehend nicht immer nein<br />
Diagnostik und Behandlung adäquat und zeitgerecht?<br />
Behandlungsprozesse zielführend und zeitnah kritisch hinterfragt?<br />
Indikation zur OP/Intervention/Intensivtherapie angemessen und rechtzeitig?<br />
Wurden Behandlungsleitlinien und Standards berücksichtigt?<br />
War die Dokumentation umfassend und schlüssig?<br />
Interdisziplinäre Zusammenarbeit reibungslos?<br />
Kontrollen der Behandlungsverläufe?