Last ned 2/2012 - Kirurgen.no
Last ned 2/2012 - Kirurgen.no
Last ned 2/2012 - Kirurgen.no
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
Tema<br />
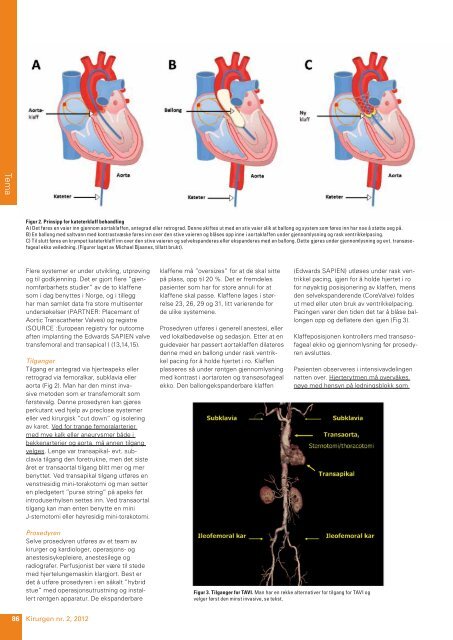
Figur 2. Prinsipp for kateterklaff behandling<br />
A) Det føres en vaier inn gjen<strong>no</strong>m aortaklaffen, antegrad eller retrograd. Denne skiftes ut med en stiv vaier slik at ballong og system som føres inn har <strong>no</strong>e å støtte seg på.<br />
B) En ballong med saltvann med kontrastvæske føres inn over den stive vaieren og blåses opp inne i aortaklaffen under gjen<strong>no</strong>mlysning og rask ventrikkelpacing.<br />
C) Til slutt føres en krympet kateterklaff inn over den stive vaieren og selvekspanderes eller ekspanderes med en ballong. Dette gjøres under gjen<strong>no</strong>mlysning og evt. transøsofageal<br />
ekko veiledning. (Figurer laget av Michael Bjaanes, tillatt brukt).<br />
Flere systemer er under utvikling, utprøving<br />
og til godkjenning. Det er gjort flere ”gjen<strong>no</strong>mførbarhets<br />
studier” av de to klaffene<br />
som i dag benyttes i Norge, og i tillegg<br />
har man samlet data fra store multisenter<br />
undersøkelser (PARTNER: Placemant of<br />
Aortic Transcatheter Valves) og registre<br />
(SOURCE :European registry for outcome<br />
aften implanting the Edwards SAPIEN valve<br />
transfemoral and transapical ) (13,14,15).<br />
Tilganger<br />
Tilgang er antegrad via hjerteapeks eller<br />
retrograd via femoralkar, subklavia eller<br />
aorta (Fig 2). Man har den minst invasive<br />
metoden som er transfemoralt som<br />
førstevalg. Denne prosedyren kan gjøres<br />
perkutant ved hjelp av preclose systemer<br />
eller ved kirurgisk ”cut down” og isolering<br />
av karet. Ved for trange femoralarterier<br />
med mye kalk eller aneurysmer både i<br />
bekkenarterier og aorta, må annen tilgang<br />
velges. Lenge var transapikal- evt. subclavia<br />
tilgang den foretrukne, men det siste<br />
året er transaortal tilgang blitt mer og mer<br />
benyttet. Ved transapikal tilgang utføres en<br />
venstresidig mini-torakotomi og man setter<br />
en pledgetert ”purse string” på apeks før<br />
introduserhylsen settes inn. Ved transaortal<br />
tilgang kan man enten benytte en mini<br />
J-ster<strong>no</strong>tomi eller høyresidig mini-torakotomi.<br />
klaffene må ”oversizes” for at de skal sitte<br />
på plass, opp til 20 %. Det er fremdeles<br />
pasienter som har for store annuli for at<br />
klaffene skal passe. Klaffene lages i størrelse<br />
23, 26, 29 og 31, litt varierende for<br />
de ulike systemene.<br />
Prosedyren utføres i generell anestesi, eller<br />
ved lokalbedøvelse og sedasjon. Etter at en<br />
guidevaier har passert aortaklaffen dilateres<br />
denne med en ballong under rask ventrikkel<br />
pacing for å holde hjertet i ro. Klaffen<br />
plasseres så under røntgen gjen<strong>no</strong>mlysning<br />
med kontrast i aortaroten og transøsofageal<br />
ekko. Den ballongekspanderbare klaffen<br />
(Edwards SAPIEN) utløses under rask ventrikkel<br />
pacing, igjen for å holde hjertet i ro<br />
for nøyaktig posisjonering av klaffen, mens<br />
den selvekspanderende (CoreValve) foldes<br />
ut med eller uten bruk av ventrikkelpacing.<br />
Pacingen varer den tiden det tar å blåse ballongen<br />
opp og deflatere den igjen (Fig 3).<br />
Klaffeposisjonen kontrollers med transøsofageal<br />
ekko og gjen<strong>no</strong>mlysning før prosedyren<br />
avsluttes.<br />
Pasienten observeres i intensivavdelingen<br />
natten over. Hjerterytmen må overvåkes<br />
nøye med hensyn på ledningsblokk som<br />
Prosedyren<br />
Selve prosedyren utføres av et team av<br />
kirurger og kardiologer, operasjons- og<br />
anestesisykepleiere, anestesilege og<br />
radiografer. Perfusjonist bør være til stede<br />
med hjertelungemaskin klargjort. Best er<br />
det å utføre prosedyren i en såkalt ”hybrid<br />
stue” med operasjonsutrustning og installert<br />
røntgen apparatur. De ekspanderbare<br />
Figur 3. Tilganger for TAVI. Man har en rekke alternativer for tilgang for TAVI og<br />
velger først den minst invasive, se tekst.<br />
86 <strong>Kirurgen</strong> nr. 2, <strong>2012</strong>