1 ELECTROCARDIOGRAPHIE J Valty, A Cohen 2006 Plus de 100 ...
1 ELECTROCARDIOGRAPHIE J Valty, A Cohen 2006 Plus de 100 ...
1 ELECTROCARDIOGRAPHIE J Valty, A Cohen 2006 Plus de 100 ...
You also want an ePaper? Increase the reach of your titles
YUMPU automatically turns print PDFs into web optimized ePapers that Google loves.
<strong>ELECTROCARDIOGRAPHIE</strong><br />
J <strong>Valty</strong>, A <strong>Cohen</strong> <strong>2006</strong><br />
<strong>Plus</strong> <strong>de</strong> <strong>100</strong> ans après sa découverte (Einthoven), l’électrocardiogramme (ECG)<br />
reste une investigation <strong>de</strong> base et n’est pas réservée à la cardiologie ni aux<br />
situations d’urgence. L’ECG a l’avantage d’être un examen non invasif, inoffensif,<br />
indolore et peu onéreux. Ceci ne justifie pas son emploi systématique ; Il résulte d’un<br />
contexte clinique.<br />
Nous envisagerons successivement les bases physiologiques, la technique<br />
d’enregistrement du tracé, les métho<strong>de</strong>s d’analyse systématique <strong>de</strong> l’ECG, Et les<br />
limites normales, puis les principales applications : la pathologie coronaire (infarctus<br />
du myocar<strong>de</strong> et ischémie-lésion), troubles <strong>de</strong> conduction (auriculo-ventriculaire et<br />
blocs <strong>de</strong> branche), les troubles du rythme (fibrillation ou flutter auriculaire et<br />
tachycardies paroxystiques), les hypertrophies (auriculaires et ventriculaires, droites<br />
et gauches), enfin les troubles <strong>de</strong> la repolarisation (péricardiques, iatrogènes,<br />
métaboliques, sujet sportif…).<br />
1 Bases<br />
L’électrocardiogramme est l’enregistrement <strong>de</strong>s phénomènes électriques qui<br />
accompagnent la contraction <strong>de</strong> l’ensemble <strong>de</strong>s fibres cardiaques (myofibrilles).<br />
1.1 Electrogénèse<br />
Potentiel d’action<br />
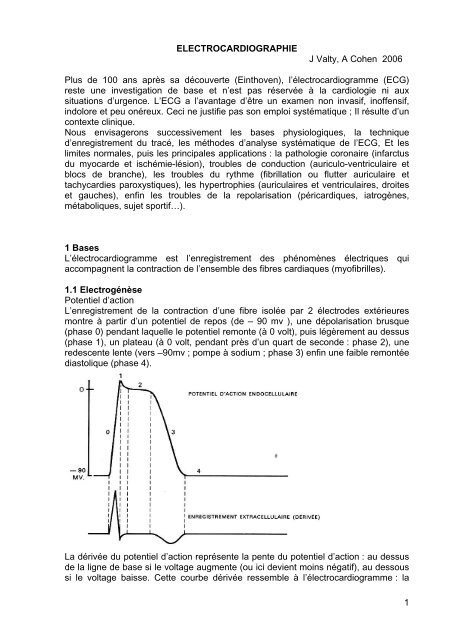
L’enregistrement <strong>de</strong> la contraction d’une fibre isolée par 2 électro<strong>de</strong>s extérieures<br />
montre à partir d’un potentiel <strong>de</strong> repos (<strong>de</strong> – 90 mv ), une dépolarisation brusque<br />
(phase 0) pendant laquelle le potentiel remonte (à 0 volt), puis légèrement au <strong>de</strong>ssus<br />
(phase 1), un plateau (à 0 volt, pendant près d’un quart <strong>de</strong> secon<strong>de</strong> : phase 2), une<br />
re<strong>de</strong>scente lente (vers –90mv ; pompe à sodium ; phase 3) enfin une faible remontée<br />
diastolique (phase 4).<br />
La dérivée du potentiel d’action représente la pente du potentiel d’action : au <strong>de</strong>ssus<br />
<strong>de</strong> la ligne <strong>de</strong> base si le voltage augmente (ou ici <strong>de</strong>vient moins négatif), au <strong>de</strong>ssous<br />
si le voltage baisse. Cette courbe dérivée ressemble à l’électrocardiogramme : la<br />
1
montée <strong>de</strong> plus en plus rapi<strong>de</strong> se <strong>de</strong>ssine comme la montée d’une on<strong>de</strong> ( R )<br />
jusqu’au sommet, puis la montée est plus lente et le tracé re<strong>de</strong>scend vers la ligne<br />
isoélectrique (fin <strong>de</strong> l’on<strong>de</strong> R), puis une petite <strong>de</strong>scente (phase 1) se traduit par une<br />
faible négativité (on<strong>de</strong> S), suivie d’un plateau au niveau <strong>de</strong> la ligne isoélectrique<br />
(phase 2 correspondant au segment ST), enfin rétablissement du potentiel<br />
endocavitaire négatif (phase 3, rapi<strong>de</strong> puis plus lente) <strong>de</strong>ssinant une on<strong>de</strong> T<br />
négative, avant le retour au potentiel <strong>de</strong> repos (ligne isoélectrique)<br />
Cœur entier<br />
Contrairement à tous les autre muscles <strong>de</strong> l’organisme, le cœur contracte toute ses<br />
fibres en même temps et pendant une longue durée (tétanos parfait <strong>de</strong> un quart à un<br />
cinquième <strong>de</strong> secon<strong>de</strong>). L’ECG diffère <strong>de</strong> l’enregistrement d’une fibre isolée : alors<br />
que chaque fibre délivre près <strong>de</strong> un dixième <strong>de</strong> volt, le cœur entier ne délivre qu’un<br />
ou 2 millivolts ; ceci est lié à l’enchevêtrement <strong>de</strong>s fibres cardiaques dans tous les<br />
sens, ce qui fait que la résultante dépend surtout <strong>de</strong> la chronologie <strong>de</strong> l’activation <strong>de</strong>s<br />
parois du cœur, observée par exemple à partir d’une électro<strong>de</strong> latérale (V6 ou D1,<br />
VL).<br />
Au niveau <strong>de</strong>s ventricules la dépolarisation initiale est celle du septum<br />
interventriculaire dont la résultante est un vecteur positif qui fuit V6, d’où ne on<strong>de</strong><br />
négative initiale (on<strong>de</strong> q physiologique). Puis la paroi du ventricule gauche se<br />
dépolarise <strong>de</strong> l’endocar<strong>de</strong> (réseau <strong>de</strong> His-Purkinge) vers l’épicar<strong>de</strong>, soit une<br />
positivité dirigée vers V6 (on<strong>de</strong> R). La repolarisation s’effectue en sens inverse, <strong>de</strong><br />
l’épicar<strong>de</strong> vers l’endocar<strong>de</strong>, et s’inscrit comme une on<strong>de</strong> T positive.<br />
Automatisme et conduction<br />
Le nœud sinusal <strong>de</strong> Keith et Flack a la fréquence d’automatisme la plus rapi<strong>de</strong> du<br />
cœur (environ 70 bpm). C’est donc le chef d’orchestre naturel <strong>de</strong> l’ensemble du<br />
cœur.<br />
La conduction dans les parois <strong>de</strong> l’oreillette droite par 3 voies principales, puis<br />
gauche, se fait à vitesse modérée (voisine <strong>de</strong> 1m/s).<br />
La jonction auriculo-ventriculaire comprend le nœud d’Aschow Tawara dont<br />
l’automatisme, voisin <strong>de</strong> 50 bpm est habituellement coiffé par la fréquence sinusale.<br />
Sa caractéristique essentielle est le ralentissement <strong>de</strong> la conduction (en moyenne<br />
0,20 m/s), retard nécessaire à l’écoulement du sang <strong>de</strong>s oreillettes vers les<br />
2
ventricules. (La condition est qu’il n’existe pas d’autre voie <strong>de</strong> conduction entre les<br />
oreillettes et les ventricules telles qu’un faisceau <strong>de</strong> Kent).<br />
Le faisceau <strong>de</strong> His se divise en une branche droite (bien individualisée jusqu’au pilier<br />
antérieur <strong>de</strong> la tricuspi<strong>de</strong>) et <strong>de</strong>s ramifications gauches dont une hémi-branche<br />
antérieure gauche (vers le pilier antérieur <strong>de</strong> la valve mitrale), une hémi-branche<br />
postérieure (vers le pilier postérieur) et <strong>de</strong>s ramifications septales (situées sur la face<br />
gauche du septum interventriculaire. La vitesse <strong>de</strong> conduction dans le faisceau <strong>de</strong><br />
His est explosive : 4 m/s. La conduction se fait dans la zone sous-endocardique<br />
ventriculaire par le réseau <strong>de</strong> His-Purkinje.<br />
Les ventricules sont dotées d’un automatisme lent, voisin <strong>de</strong> 30 à 40 par minute<br />
(normalement couvert par les fréquences sinusales et nodales).<br />
1.2 Technique d’enregistrement<br />
La contraction d’un muscle entraîne un mouvement, <strong>de</strong> la chaleur et un courant<br />
électrique (dépolarisation). L’électrocardiogramme est l’enregistrement du faible<br />
courant électrique accompagnant la contraction <strong>de</strong> muscle cardiaque, soit 1 ou 2<br />
millivolts. Il y a donc intérêt à réduire les courants électriques liés à la contraction <strong>de</strong>s<br />
autres muscles :périphériques (se détendre) et respiratoires (respirer calmement) et<br />
à diminuer la résistance cutanée en frottant la peau , sur une zone <strong>de</strong> la surface <strong>de</strong><br />
l’électro<strong>de</strong>, avec une faible quantité <strong>de</strong> produit conducteur (eau salée et parfois<br />
abrasif). Sur une peau très grasse il peut être utile <strong>de</strong> la dégraisser avec un peu<br />
d’alcool.<br />
Position <strong>de</strong>s électro<strong>de</strong>s<br />
Périphériques : Aux membres supérieurs, préférer la face antérieure <strong>de</strong> l’avant-bras<br />
(peau fine) ; aux membres inférieurs la face antéro-externe (charnue) <strong>de</strong> la jambe.<br />
Les dérivations standards (bipolaires) sont D1, D2 et D3. Les unipolaires <strong>de</strong>s<br />
membres sont VR (right=bras droit), VL (left) et VF (foot=jambe gauche).<br />
Les couleurs peuvent varier selon l’appareil. En principe : bras droit : rouge ; bras<br />
gauche : jaune ; jambe droite : noir ; jambe gauche : vert.<br />
Précordiales : 2 repères sont essentiels (idéalement les marquer au crayon à bille).<br />
3
V2 : à l’extrémité interne du 4 ème espace intercostal gauche : 2 espaces en <strong>de</strong>ssous<br />
<strong>de</strong> l’angle <strong>de</strong> Louis (barre transversale palpable sur le sternum)<br />
V4 : sur la ligne médio-claviculaire (et non mamelonnaire) du 5 ème espace intercostal<br />
gauche : s’écarter du sternum dans le 4 ème espace puis <strong>de</strong>scendre d’un espace<br />
intercostal)<br />
Les autres positions en découlent : V1 est symétrique <strong>de</strong> V2 ; V3 à mi-distance entre<br />
V2 et V4 ; V6 sur la même ligne horizontale que V4 (et non le même espace<br />
intercostal) sur la ligne axillaire (<strong>de</strong>scendant du milieu du creux <strong>de</strong> l’aisselle) ; V5 est<br />
à mi-distance entre V4 et V6 ; V7 est sur la même horizontale sur la ligne axillaire<br />
postérieure (au ras du plan du lit) ; V3R est symétrique <strong>de</strong> V3 (du coté droit).<br />
Causes d’erreur<br />
La principale est le tremblement musculaire qui peut être dû au froid (couvrir le<br />
patient d’une couverture légère), à l’anxiété (l’inciter à se détendre), à l’âge, à<br />
l’alcoolisme, à la maladie <strong>de</strong> Parkinson (qui peut simuler un flutter sur les<br />
périphériques). Au besoin placer <strong>de</strong>s électro<strong>de</strong>s ventouses à la racine <strong>de</strong>s membres<br />
(soit épaules et aisnes).<br />
Les mauvaises positions d’électro<strong>de</strong>s sont fréquentes : inversion d’un membre tel<br />
que bras doit / bras gauche : elle se traduit par <strong>de</strong>s on<strong>de</strong>s P et QRS négatives en<br />
D1 (comme dans un situs inversus). En précordiales V4 est souvent placé sous le<br />
sein gauche et l’utilisation d’une sangle en caoutchouc place les précordiales sur une<br />
ligne oblique, en baudrier, ce qui fausse les comparaisons.<br />
Eviter enfin d’étaler une gran<strong>de</strong> quantité <strong>de</strong> pâte conductrice qui peut faire shunt<br />
entre les précordiales. Eviter également les amortissements électroniques (damping)<br />
susceptibles d’effacer les petites déflexions initiales (on<strong>de</strong>s q par exemple).<br />
L’interprétation d’un ECG dépend beaucoup <strong>de</strong> la qualité technique <strong>de</strong><br />
l’enregistrement, même si les appareils mo<strong>de</strong>rnes ont fait <strong>de</strong>s progrès considérables<br />
dans le maintien <strong>de</strong> la ligne <strong>de</strong> base et l’élimination <strong>de</strong>s artefacts.<br />
1.3 Analyse<br />
L’étalonnage habituel en amplitu<strong>de</strong> est <strong>de</strong> 1cm vertical (10mm) pour 1 millivolt. Les<br />
on<strong>de</strong>s sont dites positives vers le haut, négatives vers le bas par rapport à la ligne<br />
isoélectrique. Si les voltages délivrés par le cœur sont importants, il faut réduire lle<br />
signal à la moitié ou au quart (N/2 ou N/4) pour éviter les déformations ou l’écrétage<br />
du tracé. L’étalonnage en durée est <strong>de</strong> 2,5 cm par secon<strong>de</strong> donc à vitesse normale<br />
1mm horizontal = 0,04 s ( 4 centisecon<strong>de</strong>s). Le papier comporte un trait épais tous<br />
les 5 mm (soit 0,20 secon<strong>de</strong>s). L’œil voit le quart <strong>de</strong> mm, soit 1 centisecon<strong>de</strong> (cs).<br />
La chronologie <strong>de</strong>s on<strong>de</strong>s électrocardiographiques suit la progression <strong>de</strong> l’activité<br />
électrique du cœur (et l’ordre <strong>de</strong> l’alphabet : entre P et U).<br />
L’on<strong>de</strong> P est le témoin <strong>de</strong> la contraction <strong>de</strong>s oreillettes.<br />
L’intervalle PR (synonyme PQ) se mesure du début <strong>de</strong> P au début <strong>de</strong> QRS<br />
L’on<strong>de</strong> rapi<strong>de</strong> QRS témoigne du début <strong>de</strong> la dépolarisation ventriculaire. Les on<strong>de</strong>s<br />
positives se dénomment R, et éventuellement R’, R’’ s’il y en a plusieurs. Les on<strong>de</strong>s<br />
négatives sont soit une négativité initiale (avant toute positivité) : on<strong>de</strong> Q (avant R),<br />
soit une négativité précédée d’une positivité et se dénomment S et éventuellement<br />
S’, S’’ (comme dans l’alphabet). L’indice <strong>de</strong> Sokolow-Lyon est l’addition <strong>de</strong><br />
l’amplitu<strong>de</strong> <strong>de</strong> l’on<strong>de</strong> S en dérivation V1 et <strong>de</strong> la positivité en V5 ou V6 (choisir la plus<br />
gran<strong>de</strong> <strong>de</strong>s <strong>de</strong>ux).<br />
4
Le segment ST est normalement isoélectrique (même niveau que le tracé entre la fin<br />
<strong>de</strong> l’on<strong>de</strong> T et l’on<strong>de</strong> P suivante sur un tracé stable). Le point J représente la jonction<br />
entre l’on<strong>de</strong> QRS et le début <strong>de</strong> ST.<br />
L’on<strong>de</strong> T témoigne <strong>de</strong> la fin <strong>de</strong> la contraction ventriculaire. L’intervalle QT est mesuré<br />
du début <strong>de</strong> QRS à la fin <strong>de</strong> l’on<strong>de</strong> T (ou éventuellement <strong>de</strong> l’on<strong>de</strong> U). Sa durée<br />
dépend beaucoup <strong>de</strong>s courants ioniques (Na, K…) <strong>de</strong> la contraction cardiaque.<br />
Fréquence cardiaque Int QT (cs) écart type<br />
60 bpm 39 +-4 (soit <strong>de</strong> 35 à 41 cs)<br />
80 35 +-4<br />
<strong>100</strong> 31 +-4<br />
Il est aisé d’évaluer la fréquence moyenne (FC) d’un événement répétitif (par<br />
exemple entre 2 on<strong>de</strong> R) d’après l’intervalle moyen (en gros carreaux <strong>de</strong> 5mm) qui<br />
les sépare selon la formule FC = 300 / R-R. Nombre <strong>de</strong> carreaux Fréquence par<br />
minute<br />
1 300<br />
2 150<br />
3 <strong>100</strong><br />
4 75<br />
5 60<br />
(6 50)<br />
En cas <strong>de</strong> forte irrégularité (arythmie), compter 10 complexes, le nombre total <strong>de</strong><br />
carreaux et diviser par 10.<br />
Il existe <strong>de</strong>s réglettes donnant ces calculs (sur 2 complexes consécutifs). Ils ont<br />
l’inconvénient <strong>de</strong> ne porter que sur une pério<strong>de</strong> inspiratoire ou expiratoire<br />
(fréquences différentes), d’être inapplicables en cas d’arythmie et surtout d’être<br />
rarement sous la main lorsque l’on en aurait besoin. Ils peuvent ai<strong>de</strong>r pour les<br />
fréquences extrêmes et l’interprétation <strong>de</strong>s intervalles QT encore qu’il existe<br />
quelques repères simples (entre lesquels il est facile d’extrapoler) :<br />
L’axe <strong>de</strong>s différents complexes se calcule à partir <strong>de</strong>s dérivations périphériques,<br />
dans un plan frontal, sur un cercle (cf shéma) partant <strong>de</strong> 0 <strong>de</strong>gré (à droite) et<br />
tournant jusqu'à 180° (à gauche) soit par le bas (dans le sens <strong>de</strong>s aiguilles d’une<br />
montre) : <strong>de</strong>gré positifs, soit par le haut (sens antihoraire) : <strong>de</strong>grés négatifs.<br />
5
Il suffit <strong>de</strong> considérer 3 couples <strong>de</strong> dérivations perpendiculaires l’une à l’autre :<br />
Dérivation Perpendiculaire<br />
DI = 0° VF = +90°<br />
D2 = + 60° VL = - 30°<br />
D3 = + 120° VR = - 150° (prolongement = + 30°)<br />
Ainsi il existe une dérivation (ou son prolongement) tous les 30°.<br />
1 Le premier temps consiste à repérer la dérivation dans laquelle l’on<strong>de</strong> (par<br />
exemple QRS) est la plus petite ou plus précisément dans laquelle les positivités et<br />
les négativités s’égalisent le mieux (en surface).<br />
2 Il suffit alors <strong>de</strong> regar<strong>de</strong>r la dérivation couplée (perpendiculaire à la précé<strong>de</strong>nte)<br />
pour trouver l’axe. Celui-ci est dans le sens <strong>de</strong> l’électro<strong>de</strong> si l’on<strong>de</strong> est positive ou<br />
dans son prolongement (figurant en pointillés sur le schéma) si elle est négative.<br />
(3) Lorsque la somme <strong>de</strong>s on<strong>de</strong>s positives et négatives n’est nulle dans aucune<br />
dérivation Il est possible <strong>de</strong> préciser à 15 <strong>de</strong>grés près ; si le plus petit QRS est<br />
légèrement positif, l’axe est plus proche <strong>de</strong> cette électro<strong>de</strong> (<strong>de</strong> 15°) ; si la somme est<br />
légèrement négative, éloigner l’axe <strong>de</strong> 15°. L’axe normal <strong>de</strong> QRS est compris entre -<br />
30° et + 110°.<br />
6
De nombreux appareils d’électrocardiographie récents comportent un module<br />
d’analyse, généralement satisfaisant en ce qui concerne le calcul <strong>de</strong>s axes,<br />
intervalles et fréquences, souvent discutables par leurs interprétations (le plus<br />
souvent dans un sens alarmiste). Il faut toujours interpréter soi-même le tracé et<br />
confronter le résultat avec celui <strong>de</strong> la machine sans le croire aveuglément. De plus il<br />
est très utile <strong>de</strong> comparer un tracé actuel à un ancien (et donc <strong>de</strong> savoir les<br />
interpréter).<br />
1.4 ECG Normal<br />
- P amplitu<strong>de</strong> inférieure à 2.5mm et durée inférieure à 0,12 s en dérivations<br />
standards. Faibles variations <strong>de</strong> fréquence.<br />
- Intervalle P-R <strong>de</strong> 0,12,à 0,21s (tenir compte <strong>de</strong> l’âge et <strong>de</strong> la fréquence cardiaque)<br />
et stable<br />
- QRS régulièrement conduits par l’on<strong>de</strong> P, (à la même fréquence), larges <strong>de</strong> moins<br />
<strong>de</strong> 0,12 s en dérivations standards (et retard <strong>de</strong> déflexion intrinsécoï<strong>de</strong> inférieure à<br />
0,08s en V1 et V6). On<strong>de</strong> Q inférieure à 0,04s. Amplitu<strong>de</strong> inférieure à 26mm en<br />
précordiales. Axe compris entre –30° et + 110°.<br />
- Segment ST isoélectrique (à 0,5 mm près)<br />
- On<strong>de</strong> T : axe proche <strong>de</strong> celui <strong>de</strong> QRS<br />
Intervalle QT en accord avec la fréquence cardiaque (<strong>de</strong> 0,35 à 0,41s pour FC=60)<br />
On<strong>de</strong> U petite (ou invisible) et <strong>de</strong> même sens que l’on<strong>de</strong> T<br />
Un compte rendu <strong>de</strong>vrait mentionner au moins le type d’activation (rythme sinusal),<br />
la fréquence moyenne, l’axe <strong>de</strong> QRS et sa normalité (clacul <strong>de</strong> l’indice <strong>de</strong> Sokolow-<br />
Lyon conseillé) et l’absence <strong>de</strong> troubles <strong>de</strong> la repolarisation ventriculaire (st et T).<br />
7
2 Pathologie coronaire<br />
Les termes <strong>de</strong> nécrose, courant <strong>de</strong> lésion, ischémie sont <strong>de</strong>s conventions<br />
électrocardiographiques mais n’ont pas <strong>de</strong> signification anatomique stricte.<br />
2.1 Infarctus du myocar<strong>de</strong><br />
Le succès <strong>de</strong> l’électrocardiographie tient en gran<strong>de</strong> partie à sa capacité d’établir à lui<br />
seul le diagnostic d’infarctus, dans sa forme classique (avec on<strong>de</strong> Q <strong>de</strong> nécrose) et<br />
ce <strong>de</strong> façon rétrospective.<br />
Le diagnostic électrocardiographique est aisé :<br />
L’on<strong>de</strong> Q <strong>de</strong> nécrose est définie par une négativité initiale (non précédée <strong>de</strong> la<br />
moindre positivité), large <strong>de</strong> 0,04 s ou plus (le critère <strong>de</strong> profon<strong>de</strong>ur n’est ni<br />
nécessaire ni suffisant au diagnostic). Elle a une bonne spécificité après élimination<br />
<strong>de</strong> 3 causes d’erreur : bloc <strong>de</strong> branche gauche (BBG), syndrome <strong>de</strong> Wolf Parkinson<br />
White (WPW) et cardiomyopathies surtout obstructives. (CMO)<br />
L’on<strong>de</strong> Q est présente dès la 3ème heure après le début <strong>de</strong> la douleur dans plus <strong>de</strong>s<br />
<strong>de</strong>ux tiers <strong>de</strong>s infarctus avec on<strong>de</strong> Q, mais ce délai est trop tardif pour être utilisable<br />
dans le climat d’urgence <strong>de</strong> l’infarctus du myocar<strong>de</strong>. L’on<strong>de</strong> Q peut persister<br />
indéfiniment (séquelle permettant un diagnostic rétrospectif) ou, dans près <strong>de</strong> 50 %<br />
<strong>de</strong>s cas, disparaître après quelques semaines ou mois, notamment dans les infarctus<br />
inférieurs ou septaux. Elle peut disparaître rapi<strong>de</strong>ment après reperméabilisation<br />
coronaire précoce.<br />
Le sta<strong>de</strong> évolutif <strong>de</strong> l’infarctus s’appréciait à partir <strong>de</strong>s troubles <strong>de</strong> la repolarisation<br />
observés dans le territoire <strong>de</strong> l'infarctus. Le courant <strong>de</strong> lésion sous-épicardique se<br />
définit par un sus-décalage du segment ST évoluant en 2 phases:<br />
- Initiale : sus décalage concave (vers le haut) se raccordant à une on<strong>de</strong> T positive,<br />
asymétrique, à sommet mousse et <strong>de</strong> gran<strong>de</strong> amplitu<strong>de</strong> par rapport à l'on<strong>de</strong> rapi<strong>de</strong><br />
(QRS) qui la précè<strong>de</strong>. Cette "on<strong>de</strong> T géante", (stricto-sensu d'ischémie sousendocardique),<br />
est présent dès les premiers instants <strong>de</strong> l'occlusion coronaire. Elle<br />
s'atténue rapi<strong>de</strong>ment (en quelques heures) et signe un infarctus très récent.<br />
8
- Récente : L'on<strong>de</strong> <strong>de</strong> Par<strong>de</strong>e se caractérise par un sus-décalage convexe, en dôme,<br />
du segment ST englobant l'on<strong>de</strong> T.<br />
Le segment ST revient vers la ligne isoélectrique après un délai très variable : tantôt<br />
très rapi<strong>de</strong> en cas <strong>de</strong> reperméabilisation coronaire rapi<strong>de</strong>, sinon en quelques jours.<br />
Sa persistance au <strong>de</strong>là <strong>de</strong> 6 semaines était un témoin d’ectasie pariétale (anévrysme<br />
ventriculaire) mais l'échocardiogramme permet un diagnostic bien plus précoce et<br />
fiable. Un décalage persistant peut également traduire la viabilité locale du<br />
myocar<strong>de</strong>. Il est fréquent d’observer dans les territoires myocardiques opposés à la<br />
zone ischémique un aspect en miroir (souvent déformant) avec sous-décalage du<br />
segment ST. Son évolution est synchrone <strong>de</strong> celle du signe direct.<br />
L’on<strong>de</strong> T d’ischémie sous-épicardique est typiquement négative, symétrique, pointue<br />
et profon<strong>de</strong>. Ces 3 <strong>de</strong>rniers caractères ne sont ni nécessaires ni spécifiques.<br />
L'ischémie est contemporaine <strong>de</strong> la régression <strong>de</strong> la lésion et signe la phase<br />
secondaire <strong>de</strong> l’infarctus. Spontanément l'on<strong>de</strong> T atteint souvent sa profon<strong>de</strong>ur<br />
maximale vers la 3ème semaine. Ultérieurement elle se repositive dans près <strong>de</strong> la<br />
moitié <strong>de</strong>s cas (sans différence pronostique), signant un infarctus ancien.<br />
La succession <strong>de</strong> ces troubles <strong>de</strong> repolarisation se fait dans <strong>de</strong>s délais très variables<br />
mais dans un ordre relativement constant (schématiquement abaissement progressif<br />
<strong>de</strong> ST et T).<br />
Sta<strong>de</strong> Segment ST On<strong>de</strong> T<br />
Initial ST fortement sus décalé géante +++<br />
Par<strong>de</strong>e ST ++ convexe englobé +<br />
Intermédiaire + négative -<br />
Secondaire isoélectrique négative --<br />
9
En pratique l’urgence que représente l’infarctus du myocar<strong>de</strong> conduit à traiter sans<br />
attendre l’apparition d’une on<strong>de</strong> Q. Le diagnostic d'infarctus est suffisamment<br />
probable pour commencer le traitement si coexistent 3 critères :<br />
1) une douleur angineuse prolongée <strong>de</strong> plus d’un quart d’heure ou une <strong>de</strong>mi heure,<br />
2) 2) rebelle aux dérivés nitrés d’action rapi<strong>de</strong> bien pris (bouffée <strong>de</strong> spray, dinitrate<br />
d’isosorbi<strong>de</strong> sucé, ou trinitrine croquée), soit que la douleur persiste soit qu’elle<br />
reprenne après une brève sédation,<br />
3) 3) un décalage du segment ST d'au moins 1 mm, dans au moins 2 dérivations<br />
analysant un même territoire myocardique systématisé, avec signes en miroir.<br />
10
4) Le diagnostic sera confirmé rétrospectivement par les signes biologiques (CPK<br />
fraction MB, troponine, myosine) et souvent par la constitution d’une zone <strong>de</strong> nécrose<br />
électrocardiographique.<br />
La topographie <strong>de</strong> l'infarctus peut se schématiser en fonction <strong>de</strong> la localisation <strong>de</strong>s<br />
signes électrocardiographiques directs (on<strong>de</strong> Q, courant <strong>de</strong> lésion sous-épicardique)<br />
Infarctus Signes ECG directs<br />
Inférieur D2,D3,VF<br />
Latéral (antéro-latéral) D1,VL,V5,V6<br />
Septal (antéro-septal) (V1), V2, V3<br />
Apical V4 et adjacentes (microvoltage en standards)<br />
Basal V7, V8 (signes indirects en V1)<br />
Ventricule droit V3R, V4R<br />
Ces localisations peuvent s'associer : Infarctus inférieur + latéral = inféro-latéral,<br />
inférieur + septal = septal profond, septal + latéral = antérieur étendu. L’atteinte <strong>de</strong>s 3<br />
localisations (infarctus circonférentiel) se constitue en règle par épiso<strong>de</strong>s successifs<br />
et reste rare. L’infarctus apical s’associe fréquemment à un infarctus septal, le basal<br />
et le ventriculaire droit à un infarctus inférieur. L’échocardiographie précise<br />
rapi<strong>de</strong>ment la zone acinétique.<br />
11
-<br />
Les signes électrocardiographiques <strong>de</strong> l’infarctus du ventricule droit sont moins<br />
fiables que ceux <strong>de</strong> l'infarctus du ventricule gauche : on<strong>de</strong> q <strong>de</strong> nécrose en V3r, V4R<br />
avec courant <strong>de</strong> lésion sous épicardique (sus-décalage du segment ST égal ou<br />
supérieur à 1mm), ischémie sous épicardique.<br />
Infarctus sans on<strong>de</strong> Q (non-Q). L’infarctus sous-endocardique se traduit par un<br />
sous-décalage du segment ST intéressant plusieurs dérivations d’un même territoire<br />
systématisé Le contexte clinique est souvent celui d’un angor instable, moins aigu<br />
que celui <strong>de</strong> l’infarctus “ avec on<strong>de</strong> q ” mais le traitement en est aussi urgent. Le<br />
diagnostic sera apporté rétrospectivement par les critères biologiques.<br />
12
L'apparition d'un bloc <strong>de</strong> branche gauche dans un contexte clinique évocateur<br />
(douleur angineuse rebelle) est un équivalent électrocardiographique valable<br />
d'infarctus du myocar<strong>de</strong>.<br />
2.2 Troubles <strong>de</strong> repolarisation d’origine ischémiques (en <strong>de</strong>hors <strong>de</strong>s syndromes<br />
coronaires aigüs).<br />
Courant <strong>de</strong> lésion sous-endocardique : Typiquement c'est un décalage inférieur du<br />
segment ST d’une amplitu<strong>de</strong> d’au moins 1mm (0,1 mV), horizontal, rectiligne, se<br />
raccordant par une cassure à angle net à une on<strong>de</strong> T (diphasique -+ ou positive).<br />
C'est le signe électrocardiographique le plus suggestif <strong>de</strong> la maladie coronaire,<br />
presque pathognomonique lorsqu'il est synchrone d'une douleur thoracique et<br />
transitoire, régressant à la fin <strong>de</strong> la douleur (ECG 17).<br />
Lors <strong>de</strong>s épreuves électrocardiographiques d'effort les critères <strong>de</strong> Mason comportent<br />
un sous-décalage <strong>de</strong> ST horizontal ou <strong>de</strong>scendant, profond d'au moins 1mm pendant<br />
au moins 0,08 s, si possible sur au moins 2 dérivations analysant un même territoire.<br />
Cet aspect électrocardiographique est nécessaire et suffisant pour établir la positivité<br />
<strong>de</strong> l'épreuve, qu’il s’y associe ou non (ischémie silencieuse) une douleur coronaire<br />
mais n’a pas <strong>de</strong> valeur localisatrice.<br />
Il faut distinguer le courant <strong>de</strong> lésion <strong>de</strong>s autres causes <strong>de</strong> décalage inférieur du<br />
segment ST, souvent secondaires à une anomalie <strong>de</strong> la dépolarisation (QRS), telles<br />
que l’hypertrophie ventriculaire gauche, un bloc <strong>de</strong> branche ou certains troubles du<br />
rythme.<br />
13
L'aspect d'ischémie sous-épicardique est une on<strong>de</strong> T négative typiquement<br />
symétrique et pointue. La valeur sémiologique <strong>de</strong> l'ischémie est moindre que celle du<br />
courant <strong>de</strong> lésion et ne se discute guère que liée à une douleur angineuse. Il existe<br />
<strong>de</strong> nombreuses causes non coronaires d'inversion <strong>de</strong> l'on<strong>de</strong> T.<br />
Cliniquement ces aspects peuvent apparaître dans un contexte d’angor simple. Il<br />
s’agit parfois d’un sous décalage <strong>de</strong> ST persistant en l’absence <strong>de</strong> douleur<br />
angineuse. Ailleurs les troubles <strong>de</strong> repolarisation apparaissent à l’occasion d’un<br />
syndrome coronaire aigu. Ils comportent tantôt un sus décalage <strong>de</strong> ST comparable à<br />
celui <strong>de</strong> l’infarctus initial, mais sans apparition d’on<strong>de</strong> Q et sans élévation<br />
enzymatique, tantôt un sous décalage du segment ST contemporain <strong>de</strong> la douleur<br />
angineuse et évoquant un infarctus sans on<strong>de</strong> Q mais sans stigmates biologiques<br />
rétrospectifs. Ailleurs une négativation <strong>de</strong>s on<strong>de</strong>s T également contemporaine <strong>de</strong> la<br />
douleur et se repositivant après traitement. En pratique la conduite à tenir est celle<br />
qui s’applique à toute menace d’infarctus : Le traitement doit être rapi<strong>de</strong> et puissant.<br />
Le but commun est d’éviter la nécrose, sinon d’en limiter l’étendue.<br />
2.3 Dans l'angor <strong>de</strong> Prinzmetal l'électrocardiogramme enregistré en crise montre<br />
1) un sus-décalage du segment ST concave se raccordant à une on<strong>de</strong> T positive<br />
(aspect voisin <strong>de</strong> celui <strong>de</strong> l'on<strong>de</strong> T géante ou du sta<strong>de</strong> initial <strong>de</strong> la péricardite<br />
aiguë), avec en règle signes en miroir dans un territoire opposé.<br />
2) l’augmentation d'amplitu<strong>de</strong> <strong>de</strong> l'on<strong>de</strong> R<br />
3) la disparition progressive <strong>de</strong> ces signes en une dizaine <strong>de</strong> minutes, (plus<br />
rapi<strong>de</strong>ment après antagoniste calcique ou trinitrine).<br />
.<br />
Chez le sujet conscient ces anomalies électrocardiographiques (spasme)<br />
accompagnent typiquement une douleur spontanée, souvent nocturne, croissante en<br />
une dizaine <strong>de</strong> minutes jusqu'à une acmé accompagnée parfois <strong>de</strong> troubles<br />
rythmiques (palpitations) ou <strong>de</strong> troubles conductifs (lipothymies). Indication <strong>de</strong> Holter.<br />
14
3 Troubles <strong>de</strong> la conduction<br />
La conduction <strong>de</strong> l’on<strong>de</strong> <strong>de</strong> dépolarisation emprunte <strong>de</strong>s voies <strong>de</strong> conduction<br />
constituées <strong>de</strong> fibres myocardiques plus ou moins spécialisées. On les subdivise en<br />
troubles supra-ventriculaires (schématiquement au <strong>de</strong>ssus <strong>de</strong> la bifurcation du<br />
faisceau <strong>de</strong> His) dont les plus conus sont les troubles <strong>de</strong> la conduction auriculoventriculaire<br />
et entroubles <strong>de</strong> la conduction intra-ventriculaires (blocs <strong>de</strong> branches du<br />
faisceau <strong>de</strong> His<br />
L’analyse <strong>de</strong>s troubles <strong>de</strong> conduction auriculo-ventriculaire repose sur 1) l’étu<strong>de</strong> <strong>de</strong><br />
l’activité ventriculaire en chronologie (fréquence, régularité) et en morphologie<br />
(aspect idioventriculaire, normal, « conduit » ou idio-« ventriculaire », ressemblant à<br />
un bloc <strong>de</strong> branche). 2) L’étu<strong>de</strong> <strong>de</strong> l’activité auriculaire, facilitée par l’enregistrement<br />
<strong>de</strong> tracés longs dans les dérivations où l’oreillette est habituellement mieux visible :<br />
D2 et/ou V1 permet d’en mesurer la fréquence (repères sur le bord d’une feuille <strong>de</strong><br />
papier). 3) La comparaison <strong>de</strong>s activités respectives <strong>de</strong>s oreillettes et <strong>de</strong>s ventricules<br />
et <strong>de</strong> leur rapports chronologiques permettant d’imaginer le sens et la vitesse <strong>de</strong> la<br />
conduction (par exemple intervalle P-R).<br />
3.1 Troubles <strong>de</strong> la conduction auriculo-ventriculaire (et sino auriculaires)<br />
Degré Type Conduction Comman<strong>de</strong>/réponse<br />
1 retard ralentie 1 / 1 (Pas <strong>de</strong> P bloqué)<br />
2 Luciani-W.. S’allonge blocages périodiques<br />
Mobitz II Fixe blocages intermittents<br />
2/1 1 fois sur 2 1 P bloqué sur 2<br />
haut <strong>de</strong>gré blocages longs <strong>Plus</strong>ieurs P bloqués<br />
3<br />
-<br />
complet nulle indépendance (P/Qrs au hasard)<br />
Blocs du 1er <strong>de</strong>gré : le délai <strong>de</strong> conduction <strong>de</strong> la dépolarisation myocardique est<br />
supérieur aux normes mais il n’y a pas <strong>de</strong> défaut <strong>de</strong> conduction : chaque<br />
"comman<strong>de</strong>" (P) est suivie d’une "réponse" (QRS) soit conduction 1/1.<br />
- Blocs du 2ème <strong>de</strong>gré (BAV2) : définis par <strong>de</strong>s "manques" : certaines comman<strong>de</strong>s<br />
sont bloquées (on<strong>de</strong>s P sans réponse ventriculaire QRST). Il en existe plusieurs<br />
types :<br />
Dans le bloc du 2 ème <strong>de</strong>gré type Mobitz II la conduction se fait selon la loi du "tout ou<br />
rien" : lorsque la conduction passe, elle le fait à vitesse constante (l'intervalle P-QR<br />
est fixe). Le siège du trouble conductif est souvent bas (hissien ou infrahissien)<br />
exposant à <strong>de</strong>s syncopes.<br />
Dans le bloc du 2 ème <strong>de</strong>gré type Luciani-Wenckebach le délai <strong>de</strong> conduction<br />
augmente d'un battement au suivant jusqu'à un blocage <strong>de</strong> la conduction après<br />
lequel ce délai revient à sa valeur minimale. Ainsi il suffit <strong>de</strong> contrôler que la<br />
conduction est plus rapi<strong>de</strong> après la pause qu'avant. Ce type <strong>de</strong> bloc est souvent<br />
“ haut situé ” et sans gravité potentielle. (possible chez <strong>de</strong>s sportifs <strong>de</strong> haut niveau).<br />
15
Dans le BAV2 <strong>de</strong> haut <strong>de</strong>gré, plusieurs comman<strong>de</strong>s consécutives sont bloquées,<br />
réalisant <strong>de</strong>s pauses prolongées. Indication d’électro-stimulateur..<br />
Le bloc 2/1 (une on<strong>de</strong> P sur 2 est suivie d'un complexe ventriculaire) peut relever <strong>de</strong>s<br />
<strong>de</strong>ux mécanismes <strong>de</strong> bloc auriculo-ventriculaire du 2 ème <strong>de</strong>gré : soit Mobitz II, soit<br />
Luciani-Wenckebach. Sa signification pronostique est variable et la conduite à tenir<br />
dépend essentiellement du contexte clinique (troubles <strong>de</strong> conscience).<br />
Bloc auriculo-ventriculaire complet (ou bloc auriculo-ventriculaire du 3 ème <strong>de</strong>gré). Il y<br />
a une dissociation auriculo-ventriculaire complète : indépendance entre les on<strong>de</strong>s P<br />
et les complexes ventriculaires (QRS-T). Le ventricule est dépolarisé par son<br />
automatisme propre, habituellement lent (inférieur à 40 par minute) et d’aspect<br />
idioventriculaire : QRS large (0,12 s ou plus) et monophasique : positivité (R ) ou<br />
négativité exclusive (QS) volontiers crocheté. La repolarisation ST-T est souvent en<br />
16
sens opposé <strong>de</strong> QRS. L’on<strong>de</strong> P, plus rapi<strong>de</strong> que le ventricule, tombe régulièrement<br />
mais au hasard par rapport à QRS. Lorsque le foyer d’automatisme ventriculaire<br />
siège dans le septum interventriculaire les complexes ventriculaires peuvent être fins<br />
et <strong>de</strong> fréquence quasi normale.<br />
Bloc sino-auriculaire. Seul le type Mobitz II est <strong>de</strong> diagnostic aisé ; effacement<br />
complet d'une séquence P-QRS-T, avec conservation du rythme <strong>de</strong> base : la pause<br />
est égale à un multiple (souvent le double) <strong>de</strong> l'intervalle R-R habituel. Ceci témoigne<br />
<strong>de</strong> la persistance <strong>de</strong> l'automatisme du « chef d'orchestre » sinusal.<br />
17
Le bloc sino-auriculaire à blocage progressif <strong>de</strong> Blumberger est suspecté sur<br />
l’électrocardiogramme <strong>de</strong> surface lorsque s'observe un raccourcissement progressif<br />
<strong>de</strong>s intervalles PP, aboutissant à une pause <strong>de</strong> P-QRS-T, suivie <strong>de</strong> la reprise <strong>de</strong> la<br />
séquence.<br />
3.2 Stimulateur cardiaque (Entraîneur électro-systolique. Pace-maker)<br />
Lorsque le trouble conductif est susceptible d’entraîner <strong>de</strong>s troubles <strong>de</strong> conscience<br />
paroxystiques il est justifié <strong>de</strong> mettre en place un stimulateur cardiaque, au besoin<br />
après avoir effectué une exploration endocavitaire (enregistrement <strong>de</strong>s potentiels du<br />
faisceau <strong>de</strong> His) à la recherche d’un trouble <strong>de</strong> conduction “ bas situé ” (Intervalle HV<br />
supérieur à 80 ms ou augmentant fortement sous ajmaline)<br />
Les impulsions (spikes) se marquent sur l’électrocardiogramme sous forme <strong>de</strong> traits<br />
fins prenant le contrôle <strong>de</strong> la dépolarisation auriculaire et/ou ventriculaire suivant le<br />
type <strong>de</strong> programmation : La première lettre indique le siège <strong>de</strong> la stimulation (A =<br />
auriculaire, V = ventriculaire, D = double : auriculaire et ventriculaire). la 2ème lettre<br />
la détection (A, V ou D); la 3ème la fonction sentinelle (I = inhibition, D = double<br />
inhibition). En réglage DDD (ECG 27),il y a une double stimulation auriculaire et<br />
ventriculaire, une double détection (2ème lettre) et l’inhibition <strong>de</strong>s <strong>de</strong>ux stimulations<br />
s'il y a une dépolarisation spontanée. Un VVI est un stimulateur ventriculaire<br />
sentinelle. Les tracés longs en DII sous aimant et le Holter ai<strong>de</strong>nt à dépister les<br />
dysfonctions <strong>de</strong> détection ou <strong>de</strong> stimulation.<br />
3.3 Pré-excitation ventriculaire. Syndrome <strong>de</strong> Wolff Parkinson White<br />
Cette conduction accélérée, court-circuitant la voie <strong>de</strong> conduction auriculoventriculaire<br />
normale (nodo-hissienne) par une voie accessoire (faisceau <strong>de</strong> Kent) se<br />
diagnostique sur 4 signes :<br />
1) Intervalle PR court, inférieur à 0,11 s<br />
2) Elargissement <strong>de</strong> QRS égal ou supérieur à 0,12 s.<br />
3) du fait d’une on<strong>de</strong> <strong>de</strong>lta, triangulaire, initiant l’on<strong>de</strong> rapi<strong>de</strong> proprement dite. Son<br />
aspect en V1 peut être positif (type A) ou négatif (type B). Schématiquement l’axe<br />
<strong>de</strong> l’on<strong>de</strong> <strong>de</strong>lta et <strong>de</strong> QRS sont à l’opposé <strong>de</strong> la localisation <strong>de</strong> la voie accessoire :<br />
18
vers - 90° si la voie est postéro-septale, 180° si elle est latérale gauche (ECG 31),<br />
+90° antéro-septale, axe gauche si elle siège dans la paroi libre du VD.<br />
4) Troubles <strong>de</strong> repolarisation : habituellement sous décalage du segment ST et /ou<br />
inversion <strong>de</strong> l’on<strong>de</strong> T dans les dérivations où existe une gran<strong>de</strong> on<strong>de</strong> R<br />
La présence d’une voie accessoire réalise un circuit susceptible <strong>de</strong> réentrées et<br />
expose à <strong>de</strong>s accès <strong>de</strong> tachycardie paroxystiques (<strong>de</strong> type jonctionnel). Ceux-ci<br />
peuvent être dangereux, notamment si la pério<strong>de</strong> réfractaire rétrogra<strong>de</strong> du faisceau<br />
<strong>de</strong> Kent est brève : tachycardies extrèmes (plus <strong>de</strong> 200 par minutes) avec risque <strong>de</strong><br />
syncope ou <strong>de</strong> mort subite.<br />
La survenue d’une fibrillation auriculaire expose à <strong>de</strong>s passages successifs <strong>de</strong> la<br />
dépolarisation auriculaire par la voie jonctionnelle normale et par la voie anormale<br />
(Kent) d’où un aspect <strong>de</strong> tachyarythmie avec double aspect <strong>de</strong> QRS, parfois très<br />
rapi<strong>de</strong> exposant au risque <strong>de</strong> chute du débit cardiaque.<br />
Ces risques justifient, si les troubles du rythme sont potentiellement dangereux ou<br />
particulièrement gênants en dépit du traitement médical (en évitant les digitaliques<br />
qui favorisent l’emprunt du circuit anormal), la recherche <strong>de</strong> pré-excitation<br />
intermittente par enregistrements <strong>de</strong> longue durée (Holter) et le recours à <strong>de</strong>s<br />
métho<strong>de</strong>s ablatives (application d’un courant <strong>de</strong> radiofréquences lors d’une<br />
exploration électro-physiologique).<br />
Dissociation auriculo-ventriculaire<br />
Les rythmes auriculaires et ventriculaires sont différents. Les complexes<br />
ventriculaires QRS ont une morphologie fine, "conduite". Lorsqu'une on<strong>de</strong> P survient<br />
à une chronologie favorable (ventricule sorti <strong>de</strong> sa pério<strong>de</strong> réfractaire) elle peut<br />
prendre le contrôle du ventricule (capture). Ces dissociations auriculo-ventriculaires<br />
sont dites isorythmiques lorsque les fréquences <strong>de</strong>s automatismes sinusaux (du<br />
noeud <strong>de</strong> Keith et Flack) et jonctionnel (nodo-hisien) sont voisins. Il semble exister<br />
plusieurs mécanismes <strong>de</strong> remise en phase : d'origine électrique (dissociation par<br />
interférence) ou mécanique (ébranlement).<br />
19
3.4 - Blocs <strong>de</strong> branches.<br />
Ce diag,nostic implique que la conduction emprunte les voies normales. Le trouble<br />
conductif se situe au <strong>de</strong>ssous <strong>de</strong> la bifurcation du faisceau <strong>de</strong> His : sur la branche<br />
droite du faisceau <strong>de</strong> His (blocs droits) ou sur les rameaux antérieurs, postérieurs ou<br />
septaux <strong>de</strong> la branche gauche (blocs gauches). Les termes électrocardiographiques<br />
n’ont pas <strong>de</strong> valeur anatomique stricte , ainsi un bloc complet ne signifie pas une<br />
coupure du faisceau mais traduit une convention : la conduction dans la branche<br />
concernée est suffisamment ralentie pour que la durée totale <strong>de</strong> la dépolarisation<br />
ventriculaire (durée <strong>de</strong> QRS) soit égale ou supérieure à 0,12 s et que le délai<br />
d’apparition <strong>de</strong> la déflexion intrinsécoï<strong>de</strong> (du début <strong>de</strong> QRS à la <strong>de</strong>rnière positivité<br />
importante, ce qui exclut les petits post potentiels) soit égal ou supérieur à 0,08 s<br />
dans la précordiale correspondant au ventricule concerné (V1 pour le bloc droit ou<br />
V6 pour le bloc gauche). La cause la plus fréquente <strong>de</strong>s blocs, notamment gauches<br />
est la dégénérescence <strong>de</strong>s branches du faisceau <strong>de</strong> His (maladie <strong>de</strong> Lenègre).<br />
La dépolarisation <strong>de</strong>s ventricules se fait à partir <strong>de</strong>s branches <strong>de</strong> bifurcation du<br />
faisceau <strong>de</strong> His. Normalement la première zone activée est le septum<br />
interventriculaire, dépolarisé pour les ¾ à partir <strong>de</strong>s ramifications septales <strong>de</strong> la<br />
branche gauche, d’où l’on<strong>de</strong> q physiologique en D1, VL, V6. .La dépolarisation se<br />
propage ensuite rapi<strong>de</strong>ment (4m/s) dans les branches antérieure et postérieure <strong>de</strong> la<br />
branche gauche et le réseau <strong>de</strong> His-Purkinje qui les prolonge. (cf électrogénèse).<br />
Bloc <strong>de</strong> branche implique une conduction par la voie auriculo-ventriculaire normale<br />
Durée QRS Retard DI Autres critères<br />
BBD >=0,12s >=0,08s en V1 rSR' en V1 avec T négatif<br />
BBG >=0,12s >=0,08s en V6 R exclusif crocheté. ST-T opposés<br />
------------------------------------------------------------------------------------------------------<br />
BID >=0,08s >=0,04s en V1 rSr' précordiales droites<br />
BIG NS NS Absence qVL et empâtement R<br />
------------------------------------------------------------------------------------------------------<br />
HBAG NS NS AQRS à gauche <strong>de</strong> -30º , qVL<br />
HBPG NS NS AQRS à droite <strong>de</strong> +110º sans HVD<br />
BBD :bloc <strong>de</strong> branche droit complet. BBG :bloc <strong>de</strong> branche gauche complet,<br />
BID :bloc incomplet droit, BIG :bloc incomplet gauche, HBAG : hemibloc antérieur<br />
gauche, HBPG : hemibloc postérieur gauche, Retard DI : retard d’apparition <strong>de</strong> la<br />
déflexion intrinsècoï<strong>de</strong>. NS : non significatif.<br />
Blocs <strong>de</strong> la branche droite<br />
Le bloc <strong>de</strong> branche droit complet se caractérise par 1) une conduction auriculoventriculaire<br />
par la voie normale, 2) un élargissement <strong>de</strong> la durée <strong>de</strong> QRS en<br />
standards (DI, DII, DIII) égal ou supérieur à 0,12 s et 3) un retard <strong>de</strong> déflexion<br />
intrinsécoï<strong>de</strong> en V1 égal ou supérieur à 0,08 s. Les autres signes sont accessoires :<br />
l’aspect en V1 est souvent du type RSR’, l’aspect en DIII est souvent <strong>de</strong> type R-S<br />
avec on<strong>de</strong> S large, empâtée (bloc doit type Wilson), la repolarisation (ST et T) est<br />
opposée à QRS.<br />
Le bloc droit incomplet est un bloc droit en miniature : durée <strong>de</strong> QRS égale ou<br />
supérieure à 0,08 s (mais inférieure à 0,12 s) et retard <strong>de</strong> déflexion intrinsécoï<strong>de</strong> en<br />
V1 égal ou supérieur à 0,04 s (mais inférieur à 0,08s) avec souvent aspect rSr’ en<br />
précordiales droites.<br />
20
Le bloc <strong>de</strong> branche gauche complet a les mêmes critères que le bloc complet<br />
droit, sauf 3) retard <strong>de</strong> la déflexion intrinsécoï<strong>de</strong> en V6 égal ou supérieur à 0,08 s.<br />
Accessoirement l’aspect <strong>de</strong> QRS est souvent monophasique : on<strong>de</strong> R exclusive<br />
(sans on<strong>de</strong> q septale en dérivations “ gauches ”) parfois crochetée ou on<strong>de</strong> QS large<br />
(pseudo infarctus). La repolarisation (segment ST et on<strong>de</strong>T) est généralement<br />
opposée à l’on<strong>de</strong> rapi<strong>de</strong>. L’axe <strong>de</strong> QRS est indifférent et souvent normal.<br />
21
Le bloc <strong>de</strong> branche gauche incomplet n’est défini ni par la durée <strong>de</strong> QRS ni par le<br />
délai <strong>de</strong> la déflexion intrinsécoî<strong>de</strong> mais (sous réserve <strong>de</strong> conduction auriculoventriculaire<br />
par la voie normale), par 1) l’absence <strong>de</strong> l’on<strong>de</strong> q physiologique en V6 et<br />
2) une montée progressive (arrondie) du début <strong>de</strong> l’on<strong>de</strong> R, mieux visible sur les<br />
tracés à trace épaisse (empâtement du pied <strong>de</strong> l’on<strong>de</strong> R).<br />
Hémiblocs gauches<br />
Ils ne sont pas définis par la durée <strong>de</strong> QRS ni par la déflexion intrinsécoî<strong>de</strong> mais par<br />
1) la déviation pathologique <strong>de</strong> l’axe <strong>de</strong> QRS, avec opposition entre le début <strong>de</strong> la<br />
dépolarisation ventriculaire (4 premiers centièmes <strong>de</strong> QRS) dont l’axe est normal et<br />
la fin <strong>de</strong> QRS dont l’axe est anormalement dévié 2) l'élimination d'autres causes <strong>de</strong><br />
déviation axiale.<br />
Hémibloc antérieur gauche. Il est défini par 1) la déviation <strong>de</strong> l’axe <strong>de</strong> QRS à gauche<br />
<strong>de</strong> -60 <strong>de</strong>grés 2) la présence <strong>de</strong> l’on<strong>de</strong> q septale physiologique en DI et VL (avec<br />
aspect rS en DIII ce qui élimine un Infarctus inférieur).<br />
Hémibloc postérieur gauche. Il est caractérisé par 1) la déviation <strong>de</strong> l’axe <strong>de</strong> QRS à<br />
droite <strong>de</strong> + 110 <strong>de</strong>grés, 2) l’absence d’hypertrophie ventriculaire droite (responsable<br />
<strong>de</strong> la moitié <strong>de</strong>s déviations axiales droites).<br />
22
Blocs multiples<br />
Les troubles conductifs sont fréquemment associés : l’analyse d’un tracé doit être<br />
complète. Il n’est pas rare que les troubles se constituent en plusieurs temps.<br />
Par exemple apparition d’un bloc complet droit dans un premier temps puis d’un<br />
hémibloc antérieur gauche (ECG 39); ce type <strong>de</strong> bloc bilatéral est fréquent. En<br />
l’absence <strong>de</strong> troubles <strong>de</strong> conscience il n’a guère <strong>de</strong> signification péjorative (compte<br />
tenu <strong>de</strong> la robustesse <strong>de</strong> la voie postérieure gauche).<br />
En revanche l’association bloc <strong>de</strong> branche droit et hemi-bloc postérieur gauche<br />
comporte un risque non négligeable <strong>de</strong> blocage (souvent intermittent) du rameau<br />
antérieur réalisant alors un bloc auriculo-ventriculaire complet (paroxystique) et<br />
exposant aux syncopes. Ce type <strong>de</strong> bloc bifasciculaire justifie <strong>de</strong>s investigations<br />
électrophysiologiques et conduit souvent à la mise en place d’un stimulateur<br />
cardiaque.<br />
L’association d’un bloc <strong>de</strong> branche complet et d’un bloc auriculo-ventriculaire partiel<br />
(du 1 er <strong>de</strong>gré) témoigne volontiers d’un trouble conductif profond. De même un bloc<br />
<strong>de</strong> branche gauche très large (durée <strong>de</strong> QRS égale ou supérieure à 0,16s) traduit<br />
souvent un trouble <strong>de</strong> conduction à la fois dans les branches gauche et droite du<br />
faisceau <strong>de</strong> His.<br />
Blocs fonctionnels. Blocs apparaissant en tachycardie ou blocs en phase 3 :<br />
La pério<strong>de</strong> réfractaire <strong>de</strong> la branche droite du faiscceau <strong>de</strong> His est<br />
physiologiquement plus longue que celle <strong>de</strong> la branche gauche. De ce fait si le coeur<br />
s'accélère (ou à l’occasion d’une dépolarisation prématurée telle qu’une extrasystole)<br />
la conduction peut être freinée dans la branche droite d'où l'aspect habituel <strong>de</strong> bloc<br />
droit <strong>de</strong> ces blocs fonctionnels (blocs aberrants). De plus la pério<strong>de</strong> réfractaire du<br />
faisceau <strong>de</strong> His est d'autant plus longue que le cycle précé<strong>de</strong>nt était long et le coeur<br />
lent (phénomène d'Aschman); l'aberration apparaît électivement lorsque qu'un cycle<br />
court survient après un cycle long; elle disparaît inversement.<br />
Blocs en bradycardie (blocs en phase 4)<br />
23
Ils sont favorisés par exemple par une manoeuvre vagale. Ils disparaissent lorsque la<br />
fréquence s’accélère.<br />
Blocs intermittents : Certains tracés enregistrent <strong>de</strong>s aspects <strong>de</strong> bloc <strong>de</strong> branche<br />
gauche complet suivis, souvent à court terme d’aspects <strong>de</strong> bloc incomplet gauche<br />
voire <strong>de</strong> tracés normaux. Ces variations ne sont pas toujours explicables par <strong>de</strong>s<br />
variations <strong>de</strong> la fréquence cardiaque. Au plan pronostique un trouble conductif<br />
instable (même régressif) est à surveiller plus attentivement qu’un trouble stable et<br />
ancien.<br />
3.5 Association infarctus et bloc <strong>de</strong> branche gauche. Le diagnostic d’infarctus avec<br />
BBD a la même fiabilité qu’en l’absence <strong>de</strong> bloc. En revanche les blocs <strong>de</strong> branche<br />
gauches peuvent masquer <strong>de</strong>s on<strong>de</strong>s q d’origine coronaire ou les simuler. Il existe<br />
cependant <strong>de</strong>s signes <strong>de</strong> probabilté, notamment dans l’Infarctus antéro-septal ::<br />
- A la phase initiale un fort sus-décalage du segment ST (égal ou supérieur à 7mm)<br />
dans les précordiales droites.<br />
- Signe <strong>de</strong> Cabrera : crochetage <strong>de</strong> la branche ascendante <strong>de</strong> l’on<strong>de</strong> S, large <strong>de</strong> 0,04<br />
s au moins, et haut situé (tiers supérieur <strong>de</strong> la branche ascendante) sur au moins 2<br />
dérivations précordiales droites consécutives. Ces critères ne sont pas très<br />
fréquemment rassemblés.<br />
- La réduction progressive d’amplitu<strong>de</strong> <strong>de</strong> l’on<strong>de</strong> r (et non l’absence d’on<strong>de</strong> r) sur au<br />
moins 2 dérivations précordiales droites consécutives (signe <strong>de</strong> Partrige) est un<br />
signe relativement fréquent et fiable.<br />
- La réapparition d’une on<strong>de</strong> q en DI, VL en dépit du bloc <strong>de</strong> branche gauche est un<br />
signe indirect évocateur.<br />
- <strong>de</strong> même qu’une on<strong>de</strong> q en V5,V6.<br />
Dans l’infarctus antéro-latéral l’existence d’une on<strong>de</strong> S ou RS en précordiales<br />
gauches serait suggestive.<br />
Dans l’infarctus inférieur l’existence d’une on<strong>de</strong> Q en dérivations inférieures n’est ni<br />
spécifique (50%) ni constante (sensibilité 50%) et ne permet donc en aucun cas<br />
d’établir un diagnostic d’infarctus inférieur sur bloc gauche.<br />
24
4Troubles du rythme<br />
Métho<strong>de</strong> d’analyse<br />
Il faut examiner successivement 1) l’activité ventriculaire (plus facile à voir) : on<strong>de</strong><br />
rapi<strong>de</strong> QRS en évaluant sa fréquence (et régularité) et sa forme (axe et durée)<br />
comparée aux complexes normaux (« conduits » par les voies <strong>de</strong> conduction<br />
Hisiennes). L’on<strong>de</strong> lente (T) a habituellement le même axe que QRS avec ST<br />
isoélectrique ; ST-T peut être opposé à QRS (aspect diphasique) suggestif d’un<br />
trouble <strong>de</strong> repolarisation secondaire.<br />
2) Activité auriculaire : elle peut être difficile à voir et doit être recherchée sur <strong>de</strong>s<br />
tracés longs, dans les dérivations où l’on voit habituellement le mieux les oreillettes<br />
(D2 ou V1). Dans les cas difficiles il est utile d’effectuer une manœuvre vagale<br />
pendant l’enregistrement (qui ralentit l’oreillette normale et freine la conduction<br />
auriculo-ventriculaire) et <strong>de</strong> marquer sur le bord d’un papier 3 ou 4 repères <strong>de</strong><br />
l’activité auriculaire. En mesurer fréquence (et régularité) et morphologie, comparée<br />
à l’aspect sinusal (s’il est disponible).<br />
3) Chercher à établir la conduction entre oreillettes et ventricules en fonction <strong>de</strong>s<br />
rapports chronologiques entre les <strong>de</strong>ux (intervalle P-R), en sachant que la<br />
conduction peut se faire dans les <strong>de</strong>ux sens (ventriculo-auriculaire).<br />
4.1 Extrasystoles<br />
Ce sont <strong>de</strong>s dépolarisations prématurées, en règle suivies d’une pause (repos<br />
“ compensateur ” <strong>de</strong> la prématuration).<br />
Extrasystoles auriculaires : l’activité auriculaire est 1) prématurée, 2) <strong>de</strong> forme<br />
différente <strong>de</strong> celle <strong>de</strong>s on<strong>de</strong>s P sinusales (on<strong>de</strong>s P'), 3) Le complexe ventriculaire<br />
QRS-T est normal (d'aspect "conduit"). 4) L’on<strong>de</strong> P’ entraîne le ventricule après un<br />
délai souvent raccourci (voisin <strong>de</strong> 0,12 s). 5) Le repos compensateur est incomplet<br />
(ne compensant pas la prématurité) et décale donc le rythme sinusal <strong>de</strong> base.<br />
25
Extrasystoles ventriculaires<br />
Elles comportent 5 critères :<br />
1) Prématurité par rapport au cycle <strong>de</strong> base du patient. La survenue très précoce sur<br />
la fin <strong>de</strong> l’on<strong>de</strong> T précé<strong>de</strong>nte est dite phénomène R sur T et est un signe classique<br />
<strong>de</strong> gravité.<br />
2) Dépolarisation ventriculaire anormale (idioventriculaire) : en règle QRS larges <strong>de</strong><br />
0,12 s ou plus, déformés et souvent monophasiques (R ou QS exclusif), parfois<br />
crochetés<br />
3) QRS non précédés par une on<strong>de</strong> P dans un intervalle plausible (au moins 0,12 s)<br />
4) Troubles <strong>de</strong> la repolarisation : le segment ST et l’on<strong>de</strong> T sont généralement<br />
opposés à QRS<br />
5).L’extrasystole est suivie d’un repos parfaitement compensateur (<strong>de</strong> sa<br />
prématurité) si bien que l’intervalle entre le QRS normal qui précè<strong>de</strong> l’extrasystole<br />
et celui qui la suit est le double du l’intervalle R-R <strong>de</strong> base<br />
Extrasystoles bigéminées<br />
La survenue d’une ESV (R’) après chaque complexe <strong>de</strong> base (R) réalise un<br />
bigéminisme. Le couplage R-R’ est habituellement fixe. Le bigéminisme est souvent<br />
intermittent n’apparaissant que pour une certaine fréquence du rythme sinusal. En<br />
règle le bigéminisme disparaît lorsque le cœur s’accélère (loi du bigéminisme).<br />
Pronostic. Les extrasystoles ventriculaires sur cœur sain n’ont pas <strong>de</strong> signification<br />
péjorative et n’imposent pas <strong>de</strong> traitement sauf si elles sont ressenties <strong>de</strong> façon<br />
particulièrement gênante. Leur nombre augmente normalement avec l’âge.<br />
Les critères <strong>de</strong> gravité croissante (dérivés <strong>de</strong> Lown et Wolf) comportent 1) un nombre<br />
élevé : au moins 2 par minute ou au moins 30 par heure: 2) un aspect variable,<br />
polymorphe, 3) un caractère répétitif : 2 extrasystoles successives (ESV couplées<br />
par paires : doublet) ou 3 (salves ou triplet) séquence déjà considérée comme un<br />
équivalent <strong>de</strong> tachycardie ventriculaire non soutenue, 4) une forte prématurité (R sur<br />
T) ou un couplage variable (balayant l’intervalle T-P).<br />
26
Extrasystoles jonctionnelles<br />
L’on<strong>de</strong> rapi<strong>de</strong> (QRS) est normale ou presque (parfois légère différence d’amplitu<strong>de</strong><br />
par rapport aux complexes <strong>de</strong> base). L’on<strong>de</strong> P est typiquement inversée dans les<br />
dérivations périphériques (par comparaison avec l’aspect basal) et s’inscrit soit juste<br />
avant QRS (intervalle PR inférieur à 0 ,12 s) soit juste après (dans le segment ST) ;<br />
L’on<strong>de</strong> P peut être invisible (cachée dans QRS ?).<br />
La parasystolie est à différencier <strong>de</strong>s extrasystoles.<br />
Il s’agit <strong>de</strong> complexes ventriculaires anormaux, survenant à intervalles réguliers<br />
habituellement espacés et indépendants du rythme <strong>de</strong> base. De ce fait le couplage<br />
R-R’ est variable. Le foyer parasystolique prend le contrôle <strong>de</strong> la dépolarisation<br />
ventriculaire chaque fois qu’il survient alors que le myocar<strong>de</strong> est sorti <strong>de</strong> sa pério<strong>de</strong><br />
réfractaire. Il faut enregistrer d’assez longs lambeaux <strong>de</strong> tracé (en DII ou V1) pour en<br />
faire la preuve.<br />
4.2 Tachycardies paroxystiques.<br />
Supraventriculaire Ventriculaire<br />
QRS normaux, “ conduits ” Idioventriculaire:<br />
fins (< 0,12 s) large(0,12s), R ou QS<br />
ST-T repolarisation normale ST-T opposé<br />
P rétrogra<strong>de</strong>, négative Normale, plus lente<br />
Conduction A V 1 pour 1, juste avant Dissociation AV<br />
ou après QRS relation au hasard<br />
Compléments Fin brusque (vagale) ESV semblable<br />
Bloc fonctionnel (droit) Fusion/capture<br />
Tachycardies supra-ventriculaires, jonctionnelles (dites anciennement nodales). Ces<br />
accès correspon<strong>de</strong>nt, comme la plupart <strong>de</strong>s tachycardies paroxystiques, à un<br />
mécanisme <strong>de</strong> réentrée.<br />
Leur manifestation clinique caractéristique est la maladie <strong>de</strong> Bouveret : l’accès est<br />
plus volontiers déclenché par certaines positions (penché en avant) que par l’effort ;<br />
le sujet ressent <strong>de</strong>s palpitations très rapi<strong>de</strong>s (sensation <strong>de</strong> moteur dans la poitrine),<br />
souvent désagréables et parfois douloureuses, inquiétantes (impression <strong>de</strong> crise<br />
cardiaque ou <strong>de</strong> perte <strong>de</strong> conscience imminente). L’accès peut se prolonger. Le fait<br />
le plus caractéristique est la fin brusque <strong>de</strong> l’accès (spontanément ou à l’occasion<br />
d’une manoeuvre vagale). L’arrêt est typiquement accompagné ou suivi <strong>de</strong><br />
manifestations post-critiques notamment d’une crise polyurique.<br />
27
Critères électrocardiographiques<br />
1) L’activité ventriculaire est d’aspect normal, “ conduit ” : QRS fins (moins <strong>de</strong> 0,12 s),<br />
comparables au complexes précédant l’accès avec repolarisation habituelle. La<br />
fréquence est régulière et souvent très rapi<strong>de</strong> (180 à 200 par minute).<br />
2) L’activité auriculaire est à rechercher sur <strong>de</strong> longs enregistrements (en DII ou V1).<br />
Elle est typiquement inversée par rapport aux on<strong>de</strong>s P normales, négative en<br />
dérivations inférieures (activation rétrogra<strong>de</strong>). Elle survient juste avant QRS (PR<br />
inférieur à 0,12 s) ou après QRS dans le segment ST. Elle peut être invisible.<br />
3) Il y a autant <strong>de</strong> complexes auriculaires que ventriculaires (conduction 1/1) lorsque<br />
l’activité auriculaire est visible.<br />
4) Le critère essentiel est en pratique la brusquerie <strong>de</strong> la fin <strong>de</strong> la crise avec une<br />
brève pause avant le retour au rythme sinusal normal. Il n’est pas rare d’observer<br />
quelques troubles <strong>de</strong> repolarisation passagers. Il est donc important d’effectuer les<br />
manoeuvres <strong>de</strong> régularisation sous enregistrement électrocardiographique en<br />
dérivation adéquate (DII ou V1) : manoeuvre <strong>de</strong> Valsalva (“ gonflez la poitrine,<br />
gar<strong>de</strong>z l’air, sans souffler, et poussez.. autant que vous pourrez tenir.. ”), massage<br />
carotidien unilatéral (après vérification <strong>de</strong> l’absence bilatérale <strong>de</strong> souffle carotidien)<br />
juste sous l’angle <strong>de</strong> la mâchoire, enfin en cas d’insuccès réflexe oculo-cardiaque<br />
par compression forte (seuil douloureux) <strong>de</strong>s globes oculaires (absence <strong>de</strong><br />
glaucome, cataracte). Ces manoeuvres seront enseignées au patient pour qu’il les<br />
applique dès le début <strong>de</strong> l’accès.<br />
Il existe <strong>de</strong>s causes d’erreur notamment en cas <strong>de</strong> trouble <strong>de</strong> conduction<br />
intraventriculaire préexistant (bloc <strong>de</strong> branche) ou fonctionnel (bloc aberrant) souvent<br />
à type <strong>de</strong> bloc droit. L’aspect électrocardiographique peut alors simuler une<br />
tachycardie ventriculaire.<br />
Tachycardie ventriculaire<br />
Les critères électrocardiographiques permettent souvent le diagnostic sur le tracé <strong>de</strong><br />
surface :<br />
1) Les complexes ventriculaires QRS sont d’aspect idioventriculaire : élargis à 0,12 s<br />
ou plus, monophasiques (positivité ou négativité exclusives) avec repolarisation<br />
ST-T opposée au complexe rapi<strong>de</strong>. La fréquence, supérieure à <strong>100</strong>/min (définition<br />
28
d’une tachycardie) est relativement régulière (variations <strong>de</strong> 5 à 6<br />
battements/minute).<br />
2) L’activité auriculaire est normale en morphologie et en fréquence. Elle est parfois<br />
un peu accélérée, mais reste inférieure à celle du ventricule. Les on<strong>de</strong>s P ne sont<br />
pas toujours aisément visibles ; les enregistrement longs en DII ou V1 sous<br />
manoeuvre vagale peuvent ralentir l’oreillette et faciliter son observation.<br />
3) Il y a dissociation auriculoventriculaire, habituellement sans conduction<br />
auriculoventriculaire. Il n’y a pas <strong>de</strong> bloc auriculoventriculaire proprement dit mais<br />
la voie <strong>de</strong> conduction n’est pas conductrice car pénétrée en permanence par <strong>de</strong>s<br />
incitations issues <strong>de</strong> l’oreillette et du ventricule. De rares tachycardies<br />
ventriculaires entraînent l’oreillette par voie rétrogra<strong>de</strong> (ventriculo-auriculaire) et<br />
doivent être distinguées <strong>de</strong> tachycardies jonctionnelles (du type infranodales) avec<br />
conduction aberrante.<br />
Le diagnostic électrocardiographique <strong>de</strong> tachycardie ventriculaire est très facilité<br />
dans <strong>de</strong>ux éventualités : 1) existence sur un électrocardiogramme enregistré en<br />
<strong>de</strong>hors <strong>de</strong> l’accès, d’extrasystoles ventriculaires ressemblant aux complexes QRS <strong>de</strong><br />
l’accès. 2) Survenue au cours <strong>de</strong> la tachycardie ventriculaire <strong>de</strong> complexes<br />
ventriculaires précédés d’une on<strong>de</strong> P dans un délai compatible avec une conduction<br />
auriculo-ventriculaire (intervalle PR voisin <strong>de</strong> l’intervalle <strong>de</strong> base ou un peu allongé),<br />
ressemblant à ceux du rythme sinusal <strong>de</strong> base (capture complète) ou <strong>de</strong><br />
morphologie intermédiaire (fusion). Les captures sont possibles si la tachycardie<br />
ventriculaire n’est pas trop rapi<strong>de</strong> lorsque l’on<strong>de</strong> <strong>de</strong> dépolarisation parvient au<br />
ventricule alors qu’il est sorti <strong>de</strong> sa pério<strong>de</strong> réfractaire.<br />
Selon leur durée, on oppose schématiquement :<br />
- Tachycardies ventriculaires soutenues : durant plus <strong>de</strong> 30 s avec complexes<br />
monomorphes<br />
- Tachycardies ventriculaires non soutenues : triplet (3 extrasystoles ventriculaires<br />
successives) ou TV en salve, complexes ventriculaires généralement monomorphes,<br />
avec ralentissement progressif <strong>de</strong> la tachycardie et arrêt spontané après 5 à 10<br />
battements.<br />
29
Il n’y a pas <strong>de</strong> relation étroite entre la gène fonctionnelle et la durée d’une<br />
tachycardie ventriculaire.<br />
Les caractères <strong>de</strong> la TV peuvent apporter <strong>de</strong>s arguments statistiques en faveur <strong>de</strong><br />
certaines étiologies.<br />
La dysplasie ventriculaire droite arythmogène (DVDA), <strong>de</strong> diagnostic difficile, est<br />
une cause majeure <strong>de</strong> mort subite chez les sujets jeunes, souvent <strong>de</strong> sexe masculin<br />
et chez les sportifs. Elle est liée à une infiltration fibro-graisseuse du myocar<strong>de</strong><br />
ventriculaire droit responsable d’une akinésie plus ou moins localisée du ventricule<br />
droit (échocardiographie, scanner, IRM) avec plusieurs formes génétiques. Les<br />
formes à haut risque sont caractérisées par <strong>de</strong>s signes cliniques d’insuffisance<br />
cardiaque droite, une dysfonction ventriculaire gauche, <strong>de</strong>s tachycardies<br />
ventriculaires et leur caractère symptomatique (syncope, douleur thoracique). Elles<br />
justifient l’implantation d’un défibrillateur (Hulot Circulation 2004). Un <strong>de</strong>s phénotypes<br />
(ARVD2) est lié à une mutation du gène récepteur <strong>de</strong> la ryanodine et expose à <strong>de</strong>s<br />
tachycardies ventriculaires polymorphes catécholergiques et à <strong>de</strong>s syncopes ou<br />
morts subites à l’effort.<br />
L’électrocardiogramme <strong>de</strong> base montre 1) <strong>de</strong>s on<strong>de</strong>s T négatives en précordiales<br />
droites, 2) une déviation <strong>de</strong> l’axe <strong>de</strong> QRS à gauche <strong>de</strong> -30°, 3) plus rarement un bloc<br />
<strong>de</strong> branche droit avec parfois potentiels tardifs <strong>de</strong> bas voltage visibles sur le tracé <strong>de</strong><br />
surface enfin 4) une hypertrophie auriculaire droite dans les formes évoluées. En<br />
cours <strong>de</strong> tachycardie ventriculaire on peut observer : 1) un aspect <strong>de</strong> retard gauche<br />
en précordiales. 2) un axe <strong>de</strong> QRS « peu » dévié (entre -90° et +120°). 3) une durée<br />
<strong>de</strong> QRS modérément augmentée (voisine <strong>de</strong> 0,15 s). 4) <strong>de</strong>s QRS relativement<br />
amples. 5) plusieurs TV <strong>de</strong> morphologie différentes chez le même patient.<br />
Tachycardies ventriculaires idiopathiques (en salves ou paroxystiques) : QRS peu<br />
élargis (0,14 s) et amples (somme VR+VL+VF égale ou supérieure à 2,8 mV)<br />
Dans l’infarctus du myocar<strong>de</strong> il est aléatoire <strong>de</strong> tenter <strong>de</strong> localiser l’infarctus en<br />
fonction <strong>de</strong>s dérivations montrant un aspect QR (avec on<strong>de</strong> Q large <strong>de</strong> 0,06 ou plus<br />
et ample). En pratique dans le contexte d’extrême urgence <strong>de</strong> l’infarctus du<br />
myocar<strong>de</strong> aigu, la simple constatation d’une tachycardie à complexes QRS larges,<br />
mal tolérée, suffit à déclencher la procédure <strong>de</strong> défibrillation électrique.<br />
Tachycardies ventriculaires <strong>de</strong>s cardiomyopathies : QRS très élargis (moyenne 0,21<br />
s) et <strong>de</strong> faible amplitu<strong>de</strong> (somme VR+VL+VF voisine <strong>de</strong> 2 mV).<br />
Autres aspects d’hyperactivité ventriculaire<br />
Le rythme idioventriculaire accéléré (RIVA) se définit par une fréquence ventriculaire<br />
spontanée (sans drogue bathmotrope) supérieure à 60 par minute (plus rapi<strong>de</strong> que le<br />
rythme idioventriculaire habituel) et inférieure à <strong>100</strong> par minute (tachycardie). La<br />
cause la plus fréquent est l’infarctus du myocar<strong>de</strong> récent (volontiers <strong>de</strong> topographie<br />
inférieure). Il s’observe le plus souvent dans le cadre d’un syndrome vagal et évolue<br />
favorablement après la correction <strong>de</strong> l’état vagal (par injection intraveineuse<br />
d’atropine). C’est également un aspect fréquent témoignant d’une procédure <strong>de</strong><br />
reperméabilisation coronaire efficace. Il ne conduit pas à la prescription<br />
d’antiarythmiques et encore moins à un choc électrique.<br />
30
Fibrillation ventriculaire<br />
L’activité ventriculaire est incessante, anarchique, ne permettant souvent pas <strong>de</strong><br />
différencier la dépolarisation et la repolarisation ventriculaire. Cet état correspond<br />
hémodynamiquement à un arrêt cardiaque avec débit cardiaque nul. Il impose donc<br />
un massage cardiaque efficace jusqu'à la défibrillation sous peine <strong>de</strong> décérébration<br />
et décès.<br />
Flutter ventriculaire Il réalise une activité ventriculaire très rapi<strong>de</strong> (près <strong>de</strong> 300 par<br />
minute), incessante sans diastole électrique, dans laquelle on reconnaît mal<br />
dépolarisation et repolarisation, généralement mal tolérée (collapsus).<br />
Les torsa<strong>de</strong>s <strong>de</strong> pointes réalisent <strong>de</strong>s salves tachycardiques répétées,<br />
habituellement bénignes lorsqu’elles sont correctement traitées. Sinon elles peuvent<br />
entraîner <strong>de</strong>s lipothymies, <strong>de</strong>s syncopes si l’accès se prolonge, voire une fibrillation<br />
ventriculaire.<br />
Electrocardiographiquement<br />
1) l’accès débute par un complexe ventriculaire inaugural très déformé survenant<br />
environ 0,60 s après le QRS précé<strong>de</strong>nt,<br />
2) suivi d’une salve rapi<strong>de</strong> (200 à 240 par minute) <strong>de</strong> complexes ventriculaires dont<br />
l’aspect varie sans cesse progressivement : pointe en haut ( R ) puis en bas (QS).<br />
3) La salve cesse spontanément en une dizaine <strong>de</strong> secon<strong>de</strong>s,<br />
4) suivie du retour au rythme <strong>de</strong> base habituellement lent (inférieur à 60/min), avec<br />
allongement <strong>de</strong> QT (ou QU, mesuré du début <strong>de</strong> QRS à la fin <strong>de</strong> la repolarisation)<br />
souvent au <strong>de</strong>là <strong>de</strong> 0,60 s.<br />
31
La cause est souvent iatrogène : hypokaliémie par diurétique sans compensation<br />
potassique ou par laxatif, bradycardie souvent liée à un traitement antiaryhmique<br />
(molécules favorisant la désynchronisation <strong>de</strong> la repolarisation, quinidiques entre<br />
autres) ou syndromes du QT long.<br />
Le diagnostic est important car le traitement <strong>de</strong> ce trouble (essentiellement conductif)<br />
est l’accélération du rythme cardiaque par entraînement électrique provisoire (ou à<br />
<strong>de</strong>faut isoprénaline), l’arrêt <strong>de</strong>s traitements et la recharge en potassium et en<br />
magnésium. L’état <strong>de</strong>s patients peut être aggravé si on traite la torsa<strong>de</strong> comme une<br />
tachycardie ventriculaire (cardioversions itératives).<br />
Le syndrome <strong>de</strong> Brugada (lié à une anomalie du canal sodique (mutation SCN5A)<br />
est caractérisé électrocardiographiquement par un aspect <strong>de</strong> bloc <strong>de</strong> branche droit<br />
avec surélévation (3mm) <strong>de</strong> la portion initiale (J) du segment ST <strong>de</strong>scendant vers un<br />
T négatif, en V1 V2 V3, spontané (forme grave) ou inconstant mais pouvant être<br />
provoqué (test par flecaïni<strong>de</strong>) ou par enregistrement haut dans le 3 ème espace<br />
intercostal (Hisamatsu, Nakazawa Circ 2004). Il prédomine chez les hommes jeunes<br />
et sa prévalence est estimée à moins <strong>de</strong> 1 p <strong>100</strong>0 (Blangy Arch Mal Cœur Vaiss<br />
2005). Les formes à haut risque, du fait <strong>de</strong> mort subite récupérée, <strong>de</strong> syncopes, d’un<br />
sus-décalage <strong>de</strong> ST > 2mm ou <strong>de</strong> la possibilité d’induire une tachycardie ou<br />
fibrillation ventriculaire (stimulation ventriculaire programmée) justifient la mise en<br />
place d’un défibrillateur implantable, éventuellement après essai d’un traitement par<br />
le sulfate <strong>de</strong> quinidine (Hermida JACC et Belhassen Circulation 2004).<br />
32
Troubles <strong>de</strong> l’activation électrique. Ils sont souvent liés à <strong>de</strong>s anomalies génétiques<br />
<strong>de</strong>s courants potassiques, sodique ou calcique.<br />
Les syndromes du QT long (type 1,2,5,6 et7 An<strong>de</strong>rsen), le syndrome <strong>de</strong> Jerwell et <strong>de</strong><br />
Lange-Nielsen (avec surdité) exposent à <strong>de</strong>s syncopes récidivantes et à la mort<br />
subite.<br />
Rythme du sinus coronaire<br />
L’origine <strong>de</strong> la dépolarisation auriculaire est située au plancher <strong>de</strong> l’oreillette droite,<br />
près <strong>de</strong> l’abouchement du sinus coronaire, d’où un axe <strong>de</strong> P orienté <strong>de</strong> bas en haut<br />
(négatif en D II et D III) et une conduction rapi<strong>de</strong> vers les ventricules (PR voisin <strong>de</strong><br />
0,12 s ou inférieur). Les ventricules gar<strong>de</strong>nt un aspect fin « conduit ».<br />
Traitements antiarythmiques médicamenteux<br />
- Efficacité du traitement. La fréquence d’arythmies telles que <strong>de</strong>s extrasystoles<br />
ventriculaires varie gran<strong>de</strong>ment d’un jour à l’autre et d’une heure à l’autre. Les<br />
critères d’efficacité habituellement proposés sont un réduction d’au moins 50 % <strong>de</strong>s<br />
extrasystoles ventriculaires sur <strong>de</strong>s électrocardiogrammes <strong>de</strong> longue durée (<strong>de</strong><br />
préférence 48 heures), la diminution <strong>de</strong> 90 % <strong>de</strong>s extrasystoles répétitives (doublets)<br />
et la disparition <strong>de</strong>s salves <strong>de</strong> tachycardie ventriculaire. Aucun antiarythmique n’est<br />
efficace à lui seul sur plus <strong>de</strong> 50 à 60 % <strong>de</strong>s patients. Il est souvent utile d’associer<br />
différents antiarythmiques à faible dose, par exemple un betabloquant et un<br />
antiarythmique <strong>de</strong> membrane (classe I).<br />
- Effet proarythmique. Tout traitement médicamenteux antiarythmique peut entraîner<br />
l’apparition d’un nouveau trouble du rythme ou l’aggravation du trouble préexistant.<br />
On inclut dans ces effets indésirables <strong>de</strong>s troubles conductifs tels que l’allongement<br />
<strong>de</strong> l’intervalle QT, les troubles <strong>de</strong> conduction auriculo-ventriculaires et les<br />
dysfonctions sinusales. L’évaluation est faite à partir d’enregistrements ambulatoires<br />
<strong>de</strong> longue durée <strong>de</strong> l’électrocardiogramme.<br />
33
4.3 Troubles du rythme auriculaire<br />
Deux troubles comportent une dépolarisation permanente <strong>de</strong>s oreillettes donc<br />
l’absence complète <strong>de</strong> ligne isoélectrique stable. Tout les oppose car l’une est<br />
régulière, l’autre irrégulière.<br />
Flutter auriculaire. L’activité auriculaire incessante est fixe<br />
1) en fréquence (spontanément à 300 par minute),<br />
2) en morphologie (en <strong>de</strong>nts <strong>de</strong> scie: montée rapi<strong>de</strong> et <strong>de</strong>scente lente ou l'inverse)<br />
3) en amplitu<strong>de</strong> (habituellement mieux visible en DII ou V1).<br />
4) Accessoirement la pério<strong>de</strong> réfractaire physiologique <strong>de</strong> la jonction auriculo<br />
ventriculaire donne lieu spontanément à une conduction 2/1 (donc fréquence<br />
ventriculaire immuable à 150 par minute) sauf chez certains sujets jeunes chez qui la<br />
conduction peut se faire 1/1 (ou en cas d’intoxication par <strong>de</strong>s antiarythmiques <strong>de</strong> la<br />
classe I <strong>de</strong> Vaughan Williams).<br />
5) Les complexes ventriculaires QRS ont un aspect normal, fin, “ conduit ” sauf<br />
s’il s’associe au flutter un bloc <strong>de</strong> branche préexistant ou fonctionnel (aberration liée<br />
à la tachycardie).<br />
Les traitements, notamment digitaliques, augmentent la pério<strong>de</strong> réfractaire <strong>de</strong> la voie<br />
<strong>de</strong> conduction auriculo-ventriculaire, plus souvent sur un mo<strong>de</strong> pair (4/1) qu’impair<br />
(3/1). Simultanément la fréquence du flutter est souvent ralentie si bien que la<br />
fréquence ventriculaire peut être pratiquement normale. Le freinage <strong>de</strong> la conduction<br />
auriculo-ventriculaire est parfois variable <strong>de</strong> façon périodique (comme un<br />
phénomène <strong>de</strong> Luciani-Wenckebach) réalisant un flutter instable.<br />
34
Fibrillation auriculaire.L’activité auriculaire est totalement anarchique, irrégulière<br />
1) en fréquence (variant <strong>de</strong> 350 à 600 par minute),<br />
2) en morphologie (on<strong>de</strong>s tantôt pointues, tantôt arrondies, vers le haut ou vers le<br />
bas, pouvant varier d'un aspect presque sinusal à un aspect triangulaire ressemblant<br />
par moments à un flutter et<br />
3) en amplitu<strong>de</strong>: tantôt bien visible (à grosses mailles), tantôt presque isoélectrique ;<br />
ces aspects se succédant souvent en fuseaux.<br />
4) Accessoirement la conduction auriculo-ventriculaire se fait au hasard et se<br />
dépolarisent <strong>de</strong> façon totalement arythmique caractérisant l'arythmie complète.<br />
5) Les complexes QRS ont un aspect supraventriculaire, "conduit", normal. Le<br />
ventricule peut être régulier (par exemple lors d’une dissociation auriculoventriculaire,<br />
d’un bloc auriculo-ventriculaire complet ou sous électrostimulateur<br />
cardiaque) ou presque régulier notamment dans les tachyarythmies . La régularité du<br />
rythme ventriculaire est un critère peu fiable pour différencier flutter et fibrillation.<br />
Enfin, à l’inverse <strong>de</strong>s extrasystolies, on peut observer dans la fibrillation auriculaire<br />
<strong>de</strong>ux diastoles longues successives.<br />
Dans la tachycardie atriale (tachysystolie auriculaire non-flutterienne ) les on<strong>de</strong>s P'<br />
sont distinctes (séparées par <strong>de</strong>s intervalles isoélectriques), anormales (différentes<br />
<strong>de</strong>s on<strong>de</strong> p sinusales), rapi<strong>de</strong>s (200 par minutes environ), avec conduction<br />
auriculoventriculaire 2/1 ou parfois 1/1. L’activité auriculaire est souvent mieux visible<br />
en DII ou V1 où elle doit être recherchée. Ce trouble peut être déclenché par les<br />
intoxications digitaliques.<br />
35
5 Hypertrophies<br />
Ce terme n’a pas une signification anatomique exacte : l’hypertrophie<br />
électrocardiographique correspond le plus souvent à une dilatation <strong>de</strong>s cavités<br />
cardiaques (surcharge volumique).<br />
5.1 Hypertrophies auriculaires (qui augmentent la durée <strong>de</strong> la contraction <strong>de</strong><br />
l’oreillette concernée)<br />
Hypertrophie auriculaire droite : la dépolarisation <strong>de</strong> l'oreillette droite se prolonge<br />
jusqu'à la dépolarisation <strong>de</strong> l'oreillette gauche, d'où addition <strong>de</strong>s voltages.<br />
L’amplitu<strong>de</strong> <strong>de</strong> P est égale ou supérieure à 2,5 mm dans au moins une <strong>de</strong>s<br />
dérivations standards (volontiers DI ou DII)<br />
36
Hypertrophie auriculaire gauche : l'oreillette gauche se dépolarise pendant une<br />
longue durée après la droite, d'où les 3 critères (Tableau VI) : 1) durée totale <strong>de</strong> P<br />
égale ou supérieure à 0,12 s, 2) aspect bifi<strong>de</strong> (2 bosses), souvent visible en<br />
précordiales moyennes et 3) aspect diphasique en V1 avec négativité large <strong>de</strong> 0,04<br />
s ou plus.<br />
Hypertrophie biauriculaire. Elle associe l’augmentation d’amplitu<strong>de</strong> et <strong>de</strong> durée <strong>de</strong>s<br />
critères précé<strong>de</strong>nts.<br />
Hypertrophies ventriculaires.<br />
H V Droite HV Gauche<br />
Axe <strong>de</strong> QRS Axe droit (sauf HBPG) peu significatif<br />
Précord droites Bloc droit, RV1 ample S ample en V1,V2<br />
Précord gauches S profond en V6 R ample en V5, V6 / Sokolow<br />
Transition étalée (V3 à V5) brusque<br />
Repolarisation opposée à QRS opposée à QRS<br />
Oreillettes HAD HAG<br />
Légen<strong>de</strong> : HVD : hypertrophie ventriculaire droite, HVG : hypertrophie ventriculaire<br />
gauche, HAD : hypertrophie auriculaire droite, HAG : hypertrophie auriculaire gauche<br />
5.2 Hypertrophie ventriculaire droite. Critères multiples et peu spécifiques :<br />
1) Axe <strong>de</strong> QRS à +120 <strong>de</strong>grés ou plus (axe droit), avec indice <strong>de</strong> Lewis (somme <strong>de</strong>s<br />
positivités en DI et négativités en DIII) inférieure à -14mm),<br />
2) on<strong>de</strong>s QRS <strong>de</strong> gran<strong>de</strong> amplitu<strong>de</strong> en V1, V2 (précordiales droites),<br />
3) léger retard <strong>de</strong> la déflexion intrinsécoï<strong>de</strong> en V1 (0,05 à 0,07 s),<br />
4) on<strong>de</strong>s profon<strong>de</strong>s jusqu’en précordiales gauches (V5, V6, V7),<br />
5) aspect transitionnel plus étalé sur les précordiales moyennes que dévié,<br />
6) troubles <strong>de</strong> repolarisation <strong>de</strong> type secondaire (ST et T opposés à QRS),<br />
7) L’hypertrophie auriculaire droite est un signe indirect utile.<br />
37
Le cœur pulmonaire aigu (embolie pulmonaire) est un modèle <strong>de</strong> surcharge aiguë<br />
<strong>de</strong>s cavités droites. Les signes sont souvent méconnus et éphémères :<br />
1) tachycardie sinusale,<br />
2) rotation horaire (on<strong>de</strong> S en DI et on<strong>de</strong> q en DIII) avec axe droit,<br />
3) bloc <strong>de</strong> branche droit,<br />
4) Troubles <strong>de</strong> repolarisation en DIII (réalisant un aspect S1-T3 négatif assez<br />
fréquent et suggestif),<br />
5) Troubles <strong>de</strong> repolarisation en précordiales droites (on<strong>de</strong>s T négatives en V1, V2,<br />
V3),<br />
6) Dans les embolies les plus graves avec collapsus peut apparaître un sous<br />
décalage inférieur <strong>de</strong> ST en V5, V6 (véritable courant <strong>de</strong> lésion sous-endocardique<br />
par diminution du gradient <strong>de</strong> pression coronaire),<br />
7) La normalisation rapi<strong>de</strong> du tracé est un puissant argument rétrospectif du<br />
diagnostic.<br />
Chez un cardiaque le diagnostic doit être évoqué à l’occasion d’un passage, même<br />
bref, en fibrillation auriculaire.<br />
Le cœur pulmonaire chronique ne se traduit le plus souvent dans ses formes<br />
mineures (bronchopneumopathies chroniques) que par <strong>de</strong>s on<strong>de</strong>s S présentes<br />
jusque dans les précordiales gauches.<br />
Les fortes hypertrophies ventriculaires droites systoliques <strong>de</strong>s gran<strong>de</strong>s hypertensions<br />
artérielles pulmonaires ou <strong>de</strong> nombre <strong>de</strong> cardiopathies congénitales se marquent par<br />
une hypertrophie auriculaire droite et, dans les dérivations faisant face au ventricule<br />
droit (dérivations inférieures et précordiales droites), un aspect qR ample avec<br />
repolarisation (segment ST et on<strong>de</strong> T) opposée à QRS.<br />
38
Dans la communication interauriculaire la surcharge volumique du ventricule droit se<br />
traduit souvent par un bloc incomplet droit avec aspect rSr’ en V1. Lorsque l’on<strong>de</strong> R’<br />
est ample (5mm ou plus) on suspecte une hypertrophie ventriculaire droite systolique<br />
associée (par exemple par élévation <strong>de</strong>s pressions artérielles pulmonaires).<br />
5.3 Hypertrophie ventriculaire gauche<br />
Aucun critère isolé n’est suffisamment fidèle et fréquent pour assurer le diagnostic.<br />
La probabilité dépend principalement d’un ensemble d’arguments<br />
électrocardiographiques, parfois pondérés (score)<br />
1) Gran<strong>de</strong> amplitu<strong>de</strong> <strong>de</strong> l’on<strong>de</strong> R en V5, V6 (plus <strong>de</strong> 26mm)<br />
2) On<strong>de</strong>s S profon<strong>de</strong>s en V1,V2 (25 mm ou plus)<br />
3) Indice <strong>de</strong> Sokolow Lyon : Addition <strong>de</strong> S en V1 et <strong>de</strong> R en V5 ou V6 (le plus ample)<br />
supérieur à 35mm après l’âge <strong>de</strong> 20 ans. Ce critère est à la fois peu spécifique et<br />
moins sensible que l’échocardiogramme. Sa spécificité augmente si on élève le seuil<br />
à 40mm.<br />
4) Transition brusque sans complexe transitionnel (complexe QRS dans lequel<br />
l’amplitu<strong>de</strong> <strong>de</strong> l’on<strong>de</strong> R est égale à celle <strong>de</strong> l’on<strong>de</strong> S) plutôt que déviation vers la<br />
droite <strong>de</strong>s complexes transitionnels<br />
5) Troubles <strong>de</strong> repolarisation secondaires : segment ST et on<strong>de</strong> T opposés à QRS,<br />
peu spécifiques.<br />
6) Bloc incomplet gauche ou léger retard d’apparition <strong>de</strong> la déflexion intrinsécoï<strong>de</strong> en<br />
V6 (0,05 à 0,07 s).<br />
7) La déviation <strong>de</strong> l’axe <strong>de</strong> QRS à gauche <strong>de</strong> -30 <strong>de</strong>grés est plus suggestive<br />
d’hémibloc antérieur gauche que d’hypertrophie ventriculaire gauche.<br />
8) L’existence d’une hypertrophie auriculaire gauche est un bon argument contributif<br />
(à l’exception du rétrécissement mitral).<br />
39
L’opposition entre surcharge en volume (insuffisance aortique) donnant<br />
essentiellement lieu à <strong>de</strong>s augmentations d’amplitu<strong>de</strong> <strong>de</strong> QRS (Sokolow) avec on<strong>de</strong>s<br />
T positives et surcharges en pression (rétrécissement aortique) avec élargissement<br />
<strong>de</strong> QRS (bloc incomplet gauche) et troubles <strong>de</strong> repolarisation marqués a perdu <strong>de</strong><br />
son intérêt <strong>de</strong>puis le développement <strong>de</strong> l’échocardiographie.<br />
Cardiomyopathies<br />
Les hypertrophies ventriculaires gauches <strong>de</strong>s cardiomyopathies obstructives (ECG<br />
75) comportent <strong>de</strong>s anomalies disparates et trompeurs mais dont le groupement peut<br />
être évocateur :<br />
1) QRS anormaux par leur amplitu<strong>de</strong> (Sokolow), leur aspect parfois polyphasique<br />
(RSR’S’..), 2) présence d’on<strong>de</strong>s Q larges <strong>de</strong> 0,04 s ou plus, simulant un infarctus, 3)<br />
contrastant avec <strong>de</strong>s troubles <strong>de</strong> repolarisation pseudo ischémiques (T négatifs<br />
profonds) dont la localisation diffère <strong>de</strong> celle <strong>de</strong> la pseudo-nécrose. La présence<br />
d’extrasystoles ventriculaires justifie souvent leur évaluation par enregistrement <strong>de</strong><br />
longue durée (Holter).<br />
40
Les cardiomyopathies dilatées peuvent altérer presque toutes les composantes <strong>de</strong><br />
l’électrocardiogramme. On observe particulièrement <strong>de</strong>s fibrillations auriculaires, <strong>de</strong>s<br />
aspects d’hypertrophies ventriculaire gauche ou <strong>de</strong> bloc <strong>de</strong> branche gauche, un<br />
microvoltages en dérivations périphériques (amplitu<strong>de</strong> <strong>de</strong> QRS inférieure à 5 mm en<br />
DI, DII et DIII) ou <strong>de</strong>s extrasystoles ventriculaires.<br />
6Troubles <strong>de</strong> la repolarisation<br />
6.1 Péricardites<br />
Le diagnostic <strong>de</strong>s péricardites aigües virales (bénignes) repose sur la douleur<br />
inspiratoire et sur les troubles <strong>de</strong> repolarisation électrocardiographiques. En effet le<br />
frottement péricardique est très difficile à entendre et à interpréter et<br />
l’échocardiogramme est généralement normal (péricardite sèche).<br />
Troubles <strong>de</strong> repolarisation concordants (DI, DII, DIII ou VF), diffus (V2-V5) <strong>de</strong> type<br />
"sous-épicardique", sans image en miroir<br />
Sta<strong>de</strong> 1 "Selle <strong>de</strong> chameau" Sus décalage <strong>de</strong> ST-T concave<br />
Sta<strong>de</strong> 2 "Verre <strong>de</strong> montre" Sus décalage <strong>de</strong> ST convexe englobant T<br />
Sta<strong>de</strong> 3 "pseudo ischémique" T négatif<br />
Sta<strong>de</strong> 4 retour à l'aspect normal.<br />
Accessoirement le segment PQ est sous décalé. Ce signe est éphémère et peu<br />
spécifique.<br />
Au sta<strong>de</strong> initial le sus-décalage du segment ST (et souvent <strong>de</strong> la jonction J), concave<br />
vers le haut et ascendant jusqu'à une on<strong>de</strong> T ample et positive simule une lésion<br />
sous-épicardique coronaire mais est “ circonférentiel ”.<br />
41
Il fait place souvent en quelques heures à un sus-décalage du segment ST modéré,<br />
convexe “ en verre <strong>de</strong> montre ” englobant l’on<strong>de</strong> T. Cet aspect est le plus fréquent<br />
parmi les multiples aspects décrits à la pério<strong>de</strong> secondaire.<br />
<strong>Plus</strong> tardivement les on<strong>de</strong>s T peuvent <strong>de</strong>venir négatives et même symétriques et<br />
pointues, simulant une ischémie sous-épicardique, (diagnostic cependant peu<br />
probable si l’on tient compte <strong>de</strong> la diffusion “ circonférencielle ” <strong>de</strong>s on<strong>de</strong>s T<br />
négatives).<br />
Les modifications <strong>de</strong> ST et <strong>de</strong> T sont éphémères et souvent méconnues ou mal<br />
interprétées. L’évolution se fait dans le sens décrit mais peut être abrégée à tout<br />
sta<strong>de</strong> par le retour à la normale (qui signe la guérison).<br />
42
Myopéricardites : Les atypies péricardiques se mêlent à <strong>de</strong>s troubles <strong>de</strong><br />
repolarisation non spécifiques, <strong>de</strong>s aspects <strong>de</strong> microvoltage et <strong>de</strong>s troubles<br />
conductifs ou rythmiques.<br />
Les péricardites liquidiennes entraînent essentiellement un microvoltage (amplitu<strong>de</strong><br />
<strong>de</strong> QRS inférieure à 5mm <strong>de</strong> crête à crête dans les dérivations standards et<br />
amplitu<strong>de</strong> inférieure à 10mm en précordiales) et parfois une alternance électrique (P,<br />
QRS ou T d’amplitu<strong>de</strong> différente d’un battement à l’autre rattachée au balancement<br />
rythmé du cœur dans un liqui<strong>de</strong> péricardique abondant). Leur diagnostic<br />
échocardiographique est aisé. Le pronostic dépend du caractère compressif à<br />
rechercher cliniquement <strong>de</strong> façon répétée (foie, jugulaires) et au moindre doute par<br />
l’échocardiographie (compression <strong>de</strong>s cavité droites) pour décompression rapi<strong>de</strong>.<br />
La péricardite chronique constrictive est <strong>de</strong>venue rare. L'électrocardiogramme est<br />
peu spécifique : fibrillation auriculaire ou aspect d’hypertrophie auriculaire gauche,<br />
bas voltage et aplatissement <strong>de</strong> l'on<strong>de</strong> T.<br />
6.2 Troubles <strong>de</strong> repolarisation d'origine médicamenteuse.<br />
Cupule digitalique<br />
Elle réalise un sous décalage concave et souvent asymétrique du segment ST<br />
englobant habituellement l'on<strong>de</strong> T, souvent mieux visible dans les dérivations faisant<br />
face au ventricule gauche (DI, VL, V5, V6), avec raccourcissement <strong>de</strong> l’intervalle Q-T<br />
(et bradycardie avec allongement <strong>de</strong> PR). C'est un signe d'imprégnation par les<br />
digitaliques et non d'intoxication.<br />
La toxicité digitalique se traduit par une tachysystolie auriculaire, un bloc auriculo<br />
ventriculaire ou <strong>de</strong>s extrasystoles ventriculaires volontiers polymorphes et impose<br />
l’arrêt du traitement.<br />
43
Imprégnation par l’amiodarone<br />
L'aspect très caractéristique comporte un sus décalage du segment ST et <strong>de</strong> l’on<strong>de</strong><br />
T (parfois bifi<strong>de</strong>) avec on<strong>de</strong> U ample. L’ensemble réalise habituellement un aspect<br />
en marches d’escalier arrondies à 3 étages associé à une bradycardie et<br />
l’allongement <strong>de</strong> QT (et <strong>de</strong> toutes les durées : PR, QRS). Ce signe n'entraîne pas<br />
l'arrêt <strong>de</strong> l'amiodarone mais persiste longtemps après sevrage.<br />
Quinidiques : allongement <strong>de</strong> PR, élargissement <strong>de</strong> QRS et <strong>de</strong> QT. Ces signes<br />
conduisent à l’arrêt du traitement s’ils s’accentuent (signes d’intoxication).<br />
Antidépresseurs tricycliques : allongement <strong>de</strong> PR, élargissement <strong>de</strong> QRS et <strong>de</strong> QT<br />
44
6.3 Troubles métaboliques<br />
Hypokaliémie : elle est souvent liée à un traitement diurétique sans compensation<br />
<strong>de</strong> la fuite potassique (ou laxatif). Elle est compatible avec une kaliémie quasi<br />
normale (déficit cellulaire en K+). Elle se traduit par l’aplatissement <strong>de</strong> T,<br />
l’augmentation <strong>de</strong> l’on<strong>de</strong> U, réalisant un allongement <strong>de</strong> l’intervalle Q-T(U). Les<br />
troubles <strong>de</strong> repolarisation propres à la cardiopathie se mêlent souvent à ceux <strong>de</strong><br />
l’hypokaliémie : sous décalage <strong>de</strong> ST dû à l’hypertrophie ventriculaire gauche chez<br />
un hypertendu par exemple. L’hypokaliémie doit être corrigée (au moins par apport<br />
potassique) car elle favorise les ESV, les torsa<strong>de</strong>s <strong>de</strong> pointe et probablement<br />
certains décès du sujet âgé (probablement rythmiques).<br />
Hyperkaliémie : Elle est beaucoup plus rare en cardiologie qu’en néphrologie et<br />
également favorisée par certains traitements (antialdostérone avec supplémentation<br />
potassique). Elle entraîne une augmentation d’amplitu<strong>de</strong> <strong>de</strong>s on<strong>de</strong>s T, un<br />
élargissement <strong>de</strong> QRS et parfois une disparition <strong>de</strong> l’activité auriculaire (rythme<br />
jonctionnel).<br />
Hypercalcémie : raccourcissement <strong>de</strong> QT avec T asymétrique (montée rapi<strong>de</strong>,<br />
<strong>de</strong>scente lente)<br />
Hypothermie : Le signe caractéristique est l’on<strong>de</strong> « J » d’Osborne: survenant à la fin<br />
<strong>de</strong> QRS au début du segment ST, généralement positive dans les dérivations faisant<br />
face au ventricule gauche. Elle apparaît lorsque la température corporelle <strong>de</strong>scend<br />
au <strong>de</strong>ssous <strong>de</strong> 25 <strong>de</strong>grés et s’accompagne d’un ralentissement cardiaque et<br />
d’allongement <strong>de</strong> PR et <strong>de</strong> QT.<br />
Troubles <strong>de</strong> repolarisation non spécifiques<br />
Certaines pathologies fréquentes ont fait l’objet d’étu<strong>de</strong>s électrocardiographiques<br />
montrant <strong>de</strong>s aspects considérés comme évocateurs. Ainsi en est-il du prolapsus<br />
45
valvulaire mitral isolé, <strong>de</strong> la hernie hiatale... Il semble que ces pathologies soient<br />
d’une gran<strong>de</strong> banalité et que les anomalies électrocardiographiques rapportées,<br />
telles que <strong>de</strong>s inversions <strong>de</strong> l’on<strong>de</strong> T le soient également. Il n’est pas certain que la<br />
conjonction <strong>de</strong>s <strong>de</strong>ux troubles dépasse ce que voudraient les lois du hasard.<br />
Repolarisation précoce. De nombreux sujets présentent en précordiales droites <strong>de</strong>s<br />
sus-décalages ascendants du segment ST suivis d’on<strong>de</strong>s T <strong>de</strong> gran<strong>de</strong> amplitu<strong>de</strong> qui<br />
attirent fortement l’œil. Ces aspects ont été rattachés au jeune âge <strong>de</strong>s sujets, à <strong>de</strong>s<br />
états spasmophiliques, à la « névropathie »,à la vagotonie, à certaines ethnies...<br />
L’ionogramme est habituellement normal (y compris calcium et magnésium) et les<br />
manoeuvres (orthostatisme, respiration) éclairent rarement le diagnostic. Il semble<br />
que ces aspects traduisent la baisse précoce, puis brutale du potentiel d’action <strong>de</strong><br />
fibres myocardiques toniques mais non pathologiques.<br />
Sportifs<br />
Association <strong>de</strong> bradycardie, surtout diurne, avec allongement <strong>de</strong> QT en rapport,<br />
arythmie respiratoire fréquente (accélération inspiratoire). Bloc auriculo-ventriculaire<br />
du premier <strong>de</strong>gré ou parfois épiso<strong>de</strong>s <strong>de</strong> 2ème <strong>de</strong>gré type Luciani-Wenckebach,<br />
rarement rythme jonctionnel ou épiso<strong>de</strong>s <strong>de</strong> fibrillation auriculaire. Tous troubles se<br />
corrigeant à l’effort.<br />
Au niveau ventriculaire augmentation <strong>de</strong>s voltages (pouvant dépasser 35mm),<br />
surtout si la masse ventriculaire gauche (échographique) est augmentée, avec<br />
parfois on<strong>de</strong> q anormale. L’axe <strong>de</strong> QRS peut être en <strong>de</strong>hors <strong>de</strong>s limites normales<br />
(aspect d’hémibloc gauche ou droit). Parfois bloc incomplet droit stable, sans gravité.<br />
Les troubles <strong>de</strong> repolarisation les plus fréquents sont <strong>de</strong>s on<strong>de</strong>s T négatives en<br />
précordiales droites ou <strong>de</strong>s on<strong>de</strong>s T amples positives en précordiales (aspect <strong>de</strong><br />
repolarisation précoce) pouvant s’accompagner d’un sus-décalage modéré du<br />
segment ST.<br />
46