Abstracts
Abstracts
Abstracts
Erfolgreiche ePaper selbst erstellen
Machen Sie aus Ihren PDF Publikationen ein blätterbares Flipbook mit unserer einzigartigen Google optimierten e-Paper Software.
<strong>Abstracts</strong><br />
DIVI2010 – POSTER<br />
Patienten überwiegend mit gutem Outcome überleben.<br />
P/06/10<br />
Obesity Paradoxon in Patients Undergoing Cardiac<br />
Surgery: No Increased Risk for Morbidity and Mortality<br />
B. Zante 1 , M. Kubik 1 , H. Reichenspurner 1<br />
1 Universitäres Herzzentrum Hamburg, Hamburg, Deutschland<br />
Introduction: Obesity is a risk factor for cardiovascular disease and<br />
a key factor of the metabolic syndrome that includes hypertension and<br />
dyslipidemia. This retrospective investigation was started to evaluate<br />
the risk of mortality in obesity patients after cardiac surgery.<br />
Methods: Data from 459 patients undergoing cardiac surgery were<br />
recorded. Patients were derived in two groups according to body<br />
mass index (BMI) (group 1: BMI < 30kg/m²; group 2: BMI ≥30kg/m²).<br />
Statistically variances were assessed by Mann-Whitney-U-Test and<br />
Fischer´s exact test. P-value < 0,05 was considered as statistically<br />
significant.<br />
Results: Differences for these groups (group 1 vs. groups 2) were<br />
detected for BMI (25,08±3,01kg/m² vs. 32,57±2,28kg/m²; p< 0,001).<br />
No differences were detected for ICU-stay (3,03±2,28d vs. 2,73+2,05d;<br />
p=0,1), ventilation-time (19,89±42,71hrs vs. 14,63±19,08hrs; p=0,88<br />
), Euro-score (4,01±2,59 vs. 3,67±2,37; p=0,22), morbidity (7,25% vs.<br />
6,45%; p=1 ) and mortality (2,73% vs. 0%; p=0,23) .<br />
Conclusion: Obesity is well known to be a risk factor for cardiovascular<br />
disease. There are no statistically differences in mechanical ventilation,<br />
ICU-stay, mortality and morbidity. Therefore we may conclude cardiac<br />
surgery is save in obese patients.<br />
P/06/11<br />
Praxis der Katecholamintherapie<br />
C. Hermes 1 , T. Müller-Wolff 2 , A. Kaltwasser 3<br />
1 Universitätsklinikum Bonn, Klinik u. Poliklinik für Anästhesiologie u.<br />
Operative Intensivmedizin, Bonn, Deutschland, 2 Akademie der Kreiskliniken<br />
Reutlingen GmbH, Wissenschaftlicher Mitarbeiter, Reutlingen,<br />
Deutschland, 3 Kreiskliniken Reutlingen, Reutlingen, Deutschland<br />
Die Applikation und der entsprechend Umgang mit Katecholaminen,<br />
stellt in der Intensivtherapie für die beteiligten Pflegenden und Ärzte<br />
eine kontinuierliche Herausforderung dar. Für qualifizierte Mitarbeiter<br />
in der Intensivtherapie ist der Umgang mit vasoaktiven Substanzen wie<br />
Katecholaminen in der Patientenbehandlung Routine. Ein fachgerechter<br />
und sorgfältiger Umgang mit diesen Medikamenten ist Voraussetzung<br />
für eine effektive und sichere Therapie. Die Behandlung der kritisch<br />
erkrankten Patienten mit diesen hochwirksamen Substanzen erfordert<br />
Erfahrung, Sach- und Fachkenntnisse und regelmäßige Reflektionen<br />
der jeweiligen Therapieziele und Applikationswege.<br />
Empfehlungen zur praktischen Anwendung der allgemeinen<br />
Katecholamintherapie von Fachgesellschaften oder als Studienergebnisse<br />
liegen in Deutschland kaum vor. Als Ergebnis einer<br />
76<br />
Literaturrecherche konnten folgende für die Praxis relevante Bereiche<br />
identifiziert werden: Periphervenöse Gaben sollten auf wenige<br />
Indikationen unter Beachtung strenger Regeln beschränkt bleiben,<br />
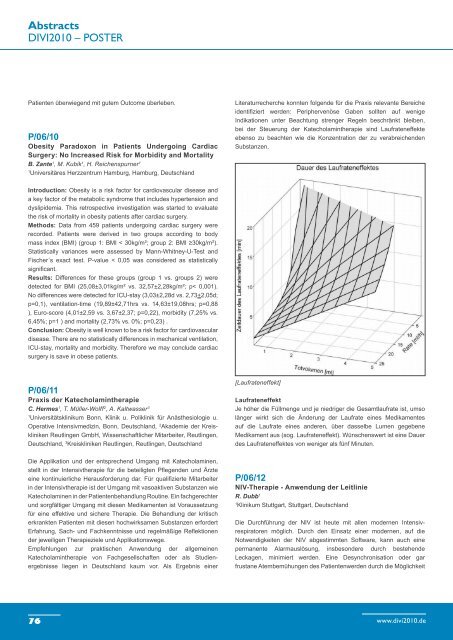
bei der Steuerung der Katecholamintherapie sind Laufrateneffekte<br />
ebenso zu beachten wie die Konzentration der zu verabreichenden<br />
Substanzen.<br />
[Laufrateneffekt]<br />
Laufrateneffekt<br />
Je höher die Füllmenge und je niedriger die Gesamtlaufrate ist, umso<br />
länger wirkt sich die Änderung der Laufrate eines Medikamentes<br />
auf die Laufrate eines anderen, über dasselbe Lumen gegebene<br />
Medikament aus (sog. Laufrateneffekt). Wünschenswert ist eine Dauer<br />
des Laufrateneffektes von weniger als fünf Minuten.<br />
P/06/12<br />
NIV-Therapie - Anwendung der Leitlinie<br />
R. Dubb 1<br />
1 Klinikum Stuttgart, Stuttgart, Deutschland<br />
Die Durchführung der NIV ist heute mit allen modernen Intensivrespiratoren<br />
möglich. Durch den Einsatz einer modernen, auf die<br />
Notwendigkeiten der NIV abgestimmten Software, kann auch eine<br />
permanente Alarmauslösung, insbesondere durch bestehende<br />
Leckagen, minimiert werden. Eine Desynchronisation oder gar<br />
frustane Atembemühungen des Patientenwerden durch die Möglichkeit<br />
www.divi2010.de<br />
<strong>Abstracts</strong><br />
DIVI2010 – POSTER<br />
der kontinuierlichen grafischen Darstellung der Atemwegsdrücke<br />
und der Gasflüsse meistens schnell und sicher erkannt. Moderne<br />
Intensivrespiratoren sind deshalb insbesondere für den Einsatz<br />
bei schwerenrespiratorischen Störungen mit vitaler Bedrohung des<br />
Patienten geeignet.<br />
Außerhalb solch lebensbedrohlicher Szenarien bieten Intensivbeatmungsgeräte<br />
gegenüber einfacheren und kostengünstigeren<br />
Apparaten keine Vorteile, da Veränderungenauch durch geschultes<br />
Fachpflegepersonal wahrgenommen und als Grundlage für eine<br />
Anpassung der Therapie genutzt werden können.<br />
Unverzichtbar beim Einsatz der NIV auf einer Intensiv- oder Intensivüberwachungseinheit<br />
ist aber auch hier geschultes Pflegepersonal mit<br />
Fachweiterbildung. Andernfalls könnte sich der vermeintliche Vorteil der<br />
NIV zu einem nicht kalkulierbaren Sicherheitsrisiko für den Patienten<br />
entwickeln.<br />
Der Einsatz der NIV erfordert ein gemeinsames therapeutisches<br />
Konzept, das mit allen am Patienten tätigen Berufsgruppen abgesprochen<br />
werden muss und individuell auf diesen abgestimmtist. Um<br />
in der Klinik eine erfolgreich nicht invasive Beatmung durchführen<br />
zu können, ist neben den technischen Voraussetzungen vor allem<br />
die Erfahrung und Motivation der Mitarbeiter ein äußerst wichtiger<br />
Erfolgsfaktor.<br />
Hier liegt im Besonderen die Aufgabe der Fachkrankenpflege: die<br />
Pflegeprozesse als Koordinator zwischen den medizinisch notwendigen<br />
und den therapeutisch wünschenswerten Interventionenzu gestalten! In<br />
erster Linie sei hier an präventive Maßnahmen sowie an Schulungbzw.<br />
Anleitung von Mitarbeitern und Patienten in der Klinik, aber auch im<br />
ambulanten Bereich (Stichwort: intermittierende Selbstbeatmung)<br />
gedacht.<br />
In Zukunft wird diese Trennlinie zwischen ambulanter und stationärer<br />
Behandlung eher noch durchlässiger werden, die Anforderungen an<br />
das gesamte Pflegepersonal deutlich steigen.<br />
Rothaug O., Dubb R., Kaltwasser A., Neue Wege in der Beatmungstherapie<br />
Thieme Verlag Thieme Verlag intensiv 2009; 17: 4-16<br />
Sepsis, Infektion und Antibiose<br />
P/07/01<br />
Jede Stunde zählt - Molekulare Infektionsdiagnostik für<br />
die Intensivstation<br />
J. Detmers 1<br />
1 Molzym GmbH + Co. KG, Bremen, Deutschland<br />
Die mikrobiologische Diagnose von Infektionserkrankungen des Blutkreislaufes,<br />
anderer primärer Körperflüssigkeiten und Geweben<br />
(Herzklappen) geschieht über Blutkulturen. Vielfach erreichen die<br />
Inkubationszeiten dabei viele Tage, besonders bei anspruchsvollen<br />
Organismen wie Bakterien aus der HACEK-Gruppe, intrazelluläre<br />
Bakterien und Pilze mit besonderen Ansprüchen an die<br />
www.divi2010.de<br />
Nährstoffversorgung oder wachstumsgehemmte Keime. Häufig<br />
verbleiben trotz anderer klinischer Hinweise auf eine Infektion Kulturen<br />
negativ. Solche „Kultur-negativen Infektionen“ stellen ein ernstes<br />
Problem für den behandelnden Arzt dar. Der Anteil von „Kulturnegativen<br />
Infektionen“ kann bis zu 30 % betragen.<br />
Die erste Generation molekularer Infektionsdiagnostik testet Blut auf<br />
ein eingeschränktes Erregerspektrum (Panel-Diagnostik). Produkte<br />
der zweiten Generation (IBIS-Abbott, Molzym) nehmen für sich in<br />
Anspruch, dass sie alle vorhandenen mikrobiellen Erreger identifizieren<br />
und darüber hinaus zum Therapiemonitoring geeignet sind. Wie haben<br />
sich diese Systeme der zweiten Generation in der Praxis bislang<br />
bewährt?<br />
Die direkte Testung von Blut und anderem klinischen Material durch<br />
molekulare Verfahren erfolgt, indem die DNA aus den Proben extrahiert<br />
wird. Molzym besitzt ein patentiertes Verfahren, um gezielt die DNA<br />
von Erregern (Bakterien und Pilze) zu extrahieren. Die anschließende<br />
universelle PCR ergibt nach ca. 4 Stunden ein Ergebnis, ob Bakterien<br />
oder Pilze vorhanden sind. Bei positiven Proben wird die Identität des<br />
Erregers durch Sequenzanalyse ermittelt. Kultur-negative Infektionen<br />
lassen sich so noch am selben Tag nachweisen.<br />
Es werden neueste Ergebnisse aus molekularen Untersuchungen<br />
versch. klinischer Materialien vorgestellt, einschließlich Blut, Gelenksflüssigkeiten<br />
und Herzklappen. Die Rate der klinisch signifikanten Fälle,<br />
in denen mittels der molekularen Methode Infektionen nachgewiesen<br />
werden konnten, kann je nach Erkrankung 10 bis 100 % höher liegen<br />
als bei der Blutkultur. Aus den Studien entsteht damit ein konkretes Bild<br />
für den Einsatz von molekularen Methoden auch unter ökonomischen<br />
Gesichtspunkten: Molekulare Methoden können die Blutkultur sinnvoll<br />
ergänzen, um damit die Rate der diagnostizierten Erkrankungen<br />
zu erhöhen und adäquate Therapien zeitnah einzuleiten. Dies gilt<br />
insbesondere in Fällen, in denen die Blutkultur verspätet oder keine<br />
Informationen für die Behandlung liefert.<br />
P/07/02<br />
Clostridien-Sepsis, eine lebensnotwendige Differentialdiagnose<br />
zum HUS/TTP<br />
T. Schrauzer 1 , T. Elznerova 1 , K.-U. Eckardt 1 , S. John 1<br />
1 Universitaetsklinikum Erlangen, 4. Medizinische Klinik (Nephrologie<br />
und Hypertensiologie), Nürnberg, Deutschland<br />
Clostridium perfringens ist ein grampositiver sporenbildender<br />
Anaerobier, der ubiquitär als bodenliebender Saprophyten aber<br />
auch im menschlichen Gastrointestinaltrakt vorkommt. Neben<br />
selbstlimitierenden Lebensmittelvergiftungen können eine Enteritis<br />
necroticans (Darmgasbrand), ein Wundgasbrand oder eine Clostridien-<br />
Sepsis ausgelöst werden. Eine 65 jährige Patientin wurde zur<br />
Plasmapherese bei Verdacht auf hämolytisch-urämisches Syndrom/<br />
thrombotisch-thrombozytopenische Purpura zuverlegt. Die Patientin<br />
war 72 Stunden zuvor mit rechtsseitigen Oberbauchschmerzen bei<br />
Cholezystolithiasis stationär aufgenommen worden. Durchfälle traten<br />
nicht auf. Bei erhöhten Cholestaseparametern wurde 12 Stunden<br />
später eine ERCP durchgeführt. Hier konnte ein unauffälliges<br />
77