behandlung - Fachverband Sucht eV
behandlung - Fachverband Sucht eV
behandlung - Fachverband Sucht eV
Sie wollen auch ein ePaper? Erhöhen Sie die Reichweite Ihrer Titel.
YUMPU macht aus Druck-PDFs automatisch weboptimierte ePaper, die Google liebt.
Leitbild und Positionen des FVS<br />
Aussagen formuliert. Darin wurde u. a. betont,<br />
dass bei dem Verfahren der Zugangssteuerung<br />
zu Einrichtungen das Preis-Leistungs-Verhältnis<br />
der Einrichtungen berücksichtigt<br />
werden müsste. Einsparungen sollten<br />
aber derart realisiert werden, dass eine<br />
möglichst hohe Qualität der Maßnahmen<br />
gesichert bleibt. Als Zielsetzung wurde formuliert,<br />
zu einer Fortentwicklung der Angebotsstrukturen<br />
zu kommen, beispielsweise<br />
über eine Beteiligung der Kliniken an teilstationären<br />
und ambulanten Rehabilitationsmöglichkeiten<br />
oder die Schaff ung von<br />
Verbundsystemen, wobei nicht die Absicht<br />
bestand, über diese Strukturveränderungen<br />
zu einer ausschließlich regionalisierten<br />
Versorgung zu kommen. Neben der Forderung<br />
nach einer Überprüfung der Zugangskriterien<br />
zu einer Rehabilitationsmaßnahme<br />
für <strong>Sucht</strong>kranke fokussieren die „gemeinsamen<br />
Aussagen“ auf Maßnahmen zur<br />
Verkürzung der Dauer der stationären Entwöhnungs<strong>behandlung</strong>.<br />
Für den Bereich „Alkohol-/Medikamentenabhängige“<br />
wurde<br />
eine zeitliche Budgetierung für die Kliniken<br />
auf „bis zu 16 Wochen“ empfohlen, die Behandlungsdauer<br />
für Drogenabhängige sollte<br />
einschließlich der zur Therapie gehörenden<br />
Adaptionsphase (zeitliches Verhältnis<br />
von 6 : 4 zwischen Behandlung und Adaption)<br />
10 Monate nicht überschreiten. Bei erneuter<br />
Rehabilitationsleistung für Alkohol-<br />
und Medikamentenabhängige (sog. Wiederholungs<strong>behandlung</strong>en)<br />
sollte eine Behandlungsdauer<br />
von „bis zu 8 Wochen“ angestrebt<br />
werden.<br />
Die Umsetzung der in den „Gemeinsamen<br />
Aussagen“ gemachten Empfehlungen erfolgte<br />
durch die Kosten- und Leistungsträger<br />
(insbesondere einzelne Rentenversicherungsträger<br />
und Krankenversicherungen)<br />
höchst unterschiedlich. Insgesamt gesehen<br />
reduzierte sich in der Folge die Behandlungszeit<br />
im stationären Bereich<br />
erheblich, ambulante Leistungen wurden<br />
ausgebaut und ganztägig ambulante Leistungen<br />
sowie Kombimodelle geschaff en.<br />
Der Kostendruck hat sich in den letzten Jahren<br />
angesichts der gedeckelten Ausgaben<br />
in der Rentenversicherung, steigender Antragszahlen<br />
und zunehmender Personal-<br />
und Sachkosten drastisch erhöht. Davon ist<br />
auch der Bereich der Entwöhnungs<strong>behandlung</strong>en<br />
unmittelbar betroff en (vgl. Borges,<br />
Zimolong, Moorées, 2011; Schäfer, 2011).<br />
Borges et al. gehen davon aus, dass die stetige<br />
Unterfi nanzierung der medizinischen<br />
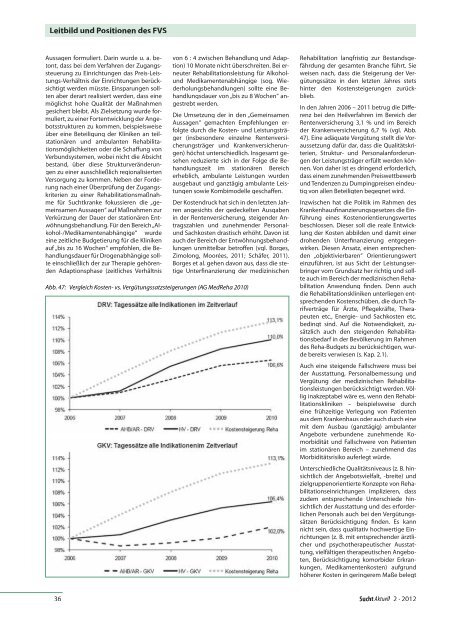
Abb. 47: Vergleich Kosten- vs. Vergütungssatzsteigerungen (AG MedReha 2010)<br />
Rehabilitation langfristig zur Bestandsgefährdung<br />
der gesamten Branche führt. Sie<br />
weisen nach, dass die Steigerung der Vergütungssätze<br />
in den letzten Jahres stets<br />
hinter den Kostensteigerungen zurückblieb.<br />
In den Jahren 2006 – 2011 betrug die Diff erenz<br />
bei den Heilverfahren im Bereich der<br />
Rentenversicherung 3,1 % und im Bereich<br />
der Krankenversicherung 6,7 % (vgl. Abb.<br />
47). Eine adäquate Vergütung stellt die Voraussetzung<br />
dafür dar, dass die Qualitätskriterien,<br />
Struktur- und Personalanforderungen<br />
der Leistungsträger erfüllt werden können.<br />
Von daher ist es dringend erforderlich,<br />
dass einem zunehmenden Preiswettbewerb<br />
und Tendenzen zu Dumpingpreisen eindeutig<br />
von allen Beteiligten begegnet wird.<br />
Inzwischen hat die Politik im Rahmen des<br />
Krankenhausfi nanzierungsgesetzes die Einführung<br />
eines Kostenorientierungswertes<br />
beschlossen. Dieser soll die reale Entwicklung<br />
der Kosten abbilden und damit einer<br />
drohenden Unterfi nanzierung entgegenwirken.<br />
Diesen Ansatz, einen entsprechenden<br />
„objektivierbaren“ Orientierungswert<br />
einzuführen, ist aus Sicht der Leistungserbringer<br />
vom Grundsatz her richtig und sollte<br />
auch im Bereich der medizinischen Rehabilitation<br />
Anwendung fi nden. Denn auch<br />
die Rehabilitationskliniken unterliegen entsprechenden<br />
Kostenschüben, die durch Tarifverträge<br />
für Ärzte, Pfl egekräfte, Therapeuten<br />
etc., Energie- und Sachkosten etc.<br />
bedingt sind. Auf die Notwendigkeit, zusätzlich<br />
auch den steigenden Rehabilitationsbedarf<br />
in der Bevölkerung im Rahmen<br />
des Reha-Budgets zu berücksichtigen, wurde<br />
bereits verwiesen (s. Kap. 2.1).<br />
Auch eine steigende Fallschwere muss bei<br />
der Ausstattung, Personalbemessung und<br />
Vergütung der medizinischen Rehabilitationsleistungen<br />
berücksichtigt werden. Völlig<br />
inakzeptabel wäre es, wenn den Rehabilitationskliniken<br />
– beispielsweise durch<br />
eine frühzeitige Verlegung von Patienten<br />
aus dem Krankenhaus oder auch durch eine<br />
mit dem Ausbau (ganztägig) ambulanter<br />
Angebote verbundene zunehmende Komorbidität<br />
und Fallschwere von Patienten<br />
im stationären Bereich – zunehmend das<br />
Morbiditätsrisiko auferlegt würde.<br />
Unterschiedliche Qualitätsniveaus (z. B. hinsichtlich<br />
der Angebotsvielfalt, -breite) und<br />
zielgruppenorientierte Konzepte von Rehabilitationseinrichtungen<br />
implizieren, dass<br />
zudem entsprechende Unterschiede hinsichtlich<br />
der Ausstattung und des erforderlichen<br />
Personals auch bei den Vergütungssätzen<br />
Berücksichtigung fi nden. Es kann<br />
nicht sein, dass qualitativ hochwertige Einrichtungen<br />
(z. B. mit entsprechender ärztlicher<br />
und psychotherapeutischer Ausstattung,<br />
vielfältigen therapeutischen Angeboten,<br />
Berücksichtigung komorbider Erkrankungen,<br />
Medikamentenkosten) aufgrund<br />
höherer Kosten in geringerem Maße belegt<br />
36 <strong>Sucht</strong>Aktuell l 2 · 2012