Cardiologia negli Ospedali n° 160 Novembre/Dicembre 2007 - Anmco
Cardiologia negli Ospedali n° 160 Novembre/Dicembre 2007 - Anmco
Cardiologia negli Ospedali n° 160 Novembre/Dicembre 2007 - Anmco
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
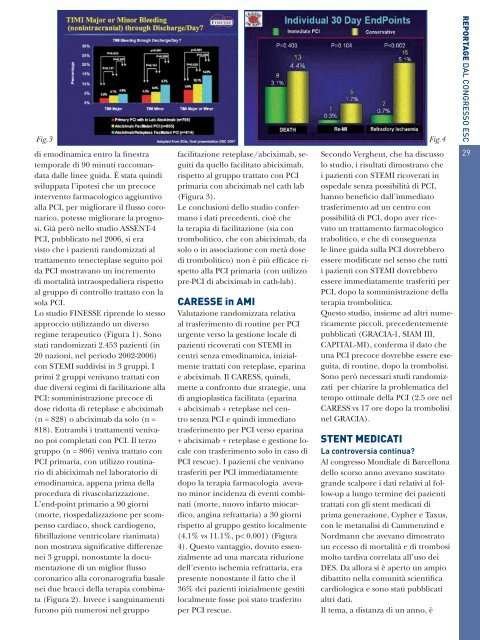
Fig.3<br />
Fig.4<br />
REPORTAGE DAL CONGRESSO ESC<br />
di emodinamica entro la finestra<br />
temporale di 90 minuti raccomandata<br />
dalle linee guida. È stata quindi<br />
sviluppata l’ipotesi che un precoce<br />
intervento farmacologico aggiuntivo<br />
alla PCI, per migliorare il flusso coronarico,<br />
potesse migliorare la prognosi.<br />
Già però nello studio ASSENT-4<br />
PCI, pubblicato nel 2006, si era<br />
visto che i pazienti randomizzati al<br />
trattamento tenecteplase seguito poi<br />
da PCI mostravano un incremento<br />
di mortalità intraospedaliera rispetto<br />
al gruppo di controllo trattato con la<br />
sola PCI.<br />
Lo studio FINESSE riprende lo stesso<br />
approccio utilizzando un diverso<br />
regime terapeutico (Figura 1). Sono<br />
stati randomizzati 2.453 pazienti (in<br />
20 nazioni, nel periodo 2002-2006)<br />
con STEMI suddivisi in 3 gruppi. I<br />
primi 2 gruppi venivano trattati con<br />
due diversi regimi di facilitazione alla<br />
PCI: somministrazione precoce di<br />
dose ridotta di reteplase e abciximab<br />
(n = 828) o abciximab da solo (n =<br />
818). Entrambi i trattamenti venivano<br />
poi completati con PCI. Il terzo<br />
gruppo (n = 806) veniva trattato con<br />
PCI primaria, con utilizzo routinario<br />
di abiciximab nel laboratorio di<br />
emodinamica, appena prima della<br />
procedura di rivascolarizzazione.<br />
L’end-point primario a 90 giorni<br />
(morte, riospedalizzazione per scompenso<br />
cardiaco, shock cardiogeno,<br />
fibrillazione ventricolare rianimata)<br />
non mostrava significative differenze<br />
nei 3 gruppi, nonostante la documentazione<br />
di un miglior flusso<br />
coronarico alla coronarografia basale<br />
nei due bracci della terapia combinata<br />
(Figura 2). Invece i sanguinamenti<br />
furono più numerosi nel gruppo<br />
facilitazione reteplase/abciximab, seguiti<br />
da quello facilitato abiciximab,<br />
rispetto al gruppo trattato con PCI<br />
primaria con abciximab nel cath lab<br />
(Figura 3).<br />
Le conclusioni dello studio confermano<br />
i dati precedenti, cioè che<br />
la terapia di facilitazione (sia con<br />
trombolitico, che con abiciximab, da<br />
solo o in associazione con metà dose<br />
di trombolitico) non è più efficace rispetto<br />
alla PCI primaria (con utilizzo<br />
pre-PCI di abciximab in cath-lab).<br />
CARESSE in AMI<br />
Valutazione randomizzata relativa<br />
al trasferimento di routine per PCI<br />
urgente verso la gestione locale di<br />
pazienti ricoverati con STEMI in<br />
centri senza emodinamica, inizialmente<br />
trattati con reteplase, eparina<br />
e abciximab. Il CARESS, quindi,<br />
mette a confronto due strategie, una<br />
di angioplastica facilitata (eparina<br />
+ abciximab + reteplase nel centro<br />
senza PCI e quindi immediato<br />
trasferimento per PCI verso eparina<br />
+ abciximab + reteplase e gestione locale<br />
con trasferimento solo in caso di<br />
PCI rescue). I pazienti che venivano<br />
trasferiti per PCI immediatamente<br />
dopo la terapia farmacologia avevano<br />
minor incidenza di eventi combinati<br />
(morte, nuovo infarto miocardico,<br />
angina refrattaria) a 30 giorni<br />
rispetto al gruppo gestito localmente<br />
(4.1% vs 11.1%, p< 0.001) (Figura<br />
4). Questo vantaggio, dovuto essenzialmente<br />
ad una marcata riduzione<br />
dell’evento ischemia refrattaria, era<br />
presente nonostante il fatto che il<br />
36% dei pazienti inizialmente gestiti<br />
localmente fosse poi stato trasferito<br />
per PCI rescue.<br />
Secondo Vergheut, che ha discusso<br />
lo studio, i risultati dimostrano che<br />
i pazienti con STEMI ricoverati in<br />
ospedale senza possibilità di PCI,<br />
hanno beneficio dall’immediato<br />
trasferimento ad un centro con<br />
possibilità di PCI, dopo aver ricevuto<br />
un trattamento farmacologico<br />
trabolitico, e che di conseguenza<br />
le linee guida sulla PCI dovrebbero<br />
essere modificate nel senso che tutti<br />
i pazienti con STEMI dovrebbero<br />
essere immediatamente trasferiti per<br />
PCI, dopo la somministrazione della<br />
terapia trombolitica.<br />
Questo studio, insieme ad altri numericamente<br />
piccoli, precedentemente<br />
pubblicati (GRACIA-1, SIAM III,<br />
CAPITAL-MI), conferma il dato che<br />
una PCI precoce dovrebbe essere eseguita,<br />
di routine, dopo la trombolisi.<br />
Sono però necessari studi randomizzati<br />
per chiarire la problematica del<br />
tempo ottimale della PCI (2.5 ore nel<br />
CARESS vs 17 ore dopo la trombolisi<br />
nel GRACIA).<br />
STENT MEDICATI<br />
La controversia continua?<br />
Al congresso Mondiale di Barcellona<br />
dello scorso anno avevano suscitato<br />
grande scalpore i dati relativi al follow-up<br />
a lungo termine dei pazienti<br />
trattati con gli stent medicati di<br />
prima generazione, Cypher e Taxus,<br />
con le metanalisi di Cammenzind e<br />
Nordmann che avevano dimostrato<br />
un eccesso di mortalità e di trombosi<br />
molto tardiva correlata all’uso dei<br />
DES. Da allora si è aperto un ampio<br />
dibattito nella comunità scientifica<br />
cardiologica e sono stati pubblicati<br />
altri dati.<br />
Il tema, a distanza di un anno, è<br />
29