PERSPECTIVES SÉRIE DISCIPLINES MÉDICALE S: ACTUALITÉS EN PNEUMOLOGIE – LA TRANSPLANTATION PULMONAIRE Une histoire à succès semée d’embûches Les chiffres sont impressionnants: au cours des 40 dernières années, plus de 50 000 transplantations pulmonaires ont été réalisées dans le monde; en 1992, pour la première fois en Suisse. Bien que d’importants succès aient pu être réalisés dans tous les domaines, il reste de nombreux défis à sur monter. Que ce soit le manque d’organes de donneurs ou les problèmes liés à l’immunosuppression à long terme. Ilhan Inci, médecin adjoint, Jonas Ehrsam, médecin-assistant, et Walter Weder, directeur de la clinique de chirurgie thoracique, Hôpital universitaire de Zurich La transplantation pulmonaire est un procédé thérapeutique établi pour certains patients atteints de maladies pulmonaires avancées. Dans le monde entier, plus de 50 000 transplantations pulmonaires ont été réalisées au cours des 40 dernières années (1). L’emphysème pulmonaire, la fibrose pulmonaire, la mucoviscidose et l’hypertension artérielle pulmonaire comptaient parmi les indications les plus fréquentes. Le perfectionnement continuel de ce procédé chirurgical et du traitement médicamenteux a permis d’améliorer significativement la survie à court et long terme au cours des dernières décennies. Malgré cela, la transplantation pulmonaire reste sujette à des obstacles essentiels tels que le manque chronique d’organes de donneurs, le dysfonctionnement initial et tardif du greffon ainsi que la morbidité accrue en raison de l’immunosuppression au long cours. Cet article traite de l’état actuel de la transplantation pulmonaire et d’éventuelles innovations futures. Contexte historique Au moyen d’expériences impressionnantes sur des chiens, le chirurgien russe Vladimir Demikhov a pour la première démontré entre 1930 et 1950 que des transplantations intrathoraciques des poumons, du cœur ou du bloc cœur-poumons étaient possibles (2). Le chirurgien français Henri Metras décrivit en 1949 d’importantes améliorations techniques dont la cotransplantation de l’oreillette gauche du donneur avec le poumon pour optimiser l’anastomose veineuse des poumons. De plus, il propagea le rebranchement des artères bronchiques, hélas peu pratiqué depuis lors, pour réduire les complications au niveau de l’anastomose bronchique (3). En 1973, James Hardy réussit la première transplantation pulmonaire sur l’homme à l’Université du Mississippi (4). Le receveur survécut 18 jours avant de mourir d’une défaillance rénale. Cela déclencha une véritable euphorie avec diverses autres tentatives de transplantation, qui connurent cependant toutes une issue fatale. Il fallut près de 20 années et 36 patients de plus pour qu’en 1980 deux patients survivent respectivement six et dix mois après la transplantation. La plupart des patients qui avaient auparavant survécu plus de dix jours étaient morts de complications aux anastomoses bronchiques. La première transplantation du cœur et des poumons réalisée en 1981 par Bruce Reitz et <strong>No</strong>rman Shumway à l’Université de Stanford fut un jalon important (5). En 1983, Joel Cooper et son équipe du Toronto General Hospital réussirent la première transplantation d’un seul poumon chez un patient atteint de fibrose pulmonaire interstitielle (6). Pour la première fois, un patient survécut pendant sept ans. En 1990 à Stanford, Starnes réussit la première greffe pulmonaire d’un donneur vivant parent du receveur sous forme d’une transplantation lobaire (7). En 1992, Walter Weder amena le savoir-faire de l’époque dans notre centre à Zurich, où il réalisa avec succès la première transplantation pulmonaire en Suisse – une transplantation du poumon droit chez un patient souffrant d’emphysème pulmonaire. Indications et sélection des receveurs Le champ des indications pour les transplantations pulmonaires s’élargit et comprend actuellement de nombreuses affections pulmonaires s’accompagnant de modifications du parenchyme et des vaisseaux. Avec 31%, la broncho-pneumopathie chronique obstructive (BPCO) est Contre-indications absolues pour la transplantation • Malignome au cours des deux dernières années; absence de tumeur de cinq ans • Dysfonction d’un autre système d’organe vital impossible à traiter (p. ex. cœur, foie, reins) • Infection extrapulmonaire chronique impossible à traiter telle que hépatite B, hépatite C et VIH • Déformations significatives du thorax et de la colonne vertébrale • <strong>No</strong>n observance documentée concernant des traitements et la prise de médicaments • Circonstances psychiatriques impossibles à traiter • Comportement de dépendance actif au cours des six derniers mois (p. ex. alcool, nicotine, stupéfiant) Adapté selon Ref Weill D ISHLT2015 36 VSAO <strong>JOURNAL</strong> <strong>ASMAC</strong> N o 3 <strong>juin</strong> <strong>2018</strong>
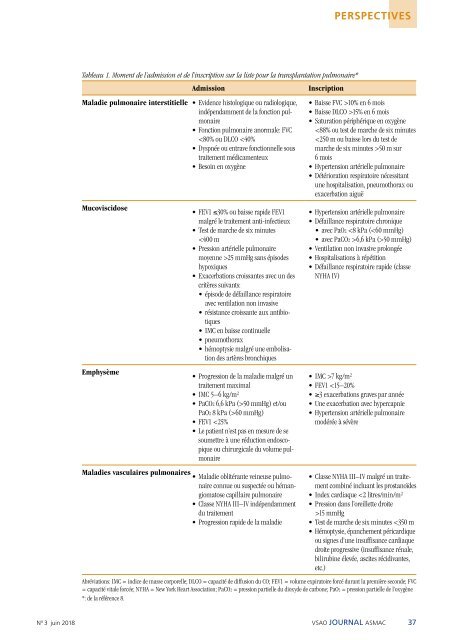
PERSPECTIVES Tableau 1. Moment de l’admission et de l’inscription sur la liste pour la transplantation pulmonaire* Admission Maladie pulmonaire interstitielle • Evidence histologique ou radiologique, indépendamment de la fonction pulmonaire • Fonction pulmonaire anormale: FVC 60 mmHg) • FEV1 10% en 6 mois • Baisse DLCO >15% en 6 mois • Saturation périphérique en oxygène 7 kg/m 2 • FEV1