JOURNAL ASMAC No 3 - juin 2018
L'île - Pneumologie/Infectiologie Rapport d'experts Diener - un cheval de Troie?
L'île -
Pneumologie/Infectiologie
Rapport d'experts Diener - un cheval de Troie?
Create successful ePaper yourself
Turn your PDF publications into a flip-book with our unique Google optimized e-Paper software.
PERSPECTIVES<br />
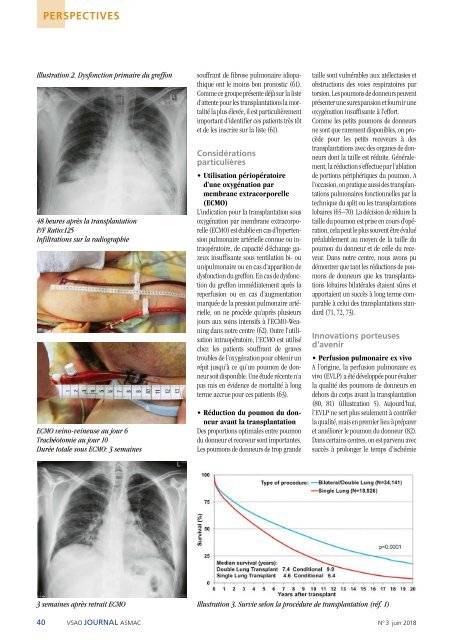
Illustration 2. Dysfonction primaire du greffon<br />
48 heures après la transplantation<br />
P/F Ratio:125<br />
Infiltrations sur la radiographie<br />
ECMO veino-veineuse au jour 6<br />
Trachéotomie au jour 10<br />
Durée totale sous ECMO: 3 semaines<br />
souffrant de fibrose pulmonaire idiopathique<br />
ont le moins bon pronostic (61).<br />
Comme ce groupe présente déjà sur la liste<br />
d’attente pour les transplantations la mortalité<br />
la plus élevée, il est particulièrement<br />
important d’identifier ces patients très tôt<br />
et de les inscrire sur la liste (61).<br />
Considérations<br />
particulières<br />
• Utilisation périopératoire<br />
d’une oxygénation par<br />
membrane extracorporelle<br />
(ECMO)<br />
L’indication pour la transplantation sous<br />
oxygénation par membrane extracorporelle<br />
(ECMO) est établie en cas d’hypertension<br />
pulmonaire artérielle connue ou intraopératoire,<br />
de capacité d’échange gazeux<br />
insuffisante sous ventilation bi- ou<br />
unipulmonaire ou en cas d’apparition de<br />
dysfonction du greffon. En cas de dysfonction<br />
du greffon immédiatement après la<br />
reperfusion ou en cas d’augmentation<br />
marquée de la pression pulmonaire artérielle,<br />
on ne procède qu’après plusieurs<br />
jours aux soins intensifs à l’ECMO-Weaning<br />
dans notre centre (62). Outre l’utilisation<br />
intraopératoire, l’ECMO est utilisé<br />
chez les patients souffrant de graves<br />
troubles de l’oxygénation pour obtenir un<br />
répit jusqu’à ce qu’un poumon de donneur<br />
soit disponible. Une étude récente n’a<br />
pas mis en évidence de mortalité à long<br />
terme accrue pour ces patients (63).<br />
• Réduction du poumon du donneur<br />
avant la transplantation<br />
Des proportions optimales entre poumon<br />
du donneur et receveur sont importantes.<br />
Les poumons de donneurs de trop grande<br />
Figur 3. Überleben nach Transplantationsprozedur (Ref 1)<br />
taille sont vulnérables aux atélectasies et<br />
obstructions des voies respiratoires par<br />
torsion. Les poumons de donneurs peuvent<br />
présenter une surexpansion et fournir une<br />
oxygénation insuffisante à l’effort.<br />
Comme les petits poumons de donneurs<br />
ne sont que rarement disponibles, on procède<br />
pour les petits receveurs à des<br />
transplantations avec des organes de donneurs<br />
dont la taille est réduite. Généralement,<br />
la réduction s’effectue par l’ablation<br />
de portions périphériques du poumon. A<br />
l’occasion, on pratique aussi des transplantations<br />
pulmonaires fonctionnelles par la<br />
technique du split ou les transplantations<br />
lobaires (65–70). La décision de réduire la<br />
taille du poumon est prise en cours d’opération,<br />
cela peut le plus souvent être évalué<br />
préalablement au moyen de la taille du<br />
poumon du donneur et de celle du receveur.<br />
Dans notre centre, nous avons pu<br />
démontrer que tant les réductions de poumons<br />
de donneurs que les transplantations<br />
lobaires bilatérales étaient sûres et<br />
apportaient un succès à long terme comparable<br />
à celui des transplantations standard<br />
(71, 72, 73).<br />
Innovations porteuses<br />
d’avenir<br />
• Perfusion pulmonaire ex vivo<br />
A l’origine, la perfusion pulmonaire ex<br />
vivo (EVLP) a été développée pour évaluer<br />
la qualité des poumons de donneurs en<br />
dehors du corps avant la transplantation<br />
(80, 81) (illustration 5). Aujourd’hui,<br />
l’EVLP ne sert plus seulement à contrôler<br />
la qualité, mais en premier lieu à préparer<br />
et améliorer le poumon du donneur (82).<br />
Dans certains centres, on est parvenu avec<br />
succès à prolonger le temps d’ischémie<br />
3 semaines après retrait ECMO Illustration 3. Survie selon la procédure de transplantation (réf. 1)<br />
40 VSAO <strong>JOURNAL</strong> <strong>ASMAC</strong> N o 3 <strong>juin</strong> <strong>2018</strong>