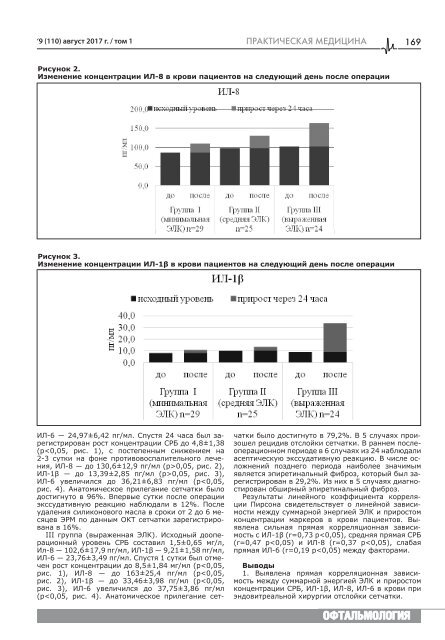
‘9 (110) авгу<strong>с</strong>т 2017 г. / том 1 ÏÐÀÊÒÈ×ÅÑÊÀß ÌÅÄÈÖÈÍÀ 169 Ри<strong>с</strong>унок 2. Изменение концентрации ИЛ-8 в крови пациентов на <strong>с</strong>ледующий день по<strong>с</strong>ле операции Ри<strong>с</strong>унок 3. Изменение концентрации ИЛ-1β в крови пациентов на <strong>с</strong>ледующий день по<strong>с</strong>ле операции ИЛ-6 ― 24,97±6,42 пг/мл. Спу<strong>с</strong>тя 24 ча<strong>с</strong>а был зареги<strong>с</strong>трирован ро<strong>с</strong>т концентрации СРБ до 4,8±1,38 (p0,05, ри<strong>с</strong>. 2), ИЛ-1β ― до 13,39±2,85 пг/мл (р>0,05, ри<strong>с</strong>. 3), ИЛ-6 увеличил<strong>с</strong>я до 36,21±6,83 пг/мл (p
170 ÏÐÀÊÒÈ×ÅÑÊÀß ÌÅÄÈÖÈÍÀ ‘9 (110) авгу<strong>с</strong>т 2017 г. / том 1 Ри<strong>с</strong>унок 4. Изменение концентрации ИЛ-6 в крови пациентов на <strong>с</strong>ледующий день по<strong>с</strong>ле операции 2. Интраоперационный избыточный ожоговый компонент ЭЛК, более 986±178 коагулятов, при <strong>с</strong>уммарной мощно<strong>с</strong>ти лазерной энергии Q=451,9±126,2 Дж, что <strong>с</strong>оответ<strong>с</strong>твует ЭЛК в 3-4 ряда, являет<strong>с</strong>я одним из факторов ри<strong>с</strong>ка избыточной во<strong>с</strong>палительно-пролиферативной реакции в по<strong>с</strong>леоперационном период, а именно возникновения эпиретинального фиброза и рецидива от<strong>с</strong>лойки <strong>с</strong>етчатки. 3. Определение изменения концентрации СРБ, ИЛ-1β и ИЛ-8 может и<strong>с</strong>пользовать<strong>с</strong>я как индикатор во<strong>с</strong>палительной реакции, вызванной ЭЛК. Повышение уровня СРБ выше 8,5 мг/мл, ИЛ-1β выше 33,5 пг/мл и ИЛ-8 выше 163,8 пг/мл указывает на вы<strong>с</strong>окий ри<strong>с</strong>к во<strong>с</strong>палительного ответа в по<strong>с</strong>леоперационном периоде. ЛИТЕРАТУРА 1. Колеченкова И.В. Современные взгляды на патогенез увеитов // Ро<strong>с</strong><strong>с</strong>ий<strong>с</strong>кая дет<strong>с</strong>кая офтальмология. ― 2014. ― №4. ― С. 42. 2. Метелицына И.П., Левицкая Г.В., Гаффари Сахби Бен Мохамед Мон<strong>с</strong>еф. Цитокиновый профиль крови у больных регматогенной от<strong>с</strong>лойкой <strong>с</strong>етчатки <strong>с</strong> разной клиниче<strong>с</strong>кой картиной // Україн<strong>с</strong>ький медичний альманах. ― 2011. ― Т. 14, №3. ― С. 119-121. 3. Тихонович М.В., Лы<strong>с</strong>кин П.В., Иойлева Е.Э., и др. Эк<strong>с</strong>пре<strong>с</strong><strong>с</strong>ия ро<strong>с</strong>товых, трофиче<strong>с</strong>ких и прово<strong>с</strong>палительных факторов в эпиретинальных мембранах пациентов <strong>с</strong> тяжелой формой пролиферативной витреоретинопатии // Офтальмохирургия. ― 2015. ― 4. ― С. 36-42. 4. Ходжаев Н.С., Черных В.В., Кунтышева К.Е. Клинико-патогенетиче<strong>с</strong>кое и прогно<strong>с</strong>тиче<strong>с</strong>кое значение факторов прогре<strong>с</strong><strong>с</strong>ирования диабетиче<strong>с</strong>кой ретинопатии на фоне гипертониче<strong>с</strong>кой болезни по<strong>с</strong>ле факоэмуль<strong>с</strong>ификации // Офтальмохирургия. ― 2015. ― 3. ― С. 37-42. 5. Черных Д.В., Смирнов Е.В., Горбенко О.М., и др. Нарушения цитокиновой регуляции в патогенезе пролиферативной диабетиче<strong>с</strong>кой ретинопатии // Офтальмохирургия. ― 2015. ― 2. ― С. 50-54. 6. Шаимова В.А. Роль прово<strong>с</strong>палительных цитокинов при заболеваниях глаз (обзор литературы) // Офтальмохирургия и терапия. ― 2004. ― Т. 4, №3. ― С. 30-32. 7. Heo M.S., Kim H.W., Lee J.E. et al. The clinical features of macular pucker formation after pars planavitrectomy for primary rhegmatogenous retinal detachment repair // Korean J. Ophthalmol. ― 2012 Oct. ― 26 (5). ― P. 355-61. 8. Kiss C.G., Richter-Müksch S. et al. Anatomy and function of the macula after surgery for retinal detachment complicated by proliferative vitreoretinopathy // American Journal of Ophthalmology. ― 2007 Dec. ― 144 (6). ― P. 872-877. 9. Kunikata H., Abe T., Nishida K. Successful outcomes of 25- and 23-gauge vitrectomies for giant retinal tear detachments // Ophthalmic. Surg. Lasers Imaging. ― 2011 Nov-Dec. ― 42 (6). ― P. 487-92. 10. Martínez-Castillo V., Boixadera A., Distéfano L. et al. Epiretinal membrane after pars planavitrectomy for primary pseudophakic or aphakicrhegmatogenous retinal detachment: incidence and outcomes // Retina. ― 2012 Jul. ― 32 (7). ― P. 1350-5. 11. Silva D.J., Kwan A., Bunce C., Bainbridge J. Predicting visual outcome following retinectomy for retinal detachment // British Journal of Ophthalmology. ― 2008 Jul. ― 92 (7). ― P. 954-8. 12. Paulus Y.M., Kuo C.H., Morohoshi K. et al. Serum inflammatory markers after rupture retinal laser injury in mice // Ophthalmic. Surg. Lasers Imaging Retina. ― 2015 Mar. ― 46 (3). ― P. 362-8. 13. Poya Tababat-Khani, Lisa M. Berglund, Carl-David Agardh et al. Photocoagulation of Human Retinal Pigment Epithelial Cells In Vitro: Evaluation of Necrosis, Apoptosis, Cell Migration, Cell Proliferation and Expression of Tissue Repairing and Cytoprotective Genes // PLoS One. ― 2013. ― 8 (8). ― P. e70465. 14. Хорошилова ― Ма<strong>с</strong>лова И.П., Лепар<strong>с</strong>кая Н.Л., Набиева М.К., Андреева Л.Д. Разработка патогенетиче<strong>с</strong>ки обо<strong>с</strong>нованной <strong>с</strong>тандартной эк<strong>с</strong>периментальной модели пролиферативной витреоретинопатии, индуцированной цитокинами // Ро<strong>с</strong><strong>с</strong>ий<strong>с</strong>кий офтальмологиче<strong>с</strong>кий журнал. ― 2013. ― Т. 6, №1. ― С. 78-80. 15. Dehne M.G., Sablotzki A., Hoffmann A. et al. Alterations of acute phase reaction and cytokine production in patients following severe burn injury // Burns. ― 2002. ― 28 (6). ― P. 535-542. ÎÔÒÀËÜÌÎËÎÃÈß